Диабетическая инфекция кожи и мягких тканей
Характер
Инфекции
Класси-
Фикация
По степени
Тяжести
Уровень поражения
Заболевания
Коды МКБ-
1-й уровень – кожа
мышцы и глубокие
| Page 12 |
Инфекции кожи, мягких тканей могут рассматриваться как первичные
и вторичные, а также как неосложнённые и осложнённые.
К первичным инфекциям относят самостоятельные заболевания, к вторич-
ным – развивающиеся на фоне другого заболевания.
Неосложнённые инфекции, как правило, поверхностные (кожа, подкож-
ная клетчатка), которые не требуют обширных хирургических вмешательств
(фурункул и фурункулёз, карбункул, гидраденит, рожа, целлюлит, неослож-
Осложнённые инфекции вовлекают поверхностные и глубокие кожные
структуры и часто требуют проведения обширных хирургических вмеша-
тельств. С хирургической точки зрения применяется классификация по анато-
мическому слою12, 13:
1) некротический целлюлит: некроз поражает преимущественно кожу и
подкожную клеточную ткань, не достигая мышечного или глубокого
2) некротический фасциит: некроз поражает фасциальные образования,
прежде всего поверхностную фасцию. Определяющими хирургически-
ми критериями являются:
•разрушение анатомической связи между фасцией и прилежащими
•фасция сероватого цвета, не имеет анатомической целостности, про-
•возможно наличие гнойного отделяемого с характерным за-
3) пиомиозит – формирование абсцессов в толще крупных поперечно-
полосатых мышц, развивающееся в результате распространения инфек-
ции из прилежащей кости или мягких тканей либо гематогенным путём
(на фоне вторичного иммунодефицита);
4) мионекроз: некроз поражает мышечные ткани.
К осложнённым инфекциям относятся вторичные – травматические, уку-
шенные, послеоперационные раны, синдром диабетической стопы, пролежни,
трофические язвы, ожоговые раны.
Классифицировать инфекции кожи, мягких тканей можно как острые или
хронические, по микробной этиологии.
Однако в некоторых ситуациях имеются трудности в классифицировании
гнойного поражения. Это относится прежде всего к гнойным ожоговым ра-
нам, при характеристике которых необходимо учитывать как обширность, так
и глубину поражения.
| Page 13 |
Диагностика
В ходе постановки диагноза инфекций кожи, мягких тканей важ-
ным является определение характера и распространённости гнойно-
некротического поражения (затронутые структуры: кожа, подкожная
клетчатка, глубокая фасция или мышца)14, 15.
Клиническая оценка должна базироваться на:
1) данных анамнеза, предшествующих инфекции (предварительная
травма, хирургическое вмешательство, антибиотикотерапия в тече-
ние предшествующих недель, лечение стероидами в больших дозах
2) местные клинические проявления (эритема, волдыри, гнойнички,
некротические участки, очаговые поражения, крепитация, непри-
ятный запах, болезненность или анестезия и пр.) и общие (синдром
системного воспалительного ответа – SIRS, сепсис, метаболические
3) дополнительные исследования: лучевые методы диагностики (обычные
рентгеновские исследования, УЗИ, компьютерная или магниторезо-
нансная томография), анализ крови, биохимия, включая определение
креатинфосфокиназы, кальция, С-реактивного белка, прокальцитони-
Однако проведение этих дополнительных исследований никогда не должно
сопровождаться задержкой начала лечения.
Следует помнить, что хирургическое вмешательство – это лучший метод
для диагностики уровня поражения. Имеет диагностическое значение прове-
дение тонкоигольчатой пункции с окраской по Граму.
В случае сомнения предоперационная биопсия может позволить устано-
вить диагноз23, 24.
Не нашли то, что искали? Воспользуйтесь поиском:
Бактериальные инфекции кожи. Передача кожных инфекций осуществляется посредством контактного механизма. Заболевания быстро распространяются в местах скопления людей и в условиях антисанитарии. Возбудителями кожных инфекций могут быть многие микроорганизмы. Наиболее распространены Staphylococcus aureus и Streptococcus pyogenes.
Бактерии возбудители инфекций кожи и мягких тканей:
- S. aureus: импетиго, фурункулёз, невскрывающийся фурункул, токсический эпидермальный некролиз, острая паронихия
- S. pyogenes: целлюлит, рожа, импетиго
- С. diphtheriae: дифтерия (кожная форма)
- М. tuberculosis: волчанка обыкновенная
- М. marinum: хронические язвенные поражения кожи
- М. ulcerans: деструктивные язвы (язва Бурули)
- С. minutissimum: эритразма
- Pseudomonas aeruginosa: колонизация ожогов
- Erysipelothrix rhusiopathiae: эризипелоид
При целлюлите, вызванном S. pyogenes, S. aureus, Pasteurella multocida, реже вибрионами, обитающими в морской воде, и грамотрицательными бациллами, происходит поражение всех слоев кожи. Микроорганизмы проникают в организм человека через повреждённые участки кожи, раны и места укусов насекомых. Эмпирическое лечение флуклоксациллином необходимо начинать до получения результатов бактериологического исследования. В тяжёлых случаях применяют внутривенные антибактериальные препараты (бензилпенициллин и флуклоксациллин).
Некротизирующий фасцит — быстро прогрессирующая инфекция, поражающая также кожу и подкожную клетчатку. Заболевание развивается в результате микст-инфекции, вызванной аэробными и анаэробными микроорганизмами, а также вследствие моноинфекции S. pyogenes. Болезнь быстро прогрессирует и может привести к смерти пациента за очень короткое время. Большую роль в лечении играет успешное иссечение инфицированных некротических тканей, проводимое на фоне лечения бензилпенициллином, цефалоспоринами третьего поколения и метронидазолом.
Эритразма — поверхностная инфекция, возникающая на сгибательных поверхностях конечностей и вызываемая Corynebacterium minutissimum. Очаги поражения флюоресцируют в ультрафиолетовом свете. Возбудитель может быть выделен при посеве. Для лечения применяют эритромицин или тетрациклин.
Рожа — стрептококковая инфекция, поражающая органические участки кожи на лице или голенях. При обследовании отмечают обычно повышение количества лейкоцитов в периферической крови. Для лечения назначают приём внутрь амоксициллина и флуклоксациллина; в тяжёлых случаях может потребоваться внутривенное введение антибиотиков.
Эризипелоид — зоонозная инфекция, вызываемая Erysipelothrix rhusiopathiae. Местный очаг (обычно пальцы рук) характеризуется развитием эритемы красно-фиолетового цвета. В группу риска входят мясники (поражаются пальцы рук при работе с инфицированным мясом, чаше свиньи) и рыбаки. В большинстве случаев заболевание разрешается самостоятельно, но применение внутрь пенициллина или тетрациклина позволяет ускорить процесс выздоровления, назначение антибиотиков обязательно при развитии вторичной бактериемии.
Ожоги могут стать причиной инфекции, вызванной Pseudomonas aeruginosa, S. aureus, S. pyogenes и иногда бактериями кишечной группы. Возможно заражение антибиоти-коустойчивыми формами микроорганизмов. Бактериальное поражение может привести к отторжению пересаженной кожи и вторичной бактериемии.
Паронихия. Паронихия, или воспаление околоногтевой ткани, — распространённое заболевание, возникающее вследствие бактериальной инвазии (например, S. aureus) в местах повреждения кутикулы. При этом возникают боль, отёчность с последующим формированием небольшого абсцесса. Абсцесс дренируют и назначают антибактериальную терапию (флуклоксациллин и др.).
Причины инфекций кожи
На коже могут отражаться проявления системных инфекций. Ярким примером может служить петехиальная сыпь при менингококковой септицемии — несомненный признак тяжёлого сепсиса. У пациентов с синегнойной септицемией на коже возникают гангренозные очаги (гангренозная эктима). Менее выражены кожные изменения при эндокардите (кровоизлияния у оснований ногтей). При стафилококковой септицемии возникают участки инфаркта кожи, а при некоторых вирусных заболеваниях высыпания на коже становятся частью характерной клинической картины (ветрянка и корь).
Для вируса простого герпеса кожные покровы — первичный очаг инфекции. Некоторые штаммы Staphylococcus aureus и бета-гемолитических стрептококков вызывают системные заболевания, обусловленные действием токсинов и сопровождающиеся различными кожными изменениями: при синдроме токсического шока — генерализованная и сыпь на ладонях, при скарлатине — сыпь с бледностью носогубного треугольника, а при синдроме ошпаренной кожи у новорождённых — сильное шелушение.
Папилломавирус человека поражает клетки кожи и усиливает их репликацию, в результате чего формируется бородавка (папиллома). Существуют папулёзные, пятнистые и мозаичные виды папиллом, а также подошвенная (роговая) бородавка. Заболевание передаётся при непосредственном контакте с больным, а также через предметы общего пользования особенно при повышенной влажности (при совместном купании в бассейне).
Передача генитальных бородавок (остроконечных кондилом) осуществляется половым путём. Диагноз устанавливают на основании клинических признаков. Для определения вируса остроконечных кондилом применяют реакцию иммунофлюоресценции и полимеразную цепную реакцию.
Папилломавирусы вызывают злокачественные новообразования шейки матки (тип 16 и 18) и гортани (тип 6 и 11). В настоящее время существуют вакцины против виусов типа 16 и 18, которые формируют продолжительный иммунитет.
Папилломы со временем самостоятельно исчезают, не оставляя рубцов (за исключением случаев у людей со сниженным иммунитетом). Очень часто для самолечения применяют местные кератолитические вещества (салициловая кислота). При генитальных бородавках используют подофил щитовидный*. В качестве альтернативы применяют криотерапию, ускоряющую исчезновение папиллом. Прижигание в настоящее время не рекомендуют для частого использования у одного пациента.
Некоторые штаммы поксвирусов поражают кожный покров и вызывают возникновение характерных симптомов (например, контагиозный моллюск и контагиозный пустулёзный дерматит).
Клинические признаки дерматофитозов. При дерматофитии (стригущем лишае) возникают бляшки, сопровождаемые зудом и покраснением. Со временем их диаметр увеличивается, а в центре образуется бледное пятно. При хроническом поражении ногтей наблюдают обесцвечивание и истончение ногтей, а при заболеваниях кожи головы — облысение и рубцевание. В основе названия заболевания лежит место заражения, например дерматофития головы (tinea capitis — стригущий лишай), дерматофития туловища (tinea corporis).
Лабораторная диагностика грибковых инфекций кожи. При инфекции кожного покрова отмечают свечение поражённых участков в ультрафиолетовом свете.
В лабораторию доставляют сухие соскобы с поражённых участков кожи, образцы ногтей и волос. При нагревании в растворе натрия гидроксида они обесцвечиваются, и во время микроскопии становятся видны гифы грибов. Дерматофиты растут на декстрозосодержащем агаре Сабурада при температуре 30 °С в течение четырёх недель.
В основе идентификации лежат морфологические свойства колоний, особенности микроскопической картины (окраска лактофеноловым синим), биохимическое исследование, а также секвенирование 18S рибосомальной РНК гена.
Лечение грибковых инфекций кожи. При дерматофитозах применяют местные препараты группы имидазола (миконазол, клотримазол, тиоконазол или аморолфин). При некоторых формах инфекции назначают тербинафин (внутрь) в течение нескольких недель.
Изменения кожи встречаются у многих людей страдающих сахарным диабетом. В некоторых случаях они могут даже стать первым симптомом, позволяющим диагностировать заболевание. Примерно у трети лиц с этой патологией в течение жизни возникают такие симптомы, как кожный зуд, грибковые или бактериальные инфекции. Развиваются и другие, более редкие кожные осложнения. Для глубокого увлажнения кожи и облегчения симптомов разработано много косметических средств. Обычно они обеспечивают временное улучшение и для достижения оптимального результата необходимо их регулярное применение.
Наиболее опасны при диабете инфекционные осложнения. Для их предотвращения нужно соблюдать правила ухода.

Кожный зуд
Зуд кожи является одним из первых признаков сахарного диабета. Часто его причиной становится повреждение нервных волокон, расположенных в верхних слоях дермы, связанное с высоким уровнем сахара в крови. Однако еще до повреждения нервов в них возникает воспалительная реакция с выделением активных веществ – цитокинов, которые вызывают зуд. В тяжелых случаях этот симптом связан с печеночной или почечной недостаточностью, развившимися в результате диабетического поражения тканей.
Зудом сопровождаются некоторые кожные заболевания:
- грибковое поражение стоп;
- инфекции;
- ксантомы;
- липоидный некробиоз.
Зуд при диабете обычно начинается на нижних конечностях. В этих же областях часто теряется кожная чувствительность и появляется покалывание или жжение. Больной чувствует дискомфорт от обычной одежды, часто просыпается ночью, испытывает постоянную потребность почесаться. При этом других внешних признаков болезни может и не быть.
Зависимость поражений кожи от типа диабета
Перечисленные ниже поражения у лиц с диабетом встречаются намного чаще, чем в среднем. Однако некоторые из них более характерны для того или иного типа заболевания.
При заболевании 1-го типа чаще отмечаются:
- околоногтевые телеангиэктазии;
- липоидный некробиоз;
- диабетические буллы;
- витилиго;
- красный плоский лишай.
У лиц со 2-м типом патологии более часто наблюдаются:
- склеротические изменения;
- диабетическая дерматопатия;
- черный акантоз;
- ксантомы.
Инфекционные поражения наблюдаются у лиц с обоими типами диабета, но все же чаще при втором из них.
Типичные кожные изменения
Дерматологи отмечают разнообразные проблемы с кожей при сахарном диабете. Различные патологические процессы имеют разную природу и, следовательно, разное лечение. Поэтому при появлении первых кожных изменений необходимо обратиться к эндокринологу.
Диабетическая дерматопатия
Сопровождается появлением пятен на передних поверхностях голеней. Это самое распространенное кожное изменение при диабете и часто свидетельствует о его неадекватном лечении. Дерматопатия представляет собой небольшие круглые или овальные коричневые пятна на коже, очень похожие на пигментные (родинки).
Обычно они наблюдаются на передней поверхности голеней, но на асимметричных участках. Пятна не сопровождаются зудом и болью и не требуют лечения. Причина появления этих изменений – диабетическая микроангиопатия, то есть поражение капиллярного русла.
Липоидный некробиоз
Заболевание связано с поражением мельчайших кожных сосудов. Клинически характеризуется появлением одной или нескольких мягких желтовато-коричневых бляшек, которые медленно развиваются на передней поверхности голени в течение нескольких месяцев. Они могут сохраняться в течение нескольких лет. У некоторых пациентов повреждения возникают на груди, верхних конечностях, туловище.
В начале патологии появляются коричнево-красные или телесного цвета папулы, которые медленно покрываются воскообразным налетом. Окружающая кайма слегка приподнята, а центр опускается и приобретает желто-оранжевый оттенок. Эпидермис становится атрофичным, истонченным, блестящим, на его поверхности видны многочисленные телеангиэктазии.
Очаги имеют склонность к периферическому росу и слиянию. При этом образуются полициклические фигуры. Бляшки могут изъязвляться, при заживлении язв формируются рубцы.
Если некробиоз поражает не голени, а другие участки тела, бляшки могут располагаться на приподнятом, отечном основании, покрываться мелкими пузырьками. Атрофия дермы при этом не возникает.
1. Диабетическая дерматопатия
2. Липоидный некробиоз
Околоногтевые телеангиоэктазии
Проявляются как красные расширенные тонкие сосуды, к
оторые являются следствием потери нормального микроциркуляторного русла и расширения оставшихся капилляров. У лиц с диабетическим поражением этот симптом наблюдается в половине случаев. Он часто сочетается с покраснением околоногтевого валика, болезненностью тканей, постоянными заусенцами и травмами кутикулы.
Витилиго
Появление светлых кожных пятен обычно возникает при диабете 1-го типа у 7% больных. Развивается заболевание в возрасте 20- 30 лет и связано с полиэндокринопатией, в том числе недостаточностью функции надпочечников, аутоиммунным поражением щитовидной железы и патологией гипофиза. Витилиго может сочетаться с гастритом, пернициозной анемией, выпадением волос.
Заболевание плохо поддается лечению. Пациентам советуют избегать солнечных лучей и использовать солнцезащитные средства с ультрафиолетовым фильтром. При изолированных небольших пятнах, расположенных на лице, могут использоваться мази с глюкокортикостероидами.
1. Околоногтевые телеангиоэктазии
2. Витилиго
Красный плоский лишай
Данное поражение кожи наблюдается у пациентов с 1 типом диабета. Клинически красный плоский лишай проявляется плоскими покраснениями неправильной формы на запястьях, тыле стопы и голенях. Также патология поражает полость рта в виде белых полосок. Необходимо отличать эти проявления от побочных лихеноидных реакций на лекарственные средства (например, противовоспалительные или гипотензивные препараты), но точная дифференцировка возможна только после гистологического исследования очага поражения.
Диабетические пузыри (буллы)
Такое состояние кожи встречается редко, но свидетельствует о постоянно высоком уровне сахара в крови. Диабетические буллы очень похожи на пузыри, возникающие при ожогах. Они локализуются на ладонях, стопах, предплечьях, нижних конечностях. В течение нескольких недель очаги поражения исчезают самопроизвольно, если не присоединилась вторичная инфекция и не развилось нагноение. Осложнение чаще поражает мужчин.
Обычные причины буллезного дерматоза – травмы, но поражение может возникать и спонтанно. Размер отдельного пузыря варьируется от нескольких миллиметров до 5 см.
Происхождение диабетических булл неясно. Они содержат прозрачную жидкость и в дальнейшем заживают, не оставляя шрамов. Лишь иногда остаются небольшие рубцы, которые хорошо поддаются лечению наружными средствами.
Заболевание связано с плохим контролем болезни и высоким уровнем сахара в крови.
1. Красный плоский лишай
2. Диабетические буллы
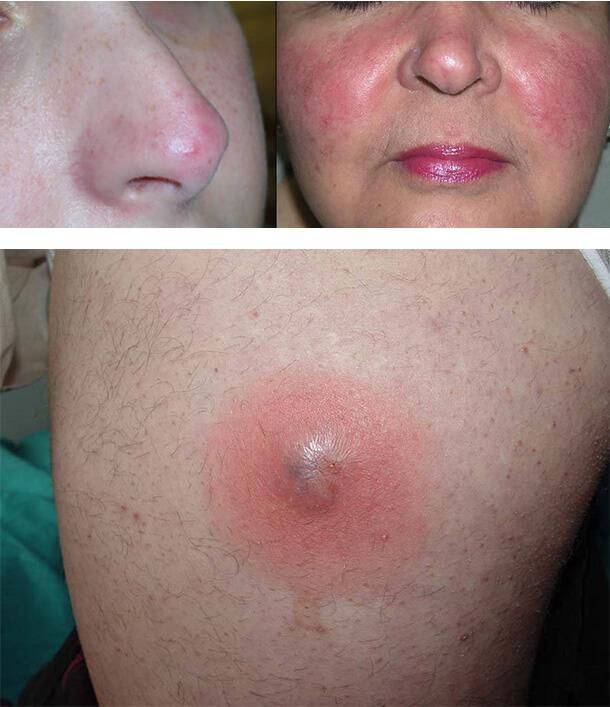
Диабетический рубеоз
Это постоянное или временное покраснение эпидермиса щек, реже лба или конечностей. Оно связано с ухудшением кровенаполнения капилляров при микроангиопатии.
Пиодермия
Кожные проявления сахарного диабета нередко включают инфекционные поражения. Это связано со снижением иммунитета и нарушением кровоснабжения. Любая инфекция, возникающая на фоне диабетической ангиопатии, протекает тяжелее. У таких людей чаще возникают фурункулы, карбункулы, фолликулит, импетиго, угревая сыпь, панариций и другие виды пиодермии.
Типичное поражение кожи при диабете – фурункулез. Это глубокое воспаление волосяного фолликула, ведущее к образованию гнойника. Появляются красные, припухшие, болезненные узелки на участках кожи, имеющих волосы. Нередко это первый симптом диабета.
1. Диабетический рубеоз
2. Пиодермия
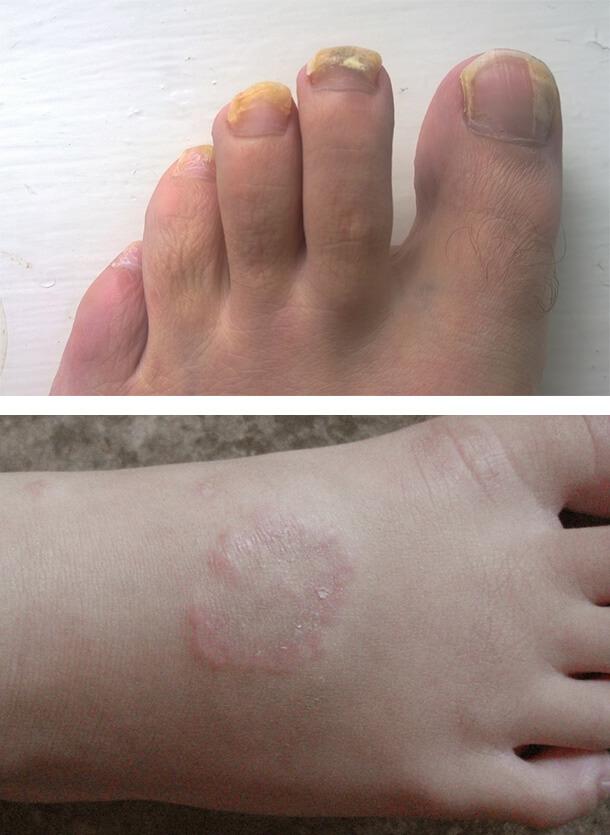
Грибковые инфекции
Заболевания кожи при сахарном диабете часто связаны с грибковым поражением. Особенно благоприятные условия создаются для размножения грибков рода Кандида. Чаще всего повреждение развивается в кожных складках с повышенной температурой и влажностью, например, под молочными железами. Также поражаются межпальцевые промежутки на кистях и стопах, уголки рта, подмышечные впадины, паховые области и половые органы. Болезнь сопровождается зудом, жжением, покраснением, белым налетом на пораженных участках. Может развиться грибок ногтей и разноцветный лишай.
Кольцевидная гранулема
Это хроническое рецидивирующее кожное заболевание с разной клинической картиной. Высыпания могут быть единичными или множественными, располагаться подкожно или в виде узлов. При диабете наблюдается преимущественно диссеминированная (распространенная) форма.
Внешне поражение выглядит как толстые папулы (бугорки) в виде линз и узелки розово-фиолетового или телесного цвета. Они сливаются в многочисленные кольцевидные бляшки с гладкой поверхностью. Располагаются на плечах, верхней части туловища, на тыльной стороне ладоней и подошв, в области затылка, на лице. Количество элементов сыпи может достигать нескольких сотен, а их размер – до 5 см. Жалобы обычно отсутствуют, иногда отмечается умеренный непостоянный зуд.
1. Грибковые инфекции
2. Кольцевидная гранулема
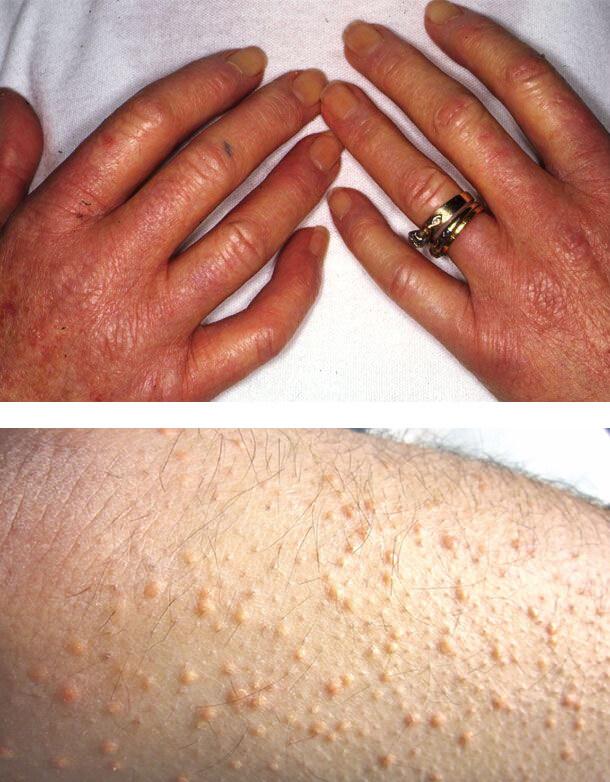
Диабетический склероз кожи
Изменения кожи вызваны отеком верхней части дермы, нарушением строения коллагена, накоплением коллагена 3-го типа и кислых мукополисахаридов.
Процесс может распространиться на предплечья и даже на туловище, имитируя склеродермию. Ограничивается активное и пассивное движение в суставах, пальцы кисти принимают постоянное положение умеренного сгибания.
Также может возникнуть покраснение и утолщение кожи на верхней части туловища. Это наблюдается у 15% пациентов. Пораженные участки резко отграничены от здорового кожного покрова. Такое состояние в 10 раз чаще встречается у мужчин. Начинается процесс постепенно, плохо диагностируется, обычно возникает у лиц с ожирением.
Ксантомы
Плохой контроль уровня сахара в крови может привести к развитию ксантом – желтых папул (высыпаний), которые расположены на задней стороне конечностей. Ксантомы связаны с повышенным уровнем липидов в крови. При этом состоянии жиры накапливаются в клетках кожи.
1. Диабетический склероз кожи
2. Ксантомы
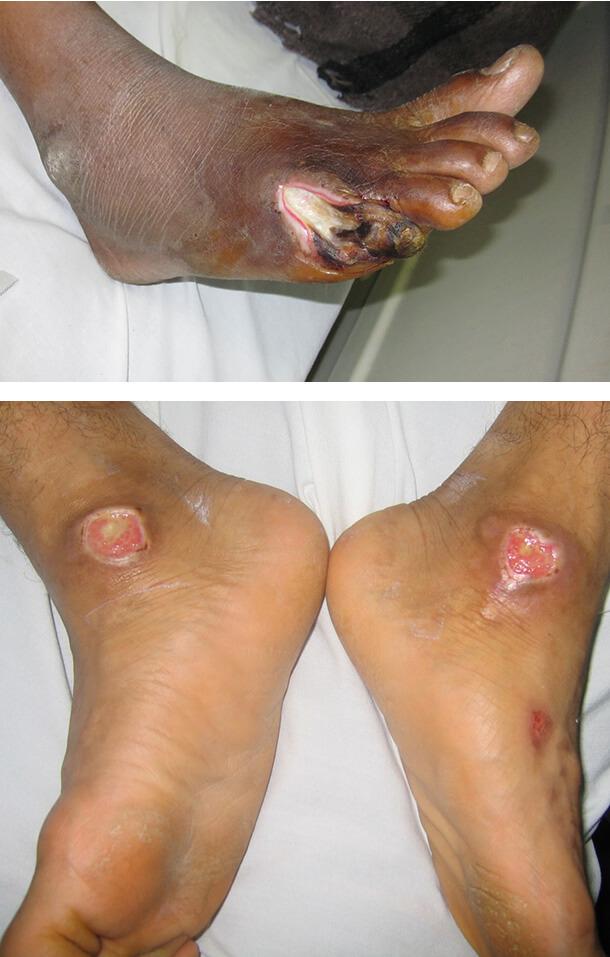
Диабетическая гангрена
Это тяжелая инфекция стопы, возникающая при значительном нарушении кровоснабжения конечностей. Она поражает пальцы ног и пятки. Внешне поражение выглядит как черный некротизированный участок, отграниченный от здоровой ткани покрасневшей воспалительной зоной. Заболевание требует срочного лечения, может понадобиться ампутация части конечности.
Диабетическая язва
Это округлое, глубокое, плохо заживающее поражение. Чаще всего оно возникает на стопах и у основания большого пальца. Язва возникает под влиянием различных факторов, таких как:
- плоскостопие и другие деформации костного скелета стопы;
- периферическая нейропатия (поражение нервных волокон);
- атеросклероз периферических артерий.
Все эти состояния чаще наблюдаются именно при диабете.
1. Диабетическая гангрена
2. Диабетическая язва
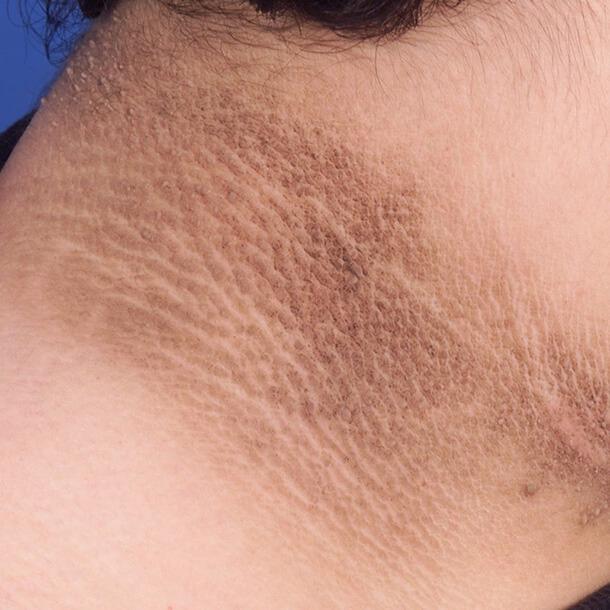
Черный акантоз
Проявляется симметричными гиперпигментированными изменениями в виде кожных бляшек, которые располагаются на сгибательных поверхностях суставов и участках, подвергающихся интенсивному трению. Ороговевшие симметричные темные бляшки также располагаются в подмышечных складках, в области шеи, на ладонях.
Чаще это связано с инсулинорезистентностью и ожирением, реже может быть признаком злокачественной опухоли. Также акантоз служит одним из признаков синдрома Кушинга, акромегалии, поликистоза яичников, гипотиреоза, гиперандрогении и других нарушений эндокринной функции.
Лечение
Как и чем снять зуд при диабете?
Первое правило – нормализация уровня сахара в крови, то есть полноценное лечение основного заболевания.
При зуде без других внешних признаков могут помочь такие рекомендации:
- не принимать горячие ванны, которые сушат кожу;
- наносить увлажняющий лосьон на все тело сразу после высыхания кожи при мытье, за исключением межпальцевых промежутков;
- избегать увлажняющих средств с красителями и отдушками, лучше всего использовать гипоаллергенные средства или специальные аптечные препараты для ухода за кожей при диабете;
- соблюдать необходимую диету, избегать употребления простых углеводов.
Уход за кожей при сахарном диабете также включает такие правила:
- использовать мягкое нейтральное мыло, хорошо смывать его и аккуратно просушивать кожную поверхность, не растирая ее;
- аккуратно промокать область межпальцевых промежутков, избегать повышенной потливости стоп;
- избегать травмы кожи, околоногтевого валика, кутикулы при уходе за ногтями;
- использовать только хлопчатобумажное белье и носки;
- по возможности носить открытую обувь, позволяющую стопам хорошо проветриваться;
- при появлении любых пятен или повреждений обращаться к эндокринологу.
Постоянно сухая кожа нередко трескается и может инфицироваться. В дальнейшем это способно вызвать тяжелые осложнения. Поэтому при появлении повреждений необходима консультация врача. Помимо средств, улучшающих кровообращение и функцию периферических нервов (например, Берлитион), эндокринолог может назначить заживляющие мази. Вот наиболее эффективные из них при диабете:
- Бепантен, Пантодерм, Д-Пантенол: при сухости, трещинах, ссадинах;
- Метилурацил, Стизамет: при плохо заживающих ранах, диабетических язвах;
- Репарэф: при гнойных ранах, трофических язвах;
- Солкосерил: гель – при свежих, мокнущих поражениях, мазь – при сухих, заживающих ранках;
- Эбермин: очень эффективное средство при трофических язвах.
Лечение должно осуществляться только под контролем врача. Инфекция при диабете очень быстро распространяется и поражает глубокие кожные слои. Нарушенное кровоснабжение и иннервация создают условия для некроза тканей и формирования гангрены. Лечение такого состояния обычно хирургическое.
Видео: Об уходе за ногами при сахарном диабете
Не стоит забывать, что многие кожные поражения при диабете связаны с введением инсулина. Белковые примеси в препарате, консерванты, сама молекула гормона могут вызывать аллергические реакции:
- Местные реакции достигают максимальной выраженности в течение 30 минут и исчезают через час. Проявляются покраснением, иногда возникает крапивница.
- Системные проявления приводят к появлению покраснения кожи и диффузной уртикартной сыпи. Анафилактические реакции нехарактерны.
- Часто отмечаются реакции поздней гиперчувствительности. Они отмечаются через 2 недели после начала введения инсулина: на месте инъекции через 4-24 часа после нее возникает зудящий узелок.
Другие осложнения инъекций инсулина включают образование келоидных рубцов, ороговевания кожи, пурпуру и локализованную пигментацию. Инсулинотерапия также может привести к липоатрофии – ограниченному уменьшению объема жировой ткани на месте инъекций через 6-24 месяца после начала лечения. Чаще страдают от этой патологии дети и женщины с ожирением.
Липогипертрофия клинически напоминает липому (жировик) и проявляется как мягкие узлы в месте частых инъекций.
These crawls are part of an effort to archive pages as they are created and archive the pages that they refer to. That way, as the pages that are referenced are changed or taken from the web, a link to the version that was live when the page was written will be preserved.
Then the Internet Archive hopes that references to these archived pages will be put in place of a link that would be otherwise be broken, or a companion link to allow people to see what was originally intended by a page's authors.
The goal is to fix all broken links on the web. Crawls of supported "No More 404" sites.
This is a collection of web page captures from links added to, or changed on, Wikipedia pages. The idea is to bring a reliability to Wikipedia outlinks so that if the pages referenced by Wikipedia articles are changed, or go away, a reader can permanently find what was originally referred to.
This is part of the Internet Archive's attempt to rid the web of broken links.
| Главное меню |
|---|
|
| Поиск по сайту |
|---|
| География посетителей |
|---|
Антибактериальная терапия инфицированной диабетической стопыИнфекционные поражения стопы являются одной из наиболее частых и сложных проблем у пациентов с сахарным диабетом. Образование язвенных дефектов стоп отмечается у 6-10% больных, страдающих с сахарным диабетом и является основной причиной нетравматических ампутаций нижних конечностей. До 50% госпитализаций по поводу сахарного диабета приходится на долю пациентов с инфекционными поражениями стопы приходится. Инфицированная диабетическая стопа – это любое инфекционное поражение стопы у пациентов с сахарным диабетом, которое может включать:
При сахарном диабете классическим и наиболее частым поражением стопы является глубокая инфицированная центральная язва стопы (mal perforans). Основное значение в развитии инфицированной диабетической стопы имеет периферическая полинейропатия нижних конечностей с нарушением сенсорной, моторной и автономной иннервации, приводящей к изъязвлению в области избыточного давления и микротравмы при пониженной защитной чувствительности. Повреждение кожных покровов приводит к колонизации и инфицированию глубоко лежащих тканей и развитию остеомиелита или гангрены. При выраженной ишемии конечности развитие процесса может быть очень быстрым – в течение дней или даже часов. Повышает риск развития и степень тяжести инфекционного поражения стопы нарушение клеточного иммунитета, особенно снижение функциональной активности нейтрофилов, в условиях хронической гипергликемии. Основными микроорганизмами, колонизирующими и инфицирующими повреждения кожных покровов у больных с сахарным диабетом, являются аэробные грамположительные кокки. Чаще всего выделяются S. aureus и β-гемолитические стрептококки (групп A, C, G, но особенно группы В). В хронических язвах микрофлора чаще более разнообразная и включает энтерококки, представителей семейства Enterobacteriaceae, облигатные анаэробы, P. aeruginosa, и иногда другие неферментирующие грамотрицательные палочки. Предшествующая госпитализация, хирургические манипуляции и, особенно, продолжительная антибиотикотерапия препаратами широкого спектра действия могут способствовать колонизации и развитию инфекций, вызванных полирезистентными микроорганизмами (MRSA, VRE). Хотя штаммы MRSA до недавнего времени преимущественно были связаны с госпитальным инфицированием, в настоящее время случаи внегоспитального заражения также встречаются. В некоторых странах были также выделены и штаммы S. aureus, которые обладают промежуточным уровнем резистентности к ванкомицину (или всем гликопептидам). При этом, впервые ванкомицин-резистентные штаммы S.aureus были выделены именно у пациентов с диабетической стопой. В условиях снижения защитных свойств кожи вокруг некротизированных мягких тканей или костей в развитии патогенного процесса могут играть роль и микроорганизмы с низкой вирулентностью, такие как коагулазо-негативные стафилококки или дифтероиды. Острый инфекционный процесс у пациентов без предшествующей антибиотикотерапии обычно является моноинфекцией, практически всегда вызванной аэробными грамположительными кокками, в то же время, хронические инфекции как правило бывают полимикробными. В большинстве случаев при хронических инфекциях выделяют ассоциации, которые состоят из 3-5 микроорганизмов, включая грамположительные и грамотрицательные аэробные и анаэробные микроорганизмы, при этом патогенная роль каждого изолята часто остается не до конца ясной. Клинические синдромы Основные возбудители Целлюлит без открытого повреждения кожи Инфицированные язвы стопы у пациентов, ранее не получавших антибиотикотерапию Инфицированные язвы стопы, хронические или ранее леченные антимикробными препаратами Полимикробная этиология: Мацерированные язвы стопы Полимикробная этиология: Долго незаживающие язвы стопы на фоне длительной терапии антимикробными препаратами широкого спектра действия Полимикробная этиология (часто полирезистентные штаммы): аэробные грамположительные кокки (S. aureus, в том числе MRSA, коагулазонегативные стафилококки, энтерококки), энтеробактерии, неферментирующие грамотрицательные палочки, грибы Распространенный некроз или гангрена стопы Смешанная микробная флора: грамположительные кокки (включая MRSA, энтерококки), энтеробактерии, неферментирующие грамотрицательные палочки, облигатные анаэробы К язвенным дефектам относятся два понятия: - Поверхностная язва – это повреждение всех слоев кожи, но без распространения за ее пределы; - Глубокая язва – повреждение всех слоев кожи, которое распространяется под кожу с вероятным вовлечением мышц, сухожилий, костей и суставов. Понятия, относящиеся к инфекционным поражениям стопы: - Целлюлит – наличие отека, покраснения и повышения местной температуры, которые указывают на воспалительную реакцию, независимо от причины; - Поверхностная инфекция – инфекция кожи, которая не распространяется на мышцы, сухожилия или суставы; - Глубокая инфекция – наличие абсцесса, септического артрита, остеомиелита или септического тендосиновиита. Под гангреной понимают длительный некроз кожи и нижележащих слоев и структур (мышц, сухожилий, суставов или костей), что свидетельствует о необратимых повреждениях, при которых заживление невозможно без резекции части конечности. В настоящее время не существует единой классификации инфекционных поражений стопы при сахарном диабете. В течение 25 лет широко используется классификация язвенных дефектов стопы по глубине поражения тканей, разработанная W. Wagner (1979): 0-степень – без визуальных изменений кожных покровов; 1-степень – поверхностные изъязвления, которые не распространяются на всю дерму, без признаков воспаления; 2-степень – более глубокие изъязвления, захватывающие прилегающие сухожилия или костную ткань; 3-степень – язвенно-некротический процесс, сопровождается присоединением инфекции с развитием отека, гиперемии, возникновением абсцессов, флегмоны, контактного остеомиелита; 4-степень – гангрена одного пальца и более или гангрена дистального отдела стопы; 5-степень – гангрена большей части или всей стопы. В то же время, по мнению многих авторов данная классификация недостаточно отражает степень инфицирования и ишемии конечности. Международной рабочей группой по ведению пациентов с диабетической стопой в связи с этим была разработана классификация PEDIS. Ее ключевыми элементами являются оценка кровоснабжения конечности (Perfusion), размера дефекта (Extent), глубины поражения тканей (Depth), наличия инфекции стопы (Infection) и нарушений чувствительности стопы (Sensation) (Lipsky B.A. et al., 2004). Согласно данной классификации различают четыре степени поражения стопы: 1-я степень – неинфицированная диабетическая стопа; 2-я степень – вовлечение в инфекционный процесс кожи и подкожной клетчатки; 3-я степень – выраженный целлюлит или поражение глубоко лежащих тканей; 4-я степень – наличие системных признаков воспаления. В связи с тем, что классификация PEDIS была разработана для всех типов язв, она включает и неинфицированные язвы (1-я степень) и инфицированные (2-я – 4-я степени). При наличии инфекции стопы основной задачей является определение степени тяжести поражения для выделения группы пациентов, требующих экстренной госпитализации, парентерального введения антибиотиков широкого спектра действия и срочного хирургического лечения. Такие инфекции, потенциально угрожающие жизни пациента, отнесены к тяжелым в приведенной классификации. К инфекционным поражениям стопы средней степени тяжести относят широкий спектр язвенных дефектов, часть из которых может сопровождаться высоким риском ампутации конечности, при этом необходимо помнить, что более 50 % пациентов с инфицированной диабетической стопой и высоким риском ампутации конечности не имеют системных признаков воспаления. Клинические проявления Степень тяжести инфекции Оценка по шкале PEDIS Язвенный дефект без признаков воспаления и гнойного отделяемого Наличие двух признаков воспаления (гнойное отделяемое, гиперемия, боль, отек, локальная гипертермия) с минимальным вовлечением кожи / подкожной клетчатки (эритема и целлюлит вокруг язвы не более 2 см). Инфекция ограничена кожей и поверхностными слоями подкожной клетчатки. Отсутствуют системные признаки инфекции Отсутствие выраженных системных признаков инфекции, но наличие одного из таких местных признаков инфекции, как: эритема и целлюлит вокруг язвы >2 см, лимфангит, распространение язвенного дефекта глубже поверхностной фасции, абсцесс мягких тканей стопы, гангрена, вовлечение мышц, сухожилий, костей и суставов Наличие системных проявлений инфекции на фоне декомпенсации сахарного диабета (лихорадка, озноб, тахикардия, гипотония, лейкоцитоз, нарушение сознания, рвота, тяжелая гипергликемия, ацидоз, кетонемия) Лечение пациентов с инфекцией стопы на фоне сахарного диабета основано на следующих принципах: Достижение компенсации сахарного диабета, Адекватная хирургическая обработка, Необходимо учитывать, что диабетические язвы без явных клинических признаков инфекции фактически могут оказаться инфицированными. В этом случае наблюдается критический уровень колонизации микроорганизмами тканей стопы (>10 5 КОЕ/г) и ухудшается заживление язвенного дефекта. Однако согласно опубликованным исследованиям, не рекомендуется использование антибиотиков ни для лечения язвенных дефектов без клинических признаков инфицирования, ни для ускорения заживления язв или профилактики инфекции. Выбор схемы антибактериальной терапии на начальном этапе лечения включает оценку спектра возможных возбудителей инфекции и степени выраженности ишемии конечности, а также определение пути введения препарата. При инфекциях легкой степени и неосложненных инфекциях средней степени тяжести рекомендуется пероральное назначение антибиотиков, активных в отношении аэробных грамположительных кокков и характеризующихся высокой биодоступностью при приеме внутрь. Для лечения тяжелых инфекций, а также распространенных, хронических инфекций средней степени тяжести в качестве эмпирической терапии используют антибиотики с широким спектром действия. В данном случае схема антибиотикотерапии должна включать в себя препараты, обладающие активностью как в отношении грамположительных кокков (в том числе и MRSA), так и грамотрицательных бактерий и облигатных анаэробов. Путь введения антимикробного препарата должен быть парентеральным, особенно на начальном этапе лечения, для быстрого достижения эффективной концентрации антибиотика в области язвенного дефекта. Местное назначение антибиотиков возможно только для лечения поверхностных инфицированных язв с минимальным поражением подкожной клетчатки. Читайте также:
|


