Диагностика перелома лицевых костей
Переломы костей лица появляются по ряду причин, чаще всего связанных со спортом. Они могут быть следствием контакта между спортсменами (удары головой, кулаком, локтем), контакта со снаряжением и оборудованием (мяч, шайба, руль, гимнастическое оборудование) или контакта с окружающей средой или препятствиями (деревья, стены). В некоторых видах спорта (футбол, бейсбол, хоккей) отмечается высокий процент травм лица.
Переломы костей лица
Лицевой отдел черепа имеет сложную структуру. Он состоит из лобной кости, скуловых, орбитальных костей, носовых, верхнечелюстных и нижнечелюстных и других костей. Часть из них располагается глубже в лицевой структуре. К этим костям прикрепляются мышцы, обеспечивающие процессы жевания, глотания и речи.
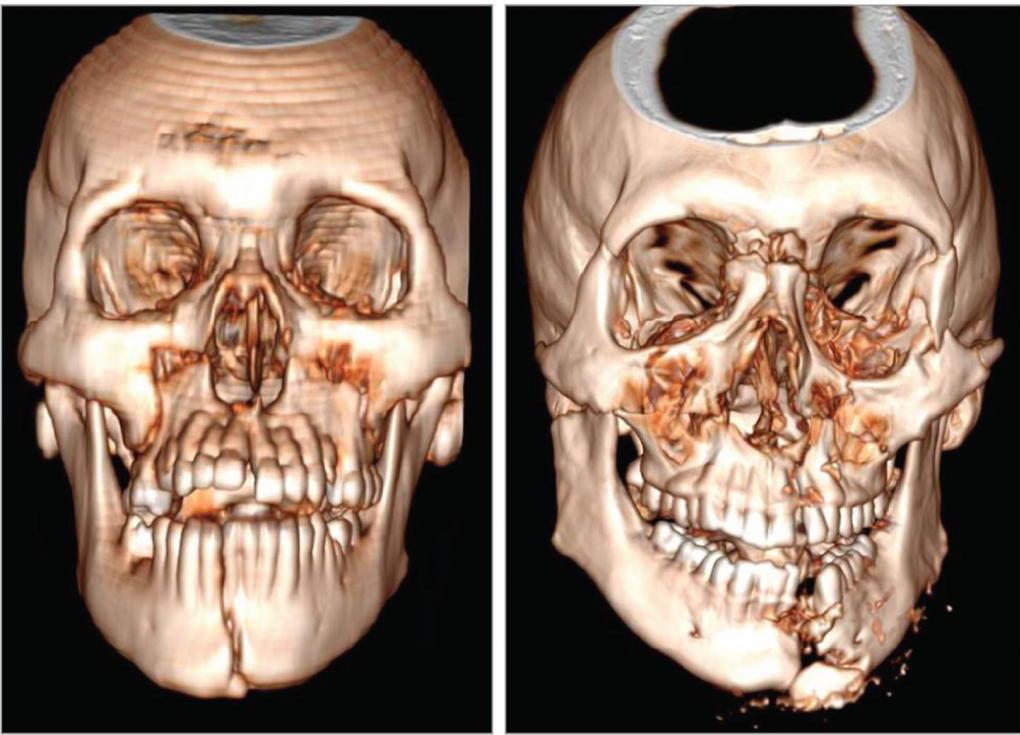
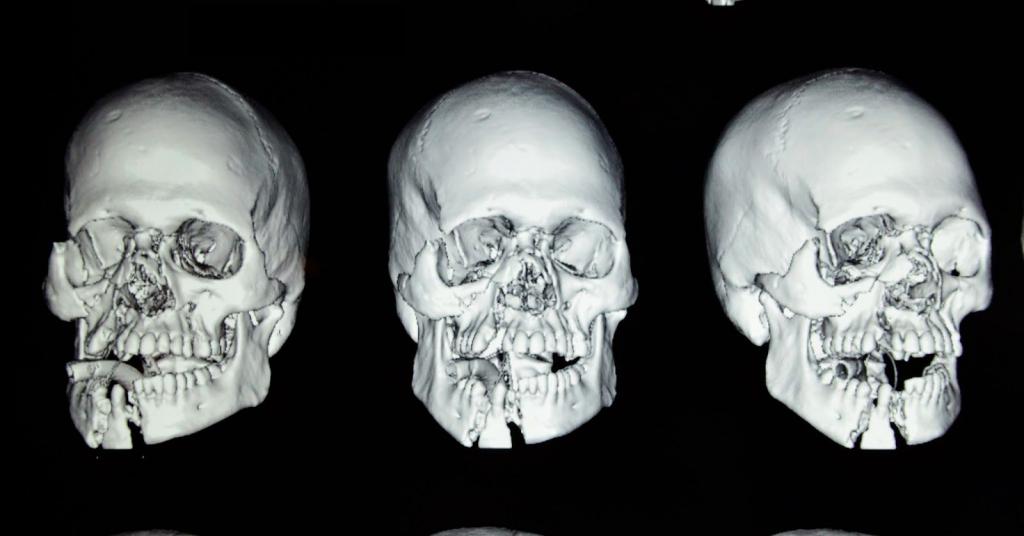
Одним из самых распространенных переломов лицевых костей является перелом носа. Также может произойти травмирование других костей. Может оказаться сломана как одна кость, так и несколько. Множественные переломы чаще возникают в результате автомобильной или другой аварии. Переломы могут быть односторонними (встречаются с одной стороны лица) или двусторонними (с обеих сторон лица). Ниже можно увидеть на фото переломы лицевых костей.
Является ли такая травма серьезной проблемой
Некоторые типы переломов костей лицевого скелета относительно незначительны, другие же могут нанести серьезный вред и даже быть опасными для жизни. Вот почему важно проводить правильную диагностику и лечение, прежде чем могут возникнуть серьезные осложнения.
Лицевые нервы и мышцы, ответственные за ощущения, мимику и движения глаз, расположены вблизи костей лица. В непосредственной близости находится мозг и центральная нервная система (ЦНС). Переломы лицевых костей могут привести к повреждению черепных нервов в зависимости от конкретного типа и местоположения перелома. Переломы орбитальной кости (глазницы) могут привести к проблемам со зрением. Переломы носа могут затруднить дыхание или восприятие запахов. Кроме того, переломы челюстных костей могут вызывать проблемы с дыханием или затруднять прием пищи и речь.
При возникновении травмы лицевых костей пострадавший должен немедленно обратиться за медицинской помощью.
Виды переломов
Существует несколько основных типов переломов костей лицевого отдела черепа. Их классифицируют по разным основаниям, в частности по их локализации. Для переломов костей лицевого скелета МКБ 10 включает рубрикаторы, которые определяют характер повреждения в зависимости от типа травмы: он может быть закрытым, открытым или неопределенного типа.
По степени тяжести переломы лицевых костей делят на 4 группы:
- при переломе первой степени кожа повреждается осколком изнутри;
- при переломе второй степени отмечается наличие поверхностной раны кожи и мягких тканей, небольшое засорение раны;
- при переломе третьей степени наблюдаются массивные мягкотканые травмы, которые могут сопровождать травмы магистральных сосудов и периферических нервов;
- при переломе четвертой степени отмечается субтотальная или тотальная ампутация сегментов.
Переломы носовой кости
Этот тип является наиболее распространенным. Носовая кость состоит из двух тонких костей. Для того чтобы сломать носовые кости, требуется меньше усилий, чем при переломе других костей, так как они достаточно тонкие. При переломе нос, как правило, выглядит деформированным, появляются болевые ощущения. Отек может затруднить оценку повреждения. Носовые кровотечения и кровоподтеки вокруг носа являются распространенными симптомами при этой травме.
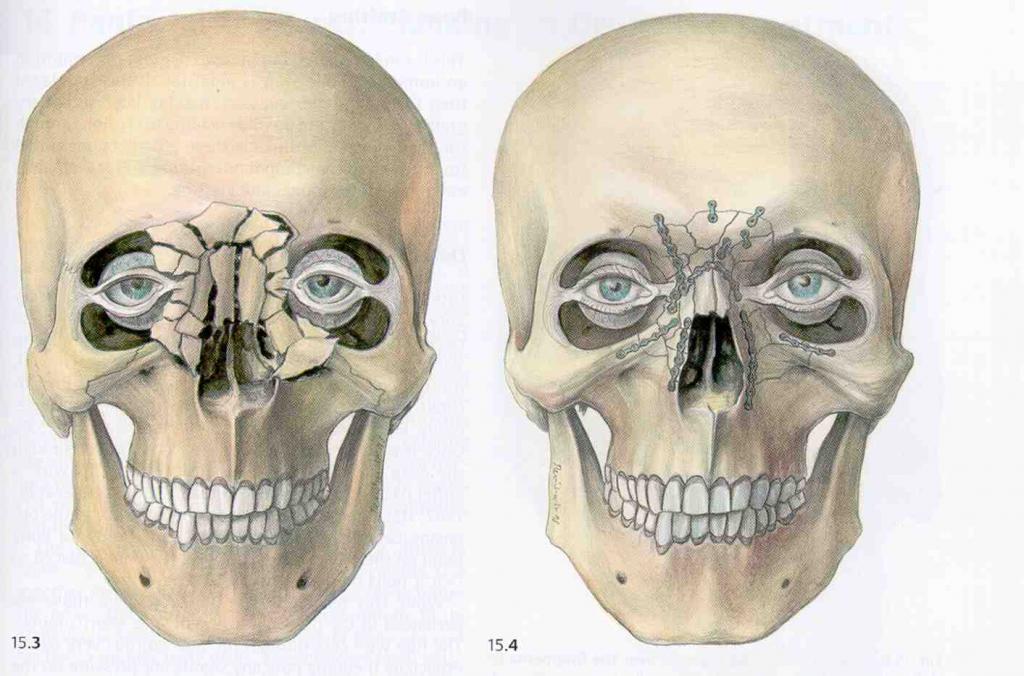
Переломы лобной кости
Лобная кость - основная кость в области лба. Перелом чаще всего встречается в середине лба. Именно там кости самые тонкие и самые слабые. Повреждение может привести к тому, что кость будет вдавлена внутрь. Для того чтобы сломать лобную кость, требуется значительная сила, поэтому часто эта травма может сопровождаться другими травмами лица, черепа или неврологическими повреждениями. Это может вызвать ликворею (истечение спинномозговой жидкости), травмы глаз и повреждение носового канала.
Переломы скуловых костей
Скулы прикрепляются в нескольких точках к верхней челюсти и костям черепа. При их переломах возможны также травмы близлежащих костей, в частности, повреждение пазух верхней челюсти. В результате травмы может сломаться скуловая кость, скуловая луга, или то, и другое одновременно.
По отзывам самих пациентов, такие переломы часто вызывают асимметрию лица. Переломы скуловой кости составляют большую часть переломов челюстно-лицевых костей.
Орбитальные переломы
Существует три основных типа таких травм:
- Перелом орбитального обода (внешнего края), самой толстой части глазницы. Потребуется большая сила, чтобы сломать эту кость. Такой перелом может сопровождаться повреждением зрительного нерва.
- Перелом обода, распространяющийся на нижний край и дно орбиты. В этом случае наблюдается перелом лицевой кости под глазом.
- Перелом самой тонкой, нижней части глазницы. В этом случае орбитальный обод остается неповрежденным. Глазные мышцы и другие структуры могут быть травмированы. При такой травме возможно ограничение подвижности глазного яблока.

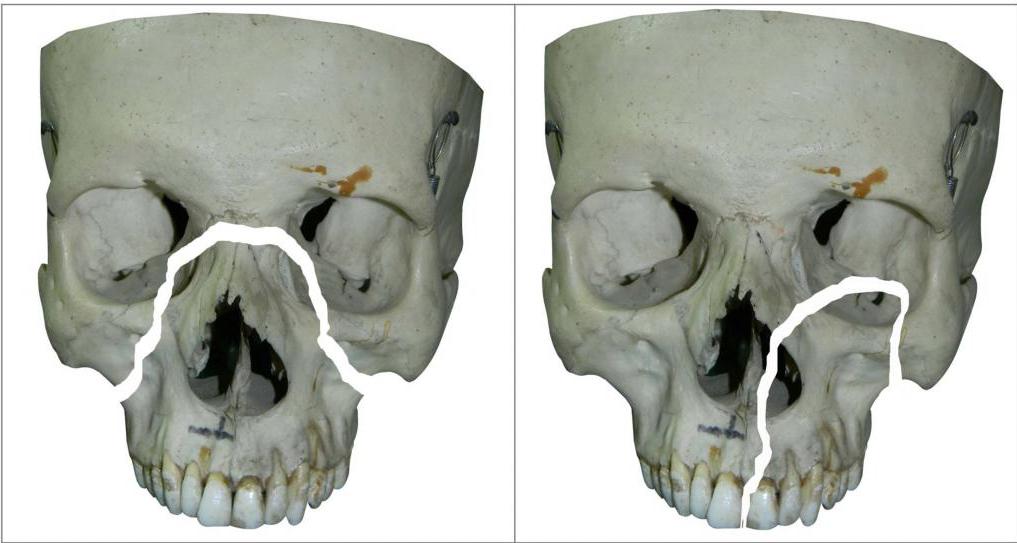
Переломы костей средней зоны лица
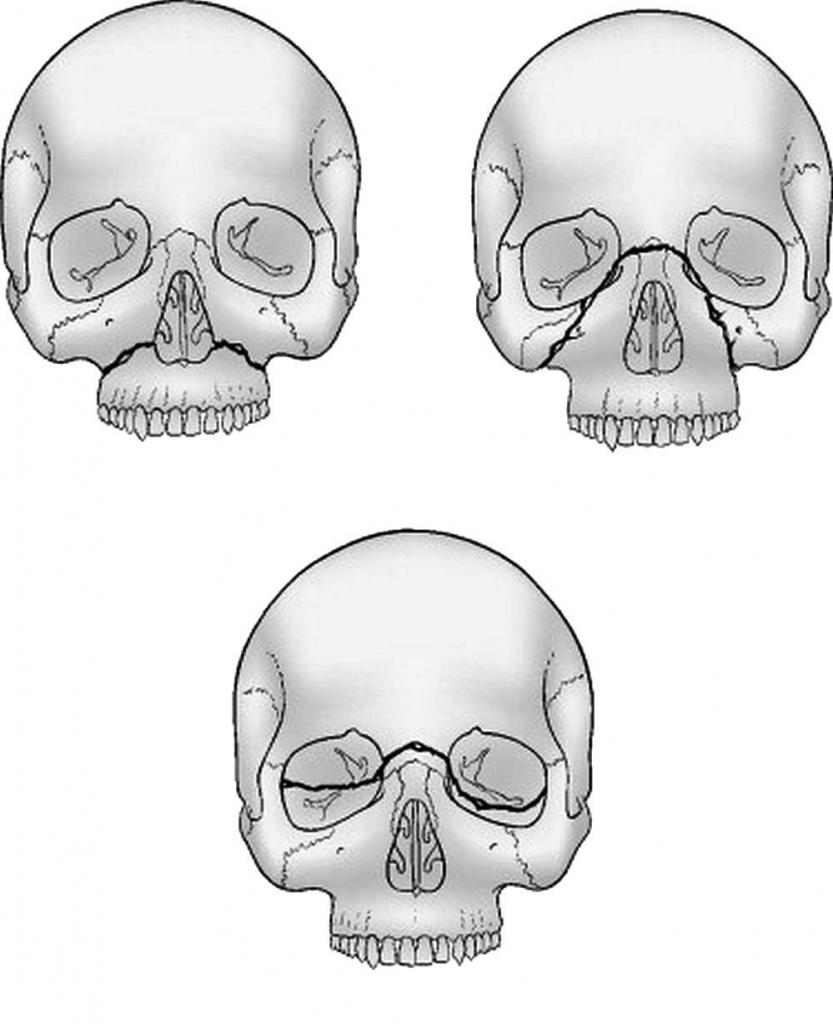
При тупых травмах часто возникают переломы вдоль трех линий, проходящих по стыкам костей, в наиболее тонких и слабых местах, а также там, где располагаются физиологические отверстия. Согласно классификации Ле Фор, выделяют три основных типа переломов, но могут встречаться и их вариации:
- Перелом Ле Фор I. При такой травме ломается скуловая кость и верхняя челюсть, они полностью разъединяются с другими костями черепа. Часто сопровождается переломом основания черепа.
- Перелом Ле Фор II. Линия разлома проходит от нижней части одной щеки, под глазом, через нос и к нижней части другой щеки.
- Перелом Ле Фор III. В этом случае отламывается альвеолярный отросток, Линия разлома проходит через носовое дно и верхнечелюстные пазухи. При такой травме повреждается верхнечелюстной нервный узел.
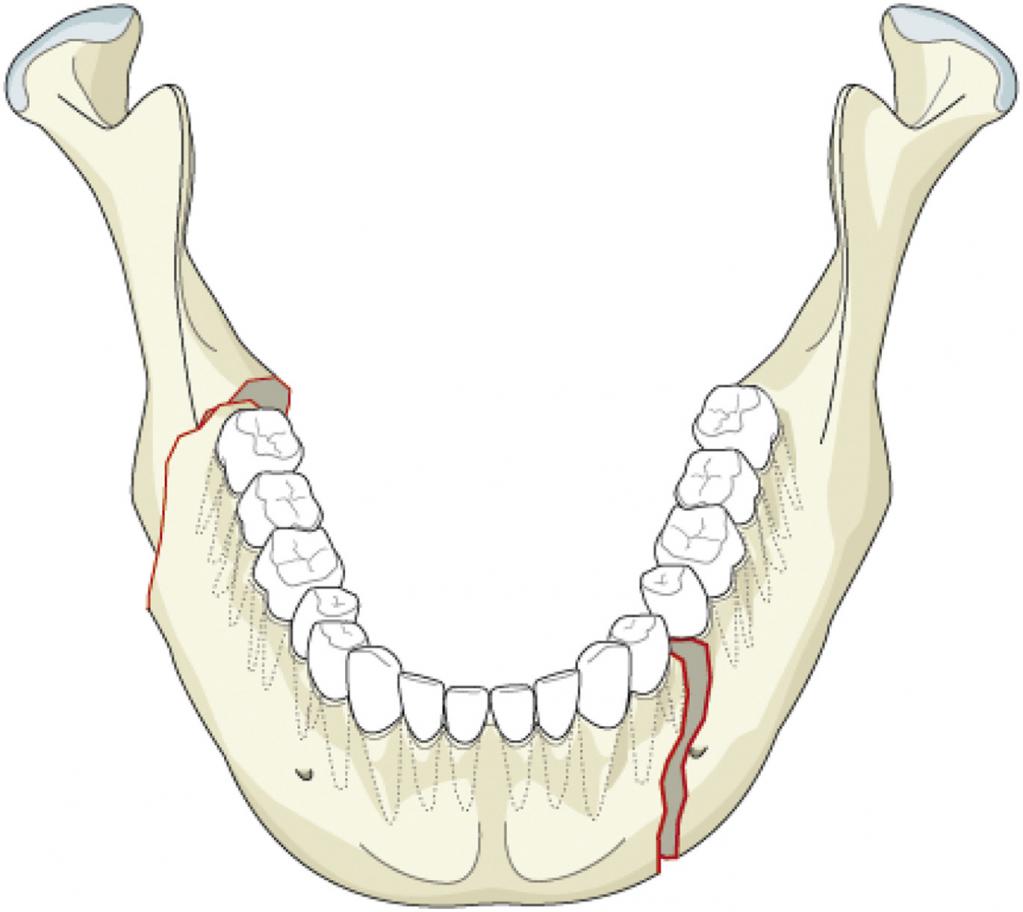
Травмы нижней челюсти
При переломах нижней челюсти чаще всего повреждаются угол нижней челюсти, мыщелковый и суставной отростки, подбородочный отдел. По локализации выделяют переломы тела и ветви нижней челюсти.
Причины
Переломы костей лица возникают по самым разным причинам:
- дорожно-транспортные происшествия;
- спортивные травмы;
- несчастные случаи, в том числе на рабочем месте;
- падения с высоты;
- падения со стоящего или движущегося транспортного средства;
- увечья, нанесенные каким-либо предметом или другим человеком;
- огнестрельные ранения.
Симптоматика
При любом переломе появляются боль, синяки и отеки. Большая же часть симптомов зависит от места перелома.
При переломе нижней челюсти наблюдаются:
- обильное слюноотделение;
- проблемы с глотанием;
- изменение прикуса;
- изменение цвета кожных покровов;
- смещение челюсти.
При переломе верхней челюсти возможны:
- носовое кровотечение;
- отеки под глазами и на веках;
- вытягивание лица.
Симптомы перелома носа могут включать:
- обесцвечивание под глазами;
- блокировку одной или обеих ноздрей или смещение перегородки;
- искривление носа.
Симптомы орбитального перелома:
- размытое, ухудшенное или двойное зрение (диплопия);
- затруднения при перемещении глаз влево, вправо, вверх или вниз;
- распухший лоб или щека или опухоль под глазами;
- впалые или выпуклые глазные яблоки;
- покраснение белков глаз.
Оказание первой помощи
До того как пострадавший будет отправлен к врачу, ему необходимо оказать первую медицинскую помощь. На место травмы необходимо положить холод. Нельзя самостоятельно вправлять смещенные фрагменты костей. В этом случае можно наложить повязку и доставить пострадавшего в медицинское учреждение.
Диагностика
Прежде всего определяется наличие каких-либо опасных для жизни травм. Врач должен проверить, блокирует ли что-либо дыхательные пути или носовые проходы, оценить размер и реакцию зрачка, определить, есть ли какие-либо повреждения центральной нервной системы.
Затем врач выясняет, как и когда произошла травма. Пациент или его представитель должен предоставить информацию о том, есть ли какие-то другие медицинские проблемы, например, хронические заболевания, предыдущие травмы лица или операции. После этого проводится физический осмотр лица на наличие признаков асимметрии и повреждения двигательных функций.
Для диагностики может потребоваться КТ-сканирование.
При переломе носа рентген может не потребоваться, если отек ограничен мостом носа, пациент может дышать через каждую ноздрю, нос прямой, и на перегородке нет сгустка крови. В противном случае проводится рентгенография.
Также врач может направить на компьютерную томографию (КТ), чтобы определить точное местоположение и тип перелома или переломов.
Лечение
Тип лечения будет зависеть от места и степени повреждения. Целью лечения переломов лица является восстановление нормального внешнего вида и функции пострадавших областей.
Перелом лица может заживать без вмешательства врача, если сломанная кость осталась в нормальном положении. Тяжелые переломы, как правило, приходится лечить. Лечебные процедуры включают следующее.
Врач ставит сломанные кости в нормальное положение без выполнения каких-либо разрезов. Как привило, этим способом пользуются при переломе носа.
Эндоскопия: при помощи эндоскопа (длинной трубки с камерой и лампочкой), помещаемого внутрь через небольшой разрез, врач рассматривает повреждения изнутри. Во время эндоскопии могут быть удалены небольшие фрагменты сломанной кости.
- противозастойные препараты, которые помогают уменьшить отек в носу и пазухах;
- обезболивающие средства;
- стероидные противовоспалительные препараты для уменьшения отека;
- антибиотики в случае риска заражения.
Ортодонтическое лечение проводится при поврежденных или сломанных зубах.
Оперативное вмешательство: врач использует проволоку, винты или пластины для соединения сломанных костей лица.
Реконструктивная хирургия может потребоваться для исправления частей лица, которые деформированы травмой. Иногда приходится удалять части сломанных костей лица и заменить их на трансплантаты.
Реабилитация
После хирургической операции пациент находится в стационаре не менее десяти суток. На сроки выздоровления влияют такие факторы, как время обращения за помощью с момента получения травмы, место и характер перелома. Полное выздоровление после перелома костей лицевого скелета наступает в среднем через месяц. В этот период должны быть исключены повышенные нагрузки, пациенту назначают кальцинированную диету. После выздоровления пациент по назначению врача некоторое время может принимать сосудосуживающие назальные препараты.
Риски
Лечение перелома лицевой кости может привести к появлению отека, боли, кровоподтекам, кровотечениям и инфекции. После операции могут остаться рубцы. В ходе лечения могут быть повреждены близлежащая ткань и нервы, что приведет к онемению. При проведении операции могут быть повреждены носовые пазухи. Даже при хирургическом вмешательстве возможно сохранение асимметрии лица, изменения зрения. Костные и тканевые трансплантаты могут сдвинуться с места, и тогда потребуется еще одна операция. Пластины и винты, используемые для фиксации костей, могут стать источником заражения или нуждаться в замене. Существует также риск образования тромбов.
Последствиями переломов лицевой кости без лечения могут стать асимметрия лица, боли в лице, глазах или слепота. Кровотечение может блокировать дыхательные пути, затрудняя дыхание. Также возможно кровоизлияние в мозг, что может привести к судорогам и быть опасным для жизни.
Превентивные меры
Невозможно полностью предотвратить переломы костей лицевого черепа. Однако существует ряд мер, которые могут уменьшить степень травматизма:
- ношение шлема при езде на велосипеде или мотоцикле;
- использование ремня безопасности в автомобиле;
- использование во время занятий спортом защитного снаряжения (шлемы, маски);
- соблюдение правил техники безопасности при работе.
Повреждения челюстных костей
Анатомо-топографические особенности строения ЧЛО у детей:
• большой объем клетчатки,
• хорошо развитое кровоснабжение лица,
• неполная минерализация костей,
• наличие зон роста костей лицевого черепа,
• наличие зубов и их зачатков.
Анатомо-топографические особенности строения челюстей и костей лица у детей в возрастном аспекте, наличие молочных зубов и зачатков постоянных зубов в верхней и нижней челюстях, меньшая прочность, значительный объем губчатого вещества и тонкий кортикальный слой, зоны роста и слабовыраженная минерализация кости значительно отличают костную ткань ребенка от таковой у взрослого.
Детская кость эластична и гибка. Надкостница у детей толще, обильно снабжена кровеносными сосудами, растяжима и устойчива к разрыву. Надкостница образует футляр вокруг кости, который придает ей большую гибкость и защищает при травме, поэтому переломы костей лица у детей встречаются реже, чем у взрослых.
Наиболее выражены особенности строения кости и надкостницы у детей младшего и дошкольного возраста. Это, с одной стороны, защищает лицевой скелет и снижает число переломов, с другой, обусловливает типичные для детского возраста варианты повреждения, отличающиеся своеобразными клиническими признаками, рентгенологической картиной и лечением.
Повреждения костей лица
Клиническая картина. Ушибы кости и надкостницы чаще бывают в детском и подростковом возрасте. Они протекают по типу закрытой травмы (без ссадин, царапин, ран на коже) и приводят к развитию асептического воспаления с последующим формированием гиперостоза. Этот вид повреждения в ранние сроки не диагностируется. Даже при рентгенологическом исследовании, проводимом с целью исключения перелома челюсти, ушибы кости и надкостницы не выявляются, а утолщение надкостницы верифицируют как ее воспалительную инфильтрацию, обусловленную кровоизлиянием или гематомой мягких тканей. Ушибы надкостницы у детей способствуют усиленному пери-остальному построению кости в месте травмы, что проявляется ее утолщением, имитирующим новообразование. Утолщение кости возникает через 3—4 нед после повреждения и рентгенологически выглядит как напластование костных разрастаний на поверхности кости. В первые недели костные разрастания имеют нежный трабекулярный рисунок, позже переходят в плотную, слоистую кость. Ушибы, завершающиеся формированием травматического гиперостоза, чаще развиваются на нижней челюсти, очень редко на верхней.
Если такие переломы своевременно не диагностируются, через некоторое время (5—7 дней) они могут стать полными переломами с типичным смещением фрагментов, что обусловливается развитием воспалительных изменений в области перелома и под влиянием функции челюсти. Подвижность незакрепленных фрагментов в ранний период после травмы препятствует образованию морфогенетического белка кости — основного индуктора репа-ративной регенерации и задерживает образование костной мозоли.
Поднадкостничные переломы характеризуются тем, что сломанная кость остается покрытой надкостницей. Чаще всего поднадкостничные переломы наблюдаются в боковом отделе нижней челюсти, скуловой кости. Смещение отломков в таких случаях не отмечается или, незначительное. Поднадкостничные переломы в детском возрасте диагностируются трудно. У этой группы костных повреждений отсутствуют классические клинические признаки (нарушения прикуса и функции, крепитация).
Эти переломы костей сопровождаются болью в месте приложения силы и изменениями мягких тканей (ушиб, гематома, рана). Таким образом, истинные признаки повреждения нивелируются. Диагностика всех видов переломов костей лица требует обязательного рентгенологического исследования не менее чем в двух проекциях, но выбор вариантов исследования диктуется локализацией перелома ивозрастом ребенка.
Травматический остеолиз наблюдается при отрыве головки нижней челюсти. Механизм процесса неясен, условно его можно сравнить с травматическим эпифизеолизом трубчатых костей. Рентгенологически обнаруживают полное рассасывание костного вещества головки. Исчезновение контуров головки нижней челюсти выявляется через 2—3 мес после травмы. В более поздние сроки развиваются дефект и деформация дистального конца ветви нижней челюсти, выполняющего функцию ложного сустава. Формируется неоартроз. Движения нижней челюсти сохраняются в полном объеме. Если травма произошла в первые годы жизни ребенка, к 7—12 годам можно видеть отставание роста одной половины нижней челюсти.
Переломы переднего отдела альвеолярной части верхней и нижней челюстей занимают одно из первых мест среди других повреждений лицевых костей. Они сопровождаются разрывами слизистой оболочки и подлежащих мягких тканей, а также вывихом или переломом зубов. Иногда вместе с травмированным альвеолярным отростком смещаются фолликулы постоянных зубов. Они нередко погибают. Смещение отломанного альвеолярного отростка приводит к нарушению прикуса.
Такие переломы чаще бывают у детей 8— 11 лет. При переломах альвеолярного отростка сила воздействия распространяется на участок небольшой протяженности, как правило в переднем отделе. Этот вид травмы участился вследствие агрессивных игр на улице (катание на роликах, качелях). Анатомическое положение альвеолярного отростка, неполный зубной ряд у детей этого возраста часто способствуют открытому повреждению. Травмированный фрагмент может быть очень подвижен, что наблюдается при полных переломах, ограниченно подвижен, иметь различное положение (что придано направлением удара) внутрь полости рта, в сторону, кпереди. Всегда отмечается дизокклюзия зубов.
При диагностике требуется тщательный выбор варианта рентгенологического исследования (линия перелома не всегда видна). Одновременно с переломом альвеолярного отростка верхней челюсти возможен перелом альвеолярного отростка нижней челюсти (при падениях с велосипеда, травмах на качелях и др.). Вывихи и переломы зубов затрудняют диагностику переломов альвеолярного отростка. Травмы боковых отделов альвеолярного отростка у детей крайне редки.
Переломы верхней челюсти. У детей переломы верхней челюсти второго и третьего уровня сочетаются, как правило, с черепно-мозговой травмой. Такие повреждения бывают в результате падения с высоты, при транспортной травме. Этот вид травмы у детей стал встречаться значительно чаще. Повреждения средней зоны лица могут сочетаться не только с черепно-мозговой травмой, переломами основания черепа, но и с переломами нижней челюсти, наружного носа, глазницы, скуловой кости и дуги.
Ранняя диагностика и своевременная репозиция отломков являются важными факторами профилактики бронхолегочной недостаточности, предупреждают усугубление течения черепно-мозговой травмы, шока, способствуют остановке кровотечения и распространению инфекции.
Переломы нижней челюсти преобладают у мальчиков старше 7 лет и обусловлены в основном бытовой травмой и неорганизованным спортивным досугом. Перелому способствуют положение и анатомическая форма нижней челюсти. По локализации на первом месте стоят одинарные переломы тела нижней челюсти, на втором — переломы мы-щелкового или мыщелковых отростков (отраженные), далее двойные и множественные. Продольные переломы ветви челюсти ипереломы
При одинарных полных переломах тела нижней челюсти смещение отломков обусловлено его направлением, функцией жевательных мышц и размером фрагментов. Выраженность смещения увеличивается по мере удаления линии перелома от центральных резцов. Нарушение целости слизистой оболочки, подвижность или полный вывих зубов в линии перелома наблюдаются почти во всех случаях.
Переломы в области угла челюсти встречаются реже, при них может не быть нарушений целости слизистой оболочки и смещения отломков. Гематома и коллатеральные отеки у таких детей выражены слабее, но функция нижней челюсти нарушена. Наблюдается дизокклюзия в области моляров на стороне повреждения. Смещение отломков возможно при расположении линии перелома позади жевательной мышцы.
Двойной перелом нижней челюсти сопровождается смещением отломков. Это может создавать условия для нарушения внешнего дыхания, вести к дислокационной асфиксии (западает корень языка), что опасно особенно у детей младшего возраста, когда беспокойное поведение, крик, плач способствуют одновременно ларингоспазму или усиленной экссудации слизи и обтурации ею трахеи. Прикус нарушен, слизистая оболочка травмирована на значительном протяжении, массивное кровотечение.
Переломы нижней челюсти более чем у половины детей сопровождаются черепно-мозговой травмой разной степени выраженности. Именно при переломах нижней челюсти черепно-мозговая травма остается недиагностированной, а ее последствия проявляются в пубертатном возрасте и причина их остается неустановленной.
К травмам мыщелкового отростка, которые нередко встречаются у Детей, относится одинарный перелом мыщелкового отростка, когда сила воздействия приложена с противоположной стороны или травма происходит в области подбородка.
Поднадкостничные переломы этой локализации встречаются очень часто, не имеют выраженной клинической картины и если своевременно не диагностированы, то в конце первой недели у ребенка появляются резкая боль и отек в области кожных покровов ниже козелка уха, иногда инфильтрат, ограничение движения нижней челюсти, девиация.
При двустороннем полном переломе этой локализации отмечается дизокклюзия в результате смещения нижней челюсти кзади, и контакт зубов верхней и нижней челюстей имеется только на последних зубах; клинически выражена сагиттальная щель (открытый прикус). У детей при этом виде перелома может произойти вывих головки нижней челюсти и сместиться кпереди, кзади, внутрь и кнаружи. Варианты переломов мыщелкового отростка многообразны. Переломы мыщелкового отростка нередко сочетаются с повреждением мягкот-канных структур ВНЧС.
Клиническая картина травмы одного мыщелкового отростка характеризуется болью, ограничением открывания рта, нарушением окклюзии; латеральным сдвигом нижней челюсти, отсутствием движения ВНЧС. Пальпаторно четко выражены ограничение и боль при боковых движениях челюсти в сторону, противоположную травмированной. Двустороннее повреждение характеризуется дизокклюзией по типу открытого прикуса со смещением челюсти кзади и ограничением ее движения. Возможна деформация заднего края ветви (определяется при пальпации). Подвижность головок (пальпаторно) не выражена.
Вывих ВНЧС. Непосредственной причиной такого вывиха может быть травма или чрезмерно широкое раскрывание рта при крике, рвоте, удалении зуба или других врачебных манипуляциях. Врожденное или приобретенное несовершенство связок и суставной капсулы способствует вывиху.
Различают травматические и привычные вывихи, хотя строгое их разграничение не всегда возможно. Вывих может быть полным и неполным (подвывих), односторонним или двусторонним. В зависимости от направления, в котором сместилась головка нижней челюсти, различают передний, боковой и задний вывихи. У детей чаще всего наблюдается передний вывих. Наиболее тяжело протекает задний вывих, который у детей может быть при переломе основания черепа.
При переднем вывихе рот широко открыт, ребенок не может самостоятельно его закрыть. При пальпации обнаруживаются выход головок нижней челюсти из ямок и смещение их вперед. Вывих нижней челюсти проявляется смещением головки из суставной ямки без самостоятельной экскурсии в нее.
При вывихах наблюдаются растяжение связочного аппарата и смещение диска. Это бывает при астеничном общем развитии ребенка и рассматривается как дисфункция ВНЧС; наблюдается также при диспропорциях роста элементов сустава (мягкотканных и костных).
При двусторонних вывихах больные предъявляют жалобы на невозможность закрыть рот, жевать, глотать, разговаривать. Внешне нижняя челюсть смещена книзу, щеки натянуты, отмечается слюнотечение; в области суставных ямок — западение.
Для вывихов ВНЧС наиболее характерны дизокклюзия по типу открытого прикуса, смещение нижней челюсти вперед без размаха движений; боль выражена слабо.
Патологические переломы. В отличие от травматического перелома это нарушение целости кости, измененной каким-нибудь предшествовавшим патологическим процессом. Наиболее частой причиной таких переломов челюстей являются новообразования костей, реже хронические остеомиелиты.
Переломы скуловой кости не бывают изолированными. Мощная скуловая кость, как правило, не ломается, а внедряется в верхнечелюстную пазуху, разрушая ее переднюю стенку. Этот вид повреждения рассматривают как сочетанный или множественный скулочелюстной перелом. Перелом расценивается как открытый, так как костные фрагменты свободно сообщаются с внешней средой через верхнечелюстную пазуху. Переломы скуловой дуги чаще всего бывают закрытыми. Абсолютным признаком такого повреждения является нарушение движений нижней челюсти вследствие механического препятствия, созданного отломками дуги для движений венечного отростка.
Диагностика переломов костей лица
Обследование ребенка, получившего травму любой тяжести, нужно проводить в полном объеме и немедленно. При этом должно быть предусмотрено рациональное обезболивание, так как травма, сопровождающаяся болевой реакцией (часто не ожидаемой ребенком), является фактором, резко нарушающим психоэмоциональное состояние больного, а неосторожные действия могут усиливать эту реакцию и провоцировать развитие или усугубление болевого шока.
При обследовании ребенка, получившего травму, необходимо:
· установить изменения, вызванные травмой костей лица, черепа, зубов, мягких тканей;
· правильно оценить его общее состояние (особенно важно при первичном осмотре).
Своевременное и полноценное обследование пациента позволит выполнить все необходимые манипуляции по борьбе с шоком, кровотечением, устранить угрозу асфиксии, предупредить распространение инфекции из полости рта и снизить условия ее проникновения в полость черепа, что особо важно при черепно-мозговой травме, когда инфекция из полости рта при переломах верхней челюсти среднего и верхнего уровня распространяется в полость черепа, мозговые оболочки.
Постановка точного диагноза позволяет оказать квалифицированную помощь ребенку, получившему травму, что существенно влияет на качество лечения и его исход.
Наиболее информативны обзорные рентгенограммы костей лица, выполненные в прямой проекции, ортопантомограммы, позволяющие одновременно анализировать состояние обеих челюстей и большинства костей лица. Особое значение придают выявлению черепно-мозговой травмы, перелома основания черепа.
Рентгенологические исследования относятся не только к информативным, но и доступным к выполнению в любом лечебном подразделении. Важным условием является обеспечение визуализации исследуемой области не менее чем в двух проекциях.
В некоторых ситуациях, в частности при повреждениях ВНЧС, эффективно выполнение рентгенографии нижней челюсти и томографии ВНЧС — в прямой и боковой проекциях.
КТ в аксимальной и сагиттальной проекциях дает исчерпывающую информацию о локализации, протяженности, характере переломов костей лица на всем протяжении и их сочетании с переломами других костей (головы, лица, шеи).
МРТ позволяет определить изменения всех структур (мягкотканных, сосудов и др.) и является одним из наиболее точных способов исследования анатомотопографических особенностей различных повреждений головы, лица, шеи.
Предлагаемая контрастная артрография ВНЧС [Сысолятин П.Г., Арсенова И.А., 2001] с целью исследования состояния поврежденного сустава в детской практике широкого применения не нашла.
При переломах нижнего, среднего и верхнего уровня верхней челюсти наиболее исчерпывающая информация может быть получена при КТ, в то же время зонография, ортопантомография и томография не утратили своего значения. Эти методы четко обеспечивают диагностику переломов нижнего уровня верхней челюсти, что позволяет установить характер повреждения верхнечелюстных пазух, когда они вовлекаются в зону повреждения.
Рентгенодиагностика исхода травмы костей лицевого черепа требует четкого выявления размера, положения и характера оставшихся дефектов и деформаций, что наиболее информативно при выполнении трехмерной КТ, проведении стереоли-тографического моделирования дефекта. Это дает возможность получить точное представление о сложных дефектах и деформациях челюстей и других костей лицевого черепа после травмы и планировать реконструктивно-восстановительное лечение детей и подростков. Эффективно использование телерентгенографии, цефалометрии для расчета перспективы роста ребенка в соответствии с его биологическим и хронологическим возрастом при проведении восстановительных операций.
Контактные внутриротовые рентгенограммы необходимы при диагностике травм альвеолярного отростка и зубов. Однако при травмах альвеолярного отростка их нужно сочетать с обзорной рентгенографией, зонографией, ортопантомографией, томографией и др.
При травмах мягких тканей, особенно при ушибах, кровоизлияниях и гематомах, эффективным методом распознавания распространенности, анатомо-топогра-фического положения области травмы, соотношения последней с другими анатомическими образованиями остается эхография. Она уместна как метод диагностики и контроля этапов лечения ребенка и установления исхода повреждения.
Во всех представленных вариантах исходов травм мягких тканей и костей лица наблюдается деформация прикуса. У детей на долгий период остается стойкое нарушение психоэмоционального состояния.
Исходы травм мягких тканей и костей лица
1. В области волосистой части головы (независимо от этиологии):
атрофический рубцовый массив разной площади и формы;
дефекты покровных костей черепа (чаще после электротравм, флегмоны новорожденного).
2. В области мягких тканей лица (в зависимости от этиологии):
обширные бытовые травмы — рубцы и их атрофические массивы разной формы и площади, подвижные. У естественных отверстий вывороты или атрезии могут сочетаться с дефектами носа, век, губ и других отделов лица;
после ожога, химических повреждений — рубцы и рубцовые массивы (келоидные и гипертрофические, атрезии естественных отверстий, в области век вывороты);
в области шеи — келоидные рубцы, деформации — костей лица и челюсти, шейного отдела позвоночника.
3. Исходы повреждений костей лицевого черепа:
вторичная адентия — ретенция постоянного зуба, близко расположенного от линии перелома, или задержка его прорезывания;
Читайте также:


