Фотодитазин при лечении грыжи
ФОТОДИНАМИЧЕСКАЯ ТЕРАПИЯ
Метод фотодинамической терапии основан на сочетанном применении лазерного излучения и веществ, называемых фотосенсибилизаторами, обладающих избирательной чувствительностью к определенным длинам волн оптического диапазона. При условии совпадения зоны селективной чувствительности фотосенсибилизирующего вещества и длины волны источника света, используемого для активации фотосенсибилизатора происходит фотодинамическая реакция. Катализатором этой реакции является кислород, присутствующих в живых биологических тканях.

Лечение осуществляется путем следующего порядка действий:
1. Производится введение в область интереса фотосенсибилизирующего вещества. При лечении большинства заболеваний, фотосенсибилизатор наносится накожно (аппликационно).
2. Выдерживается экспозиция перед проведением процедуры, необходимая для концентрации фотосенсибилизатора на патологически модифицированных клетках или микроорганизмах.
3. Выполняется лечебная процедура посредством дистанционного лазерного воздействия на зону интереса в пределах нанесенного фотосенсибилизирующего средства. Лечебная процедура не является помехой для отдыха или продолжения трудовой деятельности в день ее выполнения.

Показания для проведения фотодинамической терапии:
- лечение ревматоидных артритов, поскольку патологические ткани, образующиеся в суставах при артрите, тоже способны накапливать сенсибилизатор;
- дегенеративно-дистрофические заболевания опорно-двигательного аппарата различных локализаций и степени тяжести: идиопатический и посттравматический асептический некроз головки бедра, диспластический коксартроз, остеохондропатии бугристости большеберцовой и пяточной костей, остеохондропатия апофизов тел позвонков;
- ювенильный ревматоидный артрит. Черезкожная методика фотодинамической терапии позволяет уменьшить клинические проявления заболевания путем фотохимического разрушения или супрессии активированных иммунных клеток;
- лечение грыж позвоночника.Реализация фотодинамического эффекта на уровне грыжевого фрагмента диска запускает процессы восстановления структуры диска с последующим возвратом его эластичности. Длительность процесса восстановления структуры и плотности диска составляет 4-5 недель.
Противопоказания:
- злокачественные новообразования
- системные заболевания соединительной ткани
- активная форма туберкулеза легких
- гипертиреоз
- лихорадочные состояния
- склонность к кровотечению
- артериальная гипертензия III степени
- выраженный атеросклероз
- язвенная болезнь в период обострения
В качестве вспомогательных методик терапии грыж дисков рассматриваются медикаментозное лечение, включающее блокады поражённых периферических нервов, рефлексотерапия, физиотерапевтические процедуры.
С 2007 года для лечения грыж дисков используется фотодинамическая терапия.
Последовательное еженедельное выполнение 3-х сеансов фотодинамической терапии создаёт условия для сокращения размеров грыжевого фрагмента с последующей декомпрессией мягких тканей. Клинически это проявляется значительным улучшением состояния больного человека: значительным снижением или же исчезновением болей, а также невропатических явлений. Причем у людей моложе 45 лет в 50% случаев улучшение отмечается уже после 2-й процедуры, то есть на 8-9-й день от начала курса лечения.
Порядок действий врача при назначении и последующем проведении процедуры фотодинамической терапии следующий:
1. По данным компьютерной лучевой диагностики (МРТ, КТ) производится локализация (установление позиции) межпозвонковой грыжи (грыж).
2. Процедура начинается с нанесения на кожу в проекции грыжи фотосенсибилизирующего препарата. В качестве такого препарата используется 0,5% раствор фотодитазина.
3. После нанесения препарата область аппликации закрывается светонепроницаемой плёнкой. Плёнка фиксируется на коже лейкопластырем.
4. Выдерживается экспозиция не менее 40 минут, необходимая для депонирования препарата в области грыжевого фрагмента. В течение этого времени пациент может свободно перемещаться, принимать пищу и т.д.
5. По истечении указанного времени экспозиции светонепроницаемая плёнка с кожи снимается, и затем производится облучение проекционной зоны грыжи светом лазера. В процессе процедуры пациент не испытывает неприятных ощущений, кожа в месте лазерного воздействия не повреждается. Общая длительность процедуры не превышает 25 минут.
Этот процесс также регистрируется при компьютерном лучевом (МРТ, КТ) исследовании. Согласно срокам полного выздоровления контрольное исследование рекомендуется выполнить через 2 месяца после проведения последней процедуры.
Концепция избирательного разрушения пораженных клеток с помощью фотодинамической терапии можно схематически представить следующим образом:
Фотосенсибилизатор + видимый свет + кислород = Ответные фотохимические реакции в ткани.
Одним из уникальных свойств фотосенсибилизатора является его способность селективно, то есть избирательно, накапливаться в злокачественных, либо в диспластических клетках, что с успехом используется в фотодинамической терапии. После введения фотосенсибилизатора следующим этапом процедуры является использование источника света, для проведения облучения области заболевания. Свет определенной длины волны уникальный для каждого отдельного фотосенсибилизатора приводит последний в возбужденное состояние, что в свою очередь вызывает повреждение и некроз тканей, наиболее интенсивно накопивших данный препарат. Таким образом некротизируются и удаляются только те клетки, которые были изменены, а здоровые клетки не реагируют на облучение.
Принципиальные отличия фотодинамической терапии от иных методов
- Бесконтактность (невозможность инфицирования пациента).
- Безболезненность и бескровность лечебной процедуры.
- Быстрое заживление, сохранение структуры тканей.
- Отсутствие послеоперационных рубцов.
- Значительное сокращение послеоперационного периода проведение в амбулаторных условиях.
- Быстрое восстановление полноценной работоспособности.

Это фотодинамическая терапия (ФДТ). В организм вводится катализатор (фотосенсибилизатор) абсолютно для него безвредный. Он аналогичен катализатору, что входят в состав человеческой крови, но получен из растений. Механизм ФДТ сложен и многообразен, но совершенно безвреден для человека. Выглядит он примерно так. Перорально, чрескожно, внутривенно, внутриорганно в организм вводится природный биологический катализатор (фотосенсибилизаторов - ФС), через 30 минут он активизируется под воздействием мощного потока света (лазерного, светодиодного) и стимулирует работу всех органов и систем, а также ряд естественных для организма фотохимических и фотофизических реакций, направленных на избирательное разрушение неорганоспецифичных тканей (опухолей, рубцов грыж), не повреждая при этом окружающие ткани.
Технологии фотодинамической терапии патологии опорно-двигательного аппарата разработаны в НИИ травматологии и ортопедии им. Р.Р.Вредена и применяются с 1995 г. (патент РФ № 2233678). За прошедший период ФДТ проведена более чем у 2 тысяч пациентов с различной патологией опорно-двигательного аппарата, страдающих болевым, воспалительным, отёчным синдромами, ограничением движений при:
- дегенеративно-дистрофических заболеваниях, остеохондрозе, после травм позвоночника, межпозвонковых грыжах;
- дегенеративно-дистрофических и посттравматических повреждениях суставов;
- дегенеративно-дистрофических заболеваниях и травмах костей, мышц, сухожилий;
- после операций, в том числе и артроскопических, на суставах и позвоночнике, эндопротезирования;
- травмах и перенапряжениях опорно-двигательного аппарата у спортсменов.
Технологии ФДТ разрешена к применению Министерством здравоохранения и соцразвития РФ.
.jpg)
.jpg)
Для ФДТ применяется фотосенсибилизатор "Фотодитазин" в форме геля. Он практически нетоксичен, быстро выводится из организма, глубоко проникает в ткани, при накожном применении через 2-2,5 часа достигает оптимальных концентраций.
Аппаратура для световоздействия.
Аппарат некогерентного монохроматического света АМСТ-01. Позволяет фотовоздействие в красной (0,66мкм) областях спектра с плотностью мощности 100 мВт/см2 .
.jpg)
Диодный лазерный аппарат "Латус" с длиной волны излучения 660-670 нм и мощностью 400 мВт.

Фотодитазин гель наносится наружно на кожу в 1-3 участках из расчета 1 мл геля на 3-5 см2 обрабатываемой поверхности. Через 15-30 минут нанесенный гель удаляется смоченным дистиллированной водой ватным тампоном и производится световое воздействие по 3-5 минут на каждый участок.

Курс лечения фотосенсибилизаторами состоит из 1-2 процедур. Через 4-5 дней после ФДТ больным назначается массаж, ЛФК, лечебное ортезирование, а при необходимости дополнительный курс фото-лазеротерапии.
Признаками успешной терапии являются:
- улучшение общего самочувствия, нормализация сна;
- устранение или уменьшение степени проявления: болей, в том числе и ночных, скованности в суставах; отёчного и воспалительного син-дромов (синовита, бурсит); гипотрофии мышц;
- увеличение безболезненной амплитуды движений в суставах и позвоночнике;
- восстановление опорности конечности;
- улучшения условий для самообслуживания.
Результаты фотодинамической терапии
Через 1-3 минуты после начала процедуры практически все больных отмечают появления чувства "легкости" в суставах, конечностях, позвоночнике, приятное тепло в месте фотовоздействия. Сразу после процедуры у 73% больных выявлено полное исчезновение болей, а у остальных заметное снижение их интенсивности. Все пациенты отмечают чувство легкости, увеличение амплитуды разной степени безболезненных движений в суставах и позвоночнике. Через 4-8 часов у больных с отёком тканей уменьшалась его степень. Вечером, в день процедуры 48% больных предъявляли жалобы на незначительный синдром обострения болей продолжительностью 1-2 часа легко снимаемый приёмом простых анальгетических средств.
На следующий день хороший ночной сон, улучшение общего самочувствия, лёгкость движения в суставах отмечали все больные, отсутствие болей - 61%; заметное снижение болей - 26%, незначительное улучшение – 13% больных.
Во время сеанса с фотодитазином больные указывают на ряд субъективных признаков: ощущения приятного тепла, распространяющегося от места воздействия в различные участки тела, кратковременное чувство покалывания, тупой, иногда острой боли в зоне воздействия, протекающей волнообразно и т. д. Эти проявления использованы нами для разработки алгоритма уточнения причины патологии и прогнозирования реабилитационного потенциала.
В течение 7-20 дней у больных происходит нарастание лечебного эффекта. Исследование крови в динамике показало нормализацию основных показателей. По данным ультрасонографии уменьшалась гиперплазия синовиальной оболочки, снижалась степень выпота в полость сустава, изменялся его качественный состав - исчезали нити фибрина и мелкодисперсные включения. Сравнение результатов ультразвуковой диагностики у 48 больных с патологией позвоночника до и после лечения выявило восстановление контура m.ileopsoas, увеличение её размеров, повышение эхогенности.
При компьютерной томографии выявлено увеличение площади максимального поперечного сечения мышц на стороне поражения, уменьшение плотности жировой ткани. По результатам лазерной биофотометрии и допплеровской флоуметрии зарегистрированы существенные улучшения показателей и восстановление микроциркуляции поражённого сегмента ОДА.
Данная методика не травматична, не разрушает здоровые ткани и может повторяться многократно.
Противопоказания: непереносимость фотосенсибилизаторов, повышенная чувствительность к свету, порфирии, беременность, обострения сопутствующих заболеваний (легочно-сердечная недостаточность в стадии декомпенсации, заболевания печени и почек, сопровождающиеся печеночной и почечной недостаточностью, облитерирующий атеросклероз сосудов (в стадии критической ишемии).
Результат лечения сохраняется долго, потому что сам метод позволяет настроить системы организма на саморегуляцию. Правда, ждать мгновенного эффекта все же не стоит. Вера в сказку у большинства из нас, конечно, сильна, но в жизни чудеса случаются редко. Один ощутит результат сразу, другой – через 15-20 дней. Все зависит от диагноза. И это не будет означать, что болезнь ушла совсем. Какое-то время состояние будет оставаться неустойчивым: хуже-лучше. Обычно человек начинает забывать о боли недели через три. А через два месяца вообще чувствует себя прекрасно – и это означает, что эффект от процедуры развился полностью.
Фотодинамическая терапия выгодно отличается по эффективности от общепринятых методов лечения, в том числе и фото-лазеротерапии. Курс лечения уменьшается до 1-2 процедур. У большинства больных (64%) было достаточно одной процедуры фотодинамической терапии.
Таким образом, следует отметить следующие возможности фотодинамической терапии, которые являются ее неоспоримыми преимуществами:
- быстрый лечебный эффект – снятие боли, воспаления, отёков практически сразу после процедур;
- сокращение количества процедур до 1-2;
- безвредность, безболезненность;
- одновременное проведение диагностики и лечения заболевания;
- избирательное воздействие на организм;
- возможность устранения больных и чужеродных клеток в труднодоступных местах;
- возможность проводить неоднократное лечение;
- отсутствие вероятности возникновения осложнений при лечении и после его проведения;
- возможность применения терапии в амбулаторных условиях;
- доступность метода для людей всех возрастных категорий.
За фотодинамической терапией большое будущее. Боль с помощью этого метода нередко можно снять уже после одной процедуры. В наиболее тяжелых случаях она помогает существенно замедлить развитие болезни и облегчить ее симптомы, хоть и не моментально. В настоящее время она широко применяется в гинекологии, урологии, косметологии, дерматологии, лечении гнойных ран.
Карипазим, или папаин

Препарат представляет собой папаин. Это природное растительное вещество, относящееся к ферментам. Папаин катализирует гидролиз (распад) различных белковых соединений, и содержится в папайе, или плодах дынного дерева. Этот фермент представляет собой белок, в составе которых около 200 аминокислотных звеньев, его молекулярный вес более 23 килодальтон.

Его физические свойства, такие как растворимость в воде и в этиловом спирте, позволяют консервировать его и готовить различные субстраты. По своим химическим свойствам папаин напоминает пепсин, который является основным протеолитическим, то есть расщепляющим белки, ферментом желудочного сока. Но пепсин эффективен в очень кислой среде, а папаин проявляет свою активность, как в кислой, так и в нейтральной среде. Он работает и в щелочных растворах и средах, но при этом оптимальным диапазоном эффективности является показатель pH 6,5.
Состав, форма выпуска и официальные показания
Согласно официальной инструкции, препарат выпускается во флаконах, в виде двух различных дозировок: 350 ПЕ и 700 ПЕ. Это соответствует концентрации ферментов, различающейся в два раза. Одна из них более концентрированная, вторая — слабее. Но в настоящее время в розничной сети можно в аптеках купить только дозировку в 350 ПЕ. Согласно инструкции, средство применяется только наружно. Показан Карипазим только при ожогах глубокой степени (IIIа), для того, чтобы лизировать отмершие, или некротизированные ткани. В результате ожоговая рана очищается, и грануляция, или заживление, происходит более успешно.

Согласно инструкции, содержимое флакона нужно растворить в изотоническом растворе (0,9% NaCl), либо в растворе новокаина (0,5%), в количестве 10 мл. В результате получаются растворы, содержащие 35 или 70 ПЕ на миллилитр. Ими пропитывают салфетки, которые накладывают на ожоговую поверхность. Салфетки меняют ежесуточно, и перед заменой проводят хирургическую обработку раны. Препарат облегчает удаление некротизированных тканей. Других показаний, так же, как и других способов применения, в официальной инструкции нет.
Производители
Выше приведена инструкция к Карипазиму, который производится в Москве, точнее, в Московской области: Серпуховский район, поселок Оболенск, Промплощадка, корпус номер 9. Существует ещё и грузинский Карипазим. По вполне понятным причинам, связанным с обострением международных отношений между Российской Федерацией и Грузией, с марта 2007 года препарат грузинского производства в Россию поставляться перестал.
Есть непроверенная информация, что с апреля 2018 года вновь в Россию стал поставляться Карипазим грузинского производства, из Института фармакохимии имени Кутателадзе. Это официальный препарат, растаможенный, с наличием положенного регистрационного удостоверения.
Существуют и местные препараты с папаином (мазь, гель), но о них будет рассказано в других статьях.
Лечение грыжи позвоночника Карипазимом
Лечение (точнее, попытка какого – либо влияния) на межпозвонковые грыжи с помощью Карипазима проводится методом электрофореза. Никаких инъекций и уколов не применяют. Электрофорез — это физиопроцедура, при которой раствор лекарственного вещества способен двигаться в заданном направлении в биологических тканях, согласно разности потенциалов под влиянием постоянного электрического тока.
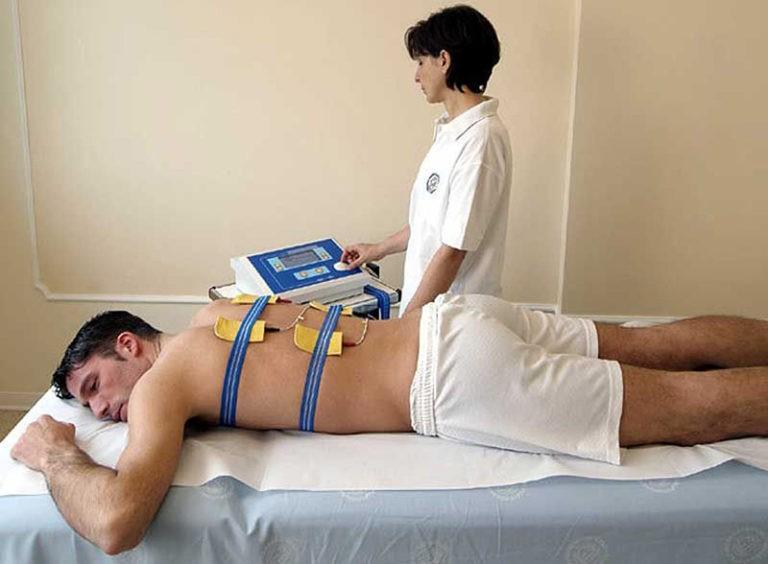
Длительность курса, которая рекомендуется как наилучшая и максимально эффективная — это 3 курса лечения (по 30 процедур каждый день в каждом курсе), перерыв между курсами составляет 1 или 2 месяца. Таким образом, общая длительность может достигать 9 месяцев!
Процедура проводится следующим образом:
- электроды погружаются в тёплую воду с температурой тела;
- один флакон Карипазима растворяется в 10 мл. изотонического раствора, и наносится на положительный электрод, куда добавляются две капли Димексида;
- на отрицательный электрод наливается 10 мл. раствора Эуфиллина, 2,4%;
- электроды располагают различным образом. Так, при грыже поясничного отдела позвоночника электрод с Карипазимом располагается на пояснице, в проекции грыжи, а отрицательный с эуфиллином — на животе. Такая методика называется поперечной;
- сверху электроды фиксируются;
- электроды подсоединяются к аппарату, и подается электрический ток силой от 5 до 10 миллиампер временем экспозиции от 10 до 20 минут.
Источником такой методики, не связанной с официальными показаниями Карипазима, является отделение нейрореабилитации НИИ нейрохирургии имени Н. Бурденко, точнее – проф. В. Л. Найдин и соавторы (Бобков Ю.Г., Юрищев П.Е.). Соответствующий патент № 2141359 опубликован 20.11.1999 г. Что сказано в этом документе?

НИИ нейрохирургии имени Н. Бурденко.
Патентная экспертиза
Авторами патентной заявки сказано, что:
Соответственно, терапевтическая широта этого метода достаточно узкая. Авторы патентной заявки тем самым косвенно подтверждают, что если пациент проведет 19 сеансов, то это будет зря, а если количество процедур превысит 30, то они могут быть во вред.
Под аллергическими реакциями понимается такие побочные явления, как наличие кожного зуда в месте прикрепления положительного электрода, повышение температуры тела, жжение. В данном случае рекомендуется прекратить дальнейшие сеансы и обработать место положения электрода гидрокортизоновой мазью.
Переводя это на язык фармакоэкономики, с учетом средней стоимости упаковки, можно подсчитать, что:
- если пациент потратит на лечение, меньше, чем 2876 рублей, то деньги пропадут зря, а если он отдаст за лечение больше, чем 4300 рублей, то у него могут возникнуть осложнения в виде аллергических реакций. Если же брать три курса, то оптимум – от 8600 до 12900 рублей.
- в первом случае у пациента исчезла неврологическая симптоматика, высота дисков L3 — S1 увеличилась, размеры грыжи L5 S1 уменьшились, с 8 до 4 мм;
- у второго пациента при остеохондрозе шейного отдела грыжа диска C6 — C7 уменьшилась с 6 мм до 4 мм.
Исходя из логики и здравого смысла, какой тогда эффект будет, если провести электрофорез с Карипазимом на область здорового межпозвонкового диска? Выходит, что он тоже будет уменьшаться? Или, если здоровый диск увеличивается в размерах, почему же тогда не увеличивается и его часть, составляющая грыжу?
Неутешительные итоги
Итак, обобщив все вышесказанное, можно сделать следующие выводы:
В заключение этой небольшой статьи можно сказать, что применение сеансов электрофореза с Карипазимом для лечения межпозвоночной грыжи всегда проводится в частных центрах, и никогда оно не приводится в государственных клиниках по полису обязательного медицинского страхования. Это означает, что данный вид влияния на организм пациента будет выгодным для фармацевтических компаний только в том случае, если будут активно продвигаться врачом.
Конечно, никто не отменял и не отменяет действие плацебо, и чем дороже плата за препарат, чем изощреннее необычный метод его введения, тем большее самовнушение испытывает пациент. Изменение психического восприятия боли может быть очень значительным, вплоть до полного исчезновения болевого синдрома и психогенной анестезии. Все мы прекрасно помним, как Анатолий Кашпировский, вводя пациентку в транс, сохранял с ней полный контакт, в том числе речевой, в то время, когда ей проводилась без наркоза операция на молочной железе, и это транслировалось по телевидению.
Поэтому следует основным в лечении грыж действительно считать доказанные методы. В случае консервативного воздействия — это вытяжение, лечебная гимнастика, диета, нормализация массы тела, плавание, лечебные блокады. В случае неэффективности консервативного лечения – это операции, наилучшей из которых является полное удаление грыжи с протезированием диска. Современные полимерные материалы позволяют полностью вернуть объем и свободу движений, а срок службы искусcтвенного диска исчисляется многими десятками лет.

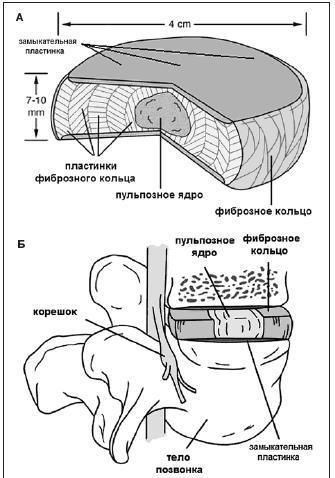
Позвоночный столб поддерживает равновесие всего тела при ходьбе, поэтому он должен быть прочным, но вместе с тем гибким и подвижным. В движении участвуют 24 позвоночных сегмента, между ними 23 хрящевые прослойки — межпозвоночные диски. Межпозвоночный диск — своего рода подушка безопасности для позвонков. Он нужен, чтобы плотно скреплять позвонки между собой, обеспечивать их подвижность и амортизацию (смягчать удары, гасить колебания). Межпозвоночный диск можно представить в виде плоской капсулы с гелеобразным содержимым. Он состоит из нескольких элементов.
- Пульпозное ядро студенистой консистенции, состоящее из молекул гликозаминогликанов (легко отдают и забирают воду). Отвечает за амортизацию.
- Фиброзное кольцо вокруг ядра удерживает гель внутри и плотно сращивается с соседними позвонками.
- Гиалиновые пластинки покрывают диск сверху и снизу, участвуют в диффузном транспорте воды, питательных веществ и выведении продуктов обмена.
- Замыкательные пластинки жестко срастаются с телами соседних позвонков.
Грыжа межпозвоночного диска — это выпячивание пульпозного ядра за пределы межпозвонкового дискового пространства. Она возникает, когда фиброзное кольцо вокруг ядра разрушается
Организм — целостная система, в нём ничего не происходит само собой. Межпозвонковая грыжа возникает по ряду серьезных причин:
- Нарушение питания тканей диска (дистрофия). Поскольку питание диска происходит диффузно, немаловажную роль в этом процессе играет двигательная активность человека. Если ее нет, диск страдает.
- Врожденный дефект диска (дисплазия).
- Травматическое воздействие.
- Возрастная дегенерация (старение).
- Мышечный дисбаланс.
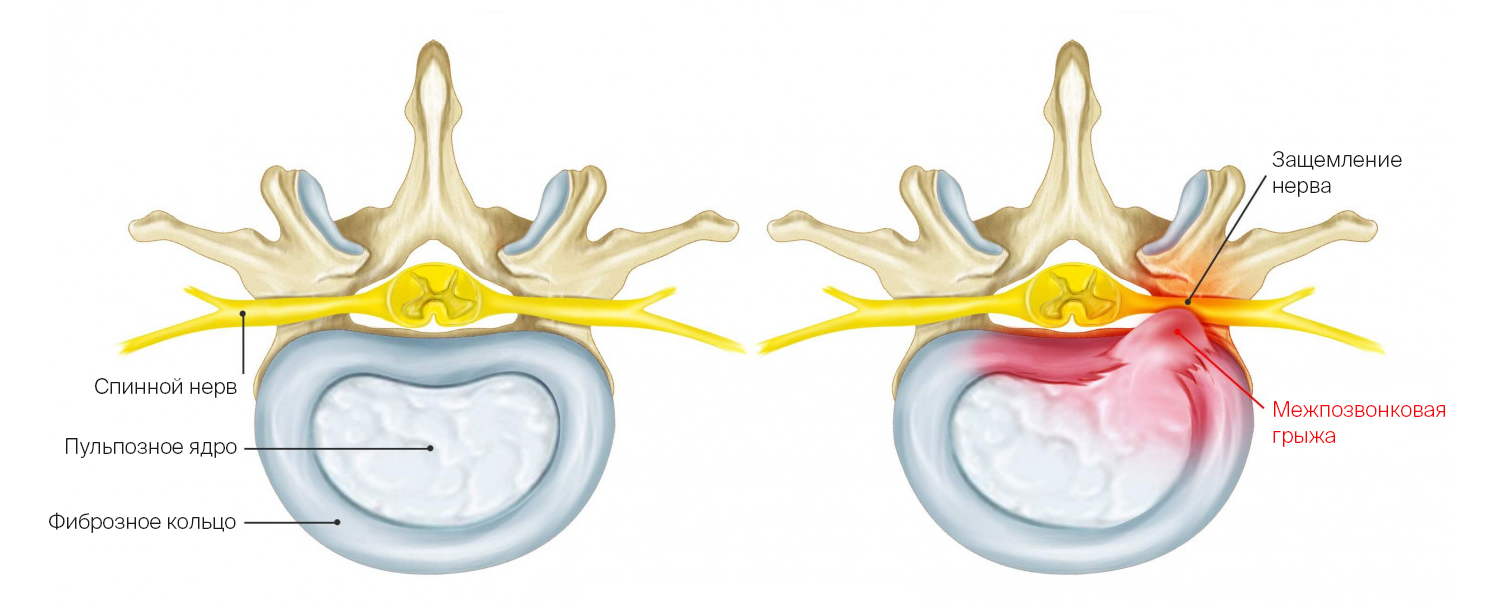
Здоровый межпозвоночный диск и диск с грыжей
Классификация грыжи межпозвонкового диска основана на анатомическом расположении. В ней используются сокращенные латинские названия отделов позвоночного столба и порядковый номер позвонка в этом отделе:
- Шейный отдел (Pars cervicalis): позвонки CI — CVII. Частая причина боли в шее, плечах, верхних конечностей.
- Грудной отдел (Pars thoracalis): позвонки TI — TXII. Грыжа диска в данной локализации достаточно редка, что связано с меньшей подвижностью, а соответственно меньшим износом межпозвонковых дисков.
- Поясничный отдел (Pars lumbalis): позвонки LI — LV. Поясница — наиболее перегруженный отдел с позиции не только общей вертикальной нагрузки, но и наклонных движений. Здесь наиболее часты грыжи дисков.
- Крестцовый отдел (Os sacrum): позвонки SI — SV. Наиболее часто встречаются грыжи на границе поясничного и крестцового отделов позвоночника.
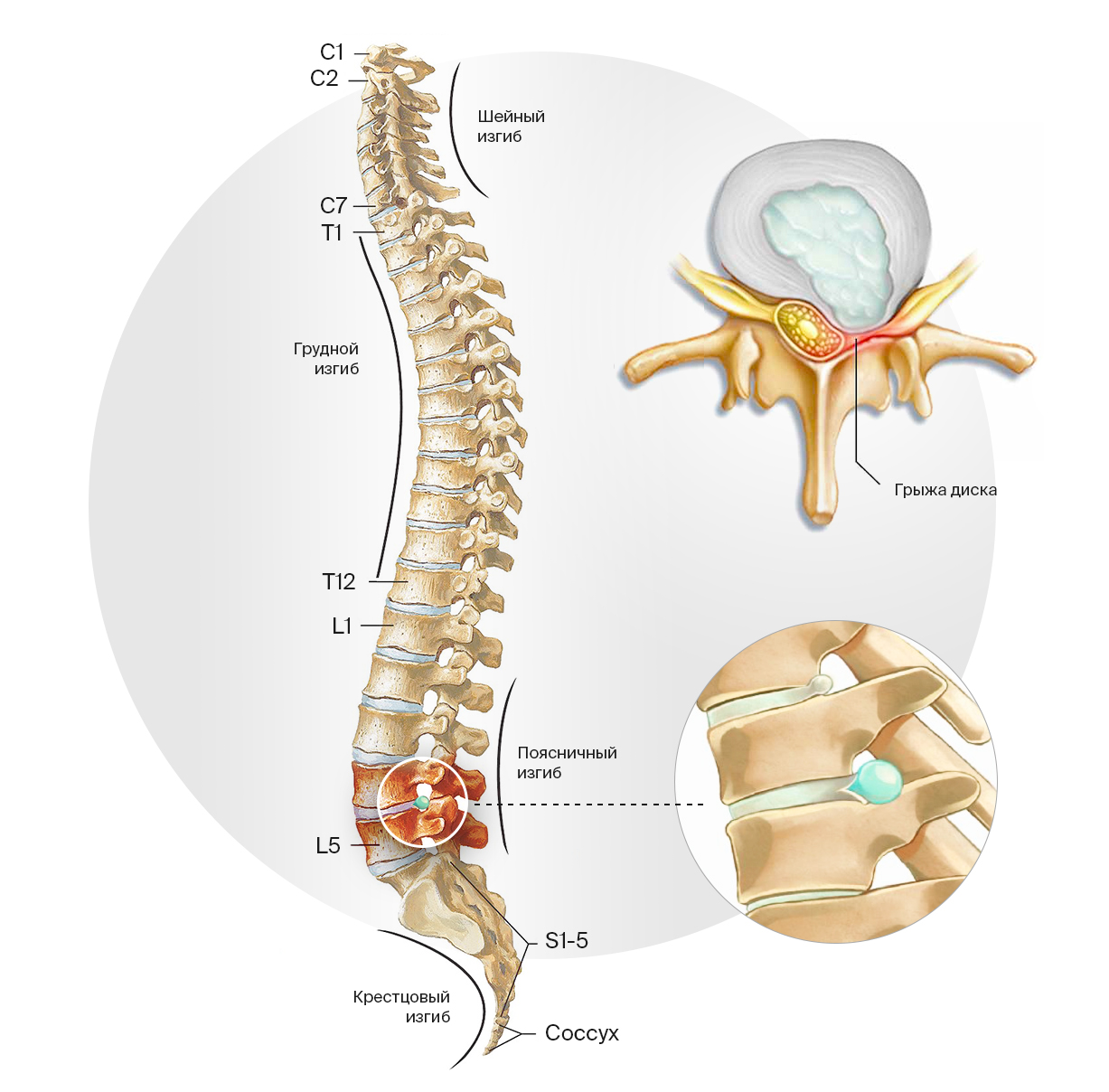
Локализация грыж межпозвонкового диска. Наиболее часто они возникают в позвонках LI — LV
Для визуализации патологических тканей в случае с грыжей позвоночника используют два основных метода — компьютерную томографию и магнитно-резонансную томографию. Компьютерная томография (КТ). В данном методе также используется принцип рентгенографии, но с помощью компьютерной обработки можно получить серию снимков продольных и поперечных срезов, на которых можно увидеть костную и хрящевую ткани. Разглядеть нервные волокна и мягкие ткани не получится.
Миелография. Для повышения информативности КТ в спинномозговой канал вводится контрастное вещество. Позволяет увидеть на срезах то, что не различимо при классической компьютерной томографии.
Контрастная дискография. Контрастное вещество, в отличие от миелографии, вводится непосредственно в межпозвоночный диск.
Электронейромиография. Это исследование может быть назначено в качестве дополнительного, для измерения проводимости импульса в нервных волокнах.

Все диагностические методы не имеют ценности без осмотра пациента специалистом. Важен не только снимок, но и опрос пациента, поскольку грыжа может быть значительных размеров, а дискомфорта не вызывать. Или, наоборот, очень маленькая грыжа межпозвонкового диска вызывать сильный болевой синдром.
Врачи клиники Ткачева-Епифанова проводят очные и дистанционные консультации. Они оценивают снимки МРТ и опрашивают пациента. Предварительная консультация — бесплатная.


Лечение грыжи позвоночника — сложный и долгий процесс. Патология развивалась длительное время, невозможно все обратить вспять за одно посещение врача. Все варианты лечения межпозвонковых грыж можно свести к двум: безоперационному и хирургическому. Начнём с безоперационного. Ученые давно подметили, что в большом количестве случаев грыжа позвоночника с течением времени уменьшается вплоть до полного исчезновения. Этот процесс называется спонтанной резорбцией, то есть рассасыванием грыжи межпозвонкового диска. Рассасывание грыжи происходит благодаря воспалению. Иммунные клетки крови макрофаги поглощают пораженные участки межпозвонкового диска и после этого приступают к ликвидации очага воспаления. Процесс резорбции еще не изучен до конца. Но врачам известно, как создать благоприятные условия для самовосстановления тканей диска позвоночника. Это позволяет лечиться без операций.

Резорбция — это естественное рассасывание грыжи межпозвонкового диска, которое происходит благодаря воспалительному процессу. Один из способов запуска резорбции — метод Ткачева-Епифанова.
Физиотерапия — это обобщенное понятие. Лечение основано на естественных и искусственно воссозданных физических факторах (холод, тепло, электрический ток, магнитное излучение, лазер и др.). Проводят такое лечение врачи и младший медицинский персонал разных специальностей: мануальный терапевт, остеопат, массажист, иглорефлексотерапевт, инструктор ЛФК и др. В физиолечении могут использоваться специальные аппараты, приспособления, ручные методики.
Кинезитерапия (терапия движением): активная (ЛФК) и пассивная (массаж, вытяжение). Терапия движением подбирается с учетом индивидуальных особенностей пациента и призвана укрепить мышечный каркас спины. Вытяжение позволяет снять боль и напряжение мышц.
Мануальная терапия и массаж — методы воздействия на мягкие ткани, суставы с целью восстановления равновесия в теле и синхронизации процессов. Возвращают подвижность и устраняют боль.
Тейпирование, кинезитейпирование — метод установления специальных пластырей на кожу в местах, где необходимо воздействовать на рецепторы растяжения и сжатия мышц. Способ расслабления или усиления тонуса мышц.
Лазеротерапия (лечение светом) — биологическая активация процессов регенерации.
Плазмотерапия (prp-терапия) — инъекции собственной очищенной плазмы, богатой тромбоцитами, факторами роста, гормонами. Повышается местный иммунитет, запускаются процессы регенерации.
Рефлексотерапия, Иглорефлексотерапия, акупунктура (лечение биологической энергией) — стимуляция специальными иглами нервных окончаний. Таким способом возможно введение микродоз лекарственных препаратов. Улучшается обмен веществ пораженных участков, пациент избавляется от боли.
Ударно-волновая терапия использует крайне высокочастотные волны, что вызывает резонанс. Позволяет запустить процессы самовосстановления.
Также используются ортопедические приспособления: стельки, ортезы. Они способны частично компенсировать нагрузку на позвоночник.
В любом лечении принципиальное значение имеет специалист. Важен опыт и интуиция, ведь каждый случай индивидуален: подход к лечению одного пациента может не подойти и даже навредить другому. Одна из клиник, где работают врачи с большим опытом лечения межпозвонковых грыж, — клиника Ткачева-Епифанова.В клинике применяется уникальный метод лечения грыжи. Это составной курс, который стимулирует резорбцию грыжи и приводит к полному избавлению от боли и дискомфортных ощущений. В клинике прошли лечение более 1200 пациентов. О результатах можно узнать из разделов Клинические случаи и Отзывы пациентов. Здесь приведём отзыв врача общей практики Филиппа Кузьменко, ведущего популярные группы о здоровье в социальных сетях.

Читайте также:


