Функциональный метод лечения переломов костей
Главной задачей лечения перелома кости является восстановление ее анатомической целости при сохранении нормальной формы кости. Однако надо всегда помнить, что переломы костей, особенно переломы крупных костей и множественные переломы, сопровождаемые повреждением мягких тканей и большой кровопотерей, приводят не только к нарушению анатомической целости кости и вследствие этого к потере функции поврежденного органа, но могут вызывать нарушение функции жизненно важных органов и систем пострадавшего (ЦНС, эндокринной, сердечно-сосудистой системы, системы дыхания и обмена веществ). Пострадавшие с переломами костей нередко находятся в состоянии шока. Поэтому лечение пострадавших с переломами костей должно основываться на стратегических принципах и на выполнении ряда тактических задач.
Стратегические принципы:1) сохранение жизни пострадавшего; 2) восстановление анатомической целости сломанной кости и функции поврежденного органа; 3) восстановление трудоспособности пострадавшего и возвращение его к прежней профессии.
Тактические задачи: а) оказание первой помощи пострадавшему на месте получения травмы; б) адекватное лечение перелома в условиях стационара.
Оказание первой помощи при переломе костей. Правильно и своевременно оказанная первая помощь при переломе костей является одним из важнейших моментов лечения пострадавших. Она во многом определяет течение процесса заживления перелома, позволяет предупредить развитие серьезных осложнений при переломе (инфицирование зоны перелома, вторичное смещение костных отломков).
Основными мероприятиями первой помощи при переломе костей являются:
1) проведение мероприятий, направленных на борьбу с шоком или его предупреждение, на профилактику инфицирования области перелома при открытом переломе;
2) создание неподвижности костных отломков;
3) организация быстрейшей доставки пострадавшего в лечебное учреждение.
Что касается вопроса выведения пострадавшего из состояния шока, то ему посвящена специальная лекция. Профилактика дальнейшего инфицирования тканей при открытом переломе костей заключается в наложении на рану асептической повязки. Здесь же надо подробно остановиться на проблеме создания неподвижности костных отломков.
Неподвижность костных отломков может быть осуществлена различными способами, которые определяются локализацией места перелома кости и физиологического предназначения поврежденной кости.
Так, при переломе костей черепа для предупреждения дополнительных повреждений вещества мозга надо зафиксировать голову пострадавшего с помощью специальной шины или уложить ее между мешочками с песком, на подушку из одежды или одеяла. В крайнем случае, если подручных средств для удержания головы пострадавшего в неподвижном положении нет, его голову во время транспортировки надо держать в своих руках. Транспортировать пострадавшего с переломом костей черепа надо в положении лежа на носилках (если они есть) на спине.
Фиксация костей позвоночника или костей таза при переломе осуществляется с помощью придания пострадавшему положения, лежа на твердом основании (на щите) на спине с подкладыванием под коленные суставы валика из одежды или одеяла
Чаще всего на месте происшествия приходится оказывать первую помощь пострадавшим с переломом костей конечностей. Создание неподвижности костным отломкам при переломе костей конечностей производится с помощью иммобилизации конечности, в которой сломана кость. Последняя может быть проведена с использованием стандартных транспортных шин Крамера и Дитерихса, или подручных средств. Техника наложения транспортных шин изучается на практических занятиях.
При наложении транспортных шин для иммобилизации конечности необходимо выполнить главное правило – фиксировать оба сустава, в образовании которых участвует сломанная кость, а поврежденной конечности придать физиологическое положение, при котором мышцы ее будут расслаблены.
Лечение перелома костей.Больной с переломом кости считается вылеченным тогда, когда полностью восстанавливаются функции органа, в состав которого входит сломанная кость. Для достижения этой цели необходимо восстановить анатомическую целость кости, ее форму и длину.
Если восстановление анатомической целости кости при переломе без смещения происходит в основном за счет внутренних ресурсов костной ткани пострадавшего и врач лишь в какой-то степени может создать условия для активизации процесса регенерации костной ткани, то при переломах со смещением костных отломков восстановление формы и длины кости полностью зависит от непосредственной деятельности врача.
Для того чтобы процесс регенерации костной ткани шел активно, чтобы быстрее сформировалась костная мозоль, необходимо плотное и неподвижное соприкосновение костных отломков друг с другом. Исходя из этого, можно сформулировать основные принципы лечения перелома кости:
1) придать поврежденной кости такое положение, при котором будет сохранена ее ось и форма (репозиция костных отломков);
2) зафиксировать поврежденную кость в таком положении, чтобы ее ось и форма в дальнейшем не изменились (фиксация отломков);
3) удерживать кость в нормальном состоянии столько времени, сколько необходимо для завершения процесса регенерации (для образования костной мозоли).
Для лечения переломов без смещения первый принцип лечения не имеет значения, поскольку они лечатся консервативно.
При лечении переломов костей со смещением выполнение всех трех принципов строго обязательно, поскольку они требуют оперативного лечения, которое может быть бескровным и кровавым (закрытым и открытым).
Репозиция костных отломков – сопоставление костных отломков в анатомически правильном положении, которое обеспечивает кости срастание при сохранении ее формы. В зависимости от того, как удается выполнить этот этап лечения перелома, принято различать:
- одномоментную репозицию, выполняемую как закрытым, так и открытым способом (оперативный способ лечения);
- длительную закрытую репозицию путем постепенного вытяжения (растяжения) костных отломков.
Для того чтобы успешно произвести закрытую репозицию костных отломков, следует выполнять следующие правила:
а) ликвидировать спазм мышц больной конечности, устранив боль с помощью использования местного обезболивания области перелома или наркоза при одномоментной репозиции;
б) ослабить чрезмерное напряжение мышц конечности, уложив ее в такое положение, при котором суставы примут среднее физиологическое положение, если репозиция производится с помощью постепенного вытяжения;
в) проводить репозицию за счет сильного вытяжения и противовытяжения.
Обязательным условием при проведении местного обезболивания является строгое соблюдение асептики (профилактика острой гнойной инфекции костей – остеомиелита). Раствор новокаина следует вводить в мышечные футляры и в зону самого перелома. Для футлярной анестезии используют 0,25%-0,5% раствор новокаина. В зону перелома вводят 10-20 мл 2% раствора новокаина. Чтобы раствор новокаина точно попал в зону перелома кости, перед его введением с помощью пальпации определяют точку наибольшей болезненности в области повреждения и в это место вводят 4-5 мл раствора новокаина. После этого обратным движением поршня шприца эвакуируют введенный раствор новокаина. Если в шприце появляется примесь крови, значит, игла находится в зоне перелома кости (в гематоме вокруг перелома). Убедившись в правильном положении иглы, в зону перелома вводят необходимую для обезболивания дозу новокаина.
Для пролонгирования действия новокаина М.О.Фридлянд предлагал вводить в зону перелома 10 мл смеси, состоящей из 2,0 новокаина, 80 мл 96 0 ректификатного спирта и 20 мл дистиллированной воды.
В некоторых случаях для местного обезболивания используют внутривенный или внутрикостный способ анестезии, или применяют проводниковую анестезию.
Техника репозиции костных отломков при переломах различных локализаций имеет свои особенности. Об этом подробно будет сказано на практических занятиях и при прохождении курса частной травматологии. Однако необходимо отметить, что есть одно общее правило, которое должно быть выполнено при переломе кости любой локализации. Это правило заключается в том, что при репозиции периферический отломок кости должен сопоставляться с центральным отломком, а не наоборот.
Одномоментная репозиция закрытым способом может быть выполнена вручную или с использованием специальных аппаратов. Данный способ репозиции удается выполнить в тех случаях, когда мышечный массив в зоне перелома кости небольшой, когда нет большого отека тканей в зоне перелома. Технические приемы ее включают в себя следующие моменты:
а) вытяжение – периферический отломок тянут к периферии по длине кости (это делает первый помощник);
б) противовытяжение – удержание центрального отломка кости в неподвижном положении (это делает либо второй помощник, либо для этого используется фиксация туловища пострадавшего);
в) соединение (сопоставление) костных отломков друг с другом – этот этап выполняет сам врач.
Если в зоне перелома имеется выраженный мышечный массив или отек тканей, а сам перелом сопровождается значительным смещением отломков (особенно по длине кости), одномоментная ручная или аппаратная репозиция невозможна. В этих случаях показано использование постепенной репозиции, для чего применяют длительное скелетное или липкопластырное вытяжение.
Скелетное вытяжение в клинической практике применяют чаще, чем липкопластырное. Суть скелетного вытяжения заключается в том, что сила тяги прикладывается к определенной точке периферического отломка кости. В эту точку вводится специальная спица, изготовленная из нержавеющей стали. Поскольку введение спицы в кость относится к операции, то этот этап репозиции кости должен производиться в условиях операционной. Введение спицы выполняется под местным обезболиванием с помощью специальных инструментов.
После введения спицы пострадавший переводится в палату, где укладывается на специальную функциональную кровать, которой придается положение с приподнятым ножным концом (речь идет о репозиции перелома нижней конечности или костей таза). Под пораженную конечность подкладывают специальную шину Краммера для придания ей физиологического положения, при котором мышцы конечности будут находиться в расслабленном состоянии. К спице с помощью специальной скобы прикрепляют груз, который и будет осуществлять процесс вытяжения периферического отломка кости. Процесс противовытяжения будет выполнять масса тела самого пострадавшего. Вес груза подбирается в зависимости от характера смещения костных отломков и веса тела пострадавшего.
Необходимо помнить, что скелетное вытяжение может осложниться развитием остеомиелита кости в том участке, где проходит спица.
В последние годы скелетное вытяжение стали проводить с помощью специальных аппаратов, которые позволяют одновременно осуществлять и репозицию, и фиксацию костных отломков. В клинической практике наиболее широкое применение нашли аппараты Волкова-Оганесяна и Илизарова.
Липкопластырное вытяжение применяют редко (главным образом в детской практике), поскольку оно значительно уступает по эффективности скелетному вытяжению. При нем вытяжение периферического конца кости осуществляется за счет тяги, прилагаемой к прикрепленным к коже конечности с внутренней и с наружной стороны полоскам липкого пластыря. Этот вид вытяжения может быть применен как заключительный этап вытяжения кости после удаления из нее спицы.
Фиксация репонированных костных отломков является заключительным этапом оперативного лечения переломов костей. В настоящее время она осуществляется с помощью наложения на поврежденную часть тела гипсовой повязки или гипсовой лонгеты. Однако с этой целью могут быть применены и специальные аппараты Волкова-Оганесяна, Илизарова, Гудушаури, Сиваша и др., или специальные шины. Очень важно помнить, что перед выполнением этого этапа операции и после него, необходимо сделать рентгенографию костей, чтобы проконтролировать правильность стояния костных отломков.
При использовании для фиксации репонированных костных отломков гипсовых повязок или лонгет следует выполнять следующие правила:
1) при наложении гипсовой повязки или гипсовой лонгеты необходимо захватить два сустава, в образовании которых участвует сломанная кость, а при переломе бедренной кости – все суставы нижней конечности;
2) конечности должно быть придано физиологическое положение;
3) следует использовать бесподкладочные гипсовые повязки, но места наибольшего выступания костных фрагментов, где кожа обычно имеет небольшой слой подкожно-жировой клетчатки, должны быть защищены ватными прокладками от давления на них гипса;
4) применение циркулярных гипсовых повязок показано лишь после стихания острых явлений травмы – уменьшения отека тканей в зоне перелома;
5) после наложения гипсовых повязок надо очень внимательно относиться к жалобам больного и следить за состоянием кожи ниже лежащих, оставшихся свободными от гипсовой повязки, отделов конечности (температура, цвет, наличие отека)
Несоблюдение этих правил может привести к развитию осложнений при лечении перелома кости.
Открытое (кровавое) оперативное лечение является более опасным и технически более сложным методом лечения переломов. Поэтому к нему следует прибегать только в тех случаях, если нет возможности провести лечение закрытым способом. Открытый способ лечения переломов костей показан при:
- наличии интерпозиции мягких тканей между костными отломками;
- отрывных переломах длинных костей и при оскольчатых переломах надколенника и локтевого отростка;
- множественных диафизарных переломах;
- поперечных и косопоперечных переломах длинных трубчатых костей;
- при невозможности создать условия для длительной фиксации костных отломков.
Оперативное открытое вмешательство при переломе костей должно выполняться специалистом травматологом по всем правилам общей хирургии и травматологии. Благоприятным сроком для выполнения открытой операции – открытой репозиции костных отломков, следует считать первую неделю после травмы.
Использование открытого оперативного метода лечения перелома костей противопоказано: а) при тяжелом общем состоянии пострадавшего (шок; тяжелые сопутствующие заболевания, делающие эту операцию очень опасной для пострадавшего); б) наличии гнойной инфекции у пострадавшего (гнойные заболевания кожи, гнойные раны).
Цель открытой кровавой операции при переломе костей сводится к следующему: открытая репозиция костных отломков и фиксация их для создания условий нормального заживления перелома. Наиболее значимым компонентом открытого оперативного метода лечения, как, впрочем, и закрытого, является фиксация костных отломков. Для фиксации костных отломков во время открытого оперативного способа лечения перелома костей применяются различные приспособления – проволока, металлические пластинки, шурупы, специальные гвозди, стержни, спицы. Подробно об этом будет сказано при прохождении курса оперативной травматологии.
Функциональное лечение переломов костей является обязательным компонентом, способствующим быстрейшему формированию костной мозоли и скорейшему восстановлению трудоспособности больного.
Общее лечение больного с переломом костей ставит своими задачами создать благоприятные условия для формирования костной мозоли и профилактику развития осложнений, связанных с особенностью положения больного во время всего срока лечения перелома. Последняя задача зависит от места локализации перелома (верхняя конечность, нижняя конечность, перелом ребер, перелом позвоночника). Больному с переломом необходимо создать условия покоя для нервной системы: устранить всевозможные отрицательные внешние раздражители, уменьшить ощущение боли, обеспечить хороший сон. Очень важно правильно организовать его питание, обеспечить хороший общий уход и проводить при необходимости симптоматическое лечение. Не следует забывать о витаминотерапии (витамины С и D), о назначении препаратов кальция. При нарушении белкового и электролитного состояния необходимо проводить их коррекцию.
Все травматические переломы разделяют на закрытые . при которых не нарушена целость кожи или слизистых оболочек, и открытые . сопровождающиеся их повреждением. Главным отличием открытых переломов от закрытых является непосредственное сообщение области перелома кости с внешней средой, в результате которого все открытые переломы первично инфицированы (бактериально загрязнены).
К переломам также относят повреждении кости, при которых происходит нарушение ее целости по типу надлома, трещины, вдавления или растрескивания. Если плоскость излома распространяется не более чем на 1/2 диаметра трубчатой кости, говорят о надломе; если она проходит дальше, но не доходит до конуса, повреждение считают трещиной.
Патологические переломы . как правило, возникают под влиянием небольшой травмы или происходят спонтанно в кости, пораженной каким-либо патологическим процессом чаще всего деструктивного характера (при доброкачественных и злокачественных опухолях или метастазах в кости). Патологические переломы наблюдаются также при нейрогенных дистрофических процессах, например при сирингомиелии, спинной сухотке. Повышенная ломкость костей отмечается при болезни Педжета, гиперпаратиреоидной остеодистрофии, несовершенном остеогенезе и других системных заболеваниях скелета. Реже патологические переломы возникают при воспалительных заболеваниях кости: остеомиелите, туберкулезе и др.

Клиническими признаками перелома кости являются боль . отечность тканей, патологическая подвижность и крепитация костных отломков, нарушение функции . при возникновении смещения отломков — деформация конечности. Для внутрисуставных переломов, кроме того, характерны гемартроз, а при смещении отломков изменение взаимоотношений опознавательных точек (костных выступов).
Для открытых переломов . наряду со всеми клиническими признаками перелома со смещением отломков, обязательно наличие раны кожи (см. Раны), артериальное, венозное, смешанное или капиллярное кровотечение, выраженное в разной степени. Сломанная кость может быть обнажена на большем или меньшем протяжении. Общее состояние пострадавших при изолированных переломах, как правило, бывает удовлетворительным. При множественных, сочетанных, открытых переломах общее тяжелое состояние пострадавших часто обусловлено травматическим шоком .
При переломе со смещением отломков отмечают вынужденное, порочное положение конечности, деформацию с нарушением ее оси, припухлость . кровоподтек. При пальпации определяют резкую локальную болезненность . патологическую подвижность и крепитацию костных отломков. Нагрузка вдоль оси поврежденной конечности вызывает резкое усиление боли в области перелома наблюдается также укорочение конечности (изредка ее удлинение). Нарушение правильного расположения костных выступов — анатомических ориентиров кости выявляют при пальпации .
Около- или внутрисуставные переломы сопровождаются сглаживанием контуров сустава, увеличением его в объеме из-за скопления крови в его полости (гемартроз). Активные движения в суставе могут отсутствовать или быть резко ограничены из-за боли . Попытка пассивных движений также усиливает боль или сопровождается не свойственными данному суставу патологическими движениями.
Диагноз патологического перелома основывается на данных анамнеза . больные в прошлом лечились по поводу онкологических заболеваний, отмечали боли в пораженном сегменте и т.п. Наиболее ценную информацию дает рентгенологическое исследование . при необходимости используют радионуклидную диагностику. В сомнительных случаях диагноз уточняют с помощью биопсии.
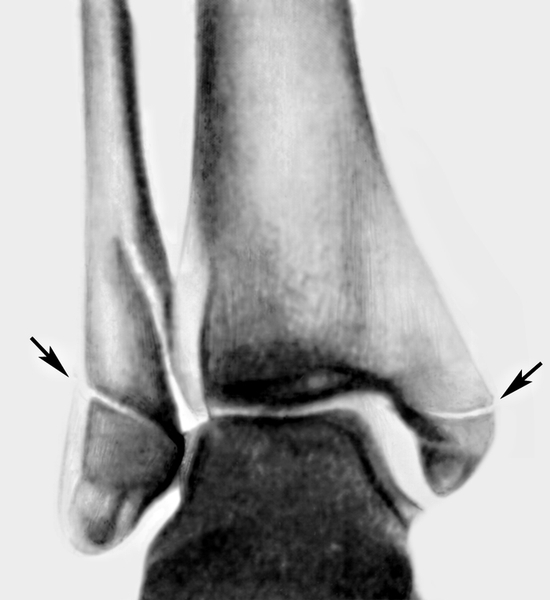
Основным в диагностике перелома является рентгенологическое исследование . Диагноз перелома во всех случаях должен быть подтвержден объективными рентгенологическими симптомами. Ведущей задачей лечения переломов костей является сращение отломков и восстановление нарушенной функции . Необходимо сопоставить отломки (репозиция), обеспечить хорошую фиксацию, но при этом движения в соседних суставах и функция мышц не должны пострадать.
Для репозиции — сопоставления (вправления) отломков добиваются полного обезболивания . С этой целью применяют местную анестезию или наркоз. Репозицию производят закрытым способом (закрытая репозиция) или оперативно (открытая репозиция). Все методы лечения переломов костей делятся на консервативные и оперативные. Каждый из них имеет свои показания и противопоказания. Они дополняют друг друга и ни в коей мере не следует их противопоставлять.
Консервативные методы . в свою очередь, разделяют на функциональные — без иммобилизации или с минимальной иммобилизацией поврежденного сегмента, иммобилизационные и тракционные — скелетное вытяжение. Часто их сочетают, комбинируют друг с другом, например скелетное вытяжение и гипсовую иммобилизацию.
Функциональные (безиммобилизационные) методы лечения применяют, например, при лечении некоторых компрессионных переломов тел позвонков (см. Позвоночник). В этих случаях большое значение имеет ЛФК. Функциональный метод используют также при лечении стабильных (устойчивых) переломов плеча или голени, если иммобилизация ограничивается наложением тутора. Иммобилизационный метод состоит в наложении на поврежденную конечность различного вида гипсовых повязок. При переломах со смещением отломков этому предшествует репозиция или скелетное вытяжение. Наиболее часто этот метод применяют при лечении переломов без смещения или с небольшим смещением отломков.
Для оперативного лечения закрытых переломов существуют абсолютные и относительные показания. К первым из них относятся переломы, которые в силу биомеханических причин без операции не срастаются. Относительными показаниями являются интерпозиция мягких тканей между отломками, неустранимая консервативными методами, вторичное смещение отломков в гипсовой повязке или на скелетном вытяжении, а также состояние больного, при котором оперативный метод лечения он перенесет легче, чем консервативный. Оперативное лечение заключается в закрытой или открытой репозиции отломков и их скреплении различными, чаще металлическими, конструкциями.
При нарушении целости кости, обусловленном онкологическим заболеванием, при возможности удаляют опухоль, а затем производят остеосинтез или эндопротезирование. Лечение патологических переломов при хронических воспалительных процессах направлено на ликвидацию воспаления кости (например, при остеомиелите производят секвестрнекрэктомию) и создание условий для ее сращения; наложение компрессивно-дистракционного аппарата или гипсовой повязки.

При подозрении на перелом не откладывайте посещение врача.
При открытых переломах (которые рассматриваются как первично-инфицированные) главным методом профилактики развития гнойной раневой инфекции является первичная хирургическая обработка раны (см. Хирургическая обработка раны). Только после ее выполнения и открытой репозиции отломков решают вопрос о способе их фиксации.
Лечебная физкультура при переломе в комплексе с другими средствами консервативного восстановительного лечения (массаж, механотерапия, физиотерапия, трудотерапия и др.) составляет основу медицинской и профессиональной реабилитации больных. На ранних стадиях консолидации общими задачами ЛФК является стимуляция обменных и репаративных процессов в организме, профилактика или ликвидация последствий гипостатических осложнений . нормализация психоэмоционального тонуса.
После прекращения иммобилизации в задачи ЛФК входят: восстановление подвижности в суставах, силы мышц, сложнокоординированных движений, особенно встречающихся в быту, и производственных навыков, тренировка выносливости к различным физическим нагрузкам. Это позволяет обеспечить полную медицинскую и профессиональную реабилитацию и создать условия для социальной реадаптации больных.

Содержание статьи
Симптомы переломов
- Абсолютные симптомы (достоверные признаки). Характерны только для переломов. Специально проверяются только врачом и после обезболивания! Зачастую эти признаки ощущает сам пострадавший.
- Патологическая подвижность – подвижность конечности, в норме не характерная для этой зоны.
- Костная крепитация – звук и ощущение по типу хруста снега, вызываемые трением костных отломков друг о друга.
- Видимые костные отломки (при открытом переломе).
- Относительные симптомы (вероятные признаки). Встречаются не только при переломах, но и при других повреждениях (например, вывихах, повреждениях связок):
- боль;
- нарушение функции конечности;
- отёк мягких тканей;
- гематома;
- изменение формы конечности.

Классификации переломов
1. Травматические – возникающие под действием травмирующего фактора. Структура кости и её механическая прочность, как правило, нормальная. Сила травмирующего фактора высокая.
2. Патологические – возникающие спонтанно или под действием крайне малой силы травмирующего фактора (чихание, смена положения тела, подъём нетяжёлого предмета).
Причина – в изменении структуры костной ткани и снижении механической прочности кости (остеопороз, метастазы злокачественных опухолей, костный туберкулёз).
- Без смещения.
- Со смещением:
- по длине;
- по ширине;
- по периферии;
- под углом;
- с расхождением отломков;
- сколоченные переломы.
- закрытые;
- открытые.
- поперечные;
- косые;
- винтообразные;
- вколоченные;
- отрывные.

Диагностика
Диагностику и лечение осуществляет врач-травматолог, реже хирург. Основным диагностическим методом является рентгенография в двух проекциях – прямой и боковой. Для некоторых видов переломов применяют специальные проекции (например, подвздошную и запирательную при переломе вертлужной впадины). Более информативным (и дорогостоящим) методом является рентгеновская компьютерная томография (РКТ), позволяющая получить объёмное 3D-изображение повреждённого сегмента. Для дополнительной диагностики повреждения мягких тканей используют магнитно-резонансную томографию (МРТ), ультразвуковое исследование (УЗИ), реже – ангиографию, электронейромиографию.
Лечение переломов костей
Основные принципы лечения переломов – сохранение жизни пациента, устранение анатомических нарушений, препятствующих деятельности жизненно важных органов, восстановление анатомии и функции повреждённых конечностей.
Медикаментозное лечение направлено на снятие боли и предотвращение развития осложнений. Для обезболивания применяют наркотические препараты (только в стационаре — при тяжёлых травмах и угрозе развития травматического шока), нестероидные противовоспалительные (НПВС). Среди последних предпочтительнее препараты с преобладающей обезболивающей активностью – анальгин, кеторол, кетонал. Для профилактики тромбообразования (при переломах костей нижних конечностей, а также у лежачих больных) назначаются антикоагулянты (препятствующие свёртыванию крови) – инъекционные производные гепарина (гепарин, фраксипарин, эноксапарин) и современные таблетированные средства – прадакса, ксарелто, а также антиагреганты (улучшающие текучесть крови) – аспирин, клопидогрел, трентал. При открытых переломах обязательна профилактика инфекционных осложнений. Для этого используют антибиотики (чаще цефалоспорины – цефтриаксон, цефотаксим) и антибактериальные препараты (офлоксацин. пефлоксацин, метронидазол).

Физиолечение применяется в остром периоде для снижения травматического отёка и болевого синдрома, а в фазе реабилитации – для улучшения кровообращения в зоне перелома и созревания костной мозоли.
В остром периоде наиболее эффективна магнитотерапия. Применять её можно даже через гипсовую повязку, которая не является преградой для магнитного поля. При снятии отёка наступает хороший обезболивающий эффект, уменьшается сдавление мягких тканей, снижается вероятность развития пузырей на коже, которые являются противопоказанием к хирургическому лечению.
Криотерапия является хорошим дополнением к магнитному полю, однако возможна к применению только на свободные от иммобилизующих повязок области. Местное снижение температуры снижает чувствительность болевых рецепторов, сужает кровеносные сосуды, уменьшая отёк.
В период реабилитации арсенал физиотерапевтических методов более разнообразен. Кроме описанных выше методов применяют ультразвуковую терапию (фонофорез) с гидрокортизоновой мазью для обезболивания и размягчения тканей после иммобилизации. Электромиостимуляция направлена на восстановление утраченного объёма мышц.
Лазеротерапия расширяет кровеносные сосуды над зоной перелома, способствуя созреванию костной мозоли. Ударно-волновая терапия уничтожает болевые точки и нежизнеспособные клетки, способствуя регенерации тканей, улучшает формирование костной мозоли.
Профилактика
Профилактикой переломов костей является ношение обуви на нескользкой подошве, соблюдение правил дорожного движения, регулярные занятия физической культурой для улучшения координации движений, внимательное отношение к своему здоровью. Отдельно следует упомянуть необходимость проведения денситометрии (исследования минеральной плотности костной ткани) у людей старше 50 лет, особенно у женщин.
Задать вопрос врачу
Читайте также:


