Гиперкератоз головки полового члена
Предраковые состояния (неоплазии) полового члена – изменения в клетках, которые могут спровоцировать развитие рака.
Наиболее распространенные предраковые состояния пениса:
• пенильная интраэпителиальная неоплазия: бовеноидный папулез, эритроплазия Кейра, болезнь Боуэна;
• опухоль Бушке-Левенштейна;
• облитерирующий ксеротический баланит;
• болезнь Педжета;
• лейкоплакия;
• кожный рог.
Факторы риска

Следующие факторы риска могут увеличить шансы на развитие ПИН:
Около 45-50% злокачественных образований полового члена вызваны вирусом папилломы человека (ВПЧ), из которых HPV16 и HPV18 являются основными опухолевыми агентами.
• неспособность полностью сдвинуть крайнюю плоть и оголить головку пениса (фимоз);
• плохая гигиена половых органов;
• перианальные свищи;
• мацерация (мокнутие);
• длительное (хроническое) раздражение, воспаление и инфекция полового члена, в том числе, ИППП;
• нарушение гормонального фона;
• наследственность;
• злоупотребление наркотиками;
• ослабленная иммунная система (ВИЧ, сахарный диабет, состояние после иммуносупрессивной терапии и пр.);
• курение;
• травматизация;
• хронические заболевания кожи;
• воздействие ультрафиолетового (УФ) света, включая ПУВА-терапию;
Ультрафиолетовые лучи могут привести к повреждению ДНК, вызывающей аномальный рост клеток в областях головки полового члена.
• множество половых партнеров - это может увеличить вероятность заражения ВПЧ;
• воздействие мышьяка (фактор риска только для болезни Боуэна).
Доказано, что у необрезанных мужчин рак полового члена диагностируется чаще. Несмотря на то, что циркумцизио снижает риск онкологического процесса, недостаточно доказательств, чтобы рекомендовать обрезание как способ профилактики рака полового члена. Решение об обрезании крайней плоти очень личное и в большей степени зависит от религиозных и культурных аспектов.
Диагностические мероприятия
Часто пациенты не придают значения изменениям внешнего вида полового члена, и поэтому некоторая предраковая патология выявляется в результате рутинного медицинского осмотра.
Врач оценивает следующие критерии:
• диаметр патологического новообразования;
• количество очагов;
• изменения в динамике;
• цвет;
• границы.
При осмотре проводится пальпация кавернозных и губчатых тел, осуществляется активный поиск изменённых паховых лимфатических узлов.
После визуального осмотра переходят к инструментальному исследованию, который включает:
• дерматоскопию;
• цитологию;
• гистологию;
• трансректальное ультразвуковое исследование предстательной железы.
Если есть подозрение на опухолевый процесс, возможно выполнение компьютерный или магнитно-резонансной томографии.
Позитронно-эмиссионная томография с глюкозой – новый метод в диагностике онкологических процессов, но из-за высокой стоимости малодоступен для широкого круга пациентов.
При подозрении на папилломавирусную инфекцию – ПЦР-диагнгостика на ВПЧ и определение вирусной нагрузки: ВПЧ Digene-тест, ПЦР в режиме реального времени.
Пенильная интраэпителиальная неоплазия
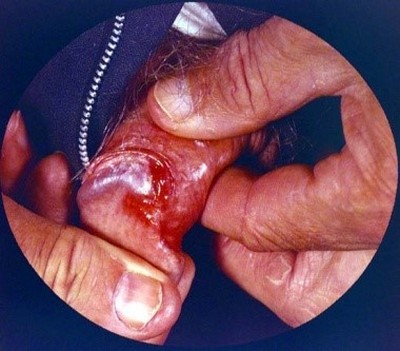
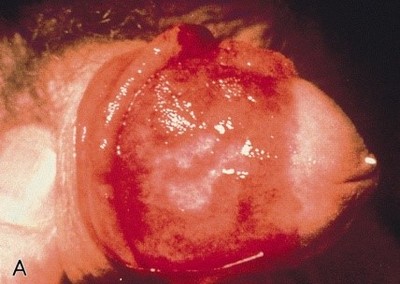
Эритроплазия Кейра
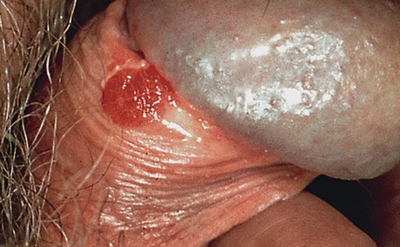
Болезнь Боуэна
Пенильная интраэпителиальная неоплазия является наиболее распространенным предраковым состоянием полового члена. ПИН – общий термин, используемый для описания предраковых состояний пениса, которые без должной терапии могут развиться в инвазивную плоскоклеточную карциному.
Пенильная интраэпителиальная неоплазия относится к аномальным изменениям клеток (карцинома in situ) , которые происходят на поверхности кожи полового члена. ПИН на головке или крайней плоти также называется эритроплазией Кейра, а на основании – болезнью Боуэна. Эти два заболевания считаются клиническими вариантами одного патологического процесса.
Заболеванию подвержены мужчины в возрасте от 20 до 80 лет, но чаще с данной патологией сталкиваются 50-летние представители сильного пола. Эритроплазия Кейра и болезнь Боуэна имеют сходные особенности и связаны с папилломавирусной инфекцией человека (ВПЧ). Лечебные мероприятия идентичны.
Специфические этиологические факторы остаются неясными. Предрасполагающие факторы включают отсутствие обрезания, плохую гигиену и хронические инфекции. Для данной патологии было выделено несколько серотипов ВПЧ, включая ВПЧ 8, 16, 18, 39 и 51.
Рак полового члена - редкая злокачественная опухоль, которая поражает 1 из 100 000 мужчин. Пенильная интраэпителиальная неоплазия является предраковым поражением, которое может развиваться на любой части пениса. ПИН демонстрирует разную степень дисплазии и поэтому классифицируется 1, 2 и 3. ПИН 3 - карцинома in situ . Считается, что ПИН имеет тесную связь с инфекцией вируса папилломы человека. Лечение может потенциально предотвратить прогрессирование рака полового члена.
Появление одиночных или множественных эритематозных бляшек и папул с четкой границей на головке пениса или на внутреннем листке крайней плоти с отсутствием положительной динамики на местную терапию. Поверхность новообразований вариативна: от гладкой до бородавчатой, бархатистой.
Цвет – ярко красный, болевых ощущений нет.
Изъязвления могут свидетельствовать о перерождении в инвазивный плоскоклеточный рак.
Диагноз верифицируется с помощью биопсии ткани с подозрительного участка с последующей гистологией.
Дифференциальную диагностику проводят с псориазом, меланомой и пр.
Прогрессирование до инвазивной плоскоклеточной карциномы составляет 5-10%, как и при эритроплазии Кейра, из них у 30-50% пациентов возможно появление метастазирования. Исследования показали, что у 33% пациентов с болезнью Боуэна развиваются метастатические очаги в легких, органах ЖКТ или в мочеполовой сфере.
Бовеноидный папулез
Бовеноидный папулез – один из дерматозов. Дифференциальная диагностика проводится со старческим и себорейным кератозом, невусом, базально-клеточным раком, меланомой. При пигментированном варианте происходит избыточный синтез меланина в базальном слое атипичных кератиноцитов и увеличение численности типичных меланоцитов. В дерме присутствуют меланофаги, ассоциированные с плоскоклеточным раком in situ. Со временем патология может трансформироваться в болезнь Боуэна или плоскоклеточный рак полового члена.
Ранее считалось, что бовеноидный папулез – разновидность болезни Боуэна, но в настоящее время есть доказательства связи с ВПЧ-инфекцией.
Клиническая картина представлена гиперпигментацией, на фоне которой появляются папулы, сливающиеся в бляшки с вариативной поверхностью, которые могут распространяться на кожу интимной зоны. Некоторые пациенты предъявляют жалобы на зуд, шелушение и дискомфорт, но чаще поражения носят бессимптомный характер.
Лихеноидные папулы – уплотнения на коже, с выраженным кожным рисунком, телесного цвета. На поверхности могут быть серозные корочки. Патология может напоминать лейкоплакию, с четкими контурами и белесо-сероватым цветом. Элементы множественные или единичные.
Возможные варианты терапии:
• лазерная абляция (может выполняться неоднократно, способ считается малоинвазивным, так как точность лазерного луча позволяет контролировать глубину проникновения);
• местное лечение: 5-фторурациловый 5% крем, Имиквимод (синоним – Алдара, иммуностимулятор, модификатор иммунного ответа), кортикостероиды для локального применения;
• прием ретиноида Изотретиноина (ретиноевой кислоты) внутрь, препарат предотвращает деление атипичных клеток;
• фотодинамическая терапия;
• криодеструкция;
• иссечение новообразования и обрезание.
Облитерирующий ксеротический баланит
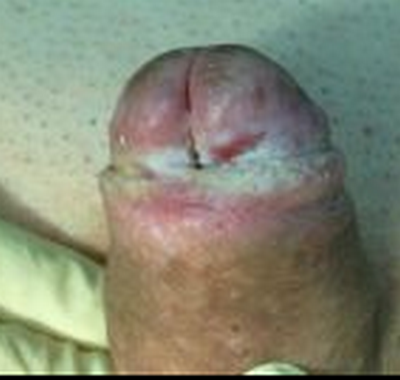
Облитерирующий ксеротический баланит – это патологическое состояние кожи крайней плоти и головки полового члена. Синоним: склероатрофический лишай, лихен или крауроз.
Известных факторов риска для данной патологии нет.
Признаки и симптомы:
• чешуйчатое беловатое пятно на головке с захватом наружного отверстия уретры, в дальнейшем – уплотнение и рубцевание, образование кольца с микротрещинами;
• зуд или жжение;
• потеря чувствительности;
• болезненное мочеиспускание и эрекцию;
• ослабленную струю мочи;
• невозможность полностью открыть головку;
• неспособность сдвинуть оттянутую крайнюю плоть назад (парафимоз).
Варианты лечения включают:
• местное применение препаратов с кортикостероидами и иммунодепрессанта такролимуса (Протопик);
• хирургическое вмешательство при сужении наружного отверстия уретры;
• циркумцизио (обрезание крайней плоти);
• лазеротерапию.
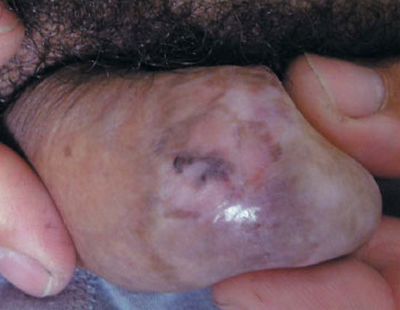
Опухоль Бушке-Левенштейна
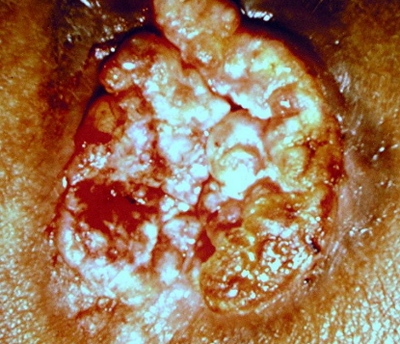
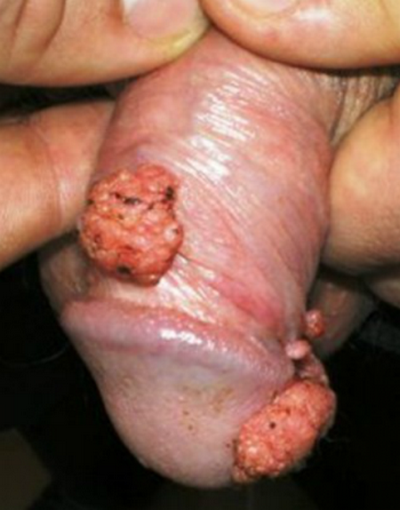
Неэпителиальная опухоль Бушке-Левенштейна чаще развивается на головке пениса и является частным случаем папилломавирусной инфекции. Характеризуется медленным, но прогрессирующим ростом, размеры могут достигать 15 сантиметров. Развитие опухоли длится до 20 лет, если иммунная система относительно справляется со своими функциями. 2/3 случаев зафиксированы у мужчин моложе 50 лет. Поражение может изъязвляться.
Признаки и симптомы опухоли Бушке-Левенштейна включают:
• болезненное новообразование на половом члене в виде гигантской кондиломы (слияние мелких очагов), по форме напоминает цветную капусту;
• специфический неприятный запах;
• увеличенные лимфатические узлы в паху на фоне вторичного инфицирования (или, что менее вероятно, метастазирования).
Гигантская кондилома может распространиться на паховую и анальную области, кровоточить, осложниться абсцессом, перерождением в рак (30-50%). Веррукозная карцинома гениталий (еще одно название) имеет широкое основание с ворсинчатыми разрастаниями, разделенными бороздками. В них может скапливаться выделения с неприятным запахом. Длительно существующее новообразование покрыто ороговевшими чешуйками эпителия.
Лечением выбора для гигантской кондиломы считается широкое хирургическое иссечение.
Операция в качестве монотерапии привела к бессимптомному статусу у 45,5% пациентов.
При выборе тактики ведения учитывают несколько факторов, включая толщину и размер поражений, количество и анатомическое расположение повреждений, классификацию ВПЧ, иммунокомпромиссный или иммунокомпетентный статус, стоимость и доступность. Никакие терапевтические мероприятия не позволяет полностью искоренить ВПЧ.
Кроме того, пероральные и химиотерапевтические методы имеют переменный успех, если применяются вместо операции, как для удаления опухоли, так и для лечения рецидивов. Топическая терапия 5-фторурацилом, подофиллином или интерфероном недостаточна для борьбы с болезнью и не предотвращает прогрессирование.
Лейкоплакия полового члена

Лейкоплакия пениса – предраковое заболевание, основной особенностью которого являются белые пятна на слизистой оболочке полового члена.
Какие триггеры / причины лейкоплакии пениса:
Как правило, лейкоплакия головки полового члена и дистальной части уретры развивается при длительно существующем фимозе, в результате воздействия на эпителий застойной смегмы, обладающей канцерогенными свойствами. Участки лейкоплакии часто обнаруживается только после обрезания.
Данное предраковое заболевание представлено беловатыми пятнами, иногда с приподнятыми краями. Болевых ощущений нет.
Лейкоплакия, распространившаяся на уретру, может привести к ее сужению, в том числе за счет отека, и появлению симптомов, характерных для обструкции нижних мочевыводящих путей, до острой задержки мочи. В некоторых случаях на поверхности лейкоплакии формируется очаг, видимый невооруженным глазом, напоминающий конус – эта форма называется лейкокератозом.
Лечение лейкоплакии полового члена:
Все эти формы лейкоплакии полового члена - очаги чрезмерной пролиферации эпителия и рассматриваются, как предраковые. Участки подвергают электрорезекции, за пациентом наблюдают в динамике. Прогноз, если своевременно обратиться за помощью, благоприятный.
Кожный рог
Роговая кератома – еще одна патология с тенденцией озлокачествления, эпителиальное новообразование из шиповатого слоя кожи. Форма – конусообразная, плотность сопоставима с ногтевой пластиной.
Кожный рог может появиться сам по себе либо является следствием плоскоклеточного рака на начальной стадии. Размер кератомы может достигать нескольких сантиметров, цвет – желтоватый или коричневый. Вокруг основания заметна розовая окантовка воспалительного характера. Чаше встречается у возрастных пациентов.
Диагноз устанавливается на основе гистологического исследования. В основании могут быть выявлены доброкачественные или злокачественные процессы, воспаление. Подтверждающий фактор – гиперкератоз. При озлокачествлении видны атипические клетки.
• криодеструкция;
• хирургическое иссечение;
• удаление с помощью лазера.
Болезнь Педжета
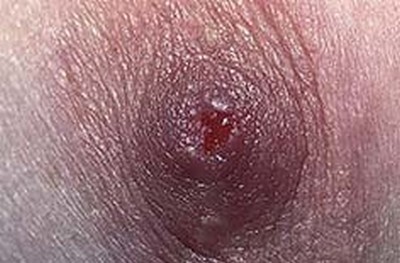
Болезнь Педжета – редкий вариант интраэпителиальной аденокарциномы (рак на месте), экзематозная поверхность с корками и чешуйками.
Локализация: головка пениса или внутренний листок крайней плоти, мошонка. Большое значение имеет генетическая предрасположенность.
На ранней стадии выраженных клинических проявлений нет, участок шелушения и покраснения не всегда мотивирует пациента обратиться к врачу. Периодически наступает улучшение, особенно выраженное на местное применение препаратов с кортикостероидами. Верификацию проводят при помощи гистологического исследования.
Стандартная обработка – хирургическое удаление.
По каким признакам можно заподозрить рак полового члена
Симптомы, подозрительные на рак полового члена, включают:
• боль в пенисе;
• диспареунию;
• проблемы с мочеиспусканием;
• отек полового члена;
• наличие пальпируемого новообразования или появление эрозивного дефекта, покраснения, воспаления, дискомфорта, изменение поведения родинки и пр.;
• боль в животе;
• увеличение лимфатических узлов;
• развитие фимоза в зрелом возрасте;
• общую слабость, похудение, повышение температуры без видимых причин.
При первых симптомах неблагополучия необходимо обратиться за профессиональной медицинской помощью.
Профилактические мероприятия
Предраковое состояние необязательно перейдет в рак, в тоже время, опухоль может развиться без видимых причин и предрасполагающих факторов.
Превентивные меры включает в себя следующее:
1. Использование средств барьерной контрацепции при случайном сексе/ единственная половая партнерша;
2. Своевременное обращение к врачу.
3. Отказ от наркотиков и курения.
4. Соблюдение правил гигиены: головку полового члена необходимо ежедневно промывать от смегмы, которая считается канцерогеном.
5. Использование средств защиты от ультрафиолетового света, ограничение пребывания под прямыми солнечными лучами.
6. Прохождение физиотерапии (ПУВА) только по назначению врача и без превышения количества сеансов.
7. Избегание работ, связанных с производственной вредностью.
8. Самодиагностика.
Статистически
- 95%- плоскоклеточный рак
- 5% иные опухоли (меланома, Базалиома,саркома Капоши, ангиосаркома)
Возраст
-74% рак ПЧ возникает в возрасте 50-70 лет
- 19% в возрасте 40лет
- 7% В возрасте 30 лет
Локализация рака ПЧ
- Головка полового члена-48%
- Крайняя плоть- 21%
- Головка и крайняя плоть - 9%
- Венечная борозда - 6%
- Тело полового члена - 2%
- другие локализации- 14%
Факторы риска
- Наличие необрезанной крайней плоти, фимоз
- Хронические воспалительные заболевания: баланопастит, облитерирующий ксеротический баланит в 9,49 раз чаще.
- Лечение псораленом , фотохимиотерапия
- Наличие в анамнезе ЗППП (нет исследований)
- ВПЧ (нет исследований)
- Курение (нет исследований)
ПРЕДОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ ПОЛОВОГО ЧЛЕНА
• Пенильная интраэпителиальная неоплазия (ПИН) 1-3 степени (карцинома in situ)
- Бовеноидный папулез (ПИН 2- средняя)
- Эритроплазия Кейра (Queyrat) (ПИН 3- тяжелая)
- Болезнь Боуэна (ПИН 3- тяжелая)
• Лейкоплакия
• Облитерирующий ксеротический баланит
• Кожный рог полового члена
• Опухоль Бушке- Левенштейна
• Жалобы, анамнез
• Визуальный осмотр- оценка первичного очага (диаметр, локализация, количество, динамика роста, цвет, граница)
• Пальпация- изменение кавернозных и губчатых тел, состояние паховых лимфоузлов
• Дерматоскопия- новое направление в диагностике
• Цитология- мазок -отпечаток
• Гистология- биопсия и морфологическая верификация
• УЗИ (+ уретральный датчик)
• КТ/МРТ по показаниям
• ПЭТ с глюкозой(микрометастазы)- хорошо, но дорого
Эритроплазия Кейра (болезнь Боуэна головки полового члена)
Врач должен учитывать, что термин "эритроплазия Кейра" используется для описания эпидермального рака in situ не только на половом члене, но и на других слизистых оболочках, в том числе конъюнктивы, вульвы и слизистой оболочки полости рта.
Эритроплазия Кейра возникает из эпителия слизистой полового члена. Головка и крайния плотиь очень часто вовлекается в процесс. Эритроплазия Кейра встречаетсяпрактически у необрезанных мужчин и представляет как местная форма in situ плоскоклеточного рака.
Прогрессия к инвазивному раку может перейти в аббератном периоде в 10-33% случаев.
Возраст
Средний возраст начала заболевания составляет 51 год. но может встретится в возрасте от 20 до 80 лет.
Клинически
У пациенты с эритроплазией Кейра обычно присутствуют с одиночные или множественные незаживающие минимально подняты, эритематозные папулы и бляшки на головке полового члена и / или смежные с эпителием слизистой оболочки.
Бляшки могут быть гладкой, бархатистой, чешуйчатой, твердый, или бородавчатый. Классическое поражение описывается как безболезненный, резко разграниченный, ярко-красный, блестящий налет на головке пениса
Классический пациент-мужчина средних лет / пожилой, необрезанный.
Изъязвления или папилломатоз в пределах бляшки может указывать на прогрессирование в инвазивный плоскоклеточный рак.
Диагноз эритроплазия Кейра должен быть подтвержден биопсией кожи пораженного участка с гстологическим исследованием.
Паховые узлы должны быть пропальпированны, чтобы исключить метастазы при инвазивной форме.
Прогноз
Ранняя диагностика и лечение эритроплазия Кейра, предоставляет пациентам отличные шансы на выздоровление.

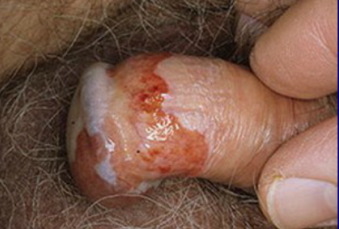
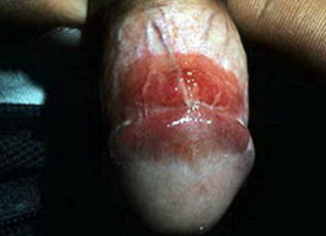
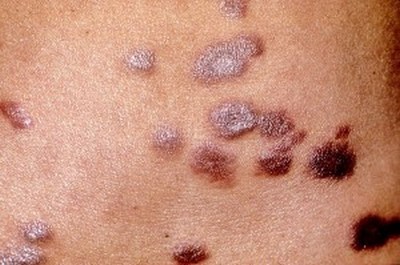
Pigmented Bowen's disease (PBD) - Пигментированная Болезнь Боуэна
является редким дерматозом и составляет менее 2% общих случаев болезни Боуэна (BD).
Дифференциальный диагноз для PBD включают
• пигментированные старческий кератоз,
• солнечное лентиго,
• себорейный кератоз,
• невус меланоцитарный,
• пигментированные базально-клеточный рак ,
• Bowenoid папулез
• меланома
Клинически
PBD обычно проявляется в виде гиперпигментации, резко разграничены бляшка с бархатистой поверхностью, бородавчатый, или плоский и затрагивает склидки и области гениталий. Шелушение и эрозий также могут присутствовать. Поражений, как правило, бессимптомно, однако, оно может вызвать зуд или жжение и болезненность.
Пигментированный вариант BD характеризуется наличием обильной пигмента меланина в цитоплазме атипичных кератиноцитов, а именно в базальном слое, вследствие гиперфункции и небольшое увеличение числа меланоцитов, которые являются типичными.
Кроме того, он характеризуется наличием меланофагов в дерме, связанные с гистологическими особенности плоскоклеточного рака in situ .
Мало что известно о механизме пигментации BD. Опухолевые клетки, как полагают, способны производить цитокины, которые индуцируют пролиферацию меланоцитов и меланина.
Гиперпигментация аногенитальных PBD могут возникнуть в результате повышенной температуры или просто от более выраженной пигментации обычно находится в этои области.
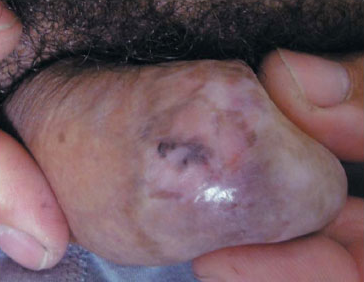
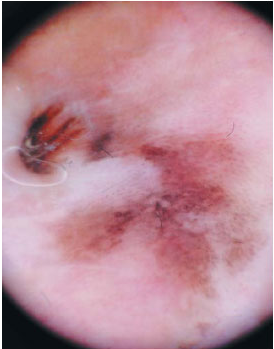
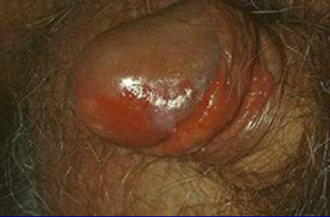
Болезни Боуэна: пигментированные вариант на пенисе.
Рис. 1: Клинически.
Несимметричное, черное пятно 1 см в диаметре на головки полового члена и крайней плоти
Рис. 2: Дерматоскопия.
Наличие коричневый точек, расположенных в линейном порядке и бесструктурной гипопигментированные области
Большинство опухолей полового члена имеют эпителиальное происхождение, неэпителиальные опухоли встречаются редко. Новообразования, принадлежащие к обеим группам, принято делить на доброкачественные и злокачественные, при этом некоторые доброкачественные опухоли расценивают как предраковые заболевания.
Среди доброкачественных опухолей чаще выявляют эпителиальные новообразования - папилломы, тогда как неэпителиальные (сирингомы, неврилемомы, ангиомиомы, фибромы, невромы, липомы, ангиомы и др.) встречаются редко. К этой группе заболеваний также относятся опухолеподобные поражения кожи полового члена - врожденные (ретенционные кисты) и приобретенные (вследствие подкожного введения масляных растворов - олеогранулемы).
К предраковым заболеваниям относят лейкоплакию, склероатрофический лишай (крауроз полового члена), остроконечные кондиломы, опухоль Бушке-Левенштейна, болезнь Боуэна и эритроплазию Кейра. У 30-40 % больных рак полового члена развивается на фоне этих заболеваний.
При лейкоплакии на коже головки полового члена появляются уплотненные белесоватые участки, чаще всего в области наружного отверстия мочеиспускательного канала. При микроскопии выявляют акантоз, гиперкератоз и паракератоз.
Склероатрофический лишай (крауроз полового члена) - редкое заболевание, при котором выявляются ороговевающие бляшки и атрофия кожи крайней плоти и головки полового члена.
Остроконечные кондиломы проявляются одиночными или множественными ворсинчатыми разрастаниями, которые обычно располагаются на головке полового члена и крайней плоти, несколько реже - в области промежности, перианальной зоне, а также в ладьевидной ямке и просвете мочеиспускательного канала. Заболевание широко распространено. В настоящее время идентифицировано более 40 подтипов вируса папилломы человека, которые способствуют развитию остроконечных кондилом. Отмечено, что для вирусов типов 6, 11, 42, 43 и 44 характерны новообразования больших размеров, а вирусы типов 16, 18, 31, 33, 35 и 39 часто способствуют малигнизации опухолей.
Гигантская остроконечная кондилома (опухоль Бушке- Левенштейна) также относится к заболеваниям, которые вызывает вирус папилломы человека (типы 6 и 11). Эта опухоль представляет собой ворсинчатое образование, располагающееся на головке полового члена и внутреннем листке крайней плоти. В отличие от остроконечных кондилом, оно имеет склонность к местному инвазивному росту. Для уточнения диагноза показана глубокая биопсия с участком подлежащей неизмененной ткани. Лечение в большинстве случаев заключается в частичной или тотальной пенэктомии, так как опухоль часто рецидивирует, больные нуждаются в регулярном диспансерном наблюдении.
Диагностика доброкачественных опухолей полового члена в основном строится на данных объективного обследования и гистологического исследования новообразований. Хирургическое лечение показано в большинстве случаев, так как позволяет получить материал для морфологического анализа и исключить злокачественный характер новообразования. Опухоли иссекают в пределах неизмененных подлежащих тканей, у ряда больных с рубцовыми изменениями показаны меатопластика и круговое иссечение крайней плоти. При множественных остроконечных кондиломах успешно используют местное лечение подофиллотоксином и трихлоруксусной кислотой, возможна также лазерная коагуляция.
Рак полового члена
Рак полового члена - редкое заболевание, в настоящее время в европейских государствах и США он составляет менее 1 % злокачественных опухолей у мужчин. В странах с жарким и влажным климатом (Африка, Южная Америка, Южная и Юго-Восточная Азия) это заболевание встречается в 10-20 раз чаще.
Обычно этот рак поражает мужчин старше 50 лет, более 95 % опухолей представлены плоскоклеточной карциномой. Предрасполагающими к его развитию факторами считают несоблюдение гигиенических норм и застой смегмы в препуциальном мешке, а также необрезанную крайнюю плоть и фимоз. Считается, что имеет значение продолжительность раздражающего воздействия смегмы, в которой могут содержаться канцерогенные вещества. Известно, что рак полового члена чрезвычайно редко встречается в странах, где мужчинам сразу после рождения делают обрезание. Чрезвычайно важную роль в возникновении рака полового члена играют предраковые заболевания, описанные выше. Кроме того, развитию плоскоклеточной карциномы полового члена нередко предшествуют болезнь Боуэна и эритроплазия Кейра. Это сходные заболевания, представляющие собой плоскоклеточный рак in situ с поражением тела полового члена (болезнь Боуэна) или головки и шейки полового члена (эритроплазия Кейра).
Симптоматика. Плоскоклеточная карцинома полового члена в типичном случае - папиллярное или изъязвленное образование, располагающееся на головке или коже полового члена. Больные жалуются на дискомфорт и зуд в области головки полового члена, реже - рези и затруднение мочеиспускания, в некоторых случаях развивается фимоз, при котором могут быть кровянистые или гнойные выделения из препуциального мешка. Характерно позднее обращение к врачу, поэтому нередко при первичном осмотре определяется опухоль больших размеров, глубоко врастающая в кавернозные тела или мочеиспускательный канал с образованием свищей. Рак полового члена, как правило, быстро распространяется местно и дает метастазы в легкие, печень, кости, головной мозг.
Диагностика на поздних стадиях обычно не представляет трудностей. При начальных проявлениях требуется проведение дифференциальной диагностики с предраковыми заболеваниями, сифилисом, туберкулезным и язвенным баланопоститом. Для уточнения стадии болезни показаны биопсия новообразования с последующим гистологическим исследованием, а также оценка состояния регионарных лимфатических узлов.
Лечение больных с небольшими поверхностными карциномами полового члена, расположенными на его головке и в дистальных отделах, заключается в парциальной пенэктомии. Половой член резецируют вместе с опухолью, отступив на 2 см в пределах здоровых тканей. При поражении проксимальных отделов полового члена используют органоуносящие операции - тотальную пенэктомию. Для уточнения состояния регионарных лимфатических узлов выполняют паховую лимфаденэктомию. У пациентов с опухолями, врастающими в мошонку или кости лонного сочленения, возможно комбинированное применение лучевой терапии, химиотерапии и расширенного хирургического вмешательства.
У некоторых больных с поверхностными формами рака полового члена можно использовать лазерную хирургию и радикальное лучевое лечение.
Профилактика рака полового члена заключается в соблюдении гигиены.
Прогноз зависит от стадии заболевания. При своевременном обращении и радикальном лечении наиболее вероятен благополучный исход.
Как минимум порядка миллиарда мужчин на Земле обрезаны (мусульмане, евреи). Евреи к тому же обрезаны с возраста 8 дней от роду. Если бы проблема "гиперкератоза головки члена" была бы настолько актуальна, то видимо за тысячелетия существования традиции обрезания что-нибудь бы изменилось. У моих пациентов гиперкератоза я не встречал.
С уважением, д-р Плеханов А.Ю.
Для увеличения длины полового члена пересекают не ножки, а подвешивающую связку, которая фиксирует половой член к костям лобка. После такой операции твердость члена во время полового возбуждения не пострадает. Если после операции пользоваться специальным вытягивающим устройством (JES-экстендер), можно рассчитывать на увеличение в длину до 5 см.
С уважением, д-р Плеханов А.Ю.
Наличие морщинок на коже головки не свидетельствует о гиперкератозе. Для ответа на вопрос можно ли это исправить я должет Вас осмотреть.
С уважением, д-р Плеханов А.Ю.
Полагаю, что Вам следует показаться урологу, который определит в чем проблема.
С уважением, д-р Плеханов А.Ю.
Возможно, Ваша проблема связана с склероатрофическим лихеном (или другими словами склеротическим баланитом). При лечении этого заболевания препаратами выбора являются местные глюкокортикоиды (бетаметазон и подобные). На самом деле что у Вас мне судить трудно.
С уважением, д-р Плеханов А.Ю.
Здраствуйте.
У меня такой вопрос.
Может быть какая-нибудь связь между молочницеи и коньюктивитом?
Просто я уже очень долгое время не могу вылечить коньюктивит.Был у врачей.Лечился.Но он не проходит.Врач сказал,что это инфекционное и что может быть следует обратиться к ЛОРу,стамотологу или,как сказал врач,это может быть связанно с моче-половой системой.
Просто началось всё с того что я в один "прикрасный" день перетрудилься очень сильно(физически)и в этот же день очень сильно понервничал.А у моей девушки была молочница(она сейчас проходит курс лечения).Ещё у меня после того дня были какие-то боли в левом боку,ниже пупка.И до сих пор они бывают,но уже редко.Врач моей девушки сказала что мне тоже надо попить таблетки и прописала нистатин 500 000 ед.Я пропил весь курс(10 дней).И курс лечения глаз тоже закончил.Но мне так кажется что коньюктивит остался. А молочница,я даже не пойму есть она или нет.Зуда небыло,раздражений тоже.Хотя было такое что проводя по головке появлялись белые катушки. Вот я нистатин пропил вчера,вроди уже нет этого белого налёта.Вобщем я уже так во всём запутался!Хотел спросить может ли быть связь между молочницей и коньюктивитом,а написал целый рассказ.
Надеюсь получить хоть какой-нибудь ответ.Если на такое вообще можно ответить!
Особенностью нистатина является то, то он практически совсем не всасывается из просвета кишечника. Следовательно, нистатин при приеме внутрь никак не может попасть ни на кожу голоки члена, ни на конъюнктиву глаза. Что касается связи конъюнктивы и половых органов, скорее всего Ваши доктора имели в виду синдром Рейтера. Но при синдроме Рейтера не характерно воспаление головки члена. Совет - поменяйте врача.
С уважением, д-р Плеханов А.Ю.
При половом возбуждении в норме у мужчины выделяется секрет, служащий смазкой для удобного занятия сексом. Причина "обмякания" члена не в выделении смазки. Для определения причины проблемы с эрекцием Вам как минимум следовало бы побеседовать с урологом. Приходите к нам в клинику - поможем.
С уважением, д-р Плеханов А.Ю.
Для ответа на Ваш вопрос о возможном лечении как минимум следовало бы знать форму простатита.
С уважением, д-р Плеханов А.Ю.
К вопросу 976. Это как я понимаю фимоз. - Но с другой стороны фимоз-узкость крайней плоти-следствием чего является возникновение боли при открытии головки члена, однако в моем случае боль ощущается от натяжения уздечки, а не от короткого
кольца крайней плоти, может дело вообще не в крайней плоти и нужно разбиратся с уздечкой?
Возможно что-либо неверно понимаю, но в целом
фимоз - узость крайней плоти, короткая уздечка - натягивается и деформирует головку снизу при наступлении эрекции, или даже при
простом оголении головки?
Заранее большое спасибо. Алексей.
Алексей,
самым правильным был бы не теоретический "разбор полетов", а осмотр уролога. Врач без труда сможет определить в чем заключается Ваша проблема и предложить приемлимые варианты ее решения. Приходите к нам в клинику - поможем.
С уважением, д-р Плеханов А.Ю.
Вам следует начать с посещения врача.
С уважением, д-р Плеханов А.Ю.
С уважением, д-р Плеханов А.Ю.
Прием анаболитических стероидов (метандростенолона) не самое лучшее Ваше решение. Кроме того, прием анаболитических стероидов запрещен в спорте. Советую отказаться от этой затеи в пользу разрешенных вариантов: тренировка под руководством квалифицированного тренера плюс специальная диета, прием белковых препаратов, белково-углеводных комплексов для наращивания мыщечной массы, препаратов креатина. А с побочными эффектами стероидов ничего сделать невозможно, можно только их не замечать.
С уважением, д-р Плеханов А.Ю.
Несомненно, стандартный европейский размер презервативов для Вас великоват. Наша клиника презервативами на Вашу беду не торгует, однако могу дать наводку. Для внутреннего рынка Китай и Вьетнам выпускает презервативы небольшого размера, поскольку размер полового члена у азиатов в среднем меньше, чем у европейцев. Закажите кому-нибудь, кто едет в Китай или Вьетнам, привезти презервативы, купленные там.
С уважением, д-р Плеханов А.Ю.
Мне сложно судить о причинах ухудшения качства эрекции (кавинтон или сама травма головы). Несомненно, Вашему другу назначен курс кавинтона. Когда курс лечения закончится, если эрекция не восстановится, значит проблема не в кавинтоне. Будет возможность приехать в СПб к нам в клинику - поможем разобраться.
С уважением, д-р Плеханов А.Ю.
Приходите к нам в клинику - попытаюсь разобраться в чем причина неэффективности проведенного Вами курса лечения.
С уважением, д-р Плеханов А.Ю.
Теоретичеки существует способ удлинения полового члена на протезе, который имплантируется внутрь пещеристых тел. Однако это лишает человека способности достичь естественной эрекции. Измерять длину полового члена следует от костей лона по спинке до вершины головки.
С уважением, д-р Плеханов А.Ю.
Для жизни уреаплазмоз не опасен. Однако, учитывая, что это инфекция, передающаяся половым путем и вызывающая воспаление половых органов, Вы можете передать инфекцию дальше Вашим партнеершам. Вылечить уреаплазмоз достаточно несложно.
С уважением, д-р Плеханов А.Ю.
Вас следовало бы обследовать с целью определения причины появления крови. Приходите - разберемся.
С уважением, д-р Плеханов А.Ю.
К сожалению, лекарства через "мужскую консультацию" я не прописываю. Могу предложить Вам прийти ко мне на прием,где на все вопросы Вы сможете без труда найти искомые ответы.
Читайте также:


