Грудино ключичное сочленение на рентгене
Вторые сегменты верхней и нижней конечности (предплечье и голень) состоят из двух длинных трубчатых костей, наконец, третьи сегменты — кисть и стопа — включают ряд мелких костей, образующих между собой множество суставов. Сегменты верхней конечности соединяются между собой посредством локтевого и лучезапястного суставов, а сегменты нижней конечности — посредством коленного и голеностопного суставов.
Расположение мышц конечностей соответствует направлению и объему их движений.
Возрастные изменения мышц конечностей сводятся к увеличению с возрастом, главным образом до периода зрелости, их мышечной массы, увеличению объема сократительных структур в каждой мышце. По мере старения постепенно снижается эластичность мышц, уменьшается их масса.
Отток лимфы происходит по поверхностным и глубоким лимфатическим сосудам, которые впадают от верхней конечности в подмышечные лимфатические узлы, а от нижней конечности — в поверхностные и глубокие паховые лимфатические узлы.
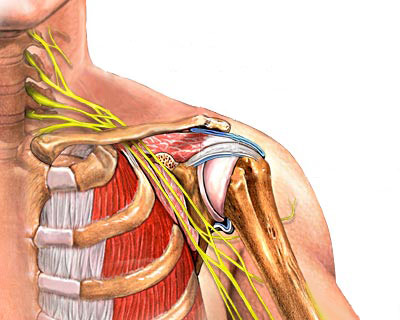
Иннервация верхней конечности обеспечивается нервами плечевого сплетения, а иннервация нижней конечности — нервами пояснично-крестцового сплетения.
ОБЩИЕ ПРИНЦИПЫ РЕНТГЕНОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ КОНЕЧНОСТЕЙ
При рентгенологическом исследовании конечностей основной методикой является рентгенография. В отдельных случаях может быть применена и рентгеноскопия, например с целью выведения пораженного отдела конечности в оптимальное для рентгенографии положение, для выявления множественных обширных зон нарушения костной структуры, при выявлении и
локализации инородных тел.
делают в щадящем режиме, в положении больного на спине, перемещая лишь трубку и кассету.
Специальной подготовки к рентгенографии конечностей не требуется, за исключением тех случаев, когда на исследуемую конечность наложены металлические шины, охватывающие ее с нескольких сторон и мешающие получить на снимке отчетливое изображение костей и мягких тканей. Перед рентгенологическим исследованием шины следует осторожно снять, так, чтобы не вызвать смещения отломков. В тех случаях, когда рентгенография производится с целью выявления костной мозоли, перед съемкой необходимо снять гипсовую повязку, так как она не дает возможности изучить структуру кости.
Рентгенографию скелета конечностей производят в двух взаимно перпендикулярных проекциях — прямой и боковой. В ряде случаев при необходимости эти снимки дополняют снимками в косых, а также в некоторых атипичных проекциях, целью которых является выведение пораженного участка в краеобразующее положение. Иногда снимки производя в условиях выполнения функциональных проб, при сгибании и разгибании исследуемого сустава, а также при нагрузке на конечность.
При рентгенографии суставов укладку производят таким образом, чтобы суставная щель соответствовала центру кассеты, и именно на нее центрируют пучок рентгеновского излучения.
В случаях травмы рентгенографию производят на пленках большого формата с тем, чтобы на снимке получили отображение не только зона перелома, но и прилегающие к ней отделы здоровой кости, включая, по возможности, и смежные суставы. Это необходимо потому, что часто возникают комбинированные переломы. Так, например, перелом дистальной трети большеберцовой кости часто сочетается с переломом проксимального отдела малоберцовой кости, перелом луча в типичном месте (область лучезапястного сустава) — с вывихом в локтевом суставе и т. д. Клинически же при этом распознается обычно одно из имеющихся повреждений.
При рентгенографии следует строго придерживаться правил укладки исследуемого отдела конечности. Это необходимо потому, что снимки в типичных проекциях значительно более информативны, чем снимки в атипичных проекциях. При невозможности повернуть или отвести в сторону исследуемую конечность для получения снимков в типичной проекции используют соответствующие наклоны кассеты и скашивание под углом рентгеновской трубки. При контрактурах крупных суставов разработаны специальные укладки, которые дают возможность получать снимки, по информативности близкие к снимкам в типичных проекциях.
Во время съемки с целью уменьшения лучевой нагрузки и улучшения качества получаемого изображения необходимо диафрагмировать пучок рентгеновского излучения. Рентгенография массивных отделов туловища и конечностей должна производиться с использованием отсеивающей решетки. Обязательно должна быть маркировка снимка соответствующими буквами, указывающими правую и левую стороны при съемке плечевого и тазового пояса, правую или левую сторону при съемке различных отделов свободных конечностей. На снимке должно быть помечено, в каком положении они произведены (горизонтальном или вертикальном), особенно на снимках, произведенных в условиях выполнения функциональных проб и
при нагрузке конечности.
Помимо исследования костно-суставного аппарата, рентгенографию применяют и для диагностики изменений мягких тканей конечностей.
С целью изучения мягких тканей в последние годы с успехом применяют электрорентгенографию. На электрорентгенограммах одновременно получают четкое изображение структуры костей и структуры мягких тканей.
Хорошо видны кожа, подкожная жировая клетчатка, фасциальные прослойки, отдельные группы мышц, жировые прослойки между ними, связки и сухожилия. Благодаря фотографической широте изображения на электро-рентгенограммах можно получить достаточно отчетливое, представление о состоянии костей и суставов, находящихся в гипсовой повязке.
Контрастные методики исследования конечностей включают: исследование суставов в условиях искусственного контрастирования; исследования сосудов с применением рентгеноконтрастных веществ; контрастные исследования свищевых ходов.
Контрастное исследование суставов (артрография) чаще всего применяют при диагностике изменений коленного сустава с целью оценки состояния менисков и связок. В качестве контрастного вещества используют газ либо водорастворимые контрастные вещества. Обычно артрографию сочетают с послойным исследованием — томографией или зонографией.
Контрастное исследование сосудов конечностей (артериографию) применяют при подозрении на ранение магистральных сосудов конечностей, при заболеваниях и аномалиях сосудов (аневризмы, пороки развития, тромбоз, эмболия и др.), а также для уточнения распространенности опухолей костей и мягких тканей конечностей.
Лимфографию используют для уточнения состояния поверхностных и глубоких лимфатических коллекторов при заболеваниях и повреждениях, приводящих к нарушению лимфооттока.
Контрастное исследование свищевых ходов производят главным образом при хроническом остеомиелите, сопровождающемся образованием свищей, с целью уточнения характера и объема оперативного вмешательства.
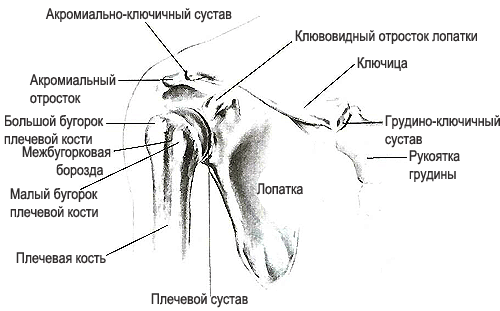
Назначение снимке. Рентгенографию лопатки в прямой задней проекции производят с целью выявления перелома при открытой и закрытой травме данной области, а также с целью обнаружения деструктивных изменений при первичных и вторичных опухолевых поражениях.
Укладка больного для выполнения снимка. Больной лежит на спине.
Руки вытянуты вдоль туловища. Кисть снимаемой руки находится в положении супинации (ладонью вверх). Голова расположена на плоской подушке.
.png)
.png)
СНИМОК ЛОПАТКИ В БОКОВОЙ ПРОЕКЦИИ
Назначение снимка. Снимок предназначен для уточнения характера травматических изменений лопатки, а также распространенности деструктивных изменений при новообразованиях.
направляют отвесно на выступающий верхний угол лопатки. Используют отсеивающую решетку. Фокусное расстояние—100см (рис.294).
Информативность снимка. На снимке видны наружный и внутренний край лопатки, нижний угол, ость, переходящая в плечевой отросток, шейка и суставная впадина лопатки, клювовидный отросток, головка плечевой кости (рис. 295). .png)
Критерии правильности укладки. Большая часть лопатки должна быть свободна от суперпозиции изображения ребер.
СНИМОК КЛЮЧИЦЫ В ПРЯМОЙ ЗАДНЕЙ ПРОЕКЦИИ
Назначение снимка. Чаще всего снимки ключицы производят с целью диагностики перелома.
Укладки больного для выполнения снимка: 1. Больной лежит на спине.
Рука на снимаемой стороне вытянута вдоль туловища. Кассета размером 18X24 см расположена в поперечном положении и подложена под спину больного с таким расчетом, чтобы ключице соответствовала линия, делящая кассету на две равные части: верхнюю и нижнюю. Центральный пучок рентгеновского излучения направляют отвесно на середину тела ключицы (рис. 296).
Укладка для съемки ключицы в прямой задней проекции — положение больного и кассеты те же, однако пучок рентгеновского излучения скашивают краниально под углом 30° к вертикали, направляя на середину тела ключицы (рис. 297).
Информативность снимка. На снимке видна вся ключица — ее тело, плечевой конец, проекционно увеличенный грудинный конец, а также акромиально-ключичный сустав и плечевой отросток лопатки. Краеобразующими являются верхняя и нижняя поверхности ключицы (рис. 298). На снимке, произведенном со скосом пучка рентгеновского излучения в краниальном направлении, краеобразующими являются передневерхняя и задненижняя поверхности ключицы. .png)
Критерии правильности укладки. На снимке должна быть отображена вся ключица. Обязательно должен быть захвачен акромиально-ключичный сустав, так как вывих в акромиально-ключичном суставе, а также перелом плечевого отростка лопатки клинически нередко симулируют перелом ключицы.
СНИМОК КЛЮЧИЦЫ В ПРЯМОЙ ПЕРЕДНЕЙ ПРОЕКЦИИ
Назначение снимка — выявление костной структуры ключицы.
Укладка больного для выполнения снимка. Больной лежит на животе.
Голова повернута в сторону, противоположную стороне исследования.
.png)
СНИМОК КЛЮЧИЦЫ В АКСИАЛЬНОЙ ПРОЕКЦИИ
Назначение снимка. Снимок необходим для установления направления смещения отломков при переломе ключицы.
Укладка больного для выполнения снимков. Больной лежит на спине. Руки вытянуты вдоль туловища. Голова подвернута в противоположную съемке сторону. Кассету размером 18X24 см устанавливают на длинное ребро у надплечья перпендикулярно к плоскости стола таким образом, чтобы плоскость ее была параллельна ключице. Рентгеновскую трубку поворачивают так, чтобы пучок рентгеновского излучения, касаясь передней поверхности грудной клетки, был направлен под углом 65—70° к плоскости кассеты через середину ключицы (рис. 302).
Информативность снимка. На рентгенограмме ключица проекционно увеличена, имеет S-образный изгиб. Краеобразующими являются передняя и задняя ее поверхности. Структура ключицы на снимке обычно видна неотчетливо (рис. 303).
.png)
СНИМОК ГРУДИНО КЛЮЧИЧНЫХ СУСТАВОВ
СНИМОК АКРОМИАЛЬНО-КЛЮЧИЧНОГО СУСТАВА
Назначение снимка. Обычно акромиально-ключичный сустав виден на снимках лопатки, ключицы и плечевого сустава в прямой проекции. Для уточнения соотношений в этом суставе прибегают к прицельной рентгенографии.
Укладка больного для выполнения снимка. Больной лежит на спине.
Деформирующий артроз (остеоартрит) – это дегенеративное заболевание суставов. Наиболее часто болезнь поражает коленные, тазобедренные сочленения, а также мелкие суставы кисти и стопы. Однако в процесс могут вовлекаться и менее типичные образования.

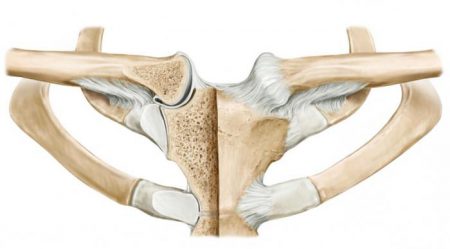
Важными для опорных и двигательных возможностей организма являются суставы пояса верхних конечностей – грудино-ключичный и акромиально-ключичный сочленения. При возникновении патологического процесса в этой области, заболевание также нередко затрагивает один или несколько реберно-грудинных сочленений.
Причины
Как и при деформирующем артрозе другой локализации, факторы вызывающие патологию описываемых сочленений, могут значительно отличаться у разных пациентов. Возможные причины остеоартроза:
- Пожилой возраст.
- Женский пол.
- Период менопаузы.
- Наследственная предрасположенность.
- Высокие нагрузки на верхнюю конечность.
- Травмы соответствующего сочленения.
- Обменные заболевания.
- Артриты инфекционной природы.
Перечисленные факторы могут вызвать патологию как в отдельности друг от друга, так и комбинируясь между собой.
Механизм развития
До конца механизмы развития дегенерации не изучены. Под воздействием причины в сочленении возникают следующие изменения:
- Уменьшается плотность костей, образующих сочленение.
- Разрушаются внутрисуставные хрящи.
- Возникает вялотекущий воспалительный процесс в синовиальной полости.
В ответ на подобные механизмы в костной ткани включаются компенсаторные механизмы. Это приводит к возникновению костных выростов – остеофитов. Подобные образования только ухудшают течение болезни.
Симптомы
Клинические проявления болезни в большей степени зависят от вовлечения того или иного сочленения. Однако имеется общая характеристика симптомов артроза:
- Боль возникает и усиливается при нагрузке и к концу дня.
- Утренняя скованность не характерна и длится недолго.
- Нередко боль беспокоит только вначале движения.
- Имеется ограничение подвижности в том или ином суставе.
Дальнейшие особенности симптоматики следует разобрать отдельно по каждому из описываемых образований.
Акромиально-ключичный сустав соединяет лопатку и ключицу между собой. Он имеет небольшой объем движений и выполняет в основном опорную функцию.
Акромиально-ключичный артроз преимущественно возникает у спортсменов или людей, получивших травму пояса верхней конечности. Спустя продолжительное время после травмы реактивное воспаление приводит к дегенерации и появлению деформаций. Артроз акромиально-ключичного сустава проявляется следующими симптомами:
- Местная локальная болезненность у наружного края ключицы.
- Боли при размашистых, больших по объему движениях в руке.
- Болезненность при скрещивании рук на груди.
- Прострелы боли по ходу конечности.
- Изменение формы анатомической области.
Другим вариантом остеоартроза пояса верхней конечности является поражение грудино-ключичного сустава. Это образование служит для создания опоры костей руки на грудной клетке человека.
Это образование редко поражается изолированно от других структур. Чаще наблюдается сочетанная патология, связанная со спортивными или профессиональными перегрузками, местными травмами. Клинические особенности:
- Боль в верхней части грудной клетки.
- Болезненность усиливается при подъеме тяжести, глубоком вдохе.
- Попытка движения вызывает боль и хруст в проекции сочленения.
- Внутренний конец ключицы деформируется, что нередко обнаруживается при визуальном осмотре.
Верхние пары ребер прикрепляются к грудине посредством реберно-грудинных суставов. Эти сочленения также могут подвергаться дегенеративному процессу. Артроз реберно-грудинного сочленения проявляется следующими особенностями:
- Боль в грудине при глубоком вдохе.
- Локальная болезненность при прощупывании реберно-грудинного сочленения.
- Прострелы по ходу ребра, имитирующие межреберную невралгию.
- Деформации грудины и непосредственно реберно-грудинного сустава.
Подобные проявления со стороны акромиально-ключичного, грудинно-ключичного и реберно-грудинного суставов не должны оставаться незамеченными пациентом. При возникновении болевого синдрома нужно обязательно обратиться к врачу.
Диагностика
Как поставить диагноз остеоартроза. В большинстве случаев применяются следующие методики:
- Общий анализ крови – исключает воспалительную, инфекционную патологию.
- Рентген пораженного сочленения в нескольких проекциях.
- Магнитно-резонансная томография.
В большинстве случаев обнаружить признаки остеоартроза можно на простой рентгенограмме. Выполняют снимок здорового и больного суставов для сравнения их между собой. На рентгене обнаруживаются остеофиты, сужение суставной щели, другие патологические признаки.
При трудностях в постановке диагноза врач может назначить магнитно-резонансную томографию.
Лечение
Для понимания комплексного эффекта от терапии нужно разделить лечение на несколько способов. К методам коррекции остеоартроза относят:
- Немедикаментозное лечение.
- Применение препаратов.
- Оперативное вмешательство.
Остановимся на каждом способе поподробнее.
Можно ли контролировать остеоартроз без применения лекарств? Сделать это не всегда удается, однако прибегать к немедикаментозному лечению нужно. Такой способ включает следующие мероприятия:
- Нормализация двигательной нагрузки. Рекомендуется утренняя гимнастика по 20-30 минут ежедневно, плавание, йога.
- Исключение перегрузки соответствующего сустава.
- Нормализация массы тела.
- Сеансы массажа вне обострения позволят избежать появления симптомов.
- Широко применяются физиотерапевтические методики: иглорефлексотерапия, электромиостимуляция, парафиновые аппликации.
- Бальнеологическое лечение – использование минеральных вод.
- Народные методы – не рекомендуется применение рецептов без консультации специалиста.
Перечисленные рекомендации следует соблюдать пациентам даже вне стадии обострения. Это позволит предотвратить или отсрочить возникновение симптомов.
Какие лекарства применяются для лечения остеоартроза суставов пояса верхней конечности и грудной клетки? К препаратам выбора относятся:
- Нестероидные противовоспалительные средства.
- Анальгетики.
- Инъекции глюкокортикостероидов в область сустава.
- Раздражающие мази.
- Хондропротекторы.
- Миорелаксанты.
Перечисленные препараты в основном обладают свойствами снимать симптомы, устранить остеоартроз раз и навсегда – достаточно проблематичная задача. Пациент должен приготовиться к пожизненному контролю за состоянием суставов.
Лекарства подбираются лечащим врачом. Изменения дозировок, смена препарата без консультации специалиста – недопустимые мероприятия.
При лечении дегенеративной патологии акромиально-ключичного, грудино-ключичного и реберно-грудинного суставов редко используются хирургические методы. Они показаны при тяжелом течении процесса с выраженными симптомами болезни.
В ходе операции удаляются остеофиты, производится пластика суставных поверхностей, реже создается артродез (неподвижность в суставе).
После операции проводятся реабилитационные мероприятия, направленные на скорейшее восстановление функции.
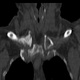
Женщина за 50 лет. Жалобы на припухлость и болезненость в области правого грудинно-ключичного сочленения. Принял решение не проводить рентгенографию, а сразу направить на КТ.












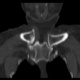
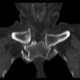

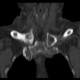





![]()
Хорошо. Тогда - мнение врача КТ, с коим я абсолютно согласен, - асептический некроз грудинного конца ключицы.
Можно и добавить.
"Фридриха синдром
(Н. Friedrich, род. в 1893 г., нем. хирург) асептический субхондральный некроз грудинного конца ключицы, проявляющийся болезненным отеком и покраснением в области грудинно-ключичного сочленения.
Большой медицинский словарь. 2000."
![]()
а почему ас.некроз, а не артроз-артрит?
![]()
Не против того, что в какой то мере здесь присутствуют и явления артрозо-артрита, но ТАКИЕ изменения структуры грудинного конца ключицы, да еще и с наличием секвестров, вряд ли были бы характерны только для артроза.
![]()
Также больше склоняюсь к артрозо-артриту.
![]()
Артроз, конечно есть, но изменения самой костной ткани ключицы с разрушением при артрозе? Если только не гнойный, а тогда почему не остеомиелит? Было один раз, пока свищ не образовался, димексидовые примочки делали.
![]()
Также больше склоняюсь к артрозо-артриту.
Коллега, позвольте полюбопытствовать - почему?
1.Клинически при осмотре - припухлость, болезненная, без особых наружных признаков воспаления, существующая несколько месяцев, медленно прогрессирующая в размерах, ограничение движения в плече (из за болезненности в ключично-грудинном сочленении).
2. Так ли часто Вы видите ТАМ артроз, чем его доказываете?
3. В чем ведущие отличительные признаки?
Поверьте, не вредности ради спрашиваю, исключительно из за стремления к истине.
![]()
Не вижу явных признаков некроза, а вот изменения суставной поверхности в виде изьеденности по ключице и грудине пристутствуют. Единственное минус - нет расширения суставной щели. То, что принимаете за секвестры, скорее всего, являются изменениями края кости за счёт воспаления окружающих тканей: ревматоидный артрит (к примеру). В таких случаях проверяю себя УЗИ (изменения мягких тканей).
Также больше склоняюсь к артрозо-артриту.
Коллега, позвольте полюбопытствовать - почему?
1.Клинически при осмотре - припухлость, болезненная, без особых наружных признаков воспаления, существующая несколько месяцев, медленно прогрессирующая в размерах, ограничение движения в плече (из за болезненности в ключично-грудинном сочленении).
2. Так ли часто Вы видите ТАМ артроз, чем его доказываете?
3. В чем ведущие отличительные признаки?
Поверьте, не вредности ради спрашиваю, исключительно из за стремления к истине.
1. Если бы не вовлечённость значительной части ключицы (кости), тоже бы заключил артрозо-артрит.
Виктор Григорьевич, позволю себе вмешаться, поскольку отчасти солидарен с коллегой, если бы не. (1)
- Клинически описанные Вами признаки могут свидетельствовать в пользу артрита (тоже ведь имеет разное течение, выраженность признаков. );
- ТАМ вообще редко что приходилось видеть кроме аномалий.
- В приведённой цитате из Б. М. словаря лично меня смущают слова "субхондральный некроз" (по сканам отмечен бОльший объём поражения) и "покраснение", отсутствующее у пациентки.
- А не упоминает ли обследуемая женщина, с чего началась "шишечка"?
![]()
1. Если бы не вовлечённость значительной части ключицы (кости), тоже бы заключил артрозо-артрит.
Виктор Григорьевич, позволю себе вмешаться, поскольку отчасти солидарен с коллегой, если бы не. (1)
- Клинически описанные Вами признаки могут свидетельствовать в пользу артрита (тоже ведь имеет разное течение, выраженность признаков. );
- ТАМ вообще редко что приходилось видеть кроме аномалий.
- В приведённой цитате из Б. М. словаря лично меня смущают слова "субхондральный некроз" (по сканам отмечен бОльший объём поражения) и "покраснение", отсутствующее у пациентки.
- А не упоминает ли обследуемая женщина, с чего началась "шишечка"?
1. Вы же знаете, что я выслушиваю Ваши мнения с большим интересом, посему Ваше вмешательство вполне уместно.
2. Я не врач КТ, но. имея некоторый рентгенологический и клинический опыт прихожу к выводу. что сия ситуация выходит за рамки артрозо-артрита, а первое мнение было именно врача КТ - об асептическом некрозе.
3. Могу быть и не прав, посему и спрашиваю мнения других.
4. Меня, в первую очередь, смущает тоже большой обьем поражения кости, что не характерно для артроза.
5.Проблема началась из "ничего", на ровном месте, травму отрицает.
6. сечас в ходу обследуется другая женщина, где предполагаю только артрозо-артирт, поступит информация - обнародую, вот и сравним.
7. Хотелось бы услышать мнение коллег КТдиагностики по этому поводу.
![]()
Вижу подобную картину не так уж и редко и трактую это как артроз-артрит. Причем, вижу это в ста процентах случаев как случайную находку (пациенты с ДТП и прочие травматики) и без всякой клиники в анамнезе. Убедительных данных (признаков) за ас.некроз тут не вижу. У меня нет наработок, какие изменения происходят в итоге в костях суставов при зазличных видах артритов. Вероятно, что разница может быть очень серьезная.
С уважением, С.Н. Нагорный
![]()
Сергей Николаевич, спасибо за участие в обсуждении. Со всем сказанным Вами готов согласиться, но. здесь то процесс с КЛИНИКОЙ. и поверьте - достаточно большие проблемы у человека с этим по жизни.
![]()
Ладно, предположим. Асептический некроз. Но сейчас-то мы видим явную дегенератику + склеротическое уплотнение + клиника. Чем не банальные артрозоартритные дела с морфологической декомпенсацией? Или мы говорим об исходе асептического некроза?
Не пытаюсь внести смуту, просто хочется и для себя уяснить.
С уважением, С.Н. Нагорный
![]()
Ладно, предположим. Асептический некроз. Но сейчас-то мы видим явную дегенератику + склеротическое уплотнение + клиника. Чем не банальные артрозоартритные дела с морфологической декомпенсацией? Или мы говорим об исходе асептического некроза?
Не пытаюсь внести смуту, просто хочется и для себя уяснить.
p.s. Я все же за артрозо-артрит.
![]()
Асептический некроз имеет свои стадии. мы ведь об этом знаем, и касается это не только головки бедренной кости)))). это применимо для любой локализации.
![]()
понятие "исход" по их мнению не приемлимо. Правда это касалось в большей степени коленного сустава на тот момент.
Можно спорить о стадийности (две-три-пять). но не мной придумано. (см. ниже). и это касается любого сустава или сочленения. Исход быть обязан. другое дело - какой)))
"Пятая стадия, конечная, имеет два исхода: выздоровление или развитие деформирующего коксартроза. Полное восстановление головки бедра происходит при нормальном обратном развитии дистрофических процессов в тазобедренном суставе с восстановлением его обычной структуры и биомеханики. Деформирующий артроз возникает как результат реактивных процессов в ткани на тяжелые изменения трофики и биомеханики сустава. Как правило, головка бедренной кости всегда деформирована и значительно увеличена, но анкилоза у больных не наблюдается никогда, так как суставной хрящ поражается не полностью. Вместе с изменениями головки вторично происходит уплощение вертлужной впадины как компенсаторная реакция костно-хрящевой ткани для восстановления конгруэнтности суставных поверхностей"
![]()
![]()
Нет, свищей небыло. Кожа очень незначительно отличается от окружающей в сторону легкого, едва заметного, покраснения, чуть натянута, из за местной припухлости, пальпаторно- болезненость, флюктуации, крепитации - нет.
![]()
понятие "исход" по их мнению не приемлимо. Правда это касалось в большей степени коленного сустава на тот момент.
Можно спорить о стадийности (две-три-пять). но не мной придумано. (см. ниже). и это касается любого сустава или сочленения. Исход быть обязан. другое дело - какой)))
"Пятая стадия, конечная, имеет два исхода: выздоровление или развитие деформирующего коксартроза. Полное восстановление головки бедра происходит при нормальном обратном развитии дистрофических процессов в тазобедренном суставе с восстановлением его обычной структуры и биомеханики. Деформирующий артроз возникает как результат реактивных процессов в ткани на тяжелые изменения трофики и биомеханики сустава. Как правило, головка бедренной кости всегда деформирована и значительно увеличена, но анкилоза у больных не наблюдается никогда, так как суставной хрящ поражается не полностью. Вместе с изменениями головки вторично происходит уплощение вертлужной впадины как компенсаторная реакция костно-хрящевой ткани для восстановления конгруэнтности суставных поверхностей"
Читайте также:



