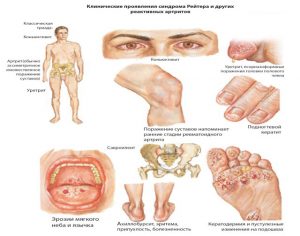
Хламидии уреаплазмы реактивный артрит
- Перейти на страницу:
Для выявления скрытого хламидиоза и болезни Рейтера необходимо обследование, в т.ч. анализы. Вот что советует профессор Молочков В.А. в своей статье Пример комплексного подхода к диагностике и лечению урогенитального реактивного артрита (болезни Рейтера):
Изобретение относится к медицине и может быть применено в дерматовенерологии при лечении хронической инфекции в мочеполовых органах, а именно болезни Рейтера.
Известны способы этиотропного лечения в комплексной терапии болезни Рейтера, включающие пероральный прием антибактериальных препаратов (тетрациклинов, макролидов, фторхинолонов, рифампицинов), направленных на элиминацию хламидий и ряда других патогенных микроорганизмов. (Ю.Н.Ковалев, И. И. Ильин. Болезнь Рейтера.- Челябинск. 1993. -с.192-195; Кожные и венерические болезни: Справочник / Под ред. в комплексной терапии болезни Рейтера О.Л.Иванова. -М.: Медицина, 1997. -с.244).
Недостатком этих способов является длительный 1,5 -2 месяцу период лечения, большие курсовые дозы антибиотиков, развитие дисбактериоза, угнетение иммунитета.
Наиболее близким является способ лечения болезни Рейтера, включающий комплексную местную, физио- и лекарственную терапию с введением антибиотика, в качестве последнего назначают пероральный прием тетрациклина по 2-3 г в сутки (прием разделен на 4-5 доз) в течение 4-7 недель, т.е. 56-147 г на курс. (Молочков В.А., Ильин И.И. Хронический уретрогенный простатит. -М.: Медицина, 1998. -с. 269. ; Ю.Н.Ковалев, И.И.Ильин. Болезнь Рейтера. - Челябинск. 1993. -с.192).
Недостатки подобной схемы приема антибиотика в том, что она длительная, при этом развиваются различные осложнения со стороны других органов и систем (кандидоз, выраженный дисбактериоз кишечника), происходит значительное угнетение иммунитета, нередки различные аллергические проявления и диспептические расстройства; даже при адекватных дозах противохламидийных средств случаи неудачного лечения могут достигать 30-40%, и при повторных двухмесячных курсах этиотропной терапии составлять 25%.
Задачей настоящего изобретения являлась устранение указанных недостатков путем обеспечения прямого попадания лекарственного препарата к очагу инфекции мочеполовых органов, что позволяет при использовании меньших курсовых доз и в более короткие сроки эффективно достигать этиотропного излечения с меньшими побочными эффектами.
Для этого в способе лечения болезни Рейтера, включающем комплексную местную, физио- и лекарственную терапию с введением антибиотика, предложено противохламидийный антибиотик вводить лимфотропно в голень, причем с 1-го по 5-ый дни лекарство вводить один раз в день, а начиная с 7-го дня однократно через день; на общий курс 15 инъекций.
Кроме того, предложено в качестве антибиотика использовать абактал по 400 мг на инъекцию или рифогал по 250 мг на инъекцию.
Способ осуществляется следующим образом.
При подтверждении диагноза болезни Рейтера проводится комплексное лечение, включающее в себя антибактериальную терапию, местную терапию урогенитального очага инфекции, дезинтоксикационную и десенсибилизирующую терапию, назначение нестероидных противовоспалительных препаратов, а во второй стадии заболевания и иммунодепресивных средств (глюкокортикоиды, цитостатики, препараты группы хингамина и т.д.). Кроме того, проводится симптоматическое лечение и физиопроцедуры.
Антибактериальная терапия проводится лимфотропным образом, для этого больной укладывается на живот. Задняя поверхность голени обрабатываются спиртом. Строго по средней линии задней поверхности голени, на границе ее средней и верхней трети, под углом 45o вводится в подкожную клетчатку игла для в/м лекарственных препаратов. Сначала вводится 32 ЕД лидазы, растворенной в 5,0 мл 0,25% новокаина. Затем, не вынимая иглу, после 5 минутного перерыва вводится антибиотик по 400 мг абактала или 250 мг рифогала, разбавленных водой для инъекций до общего объема 7-8 мл. Введение проводится медленно, из расчета 1 мл в 1 минуту. С 1-го по 5-ый дни препарат вводится лимфотропно 1 раз в день. Начиная с 7-го дня препарат вводится лимфотропно однократно, через день. Инъекции производят в обе голени по очереди чередуя. На курс 15 инъекций.
Лимфотропное введение придает антибиотикам как низкомолекулярным соединениям совершенно иные свойства, благодаря которым антибиотические препараты легко проникают через биологические барьеры. При лимфотропном (в голень) введении антибиотика имеется важная особенность: его концентрация в центральной лимфе, крови, лимфатических узлах, в органах и тканях (в месте введения и далеко за его пределами) в несколько раз превышает таковую при других способах введения. Для лимфотропной антибиотикотерапии больных болезнью Рейтера имеются весьма благоприятные анатомические предпосылки, обусловленные тем, что часть лимфатических сосудов тела предстательной железы (воспаление преимущественно хламидийной этиологии которой является основополагающим звеном в патогенезе болезни Рейтера) направляется к подвздошным лимфатическим, а по ходу семявыносящего протока и к паховым лимфатическим узлам; таким образом, антибиотики, введенные лимфотропно в голень, способны попадать в паховые лимфатические узлы, а из них по лимфатическим сосудам семенного канатика - в лимфатические сосуды и ткани предстательной железы. А при пероральном приеме антибиотика из-за анатомической особенности предстательной железы - наличия плотной фиброзной капсулы, благодаря которой даже при начавшемся воспалении в железе увеличивается внутрипростатическое давление, - доставка лекарства в железу по сдавленным артериолам весьма затруднена. У женщин, которые заболевают болезнью Рейтера в 10-100 раз реже мужчин, введенный лимфотропно в голень антибиотик также через лимфатические сосуды и узлы попадает сразу непосредственно в очаг хронической инфекции в мочеполовых органах.
Предлагаемый способ позволяет за счет биодоступности значительно снизить общую курсовую дозу и кратность введения препарата в организм.
Сущность изобретения поясняется следующими примерами.
Больной Г. , 27 лет, футболист, история болезни 7178. Диагноз: болезнь Рейтера (хронический хламидийный уретропростатит, везикулит, хронический конъюнктивит, полиартрит), 2 ст., обострение. При поступлении отмечал жалобы на отечность в правом коленном суставе, болезненность, ограничение подвижности в нем, тянущие боли в промежности, периодическое жжение в уретре, небольшое покраснение глаз, общую слабость, периодические вечерние повышения температуры тела до 37,5. Обострение после полового инфицирования. При обследовании: катаральный колликулит, задний уретрит, литтреиты (уретроскопия); в спермограмме астенотератоспермия; титр противохламидийных иммуноглобулинов в эякуляте lgG способ лечения болезни рейтера, патент № 2175550 1:32; при иммуноморфологическом исследовании кожи выявлен lgG в сетчатом слое дермы; на ЭКГ-синдром ранней реполяризации желудочков. Проведено лечение по вышеуказанной методике с использованием абактала по 400 мг на инъекцию N 15. На фоне лечения пациент отмечал улучшение в виде отсутствия жжения в уретре, болей в промежности, улучшения общего состояния, значительного снижения отечности сустава, прекращения болей в суставе; сразу после окончания курса смог возобновить тренировки на поле. При обследовании титр противохламидийных IgG 1:8, улучшение показателей спермограммы; при иммуноморфологическом исследовании кожи IgG в сетчатом слое отсутствовал; отмечалась нормализация формы простаты. В контрольных анализах на ИППП хламидии не обнаружены.
Больной П. , 31 г. , история болезни 10727. Диагноз: болезнь Рейтера (хронический тотальный хламидийный уретрит, переходный инфильтрат передней уретры, катаральный колликулит, хронический фолликулярный простатит, полиартрит, сакроилеит), 2 ст., обострение. При поступлении отмечал жалобы на боли в промежности, небольшие рези в уретре, боли в крупных суставах, в позвоночнике, резко затрудняющие передвижение, выраженную слабость, похудание на 12 кг, вечерний подъем температуры тела. Проводившиеся ранее повторные симптоматические курсы лечения, в т.ч. и антибиотикотерапия эффекта не давали. При обследовании в общем анализе крови СОЭ 25 мм/ч, гемоглобин 117, лейкоциты 10; на ЭКГ синусовая тахиаритмия с ЧСС 78-98 уд в мин. Проведено комплексное лечение с применением рифогала по 250 мг на лидазе, N 15, по вышеуказанной лимфотропной методике. Лечение переносил удовлетворительно, на фоне терапии отмечалось общее улучшение, нормализация показателей крови, значительное уменьшение болей в суставах, пациент стал свободно самостоятельно передвигаться, исчезли боли в промежности и рези в уретре, отмечалась нормализация формы и границ предстательной железы. В контрольных анализах хламидии не выявлены, лейкоцитоз в общем мазке и соке простаты отсутствовал.
Казалось бы, какое влияние уреаплазмы на суставы может быть в принципе? Ведь уреаплазама — это патогенный возбудитель инфекционного заболевания мочеполовой системы. Однако именно этот микроорганизм способен вызвать реактивный артрит, настолько сложной формы, что человек становится инвалидом за довольно короткий отрезок времени.
Этиология заболевания
Реактивный артрит, вызванный уреаплазмой является аутоиммунным заболеванием. То есть сами бактерии в суставную сумку не попадают, оно и понятно, ведь они никак не связаны с мочеполовой системой. Что же тогда происходит? Дело в том, что антитела, вырабатываемые иммунной системой человека для борьбы с уреаплазмой и некоторыми другими возбудителями инфекции в мочеполовой системе, в какой-то момент начинают атаковать ткани синовиальной мембраны. То есть происходит сбой в иммунной системе, и организм начинает бороться с собственными тканями в суставах.
Данному виду реактивного артрита более всего подвержены мужчины, их 80%, женщины болеют намного реже — 20%. Это вызвано тем, что женский организм более стоек ко многим инфекциям мочеполовой системы.
Причины и формы заболевания

Причины появления урогенитального уреаплазмоза, или Ureaplasma parvum, в настоящий момент еще не до конца изучены. Но работы в этом направлении до сих пор ведутся, и на настоящий момент выявлено несколько основных причин возникновения патологии:
- Предрасположенность к заболеванию, переданная от родителей на генетическом уровне.
- Инфекционные процессы в мочеполовой системе, в желудочно-кишечном тракте или в носоглотке.
- Инфекции, возбудителями которых стали хламидии, шигелла, сальмонелла, иерсиния.
Разобраться с точной причиной заболевания поможет врач-ревматолог.
Реактивный артрит, вызванный урогенитальным уреоплазмозом, делится на несколько видов:
![]()
Синдром Рейтера — урогенный реактивный артрит. От других видов артрита его отличает наличие постоянных симптомов — воспалительный процесс в мочеполовой системе, в суставах и в глазах.- Энтеропатический реактивный артрит, возникший на фоне инфекции в тонком или толстом кишечнике.
- Остальные виды артритов, причиной которых стали очаги хронической инфекции различной локализации.
У артрита есть свой инкубационный период. Зависит он от состояния иммунной системы организма и может составлять от 3 до 45 дней.
Симптомы заболевания
Симптомы урогенного реактивного артрита имеют несколько форм. В первую очередь рассматриваются признаки заболевания, проявляющиеся в суставах:
- В основном болезнь касается суставов нижних конечностей. Это колени, голеностоп.
![]()
Обычно поражение касается только 2 (максимум 3) суставов. При этом симметрии не наблюдается, то есть может болеть правое колено и левый голеностоп.- Боли в суставах при уреаплазмозе сначала возникают в голеностопе, затем поднимаются к коленям.
- Боль присутствует как при движении, так и в состоянии покоя (даже во сне). При этом изменение положения конечности не приносит облегчения.
- Кожный покров над больным суставом изменяет свой цвет, она может быть красной или синей.
- Возникает сопровождающийся болями отек мягких тканей вокруг суставов. Если отек коснулся пальца, то он отекает полностью.
- Локально повышается температура кожи над пораженным суставом.
- В редких случаях болезнь вызывает осложнения на крестцово-подвздошной кости. Боль, как правило, возникает после ночного сна.
- Боль распространяется вокруг пораженного сустава, охватывая сухожилия.

Кроме того, у больного при урогенном реактивном артрите есть симптомы заболевания мочеполовой системы — цистита или простатита:
- боль и резь при мочеиспускании;
- постоянное ощущение заполненности мочевого пузыря и сильные позывы к мочеиспусканию, даже если оно было несколько минут назад;
- мягкие ткани вокруг уретры краснеют и отекают;
- из уретры выделяется слизь прозрачного или желтого цвета;
- при надавливании на головку члена возникает резкая боль в уретре.
При воспалении могут возникнуть и другие симптомы:
- быстрая усталость;
- человек стремительно теряет вес;
- периодически поднимается температура тела;
- пропадает аппетит.
Диагностика заболевания
Для борьбы с инфекцией необходима точная диагностика, определяющая тип заболевания. Для этого проводится ряд мероприятий, включающих лабораторный и инструментальный анализ состояния больного.
В первую очередь проводится внешний осмотр, при котором определяется степень отечности мягких тканей над пораженным суставом, наличие температуры и покраснений кожи. Оценивается сила болевых ощущений. Лабораторный анализ крови показывает уровень СОЭ и лейкоцитов в организме больного.
Также оценивается уровень эритроцитов и гемоглобина. Все это позволяет определить наличие и силу воспалительного процесса. В соскобах из уретры и анального отверстия определяются возбудители инфекции, хламидии, сальмонеллы и другие патогенные микроорганизмы.
Проводится анализ антител к возбудителям инфекции, собственно, они и становятся причиной артрита. Рентгеновское исследование суставов позволяет оценить степень поражающей силы.

Лечение заболевания
Так как воспаление в мочеполовой системе влияет на развитие реактивного артрита, лечение обязательно направлено на его устранение. Для этого больному назначается курс антибиотиков направленного действия — то есть борющегося с выявленной бактерией, вызвавшей воспалительный процесс.
Уреаплазма и суставы лечатся одновременно, поэтому для суставов также назначается противовоспалительное средство нестероидного состава. Иммунная система больного также корректируется генно-инженерными препаратами.
Если заболевание оставить без лечения, то оно может привести к полному параличу суставов и позвоночника человека, но при правильной терапии, как правило, наступает полное выздоровление. Редко когда возникают рецидивы заболевания. И последнее: проходить лечение необходимо не только человеку с явным заболеванием, но и его постоянному половому партнеру, даже если у него пока не наблюдается никаких симптомов патологии.
Ureaplasma parvum (уреаплазма парвум) является инфекцией, передаваемой при незащищенном половом контакте. Поэтому для того чтобы она не попала в ваш организм, следует придерживаться всего одного правила — не следует вступать в половой контакт с малознакомым человеком. Заболевание, которое можно при этом получить, может быть не просто опасным, но и смертельным.
Хламидийный артрит – это острое аутоиммунное поражение периферических суставов, возникающее после инфицирования пациента Clamidia trachomatis. Урогенный артрит входит в триаду болезни Рейтера (или синдром Фиссенже-Леруа-Рейтера) – сочетанное поражение мочеполовых органов в форме неспецифического уретропростатита, воспаления глаз и суставов.

Заболевание чаще встречается у мужчин и женщин сексуально активного возраста (20-40 лет), хотя описаны случаи у детей, подростков, пожилых людей.
Помимо хламидий заболевание могут вызывать:
- уреаплазмы;
- микоплазмы;
- клостридии;
- боррелии;
- стрептококки;
- кишечная инфекция (кишечная палочка, сальмонелла, иерсиния, шигелла);
- некоторые вирусы.
Причины
Наша иммунная система порой путает собственные клетки организма с патогенными микроорганизмами. В данном случае рецепторы на оболочке хламидий и на суставных поверхностях костей очень схожи. Микроорганизмы играют роль пускового механизма заболевания, поэтому при некоторых условиях (тимома, избыточная функция иммунитета) иммунные клетки могут запутаться, и возникает аутоиммунный процесс. Антитела взаимодействуют с антигенами, образуются циркулирующие иммунные комплексы, повреждающие собственные ткани.
Обычно артрит наблюдается у 4% больных хламидиозом. Даже если пациент полностью излечится от хламидий, у него исчезнут урогенитальные проявления болезни, а вот артрит без специального лечения будет процветать.
В развитии заболевания можно выделить 2 последовательные стадии:
- инфекционно-токсическая – клинически проявляется уретритом, характеризуется знакомством иммунных клеток с хламидиями;
- аутоиммунная – происходит образование аутоантител, которые повреждают синовиальную оболочку сустава.
Классификация урогенного реактивного артрита
- острая – активная фаза заболевания длится до 3х месяцев;
- затяжная – до 1 года;
- хроническая – свыше 1 года;
- рецидивирующая – атаки иммунной системы возникают каждые полгода.
По степени активности:
- низкая;
- средняя;
- высокая;
- ремиссия.
По степени функциональной недостаточности суставов (ФНС):
- профессиональная способность сохранена;
- профессиональная способность нарушена;
- профессиональная способность утрачена.
Как проявляется болезнь Рейтера?
Артрит является основным проявлением заболевания, он возникает примерно через 1-3 месяца после начала уретрита. Излюбленными суставами для заболевания являются периферические:
- коленные;
- голеностопные;
- мелкие суставы кистей рук и стоп;
- плечевые;
- височно-нижнечелюстные.
Поражается обычно 1 (моноартрит) или 2 (олигоартрит) сустава. Если не лечить болезнь, воспалительный процесс может распространиться на большое количество сочленений (полиартрит). Воспаление преимущественно одностороннее (ассиметричное).
Урогенный артрит обычно начинается остро, сустав быстро опухает, увеличивается в размерах, кожа над ним гиперемирована. Состояние больного прогрессивно ухудшается, возникает лихорадка, озноб, общая слабость, ухудшение аппетит, повышенная утомляемость.
Спондилит (воспаление позвонков) возникает в 40% случаев, клинически проявляется в виде боли в спине при физической нагрузке и в покое.
Системные проявления болезни Рейтера
Уретрит возникает обычно через 7-30 дней после половой связи. Он протекает мало- или бессимптомно, чаще всего у больных нет резей при мочеиспускании или обильных выделений. Пациентов может ничего не беспокоить, изредка возникают скудные слизистые или слизисто-гнойные выделения из мочеиспускательного канала, зуд, позывы к мочеиспусканию, гиперемия вокруг наружного отверстия мочеиспускательного канала.
Острый цистит, пиелонефрит, простатит возникают в 30% случаев. Проявляются они дизурическими расстройствами (жжение при мочеиспускании, частые позывы помочиться), появлением в моче белых клеток крови (лейкоцитурия), белка (протеинурия), небольшого количества крови (микрогематурия).
Поражение кожных покровов и слизистых проявляется в форме безболезненных эрозий и язвочек (афтозный стоматит), кератодермии (появление бляшек на коже, сходных с псориатическими), дистрофии ногтей, баланита и баланопостита (воспаление головки полового члена и крайней плоти).
Изменения со стороны глаз включают в себя конъюнктивиты, эписклериты, увеиты, иридоциклиты.
Поражение нервной системы вызывает радикулиты, периферические полинейропатии, энцефалопатию.
Как выявить урогенный реактивный артрит?
| Название метода | Что обнаруживается |
|---|---|
| Общий анализ крови | — лейкоцитоз (повышение количества лейкоцитов) со сдвигом лейкоцитарной формулы влево; — тромбоцитоз (увеличение тромбоцитов); — повышение СОЭ; — анемия (уменьшение числа эритроцитов) |
| Общий анализ мочи | — повышение плотности мочи; — протеинурия (появление в ней белка); — лейкоцитурия (выделение лейкоцитов); — микрогематурия (выделение эритроцитов) |
| Биохимический анализ крови | Появление белков острой фазы воспаления (С-реактивный белок, серомукоида, сиаловых кислот), отсутствие ревматоидного фактора, повышение уровня α2-глобулинов |
| Микроскопическое исследование синовиальной жидкости | — низкая вязкость; — жидкость мутная; — плохое образование муцинового сгустка; — увеличение числа лейкоцитов (более 7 тысяч/мм3), 70% из них — нейтрофилы; — повышение содержания белка; — бактерии или их остатки не обнаруживаются |
| Мазок из уретры или шейки матки | Обнаружение Clamidia trachomatis |
| Серологические методы (реакция прямой и непрямой гемагглютинации, иммунофлюоресценции) | Обнаружение антител (Ig G, Ig M) в крови и синовиальной жидкости к Clamidia trachomatis |
| ПЦР | В крови и синовиальной жидкости обнаруживают ДНК и РНК микроорганизмов |
| Рентгенография сустава | Сужение межсуставной щели, появление остеофитов, уменьшение плотности кости (околосуставной остеопороз), эрозивно-деструктивные изменения |
| Магнитно-резонансная томография, компьютерная томография | Методы более информативны, чем рентгенография, показывают состояние околосуставных мягких тканей и костей |
| Артроскопия | Суть исследования заключается в введении в полость сустава специального эндоскопа, позволяющего собственными глазами увидеть изменения суставных оболочек и выполнить их биопсию. |
| Исследование генов больного | Обнаружение антигена гистосовместимости системы HLA-B27 (у 80% больных) |
Лечение болезни Рейтера

Для того, чтобы лечение имело смысл, необходимо проверить всех половых партнеров пациента и в случае обнаружения инфекции предложить им пройти курс антибактериальной терапии.
Эти препараты можно использовать для наружного применения (в виде мазей, гелей), инъекций (внутримышечно и внутрисуставно), приема внутрь (таблетки, порошки, драже) или ректально (ректальные свечи).
Частой причиной развития артрита является уреаплазмоз. Проникая в организм человека, половая инфекция вызывает воспалительный процесс в суставах и приводит к серьезным необратимым изменениям в них. Для устранения воспаления в суставных тканях и уничтожения инфекции необходима комплексная терапия. Отсутствие своевременного и эффективного лечения таких заболеваний приводит к патологическим процессам как в мочеполовой системе, так и в суставах.
Уреаплазмоз – инфекционное заболевание, которое способно вызывать воспаление в суставах.
В чем взаимосвязь артрита и уреаплазмоза?
Распространенными заболеваниями мочеполовой системы является уреаплазмоз. Возникновение такой патологии провоцируют болезнетворные микроорганизмы, живущие на слизистой мочеполовых органов. При ослаблении защитных свойств организма они начинают ускоренный рост и вызывают воспалительный процесс в пораженных местах. К последствиям активации условно-патогенных бактерий в мочеполовых органах относится артрит. Заболевание характеризуется деформацией костно-суставной системы, сопровождается болевыми ощущениями и опуханием пальцев конечностей, локтевого или коленного сустава.
Уреаплазмоз часто вызывает реактивный или урогенный артрит. Заболевание начинает развиваться через 2—3 недели после проникновения инфекции в организм. Воспаление затрагивает мочеполовые органы у мужчин и женщин, кости, суставы, и сопровождается болями в поврежденных местах.
Начальная стадия патологических изменений в суставных элементах, вызванных уреаплазмой, протекает бессимптомно. Бактерия не поражает суставы напрямую, она лишь запускает патологический процесс в организме, провоцирующий возникновение аутоиммунного заболевания. Механизм развития артрита при уреаплазмозе обуславливается активной выработкой антител против инфекции и одновременным подавляющим влиянием организма на собственные клетки. Воспаление в суставных тканях проходит незаметно, и только с течением артрита появляются болевые приступы и деструктивные видоизменения в соединительных тканях.
Основные причины и симптомы
К причинам возникновения уреаплазмоза относятся:
- инфицирование при половых актах;
- снижение иммунитета;
- патологические процессы в мочеполовой системе;
- сильное переохлаждение организма;
- нарушение правил гигиены половых органов;
- психологическое перенапряжение.
Развитие артрита при уреаплазмозе провоцируют:
- аутоиммунные процессы с поражением соединительной ткани;
- ослабление защитных свойств организма;
- бактериальное заражение организма половым или бытовым путем;
- поражения костно-суставной системы при занесении инфекции в кровь;
- наследственная предрасположенность к артриту;
- внутриутробное заражение плода уреаплазмой.
Воспаление суставных тканей при инфекционном поражении сопровождается:
- учащенным мочеиспусканием и жжением в мочеполовых органах;
- воспалительными процессами в уретре, влагалище, матке, предстательной железе;
- болевыми ощущениями и припухлостями в области поражения;
- покраснением кожных покровов, расположенных над поврежденным суставом;
- усилением суставных болей при длительной неподвижности;
- нарушением зрения.
Особенности лечения
Уреаплазменный артрит лечится комплексно. Лечебная терапия направлена на устранение воспалительного процесса в суставах и ликвидацию инфекции, спровоцировавшей такое осложнение. К действенным методам борьбы с уреаплазмозом, поражающим суставы, относятся антибактериальные и противовоспалительные средства. В таблице представлены эффективные фармацевтические средства для ликвидации уреаплазмы и устранения признаков артрита:
Выбор и дозировка медикаментов зависит от индивидуальных особенностей организма и клинической картины течения уреаплазмоза и артрита. Длительность лечебного курса обуславливается уровнем инфекционного поражения и степенью повреждения суставов.
При своевременном и действенном лечении уреаплазменные проявления недуга полностью ликвидируются. Лечение артрита, вызванного инфекцией, занимает от 3-х до 12-ти месяцев. Чтобы не допустить поражение суставных тканей при уреаплазмозе, необходимо своевременно и эффективно лечить инфекции мочеполовой системы, строго придерживаться правил личной гигиены, исключить незащищенные половые акты. Для предотвращения развития артрита рекомендуется не переохлаждать организм, проходить ежегодные профилактические осмотры у гинеколога, ревматолога, сдавать анализы на наличие патогена в организме и незамедлительно обращаться к врачу при появлении любых признаков патологии.
Chlamydia trachomatis (хламидии) представляет собой грамотрицательные кокковидные или стержнеобразные бактерии.
Вызывают инфекции мочеполовых путей, органов дыхания и глаз.
C. Trachomatis является наиболее распространенной инфекцией, передающейся половым путем во всем мире и самой распространенной болезнью в странах СНГ.

Реактивный артрит при хламидиях
Реактивный артрит определяется как острое воспаление суставов, в ходе кишечной или мочеполовой инфекции.
Точные причины и механизмы, ведущие к реактивному артриту, до сих пор неясны.
С развитием новых молекулярно-биологических методов исследований удается обнаружить определенные патогенные микроорганизмы и бактериальные компоненты.
Особенно в синовиальной жидкости, или внутренней оболочке суставов, больных реактивным артритом.
Поэтому предполагается, что патогенные бактерии каким-то образом проникают в суставную ткань.
Реактивный артрит не менее распространенное заболевание, чем другие виды патологий опорно-двигательного аппарата.
В России частота заболеваемости реактивным артритом на фоне хламидиоза составляет примерно 0,5%.
Т.е. на 100 000 жителей, приходится 500 пациентов с данным диагнозом.
Мужчины и женщины примерно одинаково подвержены патологии, при этом большинство пациентов моложе 40 лет.
Инкубационный период проявлений артрита при хламидиозе может составлять несколько дней или недель после острого инфекционного процесса.
Какие именно симптомы будут присутствовать, зависит от индивидуальных особенностей организма, но типичными признаками являются следующие проявления:
- Жжение, болезненность при мочеиспускании
- Частые мочеиспускания с чувством неполного опорожнения мочевого
- Патологические выделения из уретры или влагалища
- Желудочно-кишечные нарушения: диарея, боли в животе
В ряде случаев признаки инфекции могут быть очень мягкими и часто оставаться не замеченными.
Симптомы артрита могут варьироваться от легкой боли в суставах (не выраженная артралгия) до сильной воспалительной реакции.
Со скоплением синовиальной жидкости и отсутствием возможности нормально передвигаться.
Какие суставы чаще подвержены воспалению при хламидиозе
Реактивный артрит чаще наблюдается в крупных суставных сочленениях: тазобедренном, коленном и голеностопном.
Редко воспалительная реакция развивается в плечевых суставах, локтях, запястьях.
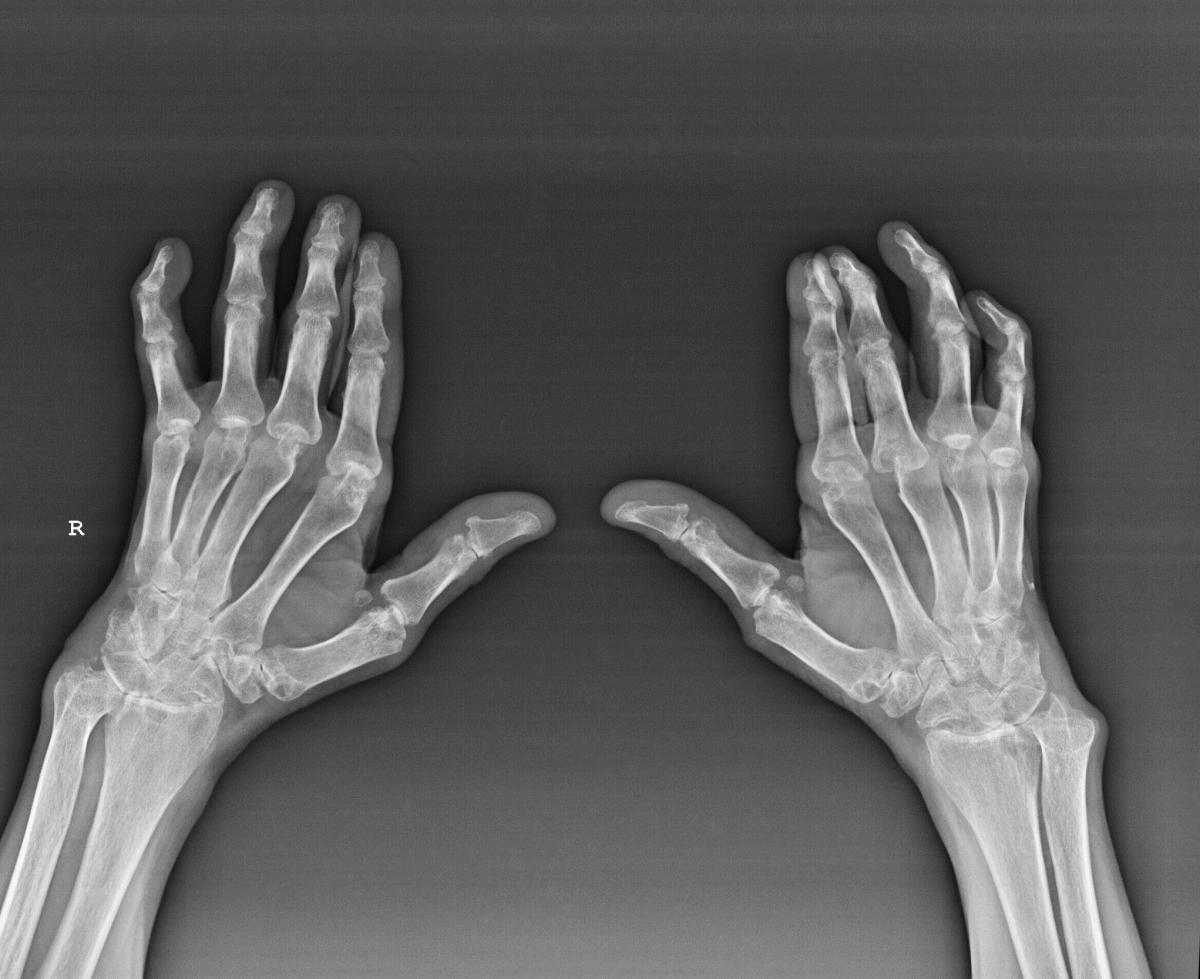
Только в исключительных случаях в патологический процесс могут быть включены мелкие суставы пальцев рук или ног.
Как правило, воспаление локализуется только в одном крупном суставе — коленном.
Поражение нескольких суставов наблюдается редко, в случае данного явления следует говорить о полиартрите.
Симптомы пациентов с полиартритом могут проявляться медленно, с различными фазами суставной боли.
Болевой синдром чаще наблюдается в ночное время или под утро.
Болезненность сопровождается опуханием суставов, покраснением, гипертермией.
На более поздних стадиях заболевания может присоединяться более выраженная боль в пояснице, указывающая на воспаление крестцово-подвздошных суставов.
Другие типичные симптомы включают воспаление в области прикрепления сухожилий (например, ахиллова сухожилия).
В ходе реактивного артрита может возникать воспаление глаз — конъюнктивит или кератит.

Характерными симптомами являются светобоязнь, боль, жжение, покраснение и ухудшение качества зрения.
Особой формой реактивного артрита является синдром Рейтера.
Клинические признаки могут варьироваться от легкой боли в суставах до серьезного воспаления.
Поэтому терапия должна быть адаптирована к соответствующим симптомам заболевания.
Как только будет доказано, что возбудителем реактивного артрита является хламидиоз, назначается антибактериальная терапия.
Поскольку хламидийная инфекция передается через половой контакт, лечение назначается и половому партнеру.
Хотя антибиотики не влияют на течение текущего артрита, они помогают устранить основной патоген - причину воспаления.
Тем самым снижают риск поздних рецидивов и осложнений.
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Chlamydia trachomatis | 1 д. | 300.00 руб. |
Хламидиоз и синдром Рейтера
Большая часть пациентов являются мужчины с положительным HLA-B27.
Данный антиген представляет собой иммуногенетический маркер.
Указывает на повышенную предрасположенность человека к спондилоартропатиям, в том числе к данному заболеванию.
Почему один человек предрасположен к заболеванию, а другой нет, до сих пор точно не установлено.
Классическим проявлением синдрома является развитие клинической триады заболеваний, которая включает:
- неинфекционный артрит
- уретрит
- конъюнктивит
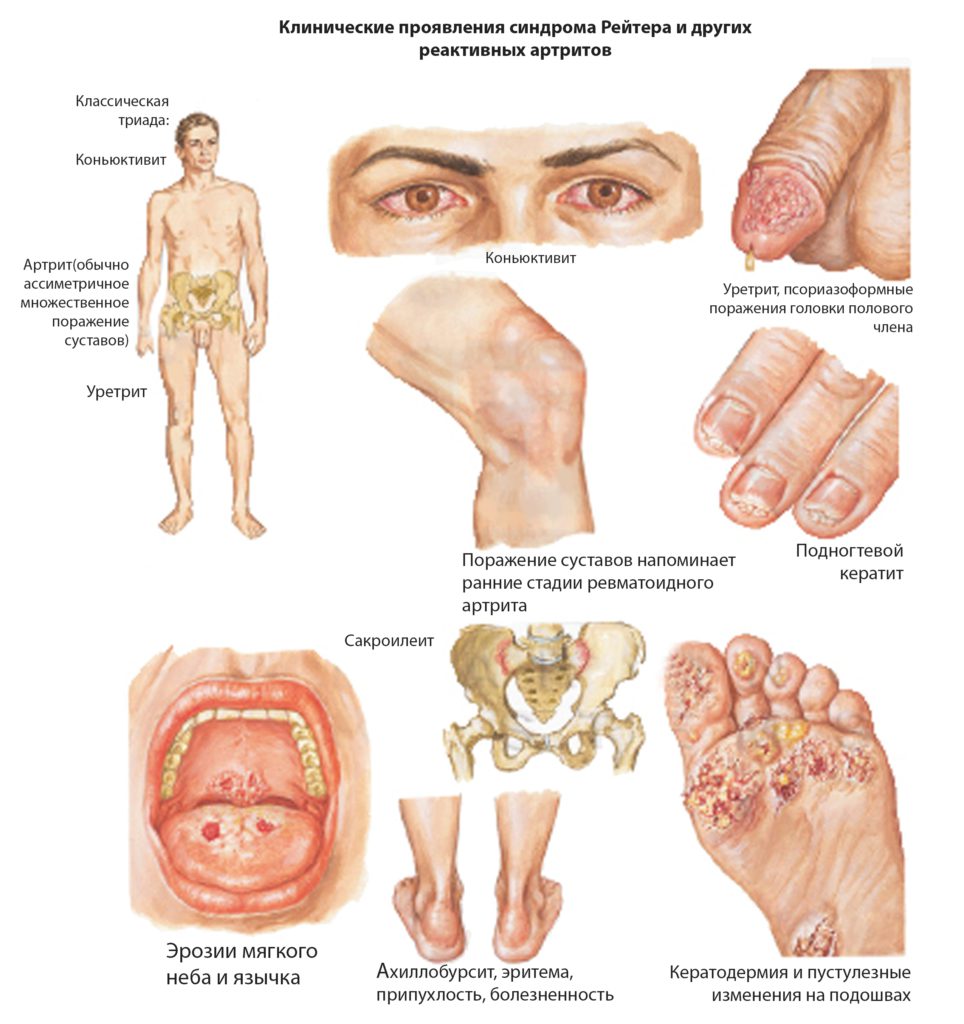
Воспаление может влиять на различные суставы.
Поражает как мелкие (пальцы ног, рук), так и крупные соединения (коленные суставы, межпозвонковые).
Все это сопровождается образованием отечности в области сустава, болезненностью, скованностью в утреннее время.
Также воспалительная реакция может распространиться на сухожилия.
Конъюнктивит выступает как еще один симптом болезни Рейтера.
Воспаление слизистой глаз сопровождается покраснением, ощущением песка, повышенной слезоточивостью, выделением гнойного экссудата.
Основным провоцирующим фактором в развитии заболевания является Chlamydia trachomatis.
Поэтому наблюдаются патологические изменения со стороны урогенитального тракта.
У мужчин присутствуют симптомы воспаления предстательной железы, у женщин — шейки матки, яичников.
Также отмечается болезненность при мочеиспускании, тянущие боли внизу живота, дискомфорт при половом контакте.
Могут быть периодические гнойные выделения из уретры, напоминающие признаки гонореи.
Постановка диагноза заключается на основании перечисленных выше симптомов у пациента и наличия инфекционного процесса.
Либо недавняя терапия хламидиоза.
При диагностике желательно исключить присутствие в организме Chlamydia trachomatis.
С данной целью назначается ИФА и ПЦР-анализ.
Лечение в основном симптоматическое.

Рекомендуется соблюдать и избегать физических упражнений.
Конъюнктивит успешно поддается терапии бактериостатическими препаратами.
Для облегчения болей в суставах могут рекомендоваться мази или гели противовоспалительного действия.
Диагностика реактивного артрита, вызванного хламидиозом
При лабораторном исследовании крови можно видеть повышение скорости оседания эритроцитов и увеличение C-реактивного белка.
CRP или C-реактивный белок — вещество, продуцируемое печеночной тканью.
Протеин относится к так называемым белкам острой фазы.
Концентрация этих белков в сыворотке крови возрастает, когда в организме присутствуют воспалительные процессы.
О протекающем в организме реактивном артрите может свидетельствовать специфический маркер HLA 27, отвечающий за предрасположенность к данной патологии.
Первоначально потребуется консультация ревматолога.
Далее, в зависимости от причины воспаления, пациента могут перенаправить к венерологу или урологу.
В обязательном порядке назначается проведение полимеразной реакции, которая позволит выявить тип основного возбудителя.
В качестве биологического материала могут выступать патологические выделения из уретрального канала и влагалища, кровь, мазки.
Инструментальная диагностика — рентгенография или компьютерная томография пораженного сустава.

Однако данные диагностические мероприятия не играют решающей роли в постановке точного диагноза.
Важным моментом является дифференциальная диагностика реактивного артрита от других, схожих процессов:
- Инфекционный септический артрит. Это тип воспалительного артрита, который возникает у некоторых пациентов с псориазом, может поражать любой сустав в организме. Примерно у 15% людей с псориазом развивается псориатический артрит. При проведении лабораторного анализа отмечается высокое содержание лейкоцитов в синовиальной жидкости. Септический артрит имеет несколько форм: асимметричный олигоартикулярный артрит, симметричный полиартрит, дистальная межфаланговая артропатия.
- Вирусный артрит. Заболевание, которое сопровождается отеком и раздражением (воспалением) сустава, спровоцированное вирусной инфекцией. Типичные симптомы, связанные с вирусным артритом, включают симметричное поражение суставов, с последующим развитием болевого синдрома, имитирующего ревматическое заболевание. Может наблюдаться характерная сыпь на кожном покрове. Симптомы суставных патологий могут совпадать с клиническими признаками вирусной инфекции. Серологическое тестирование является наиболее эффективным способом установления диагноза "вирусный артрит". Наиболее распространенные вирусы, которые связаны с суставной артралгией или артритом — Парвовирус: встречаются в 60% случаев; Гепатит В: от 10 до 25%; Гепатит С: от 2 до 20%; Краснуха: до 30% у женщин и около 6% у мужчин.
- Ревматоидный артрит. Женщины в три раза чаще подвержены заболеванию, чем мужчины. Ревматоидный артрит может возникать в любом возрасте, но чаще развивается у людей от 65 до 75 лет. В начале болезни могут возникать очень неспецифические симптомы, такие как усталость, потеря аппетита, потеря веса, повышение температуры тела до 38 ° C. На ранней стадии развития заболевание особенно трудно диагностировать.
- Анкилозирующий спондилит. Форма артрита, которая приводит к боли и развитию скованность в суставах позвоночника, а также оказывает влияние на связки и сухожилия. Симптомы включают хроническое (длительное) воспаление, вызывающее боль и скованность в спине. Анкилозирующий спондилит относится к группе воспалительных артритных состояний позвоночника, называемых спондилоартропатиями. В отличие от большинства других типов артрита, где внутренняя часть сустава воспаляется, спондилоартропатии сопровождаются воспалением наружной части сустава, где связки, суставная капсула и сухожилия прикрепляются к кости.
- Псориатический артрит. Представляет собой хроническое воспалительное аутоиммунное заболевание, поражающее суставы. Болезнь часто является следствием псориаза кожи и ногтей. Причиной является генетическая предрасположенность в сочетании с определенными триггерными факторами. Псориатический артрит является воспалительным заболеванием суставов, относящихся к группе спондилоартритов. Эти заболевания можно отличить от других ревматических заболеваний по отсутствию ревматоидных факторов. Как правило, заболевание развивается у людей в возрасте от 35 до 55 лет.
- Болезнь Лайма. Болезнь вызвана бактерией, известной как borrelia burgdorferi, которая относится к группе спирохет. Бактерии живут в насекомых, клещи являются основными носителями патогена. При укусе клещей бактерия попадает в кровь человека, вызывая инфекцию. Нередко заболевание по ошибке диагностируется как клещевой энцефалит. Боррелия вызывает воспаление суставов, как правило, поражается один коленный. Сочленение опухает, становится красным и болезненным.
- Туберкулезный артрит. По сравнению с другими типами артритов, диагностируется легче. Воспаление сопровождается всеми признаками туберкулезной инфекции. Обострение воспалительного процесса и развитие болевого синдрома наблюдается в ночное время. Для постановки точного диагноза проводится рентгенографическое исследование и анализ внутрисуставной жидкости.
Эффективное лечение заключается в приеме бактериостатических препаратов, направленных на купирование жизнедеятельности Chlamydia trachomatis.
Сегодня первым выбором являются препараты макролидов, имеющие широкий противобактериальный спектр воздействия.
Распространенные осложнения хламидиоза

- Реактивный артрит и хламидиоз. Лица с хламидийной инфекцией подвержены риску возникновения реактивного артрита, который может провоцировать не только воспаление суставов, но и стать причиной развития острого уретрита и конъюнктивита (синдром Рейтера).
- ВЗОМТ. Генитальная хламидийная инфекция у женщин может привести к воспалению органов малого таза (ВЗОМТ): оофорит, сальпингоофорит, эндометрит. В свою очередь, затяжное течение данных патологий приводит к внематочной беременности или бесплодию. Инфекция у беременных приводит к тому, что у новорожденных возникает риск развития конъюнктивита и пневмонита.
- Болезни мочеполовой системы. Инфекция у мужчин может привести к эпидидимиту и простатиту, стать причиной бесплодия.
- Генитальные хламидии, диагностируемые у гомосексуальных партнеров повышают риски инфицирования ВИЧ.
- Длительное течение хламидийной инфекции, отсутствие терапевтического воздействия нередко становится причиной ухудшения зрения, вплоть до развития слепоты.
Хламидийный артрит: ответы на часто задаваемые вопросы
Когда после заражения хламидиозом развивается артрит?
Воспаление суставов может наблюдаться спустя несколько дней или 2-3 недели после инфицирования венерической патологией.
Может ли быть бессимптомный хламидиоз при артрите?
Данное явление может быть, но встречается крайне редко.
Есть ли температура и общие явления артрита на фоне хламидиоза?
Да, может незначительно повышаться температура тела, вследствие воспалительной реакции. Также пациенты отмечают припухлость в суставах и покраснение кожного покрова.
Помогает ли лечение хламидиоза устранить симптомы артрита?
Лечение хламидиоза позволяет исключить дальнейшее развитие заболевания. Устранить симптомы воспаления суставов поможет отдельная группа препаратов.
Почему лечение бывает неэффективным?
Специалисты выделять две главные причины — постановка неправильно диагноза и некорректно подобранные препараты.
Может ли ВИЧ-инфекция и хламидиоз вместе быть причиной артрита?
Да, оба вида заболевания могут послужить толчком в развитии патологий суставов.
К какому врачу обратиться за лечением?
Лечением артрита на фоне ЗППП занимаются врач-венеролог и ревматолог.
При подозрении на хламидиоз при артрите обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также: