Хондропатия мыщелков большеберцовой кости
Дегенеративные процессы внутренней, изнаночной хрящевой поверхности надколенников – это и есть хондромаляция колена. Одновременно происходит разрушение хрящевой ткани на участках бедренного сустава. Для предотвращения осложнений и самого заболевания рекомендуется своевременно лечить хрящевую ткань коленной чашечки. Процессы разрушения сегодня останавливают комплексной терапией.
Однако для того, чтобы врач мог назначить соответствующее лечение, ему требуется определиться с фазами развития заболевания, степенью тяжести дегенерации и общим самочувствием пациента. Хондромаляция надколенника делится на стадии, которые имеют собственное выражение симптомами и характерное болевое проявление.
Врачи борются за выздоровление пациента, начиная с первой стадии, когда еще можно устранить факторы, формирующие данную патологию. Но для того, чтобы узнать, на какой стадии находится заболевание, следует провести тщательный осмотр пациента, выслушать его жалобы, по ним вывести предварительный диагноз, и назначить полное, всё, что сегодня допускает медицина, обследование.
Что такое хондромаляции
Хондромаляция надколенника формируется из-за излишнего трения внутренней части коленной чашечки о кость бедра. Это бывает во всех движениях колена – простых, однотипных, сложных, повторяющихся.
После осмотра пациента проводится полная диагностика, и часто выявляется хондромаляция коленного сустава 1 степени. Степени хондромаляции проявляются своими симптомами, но только по одним жалобам пациента врач не может определить тяжесть заболевания. Важен опрос пациента, чтобы выявить факторы заболевания.
- перегрузка после спортивных тренировок;
- врожденная или приобретенная деформация ног, с увеличением осевого угла между большой берцовой и бедренной костями;
- врожденное или посттравматическое отличительное развитие надколенника, возможная деформация бедренной кости, которые при соприкосновении вызывают нестабильность движений;
- физиологическое ослабление растяжения мышц бедра.
Нарушение анатомического или физиологического характера приводят к началу заболевания. Однако на первой стадии болезнь проявляет себя не выраженными болями, легким похрустыванием в колене, что обычно списывают на ежедневную усталость, особенно люди, которые заняты тяжелым физическим трудом. Врачу помогает сбор анамнеза, проведение тестов на точное выполнение движений. Окончательный диагноз будет установлен только после проведения КТ или МРТ.
Диагностика
Общий план исследования включает:
- рентгеновские снимки в осевой проекции со сгибанием ног в коленях под углом 45°;
- исследование крови;
- КТ отображает состояние хрящей;
- МРТ на снимках показывает состояние всех тканей в мельчайших подробностях. На сегодняшний день это наиболее информативный метод исследования.
Врачи используют для диагностики систему Аутербриджа, который впервые выделил и обосновал 4 степени хондромаляции надколенника:
- 1-я – с мягкими уплотнениями, вздутием хрящевой ткани;
- 2-я – с формированием щели в хряще глубиной до 1 см;
- 3-я – с углублением и расширением трещины более 1 см в диаметре, когда уже оголяется кость;
- 4-я – со значительным оголением субхондральной кости.
Стадии хондромаляции
Выделяются 4 стадии развития хондромаляции:
На первом этапе врач пальпирует незначительное утолщение, небольшое вздутие, на которое сам пациент может не обратить внимание. Чаще всего это определяется на ежегодных профилактических осмотрах, предписанных предприятиям Приказом Минздрава России.
Симптомы, указывающие на повреждение 1-й степени:
- периодическая боль в колене после физической работы;
- возможен отек колена;
- слышен и неприятно ощущается хруст в движениях.
Врач назначает рентгенологическое исследование, где на снимках видно разрушение хрящевой и костной тканей, состояние мыщелка, надколенника, латеральной и медиальной костей. Чтобы увидеть более точную картину повреждения мягких тканей – мышечных, соединительных, синовиальной – назначается проведение МРТ.
Сведения подробной диагностики позволяет врачу установить диагноз: хондромаляция коленного сустава 1 степени. Это важно. Ведь пациент сам еще может не знать о начале заболевания, а уже требуется лечение, чтобы на ранних сроках остановить разрушение тканей, вернуть колену здоровье и полный объем движений без болей. Ведь лечение подбирается в зависимости от этапа болезни. На данном этапе пациент может ощущать незначительные, не интенсивные боли.
Болезненность может спадать в простых движениях, но усиливаться от повышенных нагрузок. Характерны метеозависимые боли. Возможна небольшая локальная отечность, не доставляющая беспокойства. В то же время стабильность колена и его функции полностью сохраняются. Предлагаемое лечение – внутрисуставными инъекциями промывать полость сустава лекарственными препаратами сильного действия.
Самым точным способом постановки диагноза является артроскопия, что представляет собой одновременную диагностику и один из видов лечения повреждённых участков хряща.
Чтобы установить хондромаляцию коленного сустава 2 степени, проводятся те же диагностические мероприятия. При незначительных разрушениях предлагается консервативная терапия. Прежде всего следует категорически отказаться от нагрузок на ноги. Рекомендуется ограничить движения суставного сочленения ортезами, фиксаторами. Однако, несмотря на болезненность, двигаться надо. Понемногу, снизив нагрузки, уменьшив объем тренировок, с помощью ортопедических приспособлений.
Движения будут по-прежнему вызывать боль. Надо использовать охлаждающие компрессы, массаж ноги. Снять боль после занятий ЛФК помогут нестероидные средства против воспалений. Обычно это Диклофенак и его производные. Они снимают боль и борются с воспалительными процессами. Наряду с медикаментами, по результатам диагностического обследования, рекомендуется резекция – хирургическая операция по иссечению разрушенной ткани хряща специальными инструментами. После резекции проводятся процедуры промывания сустава с гиалуронатом натрия.
Даже на 1-й и 2-й стадии болезни врачи надеются вылечить пациентов консервативными способами. Для этого главная цель – создать прямое анатомическое размещение составных колена с помощью ортопедических приспособлений. Их цель – уменьшить боль и воспаление, восстановить мышечную силу.
- временно исключить физическое напряжение;
- стабилизировать колено постоянным ношением наколенника;
- проходить физиотерапевтические процедуры;
- укреплять мышцы бедра массажем и ЛФК.
3-я степень заболевания характеризуется все большим поражением хрящевой ткани. Диагностика показывает трещины и углубления, разрывающие соединительные ткани. Образуются сильные повреждения хряща диаметром и глубиной более 12,5 мм. Хрящ деформируется до оголения кости. Проявляются симптомы воспаления: отечность, местная гиперемия и локальное повышение температуры, боли не только в движении, но и в покое. Невозможно даже потереть больное колено. Но этого делать и не надо.
Любые массажные движения в случае острого воспаления противопоказаны. Медикаментозное лечение, как и на первых стадиях, заключается в приеме противовоспалительных и обезболивающих препаратов. Они дают короткую стадию ремиссии, но и тогда пациенту двигаться трудно, ему требуется помощь трости. Долго находиться на ногах нельзя, надо возвращаться в постель, чтобы исключить вывих надколенника, который может вызвать любое неловкое движение.
На этом этапе процедура резекции уже не считается эффективной. Зачастую требуется пластика сустава, когда врач меняет патологически разрушенные ткани искусственными. На 3-й степени хондромаляции диагностируется сопутствующее поражение медиального бедренного мыщелка. Пациенту срочно требуется активное медикаментозное лечение.
4-я стадия развития дегенеративных процессов считается самой сложной и не поддающейся консервативным методам лечения. Хрящевая ткань разрушена практически полностью, местами оголена и истерта субхондральная кость.
На этой стадии врачи фиксируют или полную блокаду колена, с отсутствием движений, или, наоборот, разболтанность сустава, мешающая опереться на ногу. На этой стадии требуются радикальные меры лечения, а пациенту присваивается группа инвалидности.
Хондромаляция 3-4 стадии тяжело поддается медикаментозному лечению. Лекарствами можно только избавить от боли, продолжать настойчиво снимать воспалительные процессы. Эффективно только хирургическое лечение.
Суставы в нашем теле смягчаются тканью — суставным хрящом. По мере движения сустава хрящ смягчает кости и помогает им плавно скользить.
Иногда хрящ внутри сустава размягчается и разрушается. Это состояние называется хондромаляция. Хрящ теряет способность защищать кости при движении сустава. В результате трение костей причиняет боль.
Хондромаляция может поражать любой сустав, но наиболее распространенным местом является нижняя часть коленной чашечки (хондромаляция надколенника). Обычно это начинается с небольшой области размягченного хряща за коленной чашечкой, которая может быть болезненной. Со временем размягчение хряща усиливается, он растрескивается или рассыпается в массу волокон. В тяжелых случаях поврежденный хрящ может полностью изнашиваться, вплоть до нижней поверхности коленной чашечки. Если это произойдет, обнаженная костная поверхность коленной чашечки может болезненно притираться к другим коленным костям. Кроме того, кусочки хряща могут плавать внутри сустава, еще больше раздражая клетки, которые выстилают сустав. В ответ эти клетки производят жидкость внутри сустава (так называемый суставной выпот).
Множество различных типов травм суставов и заболеваний суставов могут привести к хондромаляции. В коленном суставе хондромаляция обычно связана с травмой, чрезмерным использованием колена и плохо выровненными мышцами и костями вокруг коленного сустава. Причины:
- Травма, особенно перелом или вывих коленной чашечки.
- Дисбаланс мышц вокруг колена (некоторые мышцы слабее других).
- Чрезмерное использование (многократный изгиб или скручивание) коленного сустава, особенно во время занятий спортом.
- Плохо выровненные мышцы или кости возле коленного сустава.
- Разрыв мениска (С-образный хрящ внутри коленного сустава).
- Ревматоидный артрит или остеоартрит.
- Инфекция в коленном суставе.
- Повторные кровотечения внутри коленного сустава.
- Повторные инъекции стероидных препаратов в колено.
Хондромаляция коленного сустава поражает молодых людей больше, чем любую другую возрастную группу. Это особенно часто встречается у бегунов, лыжников, футболистов, велосипедистов и других спортсменов, которые постоянно напрягают колени. Кроме того, это нередко бывает у рабочих, которые проводят много времени на коленях — в частности, при укладке плиток и напольных покрытий.
- Наиболее распространенным симптомом является тупая, ноющая боль в передней части колена, за коленной чашечкой. Эта боль может усилиться, когда вы поднимаетесь или спускаетесь по лестнице. Она также может увеличиться после долгого сидения в одном положении. Например, колено может быть болезненным и скованным, когда вы встаете после просмотра фильма или после долгой поездки в автомобиле.
- В некоторых случаях болезненное колено кажется опухшим.
- Иногда бывает скрипучий звук или ощущение скрежета при движении колена. Однако скрипящие звуки при изгибе колена не всегда означают, что хрящ поврежден.
Обратитесь к врачу, если у вас болит колено и не проходит, есть скованность или припухлость.
При осмотре врач выяснит имели ли вы травмы, расспросит об особенностях вашей работы. Следующие факторы могут быть важны при диагностике:
- Перелом коленной чашечки или любой другой кости в коленном суставе.
- Растяжение колена или повреждение мениска колена (дискообразный, амортизирующий хрящ внутри колена).
- Перенесенные операции в колене.
- Кровотечение или инфекция в коленном суставе
- Наличие артрита в колене
- Особенности трудовой деятельности, спортивных и развлекательных мероприятий.
Врач сравнит болезненное колено с нормальным, проверит на наличие отеков, деформации, скованности и жидкости в суставе. Он также осмотрит положение коленной чашечки и выравнивание коленного сустава. Врач будет мягко сгибать и выпрямлять ваше колено, чтобы проверить, нет ли скрипящих звуков и ощущений скрежета.
Дополнительные обследования для постановки диагноза:
- Рентгенография коленного сустава (не всегда выявляет хондромаляцию, но может указать другие причины боли в колене).
- МРТ (при необычности и серьезности симптомов).
- Артроскопия -осмотр сустава и устранение проблемы оперативно
Насколько эффективна консервативная терапия
Заболевание чаще всего развивается у спортсменов и лиц, выполняющих тяжелую работу. Поэтому при хондромаляции нужно откорректировать режим тренировок и ограничить физические нагрузки. Но это далеко не всегда помогает победить болезнь.
Основным фактором, провоцирующим развитие хондромаляции, является нестабильность надколенника. Она приводит к его гипермобильности и травматизации суставных хрящей. Логично, что фиксация надколенника в нужном положении замедляет разрушение хрящевой ткани, помогая избежать развития артроза.
Мероприятия, помогающие стабилизировать надколенник:
- регулярное выполнение упражнений, укрепляющих четырехглавую и медиальную широкую мышцы бедра;
- тугое эластическое бинтование коленного сустава;
- фиксация надколенника с помощью бандажа или ортопедического аппарата.
Перечисленных мероприятий достаточно для облегчения болей в колене, которые появляются при хондромаляции. Однако они не помогают затормозить дегенеративные процессы, которые происходят в хрящах, и заболевание постепенно прогрессирует.
Таблица 1. Препараты для лечения хондромаляции коленного сустава.
Меры профилактики
Существует несколько рекомендаций, как снизить риск появления хондромаляции:
- качественная и удобная обувь – это залог здоровья ног, поэтому выбирать туфли и ботинки нужно строго по размеру и учитывать степень их комфортности. Высокий каблук можно носить только несколько часов в день, чтобы не допустить развития патологий нижних конечностей. То же касается и обуви на плоской подошве – балеток, кед и разнообразных шлепанцев-лягушек, уместных исключительно в курортных зонах;
- особое внимание нужно уделять занятиям физкультурой, не игнорируя их, но и не перетруждаясь во время тренировок. При высокой нагрузке на суставы лучше перестраховаться и надеть наколенники или повязку из эластичного бинта. Это поможет предупредить спортивные травмы;
- в начале тренировок, независимо от вида спорта, обязательно нужно делать разминку. Выполнение облегченных упражнений активизирует кровообращение, подготовит мышцы к нагрузкам и предупредит травмирование связочного аппарата и суставов;
- при выполнении бытовых работ нужно избегать резких движений во время поднятия тяжестей, а при ношении тяжелых сумок распределять нагрузку равномерно на обе руки;
- если появились такие симптомы, как боль и дискомфорт в колене, а также отек, покраснение, ограничение движений в суставе и хруст – это повод для визита к доктору. Чем быстрее начато лечение, тем выше шанс на благоприятный прогноз и полное выздоровление.
Нужно помнить, что после проведенного лечения, даже консервативного, нагрузку на нижние конечности следует увеличивать постепенно. Очень полезными будут пешие прогулки, плавание, езда на велотренажере. Рекомендуется также применение аппарата, имитирующего бег на лыжах. Укрепить здоровье, и поддержать лечебный эффект поможет санаторно-курортное лечение. Какие процедуры нужны, и куда лучше поехать, подскажет лечащий врач.
Хирургические методы лечения
Оперативное вмешательство обычно требуется людям с хондромаляцией коленного сустава 2-3 степени. Его основная цель – стабилизация надколенника с фиксацией в биомеханически правильном положении.
Виды операций, которые выполняют при хондромаляции:
-
лечебно-диагностическая артроскопия. Позволяет увидеть дегенеративные изменения хрящей и установить стадию болезни. В ходе манипуляции врачи могут удалять фрагменты разрушенной хрящевой ткани и промывать полость сустава. При необходимости хирурги мобилизируют наружный край надколенника, тем самым восстанавливая его подвижность и функции пателлофеморального сочленения;
частичное эндопротезирование. Выполняют, если развился массивный остеоартроз пателлофеморального сочленения. В ходе операции врачи заменяют разрушенную часть сустава искусственным протезом. Такое хирургическое вмешательство — более радикальное, но эффективное.
Артроскопическое лечение все чаще сочетают с внутрисуставным введением препаратов гиалуроновой кислоты. Подобная тактика нивелирует негативное влияние промывной жидкости на состояние хрящей. Гиалуроновая кислота восстанавливает нормальный состав и структуру синовиальной жидкости, препятствуя дегенерации хрящевой ткани.
Целесообразность промывания суставной полости в ходе артроскопии все еще вызывает споры среди врачей. А вот диагностическая ценность артроскопического исследования ни у кого не вызывает сомнений. Сегодня манипуляция — часть подготовки к хирургическому вмешательству.
Диагностика
Общий план исследования включает:
- рентгеновские снимки в осевой проекции со сгибанием ног в коленях под углом 45°;
- исследование крови;
- КТ отображает состояние хрящей;
- МРТ на снимках показывает состояние всех тканей в мельчайших подробностях. На сегодняшний день это наиболее информативный метод исследования.
Врачи используют для диагностики систему Аутербриджа, который впервые выделил и обосновал 4 степени хондромаляции надколенника:
- 1-я – с мягкими уплотнениями, вздутием хрящевой ткани;
- 2-я – с формированием щели в хряще глубиной до 1 см;
- 3-я – с углублением и расширением трещины более 1 см в диаметре, когда уже оголяется кость;
- 4-я – со значительным оголением субхондральной кости.
На основании этой классификации врачи используют деление на степени тяжести заболевания с более подробными признаками, с сопутствующими жалобами пациентов, и предполагаемым лечением. Хотя в общих чертах лечение описывается только классическое, ведь в каждом индивидуальном случае подбирается свой подход к пациенту. Учитывая незаметное, медленное начало заболевания, врачи особенно важное значение уделяют своевременному определению 1-й степени болезни.
Возможности восстановления хрящевой ткани
Поскольку при хондромаляции у человека страдают суставные хрящи, их восстановление является перспективным методом лечения болезни. С этой целью в медицине используют методики клеточной инженерии. Их суть заключается в культивации собственных хондроцитов человека с их дальнейшей имплантацией под надкостницу. Такое лечение показано молодым пациентам с небольшими (2-4 см2) дефектами хрящевой выстилки сустава.
Ученые работают над созданием искусственных хрящей, которые можно было бы имплантировать пациентам путем артроскопии. Но существующие на данный момент методики несовершенны, из-за чего их пока что не внедряют в клиническую практику.
Для восстановления хрящевой ткани используют препараты из группы хондропротекторов. Эти лекарства действуют медленно и не всегда оправдывают ожидания пациентов.
Почему развивается?
Хондромаляция суставных поверхностей проявляется в детском и взрослом возрасте. Заболевание связано с воздействием различных негативных факторов. Отклонение проявляется вследствие постоянного трения надколенника на соединении бедренной кости. Повреждение коленной чашечки связано с такими нарушениями:
- Неправильно подобранная обувь для занятий спортом. В таком случае оказывается негативное воздействие на область коленного и тазобедренного сустава.
- Усиленные упражнения, в частности, беговые.
- Деформированные структуры нижних конечностей. Патология приобретенного либо врожденного характера приводит к хондромаляции медиального мыщелка.
- Латеропозиция надколенника. При патологии структура смещается от срединного положения к наружной части колена.
- Ожирение. Наличие лишнего веса провоцирует усиленное давление на область большеберцовой кости и голеностопного сустава. Из-за постоянных нагрузок на ноги хрящи, связки быстро изнашиваются.
- Ослабленные эластичные способности мускулатуры и регулярные вывихи. Патологические состояния негативно воздействуют на надколенник, приводя к хондромаляции.
- Травмы ног. Если человек во время спортивных занятий не использует специальные фиксаторы и защитные средства, то происходит повреждение медиальной фасетки и иных структур колена.
- Артроз и другие суставные нарушения в области надколенника.
Хондромаляция надколенника – операция
Хирургическое вмешательство выполняется с целью пластики хрящевой поверхности коленной чашечки или имплантации искусственных материалов, выполняющих функцию хряща. Оно может проводиться открытым доступом (более травматическая методика) или при помощи артроскопии.
Все отзывы пациентов после артроскопии хондромаляции надколенника являются положительными, так как данный метод требует меньшей длительности реабилитации.
Ответы на вопросы, как лечить хондромаляцию надколенника и как долго будет проходить реабилитация, даст врач-ортопед после проведенной объективной диагностики.
Постоперационный период
Продолжительность его зависит от вида хирургической манипуляции. При эндоскопической операции пациент в стационаре проводит не более 7 суток, далее предусмотрено амбулаторное лечение.
Полноценные физнагрузки допускаются с 3-4 недели. Иммобилизирование конечности не проводится. При полном же рассечении суставного соединения постоперационный период значительно удлиняется.
В случае проведения костно-хрящевой пластики необходимо наложение на нижнюю конечность гипсовой повязки на период до месяца, а умеренные физнагрузки разрешаются исключительно спустя шесть недель.
После любого оперативного вмешательства назначаются восстановительные процедуры в виде физиотерапевтических процедур, ЛФК и плавания в условиях бассейна.
Врождённый вывих
Это редкое явление, которое в медицине чаще встречается у девочек и идёт вместе с нарушениями развития костей и смещениями (например, вывих бедра). Обычно наблюдается переднее смещение голени. Сначала она сталкивается с суставным сочленением бедренного наколенника. Со временем смещение растёт, пока голень не выйдет из пространства сустава. Как правило, операцию по устранению заболевания проводят сразу после того, как ребёнок родится.
Но если хирургическое вмешательство будет неудачным, могут случиться нарушения, которые позже приведут к вывихам и подвывихам. Фактически, они станут постоянными спутниками. Из-за того, что чашечка будет постоянно тереться о бедренные мыщелки во время движения из углубления и обратно, будет появляться всё тот же хондроматоз.
Вывих могут также спровоцировать:
- слабые связки сустава;
- сокращение четырёхглавой мышцы или её укороченное сухожилие;
- атрофия мышц.
Можно ли заниматься спортом
Хондромаляция колена – серьёзное заболевание, приводящее к стиранию и разрушению гиалинового хряща, уменьшению суставной щели, развитие деформаций с последующей нестабильностью в суставе. Соответственно – чем больше нагрузка на колени, тем сильнее изнашиваются их поверхности. Поэтому категорически запрещаются такие виды спорта, как футбол, прыжки, бег и тяжёлая атлетика. Рекомендуется их замена на плавание, велоспорт, подтягивание на брусе.
Приседания при хондромаляции запрещены, особенно со штангой. Пренебрежение эти правилом может привести вас к инвалидности.
Разрушения хрящевой поверхности коленного сустава обычно связывают с дегенеративным дистрофическим процессом (артрозом). Однако артроз — не единственная болезнь, пожирающая хрящи: помимо нее, в ортопедии диагностируют хондромаляцию и хондропатию. Хондропатия встречается сравнительно редко, а вот хондромаляция надколенника — довольно распространенное явление, которое не всегда вовремя замечается.
Хондромаляция коленного сустава: что это такое
Хондромаляцией называют механические повреждения хряща, происходящие из-за травмы или трения суставных поверхностей в результате движения.
Причинами здесь могут быть:
- постоянные физические нагрузки;
- анатомические особенности костно-мышечной системы колена;
- врожденные пороки развития.
При повреждении хряща в результате травмы часть его сминается и отслаивается, хрящевая поверхность в отдельных местах вздувается. Питание хряща при этом нарушается, и в нем начинается дистрофия: гиалиновый слой теряет свою гладкость и блеск; хрящ становится ломким, и однажды отслоившийся участок отрывается. Когда происходит отрыв слоя, в капсуле сустава образуется свободное тело или, как называют его ортопеды, суставная мышь. Наличие такого непрошенного гостя проявляется:
- в щелканье и хрусте;
- затрудненных движениях коленного сустава;
- внезапно возникшем ограничении (блокировке).
Чаше всего из-за травмы в колене страдает:
- медиальный мыщелок бедра;
- реже — нижняя область надколенника;
- и совсем редко — латеральный мыщелок бедренной кости.
Стирание хрящевого слоя мыщелков может происходить также из-за разрыва коллатеральных связок, соединяющих бедро и берцовые кости, при попадании тканей связки между суставными поверхностями.
Хондромаляция медиального мыщелка происходит часто по вине медиального мениска, смещенного из-за травмы.
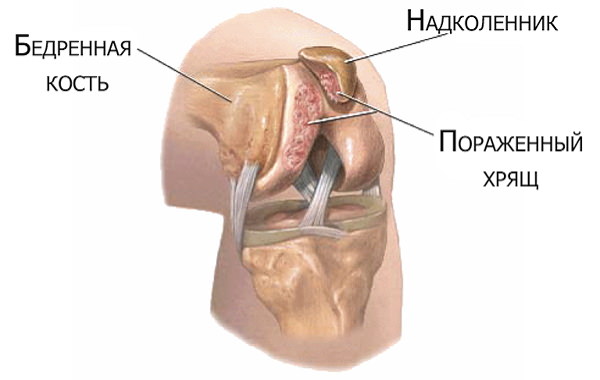
Хондромаляция надколенника
Разрушение хряща, устилающего внутреннюю суставную поверхность коленной чашечки, происходит чаще всего по причинам:
- врожденного, привычного или застарелого вывиха колена;
- слабости мышечно-связочного аппарата;
- анатомических врожденных дефектов ног: нарушения соосности бедра и голени, переразгибание колена.
Врожденный вывих колена- редкое явление, диагностируемое чаще у девочек. Он сочетается с другими костными деформациями и смещениями, особенно с врожденным вывихом бедра. В большинстве случаев при врожденном вывихе колена происходит переднее смещение голени, которая передней частью вначале упирается в суставное сочленение надколенника бедра. Постепенно смещение увеличивается, пока голень полностью не покидает суставное пространство.
Обычно производится операция по вправлению коленного сустава сразу после рождения ребенка, однако при неудачной операции могут произойти патологические изменения мышечно-связочных структур (например, растяжение четырехглавой мышцы, переднее смещение сгибателей голени), приводящие затем к привычным вывихам и подвывихам, которые могут стать хроническим явлением на протяжении всей жизни. И как последствие, от постоянного трения коленной чашечки о мыщелки бедра, при выходе из углубления и возвращения в него, развивается хондромаляция надколенника.
К привычному вывиху надколенника приводят также:
- слабость связок надколенника;
- резкие сокращения четырехглавой мышцы;
- укороченное сухожилие четырехглавой мышцы;
- мышечная атрофия.
Анатомически правильный наружный угол между бедром и голенью во фронтальной проекции составляет 174˚, в боковой — 5˚-10˚.
- Увеличение этого угла приводит к Х-образной кривизне ног (вальгусной деформации, gene valgum) и к смещению чашечки к наружному латеральному мениску.
- Вырождение угла, переход его во внутренний угол образует О-образную кривизну (варусную деформацию, gene varum).
- Переразгибание (рекурвация) происходит если наружный угол между бедром и голенью в боковой проекции превышает 10.
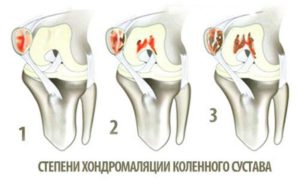
Всего различают четыре степени хондромаляции:
- Первая степень: начальная деформация, вздутие гиалинового слоя, видимых очагов разрушения нет.
- Вторая степень: на поверхности хрящей есть небольшие поверхностные разрушения, не более одного см.
- Третья степень: глубокие щели на хряще толщиной свыше одного см, не доходящие до субхондральной кости.
- Четвертая степень: полностью сквозная щель, обнажающая нижнюю кость.
- При первой степени повреждения хряща боль в колене не ощущается, и симптомов может не быть вообще никаких, кроме периодически возникающего и быстро проходящего синовита.
- При хондромаляции надколенника 2 степени может раздаваться хруст в коленной чашечке при сгибании/разгибании. Возможны слабые эпизодические боли и увеличение отечности.
- Хондромаляция надколенника 3 степени проявляется в выраженных ограничениях движений: они сопровождаются болезненным хрустом. Коленная чашечка может ныть в состоянии покоя, при надавливании на нее боль возрастает. Наличие боли при второй -третьей степени — необязательное явление, так как в самом хряще нет нервов. Болезненные симптомы могут объясняться воспалением близлежащих мягких тканей, вызванных синовитом, который часто сопровождают хондромаляцию от первой до последней степени. Синовит может усугубляться гемартрозом — кровотечением при разрыве внутрисуставных связок.
- При хрящевых повреждениях 4 степени наступают явные приступы сильной боли, так как процесс доходит до кости под верхним слоем. В этом периоде возможны симптомы:
- резкое усиление боли в момент сгибания/разгибания и при пальпации;
- ограниченность движений;
- блокировка сустава оторванным волокном хряща;
- впоследствии наступает деформация из-за утолщения субхондральной кости.
Восстановить поврежденный хрящ консервативным способом на этой стадии уже невозможно.
Фактически, налицо соответствие по симптоматике поздней хондромаляции третьей-четвертой стадии деформирующего артроза.
Как лечить механические повреждения хряща
Лечение хондромаляции коленного сустава заключается в устранении причины, вызывающей хроническое повреждение хряща:
- При посттравматической хондромаляции нужно санировать полость сустава, чтобы убрать из нее все лишнее: избыток жидкости и инородные тела.
- Устранить травмы менисков и связок.
- Вправить вывих или подвывих коленного сустава.
- После устранения причин, колено необходимо иммобилизовать при помощи ортеза на три-четыре недели.
Упражнения на реабилитацию выполняются уже на следующий день после наложения ортеза. Кроме этого, проводятся:
Обезболивание при помощи НПВС в острый период.
В период восстановления:
- физиотерапия;
- массаж;
- домашнее лечение с применением раздражающих, согревающих компрессов, хвойных, солевых ванн.
Лечение хондромаляции надколенника касается, в основном, терапии вывихов.
- При раннем привычном вывихе, вызванном мышечно-связочными растяжениями, проводится консервативное лечение: после иммобилизации колена ортезом или тутором начинается комплекс ЛФК на укрепление четырехглавой и боковой мышц и процедуры по восстановлению нормальной работы сустава, снятию мышечно-связочный контрактур, приведенные выше.
- Поздний привычный вывих, не поддающийся консервативному лечению, устраняют при помощи пластической операции, увеличивающей тягу наколенника с наружной стороны и прикрепляющей его над медиальным мыщелком бедра.
- Устранение застарелого вывиха ведется методом постепенного выравнивания.
Врожденные пороки (вальгусные/варусные деформации, рекурвации), приводящие к хронической хондромаляции коленной чашечки, устраняются методом компрессионной дистракции или корригирующей остеотомии, что достаточно сложно и не всегда оправдано.
Что такое остеохондропатии коленного сустава
Хондромаляцию порой называют остеохондропатией, что не совсем верно.
Остеохондропатии тоже связаны с разрушением хряща, но природа разрушения иная: она не связана непосредственно с механическими разрушениями или трением. На участке хряща по непонятным причинам начинает происходить омертвение — асептический некроз. Привести к такому состоянию могут многочисленные травмы суставов, иногда операции по эндопротезированию: они служат только поводом, но настоящие истоки этого процесса находятся в глубине, на молекулярном и генетическом уровне.
Хондропатия коленного сустава обычно проявляется:
- в некрозе дистальных участков эпифиза суставной кости (болезни Кенига);
- некрозе медианного бугра большеберцовой кости (болезнь Остуда -Шляггера).
При болезни Кенига на отдельном участке сустава образуется остеонекрозная зона, которая на поздней стадии отторгается вглубь сустава. Симптомы прогрессируют от небольшой боли при пальпации мыщелковых поверхностей с выпотами в суставную полость до резкой болезненности и блокировки сустава. На рентгене прослеживается светлый участок.
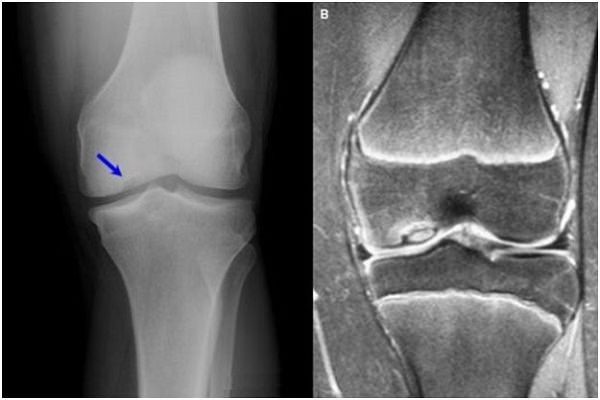
Лечебная методика консервативная и хирургическая:
- При консервативном лечении колено обездвиживается повязкой или ортезом, проводится физиотерапия (электрофорез, парафиновые и озокеритовые аппликации; ЛФК, массаж).
- При одном их хирургических способах пораженный участок удаляется и заменяется искусственным материалом.
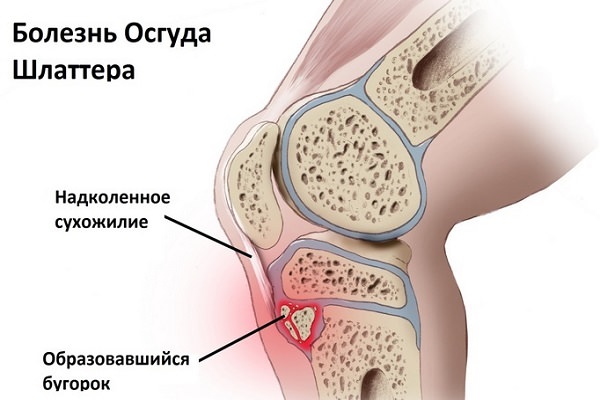
Болезнь Осгуда-Шляттера диагностируется в основном у мальчиков — спортсменов, учеников балетных училищ. Она связана с постоянным перенапряжением передней связки наколенника, который крепится к бугру большеберцовой кости, приводящему к деформации метафиза.
Симптомы, возникающие при этом:
- бугристость большеберцовой кости увеличивается;
- появляется боль при движении;
- мучительные боли в положении стоя на коленях;
- инфрапателлярный бурсит (жидкость собирается в глубокой сумке под коленной чашечкой).
Боли при болезни Осгуда-Шлаттера могут не проходить в течении нескольких месяцев.
- главное — соблюдение режима покоя;
- иммобилизация колена;
- исключение резких движений;
- физиотерапия.
Хондропатия надколенника (болезнь Ларсена — Юханссона или болезнь Левена) — это дистрофия с последующим разрастанием хряща и образованием свободных хондром- обломков этих разрастаний в суставной полости. Происходит из-за частых повторяющихся травм или из-за однократной травмы (реже).
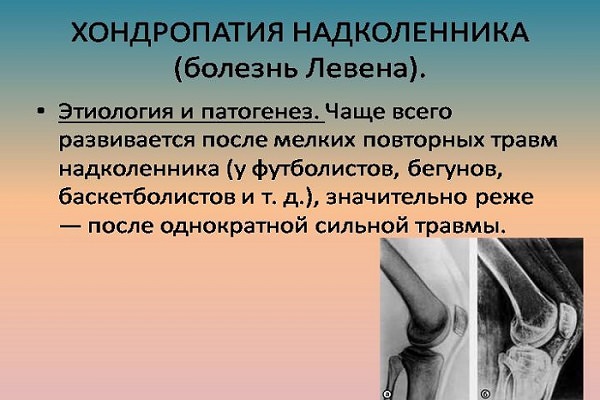
Симптомы хондропатии надколенника:
- боль при спуске и подъеме на лестнице;
- при образовании хондромы — резкое усиление боли в момент совершения движения;
- блокировка сустава;
- хронический синовит из-за непрекращающегося механического раздражения синовиальной оболочки.
Впоследствии в колене развивается артроз.
Лечение хондропатии надколенника преимущественно консервативное:
- НПВС при сильной боли;
- инъекции дексаметазоном или гидрокортизоном в суставную полость при отеках;
- при дистрофии синовиальной оболочки — инъекции гиалуроновой кислоты.
Хирургическое лечение заключается:
- в иссечении участков разрастаний на поверхности хряща;
- удалении хондром из суставной полости;
- пластике хряща надколенника.
Один из известных методов — пателлопластика, при которой весь хрящевой слой коленной чашечки удаляется и заменяется прокладкой, вырезанной из инфрапателлярного жирового слоя, находящегося под капсулой сустава.
Профилактика хондромаляции и остеохондропатии колена
Устранить такие заболевания порой очень трудно, а порой невозможно. Плохо то, что на ранних стадиях отсутствуют явные симптомы, а на поздней уже проблемно исправить все дефекты. Поэтому важно не допустить их возникновения и дальнейшего развития. Что необходимо в первую очередь делать:
- Укреплять свой мышечно-связочный аппарат: это ликвидирует одну из причин хондромаляции надколенника — привычные вывихи.
- Не работать на износ на тренировках: нагрузки должны быть дозированными, наращивание их должно происходить постепенно.
- Вовремя лечить все травмы колена, и даже те, что кажутся пустяковыми: например, подвывихи, которые спортсмены вправляют себе сами на ходу.
- Сбалансировать питание с тем, чтобы кости и хрящи получали все необходимые микроэлементы и витамины.





(96 оценок, среднее: 4,90 из 5)
Читайте также:


