Инфекции в гинекологии которые вызывают прыщи
По данным исследований до 20 % женщин в возрасте 25-40 лет страдают угревыми высыпаниями и у 87% из них выявляется такое состояние как гиперандрогения – высокий уровень выработки или активности мужских половых гормонов. Всё что происходит на коже является последствием синтеза половых стероидных гормонов, которые оказывают своё влияние через специфические рецепторы. Гормональные прыщи у женщин чаще всего начинают появляться по причине дефицита эстрогенов и чрезмерной выработки андрогенов. Поэтому и диагностика, и лечение прыщей у женщин и мужчин различается, так же как и причины их появления.
Почему появляются угри при дисбалансе гормонов
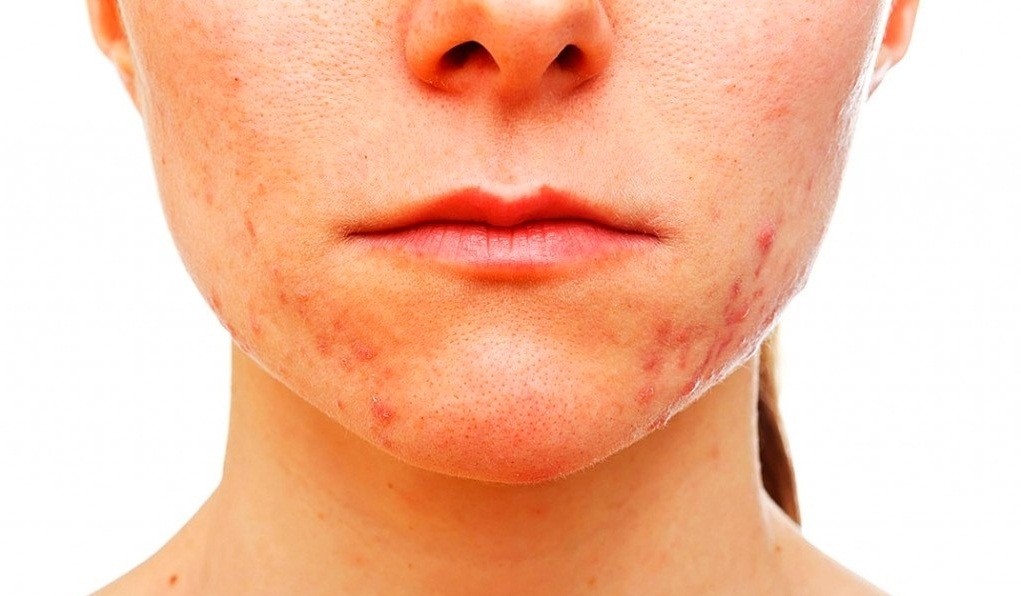
Кожа – это орган-мишень для стероидов, поэтому акне и гормоны тесно взаимосвязаны. Андрогены способны влиять на размер сальных желез и приводить к нарушению их работы, точнее к гиперсекреции. Увеличение выработки кожного сала обуславливает изменение его состава и значительное сокращение количества линолевой кислоты. Из-за этого процесса в свою очередь появляется фолликулярный гиперкератоз, при котором клетки кожи начинаю усиленно делиться. Отмершие чешуйки эпидермиса забивают протоки сальных желез, выходящих в волосяные фолликулы. В этой области создаётся среда, которая отвечает всем требованиям к активному росту и размножению условно патогенной микрофлоры, в том числе бактериям acne. В результате их жизнедеятельности появляются прыщи.
Какие гормоны вызывают угри
За выработку андрогенов в организме женщины отвечают яичники, кора надпочечников, подкожная жировая клетчатка (в меньшей степени). Андрогены необходимы для полноценного развития в пубертатном периоде, однако их переизбыток во взрослом возрасте приводит к глобальным изменениям, отражающимся на внешности, репродуктивном здоровье, обменных процессах и менструальном фоне.
Из того какие гормоны влияют на прыщи выделяют следующий перечень:
- тестостерон;
- прогестерон;
- дигидротестостерон;
- пролактин.
Гормональные прыщи на лице могут появиться из-за нарушения функционирования яичников или коры надпочечников, и быть приобретенными или наследственными. Причинами, влияющими на появления акне, могут быть как повышение уровня андрогенов, так и их нормальное количество, но способное превращаться в более активные формы или проникать в органы-мишени, одним из которых является кожа.
Синдром поликистозных яичников
Избыточная выработка андрогенов и гормональные прыщи чаще являются следствием заболевания синдрома поликистозных яичников. Здоровые яичники продуцируют два основных гормона – эстроген и прогестерон и небольшое количество андрогенов. Последние необходимы во время беременности для формирования плода мужского пола. Синдром развивается по многим причинам, в частности при осложненной беременности, травм головы, эндокринных нарушениях. У 70% женщин заболевание тесно связано с гормоном поджелудочной железы – инсулином, который отвечает за регулирование уровня сахара в крови. Когда в крови оказывается слишком много инсулина в яичниках начинается активная выработка андрогенов. Мужские гормоны нарушают работу яичников, что заканчивается образованием кист. Одним из внешних признаков поликистоза являются прыщи на лице.
Как пролактин влияет на появление угрей
Гормональное акне у женщин может быть последствием повышенного уровня гормона пролактина, который отвечает за формирование молочных желез, выработку молока во время грудного вскармливания. Кроме того, высокий уровень пролактина подавляет рост фолликулостимулирующего гормона, без которого не вырабатывается эстроген. Пролактин – это ещё и стимулятор выработки андрогенов. Недостаточная концентрация эстрогена и высокий рост мужских гормонов напрямую влияют на появление прыщей.
Пролактин повышается по следующим причинам:
- частые стрессы;
- строгие диеты;
- приём антидепрессантов и стероидных препаратов;
- заболевание почек и печени;
- патологии гипофиза и др.
Даже незначительное нарушение баланса между гормонами, связанное с приемом лекарственных средств, стероидных препаратов, менструальным циклом может вызвать возникновение или рецидив акне.
Признаки гормональной угревой сыпи
Гормональные прыщи у женщин локализуются преимущественно в области лица и реже в верхнем отделе туловища. Они представляют собой комедоны и воспалительные элементы (папуло-пустулезная сыпь). Прыщи у женщин могут быть единичными, что характерно для легкой стадии заболевания или множественными в виде красных бугорков и гнойничков.
Самая тяжелая форма – это конглобатные угри в виде узлов и кист, после разрешения которых остаются глубокие рубцы.
Прыщи из за гормонального сбоя часто соседствую с другими симптомами гиперандрогенемии: себорея, нарушение менструального цикла, избыточным ростом волос по мужскому типу на лице, животе, вокруг сосков и руках.
Диагностика
Перед тем как лечить гормональные прыщи дерматолог, совместно с гинекологом проводит обследование пациента с целью выявить причины заболевания:
проводит опрос о наличие гинекологических заболеваний, приеме оральных контрацептивов; исключает такие заболевания как демодекоз, розацеа, периоральный дерматит; назначает биохимический анализ крови для выявления состояния печени и почек; назначает лабораторное исследование гормонального профиля; выявляет природу гиперандрогенемии (яичниковая или надпочечниковая).
Возможно, перед тем как лечить прыщи при гормональном сбое понадобится проведение УЗИ органов малого таза и МРТ надпочечников. В большинстве случаев при подозрении на гормональные прыщи лечение потребует консультации гинеколога и эндокринолога и соответствующих обследований.
Терапия угревой сыпи
Когда диагностируются гормональные прыщи у женщин лечение предполагает индивидуальный подход. Назначаются как системные, так и местные препараты Обязательным пунктом является соблюдение акне-туалета, так как это позволяет сократить время лечения, дозировки препаратов и улучшить состояние кожи.
Общий принцип того как бороться с угревой сыпью направлен на снижение уровня мужских гормонов, либо стимуляцию эстрогенов и лечение заболевания, спровоцировавшего гормональный сбой.
Используются препараты, которые замедляют выработку андрогенов в надпочечниках и яичниках, блокируют стероидные рецепторы в дерме, подавляют процесс превращения тестостерона в более активную форму дигидротестостерон. С этой целью назначаются комбинированные оральные контрацептивы.

Из большого перечня препаратов, чем лечить гормональные прыщи у женщин считается эффективным, выделяют контрацептивы на основе этинилэстрадиола (эстроген), снижающего уровень концентрации андрогенов в крови. В результате приема медикаментов уменьшается секреция сальных желез и таким образом удаётся вылечить гормональные прыщи.
Тем не менее, при гормональном сбое терапия преимущественно осуществляется препаратами на основе дроспиренона, диеногеста, ципротерона ацетата, дезогестрела, свойства которых схожи с женским гормоном прогестероном. Это женские гормоны-гестагены, которые в организме вырабатываются яичниками и незначительно надпочечниками. Они снижают активность андрогенов, не дают тестостерону превращаться в активный дигидротестостерон и снижают чувствительность андрогенных рецепторов в коже.
К 4 поколению комбинированных контрацептивов относятся препараты содержащие и этинилэстрадиол и дроспиренон: Джес, Ярина, Мидиана, Димиа. Они не только устраняют угревую сыпь, но и способствуют снижению массы тела, поэтому больше всего подходят для женщин, страдающих акне и склонных к избыточному весу.
Мидиана и Ярина относятся к препаратам с низкой дозировкой этинилэстрадиола. Они применяются по установленной схеме по 1 таблетке в течение 21 дня. Следующий курс через недельный перерыв. Общая продолжительность терапии рассчитана на 6 месяцев. В процессе лечения отмечается не только значительное сокращение угрей, но и то, что кожа становится более гладкой, матовой, улучшается её структура и снижается секреция сальных желез.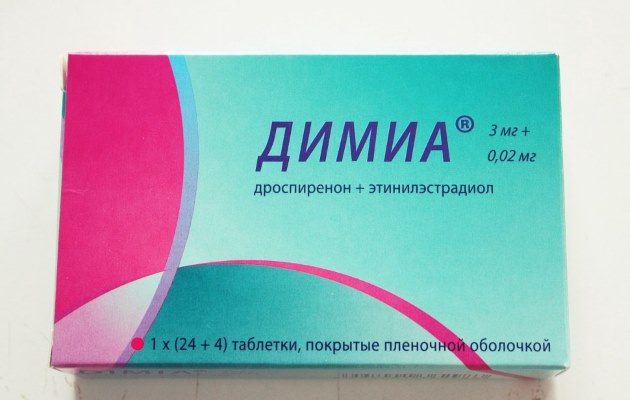
Препараты Джес и Димиа микродозированные этинилэстрадиолом используются 24 дня, затем 4-хдневный перерыв.
До сих пор наиболее результативным препаратом, с помощью которого ведётся борьба с гормональными прыщами, прежде всего тяжелой формы, является Диане-35, комбинирующий в себе этинилэстрадиол и ципротерон ацетат. Аналогом Диане-35 являются контрацептивы Хлое и Беллуне 35. Все препараты относятся к 3 поколению оральных контрацептивов. Ципротерон ацетат – вещество с наиболее сильным антиандрогенным эффектом, но его приём ограничен и не может продолжаться более 6 месяцев из-за высокого риска побочных эффектов. После начала приема заметно уменьшается себорея, жирность волос, вылечить угри будет возможным через 3-6 месяцев. Применяются препараты по 1 таблетке в день с начала менструального цикла. Об эффективности лечения можно судить по истечению первых 3 месяцев применения с обязательным контролем по результатам анализов.
Противозачаточные таблетки на основе диеногеста (Жанин, Силует, Клайра) официально показаны для лечения угревой сыпи. Силует и Жанин также содержат этинилэстрадиол и принимаются по стандартной схеме. Клайра – это несколько видов разноцветных таблеток с разным содержанием гормонов, поэтому прием данного контрацептива многофазный.
Использование контрацептивов на основе дезогестрела еще один способ как избавиться от гормональных прыщей. Это такие препараты как Регулон и Новинет. Схема приема классическая.
Заключение
Комбинированные контрацептивы приводят только к снижению выработки кожного сала, поэтому их приём рекомендовано сочетать с наружными средствами на основе азелаиновой кислоты, бензоил пероксида, антибиотиками. Это такие препараты как Базирон АС, Скинорен, Дифферин. Не боритесь с угревой сыпью самостоятельно. Только комплексно воздействуя на все звенья процесса возникновения вульгарных угрей можно лечить прыщи эффективно. Поэтому лечение проводится двумя врачами – гинекологом и дерматологом. Гинеколог назначает препараты для нормализации соотношения уровня гормонов, дерматолог местные средства, оказывающие влияние на гиперкератоз и уничтожающие бактерии. Только комбинированная терапия позволяет обеспечить длительную ремиссию и получение таких хороших результатов в лечении акне, каких сложно добиться, используя какой-либо один метод или средство.
В 85% случаев акне беспокоит девушек в возрасте 20-25 лет. Пик приходится на 13-16 лет. В 25-35 эстетическое несовершенство встречается у 11% женщин. В 40 лет — лишь у 5%. О том, каковы причины высыпаний, когда стоит переживать, а когда — нет, рассказывают два врача: гинеколог и дерматолог.

Если перед менструацией у девушки появилась пара прыщиков — это не беда?
Доктор рекомендует не впадать в крайности. Если перед менструацией у девушки появилась пара прыщиков, а с приходом критических дней они прошли, бежать к врачу необязательно.
О причинах появления акне у женщин
Основная причина проблемы у взрослых женщин — гиперандрогения (увеличение содержания мужских половых гормонов, одно из наиболее частых эндокринных нарушений — прим. И.Р.). Следствие гиперандрогении — повышенная активность сальных желез. Именно в них сосредоточено большое количество андрогенных рецепторов. Найти источник недуга и есть главная задача врачей: гинеколога, эндокринолога, дерматолога.
Известно, что гиперандрогения – основная причина равития акне вследствие гиперреактивности сальных желез. Именно в коже, сальных железах сосредоточено большое количество андрогенных рецепторов. Поэтому акне в 85% случаев встречается у пациентов в подростковом периоде, когда активируется гормональная функция половых желез. Порой только совместные усилия гинеколога, эндокринолога, дерматолога и, конечно же, самого пациента помогают нам справиться с проблемами.
Другой аспект проблемы акне — генетическая предрасположенность к этому заболеванию. К примеру, если угревая сыпь есть у обоих родителей, то вероятность развития ее у подростка — около 50-60%.
Факторов, приводящих к проблеме появления акне или прыщей на лице, может быть несколько, в том числе:
- нарушение качества и количества кожного сала;
- изменение гормонального статуса (гиперандрогения);
- интенсивная колонизация сальных желез микроорганизмами.
Течение акне могут ухудшать и другие внешние факторы. Например, преобладание углеводов в пище, стрессы, сопутствующие заболевания, неумеренное использование косметических средств.
О том, что делать женщине
Обычно назначается комплексное обследование организма, включая лабораторную диагностику, в том числе гормональные исследования.
В организме все взаимосвязано. Поэтому в случае необходимости проводится исследование щитовидной железы (УЗИ ЩЖ, гормоны ЩЖ). Она тесно связана с деятельностью яичников, что, в свою очередь, отражается на гормональном фоне всего организма. И на коже тоже.
После комплексного обследования организма врач назначит соответствующее лечение и, если необходимо, то консультации у других специалистов: эндокринолога, дерматолога.
Об акне у девушек до 30 лет
— Продукция андрогенов меняется на протяжении всей жизни женщины. Она значительно возрастает во время становления женского организма и снижается к менопаузе.
Вот почему в подростковом возрасте появление угрей не должно вызывать сильных переживаний. Это может быть вариантом допустимой нормы. В отличие от их появления в зрелости.
— К тому же я всегда говорю своим пациенткам о важности здорового и полноценного питания. Вместо пирожного, например, можно предпочесть в качестве перекуса яблоко.
Имеет значение и здоровый образ жизни. Физическая активность всегда нужна организму вне зависимости от сезона.
Подобной точки зрения придерживается и врач-дерматовенеролог Светлана Якубовская. Она рассказывает, что с проблемой акне приходят как подростки, так и взрослые девушки.

Если в первом случае достаточно просто контролировать ситуацию, то во втором — важно понять причину эстетического дефекта и назначить грамотное лечение.
Как работает пусковой механизм появления высыпаний перед менструацией
— Появление/усиление акне перед менструацией напрямую связано с гормональными изменениями. Примерно за 7-10 дней до ее начала в организме наблюдаются следующие физиологические процессы:⠀
- снижение уровня эстрогенов;⠀
- увеличение уровня прогестерона;
- синтез тестостерона (связан с уровнем прогестерона).⠀
— Пациентке обычно рекомендовано сдать анализы на половые гормоны, гормоны коры надпочечников. В некоторых случаях проверяются гормоны щитовидной железы.
О том, чем можно помочь коже
В народе прыщами принято называть морфологические элементы кожи, которые возвышаются над её поверхностью, имеют небольшие размеры и чёткие границы.
Вероятно, сюда можно отнести:
- папулы – бесполостные элементы
- пустулы – такие же, как папулы, только с гноем внутри
- везикулы – небольшие пузырьки с жидкостью или гноем внутри

Кроме того, некоторые вегетации напоминают прыщи, так как они очень похожи на папулы.
Хотя на самом деле представляют собой разрастания сосочкового слоя дермы и не содержат воспалительный инфильтрат.
Все эти виды прыщей при ЗППП встречаются довольно часто.
В основном к их появлению приводит:
Прыщи при сифилисе
Прыщи являются характерным проявлением вторичного периода сифилитической инфекции.
Папулы появляются в основном при рецидивном сифилисе, но могут образоваться и при свежем.
Тогда они формируются на коже спустя 2 недели после образования розеол (мелких пятен).
В отдельных случаях прыщи могут появиться вместо розеол, и тогда они становятся первым симптомом вторичного свежего сифилиса.
Прыщи представляют собой скопления клеточного инфильтрата.
Они четко отграничены от здоровых тканей.
Обычно круглые, реже овальные.
Чаще – полушаровидные, реже – остроконечные.
Располагаются изолированно и не имеют тенденции к слиянию.
Сливаются только те прыщи, которые появляются в области кожных складок.
Они также могут увеличиваться по периферии.
Свежая папула имеет ровную поверхность, гладка и блестящая.
Цвет прыщей может быть от розового до синюшного.
Появление на поверхности папул чешуек – хороший прогностический знак.

Это означает, что в скором времени произойдет их разрешение.
В неблагоприятных случаях прыщи вегетируют, разрастаются, изъязвляются.
На их месте могут сформироваться широкие кондиломы.
Обычно прыщи существуют в течение 1-2 месяцев.
После исчезновения остается пигментация.
При рецидивном сифилисе в течение первых трех лет после заражения часто встречается лентикулярный сифилид.
Реже эти папулы появляются значительно позже – они могут образоваться даже на 8 или 10 году болезни.
Прыщи имеют форму полусферы.
В диаметре достигают 0,5 см.
Изначально розовые, но со временем желтеют.
Могут приобретать синюшный или фиолетовый окрас.
Со временем прыщи начинают шелушиться.
В покое никаких ощущений у пациента нет.
Но если надавить на центр прыща, возникает резкая боль.
Этот клинический признак ЗППП называют симптомом Ядассона.
Прыщи на коже всегда образуются неравномерно.
Поэтому для лентикулярного сифилида характерен эволюционный полиморфизм.
Это явление, при котором разные прыщи можно увидеть на разных стадиях развития, так как они появляются не одномоментно, а постепенно.
Анализы
Существуют прямые и непрямые методы выявления сифилитической инфекции.
Для этого заболевания характерны длительные бессимптомные периоды.
Тогда оно может быть диагностировано только непрямыми методами.
Используются анализы, направленные на обнаружение антител.
Однако при наличии на теле прыщей возможно и прямое выявление возбудителя сифилиса.
Оно является безусловным подтверждением заболевания.
С поверхности высыпаний берется соскоб.
В основном для выявления бледной трепонемы используют один из двух методов:
- микроскопия – в темном поле бактерия выглядит как нежная бледная спираль, имеющая полтора десятка завитков
- ПЦР – обнаруживает ДНК бактерий
Метод ПЦР более точный и объективный.
При помощи этого метода можно обнаружить ДНК возбудителя сифилиса, даже если бактерий в элементах сыпи содержится очень мало.
Непрямые методы первичной диагностики сифилиса могут быть:
- трепонемные – анализы крови на антитела к бактерии
- нетрепонемные – направлены на обнаружение аутоантител, образующихся к собственным разрушенным тканям
Первая группа тестов обычно используются как подтверждающие.
Тогда как нетрепонемные серологические исследования на ЗППП используются чаще для скрининга (массового обследования лиц, не имеющих симптомов сифилиса) и подтверждения излеченности.
Лечение
Для терапии сифилитической инфекции используют антибиотики пенициллиновой группы.
Прыщи появляются во вторичном периоде.
Если с момента заражения прошло меньше 2 лет, в основном используются среднедюрантные пенициллины.
Лечение может быть проведено в амбулаторном режиме.
Препараты вводятся 1 раз в сутки внутримышечно.
При давности заболевания свыше 2 лет, беременности, злокачественном течении сифилиса или развитии осложнений (поражения внутренних органов, головного и спинного мозга), пациента лечат в условиях стационара.
Используются водорастворимые пенициллины, которые вводятся внутримышечно или внутривенно через каждые 4-6 часов.
Прыщи при ВИЧ
ВИЧ-инфекция проявляется прыщами в дебюте заболевания.
В этот период в крови циркулирует большое количество вирусов.
Возникают острые симптомы, резко повышен риск передачи возбудителя при половом акте.
Большинство клинических признаков напоминают таковые при гриппе.
У 70% пациентов появляется сыпь на коже.
Она представлена пятнами и папулами.
Прыщи возникают на лице, туловище и конечностях.

В том числе могут появляться на подошвах или ладонях.
Диагностика
Выявить ВИЧ на ранней стадии – непростая задача.
Чаще всего такие пациенты проходят под диагнозом ОРЗ.
По рекомендациям США обследованию на ВИЧ подлежат все пациенты, у которых симптомы гриппа сочетаются с:
- прыщами на лице и теле
- признаками поражения нервной системы
- беременностью
- недавно перенесенным любым ЗППП
- наличии в анамнезе контакта с ВИЧ-инфицированным
Для выявления ВИЧ-инфекции пациент сдает анализ крови на антитела.
Он становится положительным у подавляющего большинства пациентов через 3-6 месяцев.
Для ранней диагностики также может использоваться ПЦР.
Лечение
Пациенты с ВИЧ-инфекцией должны получать антиретровирусную терапию для подавления развития вируса.
Они постоянно сдают анализы, чтобы контролировать количество иммунных клеток в крови и вирусную нагрузку.
Через некоторое время назначенные препараты перестают работать, и тогда схему терапии корректируют.
На стадии иммунодефицита требуется одновременная терапия сопутствующих инфекционных заболеваний (оппортунистических инфекций).
Прыщи при кандидозе
Грибок кандида передается половым путем.
Хотя может также развиваться как эндогенная инфекция.
Кандиды у большинства людей являются нормальной микрофлорой, обитающей в кишечнике, на коже и в половых путях.
Но при снижении иммунитета или на фоне антибиотикотерапии могут вызывать воспалительные заболевания.
Когда популяция грибков чрезмерно увеличивается, на коже в области гениталий нередко образуется сыпь.
В основном она представлена красными пятнами.
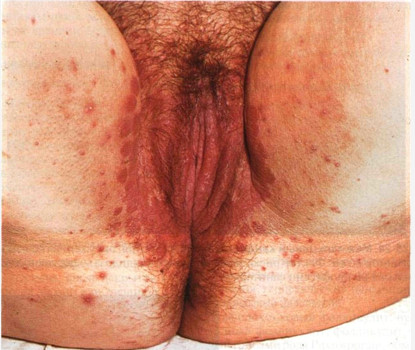
На их фоне появляются прыщи.
При этой ЗППП в большинстве случаев образуются папулы.
Пустулезные элементы характерны только для тяжелых форм грибковой инфекции, которые наблюдаются у лиц с иммунодефицитами или сахарным диабетом.
Диагностика
Ещё на этапе осмотра врач может заметить белые налеты.
Они характерны только для кандидоза.
Доктор берет эти налеты и исследует их под микроскопом, предварительно окрасив препарат калия гидроксидом.
Он обнаруживает почкующиеся грибковые клетки и псевдомицелий.
Этого достаточно для подтверждения диагноза.
При хроническом, неподдающемся лечению, тяжелом или рецидивирующем кандидозе могут применяться дополнительные методы исследования:
- ПЦР для установления точного вида грибка
- посев для определения чувствительности к антимикотическим препаратам
- анализ крови на иммуноглобулины при подозрении на инвазивный кандидоз
Лечение
Для терапии грибкового ЗППП в большинстве случаев достаточно местных средств.
Прыщи и пятна смазывают миконазолом или клотримазолом.
Обычно они проходят за несколько дней.
Лечение редко приходится продолжать более 1 недели.
Если пациент не желает использовать кремы (они неудобны, так как пачкают бельё), можно принимать препараты внутрь.
Часто для излечения кандидоза половых органов достаточно одной таблетки флуконазола.
Может использоваться итраконазол.
Другие препараты используются только при тяжелых или атипичных кандидозах, которые вызваны не кандидой альбиканс.
Прыщи при папилломавирусе
При папилломавирусной инфекции сыпь может быть самой разнообразной.
Часто вегетации напоминают с виду прыщи.
Это небольшие плоские или шаровидные папулы.
Они имеют красный или розовый цвет.
Вегетации содержат множество кровеносных сосудов.
Отличить их от прыщей очень легко.
Для этого врач наносит раствор уксусной кислоты.
Все сосуды в коже спазмируются, поэтому кожный покров становится бледным.
При этом папилломы не меняют свой цвет.
Потому что содержащиеся внутри сосуды неполноценные, они не имеют полноценной мышечной стенки.
Спазма не происходит, прыщи остаются красными.
ВПЧ для большинства людей не опасен, вызывает лишь эстетический дефект.

Но при инфицировании онкогенными типами вируса безобидные, казалось бы, прыщи могут трансформироваться в злокачественную опухоль.
Диагностика
Факт наличия кондилом опытный врач может установить клинически.
Помогает ему в этом дерматоскопия, и проба с уксусной кислотой.
Если же рядом с прыщами появляются разрастания в виде цветной капусты, в диагнозе не приходится сомневаться.
Но дополнительные диагностические тесты могут потребоваться для:
- установления типа вируса
- оценки онкогенного риска
- своевременного выявления предракового процесса
- оценки состояния иммунитета
Важнейшее диагностическое значение имеет определение типа вируса.
Если определяется ВПЧ высокого онкогенного риска, желательно пройти курс противовирусного лечения, чтобы избавиться от вируса и устранить угрозу рака.
ПЦР помогает определить концентрацию вируса (вирусную нагрузку).
При помощи мазка на онкоцитологию врач может узнать, нет ли предраковых изменений эпителия.
При крупных кондиломах или предраковых процессах требуется оценка состояния иммунитета.
Своевременное проведение иммунокоррекции позволит избавиться от онкологического риска.
Лечение
Специфических препаратов от ВПЧ не существует.
При заражении неонкогенными типами (а это большинство клинических ситуаций) лечение проводится симптоматическое.
Прыщи попросту удаляют лазером или жидким азотом.
Крупные разрастания сосочкового слоя дермы удаляются и другими способами (например, радиоволновым методом).
При выявлении ВПЧ онкогенного риска за пациентом устанавливается наблюдение.
Раз в полгода он сдает анализы для выявления вероятных предраковых процессов.
Желательно пройти курс противовирусного и иммуномодулирующего лечения.
В нашей клинике его подбирает врач-иммунолог.
Прыщи при герпесе
Герпетическая инфекция относится к числу наиболее распространенных ЗППП.
Прыщи в результате заражения появляются в виде пузырьков.
Они при этой ЗППП образуются на попе, в области гениталий, на лобке.

Вирус внедряется непосредственно в кожу.
Течение заболевания хроническое, рецидивирующее.
При каждом обострении прыщи появляются на одном и том же месте.
Хотя их количество может быть меньше, а длительность заболевания сокращается, так как в организме образуются защитные антитела против вируса.
Непосредственно после заражения ЗППП за сутки до появления прыщей в месте, где в будущем они появятся, пациент может ощутить покалывание.
Приблизительно через сутки появляется большое количество прыщей.
Обычно они возникают в течение короткого промежутка времени, и дальше не подсыпают.
Выглядят при классическом течении герпеса эти элементы как пузырьки с прозрачной жидкостью.
Через несколько дней они вскрываются, формируются язвочки, корочки, а затем они отходят, оставляя после себя временную пигментацию.
Все эти явления продолжаются в общей сложности 1-2 недели.
Диагностика
С поверхности прыщей врач берет соскоб.
Материал исследуется при помощи ПЦР.
Эта реакция позволяет выявить ДНК вируса.
Лечение
Излечение герпеса навсегда невозможно.
Но болезнь можно держать под контролем.
Обычно проводится ситуативная противовирусная терапия.
Она назначается только в периоды обострений.
Цели лечения:
- снижение продолжительности обострения
- уменьшение тяжести симптомов
- снижение риска осложнений
Чем раньше начато лечение, тем лучше.
В идеале первая доза противовирусного препарата должна быть принята в период продромальных явлений, когда прыщи ещё не появились.
Тогда эффект от терапии будет максимальным.
Если же с момента появления прыщей прошло несколько дней, противовирусные средства можно уже не принимать.
Они не окажут существенного влияния на клиническое течение обострения.
Названия противовирусных лекарств:
Иногда возникает потребность в супрессивной терапии.
Это лечение небольшими дозами противовирусных средств, которые принимаются постоянно.
Цели такого лечения:
- снижение количества обострений или полное прекращение рецидивов
- профилактика заражения постоянного полового партнера
- уменьшение риска осложнений герпеса у лиц с иммунодефицитами, пожилых и ослабленных пациентов
Для снижения частоты рецидивов также может использоваться противогерпетическая вакцина и иммуномодулирующее лечение.
Прыщи при ЗППП: куда обратиться?
При подозрении на ЗППП, если появились прыщи на члене, половых губах, в области заднего прохода и т.д., обращайтесь в нашу клинику.

Мы проведем полноценную диагностику.
Изначально врач вас осмотрит.
Он примет решение, требуется ли обследование на ЗППП, или прыщи появились по другой причине, не связанной с половыми инфекциями.
Если дерматовенеролог придет к выводу, что ЗППП вероятны, он возьмет анализы.
Уже на следующий день будут получены их результаты.
По итогам обследования вы точно узнаете, есть у вас половые инфекции или нет.
Если причиной появления прыщей действительно стали ЗППП, мы проведем лечение.
От большинства инфекций можно избавиться за 1-2 недели, избежав опасных осложнений.
При появлении подозрительных прыщей обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Читайте также:


