Инфекционные заболевания первая помощь при ожогах
К ожогам относят комплекс поверхностных травм, имеющих различное происхождение, но объединенных схожей клинической картиной. Лечение ожогов – долгий и непростой процесс, и чтобы он был эффективным, необходимо хорошо разбираться в самой природе подобных травм.
Что такое ожог?
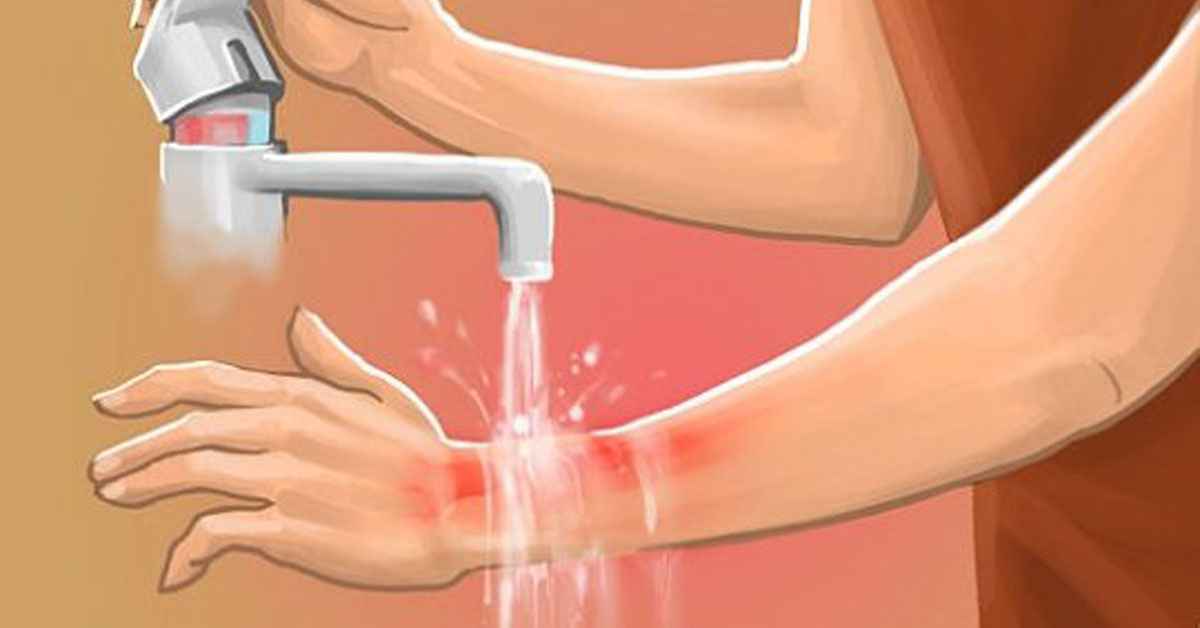
Ожог - повреждение тканей, сопровождающееся разрушением сложных белков, входящих в состав клеток. Причиной подобных повреждений может быть местное воздействие высоких температур (термические ожоги), определенных химических веществ, электричества или излучения – светового, рентгеновского и др. Среди всех перечисленных видов наиболее распространены термические ожоги. Из них 84% приходятся на ожоги пламенем. Опасность подобных повреждений заключается в том, что они затрагивают сразу несколько слоев кожи. Ожоги относятся к травмам, наиболее трудно поддающимся лечению.
Степени и симптомы ожогов
Ожоги классифицируются по типу и глубине поражения. Симптоматика и клиническая картина разных типов могут различаться, в то время как принцип воздействия на ткани во всех случаях примерно одинаков.
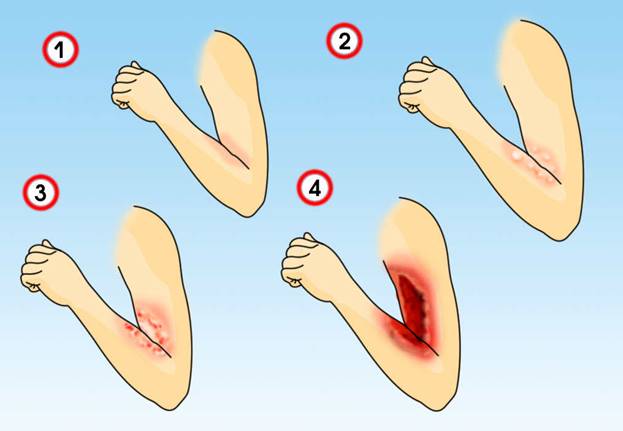
Различают следующие степени ожогов:
I степень. Повреждается верхний слой эпителия. Сопровождается жгучей болью, покраснением кожи, незначительным отеком. След ожога полностью сходит через несколько дней – отмершие клетки кожи слущиваются и заменяются новыми;
II степень. Повреждается весь поверхностный слой кожи. Сопровождается болью, выраженным покраснением. На поврежденном участке кожи образуются небольшие пузыри, заполненные жидкостью. Ожоги такого рода полностью заживают в течение двух недель;
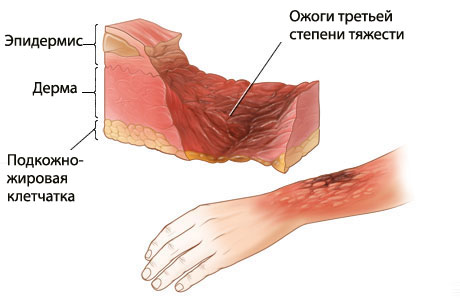
III степень. Повреждаются поверхностный слой кожи и ее глубинный слой (дерма).
•IIIА степень – частичное повреждение дермы. На месте ожога образуется так называемый ожоговый струп – сухая корка черного или коричневого цвета. Могут формироваться большие пузыри, склонные к слиянию; пузыри заполнены жидкостью с включениями крови. Чувствительность к боли у пораженного участка понижена. Возможно самостоятельное заживление такого ожога, при условии, что рана не нагноится;
•IIIБ степень – полное повреждение дермы, гибель всех слоев кожи вплоть до подкожно-жировой клетчатки;
IV степень. Повреждение и гибель тканей, расположенных под кожей, обугливание подкожно-жировой клетчатки, мышц, костей.
Ожоги с I по IIIA степень считаются поверхностными, при правильном уходе они способны зажить самостоятельно. Ожоги IIIБ и IV степеней требуют хирургического вмешательства – удаления погибших тканей и кожной пластики.
Классификация ожогов
Типология ожогов выглядит следующим образом:
термические ожоги – вызванные воздействием высоких температур:
• ожоги пламенем – самый распространенный тип. Глубина поражения средняя, соответствует II степени;
• ожоги жидкостью – для них характерны малая площадь и при этом большая глубина поражения;
• ожоги паром – отличаются обширной площадью поражения и малой глубиной;
• ожоги раскаленными предметами – четко очерченная область поражения, значительная глубина. Степень ожога может варьироваться от II до IV. При попытке удаления предмета возможно отслоение поврежденной ткани;
• ожоги расплавленным металлом – наиболее тяжелые, глубина и тяжесть поражения соответствуют III-IV степеням.
химические ожоги – вызванные воздействием определенных химических веществ:
• ожоги кислотой – отличаются сравнительно небольшой глубиной, так как под воздействием кислоты происходит коагуляция – белок в тканях сворачивается, образуя струп, что препятствует дальнейшему проникновению кислоты в ткани;
• ожоги щелочью – отличаются большой глубиной, так как коагуляции в этом случае не происходит;
• ожоги солями тяжелых металлов – небольшая глубина, клинические проявления и внешний вид схожи с ожогами кислотой.
электрические ожоги - ожоги, возникающие при контакте с электричеством:
• ожоги разрядной дугой – возникают при прохождении заряда через тело в точках его входа и выхода. Отличаются малой площадью и большой глубиной;
• ожоги вольтовой дугой – возникают при контакте с электричеством без прохождения заряда через тело, по внешнему виду и клиническим проявлениям напоминают ожоги пламенем;
Ожоги могут быть и сочетанными – возникшими под воздействием сразу нескольких факторов.
Первая помощь при ожогах
Первое, что необходимо сделать при любом ожоге – немедленно прекратить контакт с источником повреждения: паром, пламенем и т.п., при электрическом ожоге – прервать контакт с источником напряжения, при химическом – немедленно смыть поражающее вещество. При термическом ожоге место поражения необходимо охладить под струей проточной воды в течение 15-20 минут – но только при условии, что поверхность кожи повреждена не сильно, и ее целостность не нарушена. При ожоге кислотой необходимо промыть место повреждения сначала холодной водой, затем слабым раствором питьевой соды – чтобы нейтрализовать остатки поражающего вещества. С той же целью ожоги щелочью промываются слабым раствором лимонной кислоты.
При отсутствии медицинских навыков не следует самостоятельно обрабатывать ожоги III и IV степеней – неумелые действия приведут к еще большему повреждению тканей, кровотечениям и инфицированию. С тяжелыми ожогами должны работать только профессиональные медики.
Лечение ожогов
В медицинской практике применяется два способа лечения ожогов: закрытый (консервативный) и открытый. Закрытый способ является наиболее распространенным. Он заключается в наложении на рану стерильной повязки, часто пропитанной лекарственными веществами. Достоинства такого способа – защита раны от инфицирования и неблагоприятных воздействий окружающей среды.
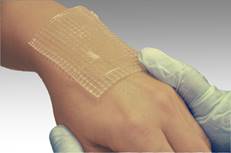
Для лечения ожогов I степени можно использовать гидрогелевое покрытие Гелепран или сетчатую повязку Парапран с лидокаином для местного обезболивания ожога. Покрытие Гелепран активно отдает влагу (в составе повязки 70% воды), создает и поддерживает на ране оптимальную для заживления влажную среду.
Для лечения ожогов II - IIIА степени первично можно использовать повязки Гелепран или Парапран с лидокаином - для местного обезболивания (при отсутствии аллергии на анестетик). При имеющихся признаках инфекции рекомендуется применять мазевые сетчатые повязки Воскопран с мазью Левомеколь или мазью Повидон-Йод.
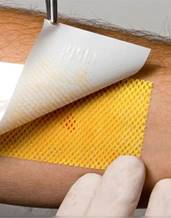
Эффективным является также применение покрытий Гелепран с мирамистином – происходит очищение ожоговых ран от некроза и налета фибрина. Для ускорения удаления фибрина используют повязку Парапран с химотрипсином.
Сетчатые повязки за счет крупных ячеек обладают хорошими дренирующими свойствами, при этом для впитывания раневого отделяемого требуется наложение вторичной сорбционной повязки, например, повязки Медисорб с высокой впитывающей способностью (50 г/г).
Для лечения ожогов IIIБ – IV степени на этапе подготовки гранулирующих ран к аутодермопластике применяются повязки Воскопран с Левомеколем, Повидон-Йодом или мазью Диоксидина, а при наличии участков некроза и фибринозных наложений – Парапран с химотрипсином.
После проведения аутодермопластики рекомендуется наложить на аутолоскуты атравматические повязки Парапран с хлоргексидином или Воскопран с антибактериальными мазями для защиты от инфицирования, высыхания и стимуляции эпителизации.
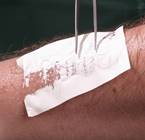
По мере заживления ожога для стимуляции регенерации возможно применение повязок Воскопран с метилурациловой мазью или биополимерных повязок Хитопран из нановолокон хитозана. Повязку Хитопран не нужно снимать, она рассасывается естественным путем.
Все повязки фиксируются бинтом или пластырем на нетканой основе Ролепласт.
Профилактика после ожогов
Для профилактики образования рубцов после ожогов рекомендуется использовать специальные средства, например, гидрогелевые и силиконовые повязки или гели, а также физиотерапевтические процедуры.
Ожоги являются широко распространённым видом травматизма. Так, в Со-
единённых Штатах Америки ежегодно почти 2 миллиона человек получают
ожоги; приблизительно 100 000 обожжённым требуется госпитализация и око-
ло 5000 случаев заканчиваются летальным исходом.
Общая летальность у обожжённых по ряду европейских стран и в США
колеблется в пределах 0,6–5%70, 71.
При увеличении площади ожогового поражения летальность заметно воз-
растает. Сегодня 30% больных с ожогами 50% поверхности тела погибают74.
Несмотря на некоторое снижение летальности от шока за счёт успехов
противошоковой терапии, преимущественно в группах больных молодого и
среднего возраста, в целом среди тяжелообожжённых происходит лишь пере-
распределение летальности: часть больных, погибавших ранее от шока, умира-
ют в последующие сроки ожоговой болезни от её осложнений. При этом наи-
более частой причиной смерти пострадавших от ожогов остаются инфекция и
инфекционные осложнения ожоговой болезни, наиболее частые из которых –
пневмония и сепсис.
Инфекция является причиной смерти 50–80% пострадавших от ожогов.
Основную опасность при ожоговой болезни представляет раневая инфекция.
Помимо непосредственной угрозы для жизни больного длительное существо-
вание инфекции приводит к задержке процесса заживления поверхностных
ожогов, способствует избыточному рубцеванию, создаёт трудности для
своевременного оперативного восстановления утраченного кожного покрова
Термическое повреждение кожного покрова в сочетании с инфекцией ожо-
говой раны приводит к развитию и длительному течению системного воспа-
лительного ответа, часто неконтролируемого, полиорганной недостаточности
Ожоговая рана представляет собой благоприятную почву для колонизации
микроорганизмами эндогенного и экзогенного происхождения73. Инфекция у
обожжённых – результат нарушения кожного барьера и нормального микро-
биоценоза, ишемии раны, нарушающей поступление факторов защиты, су-
прессии гуморального и клеточного иммунитета, вплоть до депрессии74.
G. Magliacani и M. Stella (1994)75 подразделяют инфекции у обожжённых
1. Нозокомиальные инфекции, связанные с окружающей средой больни-
цы, полирезистентной флорой, характеризующиеся перекрёстным ин-
фицированием через определённые источники.
2. Ятрогенные инфекции, связанные с инвазивными диагностическими
и терапевтическими процедурами.
3. Оппортунистические инфекции, связанные с обычной флорой и имму-
| Page 79 |
Применение медицинских устройств, увеличение количества диагностиче-
ских процедур, злоупотребление антибиотиками значительно повышают по-
тенциальный риск развития инфекции у пострадавших от ожогов74. Именно
поэтому диагностические процедуры и терапия должны быть основаны на
понимании патофизиологии ожоговой раны и патогенеза различных форм
Осложнения ожоговых ран разделяют на первичные, которые наступают
непосредственно во время травмы, вторичные, связанные с развитием инфек-
ции в ранах и распространением её в различных тканях и органах, и поздние
осложнения, возникающие после заживления или оперативного закрытия ран.
Инфекционные осложнения разделяются по анатомическому признаку
в зависимости от тканей и органов, в которых развивается и распространяется
При глубоких ожогах у 4,4% больных развивается сетчатый лимфанги-
ит, который может возникнуть уже на 3–5-е сутки после травмы даже при
поверхностном ожоге, как правило, в тех случаях, если не в полном объёме
оказана первая помощь. Стволовой лимфангиит и лимфаденит – относи-
тельно редкое осложнение глубоких ожогов, частота которого составляет
около 1% всех осложнений. Возбудителем инфекции в таких случаях чаще
всего является стафилококк, вегетирующий в виде сапрофитной флоры
на неповреждённой коже.
Рожа, редкое осложнение ожоговой травмы, возникает чаще всего при ожо-
гах кожи, скомпрометированной нарушением трофики, например в результате
хронической посттромбофлебитической болезни и др.
Целлюлит в виде перифокального воспалительного инфильтрата у обож-
жённых может развиваться при несвоевременном оказании квалифицирован-
ной помощи, углублении поверхностных дермальных ожогов за счёт вторич-
ного некроза в ранах. Гнойный целлюлит (флегмона) отличается упорным те-
чением, может сопровождаться гнойным тромбофлебитом, а при обширной его
площади (10–15% поверхности тела) является угрозой для жизни больных.
Абсцессы в подкожно-жировой клетчатке возникают в основном у тяжело-
обожжённых на фоне вторичного иммунодефицита и могут быть как постинъ-
екционными, так и метастатическими – как проявление сепсиса.
Целый ряд гнойных осложнений связан с повреждением и некрозом мышц
и фасций при ожогах IV степени. Инфицирование некротизированной мы-
шечной ткани обычно наступает рано, на 4–5-е сутки после субфасциального
ожога, сопровождаясь характерным запахом из ран и интоксикацией. В таких
случаях можно говорить о гнойном расплавлении мышц, обычно вызванном
Гнойные затёки и флегмоны развиваются у больных в результате рас-
плавления погибших мышц, распространения инфекции вдоль сухожильных
влагалищ и сосудисто-нервных пучков. Своевременное распознавание таких
осложнений затруднительно вследствие того, что гнойные затёки распола-
| Page 80 |
гаются под плотным сухим некротическим струпом и клинически не прояв-
ляются гиперемией, отёком или флюктуацией. Адекватно и своевременно
выполненная некротомия и фасциотомия является надёжной профилактикой
Гангрена конечностей у обожжённых развивается или вследствие первич-
ного тотального поражения тканей, что наблюдается редко (в 1% случаев),
или, чаще всего, в результате тромбоза магистральных сосудов. В первом слу-
чае это связано с длительной экспозицией повреждающего агента при ожогах
пламенем, во втором – с высоковольтными электропоражениями. Следует
отметить, что острое развитие ишемии проксимальных отделов конечностей
с гибелью большого массива мышц (предплечье, плечо, голень, бедро) очень
быстро приводит к выраженной интоксикации и почечной недостаточности.
Выздоровление пострадавших в таких случаях возможно только при выпол-
нении ранней или даже первичной ампутации конечности (1–2-е сутки после
травмы). Проведение некрофасциотомии может предупредить лишь вторич-
ные изменения в тканях и уменьшить интоксикацию.
Даже после того, как раны тяжелообожжённых пациентов зажили или были
закрыты, возможно развитие импетиго, обычно вызываемого S. aureus, прояв-
ляющегося в форме мультицентральных, маленьких поверхностных гнойных
высыпаний, которые в редких случаях могут потребовать хирургического ле-
чения73. В Кувейте выявлено и описано 10 случаев образования обширных гра-
нулём на поверхности заживающих ожогов, вызванных MRSA77. В литературе
описан также случай гематогенного межмышечного абсцесса у выздоровевшей
от ожога пациентки, также вызванного MRSA78. Частота выделения MRSA
у больных с инфекцией ожоговых ран составляет 37%71.
Лечение больных с инфекцией ожоговых ран
Профилактика гнойных осложнений у обожжённых зависит от хирур-
гического лечения глубоких ожогов. В настоящее время во всём мире при-
нята активная хирургическая тактика, включающая ранние некротомии, не-
крэктомии, остеонекрэктомии, ампутации и операции аутодермопластики.
Интенсивное комплексное лечение включает инфузионно-трансфузионную
и иммунозаместительную терапию, коррекцию метаболических наруше ний,
а именно гиперметаболизма (рациональное парентеральное и энтеральное зон-
довое и пероральное питание), профилактику полиорганной недостаточности
(прежде всего восстановление тканевой перфузии), эндокринных нарушений,
коррекцию системной воспалительной реакции (гормональные препараты, не-
стероидные противовоспалительные средства).
Классифиция хирургических некрэктомий:
•Ранняя радикальная хирургическая некрэктомия при ограниченных
глубоких ожогах IIIБ степени на площади 5–7% поверхности тела – ра-
| Page 81 |
дикальное иссечение всех поражённых тканей до развития воспаления
и инфицирования (до 5–7-х суток с момента травмы) с одномоментной
или отсроченной аутодермопластикой. Оптимальным тактическим ре-
шением является ранняя радикальная некрэктомия с одномоментной
пластикой, поскольку такая операция предупреждает развитие инфек-
•Ранняя тангенциальная некрэктомия при обширных глубоких ожогах
одномоментно на площади 10–12% поверхности тела – послойное не-
радикальное иссечение основного массива некроза визуально до капил-
лярного кровотечения с целью уменьшения интоксикации.
•Отсроченная тангенциальная хирургическая некрэктомия на площа-
ди 10–12% поверхности тела – нерадикальное иссечение поражённых
тканей при развившемся воспалении и инфицировании (7–14-е сутки
с момента травмы).
•Этапные хирургические некрэктомии проводят после первого этапа хи-
рургической некрэктомии с интервалами 3–5 суток до полного очище-
ния раны от некротических тканей, в некоторых случаях проводится
хирургическая обработка гранулирующей раны.
Наилучшим методом предупреждения инфекционных осложнений являет-
ся быстрейшее закрытие ожоговой раны.
Важнейшей составляющей комбинированного и комплексного подхода
к профилактике и лечению гнойных осложнений и ожогового сеп сиса являет-
ся антибактериальная терапия.
До того, как будет получен результат микробиологического ис следования, вы-
бор местных антибактериальных препаратов проводится эмпирически. Предот-
вратить контаминацию или добиться эрадикации микроорганизмов на стадии
колонизации нежизнеспособных тканей (струпа) можно, используя различные
местные антисептики. До операции некрэктомии применяют повязки с антисепти-
ческими растворами для быстрого высушивания струпа, профилактики перифо-
кального воспаления, уменьшения интоксикации. Прежде всего это йодсодержа-
щие растворы (йодопирон, йодоповидон) и хлоргексидин. В ранние сроки после
некрэктомии используют растворы, мази на основе ПЭГ (левомеколь, левосин),
аппликации сульфадиазина серебра, обладающего широким спектром активности
в отношении грамположительных и грамотрицательных бактерий. После пол-
ного очищения ран от некротических тканей местно используют сульфадиазин
серебра, мупироцин (при грамположительной флоре) или мафенида ацетат (при
грамотрицательной), мази на жировой основе, что способствует росту и созрева-
нию грануляционной ткани и проведению операции аутодермопластики.
Системная антибактериальная терапия при ожоговой травме показана
в случае развития клинических признаков инфекции мягких тканей или
сепсиса. Рекомендации по эмпирической антибактериальной терапии инфек-
ционных осложнений ожоговой травмы представить сложно, так как прак-
| Page 82 |
тически отсутствуют рандомизированные контролируемые исследования
эффективности антибиотиков при этой патологии. В наиболее обобщённом
виде рекомендации по эмпирической антибактериальной терапии инфекций
мягких тканей и сепсиса при ожоговой травме можно представить следую-
1. При развитии инфекции мягких тканей у ожоговых больных рекомен-
дации по антибактериальной терапии не будут принципиально отли-
чаться от таковых у пациентов без ожоговой травмы, при этом данные
инфекции следует расценивать как осложнённые (см. табл. 3). Более
надёжные результаты антибактериальной терапии обычно достигают-
ся при проведении целенаправленной терапии, поэтому максимальные
усилия должны быть направлены на проведение адекватного бактерио-
логического исследования и уточнение доминирующих этиологических
агентов до назначения антибиотиков.
2. В ранние сроки после ожоговой травмы (до 5-х суток) наиболее ве-
роятными возбудителями будут грамположительные микроорганизмы
(S. aureus, Streptococcus spp.), в более поздние сроки в этиологии ин-
фекции мягких тканей можно равнозначно предположить участие как
грамположительных, так и грамотрицательных бактерий (возможно по-
лимикробная этиология), причём такие инфекции следует расценивать
и лечить как нозокомиальные.
3. Рекомендации по эмпирической терапии нозокомиальных инфекций
мягких тканей и сепсиса у ожоговых больных сложно представить без
учёта локального мониторинга в отделении микробной флоры и её анти-
биотикочувствительности. В отделениях ожоговой травмы наблюдается
широкое распространение MRSA (обычно частота MRSA превышает
50%), поэтому стартовый режим эмпирической терапии обязательно
должен включать препарат с анти-MRSA-активностью – линезолид или
ванкомицин; возможно использование тигециклина в монотерапии.
4. Однозначных рекомендаций по длительности антибактериальной те-
рапии у ожоговых больных не существует. Можно предположить, что
они не будут существенно отличаться от рекомендаций при других
вторичных осложнённых инфекциях мягких тканей. При проведении
антибактериальной терапии необходимо ежедневно контролировать её
эффективность и обсуждать возможность её прекращения. Следует пом-
нить, что чрезмерная продолжительность системной антибактериаль-
ной терапии способствует селекции антибиотикорезистентных штаммов
микроорганизмов и нарушению биоценоза. Важно разграничивать си-
стемную воспалительную реакцию бактериальной и небактериальной
этиологии – последняя не требует антибактериальной терапии, так как
антибиотики не обладают противовоспалительными или антипиретиче-
| Page 83 |
Заключение
В заключение необходимо отметить, что в успешном лечении поверхност-
ных инфекций кожи и мягких тканей лежит системный подход к оценке
сопутствующих иммунологических нарушений на фоне хронических очагов
персистирующей инфекции и комплексного местного или общего антибакте-
При тяжёлых инфекциях мягких тканей основную роль играют своевре-
менная диагностика, адекватное оперативное пособие, рациональная антибак-
териальная терапия, полноценная интенсивная терапия, включающая нутри-
ционную и иммунную коррекцию, для чего крайне необходимо правильное по-
нимание анатомо-патофизиологических и микробиологических особенностей
течения инфекций мягких тканей.
| Page 84 |
Приложение 1
Не нашли то, что искали? Воспользуйтесь поиском:
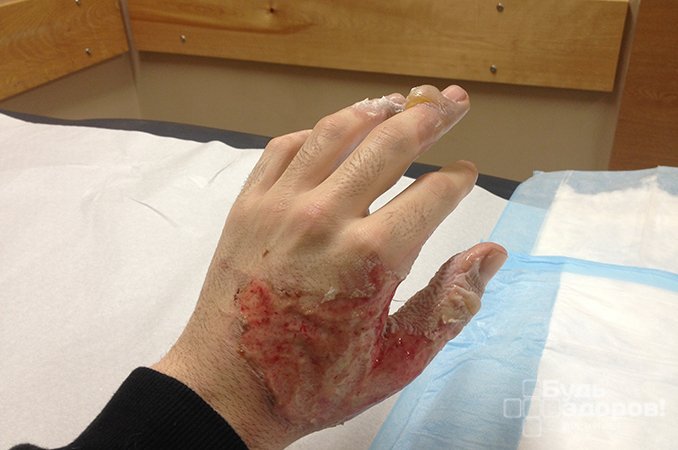
Ожоги представляют собой повреждения кожи, иногда мышц, тканей и костей под воздействием огня, химических веществ и электротока. Распространенность и степень ожога напрямую зависят от длительности контакта и источника воздействия. Также повреждения кожи могут возникнуть из-за жидкостей и пара высоких температур.
Степени ожогов
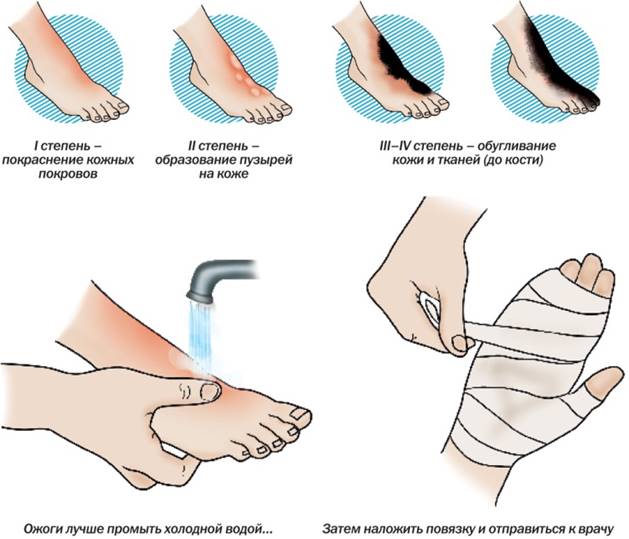
Выделяют 4 степени ожогов кожи:
- Первая степень характеризуется поверхностным незначительным повреждением кожи. Больной отмечает покраснение, припухание, болезненность и сухость кожного участка. Несмотря на явный дискомфорт, симптомы проходят достаточно быстро. Такой ожог можно получить при длительном пребывании на солнце, контакте с горячим паром или кипящими жидкостями;
- Вторая степень затрагивает уже два верхних слоя кожи. При этом наблюдается покраснение, опухание и появление пузырей и волдырей. Человек может испытывать сильную боль. Если повреждена большая половина тела, тогда такое состояние представляет потенциальную угрозу для жизни человека. Если ожог повредил более шести квадратных сантиметров кожи, проявился большим числом волдырей, затронул лицо, кисти рук или область паха, тогда следует немедленно обратиться за медицинской помощью;
- Третья степень ожога – это уже глубокое повреждение кожи, при этом отмирают нервы, ткани, мышцы, жировые прослойки и кости. Кожа может быть белой, желтой, красной или даже черной. Поврежденные места крайне болезненны и выделяют большое количество жидкости, следовательно, происходит обезвоживание организма. После таких ожогов часто остаются рубцы и шрамы;
- Четвертая степень – это обугливание и полное отмирание участков кожи, мышц и костей. Пациенту проводят ампутацию конечностей или удаление поврежденных частей. Нередко такой ожог заканчивается летальным исходом.
Если ожоги затронули только верхний слой кожи, и не наблюдается сильного болевого синдрома, тогда с проблемой можно справиться в домашних условиях самостоятельно. Химические ожоги требуют медицинской помощи, поскольку отеки и волдыри могут привести к печальным последствиям.
Осложнения после ожогов
При некорректном, несвоевременном лечении или тяжелой степени ожога кожи и тканей последствия могут быть следующими:
- Шок, связанный с потерей жидкости: учащенное дыхание, бледность, сонливость, потеря сознания, учащенный пульс;
- Проникновение патогенных микроорганизмов в организм человека;
- Повреждение внутренних органов и тканей при электрическом ожоге;
- Ампутация конечностей;
- Летальный исход.
Химические ожоги
Химические повреждения кожи могут возникнуть под воздействием различных щелочных и кислотных соединений как на производстве, так и в бытовой сфере. Существует классификация веществ, которые могут привести к химическим ожогам:
- Окислители – вещества, способствующие выделению большого количества атомарного кислорода – очень активной субстанции, приводящей к ярко выраженному ожогу. К данной группе относится хромовая кислота, марганцовка и натрия гипохлорит;
- Обезвоживающие кислоты разрушают клетки путем лишения жидкостной составляющей. Стремительная дегидратация приводит к гибели клеток. Следует осторожно обращаться с хлористоводородной, серной и щавелевой кислотой;
- Коррозирующие вещества: белый фосфор, фенол, натрия гидрооксид;
- Кожно-нарывные ядовитые вещества действуют на кожу и слизистую, способствуют локальному повреждению тканей, возникновению нарывов и волдырей. В группу входит бензин, метилбромид, горчичный газ и другие;
- Кислоты и щелочи, которые доступны большинству людей в быту. Щелочные ожоги приносят больший вред человеку, чем кислотные. Примером данной группы является уксусная кислота и средства бытовой химии.
В зависимости от степени повреждения химическими веществами симптомы могут проявиться как покраснением, болью и жжением кожи, так и полным омертвлением тканей и костей. В большинстве случаев, к сожалению, химические ожоги встречаются 3 и 4 степени.
Первая помощь при ожогах такого типа заключается в следующих действиях:
- Снять одежду, на которую попало вещество;
- Срочно удалить с кожи вредное вещество потоком воды (не менее получаса), желательно холодной (при ожогах известью или содержащими алюминий средствами вода противопоказана). Нельзя использовать ткани и салфетки вместо воды, потому что высока вероятность еще большего проникновения химикатов;
- Ни в коем случае нельзя попытаться нейтрализовать активное вещество, потому что очень сложно в короткие сроки определить тип химиката, повредившего кожу. В противном случае ожог только усугубиться;
- Пораженный участок охладить холодной грелкой или смоченным в ледяной воде полотенцем;
- На рану наложить стерильную повязку;
- Вызвать скорую или отвезти пострадавшего в больницу для получения профессиональной помощи.
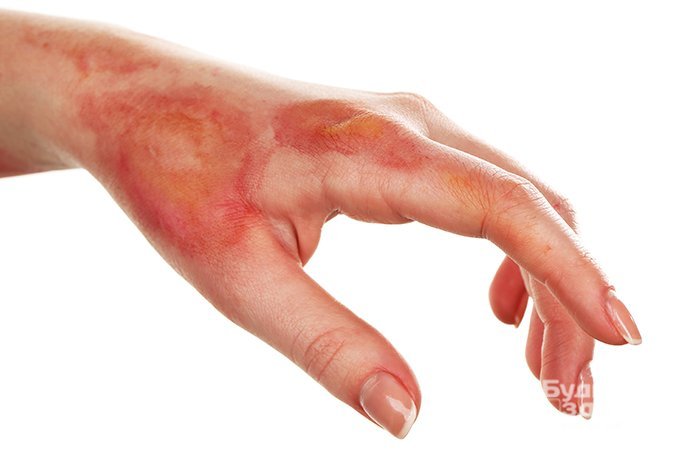
Первая помощь при ожогах
Каждый вид ожога и каждая степень повреждения кожи требуют некоторых мер первой помощи. Но не всегда есть время идеально организовать необходимые действия для устранения первых симптомов и возможных последствий ожогов.
Первая помощь при ожогах 1-2 степени заключается в очищении поверхности кожи от возможных загрязнений холодной водой и, собственно, самом охлаждении. Затем участок нужно прикрыть чистой тканью или салфеткой во избежание дальнейшего инфицирования. При незначительном повреждении можно ограничиться мазями и кремами против ожогов, купленными в аптеке, а также некоторыми народными средствами.
Опасность представляет различная инфекция, особенно опасная для детей, пожилых людей, больных сахарным диабетом, людей с болезнями почек и иными хроническими заболеваниями.
Если случился факт возгорания одежды на человеке, тогда для оказания первой помощи при ожогах необходимо взять одеяло или крупное полотенце и потушить пламя, пострадавшего максимально раздеть во избежание продолжения опасного процесса горения. Но если одежда прилипла к телу, тогда ее лучше не трогать. Скорую помощь необходимо вызвать как можно скорее.
Лечение ожогов
Лечение ожогов осуществляется по назначению врача после осмотра пациента и некоторых диагностических мер (при необходимости). Прежде всего, врач обезболивает и дезинфицирует пораженные участки кожи.
Всем пострадавшим необходима постоянная перевязка ожоговой поверхности.
Дальнейшее лечение ожогов осуществляется в условиях стационара и направлено на восстановление пораженного участка, обеззараживание организма, устранение симптоматики и улучшение физического и психологического состояния пациента. Применяются методы консервативного и хирургического лечения ожогов.
Профилактика ожогов
Чтобы избежать неблагоприятных последствий ожогов, рекомендуется всегда внимательно читать состав средств бытовой химии и меры предосторожности перед применением. Если вещества представляют потенциальную опасность, хранить их нужно подальше от продуктов питания, ванны и источников огня.
При работе с химикатами нужно использовать защитные очки, перчатки, возможно даже тканевую повязку и защитную одежду.
Читайте также:


