Инфекционный мононуклеоз и лимфома беркитта
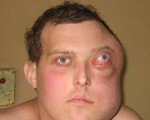
Лимфома Беркитта – опухоль высокой степени злокачественности, относящаяся к группе неходжкинских лимфом. Первичный очаг может локализоваться не только в лимфоузлах, но и в различных органах и тканях: в костях лицевого скелета, желудке, кишечнике, молочных железах и т. д. Характерен агрессивный местный рост и быстрое метастазирование. Лимфома Беркитта проявляется деформацией лица и костей скелета, лихорадкой, желтухой, диспепсией и неврологическими расстройствами. Диагноз выставляют на основании осмотра, данных биопсии и других исследований. Лечение – химиотерапия, лучевая терапия, хирургические операции.
Общие сведения
Лимфома Беркитта – крайне агрессивное злокачественное новообразование, преимущественно экстранодальной локализации; разновидность В-клеточных лимфом. Быстро распространяется за пределы лимфатической системы, после чего в процесс вовлекаются внутренние органы, ЦНС и костный мозг. Эндемическая форма лимфомы Беркитта составляет около 80% от общего количества случаев заболевания, спорадическая – около 20%. Эндемической формой преимущественно страдают дети, проживающие в Южной Африке и Новой Гвинее. Пик заболеваемости приходится на возраст 4-7 лет, болезнь вдвое чаще обнаруживается у мальчиков.
Спорадическая форма лимфомы Беркитта выявляется в разных странах мира, составляет чуть больше 1% от общего количества лимфом, диагностируемых в США и странах Западной Европы. Средний возраст пациентов около 30 лет, соотношение мужчин и женщин – 2,5:1. Обе формы лимфомы Беркитта нередко возникают на фоне СПИДа. Большинство пациентов инфицированы вирусом Эпштейна-Барр. В России данное заболевание практически не встречается. Лечение лимфомы Беркитта осуществляют специалисты в сфере онкологии, гематологии, отоларингологии, стоматологии, челюстно-лицевой хирургии, офтальмологии, ортопедии, гастроэнтерологии и т. д.

Этиология и патогенез
Причины развития лимфомы Беркитта точно не выяснены. Несмотря на частое сочетание данной патологии с инфицированием вирусом Эпштейна-Барр, большинство исследователей считают, что лимфома Беркитта возникает под влиянием нескольких факторов, в числе которых – низкий уровень иммунитета, контакт с канцерогенами и ионизирующая радиация. Специалисты отмечают корреляцию между уровнем социального неблагополучия региона и количеством ВЭБ-положительных лимфом Беркитта, указывая на возможную связь между неблагоприятными условиями жизни и ролью вируса Эпштейна-Барр в развитии этого заболевания.
Вирус Эпштейна-Барр относится к семейству герпесвирусов. Согласно современным представлениям, наряду с другими вирусами, входящими в это семейство, принимает участие в возникновении опухолевых клеток. Широко распространен, выявляется у половины детей и у 90-95% взрослых жителей Северной Америки. В большинстве случаев никак не проявляется. В список заболеваний, ассоциированных с этим вирусом, включают не только лимфому Беркитта, но и другие неходжскинские лимфомы, лимфогранулематоз, инфекционный мононуклеоз, герпес, рассеянный склероз, синдром хронической усталости и некоторые другие заболевания.
Вирус Эпштейна-Барр связывается с определенными рецепторами на поверхности В-лимфоцитов, выступая в роли активатора мутации. Кроме того, этот вирус изменяет В-клетки, стимулируя их постоянную пролиферацию. Ученые предполагают, что именно такие измененные клетки в последующем становятся основой для формирования первичного очага лимфомы Беркитта. Отмечено также, что мужчины, страдающие данным заболеванием, часто имеют наследственную аномалию Х-хромосомы, что обуславливает неадекватный иммунный ответ при попадании в организм вируса Эпштейна-Барр.
Симптомы лимфомы Беркитта
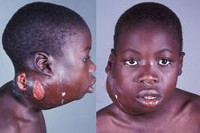
Для классического варианта лимфомы Беркитта характерно появление одного или нескольких узлов в области челюсти. Узлы быстро увеличиваются в размере, прорастают близлежащие органы и ткани, вызывая видимую деформацию лица. Лимфома Беркитта разрушает кости лицевого скелета, поражает щитовидную железу и слюнные железы, вызывает выпадение зубов, затрудняет дыхание и глотание. Появление узла сопровождается гипертермией и явлениями общей интоксикации. В последующем лимфома Беркитта метастазирует, поражая кости и центральную нервную систему, становясь причиной развития патологических переломов, деформаций конечностей и неврологических расстройств. Возможны парезы, параличи и нарушения функции тазовых органов.
При абдоминальной форме лимфомы Беркитта первично поражаются внутренние органы: желудок, поджелудочная железа, кишечник, почки и пр. Эта форма болезни отличается быстрым прогрессирующим течением и представляет значительные трудности в процессе диагностики. Клетки лимфомы Беркитта быстро распространяются по различным органам, вызывая боли в животе, диспепсию, желтуху и лихорадку. При поражении кишечника может развиваться кишечная непроходимость.
При лимфоме Беркитта также могут наблюдаться массивные кровотечения, перфорация полых органов, сдавление мочеточников с последующим нарушением функции почек и сдавление вен с тромбэмболией. При образовании крупных конгломератов в забрюшинном пространстве лимфома Беркитта может осложняться поражением позвоночника и спинного мозга с развитием нижней параплегии. Со временем опухоль метастазирует в отдаленные лимфоузлы. При этом лимфатические узлы средостения и глоточного кольца при обеих формах болезни обычно остаются интактными.
В 2% случаев первым проявлением лимфомы Беркитта становится лейкемия. При прогрессировании заболевания лейкемическая фаза возникает у каждого третьего пациента (чаще – при новообразованиях больших размеров). Вовлечение в процесс центральной нервной системы считается прогностически неблагоприятным признаком. Обычно проявляется в виде менингеальных симптомов. Поражение мозговых оболочек при лимфоме Беркитта нередко сочетается с нарушением работы черепно-мозговых нервов. Чаще всего страдают лицевой и зрительный нерв. При отсутствии лечения лимфома Беркитта быстро прогрессирует. Летальный исход наступает в течение нескольких недель или месяцев.
С учетом распространенности процесса выделяют следующие стадии лимфомы Беркитта:
- I стадия – поражается одна анатомическая область.
- IIа стадия – поражаются две смежных области.
- IIб стадия – поражается более двух областей, расположенных с одной стороны диафрагмы.
- III стадия – поражения выявляются с обеих сторон диафрагмы.
- IV стадия – в процесс вовлекается ЦНС.
Диагностика
Диагноз выставляется на основании жалоб, анамнеза, результатов внешнего осмотра и данных объективных исследований. Пациентам с подозрением на лимфому Беркитта выполняют биопсию лимфатического узла с последующим гистологическим исследованием. Назначают ИФА, РТ-ПЦР и ПЦР. Проводят рентгенографию черепа, КТ, МРТ, УЗИ внутренних органов и другие исследования для оценки поражения ЛОР-органов, органов брюшной полости, других органов и систем. По показаниям осуществляют стернальную пункцию. Дифференциальную диагностику проводят с другими злокачественными лимфомами.
Лечение лимфомы Беркитта
Основным методом лечения лимфомы Беркитта является полиохимиотерапия. Поскольку данным заболеванием чаще страдают дети, химиотерапию обычно проводят короткими курсами, чтобы уменьшить риск возникновения отсроченных токсических эффектов (нарушений роста, бесплодия, развития других злокачественных новообразований). Во всех случаях, кроме лимфомы Беркитта I стадии и состояния после радикального удаления опухоли, расположенной в брюшной полости, осуществляют профилактику поражений ЦНС с использованием метотрексата, преднизолона и цитарабина.
Химиотерапию дополняют приемом иммуномодуляторов и противовирусных средств. Назначают большие дозы интерферонов, фоскарнет и ганцикловир. Возможность применения других противовирусных препаратов для лечения лимфомы Беркитта пока находится в стадии изучения. В некоторых источниках сообщают об использовании комбинации химиотерапии и лучевой терапии, однако, исследования показывают, что облучение не повышает эффективность терапии с использованием лекарственных препаратов.
Радикальное хирургическое удаление опухоли, расположенной в брюшной полости или забрюшинном пространстве, рассматривается как вспомогательный метод лечения лимфомы Беркитта, улучшающий качество жизни пациентов, но не оказывающий влияния на прогноз. Операции при опухолях челюстей (даже сопровождающихся выраженной деформацией) не показаны из-за обильной васкуляризации лимфомы Беркитта и высокого риска развития массивного кровотечения. Иногда хороший эффект дает своевременная пересадка костного мозга.
Прогноз и профилактика
Прогноз зависит от стадии лимфомы Беркитта. При раннем начале лечения возможно полное выздоровление. При распространении процесса на ЦНС, костный мозг и внутренние органы прогноз в большинстве случаев неблагоприятный. Больные погибают от осложнений, вторичных инфекций и нарушений деятельности жизненно важных органов. Лимфома Беркитта склонна к рецидивированию. Как правило, рецидивы развиваются в течение года после окончания лечения. Особенно прогностически неблагоприятными считаются рецидивные опухоли, резистентные к химиотерапии. Продолжительность жизни больных в таких случаях обычно не превышает 8-9 месяцев. Профилактика лимфомы Беркитта на разработана.
- 4650
- 3,9
- 0
- 2
Обратите внимание!
Спонсоры конкурса: Лаборатория биотехнологических исследований 3D Bioprinting Solutions и Студия научной графики, анимации и моделирования Visual Science.
Исследования в области происхождения злокачественных опухолей, ежегодно уносящих миллионы человеческих жизней, ведутся с XIX века. Работая в области молекулярной вирусологии, Вармус совместно с Дж. М. Бишопом в исследованиях 1970-х гг. сделали открытие, которое по-новому осветило долго остававшуюся дискуссионной проблему этиологии опухолей у человека и животных. Согласно полученным результатам, неконтролируемый рост клеток, образующих опухоль, вызывается не только проникающим в клетку извне онковирусом, но и внутренними процессами в самой клетке. Вармус доказал, что нормальные гены роста клетки вследствие случайных спонтанных мутаций под воздействием химических канцерогенов или, порой, процесса старения могут изменять свою молекулярную структуру и таким образом превращаться в протовирусы онкогенной природы. За открытие клеточного происхождения онкогенных протовирусов Вармус совместно с Дж. М. Бишопом в 1989 г. были удостоены Нобелевской премии по физиологии и медицине [1].
Один из самых распространённых вирусов в человеческой популяции — вирус Эпштейна-Барр (рис. 1) — был открыт и описан в 1964 году двумя английскими вирусологами: Майклом Эпштейном и Ивонной Барр. Вирус Эпштейна-Барр (ВЭБ) — член семейства герпесвирусов [6, 7]. В инфицированных клетках вирусная ДНК, как правило, не встроена в клеточный геном, а находится в ядре в виде замкнутого кольца (эписомы). Биологическое значение интеграции ВЭБ в геном клетки остается неясным. Высказываются предположения, что эписомная ДНК необходима для реализации полноценной репликации ВЭБ, завершающейся формированием вирусных частиц [8].

Рисунок 1. Структура вириона вируса Эпштейна-Барр. Вирион ВЭБ построен таким образом, что вирусная нуклеиновая кислота окружена белковой оболочкой (капсидом), образуя вместе с ней структуру, получившую название нуклеокапсид. Капсид имеет 25 граней и состоит из 162 субъединиц (так называемых капсомеров). Средние размеры вириона — около 150 нанометров. Снаружи вирусная частица покрыта двухслойной мембраноподобной оболочкой, именуемой суперкапсидом, или пеплосом. При этом между внешней мембраноподобной структурой и нуклеокапсидом располагается так называемая волокнистая оболочка, имеющая белковую природу и получившая название тегумент [8]. Рисунок с сайта viralzone.expasy.org.
В отличие от многих других герпесвирусов, вирус Эпштейна-Барр поражает в первую очередь эпителиальные клетки ротовой полости, глотки, миндалин. Здесь он размножается наиболее активно, и поэтому главным путём заражения вирусом являются поцелуи (вот и приехали). Наибольшее количество вирусных частиц находится в клетках эпителия около слюнных желез, и со слюной выделяется большое количество их. Не удивительно, что инфекционный мононуклеоз — самое распространённое заболевание, вызываемое вирусом Эпштейна-Барр, — называют ещё болезнью поцелуев [9].
Входными воротами инфекции являются клетки ротовой полости и носоглотки [10]. ВЭБ проникает в В-лимфоидную ткань ротоглотки, а затем происходит его распространение по всей лимфатической системе организма. ДНК вируса попадает в ядро клеток, при этом белки ВЭБ предоставляют инфицированным В-лимфоцитам способность непрерывно размножаться в культуре. Вирус может делать клетки бессмертными [11].
После первой встречи человека с ВЭБ вирус в незначительном количестве сохраняется в организме хозяина в течение всей жизни. Однако если любой элемент иммунного ответа нарушен, даже незначительное количество ВЭБ-инфицированных клеток может преумножиться колоссально [12].
Инфицированные В-клетки могут значительное время находиться в миндалинах, что позволяет вирусу выделяться во внешнюю среду со слюной. С зараженными клетками ВЭБ распространяется по другим органам. В пораженных вирусом клетках возможно два вида развития: литический, приводящий к разрушению клетки-хозяина, и латентный (клетка заражена, но ничего не выдает нахождения вируса), когда число вирусных копий небольшое и клетка не разрушается. ВЭБ может длительно находиться в В-лимфоцитах, эпителии носоглотки и слюнных железах. Кроме того, он способен проникать и в другие клетки: Т-лимфоциты, NK-клетки, макрофаги, нейтрофилы, эпителиоциты сосудов (рис. 2а, 2б) [13].

Злокачественные лимфомы (например, увеличение лимфоузлов), согласно данным Международного агентства по изучению рака, составляют 3–4% среди всех регистрируемых в мире злокачественных новообразований [14]. Лимфомы делят на две основные группы: лимфома Ходжкина (20–30 % всех лимфом) и неходжкинские лимфомы (около 70%) [14, 15].
Неходжикинские лимфомы — это совокупность новообразований, в возникновении которых принимают участие различные агенты [18]. Первая группа — это вирусы, трансформирующие лимфоциты и другие клетки (ВЭБ, HHV-8). Вторая группа представлена факторами различной природы, вызывающими иммунодефицитные состояния. К таким факторам в первую очередь относится ВИЧ (вирус иммунодефицита человека), вызывающий у инфицированного лица подавление иммунитета в результате истощения пула Т-лимфоцитов CD4+ и возникновение СПИДа. В третью группу входят некоторые инфекции, (например, H. pylori), которые увеличивают риск возникновения лимфом на фоне вызываемой ими хронической стимуляции иммунной системы и постоянной активации лимфоцитов [17].
Исследования последних лет свидетельствуют о том, что в патогенезе ВЭБ-ассоциированных патологий чрезвычайно важную роль играет вредный LMP1 — латентный мембранный белок 1, кодируемый одноименным геном (LMP1). Он обладает свойствами онкобелка и функционирует как постоянно активный псевдорецептор. Он способен изменять В-лимфоциты человека [19].
Есть предположение, что аминокислотные замены, накапливающиеся в LMP1, по-видимому, также вносят свой вклад в возникновение опухолей. Механизм этого процесса окончательно не установлен, но предполагается, что усиленный трансформирующий эффект мутированных LMP1 может представлять важную составляющую этого процесса. При этом показано, что различия в последовательности гена LMP1 могут определять агрессивный географически локализованный генотип ВЭБ [21].
Из известных механизмов действия LMP-2 (второй из братьев семейства LMP), расположенного на противоположном конце линейного генома, упоминается лишь способность этих белков совместно повышать сигнальную трансдукцию в ВЭБ (+) клетках [19].
По данным Харальда цур Хаузена, связь между вирусом и раковым заболеванием считается установленной при определении следующих критериев:
- эпидемиологические доказательства того, что вирусная инфекция является фактором риска для развития специфической опухоли;
- присутствие и сохранение генома вируса в клетках опухоли;
- стимуляция пролиферации клеток после введения генома (или его части) вируса в ткани культуры клеток;
- демонстрация того, что геном возбудителя индуцирует пролиферацию и злокачественный фенотип опухоли [19].
Однако канцерогенность ВЭБ далеко не однозначна. Несмотря на то, что кодируемые вирусом продукты способны вызывать пролиферацию инфицированных клеток, ведущую к возникновению лимфом у больных с иммунодефицитом, эти клинически агрессивные опухоли довольно часто поликлональны и подвергаются регрессии при восстановлении иммунного ответа на ВЭБ. Такие опухоли как лимфома Беркитта (ЛБ) и лимфома Ходжкина (ЛХ) встречаются не только в ВЭБ-ассоциированных, но и в ВЭБ-неассоциированных вариантах, что говорит о том, что патогенез этих новообразований связан не только с ВЭБ. Кроме того, злокачественные клетки больных ЛБ и ЛХ отличаются фенотипически от клеток ЛКЛ, полученных под воздействием ВЭБ in vitro, и не экспрессируют ряд белков, необходимых для трансформирующего роста. Эти находки позволяют предположить, что опухолевые клетки могут возникать и под воздействием факторов невирусного происхождения, а также зависеть от различных усиливающих рост клеток стимулов [17].
Лабораторная диагностика ВЭБ-инфекции базируется на цитологическом исследовании крови или костного мозга, серологических исследованиях и ПЦР. С помощью метода ПЦР можно определить ДНК вируса в плазме до клинических проявлений болезни, а репликация вируса в организме является показанием к противовирусной терапии и критерием эффективности проведенного лечения. Материалом для исследования служат слюна или рото- и носоглоточная слизь, соскоб эпителиальных клеток урогенитального тракта, кровь, спинномозговая жидкость, ткани опухоли и костный мозг. Как у больных ВЭБ, так и у носителей может быть получен положительный результат в ПЦР. Поэтому для их дифференцировки проводится количественный ПЦР-анализ для определения количества копий вирусного генома. У маленьких детей (до 1–3-х лет) по причине недостаточно сформированного иммунитета диагностика по антителам затруднительна, поэтому в данной группе пациентов в помощь приходит именно ПЦР. Однако в силу того, что ПЦР-анализ информативен только при размножении (репликации) вируса, то существует и определенный процент ложноотрицательных результатов (до 30%), связанный именно с отсутствием репликации в момент исследования. При этом важно сопоставление результатов клинических, серологических и молекулярных обследований в определении ВЭБ-инфекции, как причины имеющегося заболевания [1].
Специфическая профилактика (вакцинация) против ВЭБ не разработана, но проводятся клинические испытания. Основной проблемой при разработке вакцины является большое отличие в белковом составе вируса на разных фазах его существования. Впрочем, в настоящее время разрабатывается вакцина, которая содержит рекомбинантный поверхностный антиген gp350. После вакцинации первичная инфекция протекает субклинически, но собственно инфицирование человека не предупреждается. Кроме того, вырабатывающиеся нейтрализующие антитела не влияют на течение различных форм латентной инфекции, в том числе опухолей. Профилактические меры сводятся к укреплению иммунитета, закаливанию детей, мерам предосторожности при появлении больного в окружении, соблюдение правил личной гигиены.
Заключение
Широкое распространение ВЭБ с выраженным трансформирующим потенциалом среди населения планеты и редкого возникновения в инфицированной популяции связанных с этим вирусом опухолей с преимущественной их локализацией в определенных географических регионах позволяет сделать важный вывод. Подобно большинству опухолей иной вирусной природы, в патогенезе ВЭБ-ассоциированных новообразований важную роль играют дополнительные факторы, и одного ВЭБ недостаточно для возникновения опухоли. ВЭБ лишь инициирует пролиферацию инфицированных им клеток, а последующие события влияют на гистопатологический спектр возникающих неоплазий. Одним из важнейших факторов, в значительной степени определяющих возникновение ВЭБ-ассоциированных опухолей, служит выраженная иммуносупрессия (врожденная, ятрогенная или индуцированная любой вирусной инфекцией, и в первую очередь ВИЧ), приводящая к утрате функции иммунного распознавания клеток, инфицированных ВЭБ.
Таким образом, несмотря на многолетнее изучение связи ВЭБ с опухолями человека, вопрос о роли вируса в их возникновении до конца не изучен. Раскрытие механизма злокачественной трансформации вирусом, персистирующим в латентном состоянии более чем у 90% населения планеты, — задача чрезвычайно сложная. Однако технические достижения последних лет, существенно повысившие специфичность исследований, позволяют надеяться, что детали ВЭБ-ассоциированного канцерогенеза будут выяснены.
Лимфома Беркитта считается одним из наиболее опасных и агрессивных видов заболевания лимфатической системы. Недуг характеризуется крайне быстрым распространением за пределы лимфатической системы. При наиболее неблагоприятном сценарии развития данной болезни патологический очаг захватывает внутренние органы, костный мозг и центральную нервную систему.
Что представляет собой данное заболевание?
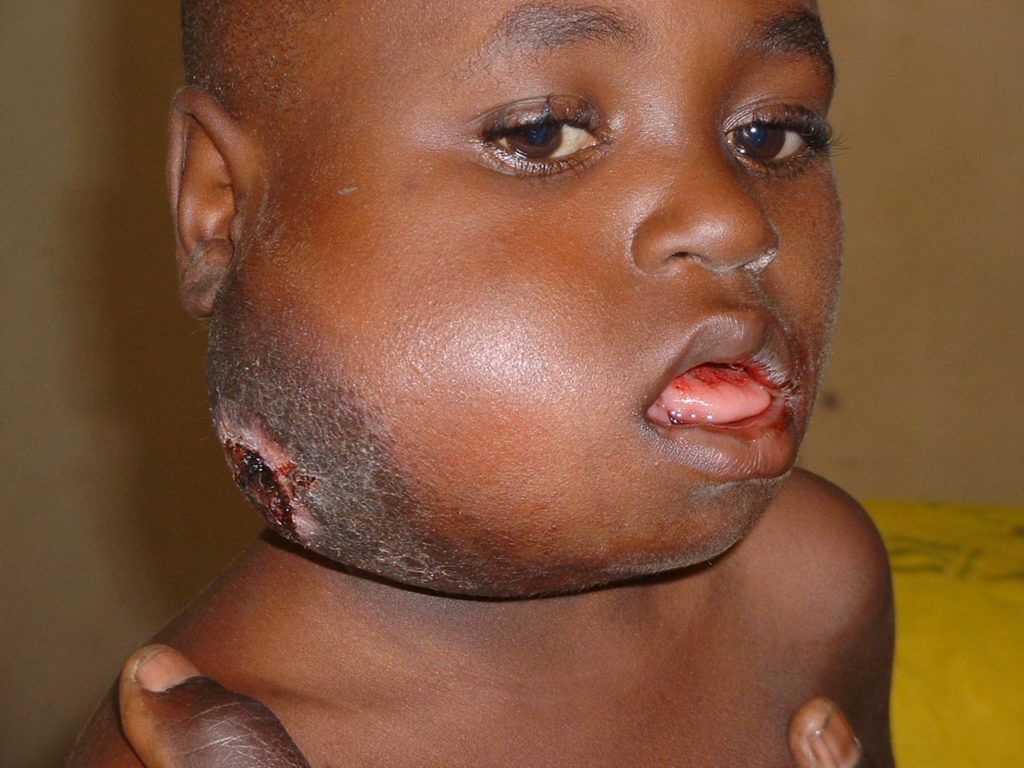
Лимфома Беркитта – крайне агрессивное онкологическое заболевание, поражающее в основном мальчиков
В первую очередь следует разобраться с тем, что такое лимфома Беркитта. Это одна из лимфом неходжкинского типа, которая характеризуется быстрым и агрессивным развитием. На данный момент она считается одной из самых опасных патологий лимфатической системы, поскольку злокачественный процесс затрагивает не только лимфоузлы, но и кровь, спинномозговую жидкость и костный мозг.
Одной из особенностей развития данного заболевания является наличие в организме пациента вируса Эпштейна-Барр. Столь комплексные патологические изменения в организме нередко приводят к летальному исходу. В большинстве случаев смерть наступает из-за развития инфекционного мононуклеоза на фоне прогрессирования вируса Эпштейна-Барр.
Впервые данный вирус был выявлен у африканского пациента, страдающего от лимфомы, в 1964 году. Инфекция способствует трансформации инфицированных клеток, которые впоследствии способны перерождаться в злокачественные новообразования. При условии низкого иммунитета у пациента возможно развитие инфекционного мононуклеоза и лимфомы Беркитта.
Когда происходит чрезмерное скопление клеток лимфомы внутри лимфатических узлов и органов брюшины, начинается патологический рост тканей. Не шее и в районе челюстей пациента развиваются отеки, а ввиду большого скопления клеток в кишечнике возможно возникновение непроходимости, на фоне которой открывается внутреннее кровотечение.
Лимфома Беркитта способна развиваться в таких органах, как:
Код заболевания по МКБ-10 – С83.7.
Вирус Эпштейна-Барр – это герпесвирус, который провоцирует развитие злокачественных клеток при лимфоме Беркитта
Провокаторами развития данного заболевания могут становиться:
- вещества канцерогенной природы;
- воздействие на организм ионизирующей радиации;
- неблагоприятные условия окружающей среды;
- внешние канцерогенные факторы, такие как диоксин, гербициды, поливинилхлориды;
- неопластические заболевания и вирусы.
На данный момент причины развития данного недуга являются окончательно невыясненными. Помимо того что опухоль Беркитта чаще всего возникает при заражении вирусом Эпштейна-Барр, большинство исследователей сходятся во мнении, что толчком для зарождения заболевания являются несколько факторов, среди которых чаще всего присутствуют следующие:
- пониженный иммунитет;
- воздействие ионизирующей радиации;
- контакт с канцерогенами.
Вирус Эпштейна-Барр – это герпесвирус, который провоцирует развитие злокачественных клеток. Он выявляется примерно у 50% детского и 90% взрослого населения Северной Америки. Чаще всего носитель вируса даже не догадывается о том, что заражен.
Многие ученые считают, что вирус передается через слюну. Также возможным источником заражения лимфомой Беркитта выступает редкая генетическая аномалия, характеризующаяся перемещением генов между хромосомами. Это провоцирует разрыв последовательности ДНК, нарушение процесса созревания лимфоцитов и клеточного деления.
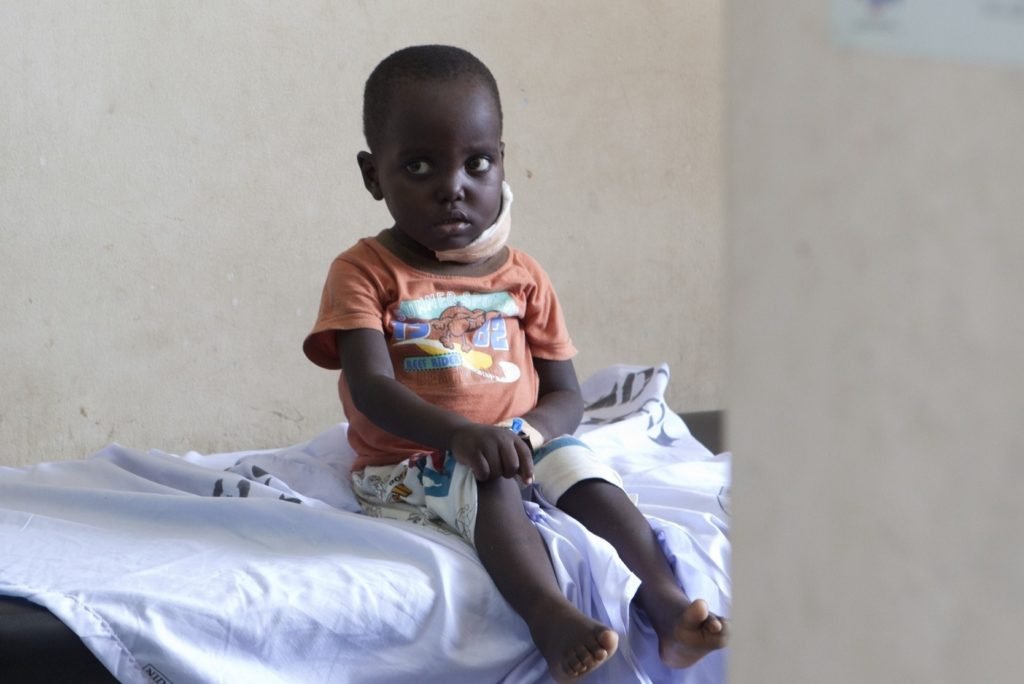
При прогрессировании лимфома Беркитта распространяется на зрительный и лицевой нервы
Первые симптомы следующие:
- лихорадочное состояние;
- кишечная непроходимость;
- возникновение сильных болей в районе живота;
- истощение;
- затруднение дыхания;
- развитие желтухи;
- нарушение глотательной функции;
- симптомы диспепсии.
Визуально лимфома Беркитта представлена единичными или множественными новообразованиями, которых хорошо заметны невооруженным глазом. Нередко при развитии данного заболевания у пациента развиваются симптомы, свидетельствующие о появлении назофаризеальной карциномы. Эта опухоль имеет вид полипа, который находится в среднем носовом ходу или на латеральной стороне носа.
Карцинома довольно быстро прорастает в полость носоглотки и метастазирует в лимфоузлы, расположенные под челюстью. В результате прогрессирования данной болезни у пациента нарушается носовое дыхание, а из носа наблюдаются гнойно-кровяные желеобразные выделения.
В редких случаях лимфома Беркитта имеет следующие проявления:
- лихорадка;
- интоксикация организма;
- парезы;
- переломы тазовых и бедренных костей;
- параличи.
При развитии абдоминальной формы заболевания у пациента наблюдаются следующие изменения:
- проблемы со слухом: возникают сильные шумы в ушах на фоне болей в районе висков;
- нарушения, связанные с работой поджелудочной железы, яичников, печени и почек;
- инфильтраты, содержащие опухолевые клетки.
Если при развитии лимфомы Беркитта наблюдается сочетание вируса Эпштейна-Барр с низким иммунитетом, то возможно образование лейкоплакии ротовой полости и языка. Данное заболевание проявляется онемением, жжением и вкусовыми нарушениями.
Крайне редко (приблизительно в 2% случаев) на фоне лимфомы Беркитта развивается лейкемия. Обычно лейкемическая фаза возникает при наличии крупных новообразований. Если при этом процесс затрагивает ЦНС, то прогноз заболевания является неблагоприятным. Наиболее явным симптомом такой патологии является выраженный менингеальный синдром.
Если лимфома Беркитта затрагивает мозговые оболочки, то в первую очередь при этом страдает нервная системы. Как правило, болезнь распространяется на зрительный и лицевой нервы.
Диагностика
Исследование костного мозга – одна из форм диагностирования, при которой определяется наличие лимфоидных клеток в тканях
Лимфома Беркитта – это крайне опасное заболевание, которое требует комплексной диагностики. Для определения окончательного диагноза больной проходит врачебный осмотр, на основании которого он может быть направлен на следующие процедуры:
- Лабораторные исследования. Включают в себя выполнение биохимического и клинического анализов крови.
- Биопсия пораженных лимфоузлов. Как правило, выполняется уже после их удаления. Помимо данной процедуры, материал может быть направлен на иммунологическое и морфологическое исследования.
- Микроскопическое исследование лимфоидной ткани. В качестве материала для него выступает ткань пораженного органа или лимфоузла. По результатам процедуры специалист-патоморфолог должен подтвердить или же исключить факт присутствия в тканях лимфоидных клеток. Если же они обнаружены, то целью дальнейших исследований является определение конкретного вида лимфомы.
- Лучевая диагностика. Обычно предполагает такие процедуры, как рентгенография, МРТ и КТ. Эти методики способны предоставить специалисту развернутую картину заболевания. Они позволяют не только выявить местоположение опухоли, но и исследовать ее структуру и определить стадию развития недуга.
- Исследование костного мозга. Целью процедуры является определение наличия лимфоидных клеток в тканях. От того, будут ли обнаружены такие клетки в костном мозге, будет напрямую зависеть дальнейшее лечение лимфомы Беркитта.
- Проточная цитометрия, молекулярно-генетические исследования необходимы для того, чтобы определить особенности течения заболевания и выбрать наиболее эффективную методику его лечения.
Стадии заболевания
Относительно распространения патологического процесса принято выделять 4 стадии лимфомы Беркитта:
- Первая характеризуется поражением одной области лимфоузлов.
- Вторая стадия характеризуется охватом двух и более зон лимфатических узлов, расположенных с одной стороны диафрагмы. Она условно делится на 2а стадию, при которой поражение распространяется на две смежные области, и 2б стадию, при которой патологический процесс охватывает более двух областей.
- Третья стадия. В данном случае патология распространяется на обе стороны диафрагмы.
- Четвертая стадия. Характеризуется обширной областью распространения патологии, когда воспалительный процесс затрагивает не только лимфатические узлы, но и внутренние органы.
Существует также буквенная классификация данного заболевания, определяемая в зависимости от его проявлений:
- Если симптомы отсутствуют, то стадию обозначают буквой А.
- При наличии таких признаков заболевания, как лихорадка, снижение веса и чрезмерная потливость, после стадии ставится буква В.
Особенности лечения лимфомы Беркитта

Таблетки рекомендуется глотать не разжевывая, запивая большим количеством питьевой воды, желательно принимать Аллопуринол после приема пищи
Данная патология требует комплексного лечения, которое определяется в зависимости от стадии недуга. Как правило, терапия предполагает использование следующих методик:
- Химиотерапия. Является основной методикой, активно используемой при лечении лимфомы Беркитта. Она проводится тем пациентам, у которых заболевание не успело распространиться на внутренние органы.
- Чтобы получить более высокие результаты от курсов химиотерапии, используются противовирусные препараты. В таком случае, при своевременном выявлении заболевания, пациент имеет высокие шансы на полное выздоровление.
- Оперативное лечение показано при позднем диагностировании недуга. Как правило, оно осуществляется в том случае, если у пациента уже успела развиться назофарингеальная карцинома.
- Пересадка костного мозга. Показана при лечении запущенных стадий заболевания.
- Операции по удалению первичных новообразований, равно как и лучевая терапия, проводятся в качестве вспомогательных методик.
- Системная полихимиотерапия. Учитывая крайне быстрое развитие лимфомы данного типа, проведение процедуры предполагает использование таких препаратов, как Винкристин, Метотрексат, Доксорубицин, Цитарабин, Циклофосфан.
- Внутривенная гидратация. Проводится в том случае, если у пациента наблюдается развитие лизиса опухоли. Параллельно назначается Аллопуринол и осуществляется контроль уровня электролитов.
- Медикаментозная терапия предполагает назначение цитостатиков – Винкристина и Циклофосфана. Курс лечения может длиться от пары месяцев до нескольких лет. Нередко терапия предполагает использование иммуномодуляторов.
Прогноз выживаемости
Поскольку лимфома Беркитта является крайне опасным и тяжелым заболеванием, то прогноз зависит от стадии данного недуга:
- Первая стадия неплохо поддается лечению. Прогноз пятилетней выживаемости составляет 73%.
- Вторая стадия лимфомы Беркитта характеризуется осложненным течением. При своевременном оказании медицинской помощи 5 и более лет живет каждый второй пациент.
- При выявлении недуга на третьей стадии пятилетняя выживаемость составляет 43%.
- Четвертая стадия характеризуется наиболее неутешительным прогнозом. 5 и более лет после обнаружения заболевания проживает всего 24% пациентов.
Следует понимать, что вероятность излечиваемости данного заболевания в значительной степени возрастает в том случае, если комплексная терапия будет осуществлена на первых стадиях. В особенности это касается тех случаев, когда недуг выявляется у детей.
На последней, четвертой стадии своего развития лимфома Беркитта имеет неблагоприятный прогноз ввиду высокой степени злокачественности процесса. По характеру проявлений данное заболевание походит на острую форму лейкемии. И для повышения шансов выживаемости пациента необходимо проведение интенсивной терапии.
Пациенты с лимфомой Беркитта могут претендовать на получение инвалидности. Даже при наличии заболевания низкой злокачественности возможно причисление больного к инвалидам третьей группы.
Читайте также:


