Инфекционный мононуклеоз у детей карантин в детском саду на сколько дней
Инфекционный мононуклеоз у детей — вирусное заболевание, которое поражает в основном детей от 2–3 лет и до подросткового возраста. Заболевание встречается также у взрослых. У маленьких детей — до двух лет — регистрируется очень редко, и, что нетипично, протекает легче, чем у старшего возраста.
Заболевание передается контактно-бытовым и воздушно-капельным путем, характерна спорадическая заболеваемость — эпидемий не бывает. Инкубационный период может быть разным — от нескольких дней до двух месяцев. При заболевании поражается лимфоидная ткань — лимфоузлы, миндалины носоглотки, селезенка, может также присоединиться поражение печени. Из общих симптомов иногда встречаются катаральные явления, но чаще — слабость, головокружения, заложенность носа, отек миндалин и увеличение аденоидной ткани в носоглотке — ребенок храпит во сне, что детям несвойственно.
Мононуклеоз у детей вызывает увеличение лимфоузлов, чаще шейных, но могут увеличиться и другие. Самая характерная особенность мононуклеоза, по которой ставят окончательный диагноз — необычная картина крови, в которой появляются особые крупные клетки — эти пораженные вирусом лейкоциты называются атипичными мононуклеарами, и их опытный врач-лаборант ни с чем не спутает. В спорных случаях нужна консультация врача-гематолога.
Продолжается заболевание 2–3 недели и заканчивается обычно выздоровлением, иногда могут присоединиться бактериальные осложнения — отит, ангина, пневмония, которые лечатся стандартно — антибиотиками и симптоматическими средствами.
Сам же мононуклеоз у детей, как все вирусные заболевания, не имеет специфического лечения, применяют витамины, обильное питье, постельный режим, при головных болях и повышенной температуре — жаропонижающие средства.
После прекращения клинически выраженного заболевания надо помнить, что была поражена иммунная система, а она не восстанавливается в одночасье. Детей на год освобождают от профилактических прививок, ограничивают физические нагрузки. Очень плохо переносится такими детьми пребывание на солнце — загорать в ближайшее лето надо очень осторожно. В остальном заболевание протекает доброкачественно и излечивается полностью.
Ангина или мононуклеоз?

Вирусный мононуклеоз заболевание, встречающееся нечасто, но порой его путают с обыкновенной ангиной, которая более известна. Однако лечение этих заболеваний совершенно разное и потому неверный диагноз может привести к серьезным осложнениям. Как отличить одно заболевание от другого? Что делать, если врач назначает антибиотик за антибиотиком, а эффекта от них никакого?
Прежде всего, нужно понять простую вещь: вирусы и бактерии по сути своей разные. Если вирус — это внеклеточная форма жизни, представляющая собой упрощенную паразитическую структуру, способную проникать в живую клетку и размножаться внутри нее, то бактерия — это микроскопический организм (чаще одноклеточный), обладающий клеточной стенкой. Вирусы создают благоприятные условия для активизации роста числа бактерий, тогда как бактерии не влияют на вирусы равно также, как и антибиотики (противобактериальные препараты).
Ангина
Возбудителями ангины являются бактерии — стептококки и стафилококки. Сама по себе ангина представляет собой бактериальное заболевание всего организма, проявляющееся острым воспалительным процессом в лимфаденоидной ткани глотки, а точнее — в миндалинах. Заболевание передается воздушно-капельным путем при контакте с больным человеком. Однако заразиться ангиной можно и бытовым способом — через грязные руки, предметы и продукты питания.
Существует несколько видов ангины, но наиболее распространенные — лакунарная и фолликулярная. Лакунарная ангина выглядит следующим образом: красные миндалины покрыты бело-желтым гнойным налетом. При фолликулярной ангине миндалины усыпаны светло-желтыми пузырьками, похожими на крупинки. Другими наиболее частыми симптомами ангины являются сильные боли в горле (особенно при глотании), высокая температура (39–40 градусов и даже выше), общая слабость, недомогание, головные боли, а также увеличение лимфатических узлов под нижней челюстью и их болезненность при прощупывании. У детей, особенно в дошкольном возрасте, ангина может сопровождаться и другими симптомами: сильное слюноотделение, ребенок не может нормально разжать челюсти, иногда встречаются острые боли в ухе, как при отите. Если малыш еще не умеет говорить, то о боли в горле чаще всего свидетельствует отказ от еды, а порой и питья.
Если у ребенка появляются признаки ангины, то необходимо сразу же вызвать врача. Помните, что детей в возрасте до года с диагнозом ангина практически всегда госпитализируют в инфекционное отделение ближайшей детской больницы. Так что к такому повороту событий тоже нужно быть готовыми. Если же ребенка оставили на домашнем лечении, то ежедневно к нему должен приходить дежурный врач из районной поликлиники для контроля состояния больного.
Важно обеспечить больному ребенку максимум комфорта. Комната, в которой он находится, должна хорошо проветриваться (как минимум 2 раза в день, а лучше 3–4). Кроме того, нужна тишина, так как громкие звуки могут вызвать головную боль. Крепкий сон — тоже хорошее лекарство, поэтому если ребенок маленький, капризничает и плохо спит, врач может посоветовать успокоительные препараты.
Высокая температура вызывает усиленное испарение влаги с поверхности кожи, поэтому больной малыш нуждается в обильном теплом питье, но ни в коем случае не в горячем! Лучше всего, если это будет кисель, молоко, отвар из трав или обычная теплая вода. Именно вода предотвращает обезвоживание, помогает почкам справиться с общей интоксикацией организма и в некоторой степени даже снижает температуру.
Сама по себе ангина не настолько страшна, как осложнения, которые могут развиться в результате заболевания. На ранних сроках при ангине могут появиться абсцессы глотки (полости, заполненные гноем), инфекция может распространиться в грудную клетку и в полость черепа с развитием воспаления оболочек мозга (менингит), может проявиться инфекционно-токсический шок (отравление организма продуктами жизнедеятельности микробов) и даже сепсис (проникновение инфекции в кровь и распространение ее по всему организму). В более поздние сроки (от 2 до 4 недель заболевания) может развиться ревматизм и воспаление почек. К счастью все эти осложнения чрезвычайно редкое явление, но чтобы избежать их, необходимо вовремя и правильно диагностировать заболевание, назначить соответствующее лечение и строго придерживаться рекомендаций лечащего врача.
Категорически нельзя смазывать ребенку больное горло, пытаться снимать налет с миндалин, так как эти процедуры опасны и могут привести к развитию абсцесса. В этом случае малышу не миновать операции.
Мононуклеоз
Ангина может быть не только самостоятельным заболеванием, но одним из проявлений другого, не менее опасного недуга. Инфекционный мононуклеоз (другие его названия — болезнь Филатова, моноцитарная ангина, доброкачественный лимфобластоз и др.) — это острое вирусное заболевание, возбудителем которого является вирус Эпштейн-Барра из семейства герпес-вирусов. Заболевание характеризуется воспалительным процессом в глотке (вторичной ангиной) увеличением лимфатических узлов, селезенки, печени и заметными изменениями лейкоцитарной формулы крови. Передается заболевание, как и ангина, при контакте с больным человеком воздушно-капельным или бытовым путем.
Мононуклеоз встречается гораздо реже обыкновенной ангины, однако ученые утверждают, что взрослое население Земли инфицировано различными вирусами герпеса 95%, дети до 14 лет — на 75%. Но все они являются только носителями, заболевает же менее 10% людей. Важно, что заболевание связано с пониженным иммунитетом, так что толчком к развитию болезни может стать обычная простуда.
Что касается лечения, то антибиотики здесь не помогут. Мало того, они ослабят организм ребенка еще больше. При легкой форме мононуклеоза в качестве лечения обычно назначают антигистаминные препараты, полоскание горла, капли в нос и по показаниям — гепатопротекторы. В более тяжелых случаях назначаются внутримышечные инъекции глюкокортикостероидов (в частности, преднизолона) и препараты интерферона, которые снизят вероятность развития хронического заболевания.
Не менее важно для больных мононуклеозом соблюдать постельный режим, давать жаропонижающие препараты только при температуре выше 38–38,5 градусов, не перегревать ребенка и давать обильное теплое питье. В качестве рекомендаций детям старшего возраста назначается диета: в последующие полгода (иногда меньше) из дневного рациона ребенка придется исключить жирные, жареные и острые блюда и все то, что оказывает дополнительную нагрузку на печень. Приветствуются постные мясные продукты, рыба, овощи в неограниченном количестве и фрукты в свежем, отварном или запеченном виде.
После выздоровления рекомендуется регулярное посещение врача в течение некоторого периода времени (полгода-год), врач назначит и дополнительные исследования, в частности, ЭКГ, анализы крови и мочи.
[youtube.player]Роспотребнадзор (стенд)
Об инфекционном мононуклеозе и профилактике
Инфекционный мононуклеоз вызывается вирусом Эпштейна-Барр (ВЭБ).
Естественная восприимчивость человека к ВЭБ высока.
До 60% заболевших инфекционным мононуклеозом - это лица в возрасте 2–20 лет.
В социально неблагополучных и густонаселенных регионах большинство детей заражается уже в раннем и младшем возрасте.
Около 50% взрослого населения переносят инфекцию в подростковом возрасте. Максимальная заболеваемость у девочек отмечается в возрасте 14-16 лет, у мальчиков - в 16-18 лет. К 30-35 годам у большинства людей в крови выявляют антитела к вирусу инфекционного мононуклеоза.
Контагиозностьзаболевания невысокая.
Большое значение в распространении инфекционного мононуклеоза имеют не столько больные с развернутой клинической картиной, сколько со стертыми и нетипичными формами.
Классификация заболевания
Выделяют стертую, абортивную, субклиническую формы, форму инфекционного мононуклеоза с развернутой клинико-гематологической картиной заболевания.
Клиническая картина инфекционного мононуклеоза
Инкубационный период при инфекционном мононуклеозе, чаще всего, составляет от 7 до 12 дней (может достигать 21 дня).
Типичная форма заболевания, как правило, начинается остро, с повышения температуры до 38-40 0 С и появления синдрома интоксикации. Высокая температура тела сохраняется обычно 4-10 дней, однако иногда повышение температуры может затягиваться до 2-4 нед. (как правило, в этом случае имеет место субфебрилитет). У некоторых детей температурная реакция может отсутствовать.
Синдром интоксикации проявляется выраженными в разной степени слабостью, вялостью, снижением аппетита, миалгиями и артралгиями, нарушением сна и т.д.
Из других групп лимфатических узлов могут быть резко увеличены (до 2-4 см) подчелюстные лимфоузлы. Пораженные лимфоузлы не спаяны между собой, мягкие или слегка уплотненные на ощупь, обычно безболезненные. Кожа над ними не изменена. Выраженное увеличение лимфоузлов сохраняется около 7-14 дней, однако незначительная полиаденопатия может сохраняться на протяжении 2-3 месяцев и более.
Обычно, одновременно с поражением лимфоузлов развивается аденоидит. Клинически это проявляется заложенностью носа без насморка или с небольшим отделяемым из носа, чаще серозного или слизистого характера. Больным с аденоидитом не помогают сосудосуживающие капли.
Поражение небных миндалин проявляется с первых дней болезни или спустя 3-5 дней. Тонзиллит может носить катаральный характер или выглядеть как лакунарная, реже - фолликулярная или некротическая ангина.
Частый признак инфекционного мононуклеоза - гепатолиенальный синдром (увеличение печение и селезенки), который может проявляться как с начала заболевания, так и спустя 3-5 дней.
Экзантема (высыпания на кожных покровах) при естественном течении заболевания встречается редко (у 5-7% заболевших). Экзантема может появиться в первые дни применения антибиотиков, на 6-8-й день или спустя 2-3 дня после их отмены. Сыпь сохраняется в течение 7-10 дней и обычно оставляет после себя пигментацию.
У 0,5-1% больных инфекционным мононуклеозом развиваются различные варианты поражения нервной системы: энцефалит или менингоэнцефалит, парезы черепных нервов (чаще VII пары), полирадикулоневриты, острый мозжечковый синдром. Обычно они исчезают без последствий.
Из прочих возможных осложнений следует отметить отиты, паратонзиллиты, синуситы, пневмония.
Дифференциальную диагностикуинфекционного мононуклеоза проводят с дифтерией, острыми стрептококковыми поражением зева, лимфомами, острыми лейкозами, эпидемическим паротитом, туляремией, сальмонеллезом, бруцеллезом, при экзантемах – с краснухой и корью.
Лечение заболевания
Специфического лечения не существует. Эффективным средством терапии является системное применение интерферона. При тяжелом течении, выраженной лимфопролиферативной реакции показано назначение глюкокортикостероидов.
В последнее время считается необходимым назначения иммунокорригирующего лечения.
Профилактика инфекционного мононуклеоза
Так как путь заражения – воздушно-капельный, то все меры профилактики сходны с профилактическими мерами относительно острых респираторных заболеваний.
Индивидуальные меры профилактики направлены на предотвращение заражения и распространения заболевания за пределы очага инфекции; для этого нужно:
• находиться в маске в одном помещении с больным;
• в комнате проводить влажную уборку не менее двух раз в день;
• все предметы обрабатывать слабым деизифицирующим раствором;
• изолировать больного в отдельное помещение.
Больных госпитализируют по клиническим показаниям.
Общая профилактика включает соблюдение правил личной гигиены, укрепление иммунитета, ограничение контактов с больными людьми и носителями инфекции.
[youtube.player]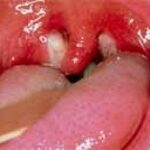
Инфекционный мононуклеоз у детей
Инфекционный мононуклеоз у детей— это острая вирусная инфекция, поражающая лимфоидную ткань. А именно: миндалины, лимфатические узлы, вилочковую железу, печень и селезенку.
Заболевание очень распространённое. Считается, что к 35 годам 95% населения переболевает этой болезнью. Чаще всего болеют люди от 3 до 25 лет.
Возбудителем болезни является вирус из семейства герпес, под названием — вирус Эпштейн — Барра.
Заболевание передается воздушно-капельным, пищевым, контактно-бытовым и половым путём. Инфекционный мононуклеоз называют ещё поцелуйной болезнью. Название подчеркивает наиболее вероятный путь передачи вируса. Чем теснее контакт — тем больше вероятность передачи вируса. Возможны вспышки заболевания в закрытых коллективах: интернатах, воинских частях, детских садах.
Инкубационный период
Инкубационный период (время от встречи с вирусом до проявления признаков болезни) составляет от 5 до 60 дней.
Карантин
Карантин при этом заболевании не накладывается. Так как трудно установить возможных носителей вируса и необходимую длительность карантинных мероприятий.
Клиническая картина
У подавляющего большинства людей болезнь протекает бессимптомно или в лёгкой форме. Заложенность носа, боли в голе, субфебрильная температура. И проходит без лечения.
Но иногда болезнь протекает достаточно тяжело.
- Повышение температуры тела в течение 4-10 дней.
- Заложенность носа, храп во время сна.
- Сильная боль в горле при глотании. Увеличение и покраснение миндалин, белые налёты на них.
- Может быть сыпь.
- Отмечается увеличение подчелюстных и переднешейных лимфоузлов, печени и селезёнки.
- Лабораторным подтверждением болезни является обнаружение специфических клеток — атипичных мононуклеаров в периферической крови больного.
Сыпь при мононуклеозе может появляться без применения лекарств и быть одним из симптомов болезни.
При инфекционном мононуклеозе возможны бактериальные осложнения: ангины, пневмонии, отиты, нефриты, сепсис.
Длительность болезни
- Длительность острого инфекционного мононуклеоза от 2х недель до 3х месяцев.
- Очень редко бывает затяжное течение болезни — 3-6 месяцев
- И хроническое — свыше 6 месяцев.
Больные с затяжными и хроническими формами болезни обязательно берутся под наблюдение гематологом.
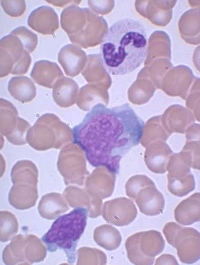
Анализ крови на мононуклеоз
Под действием вируса В-лимфоциты крови видоизменяются, превращаются в крупные атипичные клетки — мононуклеары, которые можно обнаружить в общем анализе крови больного. Обнаружение в мазке крови атипичных мононуклеаров является подтверждением диагноза инфекционнный мононуклеоз. Но атипичные мононуклеары могут появиться в крови через 1,5 — 2 недели от начала болезни или не определяться совсем. Кроме того, атипичные мононуклеары могут определяться в крови при цитомегеловирусной инфекции или инфицированиии вирусом простого герпеса (так называемый мононуклеозоподобный синдром).
Для подтверждения диагноза острый инфекционный мононуклеоз существует ещё метод ПЦР — определение ДНК вируса Эпштейн-Барра в сыворотке крови методом полимеразной цепной реакции. Положительный результат ПЦР на вирус Эпштейн-Барра— является подтверждением диагноза острый инфекционный мононуклеоз.
Повторный мононуклеоз
Стойкого, пожизненного иммунитета болезнь не оставляет. Поэтому один человек может несколько раз в течение жизни переболеть инфекционным мононуклеозом.
Лечение
- В острый период назначается постельный режим.
- Рекомендована диета №5. Исключение жирного, жаренного, острого, солёного, а также аллергенов.
- Обильное тёплое питьё.
- Назначаются противовирусные препараты: виферон, циклоферон, изопринозин.
- Симптоматическое лечение: жаропонижающие, местные антисептики и анестетики для горла.
- При возникновении осложнений назначаются антибиотики.
После перенесенного заболевания у детей часто отмечается общее угнетение иммунной системы. И синдром хронической усталости: слабость, вялость, плохой аппетит пониженная температура тела, снижение артериального давления, склонность к частым ОРВИ. Поэтому, в течение полугода после перенесенного заболевания рекомендуется избегать больших скоплений людей, чрезмерных физических и умственных нагрузок, переохлаждения и перегревания. Рекомендуется вести здоровый образ жизни. Соблюдать режим дня, правильно питаться, достаточно гулять на свежем воздухе. Рекомедуются умеренные физические нагрузки.
Надеюсь, теперь Вам понятно, что такое Инфекционный мононуклеоз у детей. Желаю вам здоровья!
[youtube.player]
Объявление карантина – стресс как для родителей малыша, так и для сотрудников детского сада. Первым приходится брать больничный или искать няню, а руководству ДОУ – разбираться со всеми возникающими сложностями. Карантин при инфекционном мононуклеозе вводится при определенных условиях. Обо всех подробностях этого инфекционного заболевания будет рассказано в статье.
Чем опасно инфекционное заболевание?

Инфекционным мононуклеозом называют острое заболевание вирусной природы, которое в большей степени поражает ротоглотку, лимфатические узлы, печень и селезенку.
Специфическое проявление патологии – наличие в крови атипичных мононуклеаров.
Болезнь вызывает вирус Эпштейна-Барра. Обычно возбудитель инфекции передается детям воздушно-капельным и контактным путем: посредством слюны, посуды, грязных рук, игрушек). Инфекционный мононуклеоз протекает по типу острой респираторной инфекции.
Симптоматика патологии:
- слабость, упадок сил;
- повышение температуры тела, лихорадка;
- ломота в мышцах;
- лимфоаденопатия;
- боль при глотании;
- увеличение размеров печени и селезенки;
- гипертрофия миндалин с появлением желтовато рыхлого налета на них;
- зловонный запах изо рта;
- болевые ощущения в животе.
Лечение включает:
- Диету № 2 по Певзнеру, ограничение двигательной активности или постельный режим (при тяжелой форме).
- Больному ребенку назначают дезинтоксикационную, десенсибилизационную, общеукрепляющую и симптоматическую терапию.
- Используются противовирусные средства на основе Ацикловира. Глюкокортикоиды (Преднизолон) применяются при угрозе асфиксии.

Заболевание опасно развитием следующих неблагоприятных последствий:
- менингоэнцефалит;
- обструкция верхних дыхательных путей гипертрофированными миндалинами;
- тяжелый гепатит;
- разрыв селезенки.
Хотя такие осложнения возникают в редких случаях, необходимо вовремя проводить соответствующее лечение. Оно поможет их предупредить.
В каких случаях и как объявляют оградительные мероприятия?
Однако при снижении посещаемости ДОУ на 20% и более руководители садика обязаны объявить комплекс ограничительных и режимных противоэпидемических мероприятий. Во время карантина малыши не должны друг с другом пересекаться.
Меры профилактики и дезинфекции
В детском дошкольном учреждении:

- выполняют частое проветривание помещений и влажную уборку;
- делают ежедневное кварцевание;
- проводят дезинфекцию игрушек и кухонных принадлежностей и других предметов.
За лицами, которые контактировали с больными детьми, устанавливают медицинское наблюдение на протяжении 20 суток с даты установки карантина. Медперсонал проводит их регулярный осмотр и проверяет, есть ли симптоматика инфекционного мононуклеоза.
Правила проведения
Согласно приказу руководителя ДОУ, медицинский работник составляет комплекс мероприятий по предотвращению распространения инфекционной болезни. В детском саду устанавливают график таких мер в соответствии с СанПин:
- Влажной уборки и проветривания (приложение 2 и 3).
- Кварцевания (приложение 4).
- Заводится журнал проведения инструктажа при карантине (приложение 5).
- Журнал осмотра детей, которые контактировали с больным и листы наблюдения за ними (приложение 8).
- Журнал осмотра контактных детей (приложение 9).
- Журнал проведения профилактических мероприятий (приложение 10).
- Журнал передачи контактны детей (приложение 11).
Сколько дней длится изоляция?
На сегодняшний день сроки устанавливаются на основании данных о продолжительности инкубационного периода инфекционного мононуклеоза. При этом заболевании острый период равен 14-21 дням.
Должны ли предупредить родителей?

При вспышке инфекционного мононуклеоза сотрудники ДОУ обязаны это сделать. Причем в тот же день, когда поступила официальная информация о диагнозе заболевшего малыша.
В информации о карантине обязательно указывают номер приказа, согласно которому его объявили.
При этом желательно, чтобы работники детского сада предупреждали родителей даже при подозрениях на эту инфекцию.
Как избежать заражения?
Профилактические меры включают:
- общие оздоровительные мероприятия: закаливание, длительные прогулки на свежее воздухе;
- использование иммунорегуляторов и адаптогенов;
- мытье рук после улицы;
- использование личной посуды для приема пищи;
- регулярная тщательная влажная уборка;
- частое проветривание помещения;
- дезинфекция личных вещей.
Правомерность объединения групп
Объединять группы недопустимо. Причина в том, что при снижении посещаемости группы на 20% и более руководство детского дошкольного учреждения обязано объявить карантин. Дальнейшее объединение групп также невозможно.
Какие ограничения накладываются на группу?
- Нельзя участвовать в массовых мероприятиях.
- Запрещается гулять на участках других групп.
- Не проводятся занятия по музыке и физкультуре вне своей группы. Их осуществляют уже после того, как они завершаются у всех остальных групп.
Продолжать ли ходить в ДОУ?

Зависит от ситуации. Предположим, малыш ходил в ДОУ в тот день, когда объявили о карантине. Тогда существует высокая вероятность того, что он контактировал с больным.
Значит, он может продолжить посещать детское учреждение. Однако при желании родителей малыш вправе не ходить в ДОУ.
Если по какой-либо причине ребенок отсутствовал в дошкольном образовательном учреждении в день, когда выявили носителя инфекционного заболевании, руководство детсада вправе отказаться принять его. В некоторых ситуациях сотрудники ДОУ могут перевести малыша в другую группу.
Отказ в выдаче больничного
Отказ в выдаче больничного расценивается как противозаконное действие. Родители могут рассчитывать на лист нетрудоспособности на весь период карантина, даже когда детсадовец полностью здоров и не вступал в контакт с носителем инфекционного заболевания. Хотя в подобном случае они вправе потребовать место в другой группе.
Закон, который регулирует выдачу больничного листа при объявлении в ДОУ карантина – Федеральный закон № 255-ФЗ от 29 декабря 2006 г.
Посещение с ребенком общественных мест

Запретить родителям посещать многолюдные заведения никто не может. Однако с точки зрения морали посещение таких мест во время карантина крайне нежелательно и осуждается.
Нельзя быть уверенным, что ребенок без симптомов инфекции не является носителем инфекционного заболевания. В противном случае он заразен и опасен для окружающих.
Часто бывает, что мононуклеоз развивается у человека, который контактировал с носителем инфекции, а не с заболевшим. Вот почему следует отложить посещение многолюдных мест.
Когда после выздоровления можно идти в садик?
Посещение дошкольного образовательного учреждения определяется клиническими показаниями. У ребенка должна нормализоваться температура тела, исчезнуть желтый рыхлый налет с миндалин, уменьшиться размер печени и селезенки (если такие изменения были).
Самочувствие, разумеется, должно быть хорошим. Окончательное решение, о том, когда малышу можно вернуться в сад после инфекционного заболевания, должен принимать врач педиатр.
Инфекционный мононуклеоз вызывается вирусом Эпштейна-Барра, который поражает клетки верхних дыхательных путей. Карантин позволяет защитить детей от заболевания, которое приобретает массовый характер. Однако для его назначения необходимы определенные условия. Родители как больных детей, так и малышей без симптоматики, имеют право на получение листа нетрудоспособности.
[youtube.player]Инфекционный мононуклеоз - это вирусная инфекция, для которой характерны поражение лимфатических узлов, печени и селезенки, ангина и повышение температуры.
Самая высокая заболеваемость мононуклеозом отмечается среди детей 3-9 лет, но чаще всего болезнь у них протекает в легких формах, которые наиболее сложны для диагностики и часто остаются нераспознанными.
Основная опасность этой инфекции в том, что после перенесенного заболевания у ребенка длительно сохраняются нарушения в иммунной системе, и он становится восприимчивым к самым разнообразным микроорганизмам - бактериям, вирусам, грибам, которые могут стать причиной многочисленных инфекционных осложнений.
Симптомы:
Первые признаки заболевания можно обнаружить через неделю-две после заражения. Иногда инкубационный период более длительный (может увеличиваться до 1-1,5 месяцев).
Заболевание начинается остро, с быстрым подъемом температуры до высоких цифр (38-39°С). У больного увеличиваются все лимфатические узлы, особенно заднешейные, затылочные и подчелюстные. Их увеличение заметно на глаз, при надавливании они безболезненны.
Практически всегда при инфекционном мононуклеозе поражается носоглотка и миндалины. У больных отмечается заложенность носа и затруднение носового дыхания, осиплость голоса. Дети часто храпят во сне. Небные миндалины (гланды) увеличены и воспалены, часто на них появляются налеты (сплошные или в виде отдельных островков), которые могут быть похожими на налеты при дифтерии. Их появление обычно сопровождается еще большим (до 39-39,5°С) повышением температуры и ухудшением самочувствия. Несмотря на воспалительные изменения, боли в горле у больных, как правило, нет (или она незначительна), выделения из носа тоже отсутствуют.
У всех больных обнаруживается увеличение печени и селезенки. Иногда появляется желтуха. Но тяжелых гепатитов при инфекционном мононуклеозе не бывает. Увеличение печени может сохраняться длительно, ее размеры обычно нормализуются только через 1-2 месяца от начала заболевания.
В разгар заболевания только у некоторых больных появляются высыпания на коже. Но сыпь возникает практически всегда в том случае, если больного лечили ампициллином - широко распространенным антибиотиком. Эта сыпь пятнистая, ярко-красная, очень похожая на аллергическую, держится 6-14 дней и проходит самостоятельно без какого-либо лечения. Ее появление не означает, что у больного аллергия на ампициллин и другие пенициллиновые антибиотики..
Течение инфекционного мононуклеоза обычно заканчивается за 2-4 недели, но иногда может затянуться до полутора месяцев.
Лечение.
Больных с легкими формами лечат на дому. Детей госпитализируют в инфекционный стационар только при тяжелых формах инфекции, выраженном увеличении печени и селезенки, появлении желтухи, а также в случае необходимости подтверждения диагноза и исключения других заболеваний, в некоторых случаях может понадобиться лечение за рубежом. Специалистами в этой сфере считаются врачи проводящие лечение в израиле.
Очень важен постельный режим в остром периоде заболевания (в среднем от 1 до 3 недель): есть вероятность травмирования увеличенной селезенки и даже ее разрывов. По этой же причине детям ограничивают физическую нагрузку в течение полугода после перенесенного заболевания.
Для снижения температуры при инфекционном мононуклеозе используют парацетамол или препараты на его основе. Аспирин категорически не рекомендуется, поскольку его применение, особенно при этом заболевании, может спровоцировать развитие синдрома Рея (тяжелого поражения печени и головного мозга).
Для облегчения носового дыхания назначают сосудосуживающие капли в нос, для профилактики бактериальной ангины и фарингита - полоскание зева и глотки растворами антисептиков (раствором фурациллина, настойками календулы, ромашки или шалфея). Для уменьшения интоксикации необходимо обильное теплое питье.
В некоторых случаях (тяжелое течение заболевания, значительное увеличение селезенки и лимфатических узлов) приходится назначать кортикостероидные гормоны (преднизолон), которые оказывают противовоспалительное действие.
Как бы тяжело ни протекало заболевание, оно заканчивается выздоровлением. Но нарушения в иммунной системе могут сохраняться достаточно продолжительное время (до 6 месяцев). В течение этого времени ребенок имеет повышенную восприимчивость к различным инфекциям, поэтому необходимо ограничивать его контакты с другими людьми.
Организм еще долго восстанавливается после болезни: ребенок быстро утомляется, капризничает, жалуется на плохой аппетит еще несколько месяцев после выздоровления. На это время нежелательно планировать дальние поездки, в том числе и "на оздоровление", при необходимости выполнения плановых прививок их переносят на более поздний срок.
Поскольку вирус малозаразен, то при появлении случая заболевания в организованном детском коллективе (в яслях, детском саду) никаких карантинных мероприятий не проводится - достаточно обычной влажной уборки.
Детей, которые были в контакте с заболевшим, наблюдают 20 дней. Это максимальный инкубационный период заболевания, и если дети не заболели в течение этого времени - значит, заражения не было.
Специфической профилактики инфекционного мононуклеоза (например, прививок) до настоящего времени нет.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.


Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
[youtube.player]Читайте также:


