Инфекция кори и беременность

Особенности инфекции
Корь вызывает вирус, заражение которым происходит от больного человека через мелкодисперсионные капли слюны и отделяемого слизистой носа. Бессимптомное носительство вируса не зарегистрировано. Он гибнет под действием ультрафиолета, не выдерживает высушивание, но на поверхности предметов при комнатной температуре может сохраняться 1-2 дня.
Болезнь протекает с яркими симптомами. Продолжительность инкубационного периода 7-14 дней. Больной становится заразен за 1-2 дня до его окончания. После этого начинается выделение возбудителя во внешнюю среду, которое продолжается в течение 4 суток после появления высыпаний на коже.
Несмотря на возможность сохранения вируса на поверхностях предметов, контактно-бытовой путь распространения не имеет эпидемиологического значения.
Заражение происходит при вдыхании воздуха вблизи чихающего и кашляющего человека.
Вирус проникает через эпителий дыхательной системы, разносится по кровяному руслу по организму. Он имеет тропность к эпителиальным клеткам, поэтому проявления болезни наблюдаются на коже, конъюнктиве, слизистой оболочке рта. Клетки, пораженные вирусом, некротизируются. Это открывает ворота для присоединения бактериальной инфекции. Иногда отмечается поражение головного мозга с развитием коревого энцефалита.
Как проявляется у беременных
Наибольшую опасность вирус кори представляет для маленьких детей и непривитых взрослых. Часто она приводит к смертельному исходу. Признаки кори при беременности резко выражены и протекают стадийно. Появляется общее недомогание, головная боль, может снижаться аппетит. Позже повышается температура до 40°. Признаки интоксикации включают озноб, утомляемость, бессонницу.
Проявляются катаральные симптомы:
- сухой кашель;
- слизисто-гнойное отделяемое из носа;
- конъюнктивит.
Могут значительно увеличиваться подчелюстные и шейные лимфоузлы. Раздражение и слезотечение вызывает яркий свет.
Через 3-5 дней после появления признаков интоксикации наблюдаются первые высыпания. Они заметны за ушами, на спинке носа, постепенно покрывают все лицо, переходят на остальные части тела. У детей элементы сыпи могут быть бледными и неярко выраженными. На коже взрослых появляется большое количество ярких пятен, имеющих тенденцию к слиянию и образованию больших гиперемированных очагов, часто сопровождается геморрагиями.
У беременной отмечается ухудшение состояние в период высыпаний, может даже отмечаться помутнение сознания, галлюцинации. Но через 3-4 дня начинается улучшение, сыпь светлеет и переходит в пигментацию. Изменения на коже происходят в обратном порядке: сначала сыпь бледнеет на лице, даже если на теле еще появляются свежие пятна. Позже высыпания пигментируются на руках и туловище.
У больных в первые несколько суток на внутренней стороне щек напротив коренных зубов наблюдаются характерные пятна Коплика-Филатова-Бельского. Они напоминают внешним видом манную кашу.
Выздоровление после кори занимает 7-10 дней, но у беременных женщин этот период может затянуться. На месте пигментации возникает шелушение кожи. Иммунитет после перенесенной кори при беременности значительно снижается, что может привести к присоединению бактериальной инфекции.
Чем опасна корь для женщины и плода
Наиболее велика опасность инфекции на ранних сроках вынашивания. В этот период еще не сформирована плацента, зародыш получает питание напрямую из материнской крови. В первом триместре поражение вирусом эмбриональных тканей приводит к гибели плодного яйца. Может возникнуть неразвивающаяся беременность или произойдет самопроизвольный выкидыш. Пытаться сохранить такой эмбрион необоснованно, у плода в дальнейшем будут тяжелые пороки развития, несовместимые с жизнью.
Во втором триместре плод защищен плацентой, поэтому вирус задерживается в ее сосудах. Последствия могут проявиться в виде нарушения функции плаценты и развития следующих состояний:
- фетоплацентраная недостаточность;
- задержка внутриутробного развития плода;
- угроза прерывания беременности;
- антенатальная гибель плода.
Если вирус проникает через плаценту, он поражает быстро растущие органы. Чаще всего это нервная система. У ребенка поражается головной мозг, формируется гидроцефалия, кисты.
В третьем триместре незадолго до родов заражение коревой инфекцией приводит к врожденной кори. В связи со вспышкой заболеваемости в последнее время во всем мире отмечаются эпизоды и врожденной кори. Она тяжело переносится ребенком, протекает нетипично. Высыпания появляются через несколько дней после рождения ребенка. Реакция на вирус может быть минимальной, иногда температура остается в пределах нормы или поднимается незначительно.
Последствия перенесенной инфекции сказываются на состоянии головного мозга. Но у новорожденных он обладает высокой пластичностью и способен восстановиться.
Опасность для новорожденного представляет проникновение вируса в печень и развитие гепатита. Это снижает возможности адаптации в послеродовом периоде. Также врожденная корь может привести к:
Беременные хуже переносят лихорадочное состояние, при инфицировании коревым вирусом им необходима госпитализация. У ВИЧ-инфицированных корь при беременности может закончиться летально.
Методы лечения и профилактики
Анализы при подозрении на корь назначаются для общей оценки состояния беременной. Иногда проводится ПЦР-диагностика соскобов со слизистой оболочки. Анализ позволяет обнаружить ДНК вируса.
Специфических препаратов, действующих на вирус кори, не разработано. Лечение направлено на уменьшение неприятных симптомов, снижения риска последствий патологии. Используются следующие группы препаратов:
- нестероидные противовоспалительные – для снижения температуры и признаков воспаления, разрешены Парацетамол и Ибупрофен;
- муколитики необходимы для улучшения отхаркивания;
- капли с антибиотиками нужны для профилактики инфицирования глаз при возникновении признаков конъюнктивита;
- витамин А – для облегчения симптомов, снижения риска осложнений.
Системные антибиотики при кори не используются. Они необходимы только при присоединении бактериальных осложнений. С зудом помогает бороться обработка кожи раствором танина. Некоторые беременные полоскают полость рта раствором ромашки или хлоргексидином для уменьшения признаков воспаления. В тяжелых случаях для поддержания функций организма используют глюкокортикоиды.
Чтобы не заболеть корью, нужно прививаться. Вакцинация входит в национальный календарь большинства стран мира. Прививка надежно защитит от инфекции, хотя иногда происходит инфицирование привитых. Но болезнь в этом случае протекает в легкой форме. Если женщина не вакцинировалась в детстве, это можно сделать при планировании беременности.
Женщинам во время вынашивания ребенка нужно избегать посещения мест скопления людей, чтобы защититься от инфекций, передаваемых воздушно-капельным путем. Любое вирусное заболевание на ранних сроках представляет опасность для плода, а детские инфекции у взрослых протекают значительно тяжелее.
Период беременности является важным этапом в жизни каждой женщины. В таком положении будущая мама старается защитить себя и своего внутриутробного малыша от различных заболеваний и инфекций. Но иногда ей приходиться сталкиваться с неприятными и опасными заболеваниями. Одним из таких недугов может быть корь при беременности, представляющая угрозу не только здоровью женщины, но и ее будущему малышу.

Этиология кори и механизм инфицирования человека
Беременная женщина может заразиться корью только в том случае, если она пообщается с уже инфицированным человеком. Передается такой вирус от больного субъекта воздушно-капельным путем.
Сам вирус не устойчив к окружающей внешней среде. Поэтому риск заражения повышается тогда, когда больной и беременная женщина находятся вместе в одном небольшом помещении, которое совсем не проветривается. Зараженный человек первое время может и не представлять, что является угрозой для окружающих, так как инкубационный период заболевания никаким образом себя не проявляет. Только спустя неделю начинают появляться первые признаками, указывающие на наличие в организме вируса кори.

Обычно инкубационный период длится от десяти и до четырнадцати дней. Потом резко повышается температура тела, появляется кашель и насморк, глаза становятся чувствительными к дневному свету. Такая симптоматика очень схожа с обычными простудными заболеваниями или респираторными инфекциями. Спустя день внутренняя сторона щек может покрыться белыми пятнами, которые постепенно могут распространиться в области горла, на лице, шеи. Поэтому важно сделать осмотр полости рта.
Часто сыпь встречается за ушными раковинами, по всему телу. Спустя некоторое время она преобразуется в пигментацию и в этот момент общее состояние может немного улучшаться. По истечении еще трех дней пятна тускнеют и полностью исчезают. Но это не говорит о том, что произошло выздоровление.
Отличительной чертой кори является то, что высыпания на поверхности тела постепенно сливаются в сплошные очаги. А светлые высыпания в ротовой полости напоминают собой солевые крупинки.
Если женщина до беременности была иммунизирована, но при этом вторично заболела корью, то основные симптомы протекают в менее выраженной форме и клиническая картина выглядит иначе. В этом случае чтобы правильно поставить диагноз и подтвердить наличие кори обязательно назначается анализ крови для выявления антител.
Клиническое проявление болезни
Особенностью такого заболевания при беременности является то, что в первые дни инфицирования со стороны организма не наблюдается никаких особенных признаков, указывающих на присутствие кори. Однако потом, по истечении одной или двух недель болезнь начинает себя проявлять.
Во время кори у беременной женщины могут появиться следующие симптомы:
- поднимается высокая температура;
- регулярно беспокоит головная боль;
- может мучить изнуряющий кашель;
- возникает заложенность носа либо из него выделяется слизь с примесями гноя;
- развивается воспалительный процесс в области глаз и рта;
- на теле и на лице можно заметить высыпания;
- в полости рта образовались мелкие пятна белого цвета.
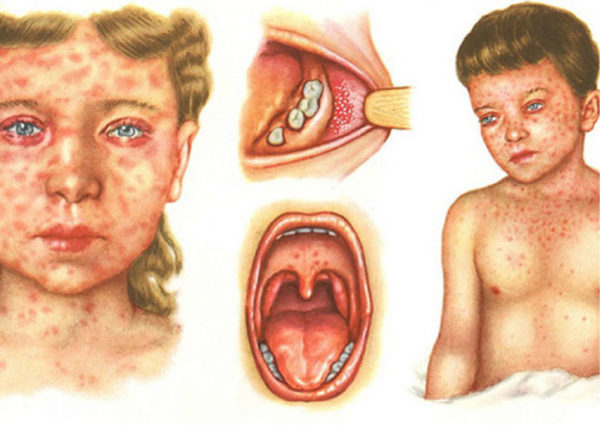
Стоит отметить, что кожная сыпь всегда сначала появляется в верхней части тела, и постепенно распространяется на нижние конечности. Затем пораженные участки начинают шелушиться и со временем исчезать. При этом у женщины может наблюдаться отсутствие аппетита и слишком быстрая утомляемость. Кишечник дает сбои, стул становится жидким и частым. В такой период будущая мама плохо переносит яркий свет, у нее садится голос и может развиться конъюнктивит.
Помимо всех описанных признаков во время кори беременная женщина сталкивается с нарушениями сна, ее может беспокоить бессонница. Иногда в области живота ощущаются болезненные спазмы.
Внимание! Чтобы в дальнейшем не столкнуться с возможными осложнениями и последствиями, следует внимательнее относиться к проявлению заболевания и при первых его симптомах сразу же обращаться к врачу.
Опасности для будущего малыша
Корь во время беременности – это серьезные последствия для будущего малыша, после которой может быть выкидыш или внутриутробная гибель плода. При осложнениях присутствие такого заболевания в организме беременной женщины приводит к развитию пороков важных внутренних систем ребенка: деформируются легкие, происходит сбой функционирования сердечной мышцы. При этом даже предварительно сделанное ультразвуковое обследование и проведенные лабораторные исследования в первые триместры не смогут выявить повреждения плода.
Активация кори на ранних сроках вынашивания повышает вероятность развития слабоумия и олигофрении. Страдает дыхательная система, что может приводить к сильному воспалению и летальному исходу плода.
На поздних сроках заболевание может спровоцировать ранние роды, и малыш заражается от своей матери через родовые пути. В итоге на его кожном покрове и на слизистых оболочках появляются характерные высыпания. Так как иммунитет ребенка еще ослаблен, на этом фоне может развиваться энцефалит и пневмония.
Не представляет лишь для будущего малыша угрозы корь, перенесенная перед самими родами, так как его жизненно-важные системы и главные органы уже окончательно сформированы.
Нужно ли делать аборт при кори?
В некоторых случаях корь у беременной женщины заканчивается самопроизвольным абортом, развитием пороков у малыша или преждевременными родами.

Обычно это зависит от других, вспомогательных факторов:
- характера высыпаний;
- формы кори;
- продолжительности и течения болезни;
- тяжести симптоматики.
Именно от этого и будет зависеть то, насколько велика угроза плоду или будущей маме, и нужно ли делать аборт. Медицинское прерывание беременности проводится редко. Если это вирусное заболевание было перенесено на последних сроках и практически перед самими родами, то малыш рождается с приобретенной коревой инфекцией, которая успешно поддается лечению.
Что касается ранних сроков беременности, то в этом случае врач может рекомендовать аборт, так как женщина рискует столкнуться со следующими последствиями:
- рождение мертвого ребенка;
- выкидыш;
- преждевременные роды;
- замершая беременность.
Этапы лечения
Верное и комплексное лечение кори во время беременности может назначить только специалист. Первоначальной задачей такой терапии становится ослабление симптомов. Все лечение осуществляется только под наблюдением врача и с учетом всех его рекомендаций.
Обычно при таком заболевании терапия состоит из следующих этапов:
- назначается строгий постельный режим и стационарное лечение;
- рекомендуется обильное питье, не менее 2,5 литров воды без газов в день;
- на протяжении первой недели делаются внутримышечные инъекции иммуноглобулина;
- назначаются ингаляции и полоскания полости рта;
- высокая температура сбивается жаропонижающими, но в строго рассчитанной специалистом дозировке;
- обязательно прописывается прием минеральных комплексов, содержащих такие витаминные элементы, как C и A;
- для устранения аллергической реакции организма назначаются антигистаминные средства на растительной основе;
- рекомендуется соблюдение специальной диеты, благодаря которой желудочный и кишечный тракты не испытывают дополнительной нагрузки;
- ежедневно проводится влажная уборка и соблюдается регулярное проветривание в той комнате, где большую часть времени проводит инфицированная беременная женщина;
- при развитии бактериальной пневмонии, к общему лечению подключается прием противомикробных препаратов.
Отдельное внимание уделяется питанию. В рацион следует включать как можно больше фруктов и овощей, нежирные бульоны на основе круп и небольшое количество постного мяса. Все продукты лучше запекать, тушить, готовить на пару. В меню можно включать тефтели и паровые котлеты, рыбное и мясное суфле, творог с добавлением ягод, кефир, каши и натуральные йогурты.
Чтобы дополнительно не раздражать пораженную слизистую оболочку полости рта – отказаться от острых, кислых и слишком соленых блюд. Консервы, копчености и жирные продукты также находятся под запретом. Вся употребляемая пища должна быть не горячей, а теплой.
Если заражение корью было выявлено сразу, тогда неплохой результат может дать иммунизация пассивного характера. В этом случае сывороточный глобулин в совсем небольшой дозе вводится в организм беременной женщины. Но делается это только в течение первых пяти дней с момента самого заражения.
Вакцинация и профилактика кори
Предотвратить заболевание корью можно, если изначально сдать анализ крови на определение присутствующих в организме антител. Чтобы обезопасить свой организм и укрепить иммунную систему, нужно принимать специальные витаминные комплексы.
Также существует еще и вакцинация от кори, но она рекомендована только в период планирования беременности. Делать прививку уже во время беременности совсем не рекомендуется, так как она может оказывать негативное влияние на плод.
Если женщина планирует беременность и при этом столкнулась с корью, то заниматься зачатием ребенка нужно после лечения (не менее, чем через месяц).
Если же во время беременности все-таки произошло заражение и появились уже первые признаки, указывающие на наличие этого вируса, то нужно незамедлительно обратиться к врачу. Выжидание в такой ситуации или самолечение может привести к самым серьезным последствиям и осложнениям. Специалист сможет подобрать комплексное лечение и принять все меры, чтобы успешно справиться с таким заболеванием.
Корь – острая вирусная болезнь, которую вызывает парамиксовирус. Она входит в число особо опасных инфекций из-за высокой (почти абсолютной) заразности и может привести к гибели пациента. В 2017 году по данным ВОЗ от кори умерло 110 тыс. человек. При беременности болезнь протекает тяжело и дает серьезные осложнения для матери и ребенка. Она вызывает выкидыш, ранние роды и аномалии развития плода. Специфическая терапия кори не разработана, поэтому будущей матери стоит принять профилактические меры до беременности.
Распространенность кори у беременных
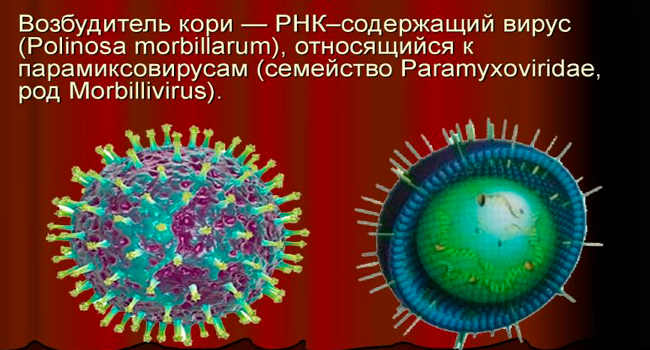
За границей (Америка, Европа) риск заболеть сведен к нулю, у 90% населения США сформирован иммунитет к вирусу. В России распространенность кори у женщин, которые вынашивают ребенка, тоже низкая. До момента, когда прививка стала обязательной и вошла в национальный календарь, показатель не превышал 0,6 эпизодов на 10000.
Сегодня, благодаря массовой вакцинации, случаи кори при беременности единичные. По этой причине точной статистики последствий болезни нет.
Опасность для женщины и ребенка
На ранних сроках беременности риск тяжелых последствий кори для плода выше, потому что в этот период закладываются жизненно важные органы и системы. Если ребенок не погибнет в утробе, он может появиться на свет с синдромом врожденной краснухи. Патологию выявляют уже в первые дни жизни малыша.
При таком состоянии ребенок заразен и имеет пороки развития:
- органов слуха и зрения;
- сердца, сосудов;
- нервной системы.
Для женщины болезнь опасна тем, что снижает общий иммунитет и на любом сроке беременности вызывает следующие осложнения:
- Миокардит – воспаление сердечной мышцы.
- Средний отит – инфекция, которая затрагивает ушную раковину.
- Пневмония, если вирус проникает в легкие. У взрослых она часто осложняется вторичной бактериальной инфекцией.
- Круп – отек гортани, из-за которого она опасно сужается.
- Лимфаденит – воспаление лимфатических узлов.
- Энцефалит – инфицирование головного мозга. Он чаще других осложнений приводит к гибели больной.
Особенно высока опасность кори при беременности для ребенка в первые 12 недель. Если мать заболеет в этот период, у плода нарушится формирование органов слуха и зрения, нервной системы. Он может родиться с глухотой, пороками сердца. Некоторые осложнения, особенно повреждение головного мозга, на УЗИ или при лабораторных исследованиях не видны, но если рисков для жизни малыша много, врач посоветует прервать беременность.
Корь в 1 триместре реже вызывает выкидыш, замершую беременность.
В период 12–20 недель беременности риск осложнений для ребенка средний. С низкой вероятностью он может появиться на свет с синдромом врожденной краснухи. Прогноз будет зависеть от тяжести течения болезни и количества осложнений.
Такой ребенок заразен больше года после рождения.
Осложнения для плода редко случаются после 20 недели. На позднем сроке беременности вирусная инфекция вызывает преждевременные роды, малыш появляется на свет недоношенным, но угроза жизни низкая. Исключение составляет синдром врожденной кори с тяжелыми последствиями:
Менее опасны для новорожденного другие осложнения этого заболевания:
- бронхит;
- отит;
- менингит (воспаление оболочек мозга, а не его вещества – главное отличие от энцефалита);
- пиодермия (гнойнички на коже);
- воспаление кишечника.
При врожденной кори малыш появляется на свет с сыпью на коже.
Состояние требует лечения, при тяжелом течении, осложненном пневмонией, смерть наступает у 30% недоношенных детей. Если женщина заболевает в последнюю неделю беременности, ребенок заражается внутриутробно. Симптомы кори у него появляются через 10 дней после рождения. Если заболевание появилось спустя 2 недели, заражение произошло уже вне организма матери.
Пути заражения
Вирус кори выделяется в воздух вместе со слюной больного человека при кашле или чихании.
Существуют 2 пути инфицирования:
- Воздушно-капельный – самый распространенный вариант. Женщина вдыхает зараженный воздух, ей не обязательно находиться рядом с больным: возбудитель кори живет во внешней среде 2–2,5 часа. Можно получить инфекцию, если зайти в помещение, где недавно был переносчик вируса, или его может принести по системе вентиляции. Часто заражение происходит в общественном транспорте, торговых центрах.
- Контактный. Вирус оседает на поверхностях: предметах быта и гигиены, игрушках. Человек прикасается к ним, после дотрагивается до носа или губ и возбудитель болезни попадает внутрь.
Когда вирус попадает на слизистые дыхательных путей, он начинает размножаться в носоглотке и легких. Потом с током крови инфекция проникает в лимфоузлы. С этого момента у человека возникают характерные симптомы кори.
Важно: больной будет заразным 2 дня до появления сыпи и еще 4 суток после.
Болеют ли привитые
Опасна ли корь для беременной женщины, которой когда-то вводили вакцину от этой инфекции, зависит от наличия антител в ее крови. Саму прививку врачи называют очень эффективной и отмечают, что она действует много лет. Гарантию не дает индивидуальная реакция организма: у маленького процента людей количество антител к кори со временем снижается, а у некоторых совсем не вырабатывается.
Если иммунитет после прививки не сформировался, беременная может заболеть.
Если женщина не помнит, делала ли прививку, или недавно контактировала с больным человеком и боится, что может заболеть, ей стоит сдать кровь на иммуноглобулины. Это анализ на корь при беременности, в котором есть 2 важных маркера антител к вирусу:
Во время вынашивания ребенка прививку от кори не делают. Основа вакцины – частицы ослабленного вируса, поэтому врачи не исключают негативного влияния состава на плод. Прививку назначают за 4 недели (в идеале – за 3 месяца) до предполагаемой беременности или делают уже после родов. Если женщина, которая вынашивает ребенка, заразилась, ей могут назначить человеческий гаммаглобулин против кори.
Важно: инъекция эффективна только 72 часа после контакта с больным человеком.
Симптомы
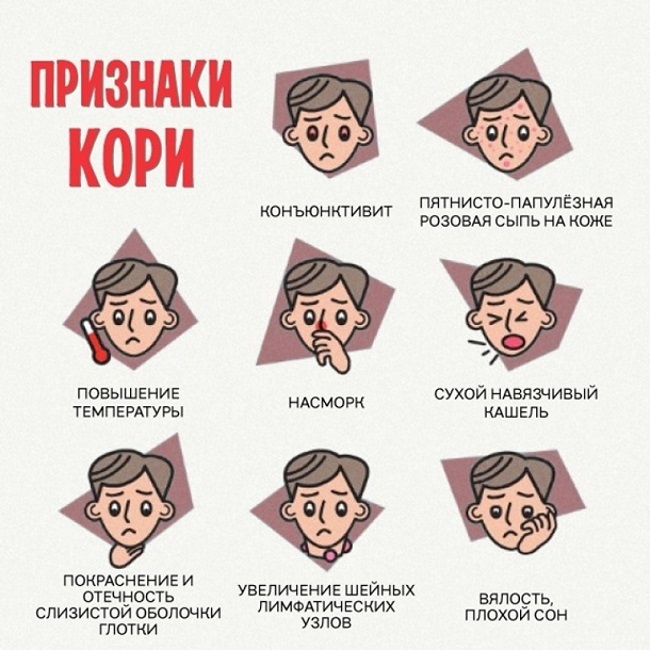
Корь во время беременности протекает так же, как и у остальных людей. Отличия только в последствиях для организма матери и плода. Основные симптомы инфекции появляются через 7–14 суток после заражения (редко – 17–23 дня), начинается все остро, с лихорадки. Степень тяжести клинической картины зависит от общего состояния иммунитета: в 50% случаев течение легкое.
Если женщина проходит лечение, главные симптомы болезни начинают исчезать на 5–7 сутки.
Сначала у женщины резко поднимается температура до 39–40 градусов, возникает чувство слабости, разбитости. Общее состояние с каждым днем ухудшается, появляются другие симптомы кори:
- Сильный кашель, першение в горле, заложенность носа, насморк, покраснение глаз. Редко развивается конъюнктивит: отекают веки, утром их трудно разлепить из-за гноя.
- Активное слезотечение, резь в глазах от яркого света.
- Боли в суставах и отек лимфатических узлов (чаще поражаются шейные и за ушами). Эти признаки инфекции сохраняются 1–2 недели.
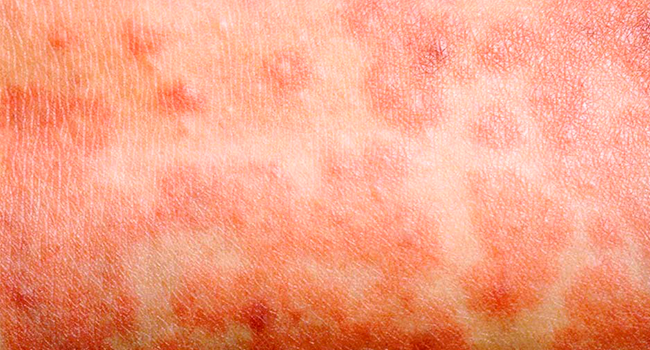
Особенности коревых высыпаний:
- По мере развития болезни они сливаются в крупные розовые участки. Это главное отличие кори от краснухи, которая имеет похожие симптомы.
- На 4–6 сутки высыпания темнеют, шелушатся и исчезают. На их месте остается пигментация светло-розового цвета, которая проходит очень медленно. Срок зависит от особенностей кожи – 1–1,5 недели.
Действия при обнаружении симптомов
При появлении признаков нужно вызвать врача на дом, не посещать больницу самостоятельно. Если у женщины корь, она может заразить других беременных. Если есть антитела к вирусу, риск негативных последствий для ребенка минимален. Беременной назначат домашнюю терапию, дадут рекомендации по образу жизни в период лечения.
Если не сделана прививка до беременности, есть 2 варианта:
- Когда врач видит опасность для жизни ребенка или риск тяжелых аномалий его развития, в 1 триместре делают аборт.
- Если женщина не согласна на прерывание беременности, ей вводят иммуноглобулин, чтобы снизить вероятность осложнений. Минус этой процедуры – она не исключает заражение ребенка внутриутробно.
Лечение
Главные условия домашней терапии кори – полный покой, никаких контактов с другими людьми. Болезнь проходит в среднем за 10 дней. Специфических противовирусных для возбудителя этой инфекции нет, поэтому акцент делают на устранении ее симптомов:
- Пейте больше воды, морсов без сахара, компотов, делайте отвар шиповника, чтобы быстрее вывести токсины из организма. При сильном кашле подогревайте все напитки.
- Уберите из рациона тяжелую пищу: оставьте только свежие овощи, фрукты, разваренный рис. Если есть аппетит, готовьте легкий куриный бульон на грудке без кожи.
- Делайте отвар ромашки (1 ч. л. цветов на стакан кипятка), полощите им горло при кашле, протирайте высыпания, чтобы снять зуд.
- Если есть признаки конъюнктивита, прикладывайте к закрытым глазам прохладные заваренные чайные пакетики.
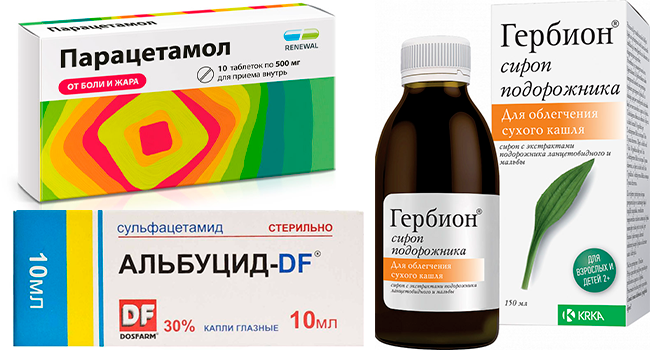
При беременности врачи стараются не применять серьезные лекарства, чтобы не навредить плоду, поэтому в самых крайних случаях назначают:
- Парацетамол, чтобы сбить жар.
- Гербион при сильном кашле – работает как отхаркивающее средство.
- Альбуцид (глазные капли), чтобы убрать симптомы конъюнктивита.
Профилактика
Единственный надежный способ уберечь себя и ребенка – сделать прививку от кори. В России по национальному календарю ее назначают детям в 12 месяцев, услуга бесплатная. Процедуру повторяют в 6 лет – иммунитет не всегда формируется после первой дозы.
Взрослые могут сделать прививку бесплатно до 35 лет в следующих случаях:
- не проходили плановую вакцинацию в детстве;
- нет сведений о прививке;
- делали процедуру только 1 раз вместо двух.
После 35 лет женщина, которая планирует беременность, может сделать прививку только платно. Исключение – повышенная группа риска: врачи, педагоги, социальные и коммунальные работники.
Другие меры профилактики:
- Не путешествуйте в страны, где часто встречается эпидемия кори.
- Избегайте контакта с людьми, у которых появилась сыпь, если вы не знаете ее причину.
- Не посещайте общественные места, если в вашем регионе объявлена вспышка кори.
- Перед зачатием пройдите анализ на иммунитет к парамиксовирусу.
- Если вы переболели корью, планируйте беременность не раньше, чем через 1,5 месяца после выздоровления.
Видео
Читайте также:


