Источники инфекций пути передачи патогенез
Знать о том, каким образом происходит распространение инфекционных заболеваний, будет полезно не только в целях самообразования, но и для того, чтобы в случае риска заражения обезопасить себя и своих родных и близких от болезни.
Передача инфекции: этапы и источники
Механизм передачи инфекции - это способ, которым возбудитель заболевания попадает от зараженного источника к восприимчивому организму. Этот процесс, разумеется, не происходит одномоментно. Сначала возбудитель должен каким-то образом выделиться из инфицированного источника, потом некоторый период времени он пребывает в окружающей среде или в животном-посреднике и только после этого определенным способом попадает в восприимчивый организм.
Все начинается с источника. В эпидемиологии принято считать, что источниками инфекции могут быть только те объекты, в которых возможно естественное обитание, размножение, а потом и выделение возбудителей заболевания посредством физиологических процессов. Зараженные люди или животные - вот источники инфекции. Механизм передачи инфекции определяется тем, каким путем передается заболевание далее.

Пути и механизмы инфицирования
Путями передачи инфекции называются объекты неживой природы, которые естественной средой обитания данных микробов не являются, зато активно участвуют в их передаче. В основном это воздух и вода, предметы быта, продукты питания и почва - иногда именно их ошибочно считают источниками заражения. В общем случае, в зависимости от того, где изначально сосредоточен возбудитель и посредством чего происходит его выброс, выделяются основные механизмы передачи инфекции: аэрозольный, контактный, алиментарный, трансмиссионный.
Факторы развития инфекции
Взаимодействие между микробами и человеческим организмом всегда происходит не изолированно, а в совокупности определенных факторов. Имеют значение не только механизмы и пути передачи инфекции, но и состояние на момент заражения иммунной системы, доза возбудителя, параметры внешней среды и то, каким образом болезнетворный микроб проник в организм.
Каждый вид болезнетворных микроорганизмов выбирает наиболее благоприятное для себя место в организме хозяина – такое, которое обеспечит ему возможность успешной жизнедеятельности, а также последующего выхода в окружающую среду и распространения. Что касается проникновения инфекции, то любопытно, что эволюционно за каждым возбудителем закрепились собственные, зачастую единственные, "входные двери". Это могут быть слизистые оболочки как дыхательной, так и пищеварительной системы, поврежденный кожный покров и мочеполовая система. Заболевание не разовьется, если его возбудитель попадет в организм человека не через свои, а через "чужие", несвойственные ему ворота.
Интересно также, что, для того чтобы возникло заболевание, требуется определенное количество его возбудителей. Инфицирующая доза для каждого возбудителя своя.
Аэрозольный механизм
Это самый распространенный механизм передачи инфекции. Иногда его еще называют респираторным, аспирационным или аэрогенным, но чаще всего этот способ именуется воздушно-капельным. Это название хорошо характеризует то, каким образом передаются возбудители инфекций в этом случае. Изначально вирусы или бактерии сосредотачиваются в слизистых оболочках дыхательного тракта, а при чихании, кашле или разговоре вместе с капельками слюны и слизи выделяются в окружающий воздух. После пребывания в нем в виде аэрозоля некоторое время возбудители вместе с потоком вдыхаемого воздуха попадают в восприимчивый организм. Причем если капли относительно большого размера быстро оседают, то мелкодисперсные аэрозоли способны длительное время сохранять активность и перемещаться на значительные расстояния. Надо уточнить, что возбудители болезней могут находиться не только в каплях, но и в частицах пыли. Это касается тех возбудителей, которые устойчивы к высушиванию.

Алиментарный (пищевой) механизм
В данном случае в зараженном организме инфекция локализована в кишечнике и выделяется в окружающую среду с продуктами жизнедеятельности. Заражение же осуществляется уже через рот, как правило, с инфицированными продуктами питания и водой. Инфекция в них может попасть с грязных рук, через употребление мяса и молока зараженных животных, посредством насекомых. Этот путь известен больше как фекально-оральный механизм передачи возбудителя инфекции - тоже достаточно "говорящее" название.

Контактный путь
Еще один достаточно распространенный механизм передачи инфекции. Возбудители заболевания при этом могут находиться на коже, слизистых, ранах. Интересно, что эти возбудители отличаются повышенной чувствительностью к условиям окружающей среды, поэтому для инфицирования ими необходим прямой контакт непосредственно с зараженными тканями. Впрочем, заражение может случиться также посредством различных предметов. Это могут быть бактериальные, вирусные, грибковые инфекции, а также паразитарные заболевания.

Частные варианты контактного механизма
Часто эти пути заражения вообще выделяют в отдельные группы. Но, строго говоря, они являются лишь частными случаями уже описанного контактного механизма. Речь идет о половом, гемоконтактном и вертикальном путях инфицирования. Половой путь подразумевает заражение при контакте слизистых оболочек органов мочеполовой системы. Гемоконтактный путь - это инфицирование через зараженную кровь источника, при попадании ее непосредственно в кровоток здорового человека. Это может произойти во время переливания крови, например, или при медицинских манипуляциях, связанных с повреждением кожного покрова или слизистых оболочек нестерильными инструментами. Вертикальный путь называется так потому, что этот механизм передачи инфекции обеспечивает переход возбудителя болезни от одного поколения к другому, когда заболевание передается либо через плаценту во время беременности, либо во время родоразрешения.
Трансмиссивный механизм заражения
При этом механизме возбудитель находится в крови источника, а реализуется он посредством насекомых, а именно кровососущих: комаров и москитов, вшей, клещей, блох. В данном случае насекомые служат живыми факторами передачи. Причем в организме некоторых из них происходит просто накопление возбудителей, в иных же - осуществляется цикл их развития и размножения. Логично, что степень заражаемости прямо пропорциональна размеру популяции насекомых. Заражение обычно происходит непосредственно в процессе укуса, но велика вероятность проникновения возбудителей в поврежденную кожу, если раздавить насекомое.
Надо сказать, что изложенная классификация механизмов передачи возбудителей инфекций в какой-то степени является условной. Так, некоторые источники не выделяют трансмиссивный механизм в отдельную группу, а считают его вариантом гемоконтактного - кровяного пути. Передачу инфекции посредством шприцев и прочих нестерильных медицинских инструментов порой тоже вполне логично относят к трансмиссивному механизму, как и внутриутробный путь.
Примеры инфекционных заболеваний в зависимости от механизмов их передачи
Количество микроорганизмов на Земле исчисляется миллионами. Бактерии, вирусы, грибы - многие из них безвредны, другие же вызывают достаточно опасные заболевания. Источники, механизмы и пути передачи инфекции в случаях разных заболеваний различные. Все их перечислить вряд ли удастся, но наиболее распространенные стоит знать, как и возможные способы заражения их возбудителями.
Итак, воздушно-капельным способом передаются: грипп, скарлатина и ветряная оспа, краснуха и корь, а также менингит, ангина, туберкулез и другие. Что касается фекально-орального, то это, как правило, механизм передачи кишечных инфекций: холеры, дизентерии, гепатита А и т. д. Таким же способом происходит заражение полиомиелитом. Болезни, передающиеся контактным путем, - это различные кожные инфекции, столбняк, венерические заболевания, сибирская язва. Наконец, трансмиссивным путем - через укусы насекомых-кровососов - передаются малярия, тиф, чума, энцефалит. Разумеется, не все так просто, и многие инфекционные заболевания передаются посредством не одного, а нескольких механизмов.

Профилактика
Соблюдение простейших правил личной гигиены - одно из самых простых и надежных средств для защиты от инфекционных заболеваний, особенно передающихся алиментарным путем. Нельзя также пренебрегать тщательным мытьем и достаточной термической обработкой продуктов питания. Злейшие враги распространения заболеваний, передающихся через воздух - это проветривание помещений, изоляция заболевших, использование медицинских масок при необходимости контакта с ними. Чтобы не допустить инфицирования через кровь, нужно, насколько это возможно, обдуманно выбирать медицинские учреждения, тату-салоны и салоны красоты. О профилактике инфицирования половым путем сказано уже много. Ну, и напоследок нельзя не упомянуть о всяческом укреплении иммунитета. Болезнь проще не допустить, чем потом ее лечить.
Брюшной тиф - острая инфекционная болезнь, обусловленная сальмонеллой (Salmonella typhi), характеризуется лихорадкой, симптомами общей интоксикации, бактериемией, увеличением печени и селезенки, энтеритом и своеобразными морфологическими изменениями лимфатического аппарата кишечника.
Этиология:Salmonella typhi - Гр-. Антигенная структура: соматический О-АГ и жгутиковый Н-АГ.
Эпидемиология: кишечный антропоноз, единственный источник и резервуар инфекции - человек. Особая эпидопасность: хронические бактерионосители, лица с легкими и атипичными формами болезни. Механизм передачи: фекально-оральный (при употреблении инфицированной воды или пищи), редко контактно-бытовой.
Патогенез: фазовая теория патогенеза: внедрение возбудителя в организм, развитие лимфаденита, бактериемия, интоксикация, паренхиматозная диффузия, выделение возбудителя из организма, формирование иммунитета и восстановление гомеостаза.
Внедрение возбудителя в организм в инфицирующей дозе происходит в тонкой кишке, затем сальмонеллы проникают в солитарные фолликулы и пейеровы бляшки, вызывая лимфангит и в мезентериальные лимфатические узлы. Там МБ размножаются, и, прорвав лимфатический барьер, через грудной проток попадают в кровь. Возникает бактериемия, совпадающая с первыми клиническими признаками. В результате гибели МБ высвобождается эндотоксин, циркулирующий в крови и оказывающий выраженное нейротропное действие с токсическим поражением нервных центров и развитием в них процессов торможения (клинически тяжелая инфекционно-токсическая энцефалопатия - тифозное состояние), а также возбуждающий симпатические нервные окончания чревного нерва (в месте выделения) и вегетативные ганглии, что приводит к трофическим и сосудистым нарушениям в слизистой оболочке и лимфатических образованиях тонкой кишки, где возникают кишечные язвы, появляются метеоризм, иногда понос.
Эндотоксин также поражает костный мозг (лейкопения), миокард (дистрофия, токсический миокардит), может вызывать инфекционно-токсический шок.
Циклическое течение брюшного тифа проявляется пятью периодами патогенетических изменений в тонкой кишке, иногда поражается и толстая кишка:
1) первый период (1-я неделя болезни) - значительное набухание групповых лимфатических фолликулов
2) второй период (2-я неделя) - некроз групповых лимфатических фолликулов
3) третий период - отторжение некротических масс и формирование язв
4) четвертый период (3-4-я недели) - период чистых язв
5) пятый период (5-6-я недели) - заживление язв.
1) ранняя постановка диагноза возможна на основании эпидемиологических предпосылок, наличия лихорадки и интоксикации без выраженных органных поражений; совокупности таких явлений как головная боль, недомогание, слабость, повышенная утомляемость, нарушение сна, лихорадка, бледность кожи, диффузный бронхит, относительная брадикардия, изменения языка, вздутие живота, положительный симптом Падалки, урчание и болезненность в правой подвздошной области. Если присоединяются увеличение печени, селезенки, розеолы клиническая диагностика облегчается.
2) изменения ОАК: кратковременный, в первые 2-3 дня, умеренный лейкоцитоз, который сменяется лейкопенией со сдвигом лейкоцитарной формулы влево, ан- или гипоэозинофилией, относительным лимфоцитозом. СОЭ умеренно увеличена.
3) лабораторные методы: бактериологическое исследование крови (посев на желчный бульон или среду Рапопорт, при их отсутствии – на стерильную дистиллированную воду - метод Клодницкого или стерильную водопроводную воду - метод Самсонова); бактериологические исследования испражнения и мочи, посев материала из розеол, костного мозга; серологические методы - результаты, полученные с помощью реакций Видаля и РНГА, носят ретроспективный характер, обязательным является постановка этих реакций в динамике (диагностический титр 1:200 и выше). РНГА с цистеином используется для разграничения хронического и транзиторного бактерионосительства.
На стадии ранней диагностики возможно применение высокочувствительных и специфичных иммунологических методов выявления антител и антигенов брюшнотифозных микробов (ИФА, РИА, реакция коагллютинации и др.)
Брюшной тиф необходимо дифференцировать от острых респираторных заболеваний, пневмоний, малярии, лептоспироза, Ку-лихорадки, бруцеллеза и других заболеваний, протекающих с повышенной температурой тела.
а) острые респираторные заболевания и пневмонии, как и брюшной тиф, протекают с лихорадкой, симптомами общей интоксикации, кашлем. При брюшном тифе отсутствуют признаки поражения верхних дыхательных путей (ринит, фарингит, ларингит), нет проявлений пневмонии, отмечается лишь брюшнотифозный бронхит, лихорадка и симптомы общей интоксикации более выражены и продолжительны. При острых респираторных заболеваниях и пневмониях нет вздутия живота и признаков мезаденита.
б) малярия - в начальном периоде у некоторых больных протекает без типичных пароксизмов с атипичной температурной кривой, сходной с лихорадкой при брюшном тифе. В отличие от брюшного тифа у больных малярией отмечаются повторные ознобы и обильное потоотделение, выраженные колебания температуры тела (более 1°С), часто появляется герпетическая сыпь, рано обнаруживается значительное увеличение селезенки и болезненность ее при пальпации, отсутствуют вздутие живота и болезненность в правой подвздошной области.
в) лептоспироз - отличается внезапным началом, сильными болями в икроножных мышцах, затрудняющими передвижение, гиперемией лица и шеи, инъекцией сосудов склер, ранним увеличением печени и селезенки, частым появлением желтухи и геморрагического синдрома к 3-4-му дню болезни, нейтрофильным лейкоцитозом, существенным повышением СОЭ и выраженными изменениями мочи (белок, лейкоциты, цилиндры).
г) Ку-лихорадка - в начальном периоде имеет ряд сходных признаков (лихорадка, интоксикация, отсутствие выраженных органных поражений), однако она начинается остро, с выраженным ознобом, сильной потливостью, болью в глазных яблоках при движении глазами, гиперемией лица и инъекцией сосудов склер. Часто в ранние сроки возникает пневмония или выраженный бронхит, с 3-4-го дня увеличивается печень.
д) бруцеллез - отличается от брюшного тифа хорошим самочувствием при повышении температуры тела до 39-40°С, резко выраженной потливостью, отсутствием бронхита, вздутия живота и болезненности в правой подвздошной области.
Источник возбудителя инфекции -это живой или абиотический объект, являющийся местом естественной жизнедеятельности патогенных микробов, из которого происходит заражение людей или животных.
Источником инфекции могут быть:
1. организм человека (больного или носителя),
2. организм животного (больного или носителя),
3. абиотические объекты окружающей среды (вода, пища и др.).
Инфекции, при которых источником инфекции служит только человек, называются антропонозными. Инфекции, при которых источником являются больные животные, но может болеть и человек — зоонозными. Инфекции, при которых источником инфекции служат объекты окружающей среды - сапронозные.
Механизм передачи - способ перемещения возбудителя инфекционных и инвазивных заболеваний из зараженного организма в восприимчивый.
2. аэрогенный (респираторный),
3. кровяной (трансмиссивный),
5. вертикальный (от одного поколения к другому, т.е. от матери плоду трансплацентарно)
Факторы передачи — это элементы внешней среды, обеспечивающие перенос микробов из одного организма в другой. К ним относятся вода, пища, почва, воздух, живые членистоногие, предметы окружающей обстановки.
Пути передачи — это конкретные элементы внешней среды или их сочетание, обеспечивающие попадание возбудителя из одного организма в другой в определенных внешних условиях.
Для фекально-орального механизма передачи характерны:
1. алиментарный (пищевой),
3. контактный (непрямой контакт) пути передачи.
Для аэрогенного механизма передачи характерны:
Для трансмиссивного механизма передачи характерны:
1. передача через укусы кровососущих эктопаразитов,
Для контактного (прямого) механизма передачи характерны:
2. контактно-половой (прямой контакт).
Для вертикального механизма передачи характерен трансплацентарный путь.
Динамика и периоды развития инфекционного заболевания. Исход инфекционного заболевания - выздоровление( формирование иммунитета: постинфекционного, инфекционого, гуморального, клеточного, антитоксического, местного).
1. Инкубационный период
2. Продромальный период
3. Период острых проявлений заболевания — разгар болезни.
4. Период реконвалесценции
Приобретенный иммунитет может быть активным и пассивным. Активный иммунитет обусловлен активной реакцией, активным вовлечением в процесс иммунной системы при встрече с данным антигеном (например, поствакцинальный, постинфекционный иммунитет), а пассивный иммунитет формируется за счет введения в организм уже готовых иммунореагентов, способных обеспечить защиту от антигена.
Различают клеточный, гуморальный, клеточно-гуморальный и гуморально-клеточ-ный иммунитет.
Примером клеточного иммунитета может служить противоопухолевый, а также трансплантационный иммунитет, когда ведущую роль в иммунитете играют цитотоксические Т-лимфоциты-киллеры; иммунитет при токсинемических инфекциях (столбняк, ботулизм, дифтерия) обусловлен в основном антителами (антитоксинами); при туберкулезе ведущую роль играют иммунокомпетентные клетки (лимфоциты, фагоциты) с участием специфических антител; при некоторых вирусных инфекциях (натуральная оспа, корь и др.) роль в защите играют специфические антитела, а также клетки иммунной системы.
См. раннее.
Понятие о раневых, респираторных, кишечных, кожно-венерических, антропо- и зоонозных инфекциях. Примеры.
Входные ворота инфекции могут определять клиническую форму заболевания —:
• кожная форма — вызывается при проникновении микроорганизмов в организм через кожу;
• легочная — через слизистые оболочки верхних дыхательных путей;
• кишечная — желудочно-кишечного тракта.
В соответствии с преобладанием того или иного пути передачи — по эпидемиологическому принципу — все инфекционные болезни делятся:
• на кишечные;
• воздушно-капельные, или респираторные;
• трансмиссивные;
• инфекции кожных покровов.
13. Инфекционные свойства вирусов. Исходные варианты взаимодействия вируса с клеткой. Механизмы вирусной цитопатогенности (прямые и опосредованные). Апоптоз. Индикация вирусов по цитопатическому действию, по бляшкообразованию, внутриклеточным включениям.
Последнее изменение этой страницы: 2017-02-05; Нарушение авторского права страницы
Изучением условий возникновения инфекционных болезней и механизмов передачи их возбудителей, а также разработкой мероприятий по их предупреждению занимается отдельная медицинская наука — эпидемиология.
Практически любой эпидемический процесс включает три взаимосвязанных компонента:
1) источник инфекции;
2) механизм, пути и факторы передачи возбудителя;
3) восприимчивый организм или коллектив.
Отсутствие одного из компонентов прерывает течение эпидемического процесса.
Различные одушевлённые и неодушевлённые объекты внешней среды, содержащие и сохраняющие патогенные микроорганизмы, обозначают термином резервуары инфекции, но их роль в заболеваемости человека далеко не одинакова. Для большинства инфекций человека основной резервуар и источник — больной человек, в том числе лица, находящиеся в инкубационном периоде (ранние носители) и на этапах реконвалесценции, либо бессимптомные (контактные) микробоносители. В соответствии с источником инфекции выделяют следующие типы инфекционных болезней.
Антропонозы. Инфекции, при которых источником инфекции является только человек, известны как антропонозы [от греч. anthropos, человек, + nosos, болезнь].
Зоонозы. Инфекции, при которых источниками инфекции являются животные, но ими могут болеть и люди, известны как зоонозы [от греч. won, животное, + nosos, болезнь].
Зооантропонозы. Инфекции, поражающие животных и способные передаваться человеку, известны как зооантропонозы [от греч. zoon, животное, + anthropos, человек, + nosos, болезнь], например сибирская язва, бруцеллёз. Сапронозы. Инфекции, развивающиеся после проникновения свободноживущих бактерий или грибов в организм человека с объектов окружающей среды и поверхности тела (например, при попадании в рану) известны как сапронозы [от греч. sapros, гнилой, + nosos, болезнь].
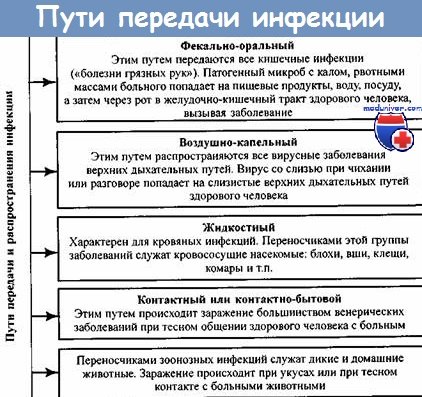
Механизмы передачи определяют способы перемещения инфекционного агента из заражённого организма в восприимчивый организм. Для этого возбудитель должен быть выведен из заражённого организма, некоторое время пребывать во внешней среде и внедриться в восприимчивый организм. Выделяют фекально-оральный, аэрогенный (респираторный), кровяной (трансмиссивный) и контактный механизмы передачи. Указанные механизмы передачи характерны для подавляющего большинства инфекций человека; с позиций эпидемиологии пути их распространения рассматриваются как горизонтальная передача возбудителя. Существует также группа заболеваний (обычно вирусных), возбудители которых способны трансплацентарно переходить от матери к плоду (вертикальная передача).
Факторы и пути передачи. Факторы передачи — элементы внешней среды, обеспечивающие передачу возбудителей инфекционных болезней. Ими могут быть вода, различные пищевые продукты, воздух, почва, членистоногие переносчики, бытовые предметы и т.д. Пути передачи определяют конкретные факторы передачи или их сочетание, обеспечивающие перенос инфекционного агента от больного человека или от носителя здоровому. Обычно механизмы передачи инфекционного агента имеют несколько путей.
• Фекально-оральный механизм включает алиментарный, водный или контактно-бытовой пути передачи.
• Кровяной (трансмиссивный) механизм включает передачу возбудителей через укусы переносчиков, парентеральный и половой пути передачи.
• Аэрогенный (респираторный) механизм включает воздушно-капельный и воздушно-пылевой пути передачи возбудителя.
• Контактный механизм включает раневой и контактно-половой пути передачи.
Для большинства патогенных микроорганизмов путь передачи от больного лица здоровому специфичен, и нарушение эпидемического цикла может либо прервать его (например, попадание шигелл в дыхательный тракт), либо усугубить тяжесть заболевания (например, попадание возбудителя сифилиса в кровоток через загрязнённую инъекционную иглу).
С другой стороны, проникновение патогенного микроорганизма в области, резистентные к его инвазивным потенциям, обычно не вызывает заболевания (например, большинство возбудителей респираторных инфекций, попав в ЖКТ, погибает под действием желудочного сока и пищеварительных ферментов).
Брюшной тиф - острая инфекционная болезнь, обусловленная сальмонеллой (Salmonella typhi), характеризуется лихорадкой, симптомами общей интоксикации, бактериемией, увеличением печени и селезенки, энтеритом и своеобразными морфологическими изменениями лимфатического аппарата кишечника.
Этиология:Salmonella typhi - Гр-. Антигенная структура: соматический О-АГ и жгутиковый Н-АГ.
Эпидемиология: кишечный антропоноз, единственный источник и резервуар инфекции - человек. Особая эпидопасность: хронические бактерионосители, лица с легкими и атипичными формами болезни. Механизм передачи: фекально-оральный (при употреблении инфицированной воды или пищи), редко контактно-бытовой.
Патогенез: фазовая теория патогенеза: внедрение возбудителя в организм, развитие лимфаденита, бактериемия, интоксикация, паренхиматозная диффузия, выделение возбудителя из организма, формирование иммунитета и восстановление гомеостаза.
Внедрение возбудителя в организм в инфицирующей дозе происходит в тонкой кишке, затем сальмонеллы проникают в солитарные фолликулы и пейеровы бляшки, вызывая лимфангит и в мезентериальные лимфатические узлы. Там МБ размножаются, и, прорвав лимфатический барьер, через грудной проток попадают в кровь. Возникает бактериемия, совпадающая с первыми клиническими признаками. В результате гибели МБ высвобождается эндотоксин, циркулирующий в крови и оказывающий выраженное нейротропное действие с токсическим поражением нервных центров и развитием в них процессов торможения (клинически тяжелая инфекционно-токсическая энцефалопатия - тифозное состояние), а также возбуждающий симпатические нервные окончания чревного нерва (в месте выделения) и вегетативные ганглии, что приводит к трофическим и сосудистым нарушениям в слизистой оболочке и лимфатических образованиях тонкой кишки, где возникают кишечные язвы, появляются метеоризм, иногда понос.
Эндотоксин также поражает костный мозг (лейкопения), миокард (дистрофия, токсический миокардит), может вызывать инфекционно-токсический шок.
Циклическое течение брюшного тифа проявляется пятью периодами патогенетических изменений в тонкой кишке, иногда поражается и толстая кишка:
1) первый период (1-я неделя болезни) - значительное набухание групповых лимфатических фолликулов
2) второй период (2-я неделя) - некроз групповых лимфатических фолликулов
3) третий период - отторжение некротических масс и формирование язв
4) четвертый период (3-4-я недели) - период чистых язв
5) пятый период (5-6-я недели) - заживление язв.
1) ранняя постановка диагноза возможна на основании эпидемиологических предпосылок, наличия лихорадки и интоксикации без выраженных органных поражений; совокупности таких явлений как головная боль, недомогание, слабость, повышенная утомляемость, нарушение сна, лихорадка, бледность кожи, диффузный бронхит, относительная брадикардия, изменения языка, вздутие живота, положительный симптом Падалки, урчание и болезненность в правой подвздошной области. Если присоединяются увеличение печени, селезенки, розеолы клиническая диагностика облегчается.
2) изменения ОАК: кратковременный, в первые 2-3 дня, умеренный лейкоцитоз, который сменяется лейкопенией со сдвигом лейкоцитарной формулы влево, ан- или гипоэозинофилией, относительным лимфоцитозом. СОЭ умеренно увеличена.
3) лабораторные методы: бактериологическое исследование крови (посев на желчный бульон или среду Рапопорт, при их отсутствии – на стерильную дистиллированную воду - метод Клодницкого или стерильную водопроводную воду - метод Самсонова); бактериологические исследования испражнения и мочи, посев материала из розеол, костного мозга; серологические методы - результаты, полученные с помощью реакций Видаля и РНГА, носят ретроспективный характер, обязательным является постановка этих реакций в динамике (диагностический титр 1:200 и выше). РНГА с цистеином используется для разграничения хронического и транзиторного бактерионосительства.
На стадии ранней диагностики возможно применение высокочувствительных и специфичных иммунологических методов выявления антител и антигенов брюшнотифозных микробов (ИФА, РИА, реакция коагллютинации и др.)
Брюшной тиф необходимо дифференцировать от острых респираторных заболеваний, пневмоний, малярии, лептоспироза, Ку-лихорадки, бруцеллеза и других заболеваний, протекающих с повышенной температурой тела.
а) острые респираторные заболевания и пневмонии, как и брюшной тиф, протекают с лихорадкой, симптомами общей интоксикации, кашлем. При брюшном тифе отсутствуют признаки поражения верхних дыхательных путей (ринит, фарингит, ларингит), нет проявлений пневмонии, отмечается лишь брюшнотифозный бронхит, лихорадка и симптомы общей интоксикации более выражены и продолжительны. При острых респираторных заболеваниях и пневмониях нет вздутия живота и признаков мезаденита.
б) малярия - в начальном периоде у некоторых больных протекает без типичных пароксизмов с атипичной температурной кривой, сходной с лихорадкой при брюшном тифе. В отличие от брюшного тифа у больных малярией отмечаются повторные ознобы и обильное потоотделение, выраженные колебания температуры тела (более 1°С), часто появляется герпетическая сыпь, рано обнаруживается значительное увеличение селезенки и болезненность ее при пальпации, отсутствуют вздутие живота и болезненность в правой подвздошной области.
в) лептоспироз - отличается внезапным началом, сильными болями в икроножных мышцах, затрудняющими передвижение, гиперемией лица и шеи, инъекцией сосудов склер, ранним увеличением печени и селезенки, частым появлением желтухи и геморрагического синдрома к 3-4-му дню болезни, нейтрофильным лейкоцитозом, существенным повышением СОЭ и выраженными изменениями мочи (белок, лейкоциты, цилиндры).
г) Ку-лихорадка - в начальном периоде имеет ряд сходных признаков (лихорадка, интоксикация, отсутствие выраженных органных поражений), однако она начинается остро, с выраженным ознобом, сильной потливостью, болью в глазных яблоках при движении глазами, гиперемией лица и инъекцией сосудов склер. Часто в ранние сроки возникает пневмония или выраженный бронхит, с 3-4-го дня увеличивается печень.
д) бруцеллез - отличается от брюшного тифа хорошим самочувствием при повышении температуры тела до 39-40°С, резко выраженной потливостью, отсутствием бронхита, вздутия живота и болезненности в правой подвздошной области.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Читайте также:


