Изменения зева при инфекциях
Инфекционный мононуклеоз. Лакунарная ангина:
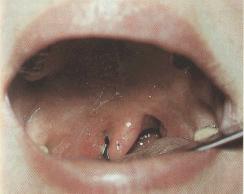
Поражение зева и глотки — постоянный симптом инфекционного мононуклеоза. При этом всегда наблюдаются увеличение и отечность небных миндалин, язычка; иногда миндалины бывают настолько отечны, что соприкасаются между собой. В связи с поражением носоглоточной миндалины отмечаются выраженная заложенность носа, затруднение носового дыхания, сдавленность голоса и храпящее дыхание полуоткрытым ртом. Задняя стенка глотки также отечна, гиперемирована, зерниста, с гиперплазией лимфоидной ткани (гранулезный фарингит), покрыта густой слизью.
Гиперемия зева (миндалин, язычка и дужек) обычно умеренно выражена; боль в горле незначительна. Несмотря на выраженную заложенность носа, выделений из носа в остром периоде болезни обычно не бывает, иногда они появляются после того, как восстанавливается носовое дыхание. Объясняется это тем, что при инфекционном мононуклеозе поражается слизистая оболочка нижней носовой раковины и входа в носоглотку (задний ринит).
Нередко у детей при инфекционном мононуклеозе на небных и носоглоточной миндалинах появляются различные по величине и характеру наложения в виде островков и полосок; иногда они сплошь покрывают небные миндалины. Наложения чаще бывают беловато — желтоватого или грязно — серого цвета, рыхлые, бугристые, шероховатые, легко снимающиеся, ткань миндалины после снятия налета не кровоточит. Иногда при попытке снять их пинцетом они крошатся и как бы рвутся, легко растираются между предметными стеклами.
В отдельных случаях налеты имеют фибринозный характер, тогда они плотные, не растираются между предметными стеклами. Иногда может быть фолликулярная ангина и очень редко — некротическая. При задней риноскопии удается выявить поражение носоглоточной миндалины. Иногда она бывает сплошь покрыта массивными рыхлыми наложениями, закрывающими хоаны. У некоторых больных наложения с носоглоточной миндалины свободно свисают в виде пленки и их можно видеть между язычком и задней стенкой глотки. Наложения на миндалинах появляются с первых дней болезни, иногда спустя 3 — 4 дня.
Эпидемиология. Источником инфекции может быть как больной инфекционным мононуклеозом (особенно стертыми и абортивными формами), так и здоровый человек — вирусоноситель. Пути передачи инфекционного мононуклеоза: предполагается воздушно — капельный и контактный путь, а также водно-пищевой и через предметы домашнего обихода. Контагиозный индекс при инфекционном мононуклеозе, вероятно, невысок. Заболевания чаще регистрируются в виде спорадических случаев, хотя отдельными…
Клиническим проявлением инфекционно — аллергической фазы, возможно, является волнообразность течения болезни, а также иногда резко выраженный отек носоглотки. Патологическая анатомия. Сообщения о патологоанатомических исследованиях при инфекционном мононуклеозе немногочисленны, так как летальные исходы при этом заболевании весьма редки. Морфология изучена в основном на биопсийных препаратах из лимфатических узлов, печени, селезенки. Наиболее полные сведения о морфологических изменениях…
Клиника. Длительность инкубационного периода точно не установлена. По сведениям различных авторов, она может варьировать от 5 до 21 дня и дольше — до 1 — 2 мес. Заболевание обычно начинается остро с повышения температуры до высоких цифр, однако весь клинический симптомокомплекс, свойственный инфекционному мононуклеозу, развивается к концу 1 — й недели. Наиболее ранние симптомы —…
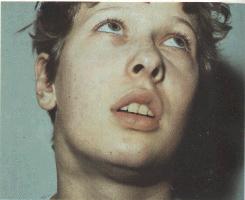
Инфекционный мононуклеоз. Увеличенные шейные лимфатические узлы. Дыхание полуоткрытым ртом: Лимфатические узлы. Наиболее характерно увеличение шейных и особенно заднешейных лимфатических узлов, которые располагаются как бы цепочкой сзади m. sternocleido — mastoideus. Они становятся видными на глаз, при пальпации плотноватые, эластичные, не спаяны между собой и окружающей клетчаткой, мало болезненны. Кожа над ними не изменена. Нередко увеличение…
Скарлатина. Для скарлатины типичным является яркая гиперемия ротоглотки (миндалины, язычок, дужки) - “пылающий зев”. Гиперемия четко отграничена и не распространяется на слизистую оболочку твердого неба. Ангина - постоянный симптом скарлатины - может быть катаральной, фолликулярной или некротической. Катаральная и фолликулярная ангина появляется на 1-2 сутки заболевания и проходит через 4-5 дней. Некротическая ангина появляется на 4-5 день болезни. Некрозы имеют грязно-серый или зеленоватый цвет. В зависимости от тяжести заболевания они могут быть поверхностными, в виде отдельных островков, или глубокими, сплошь покрывающими всю поверхность миндалин. Некрозы могут распространяться за пределы миндалины на дужки, язычок, слизистую оболочку носа и глотки. Исчезают некрозы медленно, в течение 7-10 дней.
Слизистые полости рта при скарлатине сухие. Язык вначале заболевания густо обложен серо-желтым налетом, со 2-3 дня он начинает очищаться с краев и кончика, становится ярко-красным с выраженными сосочками (“малиновый язык”). Через несколько дней язык полностью очищается от налета, становится гладким, “лакированным”.
Корь.Для кори в катаральный период характерны обильные слизистые, затем слизисто-гнойные выделения из носа. Патогномоничны измененияна слизистой полости рта - появление серовато-беловатых точек (очаги поверхностного некроза) диаметром 1-2 мм, неправильной формы, плотных, возвышающихся над поверхностью слизистой оболочки, окруженных узким ярко-красным ободком на слизистой оболочке щек и в области переходной складки у малых коренных зубов (пятна Филатова-Коплика). Пятна появляются за 1-2 дня до появления сыпи и держатся 2-3 дня. Пятна располагаются группами, не сливаются между собой, их нельзя снять тампоном.
Слизистая оболочка полости рта рыхлая, шероховатая, сочная, гиперемированная. На мягком и твердом небе за 1-2 дня до высыпаний на коже, появляется энантема в виде мелких, розовато-красных пятен. В периоде высыпаний сохраняются обильные слизисто-гнойные выделения из носа. В зеве выявляется разлитая гиперемия.
Герпетическая инфекция (herpes simplex). Поражение слизистых оболочек при герпесе может протекать в форме гингивита, стоматита, тонзиллита. Наиболее частым клиническим проявлением является острый стоматит, наблюдаемый преимущественно у детей первых 2-3 лет жизни. Слизистая оболочка полости рта ярко гиперемирована, отечна. Десневой край более яркой окраски, вершины межзубных десневых сосочков закруглены. На слизистой оболочке щек, десен, реже - языка, внутренней поверхности губ, на мягком и твердом небе, небных дужках и миндалинах обнаруживаются герпетические высыпания. Высыпания представлены сгруппированными пузырьками вначале с прозрачным, затем с желтоватым содержимым. Пузырьки быстро лопаются, образую эрозии с остатками отслоившегося эпителия (афты). Эрозии округлой формы, диаметром 1-5 мм, покрыты фибринозным налетом, при массивном высыпании сливаются друг с другом. Увеличена саливация, слюна вязкая с неприятным запахом.
Ангина.Изменения в ротоглотке при ангине (стрептококковой) характеризуются яркой разлитой гиперемией, захватывающей мягкое и твердое небо, миндалины, заднюю стенку глотки. В некоторых случаях наблюдается ограниченная гиперемия миндалин и небных дужек. Миндалины обычно увеличены за счет инфильтрации и отечности. При фолликулярной ангине на миндалинах появляются беловатого цвета фолликулы диаметром 2-3 мм, несколько возвышающиеся над поверхностью ткани миндалин. Фолликулы не снимаются шпателем, т.к. представляют собой подэпителиально расположенные нагноившиеся лимфоидные фолликулы. При лакунарной ангине наложения расположены в лакунах. Они или повторяют извитой характер лакун, или имеют вид островков, или сплошь покрывают часть миндалины. Наложения обычно, желтовато-белого цвета, легко снимаются шпателем и растираются между предметными стеклами, т.е. они состоят из гноя и детрита. При некротической ангине пораженные участки ткани миндалин покрыты налетом с неровной, тусклой поверхностью, зеленовато-желтого или серого цвета, уходящего вглубь слизистой оболочки. Налеты часто пропитываются фибрином и становятся плотными. При попытке их снять остается кровоточащая поверхность. После отторжения наложений образуется дефект ткани, имеющий белесоватый цвет, неправильную форму, неровное бугристое дно. Некрозы могут распространяться за пределы миндалин на дужки, язычок, заднюю стенку глотки.
Для гриппа характерныслабые катаральные проявления в виде покашливания, заложенности носа, скудных слизистых выделений из носа, болей и першения в горле. Небные миндалины и дужки умеренно гиперемированы, слегка отечны. Обнаруживается инъекция сосудов, иногда точечные кровоизлияния или мелкая пятнисто-папулезная энантема на мягком небе, зернистость задней стенки глотки.
ОРВИ.При парагриппе катаральные явления выражены уже с первого дня болезни. Характерны упорный грубый, сухой кашель, боли в горле, заложенность носа. Выделения из носа вначале слизистые, затем слизисто-гнойные. В ротоглотке отмечается отечность, умеренная гиперемия слизистой оболочки дужек, мягкого неба, задней стенки глотки. В некоторых случаях возможно проявление экссудативного гнойного выпота в лакунах.
Для аденовирусной инфекции характерен ярко выраженный экссудативный компонент. Катаральные явления со стороны верхних дыхательных путей появляются с первого дня болезни. Выделения из носа вначале серозные, обильные, вскоре приобретают слизисто-гнойный характер. Слизистая оболочка носа набухшая, гиперемированная. В ротоглотке отмечается умеренная гиперемия и отечность передних дужек и небных миндалин. Характерным является поражение слизистой оболочки задней стенки глотки в виде гранулезного фарингита. Задняя стенка глотки становится отечной, гиперемированной с гиперплазированными яркими фолликулами. Боковые валики глотки увеличены. На гиперемированных фолликулах могут появляться нежные белесоватые налеты или густая слизь.
При респираторно-синцитиальной инфекции отмечаются скудные выделения из носа. Слизистая оболочка зева или гиперемирована, или не изменена.
Для риновирусной инфекции характерно появление заложенности носа, чихания, чувства инородного тела в горле (царапанье), покашливание. К концу первых суток нос становится полностью заложенным, появляются обильные водянисто-серозные выделения. Слизистая оболочка полости носа гиперемирована, отечная. В предверии носа кожа мацерирована. Слизистая оболочка небных миндалин, передних дужек и задней стенки глотки гиперемирована слабо.
ПОРАЖЕНИЯ ЗЕВА КАК СИМПТОМ ИНФЕКЦИОННЫХ ИЛИ СОМАТИЧЕСКИХ ЗАБОЛЕВАНИИ
Аденовирусная инфекция, вызываемая аденовирусом, представляет собой острое заразное заболевание, которому наиболее подвержены дети от 1 года до 10 лет. Инкубационный период колеблется от 3 до 12 дней (в среднем 3—6 дней). Наиболее распространена форма инфекции в виде аденовирусного воспаления. Заболевание начинается остро с подъемом температуры тела до 38—39 °С, ухудшается самочувствие, наблюдается потеря аппетита, возникает беспокойство. Больные бледны, вялы, апатичны, С 1-го дня болезни возникает ринит с обильными серозно-слизистыми выделениями, сменяющийся на 2—3-й день от начала заболевания заложенностью носа. Одновременно гиперемируется слизистая оболочка зева, дужек, язычка. Возникают отечность и зернистость задней стенки глотки.
Одновременно с фарингитом могут поражаться и миндалины, которые гипертрофируются, разрыхляются, на их поверхности иногда можно отметить белесоватые налеты.
Увеличиваются поднижнечелюстные и передние шейные лимфатические узлы, оставаясь безболезненными и подвижными. ОРВИ может сочетаться с конъюнктивитом (катаральным, фолликулярным, пленчатым).
Лихорадка неправильного типа, иногда двухволновая, продолжается 5—6 дней, катаральные явления — 10—12 дней.
Энтеровирусная герпангина — процесс, вызывающийся вирусами Коксаки А, В и ECHO, начинается остро, с подъема температуры до 39 °С и жалоб на боль в горле. Интоксикация обычно выражена умеренно. Локальные симптомы заключаются в гиперемии слизистой оболочки зева и появлении в первые 2 дня на нёбных дужках серовато-белых папул диаметром 2—3 мм, которые через сутки превращаются в пузырьки, окруженные красным венчиком. Спустя 12—48 ч везикулы лопаются, оставляя эрозированную поверхность. Высыпание может повторяться.
Ящур — заболевание, вызывающееся фильтрующимся вирусом, передаваемым человеку от диких и домашних парнокопытных. После инкубационного периода (2—12 дней) внезапно повышается — температура тела до 40-Г-41 °С, возникают миалгии, головная боль, появляется чувство жжения во рту. Возникает гиперемия конъюнктив, слизистой оболочки рта, начинаются понос и боли при мочеиспускании. Понос является обязательным симптомом у детей, заболевших ящуром, и протекает по энтеритному типу, иногда с примесью крови. Вскоре на слизистых оболочках рта и зева появляются пузырьки, которые через 2—3 дня лопаются, оставляя эрозированную поверхность. На коже может появиться пятнисто-папулезная сыпь. Вследствие отека речь становится невнятной, глотание затрудняется, возникает обильное слюнотечение. Лихорадка снижается через 3—5 дней, и тогда же начинается этап выздоровления, длящийся около 2 нед. У детей симптомы общей интоксикации преобладают над кожными проявлениями, в отличие от взрослых.
Изменения в зеве при микробных заболеваниях.
Изменения в зеве при системных болезнях крови.
Агранулоцитоз — клинико-гематологический синдром, характеризующийся полным или почти, полным исчезновением нейтрофильных гранулоцитов в крови. По этиологическому признаку можно выделить инфекционный агранулоцитоз (сепсис, ангина Симановского — Плаута — Венсана, острые вирусные инфекции), токсический (бензол, ионизирующая радиация), алиментарно-токсическую алейкию (употребление в пищу перезимовавших злаков).
Различают 3 клинические формы агранулоцитозов: 1) ангинозную; 2) кишечную; 3) легочную. Последние две сочетаются с первой.
Появлению типичных симптомов предшествует продрома в виде недомогания, потери аппетита, головных болей. В разгаре болезни отмечаются высокая лихорадка ремиттирующего типа, бледность с иктеричностью. Кишечная форма по клиническому течению напоминает брюшной тиф. Прогрессирующая лимфопения обнаруживается уже в продромальном периоде. С самого начала заболевания миндалины оказываются покрытыми серовато-белым налетом, который, отторгаясь, оставляет по нескольку язв на каждой миндалине (отличие от ангины Симановского — Плаута — Венсана). Некротический процесс распространяется вширь (за пределы миндалин) и вглубь — до мышечного слоя. Воспалительные изменения вокруг язв, равно как и реакция регионарных узлов, отсутствуют. Выражены боли при глотании, слюнотечение, гнилостный запах изо рта.
Острый лейкоз. Ангины по типу некротической, геморрагически-некротической и гангренозной чаще встречаются в терминальном периоде острого лейкоза, как миело-, так и лимфобластного. Этому периоду свойственна и высокая лихорадка по типу гектической.
Вирусные заболевания в настоящее время – одни из самых частых поражений в стоматологической клинике.
Многочисленные вирусные инфекции приводят к изменениям в ротовой полости. В частности, при инфекционном мононуклеозе, если он протекает с ангиной, на слизистой ротовой полости практически всегда обнаруживается петехиальная сыпь.
При тяжелом течении гриппа наблюдается гиперемия и цианоз зева. Гиперемия носит разлитой характер, обычно более яркой она бывает в области дужек, распространяется на мягкое небо и заднюю стенку глотки. Иногда у больных отмечается мелкая зернистость мягкого неба, реже язычка и дужек. К 3-4 дню болезни гиперемия слизистых уменьшается, остается лишь инъекция сосудов. На этом фоне более заметной становится зернистость мягкого неба, нередко видны точечные кровоизлияния.
Вирусы простого герпеса, ветряной оспы и опоясывающего лишая, вирусы Коксаки группы А, везикулярного стоматита могут протекать остро, хронически и латентно часто дают сходную клиническую картину в ротовой полости. Основной морфологический элемент поражения – везикула, которая переходит в эрозию – афту.
Простой герпес – самое распространенное вирусное заболевание. Вирус простого герпеса обнаруживается чувствительными методами у почти 90% взрослых людей. Наиболее восприимчивы дети в возрасте от 6 месяцев до 3 лет. Возможны вспышки острого герпетического стоматита (вирус простого герпеса первого типа) в детских дошкольных учреждениях.
Клинически герпетическая инфекция (герпетический гингивостоматит) в полости рта проявляются в двух формах: острого герпетического (афтозного) стоматита и хронического рецидивирующего герпеса (рецидивирующий герпетический стоматит).
Острый герпетический стоматит начинается остро после инкубационного периода, длящегося в среднем 4 дня. Температура повышается от 37 до 41 0 С, через 1-2 дня возникает боль в полости рта, которая усиливается при еде или разговоре. Визуально слизистая оболочка гиперемирована, отечна. Мелкие везикулы, единичные или группами в количестве от 2 до несколько десятков. Везикулы часто пропускают при осмотре, но они быстро переходят в эрозию (афту). Эрозии могут переходить в язвы, которые при присоединении вторичной инфекции становятся глубокими некротическими. Характерно диффузное поражение десен в виде катарального гингивита. Клиническое выздоровление без интенсивной терапии наступает через одну-три недели, при этом афты заживают без рубцов.
Клинический диагноз подтверждают с помощью исследования содержимого пузырьков методом иммунофлуоресценции, ПЦР, реже электронной микроскопии.
В начале заболевания антитела не обнаруживают, но через несколько недель титр их нарастает. Диагностическое значение имеет рост титра антител в ИФА или выявление при первичной инфекции IgM. Вирусологический метод на культуре клеток используют редко.
Лечение. Острый герпетический стоматит излечивается часто спонтанно, но терапия улучшает течение болезни, предотвращает вторичные осложнения. Препаратом выбора являтся ацикловир. Можно местно применять интерферон. Для профилактики вторичной инфекции используют антисептические препараты, например 0,5% перекись водорода.
Хронический рецидивирующий герпес возникает на фоне ослабления макроорганизма после заболеваний, травм, интоксикации, стресса и т.п. у лиц в любом возрасте ранее инфицированных вирусом простого герпеса.
Частота и тяжесть клинических проявлений варьирует в широких пределах. Наиболее часто рецидив протекает с высыпанием мелких групп везикул, диаметром 1-2 мм на гиперемированном фоне без общих проявлений. Наиболее часто везикулы появляются на красной кайме губ, коже вокруг губ, твердом небе, языке, щеке.
При вирусологической диагностике исследуют содержимое пузырьков и соскобов, мазков-отпечатков, где обнаруживают в большом количестве гигантские клетки. Остальные методы такие же, как и при диагностике острого герпетического стоматита.
Лечение направлено на предотвращение рецидивов. Используют местную аппликацию противовирусных препаратов. Можно вводить противогерпетическую вакцину (содержит инактивированный вирус простого герпеса первого типа). Также применяют человеческий нормальный гамма-глобулин.
Опоясывающий герпес (herpes zoster, опоясывающий лишай) вызывается вирусом герпеса 3 типа. Различают две клинические формы заболевания: ветряная оспа (первичный контакт с вирусом) и опоясывающий герпес (у ранее болевших ветряной оспой). Инфекция передается контактным или воздушно-капельным путем. Изолированно слизистая полости рта поражается редко, в процесс вовлекаются ганглии некоторых черепных и межпозвоночных нервов, соответствующие участки кожи.
После инкубационного периода от одной до двух недель на фоне общих симптомов (недомогание, головная боль, озноб, температура до 39 0 С) появляются жгучие приступообразные боли по ходу пораженных нервов. Обычно через 1-5 дней на отечной гиперемированной коже высыпают везикулы диаметром от 1 до 6 мм в виде цепочки или гирлянд. Одновременно множественные везикулы появляются в полости рта на фоне гиперемированной слизистой. Везикулы вскрываются и образуют эрозии, покрытые фибринозным налетом. Заболевание протекает в среднем две-три недели с обычно благополучным исходом. После заболевания возникает стойкий длительный иммунитет.
Диагностика герпетической инфекции обычно проводится по типичной клинической картине заболевания.
Вирусологическая диагностика базируется на выделении вируса в культуре клеток с последующей идентификацией в РН, РИФ, РСК. Серологические методы основаны на определения нарастания титра антител в ИФА, а также определении класса антител (IgM – при ветряной оспе и IgG – при опоясывающем лишае)
Лечение. Назначают противовирусные препараты: ацикловир или видарабин в больших дозах, используют интерферон. Местно применяют антисептические растворы.
Профилактика. Неспецифическая профилактика – изоляция больных. Детям в возрасте до года вводят вакцину, а контактным лицам – донорский гамма-глобулин.
Герпангина (везикулярный фагингит, афтозный фарингит) вызывается вирусом Коксаки группы А. Заражение чаще происходит воздушно-капельным путем. Заболевание протекает остро. На фоне общей слабости, головной боли, температуры до 40 0 С возможны миалгические боли в области живота. На слизистой оболочке язычка, миндалин, передних небных дужек, задней стенке глотки появляются гиперемия, высыпание мелких везикул герпетического типа, которые быстро вскрываются, переходя в эрозии, отмечается болезненность при глотании. Заболевание протекает обычно не более одной недели.
Диагностика проводится вирусологическим методом с выделением вируса из носоглоточного смыва путем заражения материалом мышей сосунков и культур клеток. Идентификацию проводят в реакции нейтрализации по биопробе и на культуре клеток со специфическими типовыми антисыворотками. Серологическую диагностику проводят по нарастанию титра антител в парных сыворотках в ИФА, РПГА, РН.
Лечение. На фоне симптоматической терапии назначают противовирусные препараты и растворы антисептиков для полоскания рта.
ВИЧ–инфекция.
Большинство поражений полости рта при ВИЧ-инфекции сопровождается образованием изъязвлений, которые развиваются у 50% инфицированных и у 80% больных на стадии СПИДа.
Среди возбудителей, поражающих слизистые оболочки полости рта, основное значение имеют вирусы семейства Herpesviridae: вирусы простого герпеса, опоясывающего лишая, цитомегалии, вирус Эпштейна- Барр.
Вирусные стоматиты у ВИЧ-инфицированных протекают в тяжелой форме и часто осложняются бактериальными суперинфекциями. Из-за сильных болей при изъязвлении слизистых оболочек нарушаются процессы жевания и проглатывания пищи, что усугубляет истощение.
У 40-60 % ВИЧ-инфицированных выявляются грибковые поражения слизистой ротовой полости. Основной возбудитель – Candida albicans, часто он обнаруживается в ассоциациях с другими видами – С. tropicalis, C. parapsilosis и др. Кандидозные инфекции протекают в виде молочницы, ангулярного хейлита, атрофического и хронического гиперпластического кандидозов. При атрофическом кандидозе на твердом небе и спинке языка формируются ярко-красные очаги поражения. Хронический гиперпластический кандидоз характеризуется симметричным расположением красных и белах пятен на слизистой оболочке щек. При ангулярном хейлите в углах рта появляются покраснения и трещины.
У ВИЧ-инфицированных помимо банальных стафилококковых и стрептококковых инфекций, развиваются некротизирующие гингивиты и периодонтиты, вызываемые видами микроорганизмов из различных родов и семейств: Mycoplasma salivarium, Pseudomonas spp., Klebsiella spp., Enterobacter spp.
У трети больных СПИДом слизистая полости рта является местом первичной сосудистой опухоли – саркомы Капоши. В процесс часто вовлекаются твердое небо и прилегающие к нему десны, однако язык, губы и слизистая щек поражаются редко. Поражения обычно безболезненны, некоторые очаги могут изъязвляться и кровоточить. Саркома Капоши может сочетаться с кандидозным стоматитом.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Зевом (fauces) принято называть образование, включающее мягкое нёбо (нёбную занавеску), корень языка, нёбно-язычные (передние) и нёбно-глоточные (задние) дужки. На границе носовой, ротовой полости и глотки располагается кольцо Пирогова – Вальдейера, представленное нёбными, глоточной, язычной, трубной миндалинами, скоплениями лимфоидной ткани и единичными рассеянными фолликулами в слизистой оболочке глотки. Слизистая оболочка зева имеет густую сеть сосудистых и лимфатических капилляров. Особая роль принадлежит отводящим лимфатическим сосудам зева и нёбных миндалин, которые направляются к близлежащим лимфатическим узлам заглоточного пространства и к шейным глубоким лимфатическим узлам.
Весьма своеобразны и типичны изменения в зеве при дифтерии. Следует, однако, подчеркнуть, что у многих больных дифтерия развивается на фоне хронического тонзиллита, кроме того, больные при появлении болей в горле почти сразу начинают антибиотикотерапию, которая абсолютно недостаточна при этой инфекции (требуется обязательная специфическая терапия антидифтерийной сывороткой), но может исказить клинический облик заболевания. В таких случаях дифференциальный диагноз дифтерии становится сложным даже для специалиста.
Проблема диагностики дифтерии состоит в том, что и типичные изменения в зеве нередко не распознаются, о чем свидетельствует опыт эпидемии этой инфекции начала 90-х гг. в Санкт-Петербурге. Ее последствия могли быть значительно тяжелее и трагичнее. Спасительным моментом стала повторная иммунизация населения нашего города против дифтерии, ограничившая ее распространение. Значительную роль сыграло неукоснительное соблюдение приказа Минздрава РФ, обязывающего обследовать на дифтерию (посевы из носа и зева на BL) всех без исключения больных ангиной. Таким образом были выявлены больные, у которых амбулаторные врачи не находили клинических оснований заподозрить дифтерию и начать адекватную терапию.
Преобладающей является дифтерия глотки (90 – 95 % всех случаев заболевания), которая классифицируется на локализованную, распространенную, субтоксическую и токсическую формы. Самой частой из них считается локализованная форма, которая, в свою очередь, чаще всего протекает как пленчатая форма.
В типичных случаях дифтерия редко начинается ознобом и резким повышением температуры тела, а боли в горле могут быть незначительными или вовсе отсутствовать (что связано с известным анальгезирующим действием некротоксина коринобактерий дифтерии). Симптоматика первых суток болезни в подавляющем большинстве случаев остается за пределами внимания врача. Появляются очаги опалесценции на миндалинах на фоне их умеренной гиперемии и незначительного набухания. В течение нескольких часов эти нежнейшие пленчатые образования грубеют, приобретают серый цвет. В первые сутки может сформироваться впечатление, что одна миндалина поражена больше, чем другая. На вторые сутки налеты уже имеют классический вид: они плотные, гладкие, с перламутровым блеском, четко очерченными краями, серого цвета, с трудом снимаются шпателем, обнажая кровоточащую поверхность. Опущенная в сосуд с водой пленка тонет, она не растирается между предметными стеклами. На месте снятого налета очень скоро, в течение нескольких часов, образуются новые налеты – это важнейший дифференциально-диагностический признак дифтерии, строго обоснованный патогенетически. Токсины (главным образом, некротоксин) возбудителя дифтерии вызывают некроз многослойного эпителия миндалин, повышение проницаемости сосудов, их парез и ломкость и стаз крови. В итоге происходит пропотевание плазмы крови в окружающие ткани. Фибриноген крови при контакте с тромбопластином некротизированного эпителия превращается в фибрин, который крепко спаивается с подлежащими тканями. Дифтерийная пленка всегда видна как дополнительная ткань и обязательно возобновляется после насильственного снятия до тех пор, пока действует токсин.
После формирования пленок боли в горле могут усилиться, но все-таки не достигают такой интенсивности, как при стрептококковой ангине. Может увеличиться и отек миндалин, при этом гиперемия зева остается невыраженной, иногда имеет цианотический оттенок. В отсутствие специфической противодифтерийной терапии образование фибрина продолжается, пленки приобретают складчатость, становятся еще более грубыми, затем рыхлыми и снимаются легче.
Совершенно так же происходит образование и эволюция пленок при распространенной форме дифтерии зева (15 – 18 % случаев). Ее течение может не отличаться от течения локализованной формы, но обычно интоксикация и отек миндалин более выражены. Разница состоит в том, что налеты выходят за пределы миндалин и захватывают слизистые оболочки передних и задних небных дужек, язычка (который при всех формах утолщается и удлиняется из-за отека), а иногда – задней стенки глотки.
Значительно острее, стремительнее и тяжелее протекает токсическая форма дифтерии зева. Начало обычно бурное, температура тела может достигать 40 °C при бледности кожных покровов, крайней слабости и жалобах на боли в горле. Выражен отек миндалин, иногда они настолько увеличиваются, что закрывают просвет, соприкасаясь друг с другом. Налеты имеют такой же характер, как при других формах дифтерии зева, но могут быть более грубыми, толстыми, приобретать грязно-серый цвет. Самый важный критерий диагностики токсической формы – наличие отека шейной клетчатки. При всех формах дифтерии зева увеличиваются до умеренных размеров шейные лимфатические узлы, которые остаются эластичными, их болезненность небольшая или умеренная.
Постановка диагноза существенно облегчается во время вспышки и эпидемии, когда настороженность врачей всех специальностей в отношении дифтерии возрастает. Верификация диагноза проводится бактериологическим методом – выделением возбудителя из зева и носа.
Более всего на дифтерию глотки может быть похоже поражение зева при инфекционном мононуклеозе, который вызывается вирусом Эпштейна – Барр из группы герпетических вирусов. Обычно ангины при этих заболеваниях имеют вид катаральных, фолликулярных, лакунарных, но возможны язвенно-некротические варианты с образованием в ряде случаев фибринозных пленок. В таких обстоятельствах при осмотре зева обнаруживается умеренная гиперемия и умеренный отек миндалин, язычка, задней стенки глотки, при этом на миндалинах видны различные по величине желтовато-белые рыхлые шероховатые легко снимающиеся налеты. Если в процесс вовлечены небные миндалины, что случается нередко, у больных возникает затруднение дыхания, гнусавость, появляется храп во сне. Диагностические сомнения лучше всего разрешать, оценивая клиническую картину инфекции в целом. При инфекционном мононуклеозе всегда увеличены, как правило очень значительно, лимфатические узлы по заднему краю грудино-ключично-сосцевидной мышцы, шейные и затылочные лимфатические узлы, нередко они имеют вид пакетов. При этом заболевании в абсолютном большинстве случаев имеет место спленомегалия, часто – гепатомегалия, чего не бывает при дифтерии. Совершенно различна при этих инфекциях картина периферической крови. Верификация диагноза инфекционного мононуклеоза проводится с помощью специальных лабораторных методов – ПЦР, ИФА, иммуноблоттинга.
Сходную, мононуклеозоподобную картину могут иметь поражения зева при цитомегаловирусной инфекции, листериозе, токсоплазмозе, ВИЧ-инфекции. При этих заболеваниях возможна и мононуклеозоподобная реакция периферической крови, которая, однако, выражена в меньшей степени и сравнительно быстро исчезает.
Распознавание этой ангины облегчается при одностороннем, более частом поражении миндалин. Диагноз ангины Симановского – Плаута – Венсана вообще не труден, если о ней помнить.
Когда происходит вторжение в измененные слизистые оболочки зева другой, обычно кокковой, микрофлоры, клиническая картина резко меняется и становится похожей на симптомокомплекс ангин, вызванных гноеродной флорой.
Выделяют эритематозную, эрозивную и наиболее частую папулезную формы поражения зева. На резко гиперемированном фоне на миндалинах, нёбных дужках, мягком и твердом нёбе, а иногда и на щеках видны слегка возвышающиеся белые или серые довольно крупные бляшки, которые могут сливаться и покрывать слизистые оболочки ротоглотки сплошным беловатым налетом с неровными (зигзагообразными) краями. Налет легко снимается или отторгается самостоятельно, и тогда обнажается эрозивная поверхность различной площади. Отек оболочек незначительный, может вовсе отсутствовать. Отсюда и боли в горле не выражены. Самочувствие и состояние больных страдает мало. Теоретически возможно образование гуммозных язв при третичном сифилисе, в современных условиях они практически не встречаются. Трудности в диагностике сифилитических поражений зева легко преодолеваются при использовании комплекса специфических реакций на сифилис. За последние 7 лет заболеваемость сифилисом в нашей стране возросла более чем в 60 раз, что следует помнить при дифференциальной диагностике вообще и ангин в частности.
То же можно сказать о туберкулезе, заболеваемость которым многократно увеличилась в России в последние годы. Изменения в зеве при туберкулезе случаются редко, в особо тяжелых и запущенных случаях и выглядят своеобразно при обеих формах – милиарной и инфильтративной. При милиарной форме выражены отек и гиперемия слизистых оболочек мягкого неба, небных дужек и миндалин, сквозь оболочки просвечивают мелкие серовато-желтые бугорки. Процесс разворачивается на фоне сильной лихорадки. При инфильтративной форме миндалины и мягкое нёбо поражаются реже, основные проявления обнаруживаются на дужках, боковых валиках ротоглотки и на задней стенке глотки, иногда и на языке. На фоне их инфильтрации появляются бледно-розовые язвы неправильной формы, как бы выбитые пробойником. Они могут сливаться, но не бывают сплошными. Нередко язвы покрыты серым сальным налетом, после его снятия (без всяких затруднений) на дне можно видеть вялые грануляции. Если язвы есть и на миндалинах, то они весьма болезненны при дотрагивании шпателем и при глотании. При обширных язвах миндалины могут почти полностью разрушаться. При инфильтрации мягкого нёба и дефектов нёбных дужек пища попадает в нос; речь становится гнусавой и неразборчивой.
Герпангина, вопреки своему названию, не имеет никакого отношения к герпетическим инфекциям: это одна из форм энтеровирусной инфекции (вирус Коксаки А). При герпангине боли в горле незначительны, лихорадка редко бывает высокой. При осмотре в первые часы заболевания на фоне умеренно диффузно-гиперемированной слизистой оболочки зева можно разглядеть числом 5 – 12 единичные мелкие красные папулы (1 – 2 мм в диаметре), которые в течение нескольких часов эволюционируют в пузырьки. Очень скоро, через 1 – 2 дня, они вскрываются, оставляя после себя поверхностные эрозии с сероватым налетом и с узкой каймой гиперемии. Отдельные эрозии могут сливаться, тогда дефекты слизистой оболочки увеличиваются до 10 мм, но сами они остаются поверхностными и заживают через несколько дней без следа. Излюбленная локализация энантемы при герпангине – нёбные дужки, реже элементы появляются также на нёбе, язычке, нёбных миндалинах. В большинстве случаев развивается регионарный лимфаденит с увеличением и небольшой болезненностью подчелюстных лимфатических узлов, возможен микрополиаденит, как при любой энтеровирусной инфекции. Для диагностики важно, что герпангина чаще носит характер вспышек и эпидемий с четкой летне-осенней сезонностью; в другое время она встречается редко – в виде спорадических случаев.
Практически так же выглядят изменения в зеве при ветряной оспе, однако дифференциальный диагноз герпангины и энантемы при ветрянке всегда прост. При ветряной оспе всегда есть везикулярная сыпь на коже, в том числе волосистой части головы. В принципе и при герпангине Коксаки вирусной этиологии возможна сыпь, но она всегда эфемерна и никогда не бывает везикулярной. При генерализованном опоясывающем лишае у иммунокомпрометированных лиц иногда возникает энантема на слизистой оболочке зева, неотличимая от ветряночной. При их разграничении решающую роль может сыграть анамнез жизни: опоясывающий лишай развивается только у лиц, переболевших ветряной оспой.
Данный текст является ознакомительным фрагментом.
Читайте также:


