Как работать с хроническим остеомиелитом
Войти через uID
Медико-социальная экспертиза и инвалидность при хроническом остеомиелите
Клинико-экспертная характеристика хронического остеомиелита
Под хроническим остеомиелитом в настоящее время понимают неспецифическое гнойно-воспалительное и гнойно-некротическое поражение костной ткани (остит), костного мозга (миелит), надкостницы (периостит) и окружающих мягких тканей.
Хронический травматический остеомиелит является результатом перехода в хроническую форму острого воспалительного процесса указанных структур, осложнившего травму костей.
Причины перехода острого остеомиелита в хронический многообразны и не всегда известны. Основными из них являются: расстройства регионального кровообращения;
— снижение иммунозащитных сил организма;
— недостаточная антибактериальная терапия или антибиотико-резистентные штаммы возбудителей нагноения.
О переходе заболевания в хроническое судят по ухудшению в состоянии раны, появлению секвестров и секвестральной капсулы, образованию свищей.
Практическое значение имеет выделение двух групп больных в зависимости от давности остеомиелитического процесса. Первую группу составляют пострадавшие с развитием у них хронического остеомиелита в срок до одного года с момента травмы, как продолжение острого. Клиническое течение остеомиелита у них зависит от сложности перелома, состояния окружающих тканей, вирулентности инфекции, адекватности антибактериальной терапии, сопротивляемости организма и др.
Вторая группа - это больные с длительно существующим остеомиелитом - от 2 до 40 лет. В этой группе больных прогноз определяют не столько частота и длительность обострения, сколько - последствия остеомиелита и возможность их устранения.
Существует несколько вариантов клинического течения хронического остеомиелита . Для решения вопросов МСЭ наиболее приемлемой является классификация заболевания, предложенная ЦИЭТИНом.
— текущий остеомиелит (как продолжение острого) с не закрывающимся свищом, полостями распада, секвестрами, интоксикацией. Поддерживается постоянная активность процесса, но поскольку отток гноя не нарушен, обострений, как таковых, не происходит;
— рецидивирующий остеомиелит с частыми (ремиссия менее 6 месяцев) и продолжительными (более 2-х месяцев) обострениями;
— рецидивирующий остеомиелит с обострениями средней частоты (ремиссия от 6 месяцев до 1 года) и продолжительности (от 1 до 2-х месяцев);
— рецидивирующий остеомиелит с редкими (ремиссия от 1 до 3-х лет) и непродолжитепьными (менее 1 месяца) обострениями. В отличие от первых двух клинических форм даже в период обострения свищи открываются не всегда, клиническая картина обострения стерта;
— остеомиелит в периоде клинического излечения (затихший остеомиелит) с отсутствием клинических, рентгенологических и лабораторных признаков активности процесса свыше 3-х лет.
Важной особенностью течения остеомиелитического процесса является постепенное уменьшение частоты и длительности обострений и увеличение продолжительности ремиссий. Поэтому вариант клинического течения хирургу-эксперту следует уточнять при каждом освидетельствовании.
Наряду с клиническими проявлениями и лабораторными данными активности воспаления, наиболее полное представление о характере патологического процесса может быть получено с помощью специальных методов исследования
Рентгенологические исследования являются ведущими в диагностике остеомиелита. Однако следует помнить, что ранней рентгенодиагностики остеомиелита не существует Рентгенологические изменения определяются в разгаре процесса. На обзорной рентгенограмме при посттравматическом остеомиелите деструкция кости носит различный характер и протяженность в зависимости от обширности травмы или оперативного вмешательства, но редко достигает значительных размеров Секвестры обычно носят кортикальный характер, небольшие. Определяются выраженные периостальные напластования при локализации остеомиелита в диафизах кости, избыточная костная мозоль или, наоборот, замедленная консолидация перелома
Более детальную картину дает томографическое исследование, к которому приходится прибегать в ряде случаев при решении вопроса о наличии или отсутствии остеомиелита в травматическом или операционном дефекте кости, особенно о наличии деструктивных изменений вокруг металлических конструкций. Томография кости позволяет также точнее определить характер превалирования процессов - деструктивных или пролиферативных при хроническом травматическом остеомиелите. Хронический воспалительный процесс сопровождается выраженным костеобразованием с развитием крупных полей склероза на фоне порозной кости, отмечаются периостальные напластования, остаточные полости, что затрудняет выявление очагов деструкции и мелких секвестров в зонах избыточной костной мозоли или остеосклероза, на обычной рентгенограмме. При наличии свищей обязательным методом исследования является фистулография, которая не только определяет характер и направление свищевого хода, но и распространенность процесса в кости и мягких тканях.
Для раннего выявления заболевания, его локализации и протяжённости эффективным методом является радионуклидная диагностика, основанная на способности фосфатных соединений накапливаться в зонах костной деструкции.
В специализированных стационарах применяется эхография. Ультразвуковое исследование позволяет уточнить степень распространенности гнойного процесса в мягких тканях и тем самым повлиять на характер оперативного лечения.
Наконец, в последние годы широкое распространение для диагностики различных заболеваний получила термография. Нагноение послеоперационной раны характеризуется повышением яркости свечения, что позволяет хирургу своевременно принять необходимые меры противодействия (снятие швов, вскрытие гнойника, удаление гематомы, создание хорошего оттока). Анализ нашего материала, а также данные других исследований свидетельствуют, что не всякое нагноение раны после радикальной операции является признаком рецидива остеомиелита. Во время предпринятые меры часто предупреждают переход гнойного процесса с мягких тканей на кость и тем самым обеспечивают благоприятный исход вмешательства.
На тяжесть ограничений жизнедеятельности больного остеомиелитом существенное влияние оказывают его осложнения и последствия.
К наиболее частым осложнениям хронического посттравматического остеомиелита относятся контрактуры суставов, ложные суставы, деформация и укорочение костей, малигнизация свищей и язв, развитие дегенеративно-дистрофических заболеваний в смежных и контралатеральных суставах и позвоночнике.
Контрактуры крупных суставов чаще всего (по мере их убывания) развиваются в коленном, голеностопном, тазобедренном и локтевом суставах. Частота их возникновения строго коррелируется с длительностью течения хронического остеомиелита и использованием для иммобилизации гипсовой техники. В выраженных случаях их устранение требует применения шарнирно-дистракционных аппаратов, а сроки их излечения затягиваются до 1,5-2 лет.
В подавляющем большинстве случаев ложные суставы образуются на нижних конечностях (в 1/3 на бедре и в 2/3 на голени). Как правило, ложные суставы встречаются в форме дефекта части кости и лишь в единичных случаях в форме неоартроза или фиброзного ложного сустава.
Ампутации конечностей на различных уровнях вследствие массивных разрушений костей инфекционным процессом, нежизнеспособности окружающих тканей, интоксикацией или угрозой развития сепсиса в настоящее время выполняются сравнительно редко. В наших наблюдениях более частой причиной ампутаций послужили выраженная артериальная недостаточность вследствие присоединившегося облитерирующего атеросклероза и малигнизация свищей, язв.
Малигнизация свищей и язв является одним из самых тяжелых осложнений хронического остеомиелита.Примерно в 50% случаев приходится прибегать к ампутации конечности, в остальных ограничиваются сберегательными операциями с последующим выздоровлением.
Наличие хронического гнойного процесса может привести к развитию амипоидоза внутренних органов
Осложнения с указанием их тяжести также должны быть отражены в диагнозе больного остеомиелитом.
Медико-социальная экспертиза при травматическом остеомиелите
Больные текущим остеомиелитом в первые месяцы после травмы нетрудоспособны. Сроки временной нетрудоспособности зависят от течения процессов консолидации, распространенности остеомиелитического процесса и выбранной тактики лечения.
При ограниченном остеомиелите с небольшой зоной разрушения, может быть выполнена одномоментная операция удаления остеонекроза с замещением аутотрансплантатом и стабилизацией при необходимости. Длительность лечения с выдачей больничного листа составляет в этой группе 6-10 месяцев
При распространенном гнойном воспалении с большой костной полостью, наличием затеков и несросшимся переломом или ложным суставом чаще проводится этапное лечение - удаление остеонекроза, дренирование, восстановление кожного покрова и затем, через 6-12 месяцев - аутопластика или наложение компрессионно-дистракционного аппарата. Вопрос о временном или стойком выраженном ограничении жизнедеятельности может быть решен индивидуально. Однако, как правило, выдача больничного листа свыше 3-4 месяцев нецелесообразна и ввиду длительности предстоящего лечения с неясным исходом показано направление таких больных на медико-социальную экспертизу.
Сроки временной нетрудоспособности вследствие обострения рецидивирующего остеомиелита у работающих инвалидов III группы определяются клиническими, рентгенологическими и лабораторными показателями, но не должны превышать 4 месяцев или 2 месяцев при очевидно неблагоприятном клиническом прогнозе. Отсутствие эффекта от длительного лечения в условиях стационара, предпринятое радикальное лечение остеомиелита или устранение его последствий (ложных суставов и др.) ведут к усилению группы инвалидности.
Стойкое ограничение жизнедеятельности
Хронический травматический остеомиелит чаще всего приводит к ограничению следующих видов жизнедеятельности: способности к самостоятельному передвижению, способности к самообслуживанию и способности к трудовой деятельности.
1. Ограничение способности к самостоятельному передвижению.
1.1. Ограничение способности к самостоятельному передвижению первой степени наблюдается у больных хроническим остеомиелитом нижних конечностей с обострениями средней частоты и продолжительности; при последствиях остеомиелита нижних конечностей, приведших к умеренному нарушению статико-динамической функции (неустранимые контрактуры двух крупных суставов II степени, ложный сустав бедренной кости или костей голени без срыва компенсаторных механизмов функции ходьбы и стояния, укорочения конечности более чем на 7 см, некомпенсируемое ортопедическими средствами).
1.2. Ограничение способности к самостоятельному передвижению второй степени наблюдается у больных с текущим остеомиелитом и рецидивирующим остеомиелитом нижних конечностей с частыми и продолжительными обострениями, при последствиях хронического остеомиелита с выраженным нарушением статико-динамической функции (контрактуры двух крупных суставов III степени, трофические язвы подошвенных областей,малигнизация свища, язвы, амилоидоз внутренних органов с выраженным нарушением их функций).
1 3 Ограничение способности к самостоятельному передвижению третьей степени встречается редко - при хроническом остеомиелите костей таза с нарушением непрерывности тазового кольца и выраженными нарушениями функции тазовых органов, при множественных ампутационных дефектах, при распространении метастазов вследствие озлокачествления свищей и язв выше пупартовой связки.
2. Ограничение способности к самообслуживанию.
2.1. Ограничение способности к самообслуживанию первой степени наблюдается у больных хроническим остеомиелитом при ложных суставах обеих костей предплечья, при ложном суставе плечевой кости, при контрактурах крупного сустава III степени на верхней конечности или анкилозе его в функционально выгодном положении, при патологии нижних конечностей, указанных в пункте 2 предыдущего раздела.
2.2. Ограничение способности к самостоятельному самообслуживанию второй степени наблюдается у больных хроническим остеомиелитом с частыми и средней частоты обострениями в сочетании с контрактурой крупного сустава IV степени или анкилозом его в функционально невыгодном положении.
2.3. Ограничение способности к самообслуживанию третьей степени у больных хроническим остеомиелитом не встречается.
3. Ограничение способности к трудовой деятельности.
3.1. Первая степень ограничения способности к трудовой деятельности у больных хроническим остеомиелитом наблюдается (в связи со снижением квалификации или уменьшением объема производственной деятельности или невозможности работать в прежней профессии) при обострениях средней частоты и продолжительности со всеми нарушениями, указанными в пунктах 1.1. и 2.1. при наличии противопоказаний в характере труда и его условиях.
Больным хроническим остеомиелитом верхних конечностей противопоказаны все работы, связанные с повышенной нагрузкой на верхние конечности (операторы, швеи, монтажники электронной аппаратуры, машинистки, наборщики, гранильщики, каменщики и тп). Больным хроническим остеомиелитом нижних конечностей противопоказаны все виды работ, связанные с повышенной нагрузкой на нижние конечности (монтажники, такелажники, станочники, курьеры, геологи, лесники и т.п.). Всем больным хроническим остеомиелитом противопоказан тяжелый физический труд, работа в неблагоприятных климатических условиях (холод, жара, повышенная влажность, перепады температуры на рабочем месте более 10° С), при свищевых формах остеомиелита противопоказана работа с продуктами питания, работа в детских учреждениях.
3.2. Ограничение трудовой деятельности второй степени возникает у больных хроническим остеомиелитом с патологией, указанной в пунктах 1.2. и 2 2.
3.3. Ограничение трудовой деятельности третьей степени возникает у больных хроническим остеомиелитом при малигнизации свищей и язв с распространением метастазов выше пупартовой связки и невозможности радикального лечения, при выраженном амилоидозе внутренних органов, при хроническом остеомиелите костей таза с нарушением непрерывности тазового кольца и выраженном нарушении функции тазовых органов.
Принципы медицинской реабилитации больных хроническим посттравматическим остеомиелитом
Медицинская реабилитация больных хроническим травматическим остеомиелитом предполагает радикальное оперативное лечение. Любые паллиативные операции, направленные только на санацию гнойного очага - вскрытие гнойников и секвестрэктомия, дают временный эффект с последующим обострением.
К радикальным оперативным вмешательствам относят все способы аутопластического замещения костного дефекта, образовавшегося поспе радикальной хирургической обработки очага остеомиелита, кожно-подкожно-фасциальными, мышечными или костными аутотрансплантатами.
До настоящего времени наиболее приемлемым способом радикального лечения хронического посттравматического остеомиелита является метод закрытия костного дефекта мышечным лоскутом на ножке. В безмышечной зоне методом выбора является выкраивание лоскутов на ножке, включающих в себя кожу, подкожную клетчатку, фасцию, рубцовую ткань. Однако следует помнить, что мышечный лоскут устойчив к перегибу и выкроенный даже из рубцовоизмененной мышцы оказывается жизнеспособным и обеспечивает ликвидацию остеомиелитического процесса, тогда как кожно-жировой, кожно-фасциальный при перегибах погибает. Поэтому вероятность ликвидации хронического остеомиелита при мышечной пластике выше, чем при прочих видах аутопластик.
Свободная костная аутопластика требует полноценных мягких тканей над костной полостью, что далеко не всегда возможно, особенно при длительно существующем остеомиелите у больных, подвергшихся неоднократным операциям. При недостаточных ресурсах мягких тканей и обширных рубцовых изменений кожи в окружности остеомиелитического очага иногда прибегают к трансмиопластике или комбинированной мышечно-костной пластике. В дальнейшем при значительных дефектах кожи, может возникнуть необходимость в несвободной кожной аутопластике.
С большой осторожностью следует прибегать к обширным реконструктивным операциям в пожилом возрасте, когда снижены репаративные способности организма и сопротивляемость к инфекции. Нередко приходится сталкиваться и с категорическим несогласием больного на еще одно оперативное вмешательство.
Кроме того, в программу медицинской реабилитации следует включать устранение его последствий (контрактур, укорочений, нарушений оси конечности, ложных суставов) как оперативными методами, так и с помощью ЛФК, массажа, физиотерапевтических процедур, санаторно-курортного лечения, различных ортопедических пособий: стельки, обувь, туторы, ортезы, протезы.
Для больных, перенесших радикальное лечение, особое значение приобретают методы физической и психологической реабилитации, имеющих своей целью возвращение больного к привычному образу жизни и профессиональной деятельности.
КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ ОСТЕОМИЕЛИТЕ (ХРОНИЧЕСКОМ) У ВЗРОСЛЫХ В 2020 ГОДУ
Инвалидность не устанавливается в случае, если у больного имеются:
- редкие обострения (1 раз в год и реже), непродолжительные (менее 3 недель).
Инвалидность 3-й группы устанавливается в случае, если у больного имеются:
- обострения свищевой формы остеомиелита средней частоты (до 2 раз в год), средней продолжительности (не менее 4 недель).
Инвалидность 2-й группы устанавливается в случае, если у больного имеются:
- рецидивирующий остеомиелит: обострения частые (3 - 4 раза в год), длительные (более 4 недель);
- формирование умеренных или выраженных контрактур в смежных суставах, приводящих к выраженному нарушению статодинамической функции;
- наличие осложнений, приводящих к стойким выраженным нарушениям функций организма.
КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ ОСТЕОМИЕЛИТЕ (ХРОНИЧЕСКОМ) У ДЕТЕЙ В 2020 ГОДУ
Инвалидность не устанавливается в случае, если у ребенка имеются:
- редкие (1 раз в год и реже) непродолжительные (менее 3 недель) обострения.
Категория "ребенок-инвалид" устанавливается в случае, если у больного имеются:
- обострения свищевой формы остеомиелита средней частоты (до 2 раз в год), средней продолжительности (не менее 4 недель);
- рецидивирующий остеомиелит: обострения частые (3 - 4 раза в год), длительные (более 4 недель);
- формирование умеренных или выраженных контрактур в смежных суставах;
- наличие осложнений (ложные суставы, патологические вывихи).
Получить официальное заключение о наличии (или отсутствии) оснований для установления инвалидности больной может только по результатам своего освидетельствования в бюро МСЭ соответствующего региона.
Порядок оформления документов для прохождения МСЭ (включая и алгоритм действий при отказе лечащих врачей направлять больного на МСЭ) достаточно подробно расписан в этом разделе форума:
Оформление инвалидности простым языком
Хронический остеомиелит – заболевание, поражающее костную ткань человека. Проявляется в виде гнойно-некротического или гнойно-воспалительного процесса. Заболевание затрагивает также близлежащие мягкие ткани. Период ремиссии протекает от 2 недель до нескольких лет. Устранить хронический остеомиелит позволяют хирургические, консервативные методы лечения. Врачи также назначают физиотерапию.
Особенности заболевания

Многие заболевания, перешедшие в хроническую стадию, имеют характерную клиническую картину, чередование состояний ремиссии и обострения болезни, хронический остеомиелит не исключение. Важно знать, что во время ремиссии нормализуются показатели крови, воспалительная картина при не расширенном исследовании не выявляется. Длительность периода облегчения может длиться от пары недель до нескольких лет. Началом обострения становится закрытие свищей, по которым гнойное вещество выводилось наружу. Как только они зарастают, начинается скопление гноя в очаге инфекции внутри организма, ухудшается самочувствие больного, процесс переходит в подострый или острый.
Причины возникновения
Хронический остеомиелит еще называют вторичным. Это название полностью отражает суть заболевания. С началом болезни идентифицируют просто остеомиелит, факторы ухудшения состояния больного различны:
- резистентность возбудителя болезни к антибиотикотерапии,
- позднее обращение к врачу,
- осложнения гематогенного остеомиелита,
- осложнение воспалительного процесса после травм костей, огнестрельных ранений с повреждением костной ткани, операций, стоматологических манипуляций,
- нарушения пациентом плана лечения (особенность приема антибиотиков в том, что между каждой дозой лекарства должно пройти четко указанное в инструкции к препарату время. Нарушения в режиме приема лекарств снижают их эффективность. Принимая данные препараты, пациент должен придерживаться диеты, исключить алкоголь).
Выше перечисленные причины становятся толчком к развитию хронического процесса. Во многих случаях такое ухудшение сложно предсказать, что снижает эффективность лечения, ухудшает прогноз.
Симптоматика
Самочувствие больного зависит от объема, степени поражения кости, периода ремиссии или обострения хронического остеомиелита. В фазе ремиссии отмечается улучшение самочувствия пациента, уменьшаются признаки отравления организма продуктами разложения, картина крови нормализуется.

Местно в зоне поражения сохраняется покраснение, мягкие ткани уплотнены. Образуются свищи, в некоторых случаях они соединяются в систему инфицированных каналов, по которым гнойное содержимое выделяется наружу. Постепенно количество сочащегося вещества снижается. В этот период заканчивается процесс отторжения отмершего фрагмента кости (секвестрация) и образование вокруг него полости, содержащей продукты разложения (гнойное отделяемое) или грануляционную ткань (секвестральной коробки). Возможно постепенное зарастание свищей. Благодаря лечению общие и местные симптомы ослабевают. Время ремиссии длится от 2-3 недель до нескольких лет, зависит от множества факторов:
- возраст, состояние организма пострадавшего,
- иммунитет,
- образ жизни (употребление алкоголя, табакокурение),
- наличие других заболеваний,
- переохлаждение,
- повторные травмы.
Часто рецидив начинается после закрытия гнойного свища. Продукты распада скапливаются в тканях, усиливается боль, гиперемия, отечность. Появляется скованность движений, повышение температуры тела, ухудшение показателей крови. Симптомы периода обострения вторичного не так резки, как при остром остеомиелите, медики их называют стертыми. Состояние пациента улучшается после вскрытия гнойника, свищевых каналов.
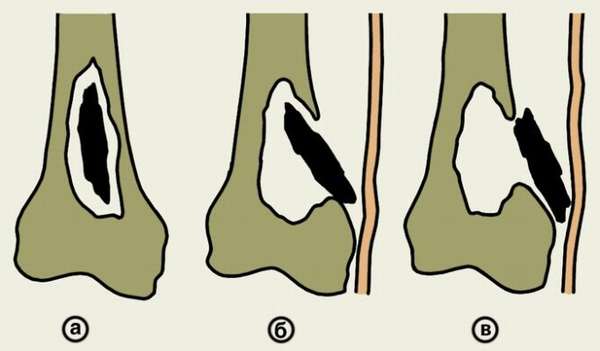
Классификация хронического остеомиелита соответствует видам острого, являющегося первичным этапом в развитии этого заболевания. Осложнения могут наблюдаться при любом из видов болезни:
- гематогенный (около 30% заболевших дети первого года жизни. Локализация – подвергаются изменениям длинные трубчатые кости),
- посттравматический: после огнестрельных ранений, послеоперационный (2% случаев после протезирования крупных суставов), развившийся в результате ушибов и переломов (90% случаев открытые переломы с обширным повреждением кожи, мышц),
- контактный (переход воспалительного процесса с мягких тканей на кость, причиной может быть панариций или другой гнойно-воспалительный очаг инфекции),
- ондотогенный (не вовремя или не в полном объеме выполненная санация ротовой полости может привести к хроническому остеомиелиту костей верхней, нижней челюсти).
Исключением является первично хроническая форма остеомиелита. Эта форма заболевания относится к атипичнным, симптомы сглажены, что затрудняет своевременную идентификацию болезни. Скудная клиническая картина наблюдается при абсцессе Броди, остеомиелите Олье (альбуминозный), синдроме Гарре (склерозирующий, при первых проявлениях часто путают с саркомой). Антибиотико-резистентный также относится к первично хронической форме заболевания.
Диагностика заболевания
Рентгенологическое исследование становится первым шагом для диагностики хронического остеомиелита. Проводится в более жестком режиме облучения. Видимый признак патологии выражается утолщением костей с образованием полости. Опыт врача, проводящего расшифровку снимков важное звено в постановке диагноза. Метод малоинформативен для определения степени нагноения, диагностики поражения мягких тканей.
Для исследования свищей, свищевых каналов назначают специальный метод рентгенографии – фистулографию. Эта манипуляция проводится с использованием контрастного вещества, которым заполняют ходы свищей. Рекомендуются МРТ, КТ, их назначают при поражении суставов, позвоночного столба, таза. Эти исследования выявляют объемы деструкции, наличие секвестров.
Некроз костей, наличие отторженных фрагментов являются решающими факторами при проведении дифференциальной диагностики, в случаях, когда медики подозревают наличие хронического остеомиелита.
Насколько давно развилось заболевание, можно судить по степени периостальных проявлений (воспаление надкостницы). Учитывается, что детская надкостница более активна, и периоститы проявляют себя раньше.
Методы лечения
Лечение хронического остеомиелита комплексное, обязательным условием становится госпитализация пациента. Включает в себя медикаментозную терапию и активное хирургическое вмешательство. Консервативная терапия оправданна только при острых, начальных формах болезни. Вылечить больного хроническим остеомиелитом без проведения операций не представляется возможным.

Терапия первично хронического (всех этиологий) остеомиелита осложняется тем, что заболевание проявляется не яркими симптомами, это становится причиной позднего обращения пациентов за медицинской помощью. Лечить пациентов привлекают специалистов в области хирургической травматологии, ортопедии, неврологии, они определяют особенности, направление индивидуального лечения.
Чтобы справиться с возбудителем болезни, после его идентификации проводят ударный курс антибиотиков.
Результатом воспалительного процесса становится тяжелая интоксикация организма, для борьбы с ней назначают:
- переливание плазмы,
- дезинтоксикационные кровезаменители,
- процедуры гипербарической оксигенации.
Поддерживают иммунитет больного с помощью иммуномодуляторов, витаминов, биологически активных добавок. Применяется симптоматическая терапия.
Хирургическое лечение
В обязательном порядке делают промывание раны и свищевых полостей раствором антибиотиков. Производится вскрытие и дренаж мышечных флегмон. В ходе операции, которая проводится в период ремиссии, врачу необходимо удалить все некротизированные части костей и тканей, свищевые каналы иссекаются. По показаниям используют трансплантаты, применяют аппарат Илизарова.
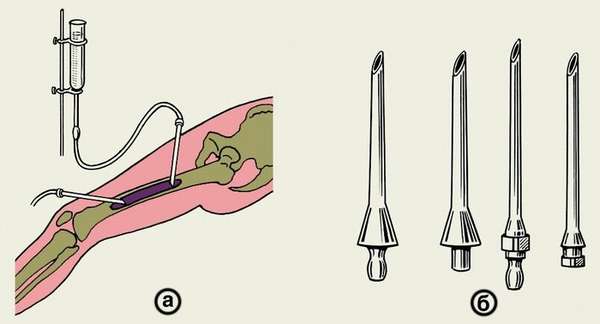
Хирургическое лечение хронического остеомиелита процесс длительный и многоэтапный, полное восстановление конечности практически невозможно. Отказ от хирургического вмешательства может привести к сепсису, ампутации конечности, тромбоэмболии легких, летальному исходу.
Чтобы закрепить эффект после оперативного вмешательства, при хроническом остеомиелите показано местное проведение физиотерапевтических процедур:
- электрофорез с применением лекарственных препаратов,
- ультразвуковая терапия,
- микроволновая терапия (основана на воздействии электромагнитного поля),
- облучение средневолновыми ультрафиолетовыми лучами (повышает выработку витамина D),
- лазеротерапия.
Что такое остеомиелит?
Остеомиелит представляет собой инфекцию кости, чаще всего вызываемую бактериями, реже другими типами патогенных микроорганизмов, часто достигающих кости через кровь. Остеомиелит может быть острым или хроническим и определяется как таковой в первую очередь на основании патологической картины ткани, а не продолжительности инфекции. Наиболее распространенной причиной остеомиелита, острого или хронического, является золотистый стафилококк как у детей, так и у взрослых.
При инфицировании костной ткани часто развивается отек ее мягкой внутренней части (костного мозга). Отекшая внутренняя часть начинает давить на твердую внешнюю стенку кости, приводя к передавливанию кровеносных сосудов костного мозга, в результате чего приток крови к кости снижается или прекращается.
Без достаточного поступления крови возможно отмирание участков костной ткани. Инфекции таких отмерших участков костной ткани сложны в лечении, поскольку в эти участки не проникают естественные клетки организма, специализирующиеся на защите от инфекций, а также антибиотики.
Инфекция также может распространиться за пределы кости и привести к образованию гнойных скоплений (абсцессов) в близлежащих мягких тканях, например, мышечной ткани. Абсцессы иногда самостоятельно прорываются через кожу.
Классификация
Существует два типа остеомиелита, которые более дифференцированы по отношению к профилю, представленному костной тканью, чем по продолжительности самой инфекции:
- Острый остеомиелит, связанный с воспалительными изменениями костей, вызванными патогенными бактериями, симптомы которых обычно появляются через две недели после заражения.
- Хронический остеомиелит представляет собой некроз кости, то есть гибель части костной ткани.
Дальнейшие классификации остеомиелита основаны на предполагаемом механизме инфицирования: например, если он передается через кровь или в результате прямого проникновения бактерий в кость вследствие инфицирования прилегающих мягких тканей или открытой раны.
Причины остеомиелита
Остеомиелит вызывается различными инфекционными агентами. Когда костный мозг (мягкая ткань внутри кости) заражается, он набухает и оказывает давление на кровеносные сосуды в кости, вызывая их разрушение. Найденные микроорганизмы различаются в зависимости от возраста пациентов:
- Бактерии золотистого стафилококка (Staphylococcus aureus) являются наиболее частой причиной острого и хронического остеомиелита у взрослых и детей.
- Стрептококк группы А (пневмококк и К. kingae) являются другими двумя наиболее распространенными патогенными микроорганизмами у детей.
- Стрептококковые инфекции группы В встречаются в основном у новорожденных.
- У взрослых золотистый стафилококк является наиболее распространенным патогеном в кости, связанным с протезными инфекциями.
- Другие возможные микроорганизмы: Staphylococcus epidermidis, Pseudomonas aeroginosa, Serratia marcescens и Escherichia coli.
- Кроме того, грибковые и микобактериальные инфекции также были зарегистрированы у пациентов с остеомиелитом, но они остаются редкими и обычно встречаются у пациентов с нарушенной иммунной функцией (иммунодефицит).
- Есть редкие случаи паразитарной инфекции (эхинококкоз).
- В контексте травмы инфекция очень часто связана с несколькими микроорганизмами.
Механизм действия, который вызывает хронический остеомиелит, заключается в следующем: бактерии прилипают к кости и образуют биопленку, в которой они становятся менее чувствительными не только к иммунной системе пациента, но и к антибиотикам.
Золотистый стафилококк часто поражает госпитализированных людей, поэтому это называется внутрибольничной инфекций — микробом, который поражает больного в результате его госпитализации или посещения лечебного учреждения. Таким образом, инфекция золотистого стафилококка может заражать человека во время установки катетера, протеза или зонда.
Люди, наиболее подверженные риску острого остеомиелита, — это дети, которые чаще поражаются из-за роста областей длинных костей, которые сильно васкуляризируются и подвержены даже незначительным травмам. Более половины случаев острого гематогенного (переносимого с кровью) остеомиелита у детей приходится на пациентов в возрасте до пяти лет. Напротив, хронический остеомиелит у детей встречается очень редко.
Факторами риска, а именно предрасположенностью к остеомиелиту, являются в основном:
- диабет 2 типа;
- заболевание периферических сосудов.
По мере прогрессирования этих состояний заболеваемость хроническим остеомиелитом среди населения увеличивается.
Симптомы остеомиелита
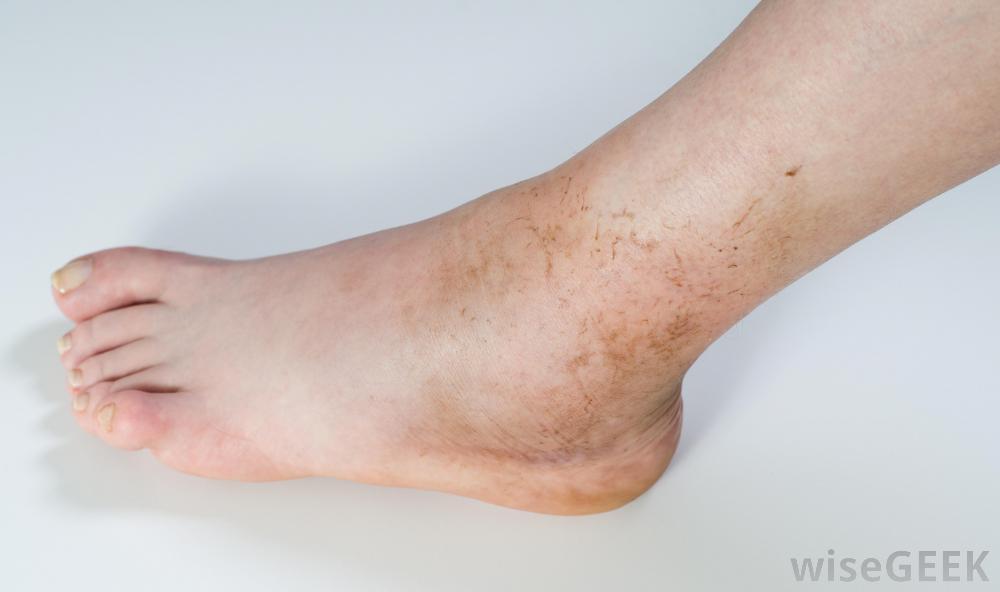
Симптомы острого остеомиелита:
- лихорадка (высокая температура);
- раздражительность;
- местная эритема (покраснение);
- отек;
- чувствительность зараженной кости.
Симптомы хронического остеомиелита:
- часто вторичный по отношению к открытым переломам;
- хроническая боль;
- плохое заживление ран;
- общее недомогание;
- иногда жар.
Симптомы остеомиелита могут быть неспецифичными, и их трудно распознать. Идентификация рассматриваемой бактериальной инфекции не всегда проста, поскольку посевы крови, позволяющие обнаружить их, оказываются положительными только в половине случаев.
Осложнения
Основные осложнения остеомиелита включают:
- Смерть кости (остеонекроз). Инфекция кости может препятствовать циркуляции крови внутри кости, что приводит к ее смерти. Для того чтобы антибиотики помогли, необходимо хирургически удалить отмершие части кости.
- Септический артрит. Иногда инфекция в костях может распространиться на близлежащие суставы.
- Плохой рост. Если остеомиелит возникает в мягких тканях, называемых ростовыми пластинами, на любом конце длинных костей рук или ног, это может повлиять на нормальный рост костей и суставов детей.
- Рак кожи. Если при остеомиелите образовалась открытая рана, которая выделяет гной, существует высокая вероятность того, что на окружающей коже появится плоскоклеточный рак.
Диагностика
Остеомиелит можно заподозрить на основании симптомов и по результатам медицинского осмотра. Например, врачи могут подозревать остеомиелит у больного со стойкой болью в определенном участке кости, сопровождающейся или не сопровождающейся лихорадкой, предъявляющего жалобы на практически постоянную усталость.
Если врачи подозревают остеомиелит, они проводят анализы крови для выявления воспаления, определяя один из следующих показателей:
- скорость оседания эритроцитов (СОЭ — анализ, который заключается в измерении скорости, с которой эритроциты оседают на дно пробирки с кровью);
- уровень С-реактивного белка (белок, циркулирующий в крови, резко повышается в случае воспаления).
Повышенные показатели СОЭ и уровня С-реактивного белка обычно указывают на наличие воспаления. Кроме того, в результатах анализа крови часто выявляют повышение количества лейкоцитов. Однако для диагностики остеомиелита результатов таких анализов крови недостаточно, хотя результаты в пределах нормы, говорящие о незначительном воспалении или полном его отсутствии, снижают вероятность остеомиелита.
Рентген позволяет обнаружить характерные признаки остеомиелита, но в ряде случаев это возможно только спустя 2–4 недели после появления первых симптомов.
В случае сомнительных результатов рентгенологического исследования или тяжелых симптомов проводится компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). С помощью КТ и МРТ можно определить инфицированные участки или суставы и обнаружить инфекцию соседних тканей, например, абсцессы.
Для диагностики инфекции кости и определения микроорганизмов-возбудителей врачи могут взять на анализ образцы крови, гноя, синовиальной жидкости или самой костной ткани. Как правило, при остеомиелите позвоночника образцы костной ткани извлекают с помощью иглы или в ходе хирургического вмешательства.
Лечение остеомиелита
Наиболее эффективным средством лечения детей и взрослых, у которых в недавнее время была инфекция кости, распространившаяся с кровотоком, являются антибиотики. Если определить бактерию-возбудителя инфекции не представляется возможным, применяют антибиотики, эффективные в отношении золотистого стафилококка и многих других типов бактерий (антибиотики широкого спектра действия).
В зависимости от тяжести течения инфекции, антибиотики могут вводить в вену (внутривенно) в течение 4–8 недель. Затем переходят на прием антибиотиков внутрь в течение более длительного периода времени в зависимости от реакции на них пациента. Лечение некоторых больных хроническим остеомиелитом может предусматривать прием антибиотиков в течение нескольких месяцев.
Если обнаружена или подозревается грибковая инфекция, необходимо лечение противогрибковыми препаратами в течение нескольких месяцев. Если инфекция обнаружена на ранних этапах, хирургическое вмешательство обычно не требуется.
У взрослых больных с бактериальным остеомиелитом позвонков антибиотикотерапия обычно длится от 4 до 8 недель. Иногда возникает необходимость в постельном режиме, и больному может потребоваться использовать корсет. Для дренирования абсцессов или укрепления пораженных позвонков (чтобы не допустить сминания позвонков и, как следствие, поражения близлежащих нервов, позвоночного столба или кровеносных сосудов) может потребоваться хирургическое вмешательство.
Если остеомиелит развивается вследствие инфекции близлежащих мягких тканей, сложность лечения возрастает. Обычно проводится хирургическая операция для удаления отмершей ткани и кости, образовавшиеся полости заполняются здоровой кожей или другой тканью. Затем проводится лечение инфекции с помощью антибиотиков. Антибиотики широкого спектра действия необходимо принимать более 3 недель после хирургического вмешательства.
При наличии абсцесса обычно требуется хирургическое вмешательство для его удаления. Также хирургическое вмешательство показано больным со стойкой температурой и снижением массы тела.
Прогноз
При лечении клинический исход острого остеомиелита в целом хороший.
Прогноз неутешителен для людей с длительным (хроническим) заболеванием. Симптомы могут появляться и исчезать годами, даже при хирургическом вмешательстве. Может потребоваться ампутация, особенно у людей с диабетом или плохим кровообращением.
Прогноз для людей с протезной инфекцией частично зависит от:
- здоровья человека;
- типа инфекции;
- того можно ли зараженный протез удалить без проблем.
Можно ли предотвратить остеомиелит?
Самый простой способ предотвратить остеомиелит — сохранять кожу чистой. Все порезы и раны, особенно глубокие, должны быть тщательно очищены. Моте раны водой с мылом, держите их под проточной водой не менее пяти минут подряд, чтобы тщательно их промыть и удалить любую грязь.
Чтобы сохранить чистоту раны после промывки, накройте ее стерильной марлей или чистой тканью. Вы можете нанести заживляющий безрецептурный антибактериальный крем на рану, но самое главное, чтобы он был хорошо очищен. Раны должны начать заживать в течение первых 24 часов и полностью зажить в течение недели.
Рана, для заживления которой требуется больше времени и/или которая вызывает сильную боль, должна быть осмотрена специалистом.
И, как и при многих инфекциях, родители и дети должны тщательно и часто мыть руки, чтобы предотвратить распространение микробов. Дети также должны своевременно проходить необходимые вакцинации.
Читайте также:


