Какие инфекции могут быть в шее
Поверхностную инфекцию, поражающую кожу и ее производные, следует дифференцировать от инфекции глубоких тканей и висцеральных органов. Поверхностная инфекция обычно представляет собой первичное поражение кожи и ее производных, вызываемое стафилококками. Воспаление глубоких клетчаточных пространств шеи обычно развивается вследствие некроза или воспаления регионарных лимфатических узлов с возможным их абсцедированием или распространения инфекции с висцеральных органов шеи, например трахеи или пищевода.
При микробиологическом исследовании выявляют смешанную микрофлору: стафилококки, стрептококки, грамотрицательные бактерии или туберкулезную палочку.
а) Поверхностная инфекция области шеи. Фурункулы и карбункулы шеи чаще образуются у мужчин и обычно локализуются в затылочной области. Существенными предрасполагающими факторами являются сахарный диабет и алкоголизм. Лечение фурункулов хирургическое и состоит в удалении некротического стержня, при карбункуле приходится выполнять параллельные разрезы кожи с подкожной жировой клетчаткой и разрушение перемычек между гнойными карманами с последующим дренированием раны и одновременным назначением антибиотиков.
Нагноившаяся атерома и подкожная дермоидная киста могут симулировать абсцесс шеи. Их полностью иссекают после подавления инфекции с помощью антибиотикотерапии.
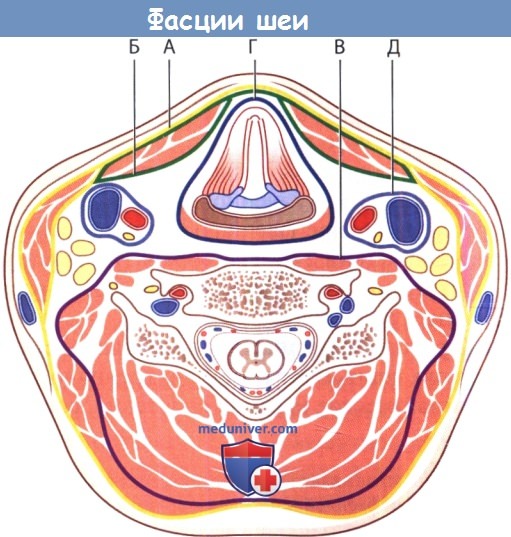
Фасции шеи. Поперечный разрез на уровне позвонка C5. Фасции, покрывающие мышцы, включают:
А - поверхностную шейную фасцию; Б - претрахеальную пластинку, или среднюю шейную фасцию;
В - предпозвоночную (превертебральную) фасцию, или глубокую фасцию шеи;
Г - висцеральную фасцию шеи; Д - сонный фасциальный футляр.
б) Абсцессы шеи. Клиническая картина. Клинические проявления абсцесса шеи определяются его локализацией. Наиболее часто абсцесс образуется в окологлоточном и поднижнечелюстном пространстве. Глубина залегания абсцесса часто делает невозможной его пальпацию. Воспаление окружающих мягких тканей нарушает их функцию, вызывает отек и связанную с ним боль, нарушение глотания, тризм и мышечную ригидность.
В анализах крови отмечаются характерные для септического воспаления изменения. При осложнении абсцесса тромбофлебитом шейных вен или септицемией появляются озноб, признаки обструкции дыхательных путей или медиастинита.
Причины и механизмы развития. Причиной образования абсцесса бывает инфекция мягких тканей головы или шеи, первичный или вторичный шейный лимфаденит, гнойный тиреоидит и нагноение кисты. Нисходящая специфическая отогенная инфекция (мастоидит Бецольда) в настоящее время встречается редко.
Диагностика. Диагноз ставят на основании анамнеза, клинической картины, результатов исследования методами визуализации и микробиологического исследования.
Лечение абсцесса шеи. В тяжелых случаях следует незамедлительно назначить антибиотики, не дожидаясь результатов посева и определения чувствительности микрофлоры к антибиотикам. Локализацию абсцесса уточняют с помощью диагностической пункции. Аспирация содержимого абсцесса и антибиотикотерапия не могут заменить вскрытия абсцесса и полноценного его дренирования.
В дальнейшем (второй этап) выполняют дополнительные вмешательства, связанные с распространением инфекции на артерии, вены, нервы, окружающие мягкотканные образования.
в) Медиастинит как осложнение абсцесса и флегмоны шеи. Клиническая картина. Клинические проявления медиастинита включают выраженное недомогание, слабость, лихорадку, боль за грудиной или в межлопаточной области, подкожную эмфизему (образование газа) и венозный застой.
Причины и механизмы развития. Висцеральное фасциальное пространство шеи не изолировано от верхнего средостения, поэтому поспалительный процесс может из области шеи распространиться в грудную полость. Частой причиной развития инфекции по такому сценарию бывает перфорация гортаноглотки или пищевода на уровне входа в него во время диагностической эндоскопии, удаления инородного тела или операции на глоточном кармане.
Диагностика. Диагноз ставят на основании анамнеза, клинической картины, результатов рентгенографии грудной клетки, при необходимости с контрастированием водорастворимым контрастным веществом для выявления перфорации, и КТ.
Лечение. Дренируют задневерхний отдел средостения. Разрез выполняют вдоль переднего края грудино-ключично-сосцевидной мышцы и, тупо разделяя ткани, достигают пищевода. Грудино-ключично-сосцевидную мышцу и щитовидную железу отводят с помощью ретракторов и, направляя палец вдоль пищевода, проникают в задневерхний отдел средостения. Эвакуировав содержимое абсцесса, вводят дренажную трубку.
Переднее средостение дренируют из горизонтального разреза над яремной ямкой. Переднюю стенку трахеи обнажают, как при выполнении нижней трахеотомии, и пальцем проникают в переднее средостение, после чего его дренируют через трубку.
Актиномикоз представляет собой хроническое заболевание, протекающее с образованием свищей. Оно характеризуется образованием обычно безболезненных инфильтратов, главным образом в области шеи, но иногда также в области щек и дна полости рта. Кожа в области воспалительного процесса приобретает синюшный оттенок. Актиномикоз поддается лечению пенициллином.
- Вернуться в оглавление раздела "отоларингология"
Во время пальпации горла некоторые пациенты могут обнаружить неоднородные бугорки, которые при надавливании доставляют дискомфорт и даже боль. Эти симптомы чаще всего свидетельствуют об увеличении шейных лимфоузлов, что может возникнуть на фоне поражения какого-либо внутреннего органа или целой системы, поэтому при малейшем подозрении на лимфаденит постарайтесь сразу обратиться за медицинской помощью.
Причины патологии
Воспаление лимфатических узлов могут вызвать самые различные факторы.
- Аллергические процессы в организме, отек Квинке.
- Аутоиммунные реакции (СКВ, саркоидоз, синдром Шегрена, подагра, ревматизм, ревматоидный артрит и другие).
- Злокачественные опухоли внутренних органов и систем (особенно лимфомы).
- Поражения кровеносной системы, нарушения структуры крови и гемостаза, переливания в анамнезе, внутренние кровотечения.

Заболевания на фоне размножения патогенов (вирусов, грибков, бактерий, паразитов и т. д.). При этом на воспаление организм реагирует повышенной секрецией лимфоцитов, а это, в свою очередь, приводит к увеличению шейных лимфоузлов с одной стороны (или же обоих одновременно). Чаще всего лимфаденит провоцирует возбудитель сифилиса, гонореи, ВИЧ, трихомониаза, туберкулеза, мононуклеоза, а также бактериальные палочки (стрептококк, стафилококк, синегнойная), грибки и т. д.- Патологии верхних дыхательных путей. Отек узлов нередко возникает на фоне тонзиллита и ангины, синусита, гайморита, гриппа, фарингита, ОРЗВ и ОРВИ, отита.
- Стоматологические заболевания (остеомиелит, пульпит, стоматит, гингивит, глоссит, герпес, периодонтит, кандидоз и другие).
- Дерматозы и дерматиты (раны, гнойники, трофические язвы, аллергические высыпания, фурункулы и т. д.).
- Бруцеллез. Комплексное поражение ЦНС, опорно-двигательного аппарата и сердечнососудистой системы приводит к хронической форме лимфаденита.
- Злоупотребление токсинами в результате хронического алкоголизма, длительного курения или же бессистемного приема сильнодействующих лекарственных препаратов.
- Механические повреждения. Массовые ожоги, операции на лимфатической системе, травмы области шеи – все это может вызвать физиологический лимфаденит.
- Другие факторы. Иногда увеличение лимфоузлов на шее может возникнуть на фоне временного ослабления иммунитета. Это может спровоцировать как стресс, так и неправильный рацион или физическое перенапряжение. Иногда патологию вызывают вредные условия работы или плохая экология в регионе проживания.
Клиническая картина

При различных заболеваниях отек тканей может сопровождаться и другими симптомами. При инфекционном мононуклеозе лимфатические узлы могут набухать до 50 мм в диаметре, иметь неровные контуры и относительную неподвижность, плохую эластичность. Во время туберкулеза ткани могут отекать без характерной болезненности при пальпации.
Сильные боли, округлость и подвижность бугорков наблюдается при инфекционных заболевания горла и шеи, а также при воспалении соседних подчелюстных лимфоузлов.
В целом при лимфадените ткани увеличиваются в размере, отекают, становятся твердыми и менее подвижными. Наблюдаются болевые ощущения, которые усиливаются во время пальпации. Спазмы могу возникать и при глотании, общении, поворотах головы. Ткань также может краснеть и воспаляться, становиться более рыхлой, а местная ее температура повышается. Нередко наблюдается симметричное увеличение шейных лимфоузлов при ветрянке, кори и других инфекционных заболеваниях в острой форме.
В некоторых случаях при лимфадените растет температура, отмечается озноб, общая усталость, ломота в связках и мышцах, потеря аппетита, диспепсические нарушения.
Как лечить?

Само по себе подобное явление – это симптом другого, более серьезного заболевания, которое требует подтвержденного диагноза и симптоматического лечения. Исключение составляет гнойное поражение, которое без адекватной хирургической терапии может привести к сепсису – острому инфицированию крови.
Если лимфаденит имеет бактериальную природу, то назначаются антибиотики согласно виду палочки. При грибках назначаются пероральные таблетки – Кетоназол, Флуконазол, Клотримазол и другие.
Вирусные заболевания лечатся противовирусными препаратами плюс симптоматическая терапия (жаропонижающие средства, обезболивающие, препараты для облегчения дыхания или смягчения кашля, НПВС и т. д.). При герпесе прописывают Ацикловир в виде пилюль или крема, а также Герпевир или Зовиракс. А вот при мононуклеозе необходимы лекарства с интерфероном в составе. При аллергической природе болезни прописывают антигистамины, а также обеспечивается изоляция от раздражителя.
Помните, что при лимфадените категорически запрещено самолечение: прикладывания горячих компрессов, горчичников, а также массирование области. Доверьте ваше здоровье инфекционисту или терапевту.
Часто люди обнаруживают у себя шарик либо опухоль размерами с горошину или куриное яйцо в области шеи и не придают находке значения. Эта припухлость – воспаление лимфоузлов – свидетельствует о серьёзных болезнях. В статье пойдёт речь о том, что делать, когда лимфоузлы опухли, о причинах, симптомах и способах лечения болезней.
Что такое лимфа и лимфоузлы?
Лимфа – бесцветная жидкость без запаха. В ней находится масса лимфоцитов, немного эритроцитов. Белка в лимфе не содержится. По выполняемым функциям лимфа – это соединительная ткань, только в жидком виде. Выполняет защитную и метаболическую функцию. Циркулирует жидкость по специальным сосудам. В них содержатся специальные клапаны, которые не разрешают лимфе течь в обратном направлении.
Лимфоузлы с лимфой – биологическая система, располагающаяся на лимфатических сосудах. Они работают в качестве фильтров: не пропускают патогенные вещества к жизненно важным органам. Форма узлов бывает круглой, овальной; размер лимфоузла у здорового человека не больше 1 см. Узлы создают иммунные клетки, которые борются с вирусами и вредоносными микроорганизмами. Главные узлы лежат группами в области шеи, где выполняется защитная функция мозга.
Что такое лимфаденит?
Воспаление лимфоузлов на шее называют лимфаденитом. Опухоли узлов редко представляют собой самостоятельную болезнь. Часто подобным образом организм сигнализирует о прогрессировании инфекции. Если мучают воспаления и боли в области шеи, важно незамедлительно обратиться к специалисту, чтобы не допустить распространения болезни к структуре и оболочке головного мозга!
Выделяется четыре группы риска:
- люди с ослабленной иммунной системой;
- алкоголики;
- больные, страдающие аллергией;
- люди с проблемами со щитовидкой.
Расположение лимфатических узлов разнообразно:
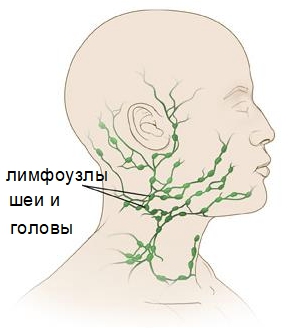
- под челюстью (челюстные);
- под подбородком (подбородочные);
- слева и справа шеи;
- на задней части шейного отдела;
- в затылке.
Группы узлов находятся в паху, подмышками. Их ещё называют лимфатическими железами.
Виды лимфаденита
Заболевание делят на пять категорий: характер воспаления, насколько узлы увеличены, каким путём инфекция получена и т.д.
- Через кровь. Инфицирование лимфоузла произошло посредством перемещения патогенного вещества через кровеносную систему.
- Контактный. Инфекция передалась путём заражения близлежащих органов.
- Механический. Инфицирование произошло из-за нарушения целостности близких тканей.
- Специфический вид. Воспаление возникает из-за наиболее часто встречающихся возбудителей, к примеру, стрептококки и стафилококки. В указанных случаях человек болеет ангиной, ОРВИ и другими похожими болезнями.
- Неспецифический вид. Возбудителями являются бактерии, патогенный грибок. Происходит резкое снижение иммунитета, поэтому врачи, помимо лечения, выписывают иммуностимулирующие препараты. Распространённые болезни при данном типе заражения – при ВИЧ, туберкулёзе.
- Острый. Быстрое возникновение воспаления чаще происходит после недавних хирургических вмешательств. Опухают быстро, при несвоевременной помощи возможны серьёзные ухудшения.
- Хронический. Болезнь протекает в течение длительного периода времени, возникает при отсутствии лечения на начальных этапах развития болезни. Чаще встречается при онкологических патологиях.
- Рецидивирующий. Начальный этап хронического воспаления. Наблюдаются отёки в области шеи, челюсти, узел будто вздулся.
Характер воспаления. Патология узлов развивается в три этапа: первый – катаральный, далее – гиперпластический и гнойный. Первый и третий этапы делятся на подтипы.
- Катаральный. Капилляры лопаются, поэтому воспаление проходит с покраснением мягких тканей.
- Гранулематозный. На коже проявляются красные пятна, сыпь из-за смешивания сгустков кровяных телец и лимфоцитов.
- Гиперпластический. Узлы набухли до размеров в несколько см. (у здорового человека – 2-3 мм).
- Гнойный. Очаг воспаления располагается близко к лимфоузлам. При возникновении гноя лимфоузлы подвергаются заражению. Без надлежащего лечения возможен надрыв и выход гноя, распространение патогенов в важные для сохранения жизни органы.
- Сывороточный. В клетках появляется мутный осадок, лимфоузел достигает большого диаметра в короткие сроки. Снижается работоспособность иммунитета.
- Некротический. Происходит отмирание клеток и ткани. Опаснейший вид воспаления из вышеперечисленных.
Количество поражённых лимфоузлов:
- Единичный. Воспалению подверглась одна группа узлов лимфатической системы.
- Региональный. Воспалены несколько лимфоузлов.
- Тотальный. Поражены все либо почти все узлы.
Причины лимфаденита
Шейные лимфоузлы, узлы на подбородке, на челюсти воспаляются по разным причинам, самые распространённые из них:
- Простуда и все формы её осложнений.
- ЗППП.
- ВИЧ.
- Онкология.
- Нарушения в тканях соединительного типа.
- Алкоголизм.
- Проблемы с иммунной системой.
- Проблемы со щитовидкой.
- Воспаления среднего уха.
- Проблемы с полостью рта.
- При аллергии.
- Механические повреждения близлежащего участка кожи.
Причину воспаления реально определить по локализации поражённого лимфоузла.
На шее справа и слева:
- Инфекции горла.
- Цитомегаловирус.
- Воспаления щитовидной железы.
- Правая и левая гланда воспалена.
- Токсоплазмоз.
- Кариес.
- Вирус Эпштейн-Барра.
- Инфекционный мононуклеоз.
- Свинка.
- Краснуха.
- Воспаление среднего уха.
- Акне в ухе.
- Сывороточная болезнь.
- Воспаление суставов.
- Синдром Вагнера.
- Красная волчанка.
Симптомы лимфаденита
При ситуации, когда воспалился лимфоузел на шее, челюсти, основными признаками называют:
- поднятие температуры тела;
- при исследовании под нижней частью челюсти и в иных местах чувствуется увеличение узлов;
- головная боль;
- слабость;
- потеря аппетита;
- нечёткие контуры на нижней стороне шейного отдела;
- возникновение инфильтрата;
- отёк;
- усиление боли при повороте головы;
- болит при разговорах и глотании.
Лимфаденит протекает с симметричным увеличением лимфоузлов. Одностороннее воспаление, с правой стороны либо с левой – признак онкологии.
Такие проявления болезни при самолечении либо отсутствии мер быстро переходят из лёгкой формы в тяжёлую. При обнаружении важно обратиться к врачу.
Лимфаденит у детей
У детей лимфоузлы воспаляются гораздо чаще, чем у взрослых. Ситуация связана с простудными инфекциями: ОРЗ, ОРВИ, возможно при ангине или реакции на прививки группы АКДС. Но лимфаденит часто служит симптомом и других опасных болезней.
Симптомы у детей – сильное повышение температуры, озноб, слабость. У ребёнка теряется аппетит, появляются частные капризы, плач.
Как понять, что лимфоузлы опухли?
Вначале стоит совершить пальпацию в области шеи и попытаться прочувствовать узлы. В здоровом состоянии они незаметны и неощутимы. В опухшем состоянии узлы достигают размеров горошины либо даже куриного яйца. Если первые не так опасны и могут появиться от недавно перенесённой простуды, вторые обязаны насторожить и заставить посетить врача.
Необходимо прощупать области шеи, за ушами, под челюстью и подбородком – во всех местах скопления групп узлов.
При пальпации возможна боль, неприятные ощущения – это симптомы воспалённости лимфатических узлов. При обнаружении проблем важно обратиться к специалисту.
К какому врачу обратиться?
До выявления правильного диагноза необходимо проконсультироваться у терапевта и ЛОРа. Специалисты, исходя из причины воспаления, либо назначают лечение, либо отправляют к другим врачам:
- онкологу;
- инфекционисту;
- иммунологу;
- отоларингологу;
- стоматологу;
- хирургу.
Диагностика, лечение, профилактика
На первоначальном этапе главная задача доктора – найти первопричину болезни и начать незамедлительно лечить её, чтобы избежать дальнейших осложнений. От точности врачебных действий зависит скорость выздоровления.
Вначале терапевт делает пальпацию лимфоузлов, узнает у пациента ряд симптомов, беспокоящих его. Затем назначает клиническую диагностику.

- Анализ крови. При протекании расцвета патогенных веществ в организме человека повышается уровень нейтрофилов, СОЭ, лейкоцитов, моноцитов. При наличии гнойных процессов уровень эозинофилов и моноцитов в крови уменьшается.
- Анализы на обнаружении ВИЧ, ЗППП.
- Рентген лёгких, проба Манту.
- Биопсия.
- УЗИ, МРТ.
- Лимфосцинтиграфия. Проверка лимфотока принципом ввода под кожу контрастного вещества.
Лечение подбирается в зависимости от возраста, состояния, типа инфекции, результатов анализа. Необходимо прислушиваться к рекомендациям врача и соблюдать их, иначе воспаление лимфатических узлов перерастет в более тяжёлые формы.
Наиболее частный способ лечения лимфаденита – консервативный. Пациенту предписывается постельный режим, запрещаются долгие прогулки, в особенности в холодную ветреную и жаркую погоду, занятия спортом и активная ходьба.
Рекомендуется принимать антибиотики, выписанные врачом, находиться в состоянии покоя.
Усугубить положение пациента могут стресс, физические нагрузки, несоблюдение диеты, режима дня. Из рациона предстоит исключить:
- приправы;
- острые блюда;
- сухую, жесткую пищу;
- маринады;
- жирное, жареное;
- алкоголь, газировки.
Питание должно быть калорийным, тёплым, по текстуре и консистенции – мягким. Нельзя напрягать горло – это приведёт к осложнениям.

- каши;
- супы;
- пюре из мяса, фруктов и овощей;
- травяные отвары и чаи.
При гнойных формах воспаления опытный врач проводит вскрытие фурункула, выпускание гноя из очага. Назначают усиленную формулу антибактериальных лекарств.
При отёках врач вправе назначить физиотерапевтические процедуры лазером или током.
Важно! Ниже перечислены приблизительные списки лекарственных веществ. Запрещено принимать без назначения врача!
Базис групп лекарственных препаратов для лечения воспаления лимфоузлов – обезболивающие, противовоспалительные, антибактериальные.
- Амоксиклав, Азитромицин (антибиотики на основе пенициллинов, макролидов, фторхинолонов).
- Левомеколь, Бисептол (препараты против микробов в таблетированной и гелевой форме).
- Ремантадин, Кагоцел (противовирусные).
- Флуконазол (противомикозные).
- Найз, Нурофен (нестероидные обезболивающие).
- Цетиризин (антигистаминные лекарства).
- Димексид (обезболивающее).
- Фитолякка, Лимфомиозот (гомеопатические).
Важно! Нижеописанные средства не в состоянии вылечить увеличенные лимфатические узлы в домашних условиях. Эти способы демонстрируют исключительно эффект снятия воспаления и способствуют укреплению сил иммунитета. Чтобы обеспечить качественное и комплексное лечение, необходимо обратиться к врачу. Лечение без наблюдения специалиста грозит серьёзными последствиями для здоровья!
- Ингредиенты: 180 мл мёда, 300 мл кагора, 150 г алоэ. Листья очистить, порезать, добавить туда кагор и жидкий мёд. Оставить в холодильнике на неделю. Употреблять три раза в день по 15 мл, за тридцать минут до еды.
- Ингредиенты: 1 кг грецкого ореха листьев, 8 л прохладной воды. Добавить листья в кастрюлю, залить водой, кипятить 45 мин. на медленном огне. В отваре необходимо принять еле тёплую ванну, 30 мин.
- Ингредиенты: 100 г сала, столько же масла сливочного, мёда, 15 мл алоэ. Всё растопить, смешать. Принимать три порции в день по 15 мл, запивая горячим кипячёным молоком.
- Ингредиенты: свёкла и морковь. Выдавить сок, смешать их друг с другом в пропорции четыре к одному (больше свекольного). Принимать ежедневно по 100 мл.
- Ингредиенты: эхинацея в любом виде. Развести десять капель настойки растения в одном стакане кипятка, пить четыре стакана в день. Порошок принимать также четыре приёма в день по четверти чайной ложки.
- Ингредиенты: корень эхинацеи, раствор перечной мяты, мёд. Довести до кипения воду в размере двух стаканов, высыпать туда сухой корень эхинацеи, четыре столовых ложки и варить полчаса. После вылить раствор перечной мяты, одну четвёртую стакана, мёд. Дать настояться 5 мин. Употреблять три порции в день по две столовых ложки внутрь.
- Жадеит. Зеленый жадеит – камень, который обладает целебными свойствами. Посмотрите на его размеры – они должны соответствовать воспалённому участку. Ежедневно несколько раз прикладывать или привязывать камень к больному месту в течение 10 мин. – результат должен быть заметен сразу.
- Запрещается делать грелки, примочки и прочие процедуры, связанные с теплом. Это усугубит ситуацию развитием гнойных воспалений и осложнений.
Опухоль и боль после пройденного курса лечения на восстановительном периоде будут присутствовать на протяжении четырнадцати дней, после определённого срока все нормализуется.
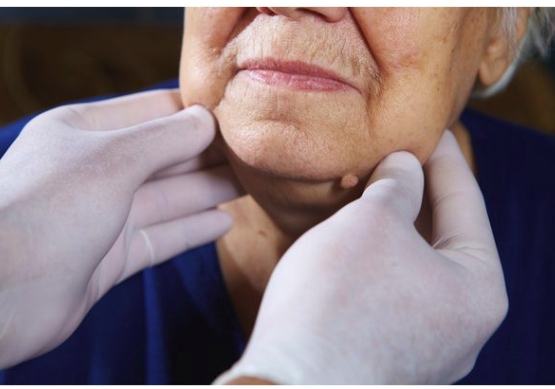
Следуя нижеуказанным инструкциям, возможно избежать того случая, чтобы узел опух повторно:
- Своевременно лечить простуды, воспаления в полости рта.
- Регулярно сдавать анализы и проверяться на наличие туберкулёза, ЗППП.
- Раны необходимо незамедлительно обеззараживать, чтобы предотвратить появление гнойных процессов внутри организма.
- Правильное питание. Необходимо есть больше овощей и фруктов, исключить фаст-фуд, сладкое в большом количестве.
- Гигиена. Регулярное мытьё рук и тела позволят предотвратить попадание инфекции в организм.
- Закалка. Водные контрастные обливания повышают иммунитет.
- Регулярные физические нагрузки. Укрепление мышечного каркаса благоприятно влияет на иммунитет.
Осложнения
Без принятия мер лимфаденит имеет все шансы перерасти в тяжёлую патологию. Это означает, что возможно длительное лечение в стационаре, инвалидность или летальный исход. Из-за близкого расположения узлов к мозгу возможны его воспаления и менингит с энцефалитом.
- слоновость конечностей – увеличение какой-либо части тела из-за разрастания подкожных тканей с застоем лимфы и отёками;
- абсцесс – воспаление участков ткани с нагноением;
- медиастинит – воспаление тканей средостения;
- остеомиелит – гнойный процесс с частичным отмиранием участков кожи, вызванный бактериями или микроорганизмами;
- тромбофлебит – воспаление стенок вен с образованием тромба, закрывающего просвет;
- скоротечное развитие злокачественной опухоли;
- сепсис – гнойное заражение крови.
Лимфаденит – крайне серьёзная болезнь, при некачественном лечении человек может заработать инвалидность и даже умереть. Нельзя нарушать предписаний врача, заниматься самолечением серьёзных случаев, нагревать места, которые распухли. Всё это повышает риск злокачественных образований.
Болезни шеи очень распространились в 20 веке, когда стали преобладать сидячие профессии, появились компьютеры. В первую очередь здоровье шейных позвонков зависит от образа жизни, физической активности, питания.
Большинство заболеваний позвоночника приводит к болезненным ощущениям, ограничению подвижности. Нельзя игнорировать симптомы, которые указывают на болезнь мышц, позвонков или межпозвоночных дисков шейного отдела. Они могут привести к серьезным осложнениям.
Причины заболеваний

Существует целый ряд причин, которые могут спровоцировать заболевания шеи
Болезни шеи могут возникать по разным причинам, но в 60% случаев их провоцирует малоподвижный образ жизни. Причины патологий шейного отдела позвоночника делят на врожденные и приобретенные, большая их часть приобретается в течение жизни.
В группу риска попадают люди в возрасте (после 50 лет), когда дегенеративные и дистрофические процессы в организме протекают быстрее.
Болезни шеи человека возникают по самым различным причинам, наиболее распространенными из которых являются:
- Неправильный образ жизни. Чаще всего от болей в шее страдают люди, которые имеют лишний вес, мало двигаются, большую часть времени проводят за компьютером, злоупотребляют алкоголем, курят, неправильно питаются, что приводит к отложению солей. По этой причине любое лечение шейного заболевания начинается с изменения образа жизни.
- Возраст. С возрастом из костей вымывается кальций, что делает их более хрупкими и приводит к различным дегенеративным процессам. Если большую часть жизни человек был малоактивен и злоупотреблял алкоголем, вероятность развития заболевания увеличивается в несколько раз.
- Гормональные сбои. Чаще всего заболевания шейного отдела встречаются у женщин после 45-50 лет, в период менопаузы и климакса, когда в организме начинается гормональная перестройка, а кости становятся особенно хрупкими.
- Инфекции. Инфекции довольно редко становятся причиной развития болезней шеи. К подобным осложнениям приводят тяжело протекающие инфекции типа туберкулеза, сифилиса, ВИЧ.
- Травмы шейного отдела позвоночника. Даже небольшая травма шейного отдела может привести к серьезным последствиям. Хрупкие шейные позвонки могут смещаться, или же образуется подвывих, который дает о себе знать в дальнейшем. Эти проблемы могут привести к неврологическим нарушениям. Диагностировать небольшие вывихи и смещения довольно трудно.
В редких случаях встречаются врожденные аномалии, которые приводят к различным заболеваниям шейного отдела.

Чаще всего боль в шеи является признаком остеохондроза шейного отдела позвоночника
Группа заболеваний достаточно велика. Чаще всего встречается остеохондроз, так как именно с него и начинается большая часть болезней позвоночника.
Чтобы установить то или иное заболевание, нужно обратиться к врачу и пройти обследование. Симптоматика заболеваний часто смазанная и не имеет существенных отличий, поэтому без дополнительных анализов диагноз поставить трудно.
К наиболее распространенным заболеваниям шейного отдела относятся:
- Остеохондроз. Наиболее частое заболевание позвоночника. При этом заболевании в тканях межпозвонковых дисков происходят дегенеративные процессы, которые приводят к их разрушению. На последнем этапе заболевания на поверхности диска образуются отростки, что приводит к непрерывной боли. Остеохондроз нередко приводит к серьезным проблемам, в некоторых случаях – к инвалидности, поэтому начинать лечение нужно на ранней стадии заболевания.
- Межпозвоночная грыжа. Грыжа в шейном отделе позвоночника чаще встречается у мужчин. Это связано с образом жизни (мужчины чаще работают на вредном производстве, испытывают большие физические нагрузки, а также употребляют алкоголь и никотин). Часто грыжа является завершающим этапом остеохондроза.
- Опухоль. Как правило злокачественные опухоли в шейном отделе позвоночника образуются как метастазы. Они могут появляться при раке губы, языка, головного мозга, щитовидной железы, лимфоузлов.
- Невралгия затылочного нерва. При переохлаждении или неудобном положении может происходить защемление затылочного нерва, что приводит к сильным болям в области шеи и головы. Это заболевание может быть осложнением остеохондроза, менингита или другой инфекции. Чаще всего невралгия сопровождается сильными головными болями, усиливающимися при повороте головы.
При появлении сильных болей в шее необходимо сразу обращаться к врачу. Но не всегда они являются признаками серьезных заболеваний. Спровоцировать боли в шее может сильный стресс, переутомление, гипертония.
Диагностика и симптоматика

Ищем причину боли в шеи с помощью МРТ
Симптомы заболеваний шеи, как правило, легко узнаваемы. Основной симптом – это боль, но она не всегда локализуется в конкретной точке шеи, а может отдавать в руку, предплечье, голову и т.д.
При различных заболеваниях шейного отдела позвоночника ощущается простреливающая или тянущая боль в шее, напряжение мышц, жжение, хруст при повороте головы. Сильная боль не позволяет двигать головой и наклонять ее, так как болевые ощущения усиливаются.
Клиническая картина большинства болезней шеи затрагивает и весь плечевой пояс, конечности. Ощущается покалывание, онемение рук, бегание мурашек, судороги в мышцах рук, мышечная слабость, снижение чувствительности.
В некоторых случаях заболевание приводит к нарушению кровотока в область мозга, подобные нарушения сопровождаются ухудшением памяти, зрения, слуха, бессонницей, головокружением.
При проявлении подобных симптомов врач назначит обследование:
- Осмотр и сбор анализа. Врач осматривает больного, ощупывает шею на предмет уплотнений и болезненности, собирает анамнез (хронические заболевания, наследственность, образ жизни, вредные привычки, травмы и т.д.).
- Рентгенография. Самым простым и распространенным методом диагностики при заболеваниях шеи остается рентген. Эта процедура заключается в облучении организма рентгеновскими лучами и получении снимка. На снимке хорошо отображаются позвонки, но не межпозвонковые диски, поэтому делают серию снимков с различным положением головы.
- МРТ. Магнитно-резонансная томография является довольно информативным и неинвазивным методом обследования. С помощью этой процедуры можно получить изображение не только позвонков, но и корешков, суставов, определить структуру как мягких, так и твердых тканей.
- Допплерография. Если наблюдаются проблемы с сосудами, назначается процедура УЗИ с допплерографией.
После проведенного обследования будет поставлен диагноз и назначено лечение. Если пациент проводил какие-либо процедуры самостоятельно, принимал препараты, об этом нужно сообщить врачу.
Методика лечения и прогноз

Лечение назначает врач в зависимости от диагноза!
Лечение заболеваний шеи обязательно комплексное и, как правило, длительное. Методика лечения включает в себя не только прием препаратов, но и различные физиопроцедуры, массаж, лечебную гимнастику.
При лечении болезней шеи важно изменить образ жизни и избавиться от причин, приведших к нарушениям.
Лечение заболеваний шейного отдела позвоночника включает в себя:
- Противовоспалительные препараты. При заболеваниях шейного отдела в тканях происходит воспалительный процесс, который часто и приводит к сильным болям. Чтобы его остановить, назначаются нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен, Индометацин). Они останавливают воспалительный процесс, но имеют ряд побочных эффектов и противопоказаний.
- Миорелаксанты. Это препараты, которые снижают тонус мышц, спазм, напряжение. Эти препараты имеют множество противопоказаний. К миорелаксантам относят Тубокурарин, Атракурий, Векуроний. Их не рекомендуется принимать при заболеваниях почек, атеросклерозе, эпилепсии, язве.
- Хондропротекторы. Эти препараты защищают суставные хрящи от разрушения. Они препятствуют разрушений тканей хряща и оказывают противовоспалительное действие. К хондропротекторам относятся Мукартрин, Инолтра, Румалон.
- Помимо медикаментозной терапии назначают массаж, гидромассаж, мануальную терапию, иглоукалывание, прогревание и обертывание. Лечение проводится курсами.
Больше информации о шейном остеохондрозе можно узнать из видео:
Читайте также:


