Какие инфекции назначают при одышке
Если причиной возникновения одышки является патология органов дыхания, то рекомендуется расширенный питьевой режим (обильное щелочное питье). При выраженных симптомах интоксикации проводится инфузионная терапия — внутривенное введение жидкости. С этой целью применяются физиологический раствор, гемодез, полиглюкин, реополиглюкин и некоторые другие жидкости. Однако у больных с одышкой, вызванной отеком легких, введение жидкости строго ограничивается, а внутривенное введение жидкости проводится совместно с мочегонными средствами под контролем диуреза. Внутривенное введение жидкости является обязательным при гемическом механизме одышки, причиной которого стало отравление. Диета назначается богатая витаминами и микроэлементами.
Если причиной одышки является бронхоспазм, то лекарственное лечение должно быть направлено на устранение спазма бронхов, их расширение. С этой целью применяются следующие группы препаратов.
1. Селективные β 2-адреномиметики. По длительности действия лекарственные препараты подразделяются на средства кратковременного и длительного действия. Первые используют для снятия симптомов остро возникшей одышки, например, при обострении бронхиальной астмы.
К препаратам короткого действия относятся:
• сальбутамол (вентолин) — выпускается в виде таблеток по 2 и 4 мг, назначается в дозе детям до 2 лет 100 мкг/кг 4 раза в день, старше 2 лет 1—2 мг, взрослым — но 2—4 мг 3—4 раза в день. Чаще всего используются дозированные ингаляторы, порошки для ингаляций, а также растворы для небулайзера;
• фенотерол (беротек) — дозированный аэрозоль, одна доза (вдох) которого содержит 100 или 200 мкг (но 1—2 дозы 3—4 раза в день), а также раствор для ингаляции через небулайзер (по 0,5—1 мл на ингаляцию);
• тербуталин — выпускается в таблетках по 2,5 и 5 мг, растворах для инъекций (по 0,1—0,3 мл внутримышечно), ингаляций (0,5—1 мл на ингаляцию) и в виде дозированных ингаляторов (0,25 мг в дозе, по 1—2 дозы 3—4 раза в день).
К препаратам длительного действия относятся:
• сальбутамол длительного действия (сальтос, вольмакс), выпускается в виде таблеток по 8 мг, назначается по половине или целой таблетке 2 раза в день;
• формотерол (форадил, оксис) — препарат имеет вид капсул по 12 мкг и дозированного ингалятора (по 4,5—9 мкг 1—2 раза в сутки);
• кленбутерол — выпускается в таблетках по 20 мг и в сиропе но 5 мг в 1 мл, назначается детям младше 2 лет по 5 мл 2 раза в сутки, 2—4 лет — по 5 мл 3 раза в сутки, 4—6 лет — по 10 мл 2 раза в сутки, 6—12 лет — по 15 мл 2 раза в сутки, старше 12 лет и взрослым — по 1 таблетке 2 раза в сутки;
• сальметерол (сальметер, серевент) — дозированный аэрозоль по 25 мкг в дозе и порошок для ингаляций по 50 мкг в дозе, назначается по 1 дозе 1 —2 раза в сутки.
2. Лекарства, вызывающие расслабление мышц бронхов (блокаторы м-холинорецепторов):
• нпратропиум бромид (атровент) — дозированный ингалятор по 20 мкг в дозе, применяется по 1 —2 дозы 3—4 раза в сутки, а также в виде капсул по 200 мкг — по 1 капсуле 3—4 раза в день и раствора для инъекций через небулайзер.
3. Комбинированные препараты.
• беродуал содержит фенотерол и ипратропия бромид — выпускается в виде дозированного аэрозоля по 20 мкг в дозе, по 1—2 дозы 2—3 раза в день, а также в виде раствора для ингаляций через небулайзер;
• дитек — комбинация фенотерола и кромогли-ката — имеет вид дозированного ингалятора, который используется по 1 —2 дозы 3—4 раза в день.
• короткого действия: эуфиллин выпускается в виде таблеток по 150 мг (применяется в дозе 7—10 мг/кг), 2,4%-ного раствора для внутривенного введения в ампуле по 10 мл (применяется в дозе 4,5—5 мг/кг);
• длительного действия: теопек (таблетки но 100, 200 и 300 мг), теотард (по 200. 350 и 500 мг), эуфилонг (капсулы по 250 и 375 мг) и другие — из расчета 10—15 мг/кг.
Если основной причиной затрудненного дыхания являются воспалительные изменения стенки дыхательных путей, то применяется противовоспалительная терапия.
Противовоспалительная (базисная) терапия, применяемая при бронхиальной астме
1. Нестероидные противовоспалительные средства подавляют высвобождение веществ, участвующих в развитии воспаления. Предпочтение отдают ингаляционному пути введения лекарств (аэрозоли, спейсер, небулайзер). К ним относятся:
• кромогликат натрия (питал) — дозированный ингалятор (1 мг в 1 дозе), порошок для ингаляций в капсулах (в 1 капсуле 20 мг);
• недокромил натрия (тайлед) — дозированный ингалятор (2 мг в 1 дозе), применяют по 2 дозы 4 раза в сутки;
• налкром — представлен капсулами по 100 мг. Детям младше 2 лет назначают по 20—40 мг/кг/сут, от 2 до 14 лет — по 1 капсуле 4 раза в день.
2. Стероидные (гормональные) противовоспалительные средства. В настоящее время даже при легком течении бронхиальной астмы рекомендуется проводить базисную терапию глюкокортикостероидами. Предпочтение отдается ингаляционному пути введения лекарственных средств.
• бекламетазон дипропионат (альдецин, бекотид, бекломет, беклазон) — дозированные ингаляторы (1 доза препарата содержит 50, 100 и 250 мкг). Применяют по 100 мкг 2—4 раза в сутки, в зависимости от тяжести заболевания;
• будесонид (в 1 дозе 100 и 200 мкг). Применяют по 100—200 мкг 2 раза в сутки;
• пульмикорт — представляет собой раствор по 0,125, 0.25 и 0,5 мг/мл, выпускается в ампулах по 2 мл;
• флутиказона пропионат (фликсотид) (в 1 дозе 50, 125 и 200 мкг). Применяют 2 раза в сутки.
Преимуществом ингаляционного пути введения препаратов является отсутствие влияния гормонов на весь организм, они действуют непосредственно на дыхательную систему.
При неэффективности ингаляционных гормонов применяют системные стероиды. К ним относятся гидрокортизон (5 мг/кг в сутки), преднизолон (1—2 мг/кг в сутки), дексаметазон (0,1—0,2 мг/кг в сутки). Эти препараты вводятся внутрь в виде таблеток, а также внутримышечно и внутривенно в виде растворов. Однако для купирования остро возникшей одышки нередко лечение начинают именно с парентерального введения глюкокортикостероидов.
Для улучшения проходимости дыхательных путей при воспалительных заболеваниях дыхательного тракта в терапию подключаются препараты, разжижающие мокроту и улучшающие ее отхождение.
К таким средствам относятся муколитические и отхаркивающие препараты:
• препараты группы ацетицистеина (АЦЦ, мукобене);
• лекарственные препараты, созданные на основе карбоцистеина: бронкатар, карбоцистеин, мукодин, мукопронт и др.;
• препараты бромгексина: бромгексин, бромоксин, бронхосан, сольвин и др.;
• средства на основе амброксола: амбробене, амброгексал, амброксол, амбросан, лазолван, халиксол и другие;
Если причиной возникновения одышки является аллергическое воспаление дыхательных путей, например, при бронхиальной астме, то в лечение добавляют антигистаминные средства:
• диазолин — применяется внутрь по 1 капсуле 2—3 раза в день;
• димедрол — 2%-ный раствор назначается внутримышечно из расчета 0,1 мл на год жизни, в виде таблеток — из расчета 0,5 мг/кг в сутки;
• супрастин — выпускается в таблетках по 25 мг (применяется из расчета 1—2 мг/кг в сутки), 2%-ный раствор в ампуле по 1 мл (из расчета 0,1 мл на год жизни);
• тавегил — внутрь в виде таблеток по 1—2 мг/ кг в сутки или внутримышечно — по 0,025 мг/кг в сутки;
• фенистил — в виде раствора, назначается по 10 капель детям от 1 до 3 лет, по 20 капель — детям старше 3 лет, старше 12 лет и взрослым — по 1 таблетке 2—3 раза в сутки;
• кларитин (лоратодин, лорагексал) — выпускается в таблетках по 10 мг, детям с весом до 30 кг — по 1 /2 таблетки 1 раз в день, весом более 30 кг и взрослым по целой таблетке 1 раз в день;
• кларисенс — в сиропе, содержащем по 5 мг в 5 мл;
• цетиризин (цетрин, зиртек) — капли для приема внутрь — детям с 6 до 12 месяцев — по 5 капель 1 раз в день, от 1 до 2 лет — по 5 капель 2 раза в день, 2—6 лет — по 5 капель 2 раза в день или по 10 капель однократно, старше 6 лет и взрослым — 10—20 капель или по 1 таблетке (10 мг) 1 раз в день;
• эриус (дезлоратодин) — выпускается в виде таблеток и сиропа. Детям от 12 месяцев до 5 лет — 1,25 мг в сутки (2,5 мл — по 1/2 мерной ложки), 6—11 лет — по 2,5 мг в сутки (5 мл — по 1 мерной ложке), старше 12 лет и взрослым — 5 мг в сутки — 1 таблетка или 10 мл сиропа 1 раз в день.
Если причиной одышки является стенозирующий ларинготрахеит, вызванный вирусной инфекцией, то в лечение подключаются противовирусные средства.
При тяжелом течении заболевания возможно использование донорского иммуноглобулина. При третьей степени стенозирующего ларинготрахеита проводится ларингоскопия, интубация с переводом на искусственную вентиляцию легких.
Проводят ингаляции с физиологическим раствором.
Хороший эффект при одышке оказывает отвлекающая терапия: горячие ножные ванны, горчичники на икроножные мышцы.
Если причиной одышки является развитие сердечной астмы, то лечение проводится сердечными гликозидами:
• дигоксин — детям препарат назначается из расчета 50—80 мг/кг, расчетное количество лекарства может быть введено за 1—7 дней. Препарат выпускается в форме таблеток по 65, 100, 125 и 250 мг, а также в ампулах с 0,025%-ным раствором для инъекций по 1 и 2 мл;
• строфантин — детям в возрасте до 2 лет препарат назначается из расчета 10 мг/кг, старше 2 лет — 7 мг/кг в виде дозы насыщения, разделяемой на 1—7 дней. Средство выпускается в виде 0,025%-ного и 0,05%-ного раствора для инъекций в ампулах по 1 мл;
• коргликон — препарат вводят детям от 2 до 5 лет по 0,2—0,5 мл, от 6 до 12 лет — по 0,5—0,75 мл, старше 12 лет — по 0,75—1 мл. Средство выпускается в виде 0,06%-ного раствора в ампулах по 1 мл, перед введением лекарство вводится в 10—20 мл раствора глюкозы.
Если причиной возникновения одышки является обильный выпот в плевральную полость, то проводится пункция плевральной полости.
Причинами, которые могут вызвать как стенокардию, так и инфаркт миокарда (ИМ), являются:
• гипертонический криз, особенно на фоне атеросклеротически измененных сосудов;
• резкая перемена погоды;
• тромбоэмболия коронарных артерий (чаще приводит к инфаркту), которая может развиться после массивных травм, переломов трубчатых костей, гинекологических и хирургических операций, у больных тромбофлебитом.
Состояние, при котором нарушается ритм, частота и глубина дыхания, возникает ощущение дефицита воздуха, называется одышка. Причины и лечение данного нарушения могут быть самыми разнообразными. Одышка может появляться при различных состояниях. Так, например, бывает одышка при разговоре, одышка в положении лежа, после сна, одышка в покое и т.д. Дыхание человека с одышкой – частое и шумное, именно данные проявления дают окружающим основание предполагать о наличии одышки. Одышка может быть следствием довольно серьезных заболеваний, поэтому при её появлении необходимо как можно быстрее обратиться к специалисту, который компетентно объяснит, что такое одышка и как она проявляется, а также назначит проведение комплексного диагностического обследования для выявления причин её появления.
Центр терапии Юсуповской больницы предлагает качественную диагностику и эффективное лечение заболеваний, сопровождающихся одышкой. При необходимости возможен вызов пульмонолога на дом.
Виды одышки
Одышка может быть нескольких видов:
- инспираторной (одышка на вдохе), экспираторной (на выдохе) и смешанной (при затруднениях на вдохе и выдохе);
- тахипноэ (учащение поверхностного дыхания) и брадипноэ (урежение дыхания);
- физиологической - преходящей, обратимой интенсификацией дыхания (отдышка при физических нагрузках). Причины возникновения одышки в данном случае -она является адекватным приспособительным ответом на нагрузки, травмы или объективно низкий уровень содержания кислорода во вдыхаемом воздухе;
- патологической (при нарушениях проходимости воздухоносных путей, вследствие вредных привычек, сердечно-сосудистой недостаточности, ожирения, заболеваний легких, системы кроветворения и пр.).
Почему возникает одышка?
Если у человека внезапно появилась сильная одышка - причины могут быть самыми разнообразными. Наиболее часто она обусловлена следующими состояниями:
- сердечно-сосудистыми заболеваниями – вследствие данных патологий нарушается кровообращение. Внутренние органы страдают от нехватки кислорода, а в крови происходит накопление углекислого газа. Реакция организма на такое состояние – учащение дыхания: за единицу времени через легкие прокачивается больший объем воздуха. В положении лежа и после физической нагрузки отмечается возникновение или усиление одышки, связанной патологией сердца. Сильная одышка проходит в положении больного сидя либо полусидя. Для подобной одышки характерен затрудненный вдох;
- заболеваниями дыхательной системы – появление одышки связано с возникшими препятствиями для прохождения воздуха по дыхательным путям (к примеру, сужением просвета бронхов). Поэтому одышку считают типичным симптомом бронхиальной астмы. При данном заболевании у пациента отмечается затруднение выдоха. Кроме того, одышка возникает в случаях, если дыхательная поверхность легочной ткани уменьшена. Подобное уменьшение сопровождается увеличением интенсивности работы легких, т.е. частым вдохом, который необходим для сохранения необходимого количества кислорода, поступающего в кровь. В список патологий дыхательной системы, сопровождаемых одышкой, входят новообразования, пневмония, хроническая обструктивная болезнь легких и др.;
- анемией – даже при нормальной деятельности легких и сердца дефицит гемоглобина и эритроцитов приводит к недостаточному обеспечению органов необходимым объемом кислорода. Для компенсации этого нарушения организм увеличивает частоту дыхания;
- неврозами и паническими атаками – в данных случаях клинические обследования не выявляют наличие сердечно-сосудистых и легочных патологий, однако субъективно пациент страдает от недостатка воздуха, а появление психоэмоциональных изменений провоцирует учащение дыхания, от чего бывает одышка;
- различными опухолями – возникает одышка при опухоли таламуса, кишечных опухолях и пр.;
- проблемами с желудочно-кишечным трактом. Так, например, осиплость голоса, кашель, одышка при эзофагите являются характерными симптомами;
- ожирением и сахарным диабетом – являются частой причиной возникновения одышки.
Одышка у людей разных возрастных категорий
Одышка может наблюдаться у лиц разного возраста – от грудного до пожилого.
У детей одышка бывает, как физиологической, так и патологической. Появление физиологической одышки обусловлено физическими нагрузками или высоким волнением, что считается нормой. При незрелости дыхательной системы возникает патологическая одышка у грудничка. Как определить вид одышки и её причины – решает врач-педиатр, подбирая необходимые методы диагностики.
В пожилом возрасте у людей снижается толерантность к физическим нагрузкам и уменьшается эффективность деятельности дыхательной системы. В силу возрастных изменений снижается физическая сила дыхательной мускулатуры, в результате чего ухудшается газообмен и затрудняется нормальное дыхание. Кроме того, у пожилых людей, как правило, имеются заболевания сердечно-сосудистой системы и легких, которые приводят к появлению одышки. Чаще всего на данный симптом они долго не обращают внимание, поэтому заболевания, которые им сопровождаются диагностируются на запущенных стадиях. Вследствие этого затрудняется лечение, значительно снижается качество жизни и её продолжительность. Так что лучше при одышке у пожилых людей немедленно обращаться за медицинской помощью, не дожидаясь ухудшения состояния.
Лучшие пульмонологи Москвы – доктор медицинский наук, профессор Александр Вячеславович Аверьянов, кандидат медицинских наук Александр Евгеньевич Шуганов ведут прием в центре терапии Юсуповской больницы. Клина оснащена инновационным высокотехнологичным оборудованием для проведения самых современных диагностических исследований. Благодаря комплексному подходу с привлечением узких специалистов различных профилей наши врачи выявляют точную причину появления одышки и подбирают эффективную схему лечения, учитывая индивидуальные особенности каждого пациента.
Что такое отдышка у человека: симптомы
Возникновение одышки на начальных стадиях поражения сердечно-сосудистой и дыхательной систем связано с физическими нагрузками (например, когда больной поднимается вверх по лестнице). При прогрессировании патологии одышка и быстрая утомляемость появляются уже даже при незначительной нагрузке (ходьбе по ровной поверхности, завязывании шнурков и пр.), а также в состоянии покоя.
Больные воспринимают одышку довольно субъективно. Она может сопровождаться следующими симптомами:
- затруднением дыхания (вдоха/выдоха);
- сдавлением в грудной клетке;
- ощущением заложенности в области груди;
- стеснением в груди;
- ощущением нехватки воздуха;
- невозможностью сделать глубокий вдох или полный выдох;
- удушьем.
Одышка: диагностика
Диагностика основной патологии, которая спровоцировала одышку, проводится с использованием следующих методов исследования:
- общего осмотра (общего врачебного осмотра, подсчета частоты дыхательных движений грудной клетки, выслушивания легких фонендоскопом);
- общего анализа крови;
- рентгенографии органов грудной клетки;
- компьютерной томографии органов грудной клетки;
- спирометрии (спирографии) – для оценки проходимости воздуха по дыхательным путям и способности легких к расправлению;
- пробы с применением бронходилататора – спирометрия выполняется до и после ингаляции с бронхорасширяющим препаратом. Данное исследование позволяет оценить обратимость сужения бронхов;
- бронхопровокационного теста – спирометрия выполняется до и после ингаляции гистамина и метахолина. Проводится для обнаружения повышенной чувствительности бронхов, при котором возникают бронхоспазмы;
- исследования газового состава крови (определяется уровень напряжения в крови углекислого газа, кислорода, оценивается насыщение крови кислородом);
- бодиплетизмографии – позволяет оценить функцию внешнего дыхания. Применяется для оценки всех объемов и емкостей легких, в т.ч. тех, которые не может определить спирография;
- электрокардиографии (ЭКГ), эхокардиографии (УЗИ сердца, Эхокардиографии) – позволяет оценить функциональное состояние сердца и давление в системе легочной артерии;
- фибробронхоскопии – исследования, которое применяется для осмотра слизистой оболочки бронхов изнутри и исследования её клеточного состава специальным препаратом. Применение данного метода целесообразно пациентам с неясным диагнозом. Позволяет исключить другие возможные заболевания со схожей симптоматикой;
- ангиопульмонографии – в ходе процедуры исследуются сосуды легких;
- биопсии легких;
- консультаций врача-пульмонолога, кардиолога.

Одышка: лечение
Врачи-пульмонологи центра терапии больницы Юсупова подбирают индивидуальную схему медикаментозной терапии каждому пациенту, в зависимости от заболевания, которое провоцировало появление одышки.
Реабилитологи клиники составляют план физических тренировок и легочной реабилитации, позволяющих повысить переносимость пациентом физических нагрузок, назначают выполнение дыхательной гимнастики с использованием различных методов (диафрагмального дыхания, надувания шариков, выдувания воздуха через трубочку и пр.), тренирующих дыхательные мышцы.
В тяжелых случаях применяется искусственная вентиляция легких.
Одышка сопутствует патологиям различных органов и систем человеческого организма. Поэтому каждый отдельный случай требует специфической терапии, направленной, прежде всего, на устранение основного заболевания, провоцирующего одышку.
Пациентам с одышкой, связанной с сердечно-сосудистыми заболеваниями, назначается терапия, целями которой являются:
- улучшить питание сердца кислородом;
- усилить сердечный выброс;
- снизить застой крови в легких.
Эффективно применение нитратов, гликозидов, препаратов мочегонного действия. Пациентам с сердечной недостаточностью рекомендуется всегда иметь в наличии нитроглицерин, способствующий моментальному расширению сосудов сердечной мышцы.
Для восполнения недостатка кислорода в крови применяется оксигенотерапия.
Оказание первой помощи при одышке человеку, страдающему сердечным заболеванием, предполагает выполнение следующих действий:
- вызвать бригаду скорой помощи;
- до приезда медиков необходимо обеспечить поступление свежего воздуха в помещение, где находится больной, открыв окно;
- больного нужно посадить на стул;
- с шеи больного снять галстук, шарф, расстегнуть верхние пуговицы на рубашке;
- под язык больного положить таблетку нитросорбида, дать любое мочегонное средство.
При одышке, обусловленной легочными патологиями, пациентам рекомендуется обильное щелочное питье (кроме больных с отеком легких).
Для купирования бронхоспазма назначается прием селективных β2-адреномиметиков (сальбутамола, фенотерола, тербуталина, формотерола, кленбутерола, сальметерола). Для расслабления мышц бронхов эффективны блокаторы м-холинорецепторов.
Пациентам, страдающим бронхиальной астмой, назначаются ингаляции с НПВС и стероидная терапия.
Лечение одышки при бронхитах предполагает использование лекарственных средств для отделения мокроты. К ним относят:
- ацетилцистеин;
- карбоцистеин;
- бромгексин;
- амброксол.
Каждый человек, страдающий аллергическими заболеваниями, должен знать, что принимать при одышке этой этиологии:
- диазолин;
- димедрол;
- супрастин;
- тавегил;
- фенистил;
- кларитин;
- дезлоратодин и пр.
В качестве дополнительной терапии при одышке, обусловленной аллергией, можно применять средства народной медицины: отвары растений, оказывающие отхаркивающее действие (из подорожника, сосновых почек, мать-и-мачехи), а также горячие ванны для ног.
Одышка довольно часто сопровождает психические расстройства – меланхолию, паническую атаку, депрессию. Пациентам, страдающим данными состояниями, назначают прием успокоительных препаратов, антидепрессантов и транквилизаторов. Эффективно также применение лечебного гипноза. Лечение назначается исключительно врачом – психотерапевтом.
Одышка - это неприятный симптом, который сопровождает течение многих патологий. Как правило, он возникает при сердечной недостаточности и при заболеваниях органов дыхательной системы. В настоящее время на фармацевтическом рынке реализуется множество медикаментозных средств, способных справиться с недугом. Не существует универсальных таблеток от одышки. Все препараты предназначены для нормализации работы пораженного органа, благодаря чему неприятный симптом отступает. Ниже описано, какие таблетки принимать при одышке допустимо. Но важно помнить о том, что назначать любые медикаментозные средства должен лечащий врач.
Данный препарат является диуретиком. Подобные средства всегда назначаются для лечения одышки при сердечной недостаточности хронического характера.
- Нефротический синдром.
- Патологии печени.
- Почечная недостаточность.
- Артериальная гипертензия.
Данные таблетки от одышки необходимо принимать натощак. Дозировка напрямую зависит от заболевания и степени его тяжести. Она определяется лечащим врачом с учетом индивидуальных особенностей здоровья пациента. Рекомендуется начинать терапию с минимальной дозы 20 мг.
Препарат имеет внушительный список побочных эффектов. Среди них: тахикардия, головная боль, мышечные судороги, апатия, вялость, нарушение слуха и зрения, рвота, расстройства стула, снижение потенции, аллергические реакции.
Показания к применению препарата:
- Артериальная гипертензия.
- Дисфункция левого желудочка.
- Гипертония.
Средство необходимо принимать перорально. Употребление препарата не привязано к трапезам. Начальная дозировка составляет 5 мг в сутки. При отсутствии положительного результата ее необходимо увеличить до 10 мг. Врачи не рекомендуют принимать препарат в дозировке свыше 40 мг.
При ее увеличении значительно возрастает риск возникновения следующих побочных эффектов:
- головная боль;
- общая слабость;
- необъяснимая тревоа;
- сонливость;
- пониженное артериальное давление;
- кожные реакции;
- нарушения работы почек;
- инфаркт миокарда;
- кишечная непроходимость;
- бронхоспазм;
- стенокардия;
- расстройства диспепсического характера.
Кроме того, на фоне бесконтрольного приема препарата выраженность одышки, напротив, усиливается.
- Одышки.
- Ишемической болезни сердца.
- Высокого давления.
Кроме того, средство обладает мочегонным эффектом. Активные вещества способствуют выведению из организма вредных кислот и солей, полезные при этом остаются. Благодаря этому работа сердечной мышцы нормализуется, отступает одышка и другие неприятные симптомы.
Максимальная суточная дозировка средства - 50 мг. Принимать медикамент желательно ежедневно в одно и то же время. В некоторых случаях дозировка удваивается, но это происходит исключительно с разрешения лечащего врача.
К основным побочным явлениям относятся следующие состояния:
- головокружение;
- диарея;
- сухость во рту;
- болезненные ощущения в зоне живота;
- ухудшение зрения;
- чрезмерное потоотделение;
- резкие скачки давления;
- кожные реакции;
- нарушение функционирования почек.
На фоне правильного приема они возникают лишь в единичных случаях.
Данный препарат в первую очередь предназначен для оказания срочной медицинской помощи. Он выпускается как в таблетированной форме, так и в виде спрея. Основное его предназначение - помощь больным, страдающим от бронхиальной астмы. Кроме того, препарат нередко назначается женщинам, которым предстоит операция на матке.
- Таблетки от одышки при бронхите.
- Средство против обратимых обструктивных процессов в дыхательных путях.
- Препарат, предупреждающий возникновение бронхоспазма при различных заболеваниях.
Препарат не назначается детям до 4 лет. С осторожностью его допускается принимать в период беременности, но только под контролем лечащего врача.
Возможные побочные эффекты:
- Дрожь кистей рук.
- Тахикардия.
- Головная боль.
- Тошнота, переходящая в рвоту.
- Панические состояния.
- Галлюцинации.
На фоне бесконтрольного приема может возникнуть бронхоспазм и произойти усиление выраженности одышки.
Еще один препарат, предназначенный для лиц, страдающих от астмы. Эти таблетки в лечении одышки также эффективны. Активный компонент препарата благоприятным образом воздействует на бронхи, максимально сужая их просветы. Состояние больного облегчается мгновенно. При этом эффект после приема сохраняется в течение 12 часов. У больного очищаются дыхательные пути, выводится патологический секрет, исчезают отеки и одышка.
- Заболеваний щитовидной железы.
- Тахикардии.
- Беременности.
- Тахиаритмии.
- Патологий левого желудочка сердца невоспалительной формы.
- Перенесенного в недавнем прошлом инфаркта миокарда.
Врачи назначают препарат даже маленьким детям. Это обусловлено тем, что он считается безопасным.
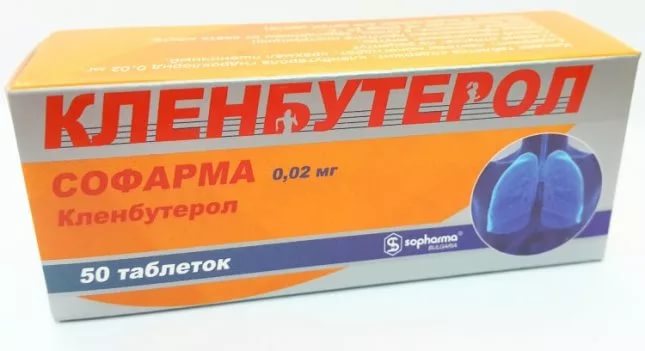
Кроме того, показаниями к приему препарата являются следующие патологические состояния:
- Стенокардия.
- Артериальная гипертензия.
- Аритмия.
- Инфаркт миокарда острого характера.
- Частые эпизоды мигрени.
- Артериальная гипертензия.
Информацию относительно того, какие таблетки помогают от одышки, должен предоставлять врач. Это же касается и режима дозирования. Последний напрямую зависит от того, какой недуг стал причиной одышки. Максимальная же дозировка составляет 200 мг в сутки.
Препарат имеет внушительный список противопоказаний. К ним относятся:
- Брадикардия.
- Возраст меньше 18 лет.
- Период лактации.
- Синдром слабости синусового узла.
- AV- и SA-блокада.
- Кардиогенный шок.
- Сердечная недостаточность на этапе декомпенсации.
- Артериальная гипотензия.
- Беременность.
- Почечная недостаточность.
- Миастения.
- Печеночная недостаточность.
- Тиреотоксикоз.
- Депрессивные состояния.
- Сахарный диабет.
- Бронхиальная астма.
- Псориаз.
Следует отметить, что при неправильном приеме выраженность одышки усиливается. Кроме того, появляется тошнота, расстройства стула, головная боль и повышенная степень утомляемости.
Это также таблетки от одышки при сердечной недостаточности. Препарат относится к группе блокаторов кальциевых каналов. Он обладает гипотензивным, антиаритмическим и антиангиальным эффектом. Механизм действия активного компонента заключается в блокаде кальциевых каналов, которые расположены в сердце, сосудах, бронхах, матке и мочевыводящих путях. В результате снижается тонус мышц, а миокард нуждается в меньшем объеме кислорода.
Важно знать о том, что препарат при неправильном приеме способен ухудшить течение сердечной недостаточности. Именно поэтому информацию о том, какие таблетки от одышки употреблять и согласно какому режиму, должен предоставлять лечащий врач.
- Тахикардия.
- Стенокардия.
- Экстрасистолия.
- Гипертонический криз.
- Артериальная гипертензия.
Часто на фоне приема препарата у пациентов отмечается брадикардия, пониженное артериальное давление, головная боль, запор, тошнота, увеличение массы тела. Реже возникают следующие побочные эффекты: диарея, психоэмоциональная нестабильность, заторможенность, кожные реакции, тромбоцитопения, артрит, отек легких.
От одышки таблетки необходимо принимать трижды в день в минимальной дозировке 40 мг. Подобный режим актуален также для детей, возраст которых младше 5 лет. При наличии серьезных заболеваний сердца дозировка может быть увеличена до 480 мг. Подобное решение также должно приниматься лечащим врачом.
Активное вещество препарата оказывает непосредственное воздействие на движение кальция в клетках гладкой мускулатуры стенок артерий и сердца. На фоне приема препарата происходит расширение кровеносных сосудов и снижение артериального давления. Благодаря этому сердце лучше насыщается жидкой соединительной тканью, уменьшается степень нагрузки на него. За счет этого общее состояние больного нормализуется, исчезают неприятные симптомы, в том числе и одышка.
Побочные действия препарата:
- Нарушение сердечного ритма.
- Повышенная степень утомляемости.
- Головная боль.
- Запоры.
- Отечность конечностей.
- Тошнота.
- Стремительное увеличение массы тела.
- Чрезмерное потоотделение.
- Покраснение кожного покрова.
- Психоэмоциональная нестабильность.
- Бессонница.
- Нарушение сознания.
- Кожные реакции.
- Снижение либидо.
Таблетки необходимо принимать трижды в день. Начинать рекомендуется с минимальной дозировки, которая составляет 30 мг. По усмотрению врача она может быть увеличена.
Советы медиков людям, страдающим от одышки
Патологическое состояние возникает на фоне нехватки в организме кислорода. При одышке изменяется глубина дыхания. Специалисты отмечают, что наиболее часто данное нарушение диагностируется на фоне сердечной недостаточности. Немного реже оно выявляется при наличии заболеваний органов дыхательной системы.
Каждая из патологий, которую сопровождает нарушение, нуждается в особом подходе. Именно поэтому только врач должен составлять схему лечения. Таблетки от сердечной одышки, например, не помогают при легочной, и наоборот. Назначение препаратов должно осуществляться только с учетом индивидуальных особенностей здоровья каждого пациента.
Однако существуют общие рекомендации, следуя которым, можно значительно уменьшить выраженность одышки. Они также являются профилактическими мерами, предупреждающими развитие сердечной и легочной недостаточности.
- Регулярно подвергать организм умеренным физическим нагрузкам. Неподготовленный человек должен увеличивать их постепенно.
- Постоянно контролировать массу тела. Данная необходимость обусловлена тем, что ожирение является одной из основных причин развития многих недугов, в том числе сердца.
- Внести корректировки в рацион питания. Рекомендуется минимизировать употребление жирных блюд и кондитерских изделий.
- Регулярно пить чистую негазированную воду.
- Соблюдать режим труда и отдыха. Переутомление (и физическое, и эмоциональное) также является врагом здоровья.
- Отказаться от табакокурения и употребления спиртосодержащих напитков.
- Избегать длительного пребывания в состоянии стресса. На фоне нервного возбуждения в организме запускается процесс выработки кортизола. Это гормон, который в большом количестве приводит к нарушению работы сердца. Избыточная выработка кортизола может привести даже к инфаркту миокарда.
Пациентам, которые страдают от сердечной или легочной недостаточности, необходимо дважды в год проходить комплексное обследование с целью контроля динамики и своевременного выявления возможных осложнений. Кроме того, при обнаружении иных заболеваний также не рекомендуется откладывать визит к специалисту.
В заключение
Одышка сама по себе не представляет серьезной угрозы для здоровья. Она является симптомом того, что в организме развивается патологический процесс. Одышка может сопровождать множество заболеваний, но на практике наиболее часто она диагностируется у лиц, страдающих от сердечной недостаточности. На втором месте находятся патологии органов дыхательной системы.
Если у человека регулярно возникает одышка, какие таблетки пить, должен решать врач, основываясь на результатах комплексного обследования, данных анамнеза и осмотра. Не существует медикаментов, направленных исключительно на устранение данного неприятного симптома. Больным назначаются препараты, предназначенные для лечения первопричины патологического состояния. При сердечной недостаточности показаны средства, на фоне приема которых орган испытывает меньшую нагрузку. За счет этого у человека улучшается общее самочувствие и исчезает одышка и другие неприятные симптомы. При бронхите или легочной недостаточности предотвращается возникновение спазмов. Благодаря этому выраженность одышки также уменьшается или дискомфортное ощущение отступает вовсе.
Читайте также:


