Картина крови при лихорадке
Лихорадочные состояния
Температура тела относится к основным показателям функционального состояния организма, его гомеостаза. При увеличении температуры тела происходит угнетение жизнедеятельности патогенных микроорганизмов и усиление процессов фагоцитоза, хемотаксиса, синтеза иммуноглобулинов, выброса у-интерферона и фактора некроза опухоли, стимуляции формирования клеток памяти.
Тип лихорадки — важная характеристика любого заболевания. Лихорадки различают по длительности. Острая лихорадка продолжается до 2 нед, подострая — до 6 нед, длительность хронической может быть свыше 6 нед. По степени повышения температуры тела выделяют:
• субфебрильную — до 38 °С;
• умеренную — до 39 с С;
• фебрильную — до 41 °С;
• гиперпиретическую - свыше 41 °С.
Тип лихорадки - важная характеристика любого заболевания. По характеру колебаний температурной кривой выделяют следующие типы лихорадок:
• постоянную лихорадку, при которой повышение температуры до 39-40 °С сохраняется на одном уровне на протяжении нескольких суток или недель, а суточные колебания не превышают одного градуса;
• интермиттирующую лихорадку, которая характеризуется колебаниями температуры не менее чем на 1° С, при этом температура может достигать нормальных пределов;
• ремиттирукнцую лихорадку, при которой суточные изменения температуры тела могут быть аналогичными интермитти- рующей лихорадке, но в отличие от последней, температура не снижается до нормальных значений;
• гектическую лихорадку, которая сопровождается подъёмом температуры выше 40 °С и её быстрым снижением до субфе- брильных цифр;
• атипичную лихорадку, при которой повышение температуры тела от высоких до умеренно высоких значений происходит без определённой закономерности.
На изменение температуры в течение суток влияют несколько факторов. Решающим фактором считают количество пирогенов и
чувствительность к ним центра терморегуляции. Кроме того, имеет значение состояние системы теплоотдачи, системы трофической иннервации. Существенную роль играет процесс образования веществ — разобщителей окислительного фосфорилирования, а также запас энергетического материала - жировой ткани в организме.
Известно, что температура тела ребёнка неодинакова в разных местах её измерения. Сразу после рождения температура в прямой кишке колеблется в пределах 36,6-38,1 °С, в первые сутки - 36,5-37,4 °С, на вторые сутки - 36,9-37,4 °С. В дальнейшем температурный диапазон сохраняется более или менее постоянно, с небольшими отклонениями в сторону снижения или повышения. В подмышечной впадине по сравнению с прямой кишкой температура меньше на 0,3-0,6 °С, а во рту - на 0,2-0,3 °С.
У новорождённых терморегуляция сформирована недостаточно, особенно недоразвиты механизмы теплоотдачи. Вследствие этого они легко перегреваются и переохлаждаются.
При некоторых инфекционных заболеваниях, родовых травмах, оперативных вмешательствах у новорождённых и детей первого года жизни может развиться гипертермический синдром, проявляющийся резким повышением температуры, сопровождаемым судорогами и расстройствами со стороны ЦНС, представляющими серьёзную опасность для жизни. Гипертермический синдром у детей первого года жизни не является истинной лихорадкой, поскольку механизмы терморегуляции в этом возрасте недостаточно развиты, вследствие чего наблюдается рост теплопродукции на фоне интоксикации. Гипертермический синдром у новорождённых может возникать при инфекционном нейротоксикозе, метаболическом ацидозе, нарушениях микроциркуляции головного мозга, отёке мозга и при других состояниях, оказывающих повреждающее воздействие на гипоталамический центр терморегуляции.
Быстрое развитие лихорадки у детей связано с высокой интенсивностью обменных процессов в детском организме.
У детей первых месяцев жизни недостаточный уровень созревания коры мозга, её защитной и регулирующей функции обусловливает усиленное воздействие любого физического фактора на организм.
Одно из наиболее грозных осложнений лихорадки — фебрильные судороги. Среднепопуляционный риск возникновения фебрильных судорог составляет 3% и возрастает при наличии в анамнезе матери фебрильных судорог в детстве. Температура, при которой появляются судороги, в большинстве случаев колеблется от 38,5 °С до 41 °С (в среднем 39,3 °С). Судороги чаще возникают в первые 12-24 часа после повышения температуры, обычно на высоте лихорадки.
Фебрильные судороги составляют 85% всех судорожных синдромов у детей. Более других подвержены судорогам дети 17-23 мес. В 15% наблюдений фебрильные судороги отмечают в возрасте до 4 лет. Периоды максимальной вероятности фебрильных судорог приходятся на 4-5-й, 7-8-й, 11-12-й месяцы жизни ребёнка. Чаще всего фебрильные судороги возникают у детей на фоне ишемически- гипоксической энцефалопатии.
Появление фебрильных судорог обусловлено внутримозговой гиперосмо- лярностью и отёчным синдромом. Гипертермия и развивающаяся гипоксия способствуют нарушению энергетического обмена, метаболизма фосфолипидов в мозговой ткани, активации процессов ПОЛ, стимуляции синтеза простагландина F2, который вызывает спазм церебральных сосудов и наряду с простагландином Е1 воздействует на терморегуляторный центр. Отсюда возникает необходимость применения антипростагландиновых препаратов в качестве патогенетического лечения при фебрильных судорогах.
При лихорадочных состояних развивается вегетативный дисбаланс, проявляющийся симпатической активацией. Повышение тонуса симпатического отдела вегетативной нервной системы обусловливает учащение сердцебиений на 8-10 ударов при повышении температуры тела на 1 °С. Спазм периферических сосудов, наблюдаемый в начальном этапе лихорадки, приводит к подъёму АД. Преобладание возбуждения симпатического или парасимпатического отделов вегетативной нервной системы в разные стадии лихорадки обусловливает снижение секреторной активности всех пищеварительных желёз, двигательные расстройства желудка и кишечника, изменение тонуса кишечника.
Лихорадка влияет на ЦНС. Может происходить как угнетение, так и активация высшей нервной деятельности. В клинической картине отмечают головную боль, сонливость, апатию, гиперестезию. У детей младшего возраста могут быть бред, галлюцинации.
Лихорадочный процесс способен влиять на дыхательную функцию повышением частоты дыхания. На каждый 1 °С выше 37 с С число дыхательных движений больше на 4 дыхания в минуту, а число сердечных сокращений - на 20 ударов.
Несмотря на это, поступление кислорода уже не обеспечивает возрастающие тканевые потребности, и в конченом итоге развивается относительная гипоксия. Степень гипертермии, при которой возникают эти расстройства, очень вариабельна. Чаще всего она соответствует температуре тела, равной 39-40 °С, но зависит от индивидуальных особенностей организма ребёнка. Чем младше ребёнок, чем тяжелее протекал у него период новорождённости (особенно если уже есть сопутствующие повреждения), тем раньше развивается декомпенсация.
При лихорадочных состояниях часто обнаруживают отрицательный азотистый баланс — увеличение выделения с мочой азотистых продуктов обмена. Причины этого — интоксикация с повышенным катаболизмом белков и голодание, вызванное понижением аппетита и ухудшением усвояемости пищи. Преобладание ката- болических процессов над анаболическими также связано с действием эндогенных пирогенов, ИЛ-1 и ФНО-а. Эти цитокины также ответственны за снижение активности липопротеинкиназы и блокирования неолипогенеза в жировой клетчатке. Изменения в углеводном процессе происходят в основном за счёт активации гипоталамо-гипофизарно-адреналовой системы. В печени активируются процессы гликогенолиза, снижаются запасы гликогена, в крови отмечают гипергликемию.
Лихорадка часто сопровождается изменением водно-электролитного обмена. На I стадии усиление почечного кровотока сопровождается повышением диуреза. На II стадии диурез снижается, происходит задержка воды. В связи с повышенной секрецией альдостерона ограничено выведение из организма ионов натрия и соответственно меньше выделяется ионов хлора. На III стадии лихорадки диурез вновь повышается, увеличивается и секреция воды, ионов натрия и хлора потовыми железами.
Каждое повышение температуры целесообразно рассматривать с прогностических позиций.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
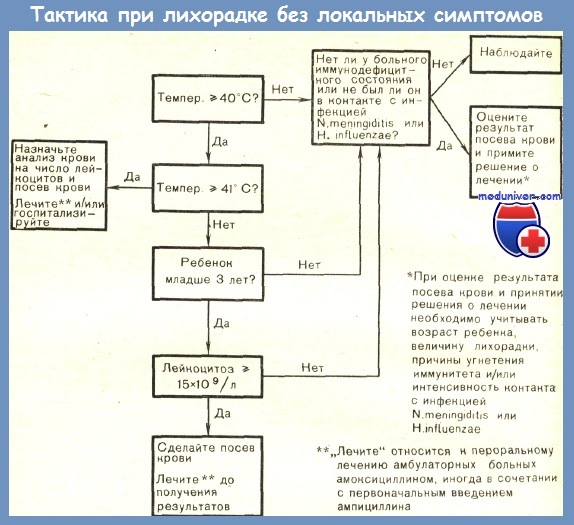
Важную часть обследования ребенка с лихорадкой неустановленного происхождения составляют правильно проведенные лабораторные исследования.
Если не назначить вовремя необходимые лабораторные исследования, можно опоздать с постановкой правильного диагноза. В то же время ненужные лабораторные тесты связаны с лишними материальными затратами, дискомфортом больного, а иногда и с определенным риском для него. По данным Lohr, лабораторные методы, включая рентгенографию, помогли в постановке правильного диагноза у 31 из 54 детей с лихорадкой неустановленного происхождения.
Лабораторные исследования должны назначаться обоснованно и логично. В первую очередь следует проводить те пробы, которые вероятнее всего дадут положительные результаты. Диагностические процедуры, сопровождающиеся значительным риском для ребенка, следует отложить до тех пор, пока не будет проведено предварительное наблюдение и другие лабораторные методы не окажутся бесполезными.
Необходимо учитывать стоимость каждого исследования, но при этом следует помнить, что каждый дополнительный день госпитализации может стоить больше, чем несколько лабораторных тестов.
Диагностические тесты по возможности следует назначать с учетом анамнестических данных, результатов физикального обследования или показателей предварительных лабораторных исследований. Однако при недостатке клинических данных для точного определения объема лабораторного обследования разумно провести серию доступных тестов, разделенных на этапы, или стадии, причем каждый последующий этап следует осуществлять после получения результатов предыдущего.
Предлагаемую ниже схему нужно рассматривать лишь как общее руководство для таких ситуаций и не обязательно жестко придерживаться ее при диагностике всех случаев лихорадки неустановленного происхождения.
Первый этап анализов при лихорадке неустановленного происхождения:
- Общий анализ крови (ОАК)
- Скорость оседания эритроцитов (СОЭ)
- Общий анализ и посев мочи
- Туберкулиновая кожная проба
- Рентгенография органов грудной клетки
- Противоточный иммуноэлектрофорез (ПИЭФ)
- Посев крови
Спинномозговая пункция (проводится в зависимости от таких факторов, как возраст ребенка, длительность и величина лихорадки, клиническая картина заболевания).
Как только поставлен рабочий диагноз лихорадки неустановленного происхождения, эту начальную группу лабораторных тестов необходимо выполнить как можно быстрее либо в поликлинических условиях, либо сразу же при поступлении больного в стационар. Если вероятность наличия гнойной инфекции очень мала, то можно обойтись без ПИЭФ.
Повышенная СОЭ хотя и не имеет большого дифференциально-диагностического значения, тем не менее является важным показателем развития воспалительного процесса. Кроме того, если у ребенка СОЭ повышена, то маловероятно, что причиной этого являются тепловые заболевания (гипертиреоз и т. д.) или ложная лихорадка. Повышение СОЭ отмечается более чем у 75% детей при лихорадке неустановленного происхождения, вызванной новообразованиями или заболеваниями соединительной ткани.
Спинномозговая пункция необходима у детей грудного возраста с лихорадкой неустановленного происхождения, особенно если лихорадка сохраняется в течение нескольких недель. Feigin показал, что в 20 из 63 случаев у детей при лихорадке неустановленного происхождения были выявлены изменения в ликворе, характерные для инфекционного процесса, при полном отсутствии каких-либо аменингеальных симптомов. Но автор не привел ни возраст своих больных, ни длительность лихорадки.
Необходимо произвести посев крови на стерильность для выявления как аэробной, так и анаэробной флоры. При этом особое внимание следует уделить тщательному соблюдению стерильности. Если больной получает антибиотики, то в культуру крови нужно ввести вещества, разрушающие эти антибиотики.
Второй этап анализов при лихорадке неустановленного происхождения:
- Посевы крови (повторные, множественные и включающие специальные среды)
- Исследование мазка крови на наличие микроорганизмов
- Посев кала
- Спинномозговая пункция (если не была выполнена ранее)
- Рентгенография органов грудной клетки (повторить, если предыдущие результаты были отрицательными)
- ПИЭФ (если не был выполнен ранее)
- OAK (повторно)
- СОЭ (повторно)
- Белки сыворотки крови
- Биохимическое исследование печени
- Антинуклеарные антитела
- Офтальмологическое обследование с помощью щелевой лампы и непрямой ретиноскопии
- Титр сывороточных антител против возбудителей сальмонеллеза, туляремии, орнитоза, трихиноза, бруцеллеза, токсоплазмоза, лихорадки Ку, гистоплазмоза, кокцидиоидомикоза
- Антигены сывороточного гепатита - Сканирование печени и селезенки - Галлиевая сцинтиграфия
- Ультразвуковое обследование брюшной полости (не обязательно)
Некоторые тесты необходимо провести повторно. ОАУ и СОЭ следует повторять каждые 5—7 дней, даже при ранее нормальных показателях.
Туберкулиновую пробу следует повторно провести через 10—14 дней после первого отрицательного результата; если он снова окажется отрицательным, то необходимо взять большее по концентрации разведение очищенного туберкулина. Следует провести многократные посевы достаточно большого количества крови для выявления как аэробных, так и анаэробных возбудителей.
При необходимости нужно использовать специальные среды для микроорганизмов, таких, как лептоспиры и спириллиум. Необходимо повторить рентгенографию органов грудной клетки, если последний снимок сделан более 5 дней назад. По данным Feigin, у 5 больных с ранее нормальной рентгенограммой органов грудной клетки при повторном исследовании были обнаружены выраженные рентгенологические изменения.
Такие методы исследования, как сканирование печени и селезенки, ультразвуковое исследование брюшной полости, галлиевая сцинтиграфия всего тела, чаще дают дополнительные сведения и редко имеют решающее значение в диагностике. Один такой метод может помочь обнаружить патологические изменения, не выявленные другим.
Указанные выше тесты позволяют обнаружить внутрибрюшные, забрюшинные, внутрипеченочные и внутригрудные образования, такие, как опухоли, лимфоузлы или абсцессы. Они могут выявить скрытый остеомиелит. Область применения этих современных методов исследования у детей с лихорадкой неустановленного происхождения пока не определена. При отсутствии специфических симптомов их ценность довольно низка, но все же они позволяют получить информацию, которую трудно добыть любыми другими неинвазивными методами.
Habibian показал, что галлиевая сцинтиграфия всего тела у взрослых — чувствительный метод при лихорадке неустановленного происхождения, поскольку он получил с его помощью положительные результаты у 17 из 22 больных. По данным Quinn, компьютерная томография (КТ) брюшной полости позволила обнаружить специфические патологические процессы (абсцесс, опухоль, гематома и пр.) у 23 из 78 взрослых больных с лихорадкой неустановленного происхождения, а неспецифические изменения (ге-патомегалия или спленомегалия) еще у 8 больных.
Хотя обе эти работы показывают, что сканирование дает полезную, а подчас и определяющую информацию, они не содержат материалов о том, как часто эти методы исследования дают положительные результаты при отсутствии клинических признаков или симптомов заболевания.
Третий этап анализов при лихорадке неустановленного происхождения:
- Обзорная рентгенография костей
- Сканирование костей с помощью технеция
- Рентгенография придаточных пазух носа
- Клизма с барием
- Рентгенография верхних отделов желудочно-кишечного тракта и тонкого кишечника
- Пункция костного мозга
- КТ брюшной полости
- Внутривенная пиелография
- Эхокардиография
- Биопсия печени
Данные методы объединены в эту группу либо из-за их малой эффективности при обследовании больных без специфических симптомов, либо ввиду их инвазивности (в том числе и. значительной лучевой нагрузки).
Если сканирование с галлием ранее дало отрицательные результаты, то маловероятно, что сканирование костей с использованием технеция или обычная рентгенография окажутся полезными. Рентгенография придаточных пазух носа и внутривенная пиелография имеют низкую диагностическую ценность при обследовании больных без соответствующих клинических проявлений, а рентгенологическое исследование тонкого и толстого кишечника связано со значительным радиационным воздействием.
Диагностическое значение чрескожной биопсии печени у детей при лихорадке неустановленного происхождения без признаков гепатомегалии не определено, но, вероятно, очень мало. Даже у взрослых число положительных результатов незначительно. По материалам Mitchell, чрескожная биопсия оказала помощь при постановке диагноза у 6 из 43 взрослых с лихорадкой неустановленного происхождения, но у всех 6 больных имелись некоторые нарушения функции печени, а у 4 из них была гепатомегалия.
Аспирированный костный мозг необходимо не только подвергнуть микроскопическому исследованию, но и произвести его посев на наличие пиогенных бактерий, микобактерий, грибов и вирусов.
Эхокардиография позволяет диагностировать эндокардит, миокардит, миксому предсердия.
Роль таких методов исследования, как биопсия лимфатических узлов, лимфоангиография и диагностическая лапаротомия, настолько мала, а сами исследования столь инвазивны, что при обследовании детей с лихорадкой неустановленного происхождения эти тесты не используются. Исключение составляют те ситуации, когда имеются четкие клинические или лабораторные показания к их проведению.
В настоящее время на смену этим инвазивным методам приходят радиологические тесты и методы сканирования, упомянутые в первой и второй группе лабораторных исследований.
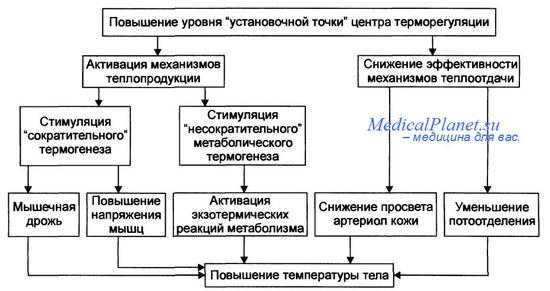
Цепь патогенеза лихорадки:
1) внедрение экзогенных пирогенов в организм,
2) взаимодействие экзопирогенов с фагоцитами организма,
3) активация фагоцитов,
4) выделение активированными фагоцитами эндопирогенов - интерлейкина-1,
5) воздействие интерлейкин-1 на центр терморегуляции (в 1-ю очередь на термоустановочную точку),
6) повышение возбудимости холодочувствительных нейронов и снижение возбудимости теплочувствительных нейронов,
7) индукция усиленного синтеза простагландина Е2 в нервных клетках гипоталамуса и возбуждение симпатоадреналовых структур,
8) ограничение теплоотдачи (за счет спазма поверхностных сосудов) и повышение теплопродукции,
9) повышение температуры тела до нового уровня регулирования.
Стадии:
Стадия повышения температурыхарактеризуется превалированием теплообразования над теплоотдачей. Происходит перестройка теплорегуляции, подобная той, что имеет место при снижении температуры окружающей среды. Повышение теплообразования обусловлено усилением окислительных процессов в клетках организма, в первую очередь в мышцах, печени и др. (несократительный термогенез). Повышается мышечный тонус, иногда он переходит в дрожание (сократительный термогенез).
Типы. В зависимости от размера суточных колебаний температурыво вторую стадию лихорадки ее подразделяют на постоянную, послабляющую, перемежающуюся, изнуряющую, возвратную и атипичную. Следует отметить, что в большинстве случаев при развитии лихорадки сохраняется нормальный циркадный ритм колебаний температуры, т.е. вечером она выше, чем утром.
Постоянная лихорадкахарактеризуется высоким подъемом температуры с суточными колебаниями не выше 1 °С (крупозная пневмония, сыпной тиф и др.).
Послабляющая лихорадка- при ней суточные колебания температуры превышают 1 °С, но снижения до нормы не происходит; такой вид лихорадки наблюдается при большинстве вирусных и многих бактериальных инфекциях (экссудативный плеврит, туберкулез и др.).Перемежающаяся лихорадкахарактеризуется большими колебаниями суточной температуры с падением ее по утрам до нормы или ниже (гнойная инфекция, туберкулез, некоторые разновидности малярии, ревматоидный артрит, лимфомы и др.).
Изнуряющая лихорадка- суточные колебания температуры достигают 3-4 °С; наблюдается при гнойных процессах, сепсисе, туберкулезе и других заболеваниях.
Возвратная лихорадкахарактеризуется чередованием лихорадочных и безлихорадочных периодов, длительность которых колеблется от одних до нескольких суток (возвратный тиф, лимфогранулематоз, малярия и др.).
Атипичная лихорадкаотличается совершенно незакономерными колебаниями температуры, причем максимальный подъем ее происходит утром (некоторые формы туберкулеза, сепсис и др.).
Пирогенотерапия - метод лечения различных заболеваний с помощью искусственного повышения температуры тела человека, или искусственного вызывания гипертермии.
Эффект пиротерапии частично основан на повышении специфического и неспецифического иммунитета при более высокой температуре тела, на том, что при более высокой Т интенсивнее происходит синтез антител, интерферонов, интерлейкинов и других цитокинов. Частично эффект пиротерапии обусловлен общим повышением интенсивности окислительного метаболизма и усиленным образованием токсичных для микроорганизмов и паразитов свободных радикалов при более высокой температуре. Также играет роль усиление лейкопоэза и развитие гиперлейкоцитоза, усиление хемотаксиса и фагоцитарной активности лейкоцитов при повышении Т. Именно с иммуностимуляцией связывают эффективность пиротерапии при многих вялотекущих, хронических инфекционных заболеваниях, в норме протекающих без температурной реакции, без выраженного воспаления и без формирования напряжённого иммунитета.
Вторая причина эффективности пиротерапии при некоторых заболеваниях связана с повышением проницаемости сосудов и тканевых барьеров, в частности, гемато-энцефалического, гемато-офтальмического, гемато-простатического, не только для иммунных клеток и факторов гуморального иммунитета, но и для антибиотиков и других лекарств. Именно с повышением проницаемости гемато-энцефалического барьера для антибиотиков и химиопрепаратов связывают эффективность пиротерапии при сифилитическом энцефалите (прогрессивном параличе), токсоплазмозе ЦНС и других нейроинфекциях. С повышением проницаемости гемато-простатического барьера для антибиотиков связывают эффективность пиротерапии при хроническом простатите. С повышением проницаемости гемато-энцефалического барьера для антидепрессантов и антипсихотиков связывают эффективность пиротерапии при резистентных депрессиях и психозах.
Третья причина эффективности пиротерапии связана с свойствами самих возбудителей некоторых заболеваний, которые не могут размножаться или плохо размножаются при повышении температуры тела хозяина (вне зависимости от иммуностимулирующих свойств повышенной температуры, тут идёт речь о свойствах самого возбудителя). Именно этим свойством — высокой термочувствительностью возбудителя — объясняется эффект пиротерапии при сифилисе.
60. Нарушение обмена веществ, нервной, эндокринной, сердечно-сосудистой, иммунной, мочевыделительной и пищеварительной систем организма при лихорадке. Биологическое значение лихорадки. Отличие лихорадки от перегревания. Понятие об эндогенных пирогенах.
При лихорадке происходят изменения едва ли не всех видов обмена веществ. Специфичным для лихорадки следует считать активацию окислительных процессов. На каждый 1 °С повышения температуры тела основной обменувеличивается на 10-12%. Повышается потребность в кислороде. Содержание СО2 в артериальной крови снижается (главным образом, во второй стадии лихорадки) из-за усиления альвеолярной вентиляции.
Изменения углеводного и жирового обменасвязаны с возбуждением симпатической нервной системы, сопровождающимся повышенным распадом гликогена в печени и усилением липолиза. Содержание гликогена в гепатоцитах снижается и происходит некоторое повышение содержания глюкозы в крови; иногда у лихорадящего больного обнаруживается глюкозурия. Усилены мобилизация жира из депо и его окисление, что является основным источником энергии у лихорадящих больных. Вместе с тем могут иметь место незавершенность окисления жирных кислот и повышенное образование кетоновых тел.
Водно-солевой обментакже подвержен изменениям. На второй стадии лихорадки происходит задержка в тканях воды и хлорида натрия, что связывают с повышением секреции альдостерона. На конечной стадии выделение из организма воды и NaCl повышено (с мочой и потом).
У людей при лихорадке наблюдаются явления повышенной возбудимости (в особенности в первой стадии ее развития). При высокой лихорадке нередко возникают бред, иногда галлюцинации, возможна потеря сознания, у детей могут развиться судороги. Частым клиническим симптомом при лихорадке является головная боль. Эти нарушения чаще наблюдаются при инфекционной лихорадке.
Изменяется функция сердечно-сосудистой системы. Регистрируется учащение сердечных сокращений в среднем на 8-10 ударов на каждый градус повышения температуры тела. У детей раннего возраста тахикардия выражена в большей степени - пульс учащается на 10 ударов на каждые 0,5 °С повышения температуры тела. Увеличивается минутный объем сердца в среднем на 27%. Изменения сердечной деятельности при лихорадке обусловлены как возбуждением симпатической нервной системы, так и прямым действием высокой температуры на синусовый узел. У некоторых больных при резком повышении температуры тела развивается аритмия. Возможно развитие перегрузочной формы сердечной недостаточности.
Артериальное давление несколько повышается в первой стадии лихорадки (наблюдается спазм сосудов кожи для уменьшения теплоотдачи), во второй стадии оно становится нормальным или снижается на 10-15% по сравнению с нормой.
При критическом снижении температуры тела может развиться острая сосудистая недостаточность (коллапс). Возможны нарушения микроциркуляции в легких - стаз, застойные явления. Давление крови в легочной артерии нередко увеличивается в связи с констрикцией ее ветвей.
Дыхание может быть несколько замедлено в первой стадии лихорадки и учащено во второй стадии, что способствует нарастанию теплоотдачи. Эти изменения объясняются действием гипертермии на бульбарный дыхательный центр.
В первую стадию лихорадки увеличивается диурез. Это связано с повышением кровяного давления из-за спазма сосудов кожи и оттоком значительной массы крови во внутренние органы, в том числе и в почки. На второй стадии лихорадки диурез уменьшен, что обусловлено в основном задержкой воды и натрия в тканях (повышена секреция альдостерона) и повышенным испарением воды с поверхности гиперемированной кожи и слизистых дыхательных путей. В третьей стадии лихорадки диурез вновь увеличивается, а при критическом падении температуры в связи с резким усилением потоотделения и гипотонией диурез снижается.
| Существенные изменения происходят при лихорадке в желудочно-кишечном тракте. Снижение слюноотделения обусловливает сухость во рту, эпителиальный покров губ высыхает и трескается, появляется налет на языке. При этом создаются условия для размножения различных микробов находящихся в полости рта. У больных возникает жажда, резко снижается аппетит. Угнетается секреция желудочного, поджелудочного и кишечного соков. Все это ведет к нарушению пищеварения. Возникает необходимость кормить лихорадящих больных легкоусвояемой высококалорийной пищей (бульоны, соки и др.). Угнетается моторика желудка и тормозится его опорожнение, это вызывает рвоту. Двигательная функция кишечника также снижается, в связи с этим развиваются запоры. Застой в кишечнике в сочетании с понижением секреции пищеварительных соков способствует |
усилению процессов брожения и гниения, развитию аутоинтоксикации и метеоризма.
Лихорадка сопровождается развитием стресса. В связи с этим повышается продукция АКТГ и глюкокортикоидов. Возбуждение симпатической нервной системы сопровождается повышенным поступлением в кровь катехоламинов. Кроме того, при лихорадке усиливается секреция альдостерона и гормона роста.
Защитно-приспособительное значениелихорадки подтверждается следующими наблюдениями:
• при лихорадке усиливается иммунный ответ организма вследствие активации Т- и В-лимфоцитов, ускорения превращения последних в плазматические клетки, что стимулирует образование антител; повышается образование интерферона;
• умеренная степень подъема температуры тела может активировать функцию фагоцитирующих клеток и NK-клеток (натуральные киллеры);
• активируются ферменты, угнетающие репродукцию вирусов;
• замедляется размножение многих бактерий и снижается устойчивость микроорганизмов к лекарственным препаратам;
• возрастают барьерная и антитоксическая функции печени;
• гепатоциты усиленно продуцируют так называемые белки острой фазы; некоторые из этих протеинов связывают бивалентные катионы, необходимые для размножения микроорганизмов;
• кроме того, повышение температуры тела при лихорадке достаточно часто является первым и единственным признаком какого-либо заболевания, это сигнал тревоги.
Отрицательное воздействиелихорадки на организм выявляется главным образом при резко выраженном и длительном повышении температуры тела. Оно связано со стимуляцией функции сердца, которая может привести к развитию перегрузочной формы сердечной недостаточности, особенно у людей пожилого и старческого возраста, а также у пациентов, ранее уже имевших то или иное заболевание сердца. Представляет опасность возможность развития коллапса при критическом снижении температуры тела в заключительную стадию лихорадки. При лихорадке высокой степени может произойти подавление иммунных реакций. У детей при высокой лихорадке могут развиться судороги, которые не всегда устраняются приемом жаропонижающих препаратов. При температуре выше 41 °С у детей может развиться отек мозга или острая недостаточность кровообращения из-за лабильности водно-солевого обмена. Длительно лихорадящие больные (при туберкулезе, бруцеллезе, сепсисе) обычно находятся в состоянии резкого истощения и ослабления жизненных функций.
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:


