Кашель кровью при метастазах в кости
Метастазы в костях — явление вторичного ракового заболевания, при котором раковые клетки мигрируют в костные ткани и образуют злокачественные опухоли. Метастазирование происходит на поздних стадиях развития рака и сопровождается болью, повышением уровня кальция в плазме крови, нарушением кровотока и переломами.
- Причины
- Симптомы
- Гиперкальциемия
- Патологические переломы
- Спинномозговая компрессия
- Виды
- Остеобластический
- Остеолитический
- Диагностика
- Лечение
- Операция
- Химиотерапия
- Лечение бисфосфонатами
- Иммунотерапия
- Сколько живут с метастазами в костях
- Профилактика
- Видео: Метастазы в костях
- Анонимные отзывы
Причины
Появление mts (метастазов) в костях обусловлено распространением раковых клеток по кровеносным сосудам из первично пораженного органа в костные ткани, развиваясь в злокачественные опухоли. Чаще всего раковые клетки мигрируют из первично пораженных щитовидной, предстательной и молочной желез, легких, почек, а также при Саркомах, лимфомах и лимфоме Ходжкина. Реже встречаются метастазы из шейки матки, яичников, ЖКТ и мягких тканей и очень редко из других органов. Наиболее частую локализацию имеют метастазы в кости с обильным кровоснабжением: кости таза, рук, ног, грудной клетки, позвоночник, череп, костный мозг и в ребрах. Не редко метастазы обнаруживаются в тазобедренном суставе, плечевом и коленном суставах. При раке груди у женщин, при раке щитовидной железы, почек и легких метастазы могут пойти в мечевидный отросток, тело и рукоятку грудины, а также в подвздошную кость, ребра, тазовые, тазобедренные кости и кости плеча.
Опухоли нарушают работу остеобластов и остеокластов — больших многоядерных клеток, ответственных за регуляцию строения и разрушения костных тканей в процессе клеточного обновления.
Хирургическое вмешательство, патологические переломы и прочие осложнения метастазирования могут вызвать хилостаз (застой лимфы), что приводит к отекам. Метастазы в костях могут причинять сильные боли, например, при меланоме позвоночника или опухоли седалищной кости, которая может сдавливать нерв.
Ведущие клиники в Израиле



Симптомы
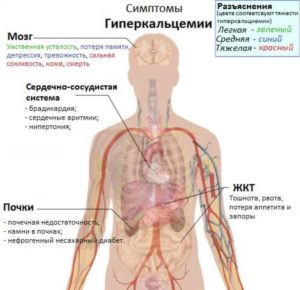
Основные симптомы вызывают гиперкальциемия, патологические переломы и спинномозговая компрессия. Также отмечается повышенная температура из-за активного метаболического процесса и ускоренного деления клеток.
У трети пациентов метастазы в костях вызывают гиперкальциемию. Кальций, входящий в состав костей, при эрозии кости высвобождается и попадает в кровь. Гиперкальциемия вызывает ряд симптомов:
Нервная система:
- Нестабильность психики;
- Заторможенность;
- Депрессия;
- Расстройство умственной деятельности.
Сердечно-сосудистая система:
- Понижение давления;
![]()
- Аритмия.
ЖКТ:
- Отсутствие аппетита;
- Тошнота;
- Рвота;
- Язвенные образования.
Мочевыделительная система:
- Увеличенное образование мочи;
- Почечная недостаточность;
- Интоксикация.
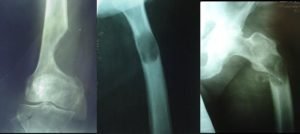
Пораженный метастазами участок кости становится хрупким из-за сбоя в работе остеобластов и остеокластов, что приводит к патологическим переломам. Патологические переломы появляются, если повреждено более половины внешнего костного слоя. Перелом может спровоцировать несильный удар или же очевидная причина может вовсе отсутствовать. От метастатических поражений чаще всего страдают бедренные кости, грудной и поясничный отдел позвоночника.
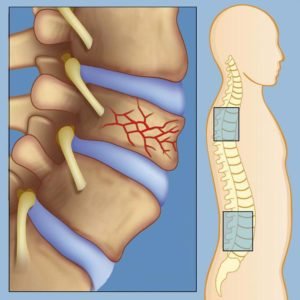
До 5% пациентов с mts в позвоночнике подвергаются развитию спинномозговой компрессии, из которых в более половины случаев метастазы обнаруживаются в грудном позвоночном отделе. Разрастающаяся опухоль или обломки кости от перелома могут сдавливать спинной мозг, что приводит к зачастую необратимому параличу, если вовремя не обнаружить нарушение. В случае уже развившегося паралича лишь одному из десяти пациентов удается восстановить двигательную функцию.
Если компрессии способствовало постепенное увеличение опухоли, то признаки сдавливания спинного мозга бывают долго не замечены, в отличие от случая, когда к компрессии приводит сдвинувшийся обломок позвонка.
Остеобласты и остеокласты — основные клетки, участвующие в нормальном обновлении костных тканей. При метастазах в костях нарушается аллостаз (способность организма реагировать на нетипичные изменения и осуществлять гомеостаз – саморегуляцию), из-за чего клетки начинают работать с патологическим уклоном, организм не справляется с регуляцией клеточных процессов и в костях возникает субтотальное поражение.
Остеобласты — это строительные клетки скелета, которые заполняют собой пустые участки, производят межклеточное вещество (матрикс) и превращаются в клетки костной ткани (остеоциты). Если из-за метастазов в костях происходит сбой работы остеобластов, то в костях образовываются остеосклеротические очаги (иначе склеротические, т. е. уплотнения) — такие нарушения называются остеобластическими или бластическими, а образование уплотнений остеобластическим процессом.
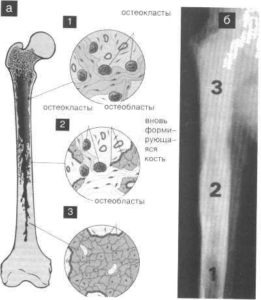
Остеолитическими называют нарушения в костях, при которых происходит деструкция костной ткани. Что это такое? Остеокласты разрушают костную ткань, чтобы дать возможность образоваться новым костным клеткам. Сбой в их работе приводит к неконтролируемому разрушительному процессу, при котором образуются отверстия в костях. Кости становятся хрупкими и ломкими, легко ломаются и трескаются.
Редко встречаются метастазы в костях, приведшие к одному единственному типу повреждения и проявление повреждений чаще всего смешанного типа, с признаками как уплотнения тканей на отдельных участках, так и разрушения.
Диагностика
Чтобы проверить наличие метастазов, существует ряд процедур для диагностики на разных стадиях развития заболевания:
- Сцинтиграфия — обследование путем ввода радиоактивных изотопов для получения двумерного изображения, где проявляются пораженные участки, которые выглядят как белые пятна. Помогает узнать о присутствии метастазов на раннем этапе их развития;
- Рентгенография — позволяет выявить характер поражения, заметный только на поздних стадиях;
- Компьютерная или магниторезонансная томография дают трехмерное изображение скелета;
- Биохимическое исследование крови для проверки уровня кальция в плазме крови и диагностики гиперкальциемии;
- Биопсия — позволяет точно определить злокачественность новообразований и поставить окончательный диагноз.
Лечение
Лечение назначается врачом-онкологом на основании данных анализа крови, локализации первичных и вторичных раковых образований, стадии разрушения и разновидности поражения костей (остеобластические и остеолитические лечатся по-разному). Основное направление лечения заключается в устранении тяжелых осложнений для улучшения качества жизни пациента. Если болят позвоночник и кости, то прибегают к обезболиванию. Как лечить метастазы онколог определяет после всех необходимых диагностических процедур.
Лечение заключается в применении медикаментозных средств, таких как гормональные препараты, бисфосфонаты, препараты для повышения иммунитета и процедуры местного воздействия: облучение и хирургические операции. Чтобы снять боли, назначают обезболивающие. К народным средствам относятся отвары трав, припарки, в том числе народные средства от боли, например, мазь из корня окопника, которой лечат, нанося на больное место.
Оперативное вмешательство производится в случае, если пошли тяжелые осложнения, такие как перелом, спинномозговая компрессия, потеря подвижности конечностей или паралич. Оперативным путем удаляются опухолевидные образования. Если необходимо восстановить структуру костей, устанавливаются поддерживающие штифты и пластины. Операцию показано делать при благоприятной картине заболевания и хорошем общем состоянии пациента. В иной ситуации рекомендуется для поддержки костей использовать приспособления для фиксации.
Для проведения операции остеосинтеза (сращения костей посредством сплавов металла) рекомендуется использовать титан, чтобы избежать металлоза – окисления металла и проникновения его частиц в мышечную ткань. При сильной деформации кости после удаления опухоли в некоторых клиниках пластический хирург проводит пластическую операцию на кость или эндопротезирование суставов.
Химиотерапия и лучевая терапия назначаются для уничтожения раковых клеток, предупреждения дальнейшего развития метастазов. Курс химии и облучения подготавливает пациента к операции и поддерживает после нее. Лучевой терапией называется просвечивание ионизирующим излучением, которое разрушает раковые клетки, либо введение препаратов стронций-89 или самарий-153. Постлучевые осложнения требуют реабилитации по окончанию курса.
Бисфосфонатные препараты оказывают значительную помощь в замедлении секундарных изменений (вторичных раковых образований) в целом и разрушения костей в частности, подавляя неконтролируемую работу остеобластов и обеспечивая баланс между разрушительным и восстановительным процессом.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Кровохарканье может быть довольно длительным. Оно не отражается на состоянии больного, но психологически угнетает. Кровотечение не только ухудшает состояние и все показатели функций организма, но может угрожать жизни.
Лёгочное кровотечение бывает разной интенсивности, специалисты по-разному оценивают его массивность, где-то массивным кровотечением считают суточную потерю стандартного медицинского лотка крови — 600 мл, где-то — более литра.
Виды легочного кровотечения
Отечественные специалисты с 1990 года пользуются классификацией лёгочного кровотечения по трём степеням:
- Первая, А, Б и В — последовательно от 50 до 500 мл суточной потери крови;
- Вторая, А и Б — от 30 мл до 500 мл уже за час;
- Третья степень, А и Б — одномоментно излитие до 100 мл крови или более.
Тактика при разной интенсивности кровопотери различается, и если кровохарканье у пациента не пугает онколога, хоть и вносит коррективы в терапию, то кровотечение из лёгкого требует срочной медицинской и реанимационной помощи.
Как возникает лёгочное кровотечение?
Принципиально кровохарканье возможно при любой серьёзной патологии лёгких и даже при банальном бронхите, при инфекциях и заболеваниях сердца. Но причиной кровотечения из сосудов лёгочных структур чаще всего становятся злокачественные опухоли бронхов. Далее следуют первичные опухоли самой ткани лёгкого и метастазы в лёгкие злокачественных опухолей любых органов. У каждого десятого больного раком лёгкого кровотечение — первый явный симптом болезни, но в среднем кровотечение разной интенсивности в процессе болезни настигает каждого пятого пациента.

Любое случившееся дома кровотечение — беда, лёгочное кровотечение — страшная трагедия, потому что для такого случая просто жизненно необходима срочная эвакуация в специализированное реанимационное отделение. Из доехавших до обычной больницы пациентов тоже выживают только единицы. И погибают они не столько от кровопотери, сколь от асфиксии — заполнения лёгочных альвеол стекающей по бронхам кровью, что нарушает газообмен, а без кислорода жизни нет.
Симптомы легочного кровотечения
Кровотечение может случиться в любое время и даже вовсе беспричинно на фоне полного покоя или умеренной нагрузки. Всё дальнейшее зависит от скорости кровопотери. Если и раньше уже отмечалось кровохарканье, то пациент пугается меньше, но когда кровь идёт горлом страшно всем.
Как правило, при серьёзном кровотечении начинается сильный и неукротимый кашель, к нему присоединяется прогрессирующая одышка, поскольку кровь затекает в альвеолы и отключает в них газообмен. Кровь может пениться, смешиваясь с воздухом. Часто возникает рвота проглоченной кровью, в отторгнутых массах кровь рыжая. Усиливается сердцебиение, пациент покрывается липким холодным потом, руки и ноги холодеют вследствие снижения периферического давления. Уходит кровь, теряются силы.
Диагностика
Для начала необходимо разобраться, действительно ли это лёгочное кровотечение. Установить, что кровит слизистая оболочка ротовой полости или верхних дыхательных путей, помогает ЛОР- осмотр. Далее дифференцируют желудочное и лёгочное кровотечение, при кровотечении из лёгких кровь частично проглатывается и часто бывает рвота, но никогда не бывает жидкого чёрного стула — мелены. Цвет крови не помогает диагностике, потому что кровь из лёгких может быть алой и тёмной, в зависимости от того что повреждено: бронхиальная артерия или веточка лёгочной артерии. Но кровь из лёгких щелочная, а желудочная имеет кислую реакцию рН, это очень быстрая и точная диагностика.
Рентгенологическое исследование органов грудной клетки помогает в половине случаев установить из какого именно лёгкого, правого или левого, поступает кровь, ещё в половине случаев не удаётся локализовать источник. Компьютерная томография с контрастированием тоже установит сторону поражения, а также даст полезную информацию о состоянии систем сосудов бронхиального и малого круга, и чаще рентгена устанавливает точное место, откуда поступает кровь.

Если КТ не смогла найти источник кровотечения, то выполняется бронхоскопия. На первом этапе бронхоскопию выполняют при угрозе жизни, она не столь диагностическое, сколь экстренное лечебное мероприятие. При небольшом кровотечении и при заведомо известном источнике, к примеру, при диагностированной единственной опухоли бронха, просто незаменима ангиография, которая точно укажет на сосуд.
Лечение лёгочного кровотечения
Поскольку половина пациентов к моменту развития лёгочного кровотечения уже прошла лечение первичного рака лёгкого и вступила в период его неуклонного прогрессирования, такие радикальные меры лечения кровотечения, как удаление части или всего лёгкого, у них невозможны. Разумеется, если лёгочное кровотечение выступает первым сигналом о наличии злокачественной опухоли лёгкого или бронха, необходимо решить вопрос о возможности радикальной операции, если другими консервативными способами не удаётся остановить кровь. Плановая операция имеет неоспоримые преимущества, срочное вмешательство имеет целью спасение жизни.
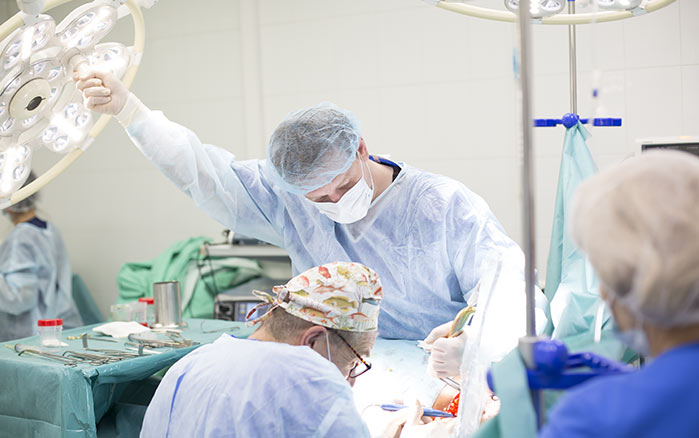
При небольшом кровотечении сначала прибегают к консервативной терапии, с назначением противокашлевых препаратов. При значительном кровотечении на первый план выходят методы интервенционной эндоскопии, но сначала больного вводят в наркозный сон и интубируют трахею. При бронхоскопии воздействуют на источник кровотечения, если таковой найден, а до того промывают бронхи холодными растворами, вводят кровоостанавливающие средства.
Повреждённый сосуд коагулируют или устанавливают в бронхе баллон или тампон на 1-2 суток. Возможна электрокоагуляция, лазерная фотокоагуляция и аргон-плазменная коагуляция повреждённого сосуда. При отсутствии информации о точном нахождении источника кровотечения выполняется эмболизация бронхиальных артерий. Специализированным отделениям доступен мультимодальный подход, когда выполняется коагуляция и эндопротезирование, а после остановки кровотечения на опухоль проводится фотодинамическая терапия и брахитерапия. Этот подход даёт самую высокую отдалённую выживаемость.
Современная медицинская наука предлагает выбор - дело за возможностями конкретного учреждения, в которое направлен пациент.
Метастазы в кости – ситуация не из приятных и зачастую опасных для жизни. Однако не стоит сразу настраиваться, что это приговор. При своевременном их обнаружении у больного есть все шансы выжить. Зачастую метастазы являются осложнением основного заболевания, когда оно переходит в последнюю стадию и начинает выпускать в организм продукты своей жизнедеятельности.
Чаще всего метастазы в костях оказываются как следствие рака в пищеварительной системе, онкологии шейки матки, яичников и мягких тканей. Раковые клетки, которые, собственно, и называются метастазами, попадают в кости, как и в другие органы и системы – с кровотоком.
Что собой представляют метастазы в костях

Они появляются при распространении раковых клеток из первичной опухоли любого другого органа. Для них характерны:
- Нарастающие сильные боли;
- Гиперкальциемия;
![]()
Частые переломы костей вследствие развившейся их ломкости.
Нередко они могут так прорастать в кости, что дают опухоль. Симптоматика их проявления может разниться в зависимости от того, что именно сдавливает опухоль: если сосуды, то проявятся нарушения кровообращения, если нервные окончания – картина будет типично неврологической.
Как онкология распространяется на кость
Система попадания раковых клеток на кость не так сложна. Злокачественные клетки в определенный период времени – на разных стадиях и на разном этапе развития и прогрессирования основного заболевания – начинают отрываться от органа, пораженного изначально. Затем по лимфатическим сосудам или крови они отправляются в настоящее путешествие в другие части тела. Этот процесс и называется метастазированием.
Причем длительность такого пути онкоклеток может быть разной. Одни осядут рядом, другие уйдут на отдаленные участки. Метастазы также способны образовывать вторичную опухоль так, что ее будет не отличить от первичной.
Специалисты утверждают, что обычно раковые клетки, которые осели в костях, отрываются от новообразований в конечностях, тазу, грудной клетке, черепе, позвоночнике.
Какие есть виды поражений кости метастазами
Врачи делят онкопроцесс в костях по степени его воздействия на кости на:
- Прогрессирование опухоли с последующим расщеплением кости. В результате создается дефект, который называют остеолитическими отверстиями. Он становится причиной того, что кости теряют свою крепость, становятся более слабыми, появляется болезненность. Итогом станут регулярные трещины и переломы.
- Стимуляцию кости к неправильному формированию. Из-за этого ткани, наоборот, становятся слишком плотными.
Какие есть симптомы метастазов рака в костях
Естественно, на фоне того, что при более раннем обнаружении шансы на излечение в разы выше, многих интересует, как распознать метастазы в своем организме. Специалисты утверждают, что симптомы могу разниться, в зависимости от того, откуда изначально оторвались злокачественные клетки.
Основными признаками появления метастаз в костях называют следующие:
- Боли в костях (они могут быть достаточно интенсивными);
- Ограничение в подвижности пораженного участка.

Также бывает, что из-за компрессии спинного мозга опухолью начинают появляться такие ощущения, как онемение конечностей и живота, проблемы с мочеиспусканием. Кроме того, могут быть и такие симптомы, как:
- Тошнота;
- Жажда;
- Ухудшение аппетита;
- Усталость, которая постоянно усиливается.
Симптомы поражения кости при раке почки
Когда метастазы попадают в кость при раке почки, появляется такой симптом, как боль в месте поражения кости и ее повышенная хрупкость и ломкость.
Специалисты утверждают, что рак легких нередко дает осложнение в виде метастазирования в кости. В этом случае злокачественные клетки достаточно активно разносятся с током крови. И любят они такие места, где хорошее кровоснабжение, выступающее как питательная среда для них.

А это значит, что в этом случае их обнаруживают в костях ребер, плеч, черепа, таза и в позвонках. Они редко когда дают какие-то явные симптомы на ранней стадии своего внедрения в костную ткань. После же у человека может отмечаться гиперкальциемия. В этом случае он начнет ощущать:
- Сухость во рту;
- Тошноту и даже рвоту;
- Чрезмерное образование мочи;
- В некоторых случаях потерю сознания.
Метастазы передвигаются все тем же путем – через кровь и дают схожие со многими симптомы, в числе которых основные – боль и хрупкость костей.
Перемещение метастаз в кости при раке простаты встречается наиболее часто. Но при этом они уходят в кости из первичной опухоли уже на последней стадии болезни. Обычно они оседают в бедре, пояснице, грудине и в тазу.

Метастазы вызывают с течением времени нарушение в работе органов, расположенных здесь, становятся причиной болей и отличаются частыми переломами и развитием трещин в костной ткани.
По мере прогрессирования роста метастаз в костях (неважно, где они расположились), начнут появляться отеки тканей.
Причем они будут в основном локализовываться в месте поражения. Например, если метастазы образовали опухоль в пояснице, то отеки разовьются именно здесь. Однако важно понимать, что отечность может быть и скрытой, если злокачественные клетки поразили глубинные структуры кости.
Кроме того, может отмечаться и деформация пораженной области. Опухоль начинает активно расти, выпячивается, и ее становится заметно невооруженным взглядом.
Также врачи рекомендуют обращать внимание на такие признаки, как:
- Резкое снижение веса без каких-либо на то причин – нет диеты, питание не менялось;
- Постоянное наличие субфебрильной температуры тела (т.е. в пределах 37 градусов);
- Сонливость;
- Упадок сил;
- Повышенная потливость.
При наличии таких симптомов стоит обратиться к врачу и пройти обследование.
Методы диагностики

Если появилась характерная симптоматика, стоит провести более детальное исследование. Оно включает в себя:
![]()
Осмотр врачом.- Сдачу клинических анализов – как правило, моча и кровь.
- Анализ крови на биохимию.
- Сдачу онкомаркеров при необходимости и по назначению врача.
- Проведение рентгена: это простая процедура, которая доступна в любой поликлинике. Однако есть у нее серьезный недостаток – она не показывает мелкие опухоли. Да и сделать полное представление об опухоли не представляется возможным, т.к. снимок в двухмерном изображении.
- Для подтверждения диагноза и определения формы, размера и максимально точно локализации новообразования советуют сделать МРТ или компьютерную томографию – она позволит получить все необходимые представления.
- Биопсию тканей: образцы берут для того, чтобы исследовать на цитологию и гистологию – такой анализ позволяет медикам определиться с дальнейшей тактикой лечения и курсами терапии.
Как лечить

Лечение метастаз в костях должно быть, как и в любых других случаях, комплексным. Как правило, пациенту предлагаются такие схемы, которые включают в себя:
- Медикаментозную терапию: в этом случае ему прописываются специальные препараты, которые стимулируют восстановительные процессы в тканях. С их помощью можно подавить активность злокачественных клеток и снизить потерю костной массы.
- Химиотерапию: в некоторых случаях при определенных видах первичного рака такой вариант будет считаться единственным. Для лечения используют тяжелые препараты, которые способны остановить прогресс патологического процесса. Нередко после проведения курса терапии отмечается уменьшение роста опухоли.
- Лучевую терапию: при такой тактике лечения пациента подвергают активному облучению рентгеном, за счет чего уничтожается новообразование, и нередко отмечается состояние ремиссии.
Чего точно следует избегать при диагностировании метастаз в костях – использования народной медицины. Точнее ее можно применять, но с разрешения врача, в качестве дополнительной, но никак не вместо основной.
Различные попытки вылечить рак содой обычно приводят к плачевным результатам. Поэтому не стоит экспериментировать и терять драгоценное время. Лучше выполнять все предписания врача.
Питание как часть терапии
Нередко для достижения более высокого эффекта советуют поменять режим питания. Обязательно следует согласовать этот момент с лечащим врачом.
Считается, что на долю диеты при онкологии приходится 10-15% успеха выздоровления. Ведь питание сказывается на балансе микроэлементов и витаминов внутри организма, а также на поддержании иммунитета. Опухоли и метастазы выделяют огромное количество токсинов в организм, питание же должно это нивелировать.
К числу продуктов, помогающих бороться с онкологией, относят:
- Зеленый чай, известный своими антиоксидантными свойствами;
- Водоросли;
- Семена и орехи как источники полезных микроэлементов;
- Зелень – источник витаминов;
- Бобы в стручках;
- Фрукты и овощи;
- Мед и прочие продукты пчеловодства;
- Ягоды.
Отказаться придется от употребления:
- Газировки и содовой;
- Алкоголя;
- Наваристых жирных бульонов;
- Маргарина;
- Дрожжей;
- Сахара и прочих сладостей;
- Уксуса;
- Молока в цельном виде;
- Муки высших сортов;
- Консервов, маринадов и т.д.;
- Майонеза и кетчупа;
- Колбас и прочих полуфабрикатов;
- Замороженных мясных продуктов.
Прогнозы
Многих, естественно, интересует, сколько можно жить с метастазами в костях. Врачи же говорят, что тут делать прогнозы достаточно проблематично, т.к. процесс метастазирования обычно начинается уже на поздних стадиях. Да и к тому же в этом случае есть и еще один очаг новообразования. Примерный срок выживаемости очерчен в пределах: 3 месяца – полтора года.
Также врачи нередко проводят вычисления по тому, из какого новообразования вышли эти метастазы. Так, получается что:
- При раке легких выживаемость около полугода;
- При раке груди выживаемость до 2 лет;
- При раке предстательной железы выживаемость около 3 лет;
- При раке почек выживаемость около одного года;
- При раке щитовидки выживаемость 4 года;
- При меланоме выживаемость не выше полугода.
Но, услышав такие цифры, не надо сразу впадать в панику. Известны случаи, когда пациенты с высокой волей к жизни и победе успешно преодолевали эти планки и жили достаточно долго.
Профилактические мероприятия

Конечно же, стоит попытаться предотвратить распространение метастазов по организму. Для метастазов в костях первичной профилактикой станет раннее диагностирование первичной опухоли. Это позволит вовремя начать лечение и остановить патологический процесс размножения злокачественных клеток.
Кроме того, следует отказаться от вредных привычек, отдав предпочтение частым прогулкам на свежем воздухе, определенной физической активности и т.д. Простые принципы ЗОЖ никто не отменял. Также стоит почаще проходить положенные диспансеризации и беспокоиться о своем здоровье самостоятельно.
Хорошее настроение тоже играет не последнюю роль – доказано, что позитивные люди меньше подвержены различным заболеваниям, а еще имеют больше позитива, чтобы дойти до победы. Позитивный взгляд на мир помогает и легче перенести тяжелое лечение онкологии.
Читайте также: