Кесарево при ревматизме сердца
Ревматизм при беременности – это сердечно-сосудистая патология, которая, согласно статистике, возникает у 80% будущих мам. Заболевание имеет волнообразный характер протекания с периодическими обострениями. Оказывает существенное влияние на весь срок беременности и ее исход, представляя угрозу для матери и будущего малыша.

Особенности ревматизма при беременности
Ревматизм представляет собой заболевание инфекционно-аллергической этиологии, протекающее с прогрессирующим поражением суставов и сердечно-сосудистой системы. Имеет аутоиммунную направленность, приводит к формированию пороков сердца и проблемам с кровообращением. В основе патологических изменений при этой болезни лежит воспаление соединительной ткани. В акушерстве и гинекологии она встречается достаточно часто.
Беременность редко становится первопричиной заболевания. Чаще всего женщина страдает от этого недуга до наступления зачатия.
Характерные признаки болезни в период вынашивания ребенка часто выявляются не сразу. Если диагноз не был установлен до наступления беременности, даже при постоянном наблюдении у доктора характерные патологические признаки могут обнаруживаться поздно.
Причиной становится значительная выработка кортикостероидных гормонов после наступления зачатия. Они меняют клиническую картину заболевания и затрудняют диагностику. На ранних сроках беременности активизируются патологические процессы, характерные для ревматизма. Их причина – ослабление иммунной системы матери из-за вынашивания малыша, которой требуется определенное время для укрепления. 
Но пока она восстанавливается, болезнь отрицательно сказывается на будущем ребенке, угрожая его развитию и жизни. При ревматизме фактором риска является возраст.
Чем моложе будущая мама, тем выше вероятность обострений. К другим факторам относят частые простудные заболевания, ангины, тонзиллиты и фарингиты.
По мере роста плода у будущей мамы меняется масса тела. Это увеличивает нагрузку на позвоночник и суставной аппарат, нередко провоцируя обострение болезни.
Вероятность рецидивов повышается у женщин, перенесших несколько ревматических атак и имеющих больное сердце. Важно планировать беременность и вставать на учет при ее наступлении. Рекомендовано пройти обследование и полный курс терапии прежде, чем забеременеть. Необходим постоянный контакт с терапевтом и гинекологом, которые должны знать о наличии болезни и всех проявлениях.
Формы и степени
В медицине выделяют несколько форм протекания ревматизма:
- суставную,
- кожную,
- ревматический плеврит,
- ревмокардит,
- ревматический иридоциклит,
- ревматическая хорея.
Существует 3 степени заболевания:
- первая: протекает без видимых клинических проявлений (минимальная),
- вторая: характерно отсутствие воспалительной активности с минимальными проявлениями,
- третья: острая форма с выраженной симптоматикой и частыми рецидивами (максимальная).
- Как исправляется кифоз с помощью упражнений
- Токовое воздействие при остеохондрозе
- Эффективная техника массажа при грудном остеохондрозе
Заподозрить ревматизм следует при повышении температуры, болях в области рук, реже – ног. Иногда появляется небольшая одышка, гипотония, узелки на поверхности кожи, кольцевая эритема (можно посмотреть на фото в интернете). Возникает слабость, потливость и пропадает аппетит. Наблюдаются острые боли в области живота. Часто наступлению данной патологии предшествует инфекционное заболевание (тонзиллит, фарингит, ангина и скарлатина), переохлаждение или стресс.
Опасность для женщины и ребенка
Опасность возникновения ревматизма во время вынашивания малыша переоценить сложно. Патологические процессы при данном заболевании взаимосвязаны с иммунной системой, которая после наступления зачатия нередко ослабевает и работает нестабильно. Это приводит к активизации патологии, что существенно повышает опасные последствия.
Ревмокардит у матери часто становится причиной недостаточного поступления кислорода к плоду с последующим нарушением этапов его развития. После родов малыш может плохо прибавлять в весе, отставать от сверстников в развитии и иметь признаки нарушений нервной системы. Активный ревматический эндокардит в отдельных случаях приводит к внезапной смерти роженицы во время родов. Следует как можно раньше начать полный курс терапии заболевания. Лучше всего это сделать до наступления беременности.

Особенности лечения
Лечение ревматизма при беременности должно быть комплексным и состоять из нескольких этапов:
- проведение этиотропной (антибактериальной) терапии,
- назначение противовоспалительных средств (производные аспирина, анальгин, бутадион),
- соблюдение строгой диеты,
- посещение занятий по лечебной физкультуре.
В лечении существует несколько важных правил:
- При обнаружении очагов инфекции или выраженной активности патологических процессов (2 или 3-я степень ревматизма) показана антибактериальная терапия, включающая применение лекарственных препаратов из группы пенициллина и его синтетических производных.
- В первые 10 недель вынашивания плода противопоказано назначение аспирина по причине тератогенного воздействия. Не следует принимать его и перед родами, поскольку он обладает гипокоагуляционными свойствами и увеличивает риск развития кровотечений.
- При выраженном токсикозе нельзя применять анальгин, поскольку он способен вызывать трудности в выведении жидкости из организма. НПВС тоже противопоказаны, а кортикостероиды разрешаются только после окончания первого триместра, когда антиревматическая терапия не помогает.
Своевременно начатая терапия в большинстве случаев спасает жизнь матери и будущему малышу.
В терапии любого заболевания важен душевный настрой. Часто беременные впадают в депрессию, узнав о ревматизме и его последствиях. Это является крайне неверным. Необходимо совместно с врачом оценить все возможные исходы развития патологии и сделать правильный выбор.
Когда существует реальная угроза для малыша и его мамы, есть смысл перервать беременность, чтобы пройти полный лечебный курс и начать планировать повторное зачатие. При отсутствии существенной угрозы следует соблюдать все рекомендации доктора и настраиваться на лучшее. Это поможет организму восстановить силы и вкупе с грамотной терапией остановить прогрессирование болезни.
Профилактика
Вероятность развития ревматизма или его обострений во время вынашивания малыша можно свести к минимуму, выполняя следующие меры профилактики:
- необходимо беречься от простудных заболеваний: избегать людных общественных мест во время эпидемий, принимать комплекс витаминов и минералов для беременных,
- своевременно заниматься лечением очагов стрептококковой инфекции – фарингитов, тонзиллитов, синуситов и отитов,
- соблюдать гигиену полости рта: ежедневно чистить зубы и лечить стоматологические болезни – кариес, пародонтоз, кандидоз и гингивит,
- не переохлаждаться и избегать долгого воздействия прямых солнечных лучей.
Необходимо полноценно питаться, больше гулять пешком, избегать перенапряжения мышц, волнений и стрессов. Полезно заниматься утренней гимнастикой и посещать бассейн.
Ревматизм у большинства беременных чаще всего возникает еще до наступления зачатия. Период вынашивания малыша усугубляет его течение, вызывая яркую клинику заболевания. Это относится к первым месяцам, когда организм приспосабливается к новому статусу, а иммунная система ослабевает.
В результате контроль над болезнью утрачивается, а ее симптомы усугубляются, что представляет существенную угрозу для малыша и его матери. Чтобы свести вероятность всех рисков к минимуму специалисты настоятельно рекомендуют планировать свою беременность и своевременно заниматься терапией ревматизма. В этом случае можно с успехом выносить будущего ребенка и стать матерью.
Беременность у женщин с заболеваниями сердечно-сосудистой системы
Невозможность иметь детей — трагедия для женщины. Однако бывают такие ситуации, когда беременность возможна, но сопряжена с риском для здоровья плода, а иногда — и для жизни матери. Именно так нередко происходит у женщин с заболеваниями сердечно-сосудистой системы. В последнее время наблюдается увеличение числа беременных и рожениц, страдающих пороками сердца, что объясняется рядом причин: ранней диагностикой таких заболеваний; возможностью сохранения беременности в тех случаях, в которых ранее это было невозможно; увеличением числа женщин, перенесших операцию на сердце, и числа серьезно больных женщин, которые либо с разрешения врачей, либо сами решают сохранить беременность, будучи уверенными в успехе медицинской науки и практики.

Ведение беременности и родов у женщин с пороками сердца — настоящее искусство, требующее совместных и скоординированных усилий акушера-гинеколога и кардиолога или терапевта, поскольку это состояние предъявляет повышенные требования к сердечно-сосудистой системе будущей мамы. Это вызвано изменениями, которые обусловлены сосуществованием двух организмов — матери и плода.
Говоря о сочетании болезней сердца и сосудов с беременностью необходимо отметить, что беременность и обусловленные ею изменения кровообращения, обмена веществ, массы тела (ее увеличение на 10-12 кг к концу беременности), водно-солевого обмена (за время беременности общее содержание воды в организме увеличивается на 5-6 л, а содержание натрия в организме возрастает уже к 10-й неделе беременности в 2 раза) требуют от сердца усиленной работы и нередко отягощают течение сердечно-сосудистого заболевания. Все эти изменения связаны с тем, что у беременной женщины появляется дополнительное кровообращение — маточно-плацентарный кровоток. И соответственно изменяются нагрузки на сердце. Эти увеличенные нагрузки зависят от вида порока и от того, как сердце справляется с возложенной на него задачей.
Врожденные пороки сердца
Среди врожденных пороков сердца выделяют три группы:
- Пороки со сбросом крови справа налево. К ним относятся дефекты межпредсердной и межжелудочковой перегородки — их незаращение (через отверстия при этом и происходит неправильный сброс крови), а также открытый артериальный проток*.
- Пороки со сбросом крови слева направо — транспозиция (перемещение) магистральных (основных) сосудов.
- Пороки, при которых имеется препятствие кровотоку (сужение крупных сосудов).
*Артериальный проток — это короткий тонкостенный сосуд, соединяющий легочную артерию и аорту. Через него обеспечивается нормальное кровообращение плода во внутриутробном периоде — минуя легкие, так как кислород поступает через плаценту, и в норме этот проток зарастает после рождения.
Как известно, сердце — полый мышечный орган, ответственный за перекачивание крови в организме. Оно состоит из четырех отделов. Это правое предсердие и правый желудочек, составляющие правое сердце, и левое предсердие и левый желудочек, составляющие левое сердце. Богатая кислородом кровь, поступающая из легких, по легочным венам попадает в левое предсердие, из него — в левый желудочек и далее в аорту. Венозная кровь по верхней и нижней полой венам попадает в правое предсердие, оттуда в правый желудочек и далее по легочной артерии в легкие, где обогащается кислородом и снова поступает в левое предсердие.
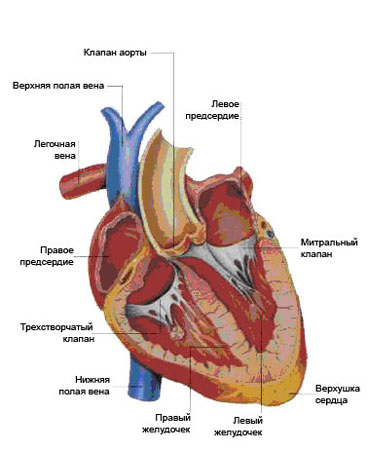
Пороком сердца называется стойкое патологическое изменение в строении сердца, нарушающее его функцию. Пороки сердца могут быть врожденными и приобретенными. Врожденные пороки сердца встречаются гораздо реже приобретенных. Они возникают в результате нарушения нормального развития сердца и магистральных сосудов во внутриутробном развитии и составляют 1-2% от всех заболеваний сердца.
Наиболее часто у беременных женщин встречаются пороки первой группы. Если заболевание сопровождается недостаточностью кровообращения, т.е. сердце, и так работающее на пределе, перестает справляться с нагрузкой, то необходимо прерывание беременности. Недостаточность кровообращения проявляется утомляемостью, сердцебиением, в более тяжелых случаях появляется одышка, тяжесть в груди. Отсутствие медицинской помощи при быстром развитии сердечной недостаточности может привести к серьезным последствиям — отеку легких (т.е. фактически выключению их из дыхания), тромбоэмболии (закупорке тромбами) легочной артерии или тромбозу других крупных сосудов. Но обычно женщины с этим заболеванием хорошо переносят беременность и роды.
Часто после своевременной оперативной коррекции порока сердца (если отверстие было узким, его расширяют, и наоборот) будущие мамы хорошо справляются с нагрузкой и беременность заканчивается благополучно. В последнее время все чаще встречаются женщины, перенесшие операцию на сердце до беременности и даже во время беременности.
Пороки второй группы являются наиболее тяжелыми, и обычно беременность приходится прерывать, поскольку при этих пороках нарушения кровообращения достаточно серьезны и сердце беременной женщины часто не справляется с возникающей нагрузкой.
Препятствие кровотоку у больных третьей группы при отсутствии недостаточности кровообращения обычно не служит показанием к прерыванию беременности, однако часто роды заканчиваются операцией кесарева сечения, что связано со значительным увеличением нагрузки на сердце во время родов.
Приобретенные пороки сердца
Приобретенные пороки сердца связаны с перенесенным воспалением эндокарда (внутренней оболочки сердца) и миокарда — сердечной мышцы. Эти воспаления могут возникнуть при ревматизме — заболевании сердца и соединительной ткани, сепсисе — генерализованном инфекционном поражении, атеросклерозе, сифилисе. Под влиянием воспалительного процесса в клапане развивается рубцовая ткань, которая вызывает деформацию и укорочение створок клапанов или сужения отверстия. В результате клапан не может полностью закрыть отверстие и возникает недостаточность клапанов. При недостаточности клапанов во время систолы (сокращения желудочков) возникает обратный противоестественный ток крови из желудочков в предсердия. При стенозе (сужении) левого атриовентрикулярного отверстия во время диастолы (расслабления желудочков) кровь не успевает перейти из предсердия в желудочек. Возникает патологическое переполнение левого предсердия, и возрастает нагрузка на него. Таким образом, пороки сердца приводят к нарушению кровообращения.
Чаще всего (в 75-90% случаев) приобретенные пороки сердца развиваются на фоне ревматизма. (Это заболевание вызывается стрептококком — тем же микробом, который обычно является возбудителем ангины и часто поражает женщин молодого возраста.) Преобладают поражения клапанов сердца — митрального, расположенного между левым предсердием и левым желудочком, — и аортального, расположенного между левым желудочком сердца и аортой. Эти поражения ведут к нарушению нормальной работы клапанов, перегрузке сердечной мышцы и недостаточности кровообращения.
Нередко стеноз и недостаточность развиваются на одном клапане (так называемый комбинированный порок). Кроме того, бывают случаи, когда пороки затрагивают два и более клапана — это принято называть сочетанным пороком сердца.
Как пройдет беременность?
Прогноз беременности зависит от степени и сочетания поражения, а также от активности ревматического процесса (другими словами, от того, имеется ли в данный момент его обострение) и от выраженности нарушения кровообращения.
Вопрос о сохранении или прерывании беременности решается коллегиально кардиологом и акушером-гинекологом в каждом случае индивидуально. Если беременность наступила после операции на сердце, нужна консультация кардиохирурга. Следует знать, что далеко не всегда корригирующие операции на сердце приводят к ликвидации органических изменений в клапанном аппарате или устранению врожденных аномалий развития. Нередко после хирургического лечения наблюдается рецидив основного заболевания, например, в виде рестеноза (повторного сужения) после некоторых операций.
Чрезвычайно сложно решить вопрос о допустимости беременности у женщин с протезированными клапанами сердца. У них высока опасность образования тромбов, поэтому беременные с механическими клапанами постоянно получают антикоагулянтную (противосвертываюшую) терапию.
Конечно, вопрос о сохранении беременности у женщин с сердечно-сосудистыми заболеваниями лучше решать заблаговременно, до ее наступления. Основой правильного ведения и лечения таких беременных является точная диагностика, учитывающая причину заболевания.
Пороки со сбросом крови направо служат противопоказанием к беременности, как и любой вид пороков с декомпенсацией, при которых уже сформирована недостаточность кровообращения.
Особенности ведения беременности при пороках сердца
Ведение беременности у женщин с пороками сердца, как уже было сказано выше, проводится с участием нескольких специалистов. Оно требует не только координированной деятельности специалистов женской консультации, но и дисциплинированного поведения самой женщины: ранней постановки на учет в женской консультации, своевременного посещения врачей и сдачи анализов, полного обследования, своевременного комплексного лечения.
Если есть возможность, то, конечно, лучше доверить свое здоровье крупному медицинскому центру, специализирующемуся на данной проблеме. Это может быть отделение для женщин с сердечно-сосудистой патологией при институте или специализированное отделение на базе крупного роддома, где грамотные специалисты, имеющие опыт ведения пациенток с такой патологией, смогут эффективно помочь.
Течение беременности у женщин с пороками сердца имеет свои особенности. Часто встречаются такие осложнения, как гестозы (осложнения беременности, проявляющиеся появлением отеков, белка в моче, повышением артериального давления), которые характеризуются скрытым течением и плохо поддаются лечению. Беременность у таких пациенток часто осложняется угрозой прерывания — число самопроизвольных абортов и преждевременных родов значительно превышает средние показатели. Кроме того, течение беременности может осложняться нарушением маточно-плацентарного кровотока, что приводит к гипоксии (кислородному голоданию) или задержке внутриутробного развития плода. Высок также риск отслойки плаценты. Накопление тромбов в плаценте ведет к выключению части плаценты из кровотока и усилению кислородного голодания плода.
По всем приведенным выше причинам женщины с пороками сердца и, другой патологией сердечно-сосудистой системы за время беременности должны быть госпитализированы в стационар не менее трех раз:
Первая госпитализация — на 8-10-й неделе беременности для уточнения диагноза и решения вопроса о возможности сохранения беременности. Вопрос о прерывании беременности до 12 недель решают в зависимости от выраженности порока, функционального состояния системы кровообращения и степени активности ревматического процесса.
Вторая госпитализация — на 28-29-й неделе беременности для наблюдения за состоянием сердечно-сосудистой системы и, при необходимости, для поддержания функции сердца в период максимальных физиологических нагрузок. Это обусловлено тем, что именно в этот период в норме значительно возрастает нагрузка на сердце (один из периодов максимальной физиологической нагрузки) — почти на треть увеличивается так называемый сердечный выброс, в основном за счет увеличения частоты сердечных сокращений.
Третья госпитализация — на 37-38-й неделе для подготовки к родам и выбора метода родоразрешения, составления плана родов.
При появлении признаков недостаточности кровообращения, обострения ревматизма, возникновении мерцательной аритмии (частого неритмичного сокращения сердца), гестоза или выраженной анемии (снижения количества гемоглобина) и других осложнений необходима госпитализация независимо от срока беременности.
Вопрос о прерывании беременности на более поздних сроках является достаточно сложным. Нередко врачам приходится решать, что менее опасно для больной: прервать беременность или позволить ей развиваться дальше. В любых случаях при появлении признаков недостаточности кровообращения или каких-либо сопутствующих заболеваний больная должна быть госпитализирована, подвергнута тщательному обследованию, лечению.
Если же ситуация не требует таких кардинальных мер, беременная должна соблюдать максимальную осторожность. Прежде всего необходимо позаботиться о достаточном отдыхе и продолжительном, 10-12-часовом сне. Полезен дневной 1-2-часовой сон. Достаточно эффективными средствами лечения и профилактики являются лечебная физкультура, утренняя гимнастика, прогулки на свежем воздухе. Комплекс утренних упражнений должен быть самым простым, не приводящим к чрезмерным перенапряжениям, усталости.
Питание необходимо сделать максимально разнообразным, полноценным, с повышенным содержанием белковых продуктов (до 1,5 г/кг массы тела). Необходим прием поливитаминов. Кроме того, врач может назначить сеансы гипербарической оксигенации (сеансы в барокамере, куда под давлением подается воздух с повышенным содержанием кислорода), общее ультрафиолетовое облучение.
Ведение родов при пороке сердца
Вопрос врачебной тактики в родах имеет особое значение. Лучший выбор — ранняя госпитализация в 36-37 недель беременности. План родоразрешения составляется консультативно с участием акушера, кардиолога или терапевта и анестезиолога. Выбор метода строго индивидуален для каждой больной в зависимости от ситуации.
Современная медицина располагает достаточным арсеналом диагностических средств для того, чтобы вовремя предотвратить осложнения беременности у женщин с пороками сердца. Обычно применяются следующие методики:
- Электрокардиография — регистрация электрических явлений, возникающих в сердечной мышце при ее возбуждении. Это исследование позволяет зарегистрировать изменения в сердечной мышце по изменению электрической импульсации.
- Фонокардиография — метод регистрации звуков (тоны и шумы), возникающих в результате деятельности сердца. Его применяют для оценки работы сердца и распознавания нарушений, в том числе пороков клапана.
- Эхокардиография (ультразвук сердца). Ее применяют для изучения кровообращения и кардиодинамики (работы сердца), определения размеров и объемов полостей сердца, оценки функционального состояния сердечной мышцы. Метод безвреден для матери и плода.
- Пробы с нагрузкой используют для оценки функционального состояния сердечной мышцы. Пробы с нагрузкой на велоэргометре применяют и при обследовании беременных — во время этой пробы пациенту снимают ЭКГ при различной интенсивности физических нагрузок.
- Исследование функции внешнего дыхания и кислотно-щелочного состояния крови предполагает изучение емкости легких и насыщения крови кислородом в покое и при нагрузке. Исследование позволяет определить, насколько адекватна насыщенность крови кислородом, т.е. насколько сердце справляется с нагрузкой на данный момент.
- Исследования крови — обычно достаточно стандартного анализа, который проводится при обследовании всех беременных. Однако в данном случае врач обращает особое внимание на состояние свертывающей системы крови.
- УЗИ плода, кардиотокография, которые регулярно проводятся после 28 недель для оценки состояния плаценты и плода. Эти исследования помогают выяснить, не страдает ли плод от недостатка кислорода и питательных веществ. Кроме того, УЗИ плода позволяет выявить возможные пороки развития ребенка еще до его рождения и принять соответствующие меры — от срочной операции после родоразрешения до прерывания беременности.
Преимущество остается за естественным методом родоразрешения. При компенсированном пороке сердца проводится терапия, направленная на профилактику сердечной недостаточности и поддержку сердца, профилактика отека легких, при возможности аритмии — ЭКГ-контроль. Проводится адекватное обезболивание родов, так как страх и боль приводят к дополнительной нагрузке на сердце.
Как правило, наиболее тяжелый период родов — потуги (период изгнания плода) — стараются укорачивать с помощью эпизиотомии — рассечения промежности. Выключение потуг (наложение акушерских щипцов) проводят при нарушении кровообращения.
Многие врачи считают, что родоразрешение в срок с помощью кесарева сечения уменьшает нагрузку на сердечно-сосудистую систему и снижает смертность среди беременных, страдающих пороками сердца.
Кесарево сечение при пороке сердца проводится в следующих случаях:
- при активном ревматическом процессе (повышении температуры, появлении болей в соответствующих органах, характерных изменениях в анализах);
- при резко выраженном пороке сердца с выраженной недостаточностью левого желудочка и отсутствии эффекта от проводимой медикаментозной терапии;
- при сочетании порока сердца с акушерской патологией, требующей хирургического родоразрешения.
Успешному родоразрешению больных, страдающих тяжелыми врожденными и приобретенными пороками сердца, может способствовать ведение родов в условиях гипербарической оксигенации.
После рождения плода и отхождения последа наблюдается прилив крови к внутренним органам (и в первую очередь к органам брюшной полости) и уменьшение циркуляции крови в сосудах головного мозга и сосудах, питающих сердечную мышцу. Поэтому для предупреждения ухудшения состояния сразу после рождения ребенка женщине вводят средства, обеспечивающие нормальную работу сердца.
Послеродовый период
Опасность возникновения тромбозов, кровотечений и сердечной недостаточности сохраняется до 5 суток после родов, поэтому в этот период женщине назначается постельный режим. С 7-11 -го дня при ревматической природе порока женщине назначается исследование на активность ревматизма; активность ревматизма контролируется и в течение года после родов.
Родильницы с заболеваниями сердца могут быть выписаны из роддома не ранее чем через 2 недели после родов в удовлетворительном состоянии под наблюдение кардиолога по месту жительства.
Если декомпенсации после родов не произошло и приема препаратов не требуется, предпочтительно грудное вскармливание.
После рождения ребенка специалисты обязательно обследуют его на наличие пороков сердца, так как у детей, матери которых имели такие проблемы, риск их наличия возрастает многократно.
Таким образом, своевременная диагностика и правильное лечение позволяют многим женщинам, которым раньше было недоступно рождение ребенка, ощутить эту радость. А специалисты всегда готовы помочь им в этом.
Александр Иванов
врач акушер-гинеколог,
завед. гинекологическим делением поликлиники N5,
г. Ульяновск

Чтобы избежать плачевных последствий для будущей матери и ребенка, роды при пороке сердца, как и сама беременность, должны проходить под пристальным присмотром акушеров-гинекологов, реаниматолога и кардиолога.
- Порок сердца — что это такое
- Можно ли рожать
- Три критических периода
- Формы заболевания
- Осложнения родового акта, вызванные заболеванием
- Осложнения родов при ВПС
- Последствия для малыша
- Особенности обезболивания рожениц с пороками сердца
- Показания к кесареву сечению
- Видео: роды при пороке сердца
Порок сердца — что это такое

Порок сердца – врожденная аномалия с дефектами в структуре сердечной мышцы или крупных сосудов.
ВПС характеризуется нарушением кровообращения в сердечной полости, большом и малом кругах.
Сердечные аномалии в свою очередь имеют классификация и подразделяются на виды.
Помимо врожденного порока существует приобретенный вид заболевания На его долю приходится не более 5 % случаев, в отличие от ВПС.
Ему присуще нарушение деятельности сердечного клапана в результате инфекционных процессов, травм и висцеральных поражений.
Можно ли рожать
При беременности нагрузка на сердце увеличивается. Так, например, в последнем триместре отмечается увеличение массы тела (около 10 кг), и превышение уровня воды в среднем на 4,8 литра.
Повышение натрия происходит с 10 недели гестации. Изменяется кровообращение, добавляется ветвь маточно-плацентарного кровотока, нуждающаяся в определенном количестве крови.
Сердечная патология не является абсолютным противопоказанием к беременности. Такие беременные попадают в группу риска развития осложнений, связанных с особенностью течения беременности.
Благодаря современной медицине ВПС у женщин оперируется, исправляется аномалия органа, и пациентка ведет обычный образ жизни.
Неоперабельный порок сердца может явиться запретом к планированию ребенка.

- 10-12 недель гестации. Первые проявления ревматических осложнений. В данном сроке решается вопрос о прерывании беременности по показаниям, либо ее пролонгация.
- 26-32 недели гестации. Из-за повышенной нагрузки на сердечную мышцу пациентке оказывают помощь в условиях стационара;
- 37-40 недель гестации. Развивается выраженная перегрузка сердечно-сосудистой системы. Достаточно часто родовая деятельность при ВПС наступает раньше положенного срока.
Формы заболевания
- Клапанная недостаточность. Врожденная аномалия сердечного клапана (1 или нескольких). При задействовании нескольких клапанов – сочетанный порок. Края клапана не прилегают тесно друг к другу, и через образовавшуюся щель проникает кровь.
- Стеноз сердечного клапана. Утолщение стенок препятствует полноценному раскрытию, и сердечная мышца недополучает необходимый объем крови;
- Комбинированный порок. Стеноз и недостаточность выявлены на одном клапане.
Сердечных пороков существует около 50 видов, но ни один не является абсолютным противопоказанием к беременности и родам.
В период планирования беременности женщина проходит большое количество исследований, где итог гласит о разрешении или запрете беременности.
Осложнения родового акта, вызванные заболеванием
Возможные осложнения в гестационном периоде вызванные врожденной патологией сердца:
- поздний гестоз;
- преждевременные роды;
- высокий риск развития кровотечения;
- частое родоразрешение при помощи ОКС;
- высокая летальность.
При пороке сердца разрешено рожать самостоятельно, если нет выраженных гемодинамических патологий системы кровообращения. Данное состояние присуще малым сердечным аномалиям.
В некоторых случаях беременную пускают в естественные роды, блокируя потуги. Важно отметить, что ребенка извлекают специальными инструментами, неосторожное обращение с которыми может стоить жизни и здоровью малыша.
Роды проводятся в специализированном центре. Состав бригады представлен следующими профессионалами: анестезиолог, реаниматолог, неонатолог, терапевт, кардиолог и акушер-гинеколог.

- материнская смертность;
- слабость родовой деятельности;
- большие кровопотери;
- коагулопатия;
- остановка сердечной деятельности;
- ишемические поражения сердца и головного мозга;
- коматозное состояние;
- гнойно-воспалительные процессы.
- 90 % уверенности, что ребенок унаследует порок сердца (одна из причин развития ВПС у плода – наследственность);
- гипоксия плода в виду плацентарной недостаточности;
- задержка развития плода;
- перинатальная гибель ребенка вследствие пороков несовместимых со внеутробной жизнью.
Особенности обезболивания рожениц с пороками сердца
Ваниным Л.В. предложена схема ведения родовой деятельности беременных с сердечными аномалиями:

- С начала родовой деятельности и до 4 см раскрытия вводить беременной транквилизаторы (например седуксен), антигистаминные препараты, спазмолитики и анальгезирующие средства.
- На втором этапе беременной предоставляется медикаментозный сон не менее полутора часов.
- До появления потуг проводится аутоаналгезия азотной закисью и кислородом. Появившиеся потуги свидетельствуют о прекращении манипуляции.
При родоразрешении путем кесарева сечения применяется эпидуральная анестезия (ее используют и при естественных родах в качестве обезболивания).
Спинальное обезболивание противопоказано, так как значительно снижает артериальное давление.
Предпочтение отдают общему наркозу с применением аппарата искусственной вентиляции легких.
Показания к кесареву сечению
ОКС не исключает развития негативных последствий для матери и ребенка. При подготовке к операции особое внимание уделяется системе гомеостаза и состоянию сердечной мышцы и ее клапанов.
Беременность при пороках сердца – показания к кесареву сечению:
- Сочетанная недостаточность митрального и аортального клапанов;
- II –III стадия митрального стеноза;
- Эндокардит бактериальной этиологии;
- Осложнения после корректировки сердечного порока;
- Клапанные протезы (в том числе многоклапанность);
- Тромбоэмболии в анамнезе;
- Коарктация аорты.

Абсолютные противопоказания к оперативному родоразрешению:
- Цирроз печени;
- Кардиомегалия;
- ВПС синего типа со сложным течением;
- Тяжелое декомпенсированное кровообращение как результат аномалий сердца;
- Крайняя степень легочной гипертензии.
У беременных с указанными признаками сердечных аномалий неблагоприятный прогноз в момент родовой деятельности и на протяжении всего гестационного периода.
Видео: роды при пороке сердца
Читайте также:


