Клостридиальная инфекция кишечника что это
Клостридиальные и неклостридиальные инфекции привлекают внимание ученых всего мира вот уже не первое столетие. Болезни, провоцируемые анаэробами, тяжело переносятся человеком и с высокой вероятностью приводят к тяжелым осложнениям и летальному исходу. В современной медицинской литературе клостридиальная инфекция упоминается также под рядом иных наименований. Рассмотрим подробнее, что это за патологическое состояние.
Термины и понятия
Клостридиальная инфекция – это газовая гангрена. В некоторых источниках ее называют газовой флегмоной. Еще одно общепринятое наименование патологического состояния – злокачественный отек. Всего в медицинской литературе можно найти порядка 70 разных терминов, обозначающих одно и то же состояние – инфекционный процесс, вызванный клостридиями. Эти микроорганизмы относятся к числу анаэробов и отличаются высокой патогенностью.
Клостридиальная инфекция у собак, кошек, человека отличается быстрым течением. Заболеванию свойственны активные некротические процессы, быстро распространяющиеся по организму. Органические ткани распадаются, формируется газовая атмосфера. Больной страдает от тяжело переносимого общего отравления организма. При этом клостридиальная инфекция не вызывает свойственные типичному воспалительному процессу явления.

История и наука
В классическом описании патологии есть упоминания о первых признаках, позволяющих заподозрить, что начинается анаэробная болезнь. Острый серозный процесс, как отмечал Пирогов, гнойный инфильтрат становятся причиной подкожной крепитации. Это явление свидетельствует, что течение патологии изменилось, началась гангренозная стадия.
Нюансы явления
Изучая клостридиальные анаэробные инфекции, Паттол, Уэлш в 1892 установили, какая микроскопическая форма жизни провоцирует патологическое состояние. Было выявлено, что причина – клостридии из рода Perfringens. Из статистики известно, что вне военных действий это заболевание встречается относительно редко. Преимущественно статистическая база по клостридиальным инфекциям накапливалась в период военных действий. Уровень выживаемости и нюансы течения случаев от периода к периоду существенно варьируются. Это объясняется прогрессом медицинского обеспечения, условиями эвакуации жертв, а также нюансами профилактики. В среднем частота встречаемости клостридиальной инфекции варьируется в границах 0,5-15%. Вероятность смертельного исхода оценена в 15-20%.
Из истории медицины известно, что в 1938 во время военной кампании вблизи озера Хасан клостридиальная инфекция встречалась у 1,5% жертв. Сходные показатели (меньше на одну десятую долю процента) были свойственны сражениям у реки Халхин-Гол. Еще меньше частота была в период сражений советских и финских сил – порядка 1,25%.
Заражение и лечение
Как показала практика, вероятность формирования клостридиальной инфекции кишечника, конечностей, других органов во многом зависит от качества и скорости оказания первичной медицинской помощи раненому. Известно, что во время Второй мировой войны среди тех американских солдат, кто попадал в хирургическое отделение полевого госпиталя в первые 24 часа после получения раны, частота встречаемости случаев оценивалась в 8%. Для французских войск при оперировании лиц, получивших раны, в первые 48 часов с момента события, риски составляли 13%. Среди немецких солдат, попавших в плен, этот показатель составлял более половины жертв – порядка 51%. Объясняется такая разница тем, что военнопленным квалифицированную помощь оказывали лишь через 3-4 дня с момента получения человеком раны.
Известно, что среди советских моряков клостридиальная инфекция развивалась только в случае, если в хирургию поступали пациенты из десанта.
Локализация и нюансы
Согласно накопленным сведениям за длительный период наблюдения в хирургии, клостридиальная анаэробная инфекция чаще наблюдается, если ранение получено в области ног. Частота случаев для таких повреждений оценивается в 58-77%. Выше риски, если сломано бедро по причине огнестрельного ранения и голени. На первый вариант раны приходится до 46% всех зафиксированных случаев, на второй – порядка 35%. В 1943 была составлена статистика, из которой следовало, что пулевые ранения были причиной порядка 55,3% случаев. Значительно выше риски развития рассматриваемого состояния при ранении осколками – до 83% пациентов сталкивались с патологическим процессом.
Категории и типы
Исследования perfringens позволили установить шесть разновидностей микрофлоры, формирующих 12 токсических соединений, ферментов. Один из токсинов – невролитик, гемолитик, имеющий выраженные некротические качества. Именно он оказывает наиболее сильное влияние при формировании клостридиальной инфекции.
У oedematiens выявлено 4 типа, генерирующих 8 опасных веществ. Наиболее вредоносное – капиллярный яд, меняющий проницаемость стенок сосудов. Это становится причиной отечности мышечных волокон, клетчатки под кожей.
Septicum есть двух типов, формирует четыре или более ядов, токсичных для крови. Они провоцируют быстро растущий отек, мышцы и клетчатка пропитываются серозно-геморрагическим веществом.
Histolyticum генерирует три опасных вещества, расплавляющих мышечные ткани. Это превращает клетки в аморфную желейную массу.
Особенности возбудителей
Лечение клостридиальной инфекции затруднено в силу того, что анаэробные формы жизни в норме встречаются в кишечном тракте человека и животных. В большей степени это присуще травоядным. В землю они проникают с кишечными выделениями. Установлено, что стать причиной инфицирования могут общие, местные факторы.
Рассматривая причины, следует в первую очередь уделить внимание ранам: осколки и пули с высокой степенью вероятности приводят к такому осложнению. Этот фактор считается местным. Высока вероятность инфицирования при ранении, поскольку современные снаряды при поражении цели становятся причиной многочисленных некротизированных очагов. Кроме того, местные факторы – слепые ранения, в которые попала земля, а также раны, при которых нарушилась целостность тазовых костей, голени, бедра.
Поскольку рассматриваемое заболевание свойственно не только человеку, но и животным, ученые также рассматривали причины клостридиальной инфекции у кошек, собак. Установлено, что зачастую заболевание наблюдается на фоне ранений. Выше вероятность при загрязнении землей. Получить раны животное может в силу разных факторов, включая аварию с участием транспорта.
О факторах: продолжая рассмотрение
Статистика показывает, что частота формирования клостридиальной инфекции находится в прямой связи с качеством медицинской помощи. Чем хуже проведена обработка, чем больше дефектов было допущено, тем выше риски. С большей степенью вероятности анаэробное инфицирование развивается, если медицинская помощь запаздывает.
Из общих факторов, способных спровоцировать патологическое состояние, выделяют обширную потерю крови и шок. Кроме того, вероятность инфекции больше, если человек голодает или слишком сильно устает, испытывает недостаток витаминов в организме. Свою роль может сыграть общее переохлаждение.
Исключительно высока вероятность клостридиальной инфекции, если в организме уже есть некротизированные участки тканей. Риски больше, если понижен потенциал тканей окисляться и восстанавливаться. Исследования, подтвердившие это, были организованы в 1991.
Клостридии могут существовать в симбиозе с аэробными формами жизни и иными инфекционными возбудителями, за счет чего вирулентность повышается, а течение процесса утяжеляется. Поглощение кислорода аэробами формирует комфортные для анаэробной формы жизни условия, инфекция активно распространяется с током крови и лимфы, а также контактным путем. Из-за токсического отравления наблюдается спазм и стаз в небольших кровеносных сосудах. Состояние постепенно прогрессирует до паралича, усиливая анемизацию органических структур.
Категории и течение
В 1962 было предложено делить все случаи на два типа: целлюлит и миозит, сопровождающийся некрозом. В 1951 в России была разработана другая классификация – именно она применялась последнее время. Эта система была сформирована с учетом скорости прогресса, клинической картины и анатомических нюансов случая. Все ситуации делились на мгновенные, быстрые, медленные. Каждая из них относится к газовой, отечной или смешанной форме. Учитывалось, что процесс может быть поверхностным или глубоким.
Известно, что при мгновенной форме серьезные осложнения формируются через пару часов после получения раны. Через сутки или двое возможен летальный исход. При быстром прогрессе болезни первые симптомы клостридиальной инфекции (кишечника, конечностей или других областей) появляются на 2-3 день после получения раны. Без адекватной помощи больной умирает на 4-6 сутки. При медленном прогрессе на 5-6 день можно видеть первые проявления патологии, а смерть возможна к концу третьей недели.
Нюансы симптоматики
Первые симптомы клостридиальной инфекции – возбужденность, склонность к разговорчивости, обеспокоенность больного. Пульс становится частым (120 биений в минуту и выше), наблюдается жар до 39 градусов.
Один из основных признаков болезни, появляющийся почти сразу и беспокоящий постоянно – боль в области раны. От нее не помогают наркотические обезболивающие. Ощущения описываются как распирающие, некоторые жалуются на сильное давление под повязкой. Чтобы контролировать распространение отека, было предложено использовать шелковую нитку для обвязки больной области. Исходя из врезания нити, можно определить, как сильно прогрессирует состояние. В наши дни такой метод не практикуется, так как признак, как установлено, свойствен не только клостридиальной инфекции, но и переломам. Кроме того, это довольно медленный метод диагностики, а значит, теряется столь ценное время.
В начале развития клостридиальной инфекции выражены признаки общего отравления организма. При исследовании повреждений выявляется крепитация, специфический звук. На поздней стадии эритроцитный гемодиализ может стать причиной субиктеричности склер. Тяжелое отравление сопровождается эйфористичным состоянием и изменением лица, описываемым в медицине как fades hyppocratica.
Проявления и специфика
Изучая область ранения, можно увидеть разноцветные пятна. Это также указывает на развитие клостридиальной инфекции. Пятна объясняются геморрагической пропиткой, а оттенок зависит от прогресса процессов разложения. Исходя из оттенков пятен, состояние оценивают как коричневую, голубую, бронзовую флегмону. Учитывают, что внешний вид раненой области во многом определяется замерами повреждений. Если рана невелика, выделения обычно малы в объемах, кровянистые, иногда – пенистые. При больших ранах мышечные ткани напоминают воск, со временем приобретают серый оттенок отварного мяса. При сильных кожных, фасциальных дефектах отекающая мышца может выступать над поверхностью раны.
При любой форме заражение клостридиями сопровождается формированием сероватого налета. Больные ткани на виде безжизненны, мышцы тускло окрашены, хрупки, неэластичны. При обследовании заметна обескровленность области.
Уточнение состояния
Довольно точный способ диагностики – рентгеновский снимок. Инструментальное исследование помогает выявить небольшие газовые формирования, которые не определить пальпацией, перкуссией. Кроме того, именно с помощью рентгена можно уточнить состояние, если существуют псевдополипы. При клостридиальной инфекции такое осложнение наблюдается не всегда, а иными способами, кроме рентгена, не выявляется.
Бактериологический анализ может показать обилие грубых палочек в мышечных тканях. Для точности исследования необходимо брать образцы в среду без кислорода.
Бактериоскопия, разработанная в 1988, позволяет установить клостридиальную инфекцию всего за 40 минут.
Что делать?
Терапевтический курс при заражении анаэробами обязателен комплексный. Основной элемент – срочная операция. Консервативное лечение в 100% случаев приводит к летальному исходу. Основная задача хирурга – воспрепятствовать жизнедеятельности патологической микрофлоры, удалить сдвиги, спровоцированные болезнью. Кроме того, в рамках курса лечения необходимо повысить стойкость организма больного к микрофлоре.
Во время операции делают лампасные разрезы, вскрывают фасциальные влагалища. Известно, что во время Второй мировой войны такие разрезы практиковались в 37% случаев, еще до 8% пациентов подвергались процедуре иссечения иных тканей. При распространении инфекционного процесса требуется ампутация конечности, экзартикуляция. Ампутация показана, если задет магистральный кровеносный сосуд, перелом сопровождается серьезными нарушениями целостности, щадящие вмешательства не показали эффект. Кроме того, показание к ампутации – тотальное ранение, активное распространение процесса, угрожающее туловищу. Порядка 45% раненых в период Второй мировой войны пережили ампутацию. До 37% случаев пришлось на день гибели или за сутки до этого момента.
Нюансы лечения
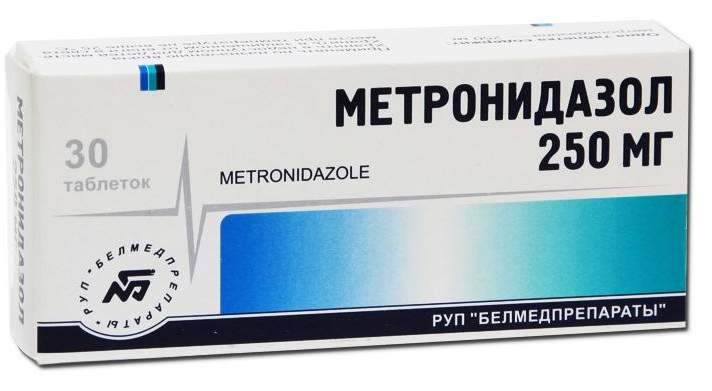
Операция на фоне клостридиальной инфекции должна завершаться рыхлой тампонадой. Следует применять калиевый перманганат и водородную перекись. Рана должна быть открыта максимально широко. Мягкие ткани следует обильно обработать антимикробными составами и предупредить любые движения пораженной конечностью. Самые лучшие итоги наблюдаются при постоянном введении в мышцу клиндамицина. Частота процедур – каждые 8 часов. Дозировка – 0,3-0,6 г. Также ежедневно больной должен получать 1 г метронидазола. Возможно применение резервных антибиотиков: доксициклина, карбопенемы, цефокситина.
В последнее время при клостридиальной инфекции хорошо зарекомендовала себя гипербарическая оксигенация. Подход используется строго как элемент комплексного лечения. Его выбирают, поскольку гипероксия имеет антибактериальный эффект. Это показано, если среди клинических проявлений есть гипоксия.
Как не допустить?
Предупреждение клостридиальной инфекции предполагает своевременное оказание помощи пациенту с геморрагическим шоковым состоянием, травматическим. Хирургическое вмешательство должно быть ранним, в ряде случаев – радикальным, если риски высоки. Важные аспекты предупреждения газовой гангрены – ответственная иммобилизация пострадавшей конечности и адекватное применение антимикробных препаратов.
Клостридии – это распространенный вид микроорганизмов, которые могут существовать в безвоздушной среде (в виде спор). Некоторые виды клостридий обнаруживаются в каловых массах совершенно здорового человека. Серьезное заболевание развивается только в случае значительного количества бактериальных клеток в кишечнике взрослого человека.
Чем опасен возбудитель
Clostridium perfringens и Clostridium difficile – это наиболее распространенные представители нормальной микрофлоры человеческого организма. Эти анаэробные бактерии обнаруживаются на поверхности кожных покровов и слизистых оболочек (в частности кишечника), внутри половых путей.
У человека клостридии могут вызвать:
- пищевое отравление (Clostridium perfringens и Clostridium difficile);
- ботулизм (Clostridium botulinum).
Опасность для организма Clostridium perfringens и Clostridium difficile представляют только в большом количестве, когда нарушается соотношение содержания нормальной микрофлоры (бифидо-и лактобактерий) и представителей условно-патогенной флоры (клостридий).
При снижении защитных сил организма клостридии выделяют ферменты, расщепляющие белковые соединения. В результате в кишечнике человека активизируются процессы гниения и брожения, что негативно сказывается на всем процессе пищеварения.
Обнаружение в каловых массах взрослого человека Clostridium botulinum – возбудителя ботулизма не представляет опасности, так как в организме взрослого этот микроб не может выделять основной фактор агрессии (экзотоксин) и вызывать развитие заболевания. Это действительно опасный для человека микроорганизм, но возможность продуцирования экзотоксина внутри кишечника имеется только у детей первого года жизни, которые находятся на искусственном вскармливании. Для взрослого человека – это всего лишь случайная находка, не представляющая угрозы для здоровья и жизни.
Пути передачи
Clostridium perfringens и Clostridium difficile обитают как на поверхности человеческого тела, так и в окружающей среде. Поэтому избежать процесса инфицирования невозможно и просто нецелесообразно. Организм человека обсеменен большим количеством разных микробов, но здоровое состояние и полноценное функционирование обеспечивается балансом их содержания. Не следует добиваться полного отсутствия и уничтожения каких-либо бактерий, в частности клостридий, так как это может нанести серьезный вред здоровью.


Среди возможных путей передачи:
- контактно-бытовой (при общении с инфицированным человеком или использовании общих бытовых приборов);
- алиментарный (при употреблении контаминированных продуктов);
- водный (при употреблении зараженной воды).
Clostridium difficile и perfringens являются постоянными обитателями человеческого организма, поэтому их обнаружение в кале не является поводом для беспокойства. Важен не факт выявления, а количество микробных клеток.
Что замедляет и ускоряет рост и размножение бактерии
Среди внешних и внутренних воздействий, провоцирующих избыточный рост клостридий, известны:
- несбалансированное питание (особенно с избытком углеводов);
- повторные эпизоды инфекционных болезней, ослабляющие иммунную систему;
- хронические заболевания пищеварительного канала, которые обуславливают задержку каловых масс.
Замедляет рост клостридий и их преобладание над нормальной микрофлорой все то, что входит в понятие здорового образа жизни:

правильное питание;- отсутствие хронической патологии или ее стойкая ремиссия;
- регулярное опорожнение кишечника.
Возможно также самозаражение, то есть занесение клостридий с поверхности слизистых при несоблюдении личной гигиены.
Нормы содержания клостридий в кале
Нормы содержания данных бактерий зависит от возраста человека:
- у детей старше года и взрослых до 60 лет — до 10 5 КОЕ/г.
- у взрослых старше 60 лет — до 10 6 КОЕ/г;
КОЕ означает колониеобразующие единицы. При превышении этого уровня следует уделить внимание собственному здоровью и обратиться к доктору.
Клиническая симптоматика
В развитии клостридиальной инфекции пищеварительного канала какие-либо специфические симптомы отсутствуют. Среди возможных признаков выделяют:

рвота в сочетании с предшествующей тошнотой;- снижение аппетита вплоть до полного его отсутствия;
- разлитая боль в животе умеренной интенсивности и без четкой локализации;
- вздутие живота и отхождение большого количества газов;
- диарея без патологических примесей;
- зловонный стул.
Следует думать о развитии клостридиальной кишечной инфекции только в случае появления симптомов. Именно это является главным, а не факт выявления клостридий в кале взрослого человека (даже в увеличенном количестве).
Лечение
Если у взрослого человека обнаружены клостридии в определенном количестве – это нормальное состояние баланса микробной флоры кишечника, в которое совершенно не нужно вмешиваться. То есть никакое лечение не нужно, даже профилактическое.
Лечение клостридиальной инфекции необходимо только в случае изменения функционирования пищеварительного канала и/или изменении общего состояния. Терапия предполагает использование диетического питания, медикаментов и коррекцию образа жизни.
Обсемение клостридиями происходит легко и незаметно, поэтому пациенту необходимо:

часто и тщательно мыть с мылом руки;- пользоваться только индивидуальным набором посуды и бытовых предметов (расческа, зубная щетка);
- свести к минимуму непосредственные контакты с другими людьми, чтобы не заразить их.
Диетический рацион питания занимает важное место в терапии любой кишечной инфекции. В период выраженной клинической симптоматики допускаются такие продукты:
- кисломолочные;
- отварные или запеченные овощи и фрукты;
- каши на воде;
- приготовленные на пару нежирные виды рыбы и мяса.
После восстановления работы пищеварительного канала пациенту следует придерживаться общеизвестных принципов здорового питания.
Любые попытки самостоятельного лечения могут только навредить. Профилактический прием даже самого разрекламированного средства может нарушить хрупкое равновесие микробной флоры кишечника. Поэтому все назначения может делать только доктор. В комплексной терапии применяются:
антибиотики с преимущественным воздействием на анаэробную флору (метронидазол);- инфузионные вливания солевых и коллоидных растворов;
- ферменты для более быстрого восстановления процессов пищеварения;
- поливитаминные комплексы;
- иммуномодуляторы для повышения иммунологической реактивности.
Длительность комплексной терапии составляет 7-10 дней, в отдельных случаях – больше.
Прогноз и профилактика
Прогноз при клостридиальной инфекции благоприятный. Летальный исход маловероятен, только при тяжелом течении болезни и сопутствующей хронической патологии.
Профилактика клостридиальной инфекции направлена на сохранение микробного равновесия в кишечнике. Для этого необходимо:
- соблюдать режим труда и отдыха;
- правильно питаться;
- вовремя лечить хронические заболевания пищеварительного канала, не допуская их активации.
Clostridium difficile и perfringens опасны для человека только при значительном снижении иммунитета и увеличении содержания этих микробных клеток.
Инфекция, вызываемая Clostridium difficile, в настоящее время является серьезной угрозой госпитальной среде, удлиняет время пребывания многих больных в стационаре, а также становится причиной смерти некоторых из них.
а) Причины и механизмы развития. Носительство С. difficile как коменсалов отмечается у 2-3% взрослых и достигает 10-20% у лиц пожилого возраста.
Заражение этим микроорганизмом происходит контактным путем через руки и другие загрязненные поверхности. С. difficile представляет собой анаэробную спорообразующую грамположительную палочку. Это очень жизнестойкая бактерия, которая резистентна ко многим дезинфицирующим средствам, включая спиртсодержащий гель, но гибнет при воздействии дезинфектантов, выделяющих хлор.
Последовательность событий, лежащих в основе заболевания, состоит в колонизации кишечника госпитализированного больного токсигенным штаммом С. difficile, который при назначении больному антибиотиков, нарушающих нормальное микробное равновесие, трансформируется из спор в вегетативные формы.
Последние, пролиферируя, вызывают клостридиальную бактериальную инфекцию. Патогенные штаммы С. difficile продуцируют энтеротоксин (токсин А) и цитотоксин (токсин В), которые связываются поверхностью клеток слизистой оболочки кишечника. Осложнения клостридиальной инфекции включают дегидратацию, нарушение электролитного баланса, развитие псевдомембранозного колита, перфорацию толстой кишки, токсический мегаколон, смерть.
Возбудитель псевдомембранозного колита - Clostridium difficile
б) Факторы риска. Некоторые антибиотики, в частности антибиотики широкого спектра действия и клиндамицин, особенно склонны вызывать описанную последовательность событий.
Поэтому перечень предпочтительных для применения антибиотиков рекомендует микробиолог лечебного учреждения. а антибиотики, которые склонны вызывать клостридиальную инфекцию, назначают лишь при крайней необходимости.
Нередко больным до госпитализации назначают ингибиторы протонной помпы по поводу рефлюкс-эзофагита. Эти препараты способствуют росту С. difficile и потому являются серьезным фактором риска клостридиальной инфекции. Из других факторов риска следует отметить возраст больного старше 65 лет, лечение антибиотиками в последние 3 месяца до госпитализации, госпитализация в анамнезе, воспалительные заболевания кишечника, лечение цитотоксическими препаратами.
в) Симптомы и клиника. Критериями диагностики клостридиальной инфекции являются жидкий стул или токсический мегаколон и положительные результаты исследования кала на клостридиальный токсин иммуноферментным методом. При легкой форме инфекции отмечается лишь жидкий стул, но при среднетяжелой форме появляются также гипертермия, интенсивная боль в животе, кровотечение из нижних отделов ЖКТ и нейтрофилия.
Тяжелая форма характеризуется усугублением перечисленных симптомов. Диарея становится профузной, снижается уровень альбумина в сыворотке крови, повышается концентрация в ней лактата, нарушается функция почек.
г) Лечение инфекции Clostridium difficile. Важное значение имеют ранняя диагностика и своевременное лечение.
Инфекцию, вызванную Clostridium difficile, следует заподозрить при появлении у госпитализированного больного диареи, особенно если она повторилась более 3 раз в течение 24 ч. Больного следует перевести в изолированную палату в течение 4 ч и соблюдать меры, направленные на профилактику заражения и распространения инфекции (мытье рук после каждого контакта с больным, использование перчаток и фартука. Палату, где лежал больной, дезинфицируют раствором гипохлорита.
В течение 4 ч два образца кала больного направляют на микробиологическое исследование и анализ на энтеротоксин и консультируются с инфекционистом.
Лечение включает внутривенное возмещение потери жидкости. Назначают метронидазол или ванкомицин внутрь в течение 10 дней. При тяжелой форме инфекции препаратами выбора являются ванкомицин, назначаемый внутрь, и вводимый внутривенно метронидазол. Всем больным с подозрением на тяжелую форму клостридиальной инфекции следует незамедлительно выполнить рентгенологическое исследование брюшной полости и вызвать ответственного гастроэнтеролога, хирурга и микробиолога.
После консультации микробиолога ингибиторы протонной помпы и антибиотики следует отменить.
Медицинский справочник болезней
Клостридиоз. Симптомы, формы и лечение клостридиоза.
Клостридиоз – это острая, антропонозная, анаэробная инфекция с энтеральным путем заражения, характеризующаяся различной степенью выраженности клинических проявлений.
Основной причиной развития тяжелых форм заболевания при Clostridium difficile является антибиотикотерапия. Является причиной так называемой Антибиотик-ассоциированной диареи.
При этом исследования доказывают, что даже однократный прием антибиотика широкого спектра действия, независимо от дозы и способа введения, может привести к развитию Диареи и Псевдомембранозного колита, обусловленных Clostridium difficile.
20% осложнений клостридиоза составляют антибиотик-ассоциированные диареи, а 90-100% - псевдомембранозные колиты.
Отравление токсином при Clostridium perfringens возникает также после употребления продуктов, обсемененных клостридиями. Характеризуется тяжелым течением, высокой летальностью.
Этиология.
Возбудитель Clostridium difficile – строго анаэробная, спорообразующая, грамположительная бацилла.
Споры Clostridium difficile высокоустойчивы к факторам внешней среды и к стандартным дезинфицирующим средствам, а вегетативные формы резистентны к большинству антибиотиков.
Микробы Clostridium perfringens – это крупные грамположительные палочки. Растут в анаэробных условиях, способны образовывать споры.
Эпидемиология.
Clostridium difficile часто обнаруживаются в окружающей среде и могут быть изолированы из почвы.
Основной механизм передачи инфекции – фекально-оральный.
Источником инфекции является человек (чаще – пациенты, получающие антибиотики широкого спектра действия, а также дети).
К здоровым лицам инфекция может передаться через руки и предметы ухода, а также через постельные принадлежности, мебель, душевые, туалеты и др.
В группу риска также входят дети раннего возраста (ослабленные), а также пациенты, длительно находящиеся в стационаре и, тем более, получающие антибиотики.
Clostridium perfringens широко распространены в почве, в испражнениях людей и животных. Все это создает возможности для обсеменения продуктов. Отравления чаще бывают при употреблении мясных продуктов домашнего приготовления, мясными и рыбными консервами. В некоторых странах отравления токсином CL perfringens регистрируются довольно часто, занимая 3-е место после сальмонеллезных гастроэнтеритов и стафилококковых пищевых отравлений.
Патогенез и патоморфология.
Под действием антибиотиков и других повреждающих факторов нарушается нормальная микрофлора кишечника, снижается анаэробная микрофлора кишечника. Это создает благоприятные условия для размножения Clostridium difficile и перехода её в токсинобразующую форму.
Вегетативные формы Clostridium difficile продуцируют экзотоксины, из которых энтеротоксин (токсин А) и цитотоксин (токсин В) повреждают кишечную стенку.
Токсин А, стимулируя гуанилатциклазу, повышает секрецию жидкости в просвет кишечника и способствует развитию диареи.
Токсин В обладает выраженным цитопатогенным действием, действуя на клеточные мембраны кишечника.
Это приводит к потере калия и развитию электролитных нарушений.
А сам возбудитель не обладает инвазивными свойствами и не оказывает цитотоксического воздействия на слизистые кишечника.
При отравлении токсинами, вырабатываемыми CLostridium perfringens, в патогенезе заболевания людей наибольшее значение имеет альфа-токсин и бета-токсин.
В кишечнике токсины повреждают слизистую оболочку, попадая в кровь, проникают в различные органы, связываясь с митохондриями клеток печени, почек, селезенки, легких. Повреждают также сосудистую стенку, что сопровождается геморрагическими явлениями. Иногда в кровь проникает и сам возбудитель, а не только токсины; в этих случаях может развиться тяжелый Анаэробный сепсис.
Клинические симптомы и течение при Clostridium difficile.
Клостридиоз при Clostridium difficile может протекать в виде:
- Бессимптомного бактерионосительства,
- Легкойдиареи,
- Тяжелых форм заболевания в виде Псевдомембранозного колита.
Антибиотик-ассоциированная диарея у детей по причине Clostridium difficile часто характеризуется клиническими симптомами нетяжелого колита или энтероколита.
Обычно протекает без лихорадки и интоксикации.
При этом возможно появление болей в животе, но чаще болезненность выявляется лишь при пальпации кишечника. Отмечается легкое или умеренное учащение стула, как правило, не приводящее к выраженным водно–электролитным нарушениям.
Симптомы Псевдомембранозного колита у детей обычно развиваются остро и характеризуются отсутствием аппетита, лихорадкой, интоксикацией, диареей, отрыжкой, вздутием и спастическими болями в животе (абдоминальные колики). Пальпация живота по ходу толстого кишечника болезненна.
Стул частый, в каловых массах – примесь слизи и крови (реже). Иногда бoльшая часть испражнений представлена густой белесоватой слизью и обрывками фибринозных наложений.
При многократной диарее развивается эксикоз с нарушениями кровообращения, значительно реже отмечается коллапс без предшествующей диареи.
Течение псевдомембранозного колита может осложниться кишечным кровотечением, перфорацией и развитием перитонита.
Поэтому при тяжелых формах клостридиоза должно проводиться совместное наблюдение педиатра и хирурга.
Встречаются рецидивирующие (повторяющиеся) формы клостридиоза с развитием колита при неполном излечении клостридиоза и реинфекции.
Клостридиоз может развиться спустя 1–2 недели после отмены антибактериальной терапии.
Клинические Симптомы и Течение при CLostridium perfringens.
Заболевание начинается с болей в животе, преимущественно в пупочной области.
Быстро нарастает общая слабость, понос, стул становится обильным, водянистым, иногда принимает вид рисового отвара, учащается до 20 раз в сутки, бывает обильная рвота.
Начинается выраженное обезвоживание (судороги, характерное лицо, морщинистая кожа кистей, нерасправляющиеся складки кожи, цианоз, афония, сухость слизистых оболочек и др.).
При отравлениях, вызванных токсинами клостридий типов Е и F, может развиться Некротический энтерит (сильные боли в животе, тошнота, рвота, жидкий стул с примесью крови). Заболевание протекает очень тяжело. Помимо дегидратации и гиповолемического шока может развиться острая почечная недостаточность, инфекционно-токсический шок.
Диагностика.
При эндоскопическом обследовании толстого кишечника при развитии наиболее тяжелой формы заболевания (псевдомембранозный колит) на фоне резко выраженных воспалительно–геморрагических изменений слизистой кишечника обнаруживают небольшие по размеру (чаще - до 2-5 мм, реже - до 20 мм и более в диаметре) возвышающиеся желтоватые бляшки.
Бляшки образованы скоплением фибрина, муцина и клеток, участвующих в воспалении. Сливаясь, бляшки образуют псевдомембраны. Пленки могут отторгаться, обнажая изъязвленную поверхность кишечной стенки.
Результаты анализа крови: нейтрофильный лейкоцитоз, сдвигом лейкоцитарной формулы влево, ускорение СОЭ.
При подозрении на пищевое отравление, вызванное токсинами CL perfringens. , берут подозрительные продукты и материал от больных (рвотные массы или промывные воды, кровь, испражнения).
Диагноз ставится также с учетом анамнеза, эпидемиологических факторов, клинических проявлений.
Читайте также:


