Коксартроз в стадии декомпенсации
Деформирующий артроз тазобедренного сустава или коксартроз является самым тяжелым и, одновременно, наиболее распространенным поражением среди всех остеоартрозов. Синонимами этого заболевания также являются: артроз, остеоартрит, остеоартроз тазобедренного сустава.
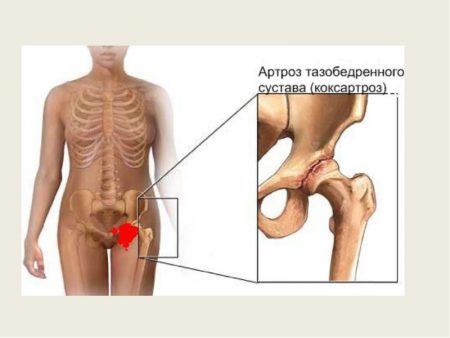
Как устроен тазобедренный сустав?
Для лучшего понимания механизма развития коксартроза необходимо ознакомиться с нормальной анатомией (строением) тазобедренного сустава. Ведь изменения, которые в нем происходят при развитии патологического процесса, затрагивают порой все его структуры.
Тазобедренный сустав (ТБС) или сочленение образован двумя костями: бедренной и подвздошной таза. В подвздошной кости имеется углубление – вертлужная впадина. В нее вставляется головка бедренной кости, имеющая форму шара. Суставные поверхности обеих костей покрыты гиалиновым хрящом.
Полость ТБС снаружи покрыта специальной капсулой, внутренняя оболочка которой производит синовиальную жидкость. Эта жидкость смазывает и питает суставные хрящи, что усиливает их свойства.
Какие изменения происходят при коксартрозе?
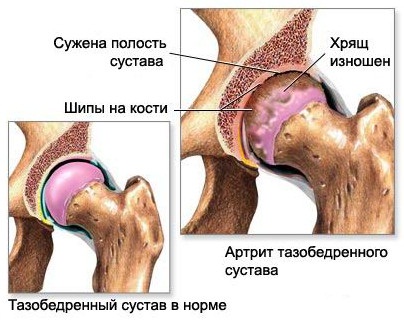
Остеоартроз тазобедренного сустава начинается с изменения нормальных свойств суставного хряща. Что служит тому причиной, пока еще точно не выяснено. Предполагают, что в силу каких-либо факторов изменяются состав и свойства синовиальной жидкости и она превращается в вязкую и густую субстанцию.
Не получая достаточной смазки и питания суставный хрящ видоизменяется: становится шероховатым, на нем возникают трещины.
Под влиянием нагрузки хрящ постепенно утончается и суставные поверхности сочленяющихся костей начинают непосредственно соприкасаться друг с другом. В результате этого они деформируются, изменяются их площади соприкосновения. Под воздействием постоянного давления и трения появляются костные наросты – остеофиты.
Все эти превращения в итоге приводят сначала к ограничению подвижности сустава, а затем – и к потере его функций и инвалидности.
Причины
Факторов риска, под влиянием которых может развиться остеоартроз тазобедренного сустава очень много. Однако, среди них выделяются основные, их мы и рассмотрим ниже:
- Наследственная предрасположенность.
- Внутриутробные поражения ТБС: дисплазия его и врожденный вывих бедра. На фоне этих состояний в будущем может сформироваться диспластический коксартроз.
- Различные механические воздействия на сустав: травмы, операции, длительная его перегрузка и т. д.
- Инфекционные поражения ТБС.
- Болезни нарушения метаболизма (обмена веществ).
- Избыточная масса тела и малоподвижный образ жизни (гиподинамия).
- Нарушения кровообращения в суставном хряще.
Если остеоартроз тазобедренного сустава развивается без явной связи с какой-либо причиной, то его называют идиопатическим.
Классификация
Выделяют первичный и вторичный остеоартроз тазобедренного сустава. Основной причиной первичного коксартроза являются возрастные перестройки в ТБС. Формируется он и у мужчин, и у женщин в возрасте старше сорока лет.
Вторичный коксартроз всегда связан с какой-либо причиной или заболеванием, оказывающей непосредственное влияние на его развитие.
По локализации патологического процесса выделяют односторонний либо двухсторонний коксартроз.
Клиническая картина
Для течения коксартроза являются характерными ряд симптомов, выраженность которых прямо зависит от стадии или степени болезни. По их наличию и специфичности можно заподозрить заболевание и провести дополнительные методы исследования (например, рентгенологическое или МРТ) для подтверждения диагноза. Характерные проявления:
Для более точного и правильного представления о заболевании, течение болезни условно разделяется на стадии или степени.
Степени (или стадии) коксартроза
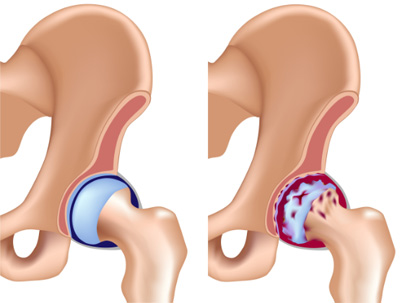
По клиническим и рентгенологическим признакам различают три степени течения коксартроза. Рассмотрим их подробнее.
При 1 степени коксартроза проявления заболевания мало выражены, больные к врачу, как правило, не обращаются. Поэтому заболевание на ранней стадии часто пропускается.
Болевые ощущения появляются периодически, часто после физической нагрузки – бег, прыжки, интенсивная ходьба. Локализация боли бывает как в самом ТБС, так и вне его: в паху, бедре, колене, области ягодицы или поясницы. После отдыха и в покое болезненные ощущения обычно исчезают.
На этой стадии нет нарушений походки, движения в суставе выполняются в полном объеме.
При рентгенографии суставные изменения часто не выявляются. На МРТ иногда диагностируются начальные признаки остеофитов (костных разрастаний). Может выявляться некоторое уменьшение суставной щели.

Коксартроз 2 степени характеризуется усилением интенсивности боли, которая появляется уже и в покое. Боль иррадиирует (распространяется) в бедро и область паха.
При длительной ходьбе возникает хромота. Появляются признаки нарушения двигательной функции сустава – ограничение внутреннего вращения (ротации) и отведения бедра.
Позже присоединяются ограничения движений и в других плоскостях. Развивается гипотония (снижение тонуса) и гипотрофия бедренных и других мышц, окружающих ТБС.
На рентгенограмме или при МРТ выявляются заметные остеофиты по всему краю вертлужной впадины. Контур головки бедренной кости увеличивается и деформируется, она начинает смещаться кверху. Шейка бедренной кости утолщается и расширяется. Суставная щель продолжает сужаться. Иногда в толще сочленяющихся костей в местах наибольшей нагрузки определяются кисты.
Коксартроз 3 степени проявляется наличием постоянной боли, которая не уменьшается даже в покое или после длительного отдыха. Самостоятельное передвижение больных становится невозможным, они вынуждены пользоваться тростью или костылями.
Все движения в суставе становятся резко ограниченными. Появляется увеличение наклона таза. При этом возникают компенсаторные изменения позвоночника – гиперлордоз (избыточное выгибание) поясничного отдела и сколиоз. Появляются боли в спине и пояснице, происходит сдавление бедренного, седалищного и запирательного нервов, что проявляется характерной неврологической симптомтикой.
Определяется гипотрофия мышц бедра и ягодиц, позже – и голени.
Также коксартроз 3 степени проявляется укорочением пораженной конечности, которое обусловлено деформацией сустава и слабостью (гипотонией) мышц, его окружающих. Появляется характерная походка с наклоном туловища в сторону пораженного ТБС. В результате этого туда же перемещается и центр тяжести тела и возникает дополнительная нагрузка на сустав.
При рентгенологическом исследовании диагностируются множественные и обширные остеофиты по всем суставным поверхностям. Выявляется резкое сужение суставной щели. Вертлужная впадина углубляется и истончается. В результате этого возможна протрузия (выпячивание) головки бедренной кости в полость таза. Иногда возможен подвывих головки бедра.
Отдельно стоит остановиться на таком виде коксартроза, который формируется на фоне врожденных поражений ТБС ввиду большой распространенности такого патологического процесса.
Коксартроз и врожденная патология ТБС

Остеоартроз тазобедренного сустава, главной причиной формирования которого являются его врожденная патология, имеет название диспластический коксартроз. На этот вид коксартроза приходится большинство из всех случаев артроза ТБС.
Причины образования диспластического коксартроза – врожденный вывих бедра и дисплазия тазобедренных суставов (ТБС). Такие патологические состояния обычно диагностируются у детей еще в раннем возрасте. В случае несвоевременной диагностики этих состояний или при их недостаточной коррекции развивается деформация тазобедренного сустава. Впоследствии более, чем у половины больных может развиться диспластический коксартроз.
Заболевание чаще диагностируется у молодых и среднего возраста женщин.
Манифестацию болезни могут спровоцировать различные травмы, избыточная физическая нагрузка. У женщин диспластический коксартроз может начать свое формирование после беременности и родов.
Основные симптомы и методы диагностики диспластического коксартроза идентичны таковым при остеоартрозе тазобедренного сустава, вызванного другими причинами.
Следует отметить, что характерные поражения ТБС и симптомы болезни развиваются быстро. Заболевание может осложниться полным вывихом бедра.
У таких больных очень большую роль играет профилактика.
Для этого следует соблюдать ортопедический режим: максимально снизить риск травм, исключить физические упражнения или работу, при которых имеется чрезмерная нагрузка на сустав (бег, прыжки, поднятие тяжестей).
Полезно выполнять упражнения, при которых задействованы мышцы, укрепляющие ТБС: ягодичные, бедренные, разгибатели спины, а также брюшного пресса.
Женщинам очень важно придерживаться ортопедического режима при беременности и в послеродовом периоде.
Диагностика
Диагноз устанавливается на основании данных клинических проявлений и результатов рентгенологического исследования или МРТ. Учитывая стадию или степень заболевания, рентгенологическое исследование и по наличию характерных признаков можно предположить возможную причину заболевания. Дополнительно для диагностики применяется:
- электромиография;
- реовазография;
- подография;
- радионуклидное сканирование и другие методы исследования.
Лечение
Как лечить артроз тазобедренного сустава? Важно отметить, что лечение остеоартроза тазобедренного сустава является комплексным и включает в себя как консервативные методы, так и хирургические.
Такое лечение артроза тазобедренного сустава возможна при 1 и 2 степени коксартроза. Применяются и медикаментозные методы, и нефармакологические.
Прежде всего необходимо соблюдение так называемого ортопедического режима. Это достигается уменьшением нагрузки на пораженный сустав, особенно, при обострении болевого синдрома.
Необходимо использование трости или костылей для передвижения, ношение ортезов, супинаторов и т. д.
Если имеется избыточная масса тела, то проводятся мероприятия по ее снижению. Проводятся занятия лечебной физкультурой (ЛФК).

В зависимости от тяжести патологии назначают те или иные группы препаратов. Зачастую для лечения коксартроза используют комбинированную терапию:
- Основную нишу медикаментозного или фармакологического лечения занимают препараты симптоматического действия, то есть направленные на купирование основных симптомов заболевания. К ним относятся обезболивающие препараты (анальгетики) и нестероидные противовоспалительные средства (НПВС).
- Широко применяется местное лечение: внутри- или околосуставное введение лекарственных препаратов, а также использование мазей, гелей, кремов, имеющих в своем составе НПВС.
- Хондропротекторы при коксартрозе назначаются практически всегда. Эти препараты улучшают состояние и питание суставного хряща, способствуют восстановлению его функций.
- Помимо этого, применяют сосудорасширяющие препараты, миорелаксанты, энзимотерапия и другие средства.
В физиотерапии при коксартрозе применяется УВЧ, лазеро- и ультразвуковая терапия, воздействие магнитным полем и элетротоками, ультрафиолетовое облучение и т. п.
В фазу ремиссии проводится санаторно-курортное лечение в специализированных санаториях, бальнеотерапия и грязелечение. Самым эффективным методом воздействия является массаж и мануальная терапия, которые должны проводиться специалистом, имеющим специальную подготовку.
Лечебная физкультура показана всем больным с коксартрозом. Она способствует укреплению мышц, улучшению питания хрящевой ткани, предупреждению формирования контрактур.
Комплекс упражнений подбирается врачом и должен выполняться в облегченном положении – сидя, лежа, в воде и т. д.
При явной неэффективности консервативного лечения, при коксартрозе 3 степени с тяжелым поражением сустава показано хирургическое лечение. Наиболее часто выполняются следующие виды операций: артроскопия, остеотомия, эндопротезирование сустава.
Коксартроз тазобедренного сустава 1 степени – ранняя стадия заболевания, которая характеризуется деформацией хряща и кости и сопровождается эпизодической болью. Если патологию не лечить, она может прогрессировать и приводить к ограничениям работы опорно-двигательной системы.
Коксартроз – одно из наиболее распространенных заболеваний опорно-двигательной системы, которое может возникать на фоне других патологических состояний. Болезнь начинает развиваться постепенно в пожилом возрасте (после 40 лет), без ярко выраженных признаков, не влияя на трудоспособность человека.
Из-за разрушения хрящевой и костной ткани тазобедренного сочленения возникают болевые ощущения после физической нагрузки (бег, ходьба и т. д.).
- снижение работоспособности: в 60% случаев;
- инвалидность: в 11,5%;
- необходимость оперативного вмешательства (артропластика): в 80%.
Причины возникновения
Коксартроз может быть первичным и вторичным.
Первичная форма заболевания возникает при наличии факторов риска, которыми могут выступать:
- физические нагрузки (бег, ходьба);
- лишний вес;
- нарушение обмена веществ и кровообращения в суставе, включая сахарный диабет, остеопороз;
- травмы;
- наследственность – риск развития увеличивается у людей, родственники которых болели артрозом;
- воспаление суставов – артрит;
- стрессовые состояния.
Так, при длительных переживаниях и стрессе уровень кортикостероидных гормонов в крови увеличивается, что приводит к снижению синтеза гиалуроновой кислоты – важного компонента суставной жидкости.
Вторичная форма возникает на фоне заболеваний тазобедренного сустава. К ним относятся:
- дисплазия тазобедренного сустава;
- врожденная форма вывиха бедра;
- травмы бедра, таза;
- воспалительные процессы инфекционного происхождения;
- асептический некроз;
- болезнь Пертеса.
Также, в зависимости от локализации патологического процесса, коксартроз может быть правосторонним, левосторонним или двусторонним.
Симптомы коксартроза тазобедренного сустава 1 степени
В зависимости от симптомов, развитие коксартроза подразделяют на три стадии. Главным признаком болезни является выраженный болевой синдром в области бедра, паха и в коленном суставе.
Коксартроз 1 степени характеризуется появлением у больного периодических болевых ощущений в результате разного рода физических нагрузок. Боль локализируется в тазобедренном суставе, а также может распространяться в бедро и колено. После отдыха болезненные ощущения проходят.
При 1 степени заболевания с помощью рентгенограммы тазобедренного сустава можно выявить неравномерное сужение суставной щели и разрастание костной ткани в области вертлужной впадины. Изменения шейки и головки бедренной кости не наблюдаются.
При коксартрозе 1 степени у больного не выявляются:
- ограничения в движении: нарушения при ходьбе или беге;
- изменения мышечной силы.
Диагностика заболевания
При диагностике учитывают клинические симптомы заболевания, данные осмотра и рентгенографии. Используют также функциональные пробы для определения объема движений, определяют длину конечностей с целью выявления их укорочения.
Рентгенография таза – один из инструментальных методов, который позволяет определить степень развития коксартроза. При необходимости могут быть использованы другие методы диагностики:
- компьютерная и магнитно-резонансная томография (КТ и МРТ);
- ультразвуковое исследование (УЗИ).
КТ дает возможность изучить патологические изменения костной ткани, тогда как МРТ и УЗИ позволяют оценить состояние хрящевой ткани в тазобедренном суставе.
Лечение коксартроза тазобедренного сустава 1 степени
Лечение носит комплексный и консервативный характер:
- медикаментозная терапия;
- массаж;
- лечебная физкультурная культура (ЛФК);
- грязелечение;
- народные методы;
- хирургическое вмешательство.
Основной целью медикаментозного лечения является снятие сильного болевого синдрома и воспаления, регенерация хрящевой ткани без операции. Для нормализации кровообращения, снятия спазмов мышц бедра и восстановления тканей хряща используют препараты с разными механизмами действия.
Согревающие мази/компрессы со спазмолитическими средствами показаны для снятия болевого синдрома. Назначают нестероидные противовоспалительные средства (НПВС), однако длительное применение этих препаратов может замедлять восстановление повреждений хрящевой ткани.
Для устранения деформаций хряща при коксартрозе 1 степени используют хондропротекторы – препараты, в состав которых входит хондроитинсульфат или глюкозамин.
Они стимулируют процесс регенерации хрящевой ткани и образования суставной жидкости, предотвращают деструкцию суставных хрящей, а также оказывают противовоспалительное действие.
Хондроитинсульфат – это мукополисахарид, который принимает участие в образовании хрящевой и костной ткани, обладает противовоспалительным и обезболивающим свойством.
Преимуществом лечебного массажа является его безопасность при любой степени заболевания. Курс массажа назначают после медикаментозного лечения, чтобы снять спазм, улучшить кровообращение и укрепить мышцы.
В зависимости от состояния пациента, курс может составлять 10–15 сеансов. Согласно отзывам, лечебный массаж оказывает быстрое воздействие, купируя симптомы патологии.
Часто данную процедуру комбинируют с плаванием или лечебной гимнастикой. Массаж поясницы, бедра и тазобедренного сустава включает разогревающие поглаживания вначале и заменяющие их более интенсивные растирания и круговые движения большими пальцами.
Разработка сустава, поврежденного при артрозе – основная задача ЛФК. Для восстановления физиологического диапазона движений сустава упражнения необходимо выполнять осторожно, без рывков. Они должны иметь не динамический, а статический характер, выполняться в положении стоя, лежа на спине и животе.
После выполнения упражнений ЛФК рекомендуется принимать водные процедуры. При 1 степени заболевания длительные физические нагрузки противопоказаны.
Также может быть рекомендована норвежская ходьба (с тростью) и ходьба с костылями (при двустороннем поражении суставов).
Грязетерапия – еще один способ добиться нормализации кровообращения, ускорения процессов регенерации в костной и хрящевой ткани сустава, пораженного коксартрозом.
При 1 степени заболевания лечение начинают с 10 процедур длительностью 15–30 минут один раз в 2–3 дня. Грязь накладывают на область поясницы, ее температура во время процедуры должна составлять 40–45 °C.
Лечебная гимнастика, массажные и грязевые процедуры наиболее эффективны на ранних стадиях развития артроза тазобедренного сочленения.
При коксартрозе первой степени в качестве одного из элементов комплексной терапии могут применяться народные методы, одобренные лечащим врачом. Их можно разделить по способу действия: местный, или локальный (мази, компрессы, ванны) и системный (прием настоев перорально).
К народным средствам местного действия относятся ванны со скипидаром, медом, морской солью. Процедура длится не более 20 минут. Также может применяться настой чистотела для втирания в тазобедренное сочленение. Продолжительность курса процедур составляет 1 месяц.
Важным элементом лечения при наличии у больного лишнего веса является диета, которая необходима, чтобы снизить вес и уменьшить нагрузку на поврежденные сочленения.
Продукты питания, рекомендованные к употреблению больным:
С небольшим гликемическим индексом
Зеленый горошек, фасоль, брокколи, салат, редис
С низким количеством жира
Мясо кролика, индейки, курицы, нежирные сорта рыбы
Бурый рис, гречка, овсянка
Полезными будут свежие овощи и фрукты, кисломолочные продукты, нерафинированные растительные масла.
Коксартроз 1 степени лечится медикаментозными и физиотерапевтическими методами. В случае дальнейшего прогрессирования заболевания до третьей стадии прибегают к хирургическому вмешательству.
Проводится замена тазобедренного сустава на эндопротез, благодаря чему можно восстановить его двигательную функцию практически полностью (до 95%). Обязательным является послеоперационный курс реабилитации.
Профилактика заболевания
Меры, предотвращающие развитие коксартроза, включают в себя ведение здорового, активного и подвижного образа жизни, регулярные занятия спортом для укрепления мышц и суставов, контроль веса.
В качестве профилактики людям пожилого возраста врачи рекомендуют:
- соблюдать принципы здорового питания;
- заниматься физическими упражнениями;
- проходить курс массажных процедур;
- посещать бассейн;
- заниматься норвежской ходьбой или ходьбой на лыжах;
- проходить санаторно-курортное лечение;
- принимать хондропротекторные препараты с периодичностью один раз в год.
Видео
Предлагаем к просмотру видеоролик по теме статьи.

Образование: Ростовский государственный медицинский университет, специальность "Лечебное дело".
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Стоматологи появились относительно недавно. Еще в 19 веке вырывать больные зубы входило в обязанности обычного парикмахера.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Согласно мнению многих ученых, витаминные комплексы практически бесполезны для человека.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его "мотор" остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Средняя продолжительность жизни левшей меньше, чем правшей.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
К злокачественным опухолевым заболеваниям женской репродуктивной системы относятся рак шейки матки, рак молочной железы, рак яичника, рак тела матки (рак эндоме.
Коксартроз — самое тяжелое по течению и последствиям дегенеративно-дистрофическое заболевание опорно-двигательного аппарата, приводящее больных к длительной потере трудоспособности и стойкой инвалидности. Дегенеративные изменения в тазобедренном суставе возникают наиболее часто по сравнению с другими крупными суставами в связи с тем, что он несет наибольшую функциональную нагрузку. Коксартрозом заболевают, как правило, в трудоспособном возрасте. Симптомы деформирующего артроза тазобедренного сустава обычно нарастают постепенно и находятся в прямой зависимости от возраста, массы тела, конституции, образа жизни.
Клиническая картина зависит от стадии коксартроза и проявляется следующими типичными признаками.
I стадия. Боли имеют небольшую интенсивность, возникают после большой функциональной нагрузки, быстро проходят во время отдыха. При продолжительной ходьбе появляется хромота. Ходьба в пределах 2 км, как правило, болевых ощущений в суставе не вызывает. Однако больные отмечают некоторое ограничение функции сустава при ходьбе по лестнице. Трудоспособность не нарушается. Амплитуда движений в тазобедренном суставе снижается на 10—15°.
II стадия. Умеренные и значительные боли в области тазобедренного сустава возникают при любом напряжении суставной капсулы — при вставании, в начале ходьбы, при резком изменении положения тела. Боли проецируются в области паховой складки, иррадиируют в коленный сустав, усиливаются при напряжении окружающих мышц (приводящих, сгибателей, разгибателей). Из-за постоянно повышенного тонуса мышц боли не стихают в покое (ночные боли). Больные вынуждены ходить с тростью, заметно прихрамывая на больную ногу, через 500—800 м вынуждены отдыхать из-за появления (усиления) болей. Развиваются мышечные контрактуры (приводящие, сгибательные, ротационные), резко ограничивающие функцию сустава. Амплитуда движений в суставе снижается на 20—35°. В связи с нарушением трудоспособности больные становятся инвалидами III группы.
III стадия характеризуется постоянными мучительными болями, не стихающими в покое и резко усиливающимися при малейших движениях в суставе. Ходьба возможна только с костылями в пределах нескольких метров. Усиливается хромота за счет функционального укорочения конечности (сгибательная контрактура). Контрактуры фиксируют бедро в порочном положении (приведение, сгибание, наружная ротация). В суставе возможны лишь качательные движения. Больные являются инвалидами I—II группы, нуждаются в постоянной помощи.
Рентгенологическая картина коксартроза зависит от этиологических факторов и стадии патологического процесса. При деформирующем артрозе диспластической этиологии определяют состояние крыши и самой вертлужной впадины, угол вертикального отклонения, шеечно-диафизарный угол, угол Виберга, линию Шентона, угол вертикального соответствия, соотношение центров вертлужной впадины и головки бедра, положение головки бедренной кости относительно наружного края вертлужной впадины. При болезни Пертеса определяют состояние крыши и самой вертлужной впадины, шеечно-диафизарный угол, характер деформации головки бедренной кости. При посттравматическом коксартрозе оценивают жизнеспособность головки бедра и степень компенсации поврежденного дна вертлужной впадины.
Рис. 1. Тотальное эндопротезирование тазобедренного сустава при коксартрозе III стадии
Основой профилактики поздних стадий деформирующего артроза тазобедренного сустава являются раннее выявление начальных признаков коксартроза (с обязательным учетом факторов риска в анамнезе) и раннее лечение с коррекцией опорно-двигательного режима, профессионально-трудовой нагрузки,
социальных и психологических мероприятий в зависимости от динамики патологического процесса.
Лечение. Принципы неоперативного лечения коксартроза изложены в разделе, посвященном деформирующему артрозу.
Все пациенты с коксартрозом обязательно должны проходить каждые 6 мес. клинико-рентгенологическое обследование. Прогрессирование патологического процесса является показанием к оперативному лечению. При диспластическом коксартрозе операцию проводят уже при II стадии процесса. Своевременная и качественно выполненная операция является также профилактическим средством, эффективно разрывающим патогенетические звенья вторичных патологических изменений не только в пораженном суставе, но и в других суставах конечности, а также в позвоночнике и тазе, при этом улучшается психический статус больного, который вновь может себя полностью обслуживать, полезно трудиться, вести активный образ жизни.
При коксартрозе, протекающем без нарушения конгруэнтности суставных поверхностей, предпочтение отдают внесуставным операциям, в частности различным видам остеотомии проксимального отдела бедренной кости, которые изменяют биомеханику нагрузок в тазобедренном суставе (рис. 2).
Рис. 2. Методы остеотомии вертельной области: а — по Репке; б — по Крюку; в, г — по Пауэлсу; д — с углообразной пластикой; е — с интрамедуллярным остеосинтезом и деротационным стопором по Мовшовичу; ж-и — по Мак-Мюррею (ж — типичная; з, и — со стопорными шипами)
Наиболее эффективные результаты восстановления утраченной опороспособности и подвижности в патологически измененном суставе обеспечиваются тотальным эндопротезированием (см. рис. 1), особенно при двустороннем поражении. В настоящее время за рубежом и в нашей стране разработаны разнообразные типы эндопротезов тазобедренного сустава. Конструктивно они состоят из вертлужного и бедренного компонентов, которые могут фиксироваться к костям с использованием костного цемента (полиметилметакрилата) или без него. Бесцементные конструкции эндопротезов используются у больных моложе 60 лет, с хорошим состоянием костной ткани и конусовидной формой костномозговой полости проксимального отдела бедренной кости. Эндопротезы цементной фиксации применяются у больных старше 60-65 лет, при наличии признаков остеопороза и широкой (17 мм и более) костномозговой полости. Иногда используют гибридную фиксацию, когда один из компонентов применяется без использования костного цемента (как правило, вертлужный), а другой (бедренный) фиксируется при помощи полиметилметакрилата. В качестве пар трения в настоящее время наиболее часто используются металл-полиэтилен, керамика-полиэтилен, керамика-керамика и металл-металл. Ежегодно в мире замена пораженного сустава на искусственный осуществляется более чем 500 тыс. больных. В связи с организацией артрологических центров в различных регионах страны и разработкой новых конструкций эндопротезов, совершенствованием методов их установки результаты эндопротезирования улучшаются, а контингент оперированных неуклонно растет.
Показанием к имплантации тотального эндопротеза тазобедренного сустава является коксартроз II—III стадии.
Противопоказаниями к полной замене тазобедренного сустава являются сопутствующие тяжелые хронические заболевания сердечно-сосудистой системы, легких, почек; воспалительный процесс в области тазобедренного сустава; очаги хронической инфекции (тонзиллит, отит, кариес зубов и т. д.), гемипарез на стороне планируемой операции, психические заболевания в стадии декомпенсации.
Трудоспособность пациентов после эндопротезирования находится в прямой связи с состоянием статико-динамической функции и требованиями, предъявляемыми к организму больного профессиональным трудом.
Легкое нарушение статико-динамической функции ограничивает трудоспособность больных, выполняющих тяжелую физическую работу. При умеренном нарушении статико-динамической функции ограничены все виды профессиональной деятельности. При выраженном нарушении опорно-двигательной функции конечности больные становятся нетрудоспособными в обычных производственных условиях.
Трудоспособными следует признавать больных после одностороннего эндопротезирования тазобедренного сустава при легком нарушении статико-динамической функции, занятых в профессиях умственного и легкого физического труда без длительного пребывания на ногах.
Ограниченно трудоспособными следует признавать:
- лиц с эндопротезом одного тазобедренного сустава, при легком нарушении статико-динамической функции, занятых в профессиях умеренного или тяжелого физического труда или трудовая деятельность которых требует постоянного пребывания на ногах, в неблагоприятной позе;
- лиц с легким нарушением опорно-двигательной функции при наличии рентгенологически выявляемого остеолиза;
- лиц с эндопротезами одного или обоих тазобедренных суставов при умеренном нарушении опорно-двигательной функции.
Нетрудоспособными при первичном освидетельствовании следует признать пациентов, имеющих выраженное нарушение функции неоперированной конечности или распространенное поражение опорно-двигательной системы.
При переосвидетельствовании нетрудоспособными следует признать больных с одно- и двусторонними эндопротезами тазобедренных суставов с выраженными нарушениями опорно-двигательного аппарата, а также с послеоперационными осложнениями (нестабильность бедренного или тазового компонентов эндопротеза, остеомиелит, состояние после удаления эндопротеза).
В первый год с момента имплантации требуют замены около 0,7 % эндопротезов тазобедренного сустава, а затем в течение каждого последующего года и до 10 лет — 2,2 %, в дальнейшем частота ревизий возрастает еще больше. Причинами необходимости ревизионных вмешательств являются развитие ранней и поздней хирургической инфекции, износ компонентов эндопротеза, асептическое расшатывание эндопротеза (т. е. нарушение прочности его фиксации к костям) и остеолиз, рецидивирующие вывихи в искусственном суставе. Следует отметить, что функциональные исходы ревизионного эндопротезирования значительно уступают первичному.
Основной причиной, заставляющей больного обратиться к врачу после эндопротезирования, является болевой синдром, возникающий в покое или чаще при нагрузке. При сборе анамнеза и объективном обследовании следует уделять пристальное внимание другим возможным источникам болей, таким как поясничный остеохондроз, новообразования костей таза, заболевания мягких тканей. При асептическом расшатывании боли обычно глубокие, усиливающиеся в течение дня, при повышенной нагрузке, а также при ротационных движениях и ослабевающие в покое. В случаях расшатывания бедренного компонента они локализуются в паху с иррадиацией по передней поверхности бедра и в область коленного сустава, а при расшатывании вертлужного — в паху и в ягодице. Уменьшаются опороспособность конечности и объем движений, повышается утомляемость мышц.
О наличии инфекционного осложнения свидетельствуют повышение местной и общей температуры тела, ночная потливость и ознобы, эритема, спазм мышц, а также данные лабораторных обследований (повышение СОЭ, лейкоцитоз со сдвигом формулы влево). Диагноз подтверждается при микроскопическом (количество лейкоцитов, процентное содержание полиморфноядерных нейтрофилов) и микробиологическом исследовании тканей или синовиальной жидкости, полученных посредством аспирации.
Вследствие высокой технической сложности, необходимости использования специальных конструкций эндопротезов и комплексного дорогостоящего материально-технического обеспечения операции ревизионного эндопротезирования должны проводиться только в специализированных ортопедических центрах.
Истинная профилактика вторичного коксартроза заключается в раннем выявлении первичного поражения тазобедренного сустава (врожденного или приобретенного характера) и своевременном качественном лечении.
Читайте также:


