Комплексное лечение острых гнойных одонтогенных периоститов челюстей

Одонтогенный периостит — острое воспаление надкостницы и чаще развивается на нижней челюсти. Воспалительный процесс при этом заболевании ограничен пределами пародонта, именно через него инфекция попадает внутрь десны. В статье мы расскажем о причинах возникновения и симптомах заболевания, об особенностях его лечения и об опасности перехода в хроническую форму.
Бесплатная консультация
Содержание:
Причины возникновения
- Осложнение запущенного кариеса. Поначалу воспалительный процесс развивается незаметно для пациента, а гной скапливается у основания корня зуба. От малейшего раздражения очаг воспаления может активироваться, вызывая воспаление кости челюсти. Гной прорывается под надкостницу, вызывая острое воспаление.
- Бактериальный возбудитель — непатогенный штамм стафилококка. Если организм пациента ослаблен, стафилококк может вызвать гиперергическое воспаление, которое очень быстро из пародонта проникает в периост.
- Запущенный хронический периодонтит.
Симптомы
- повышение температуры тела пациента до 38 градусов;
- покраснение и отек десны;
- появление сильных болей в зубе, а также в челюсти со стороны больного зуба, при этом боль имеет пульсирующий характер;
- отек мягких тканей лица и шеи со стороны больного зуба, вызывающий асимметрию лица;
- острое усиление боли при накусывании на больной зуб, который становится подвижным и болит при малейшем прикосновении;
- регионарный лимфаденит.
Лечение
Лечение одонтогенного периостита длительное и сложное. Обычно врачи отдают предпочтение комплексному подходу, который состоит из двух этапов:
- Вскрытие поднадкостничного гнойника. Врач под местной анестезией делает разрез на десне и выпускает наружу гнойный экссудат. Для обеспечения постоянного оттока гноя из ранки в разрез устанавливают резиновый дренаж.
- Консервативное терапевтическое лечение. Начинается сразу же после вскрытия поднадкостничного гнойника, врач назначает пациенту антибиотики, противовоспалительные и обезболивающие препараты.
При своевременном лечении удается полностью избавиться от заболевания, не потеряв при этом больного зуба. При правильно назначенной терапии в течение нескольких дней отек десны должен уменьшиться, а боли полностью прекратиться. Если же лечение был назначено неправильно, либо же врач некорректно установил дренаж, не обеспечив полный отток гноя из ранки, гной может выйти из-под надкостницы и начать скапливаться в мягких тканях, вызывая их воспаление, называемое абсцессом. В этом случае врач повторно вскрывает десну и обеспечивает отток гноя. Лечение абсцесса, как правило, длится дольше.
Хроническая форма
В зависимости от остроты воспалительного процесса различают острый и хронический одонтогенный периостит.
- Острая форма заболевания встречается намного чаще, чем хроническая. Это объясняется тем, что симптомы периостита выражены настолько сильно, что проигнорировать их практически невозможно, и, гонимый острой болью, пациент обращается к врачу за помощью. Если при остром одонтогенном периостите не был обеспечен полный отток гноя, заболевание также может перейти в хроническую стадию, при этом отмечается периостальное утолщение кости. Периодически хронический периостит обостряется. Длится заболевание месяцами, а иногда и годами.
- Но если в силу каких-либо обстоятельств пациент не обратился своевременно за помощью, а гнойное воспаление не вышло за рамки надкостницы, заболевание переходит в хроническую форму. Чаще всего хроническим одонтогенным периоститом страдают пациенты с первичным и вторичным иммунодефицитом. Лечение хронического одонтогенного периостита практически не отличается от терапии острой формы болезни.
Периостит челюсти — воспалительный процесс, возникающий как осложнение заболеваний зубов и тканей периодонта. Чаще он протекает в виде ограниченного воспаления надкостницы альвеолярного отростка, реже воспалительные явления распространяются на надкостницу тела челюсти.
Начальный период заболевания протекает бурно, воспалительные явления нарастают с каждым часом. Однако следует помнить, что у некоторых пациентов патологический процесс развивается медленно, в течение 1—2 дней. В этот период самочувствие ухудшается, возникает слабость, повышается температура тела, появляется головная боль, исчезает аппетит, нарушается сон. Боли в области "причинного" зуба становятся нестерпимыми и распространяются в соответствующую половину челюсти с иррадиацией по разветвлению тройничного нерва: в висок, ухо, шею, глаз. В дальнейшем боль уменьшается и приобретает ноющий характер.
С развитием процесса в надкостнице появляется отек околочелюстных мягких тканей. Локализация отека довольно типична и зависит главным образом от расположения зуба, явившегося источником инфекции. Наиболее резко отек выражен в первые дни заболевания, затем он несколько уменьшается и распространяется на соседние области вниз по клетчатке. Кожа над отечными тканями натянута, цвет ее не изменен. Регионарные лимфоузлы увеличены, при пальпации болезненны.
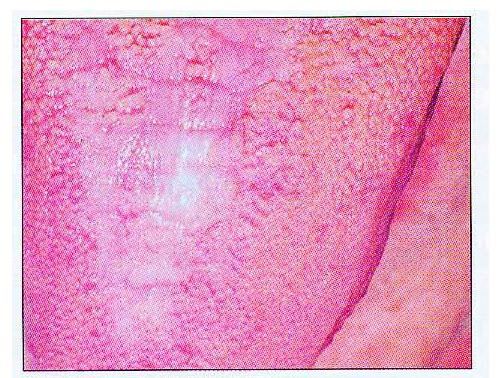
В полости рта развиваются гиперемия, отек десны, слизистой оболочки переходной складки и прилегающих к ней участков щеки на протяжении нескольких зубов. Переходная складка при этом бывает сглажена, и в ее толще пальпируется плотный резко болезненный инфильтрат, при гнойной форме образуется валикообразное выпячивание — поднадкостничный абсцесс. Определяется очаг флюктуации. Постепенно гной расплавляет надкостницу и изливается под слизистую, образуя поддесневой абсцесс. При исследовании "причинного" зуба выявляется, что его полость и корневые каналы заполнены гнилостным распадом пульпы. Зуб может быть запломбирован, в ряде случаев имеется глубокий патологический зубодесневой карман. В этот период болевая реакция при перкуссии зуба выражена не резко, а иногда отсутствует. На рентгенограмме альвеолярного отростка и тела челюсти при остром периостите изменений не обнаруживается.
Лучшие результаты при лечении пациентов с острым гнойным одонтогенным периоститом дает комплексная терапия, когда своевременное хирургическое вмешательство сочетается с проведением лекарственной и физиотерапии. Для успешного выполнения оперативного вмешательства необходимо добиться хорошего обезболивания тканей на месте будущего разреза. Чаще применяют проводниковую и инфильтрационную анестезию. В качестве анестетиков используют 1—2 % раствор новокаина, 2 % раствор лидокаина, 2 % раствор остокаина, 2 % раствор ксилокаина и др. Разрез при периостите делают длиной 1,5—2,5 см, рассекая слизистую и надкостницу по переходной складке на всю глубину тканей до кости. Для свободного оттока гнойного экссудата и предупреждения склеивания краев раны в нее вводят на 1—2 сут тонкий резиновый дренаж, который может быть изготовлен из хирургических перчаток или полиэтиленовой пленки. Одновременно со вскрытием поднадкостничного очага производят удаление "причинного" зуба, послужившего источником инфекции, если его дальнейшее сохранение нецелесообразно.
После хирургического вмешательства для скорейшего рассасывания воспалительного инфильтрата назначают 4—6 раз в день полоскания полости рта теплым (40—42 °С) раствором калия перманганата (1:3000) или 1—2 % раствором натрия бикарбоната. Хороший эффект дают токи УВЧ, СВЧ, флюктуоризация, лучи гелий-неонового лазера малой мощности. Целесообразно назначать сульфаниламиды (норсульфазол, сульфадимезин, сульфадиметоксин, бисептол), пиразолоновые производные (анальгин), антигистаминные препараты (димедрол, диазолин, супрастин, тавегил, перитол, фенкарол), препараты кальция (10 % раствор кальция хлорида, кальция глюканат и кальция лактат), витамины (особенно витамин С).
[youtube.player]Острый одонтогенный гнойный периостит (periostitis odontogenic^ acuta punctata) чаще встречается в сменном прикусе в возрасте 6-8 лет.
Жалобы. При гнойном одонтогенном периостите дети (или их родители) жалуются на деформацию лица в области нижней или верхней челюсти, затрудненное жевание на пораженной стороне, явления общей интоксикации, проявляющейся повышением температуры тела, снижением аппетита, нарушением сна. В зависимости от места поражения челюстей может быть ограниченное открывание рта, боль при глотании и т.п. В большинстве случаев дети и их родители не связывают возникновение деформации мягких тканей с болью в зубе, поскольку на момент ее появления фокус воспаления перемещается из периодонта в надкостницу. Поэтому во время сбора жалоб необходимо обратить на это внимание, то есть выяснить, с чего начиналась болезнь и какой именно зуб стал ее причиной.
Клиника. Клиническая картина острого гнойного одонтогенного периостита характеризуется изменениями общего состояния и патогномоничными местными признаками. Степень нарушения общего состояния ребенка при периостите зависит от исходного уровня соматического здоровья и состояния "причинного" зуба. Нсли ребенок практически здоров, то изменения общего состояния его выражены умеренно. Обычно у детей нарушается сон и аппетит, повышается температура тела, они становятся капризными, вялыми. При периостите от временного зуба ребенок страдает меньше, чем когда периостит возникает от постоянного.
Местными признаками острого гнойного одонтогенного периостита нижней челюсти от временных моляров у детей являются:
— асимметрия лица вследствие отека тканей начелюстной и поднижнечелюст-ной областей (иногда отек распространяется на подглазничную область, даже на нижнее веко на стороне поражения, что обычно наблюдается у детей младшего возраста) с не измененной над ними кожей или с незначительной гиперемией ее в случаях, когда диагностика и лечение затягиваются или проводится самолечение;
Раздел 3
Воспалительные заболевания челюстно-лицевой области
— возможное ограничение открывания рта за счет болезненного отека тканей щечной и подчелюстной областей;
— сглаженная переходная складка с вестибулярной стороны, так как путь распространения гнойного экссудата в эту сторону короче, чем в язычную, а корни временных зубов расположены ближе к наружной кортикальной пластинке; слизистая оболочка переходной складки отечная, гиперемированная; пальпация в некоторых случаях позволяет выявить флюктуацию;
— "причинный" временный зуб разрушенный, подвижный (иногда у детей бывают разрушенные и подвижные оба временных моляра); когда воспаление перемещается под надкостницу, перкуссия зуба может быть незначительно болезненной; болезненность "причинного" зуба (как прогностический признак) свидетельствует о том, что от начала заболевания прошло немного времени.
В большинстве случаев одонтогенный гнойный периостит нижней челюсти сопровождается регионарным лимфаденитом на стороне поражения.
Клиническая картина острых гнойных периоститов верхней челюстиу детей достаточно характерная: при обследовании лицо асимметрично за счет отека тканей щечной, подглазничной области и половины верхней губы, распространяющегося на веко на стороне поражения. Определяется сглаженность носогубной складки. В полости рта при расположении абсцесса с вестибулярной стороны верхней челюсти переходная складка сглажена и гиперемированна на уровне "причинного" и 1-2 расположенных рядом зубов.
При локализации абсцесса на нёбе, что бывает редко, лицо ребенка симметричное, открывание рта свободное. На нёбе, ближе к альвеолярному отростку, определяется выпячивание, покрытое гиперемированной слизистой оболочкой, при пальпации которого ощущается боль и флюктуация.
Если корни временных зубов находятся в стадии рассасывания, периоститы не проявляются типичной клинической картиной. Инфильтрация тканей периоста происходит не в проекции переходной складки, а ближе к шейкам зубов. Поэтому абсцессы чаще бывают не субпериостальные, а поддесневые. Иногда они совсем не возникают, поскольку отток эксудата через широкие периодонтальные щели, корневые и остеомные (гаверсовы) каналы компенсирует возможность образования абсцесса.
Диагноз острого гнойного периостита основывается на таких выраженных патогномоничных признаках, как образование поднадкостничного абсцесса с одной стороны альвеолярного отростка в области переходной складки, анамнестическая и клиническая связь развития воспалительного процесса с "причинным' зубом.
Обычно этих признаков достаточно для установления диагноза одонтогенно-го гнойного периостита челюсти. Надо помнить, что течение воспалительных процессов челюстно-лицевой области у детей до 4-5 лет характеризуется более выраженными общими признаками, чем местными.
Дифференциальная диагностика. Ошибки в диагностике острых периоститов челюстей у детей, по данным нашей клиники, составляют до 15 %. Часто врачи поликлиник принимают за периоститы хронические периодонтиты, лимфадениты, остеомиелит, нагноившиеся фолликулярные и радикулярные кисты челюстей, иногда даже злокачественную опухоль.
Именно с перечисленными заоолеваниями следует проводить дифференциальную диагностику острых периоститов челюстей. Учитывая тот факт, что общее состояние ребенка может нарушить как периостит, так и остеомиелит, дифференциальная диагностика основывается на разных местных клинических проявлениях. В отличие от периостита, при остеомиелите наблюдается "вздутие" челюсти с обеих сторон, подвижность группы зубов (3 и больше), выделение гноя из зубодесневых карманов, формирование абсцессов и флегмон в окружающих мягких тканях.
Иногда у детей старшего возраста острыми периоститами называют лимфадениты начелюстной области (7 % случаев). Надо помнить о наличии у детей наче-люстного лимфатического узла в проекции тела нижней челюсти ближе к ее краю. Однако при данном заболевании из анамнеза можно проследить появление небольшого подвижного болезненного округлого или овального образования в этом участке, которое медленно увеличивалось в размерах.
Острый гнойный одонтогенный периостит челюстей нередко дифференцируют с нагноившейся радикулярной кистой (такой диагноз ставят, по нашим данным, в 5 % случаев). Диагностику проводят на основании рентгенологического исследования (киста выявляется очагом равномерного разрежения костной ткани с четкими границами, округлой формы, в который погружен корень "причинного" зуба) или в ходе хирургического лечения — вскрытия абсцесса (при кисте хирург "проваливается" в ее полость и получает кистозную мутную или с примесью гноя жидкость). При остром гнойном периостите рентгенологическое исследование во временном прикусе имеет ограниченные показания, так как оно лишь выявляет "причинный" зуб, а в постоянном прикусе решает судьбу зуба — лечить или удалять его.
Лечение. По данным нашей клиники, ошибки при лечении периоститов челюстей составляют до 40 %. Они состоят в затягивании сроков консервативного лечения, неправильной тактике относительно "причинного" зуба и методике хирургического вмешательства, а именно: неправильно выбранное место вскрытия абсцесса, разрез проведен не до кости, а в области мягких тканей, рана не дренируется или дренируется неоправданно короткое время (1 сут).
Поэтому при лечении острых одонтогенных периоститов челюстей у детей мы руководствуемся такими положениями:
— лечение следует начинать как можно раньше, то есть сразу после постановки диагноза;
— при острых серозных периоститах "причинные" временные зубы удаляются: когда до их смены осталось меньше 1-1,5 года;
— при серозных периоститах от временных зубов после удаления "причинного" зуба проводят периостотомию, что способствует обратному развитию воспалительного процесса;
при гнойных периоститах временные зубы обычно удаляют и проводят вскрытие поднадкостничного абсцесса;
— удаление постоянного многокорневого зуба (обычно это первый постоянный моляр) проводят при условии значительного разрежения межкорневой перегородки и костной ткани вокруг его корней (по данным рентгенограммы);
— если "причинный" зуб решили сохранить, необходимо сразу обеспечить отток экссудата через корневые каналы;
С
Воспалительные заболевания челюстно-лицевой области
— основаниями для госпитализации ребенка в стационар являются значительное нарушение общего состояния, выраженные местные клинические признаки периостита и наличие в анамнезе аллергических реакций или сопутствующих хронических заболеваний;
— поскольку острый периостит переходит в острый остеомиелит у детей в короткие сроки, при сомнительном диагнозе следует отдать предпочтение лечению заболевания в условиях стационара.
Хирургическое лечение острых периоститов, включающее вскрытие абсцесса с обязательным дренированием раны, удаление или лечение "причинного" зуба проводят под проводниковым или общим обезболиванием. Выбор обезболивания зависит от возраста ребенка, его психоэмоционального состояния и наличия фоновых заболеваний. Периостотомию в период сменного прикуса на нижней челюсти надо проводить ниже переходной складки, на верхней — выше и параллельно ей. При развитии периостита от временных нижних моляров вскрытие абсцесса следует проводить ниже переходной складки, так как между корнями их находится ментальное отверстие, через которое в этом месте выходят нерв и сосуды. Надо помнить, что при гнойном периостите после вскрытия абсцесса не следует спешить с удалением дренажа (рис. 25-27). Это является определенной гарантией успешного лечения.
Если абсцесс локализуется на твердом нёбе, вскрывать периост надо не линейным разрезом, а иссечением треугольного или овального слизисто-надкостничного лоскута. Дренаж при этом не нужен, так как
Л С
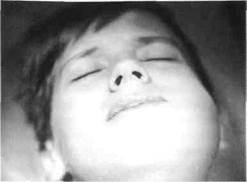
Рис.25. Ребенок с острым гнойным одонто-генным периоститом левой половины нижней челюсти от 75 зуба
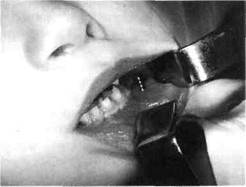
Рис.26. Место вскрытия (ниже переходной складки) поднадкостничного абсцесса на рисунке обозначено линией
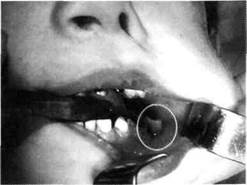
Рис.27. После вскрытия поднадкостничного абсцесса нижней челюсти (в ране дренаж) и удаления 75 зуба
он не фиксируется. Форма образованного отверстия обеспечивает хороший отток экссудата. Раневая поверхность на нёбе заживает вторичным натяжением.
После хирургического вмешательства ребенку назначают ротовые ванночки с антисептиками. Снаружи на мягкие ткани накладывают на ночь компресс с 5 % раствором ДМСО на фурацилине (на протяжении 4-5 сут). Со вторых суток можно начинать проводить физиотерапевтические процедуры — УВЧ, фонофо-рез гидрокортизона, электрофорез ДМСО, лазеротерапию, магнитотерапию. Только наличие адекватного оттока по дренажу делает указанные процедуры достаточно эффективными. При выраженных признаках интоксикации — высокой температуре тела, отказе от пищи, нарушении сна, раздражительности — назначают антибиотики, антигистаминные препараты, при боли в челюсти — ненаркотические анальгетики в возрастных дозировках. Ребенок должен пить много витаминизированной жидкости. Все лечебные мероприятия целесообразно выполнять на протяжении 4-5 сут.
Осложнения. Периостит может осложниться остеомиелитом, абсцессами и флегмонами мягких тканей. Поскольку периостит сопровождается регионарным серозным лимфаденитом, то переход его в гнойную форму следует рассматривать как осложнение комплексного лечения периостита. Если у ребенка периостит протекал по гиперергическому типу, то возможна длительная деформация челюсти, которая исчезает после курса физиотерапевтических процедур, направленных на рассасывание утолщения надкостницы.
Профилактикой этих осложнений является своевременное, технически правильное вскрытие абсцесса с последующим продолжительным дренированием раны и удаление "причинного" зуба.
Хронический периостит
Хронический периостит (periostitis chronica) у детей встречается редко, что обусловлено особенностями их иммунной системы и местными признаками. Одонтогенный хронический периостит обычно возникает в результате невыле-ченного воспалительного процесса в периодонте через 10-14 сут от начала заболевания.
Причиной развития неодонтогенного хронического воспаления надкостницы может быть острая травма челюсти (ушиб). Различают простой и оссифицирую-щий хронический периостит. Последний может возникать у детей старшего возраста.
Жалобы. Ребенок или его родители жалуются на наличие безболезненной или незначительно болезненной деформации в определенном участке челюсти. При продолжительном течении заболевания в анамнезе можно обнаружить несколько обострений, проявляющихся незначительной болью и припухлостью в области челюсти.
Клиника. При простом (гиперпластическом) периостите наблюдается изменение конфигурации лица за счет увеличения участка челюсти (чаще нижней) с неизмененной над ним кожей. Пальпация пораженного участка слабоболезненная или безболезненная. Возможно увеличение регионарных лимфатических узлов в поднижнечелюстной области. Открывание рта свободное, слизистая оболочка над сглаженной переходной складкой в участке деформации — с цианоти-
Раздел 3
Воспалительные заболевания челюстно-лицевой области
чным оттенком. Пальпаторно определяется утолщение альвеолярного отростка. При одонтогенном процессе "причинный" зуб с пломбой, коронка его серого цвета, частично или полностью разрушена.
Если на этой стадии больного не вылечить, то гиперпластический периостит переходит в оссифицирующий, который можно рассматривать как гиперостоз челюсти.
Рентгенологически при простом периостите определяется тень периостально-го утолщения кости по краю челюсти, а при оссифицирующем (продолжительность заболевания свыше 2-3 мес) — участок вновь образованной кости, где можно различить отдельные слои, иногда — вертикальную исчерченность.
На верхней челюстиуказанные изменения тяжело обнаружить вследствие анатомо-топографических особенностей ее строения.
При обострении процесса клиническая картина отвечает таковой при остром воспалении надкостницы.
Дифференциальный диагноз проводят с фиброзной остеодисплазией и остеобластокластомой челюстей, продуктивной и продуктивно-деструктивной формами хронического остеомиелита, специфическими процессами челюсти — туберкулезом.
Лечение. Большинство хирургов стараются вылечить хронический периостит консервативными методами, назначая лекарственные препараты, физиотерапевтические методы, компрессы. Такое лечение продолжается месяцами, но в большинстве случаев не дает результата. Поэтому более эффективным лечением хронического периостита является вскрытие инфильтрата в участке увеличенной надкостницы до кости под общим или проводниковым обезболиванием. Рану дренируют резиновой полоской и промывают антисептиками. Дренирование осуществляется в течение 5-7 сут.
При эффективном дренировании назначают физиотерапевтические процедуры — фонофорез гидрокортизона, гелий-неоновое облучение, электрофорез ДМСО, йодида калия. При оссифицирующей форме периостита проводят операцию — нивелирование увеличенной части кости. Если процесс одонтогенный, то "причинный" зуб лечат или удаляют. Кроме того, назначают антигистаминные препараты, витамины, симптоматическую терапию и т.п.
При обострении процесса лечение проводится, как и при остром одонтогенном периостите.
[youtube.player]






480 руб. | 150 грн. | 7,5 долл. ', MOUSEOFF, FGCOLOR, '#FFFFCC',BGCOLOR, '#393939');" onMouseOut="return nd();"> Диссертация - 480 руб., доставка 10 минут , круглосуточно, без выходных и праздников
240 руб. | 75 грн. | 3,75 долл. ', MOUSEOFF, FGCOLOR, '#FFFFCC',BGCOLOR, '#393939');" onMouseOut="return nd();"> Автореферат - 240 руб., доставка 10 минут , круглосуточно, без выходных и праздников
Суханов, Антон Евгеньевич. Комплексное лечение острых гнойных одонтогенных периоститов челюстей : диссертация . кандидата медицинских наук : 14.00.21 / Суханов Антон Евгеньевич; [Место защиты: ГОУВПО "Военно-медицинская академия"].- Санкт-Петербург, 2011. - 126 с.
Содержание к диссертации
ГЛАВА 1. Обзор литературы
1.1. Острый гнойный одонтогенный периостит челюстей 10
1.1.1. Особенности диагностики и клинического течения 10
1.1.2. Динамика заживления раны при острых гнойных одонтогенных периоститах челюстей по данным лабораторных (микробиологических, цитологических, иммунологических) и функциональных методов исследований 15
1.1.3. Современные принципы лечения острого гнойного одонтогенного периостита челюстей 26
ГЛАВА 2. Организация, объём и методы исследования . 33
2.1. Общая характеристика клинических наблюдений 33
2.2. Методы лабораторных исследований 40
2.2.1. Микробиологические, цитологические и иммунологические исследования 40
2.3. Ультразвуковая цветная допплерография сосудов лица 46
ГЛАВА 3. Клиника и лечение острого гнойного одонтогенного периостита челюстей с использованием традиционных методов 54
Библиографический список 112
Введение к работе
Актуальность исследования
Острый гнойный одонтогенный периостит челюстей представляет актуальную проблему в стоматологии и челюстно-лицевой хирургии. В последние годы как в поликлинических стоматологических учреждениях, так и в челюстно-лицевых стационарах отмечено увеличение больных с данной патологией до 40 % (Сивожелезова А.Л., 2000; Шаргородский А.Г., 2002). Возросла тяжесть острого гнойного одонтогенного периостита челюстей. Последний нередко приводит к возникновению воспалительных осложнений, таких, как абсцессы и флегмоны лица и шеи, одонтогенные остеомиелиты, одонтогенные верхнечелюстные синуситы, медиастениты, сепсис и др. (Вахромеева Е.Н., 2008; Шалаев О.Ю., 2008; Шухорова Ю.А., 2008; Зубарева А.А., 2009; Ariji Y., 2002; Jacobson H.L., 2002).
В связи с выше изложенным приобретает особое значение способность дренирующих средств длительно находиться в ране, обладать способностью пролонгировано выделять активные антибактериальные компоненты в рану, действуя перманентно на микрофлору гнойного очага, стимулировать репаративные процессы, не нарушать отток экссудата из раны (Олтаржевская Н.Д., 2002).
Всё вышеизложенное побудило нас провести настоящее диссертационное исследование.
Цель и задачи исследования
1.Изучить при острых гнойных одонтогенных периоститах челюстей микробный пейзаж, цитологическую картину раны после вскрытия поднадкостничного абсцесса, а также состояние местного иммунитета, регионарную гемодинамику мягких тканей лица.
2.Исследовать особенности клинико-лабораторных и функциональных показателей в динамике у пациентов с данной патологией при традиционных методиках лечения.
5.Сравнить полученные показатели при традиционном и рекомендуемом комплексном лечении согласно клинико-лабораторных и функциональных методов исследования.
Основные положения, выносимые на защиту
По материалам диссертационной работы получен приоритет по заявке на изобретение № 2009133728 РФ от 08.09.2009 г. Получено положительное решение на выдачу патентов на изобретения по заявкам № 2009133726 РФ от 28.10.2010 г., № 2009133727 РФ от 12.01.2011 г.
По материалам диссертации опубликовано 11 печатных работ, 4 из которых в научно-практических журналах, рекомендованных ВАК РФ для публикации основных результатов докторских и кандидатских диссертаций.
Структура и объём диссертации. Диссертация изложена на 139 страницах машинописного текста и состоит из введения, 4 глав, заключения, выводов, практических рекомендаций и библиографического списка, который включает 242 источника, из них 186 отечественных и 56 зарубежных. Работа иллюстрирована 21 таблицами и 19 рисунками.
ОРГАНИЗАЦИЯ, ОБЪЁМ И МЕТОДЫ ИССЛЕДОВАНИЯ
Под наблюдением находились 150 пациентов с острым гнойным одонтогенным периоститом челюстей в возрасте от 18 до 65 лет. Все пациенты были разделены на две группы: с традиционным и с рекомендуемым комплексным лечением. В группе пациентов с традиционным лечением (75 человек) для дренирования поднадкостничного гнойного очага использовались резиновые полоски из стерильной перчаточной резины и марлевые выпускники.
Для цитологических исследований брали мазок-соскоб из раны: в день обращения после периостотомии и спустя трое суток с момента операции при перевязке. Производилось микроскопирование цитологических препаратов, осуществлялся подсчёт клеток.
Материалом для иммунологических исследований служила нестимулированная смешанная слюна пациентов с острым гнойным одонтогенным периоститом челюстей, взятая в утренние часы натощак в день обращения и спустя четверо суток с момента операции. Изучались основные показатели гуморального иммунитета полости рта путём количественного определения иммуноглобулинов нестимулированной смешанной слюны А, М, G, sJgA и лизоцима.
Особенности диагностики и клинического течения
Причинами острого гнойного одонтогенного периостита челюстей чаще всего являются обострение хронического периодонтита (67,2 -78,2 %) [63, 89, 140, 173, 186], реже - абсцедирующая форма пародонтита, затруднённое прорезывание нижнего третьего моляра, иногда и верхнего третьего моляра, осложнения острого-одонтогенного остеомиелита, нагноение радикулярных и фолликулярных кист [4, 17, 107, 114, 139, 144, 167, 192]. Распространение острого периостита челюстей в 30 - 40% случаев связано с некачественным эндодонтическим лечением [128, 187].
В литературе представлены противоречивые данные, касающиеся локализации одонтогенного периостита челюстей. По Шуловичу О.Л. (1969), острый одонтогенный периостит встречается преимущественно на нижней челюсти — в 63,7 % случаев, а по Костиной И.Н. и соавт. (2004), наоборот, на верхней - в 60,9 % случаев, примерно в одинаковой степени в зависимости от стороны поражения.
Способствовать развитию острого гнойного одонтогенного периостита челюсти может общая соматическая1 патология; сопровождающаяся вторичными1 иммунодефицитньїмиї состояниями (инсулинзависимый сахарный диабет), а также целым рядом неблагоприятных факторов: переохлаждение, нарушения питания; стрессовые.ситуации, особенно в экстримальных условиях Европейского СевераРФ [129; 123].
Большинство авторов указывают на следующие пути распространения одонтогенной инфекции: по протяжению (per continuitatum), по лимфатическим или венозным сосудам. При этом в костной ткани= возникает воспалительно-дистрофический процесс, который характеризуется лизисом костной ткани, расширением остеонных и питательных каналов,, через которые под надкостницу распространяется гнойный экссудат [180, 177, 216, 239].
При длительно существующих периапикальных одонтогенных очагах происходит перманентное поступление продуктов распада микробных клеток и их токсинов в кровяное русло, формируется аллергическая настроенность организма. На этом фоне имеет существенное значение состояние общего и местного иммунитета. По мнению Шаргородского А.Г. (1985), антигены по венозным сосудам быстро достигают богато васкуляризированной надкостницы. Наличие густой сети сосудов надкостницы способствует скорому проникновению антигенов в сосудистое русло и их взаимодействию с циркулирующими антителами с образованием комплекса антиген-антитело. Данные комплексы осаждаются на эндотелии кровеносных сосудов и становятся мишенями для нейтрофильных лейкоцитов и макрофагов. При этом, выделяются активные лизосомальные вещества. В результате возникает феномен Артюса-Сахарова: повреждение эндотелия сосудов, внутрисосудистое свёртывание крови, нарушение микроциркуляции, некроз тканей и эскалация воспаленного процесса [149].
Клиническая картина данного заболевания разнообразна и обусловлена различной реактивностью организма больных, особенностями анатомического строения челюстных костей, наличием или отсутствием общей соматической патологии, иммунным статусом организма больных, вирулентностью и патогенностьюмикрофлоры [127, 159, 231].
Гнойный процесс при остром периостите челюстей может протекать по типу нормэргической воспалительной реакции и характеризоваться умеренными симптомами интоксикации. При этом исследование различных показателей неспецифических и специфических реакций отражает высокую степень их компенсации организмом. Вместе с тем, воспалительный процесс при данном заболевании может протекать по гипер- или гипоэргическому типу. Вялотекущие проявления периостита, недостаточное раскрытие и опорожнение гнойного очага под надкостницей ведут к развитию хронического воспалительного процесса [128].
По наблюдениям Бибермана Я.М. (1963), проявления острого одонтогенного периостита верхней челюсти отмечались с вестибулярной стороны - в 85,6 % случаев, с небной стороны — в 14,4 %, на нижней челюсти — в 91 и 9 % случаев соответственно. По данным Шулович О.Л. (1969), - в 92,44 % случаев с вестибулярной стороны альвеолярного отростка челюстей и протекают в острой серозной форме у 15,9 % пациентов, в острой гнойной форме - у 84,1 % пациентов, которая в 79,73 % случаев локализуется на альвеолярном отростке челюстей. В 7,56 % случаев инфильтрация развивается с нёбной и язычной поверхности альвеолярных отростков челюстей: По данным Шаргородского А.Г. (1985), в 85,6 % случаев- острый периостит челюстей развивается с вестибулярной стороны альвеолярных отростков челюстей и в 14,4 % - с нёбной и язычной поверхности альвеолярных отростков. Примерно такая же частота распределения локализации поднадкостничного абсцесса отмечена Алтаевой Н.А. и соавт. (1981).
Современные принципы лечения острого гнойного одонтогенного периостита челюстей
Терапия острого гнойного одонтогенного периостита челюстей должна быть комплексной, включающей в себя общее и местное лечение (с учётом патогенности выделенной микрофлоры, её чувствительности к антибактериальным препаратам, типу течения острого воспалительного процесса) [160];
Рекомендуется производить разрез на всю, длину воспалительного инфильтрата. При локализации инфильтрата на нёбе обычно линейный разрез не даёт надёжного оттока гнойному экссудату, поэтому следует в центре инфильтрата иссечь треугольной формы лоскут, захватывающий слизистую с участком надкостницы, ввести дренаж из полоски стерильной перчаточной резины и пришить её к краю раны одним узловым кетгутовым швом [37, 117, 195, 198, 200, 201,208, 212, 215, 222, 234].
Пачаджанова Л.Н. (1990) рекомендует для удобства и повышения эффективности хирургического вмешательства при остром одонтогенном периостите челюстей с учётом локализации поднадкостничного гнойника и воспалительной контрактуры нижней челюсти, новые конструкции скальпелей: 1) скальпель стоматологический клювовидный для проведения разреза с вестибулярной поверхности преддверия рта; 2) скальпель стоматологический серповидный с ограничителем для проведения разреза с локализацией гнойника в позадимолярной области при контрактуре нижней челюсти; 3) скальпель стоматологический, изогнутый по плоскости, для проведения разреза с язычной стороны альвеолярного отростка нижней челюсти в условиях воспалительной контрактуры нижней челюсти.
Для антисептической обработки гнойной раны и её дренирования рекомендуется использовать современные антибактериальные препараты: раствор мирамистина 0,01 %-й, хлоргексидина биглюконата 0,05 %-й, диоксидина Г %-й, раствор димексида, раствор димексида с оксациллином в 50г мл дистиллированной воды; раствор роккала; этония; 1 %-йг спиртовой раствор г хлорофиллипта [7,37, 83; 127,152, 215, 217].
По мнению Коломиец ЛІИЇ (1983) активному очищению гнойной раны при остром одонтогенном периостите челюстет от/ микроорганизмов и детрита способствует следующая схема лечения: после периостотомии производится орошение субпериостального абсцесса 50 %-й раствором-диметилсульфоксида (димексида) в сочетании с оксациллином; кроме того, на переходную складку в проекции субпериостального абсцесса накладывается аппликация; 40 %-го линимента диметилсульфоксида на 15 минут.
Липатов К.В. и соавт. (1999) рекомендуют для лечения гнойной раны и её дренирования в первой фазе воспаления применять раствор йода в поливинилпирролидоне (повидон-йод, бетадин), а также мази на гидрофильной основе в стадии гранулирования раны. Не рекомендуется применение бетадина у лиц с повышенной чувствительностью к йодсодержащим препаратам.
По данным клинического исследования Шоминой С.А. и соавт. (2005) доказана эффективность, промывания гнойной раны при одонтогенном периостите челюстей 1 %-м раствором хитозана на 0,2 %-м водном растворе соляной кислоты в сочетании с раствором метиленового синего и облучении инфракрасным лазерным излучением. Раны заживали в течение 2-3 суток. Местно необходимо держать холод 1,5-2 часа.
Микробиологические, цитологические и иммунологические исследования
После культивирования на данных питательных средах выделенные культуры поддерживали в среде обогащения - тиогликолевой среде. В дальнейшем после культивирования в среде обогащения материал повторно высевался на перечисленные питательные среды.
До сих пор подробно не изучены микробиологические, цитологические сдвиги в гнойной ране при различных методиках лечения данного заболевания, не указаны четкие градации иммунологических нарушений в полости рта в эволюции острого гнойного одонтогенного периостита челюстей, и нет оценки регионарной гемодинамики.
Таким образом, в динамике традиционного лечения пациентов с острым гнойным одонтогенным периоститом челюстей наметилась положительная тенденция в нормализации микробной флоры раневого отделяемого. Исчезли ассоциации из четырёх микроорганизмов, не верифицировались при повторном исследовании бактерии вида Str. salivarius, Str. pyogenes, Candida albicans, Candida tropicalis.
Разнообразие микробной флоры при острых одонтогенных периоститах челюстей, значительную долю которых составляют анаэробные неспорообразующие бактерии, диктует необходимость использования лекарственных препаратов, содержащих производные 5-нитроимидазола (например, метронидазол) [161].
Наряду с изучением микробного пейзажа при остром гнойном одонтогенном периостите челюстей нами исследовалась динамика заживления послеоперационной раны по данным цитологических исследований.
Сразу после вскрытия поднадкостничного абсцесса верифицировалась типичная цитологическая картина острого гнойного воспаления. Преимущественно выявлялись дегенеративно изменённые сегментоядерные, палочкоядерные нейтрофилы, присутствовали макрофаги, лимфоциты, плазмоциты, моноциты и другие клетки.
В первые сутки после вскрытия поднадкостничного гнойника в ране отмечалось следующее содержание клеток: сегментоядерные нейтрофилы — (81,03 ± 0,40) %, палочкоядерные нейтрофилы — (2,03 ± 0,78) %, базофилы — (0,17 ± 0,08) %, эозинофилы - (0,97 ± 0,32) %, лимфоциты - (10,70 ± 0,54) %, моноциты — (4,30 ± 0,44) %, макрофаги - (0,67 ± 0,24)%, плазмоциты — (0,13 ± 0,08) %. Таким образом, преимущественно выявлялись дегенеративно изменённые сегментоядерные нейтрофилы.
[youtube.player]Читайте также:


