Кровотечение из носа при васкулите
Васкулиты – это заболевания, при которых поражаются сосуды. В дальнейшем патологический процесс часто распространяется на разные органы и ткани.
Существует большое количество различных видов васкулитов, каждый из которых сопровождается поражением определенного вида сосудов и собственными специфическими симптомами.
Наиболее распространенные виды васкулитов:
- Уртикарный васкулит – заболевание, при котором происходит поражение мелких сосудов, преимущественно венул (мелких вен) и появление на коже пятен по типу крапивницы.
- Аллергический васкулит – поражение сосудов при различных аллергических реакциях.
- Геморрагический васкулит (болезнь Шенлейна-Геноха) – заболевание, при котором отмечается поражение капилляров и мелких артерий.
- Узелковый периартериит – заболевание, поражающее преимущественно сосуды мелкого и среднего размера.
- Неспецифический аортоартериит (болезнь Такаясу) – заболевание, поражающее аорту и отходящие от нее крупные артерии.
- Гранулематоз Вегенера – васкулит, при котором происходит поражение мелких сосудов верхних дыхательных путей, легких и почек.
- первичные – развиваются в качестве самостоятельного заболевания;
- вторичные – возникают в качестве проявления другого заболевания.
- Невозможно установить первопричину.Не удается выявить фактор, который первоначально привел к возникновению заболевания.
- Одинаковое развитие. В результате тех или иных причин происходят нарушения иммунитета, развиваются аутоиммунные реакции. Вырабатываются антитела, которые, соединяясь с различными веществами, образуют иммунные комплексы. Последние оседают на стенках сосудов и вызывают воспаление.
- Хроническое течение. Все системные васкулиты протекают в течение длительного времени. Чередуются обострения и ремиссии (улучшение состояния).
- К обострениям обычно приводят одни и те же факторы: введение вакцин, различные инфекции, переохлаждение, длительное пребывание на солнце, контакт с аллергенами.
- Поражение разных органов и тканей: кожи, суставов, внутренних органов. Аутоиммунные процессы развиваются во всем теле, но преимущественно в тех местах, где находятся большие скопления сосудов.
- При всех видах васкулитов помогают лекарственные препараты, подавляющие иммунитет.
Анатомия сосудов
Стенка любой артерии состоит из трех слоев: внутреннего, среднего и наружного. Они могут иметь разное строение и толщину, в зависимости от размеров, положения и функции артерии.
Типы артерий:
- эластический;
- мышечный;
- смешанный.
Аллергический васкулит
Симптомы аллергического васкулита зависят от того, в какой форме он протекает.
Проявления аллергического васкулита в зависимости от формы течения болезни:
Проявления разных видов аллергических васкулитов различаются между собой очень сильно. Поэтому после выявления жалоб и осмотра пациента поставить диагноз очень сложно.
Обследование при аллергическихваскулитах:
Уртикарный васкулит
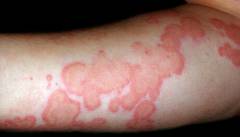
Основной симптом уртикарного васкулита – сыпь. Она напоминает таковую при крапивнице: на коже появляются волдыри красного цвета.
Различия между сыпью при крапивнице и уртикарном васкулите:
| Исследование | Описание | Как проводится |
| Общий анализ крови | Выявляется ускорение оседания эритроцитов – признак воспалительного процесса. | Для проведения общего анализа крови обычно берут кровь из пальца или вены. |
| Иммунологические исследования | Обнаруживается повышение концентрации антител и некоторых других веществ, отвечающих за аутоиммунное воспаление. | Для исследования обычно берут кровь из вены. |
| Общий анализ мочи | Обнаружение в моче примесей крови и белка свидетельствует о вовлеченности почек. | |
| Биопсия кожи | Является основным, наиболее информативным методом при уртикарном васкулите. Это изучение фрагмента кожи пациента под микроскопом. Обнаруживают признаки воспаления и некроза (гибели тканей).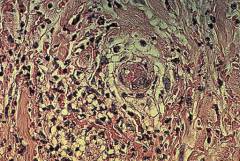 | Кожу для исследования берут при помощи соскоба, иглы, либо отсекают небольшой фрагмент скальпелем. |
Геморрагический васкулит
Геморрагический васкулит является аутоиммунным заболеванием. Из-за избыточной реакции иммунной системы в крови образуется большое количество иммунных комплексов. Оседая на стенках сосудов изнутри, они приводят к развитию воспаления.
Факторы, провоцирующие развитие геморрагического васкулита:
- ангина – воспаление миндалин, вызванное бактериями-стрептококками;
- обострение хронического воспаления миндалин (тонзиллита);
- фарингит – воспаление глотки, вызванное инфекцией;
- введение некоторых вакцин и сывороток, по отношению к которым у пациента имеется непереносимость;
- переохлаждение.
Среди пациентов, обращающихся к Лор-врачу 5-10% составляют лица, жалующиеся на самопроизвольные кровотечения из носа, 20% госпитализируются по экстренным показаниям, чаще всего после травмы.
Носовое кровотечение после механического воздействия не вызывает вопросов, поскольку причина очевидна, но обычно беспокойство вызывают часто повторяющиеся выделения крови без видимых причин, как кратковременные, так и продолжительные, как обильные, тик и скудные, у детей и у взрослых.
Кровь из носа может пойти по причине нарушения целостности стенок сосудов носа или нарушения свертываемости крови. В 70-90% случаев это происходит из сосудов передних отделов носа, из задних отделов кровотечение наиболее трудно остановить и оно очень опасно для здоровья, поскольку повреждаются более крупные сосуды и его интенсивность более высокая.
В большинстве случаев это возникает из-за нарушения слизистой оболочки в зоне Киссельбаха в переднем отделе носовой перегородки (размером с копеечную монету). Здесь слизистая тонкая, рыхлая и насыщена сосудами, как раз в этой зоне сплетения сосудов даже легкие повреждения приводят к выделению крови.
Причинами частых кровотечений из носа могут быть болезни крови, инфекционные заболевания (туберкулез, сифилис и пр.), болезни печени, почек, ревматизм, проявление сердечно-сосудистых заболеваний. Кровь может выделяться струйками, каплями из ноздрей или стекать по задней стенке глотки, сопровождаться снижением давления, слабостью, головокружением, шумом в ушах, тахикардией.
Иногда кровотечение из носа можно перепутать с кровотечением из трахеи, легких, носоглотки, бронхов, желудка, пищевода. При носовом кровь обычного вида, чистая.
Почему идет кровь из носа: внешние факторы
Внешние причины, провоцирующие развитие спонтанного кровотечения у здоровых людей, могут быть следующими:
Сухой воздух — частые носовые кровотечения у детей могут быть при избыточной сухости воздуха в помещении, особенно во время отопительного сезона. Это приводит к высыханию слизистой оболочки носа, как бы склеиванию ее с мелкими сосудами, при этом сосуды становятся более ломкими и теряют свою эластичность.
Перегрев организма — одной из естественных причин у здорового человека является тепловой или солнечный удар. Такое кровотечение от перегрева организма сопровождается слабостью, обморочным состоянием, головокружением, шумом в ушах.
Перепады атмосферного или барометрического давления — они возникают при резком спуске на глубину (при плавании на глубине, у водолазов), при подъеме на большую высоту (летчики, альпинисты).
Профессиональные интоксикации или отравления — вдыхание в быту или на производстве токсичных паров, аэрозолей, газов. Воздействие радиации, электрические, химические, термические ожоги слизистой. К примеру, при хроническом отравлении бензолом поражаются кровеносные сосуды и кроветворные органы, нарушается проницаемость стенок сосудов, вызывая кровотечение из носа, десен и пр. При отравлении фосфором может развиться острый гепатит в сочетании с геморрагическим диатезом.
Сильный кашель и чихание — при этом резко увеличивается давление в сосудах носа, приводя к их повреждению.
Прием некоторых лекарственных средств — антигистаминных препаратов (см. лекарства от аллергии), кортикостероидов, назальных сосудосуживающих спреев, препаратов, разжижающих кровь — аспирин, НПВС, гепарин.
Местные причины носового кровотечения
- Это самая распространенная причина как после автомобильных аварий, так и после производственных или бытовых ушибов — падение, удары, приводящие к переломам хрящевой ткани. Такие кровотечения обычно сочетаются с выраженной отечностью поврежденной области и болезненностью окружающих тканей, при переломе хрящевой ткани или лицевых костей деформация визуально заметна.
- Кроме того, травмирование слизистой носа происходит при операциях, лечебно-диагностических манипуляциях — пункция пазух носа, зондирование, катетеризация носовых пазух.
При развитии местных патологических состояний, когда происходит полнокровие слизистой оболочки носа — при аденоидах у детей (операция), синуситах, гайморите (см. признаки гайморита у взрослых). Хронический ринит, в том числе аллергический ринит являются причинами кровотечений, особенно на фоне бесконтрольного использования сосудосуживающий капель в нос или гормональных препаратов, которые способствуют истончению слизистой носа и развитию ее атрофии.
Как указано выше на фоне лечения хронических аллергических ринитов, при атрофическом рините происходят дистрофические процессы в слизистой оболочке, способствуя возникновению носового кровотечения. Причинами также являются аномалии развития вен и артерий (локальные расширения), значительное искривлении носовой перегородки или поверхностное расположение сосудов слизистой оболочки.
Частые выделения крови из носа могут являться единственным признаком возникающего злокачественного или доброкачественного новообразования в носовых проходах — опухолях, полипах носа (см. лечение полипов вносу), специфической гранулеме, аденоидах (см. аденоиды: симптомы, лечение), ангиоме.
У маленьких детей при повреждении пальцем, карандашом, при попадании инородных предметов в носовую полость, а также при вдыхании мелких насекомых или при купании в открытых водоемах возможно проникновение клещей и других паразитов в просвет сосудов или слизистую носа. При глистной инвазии, к примеру, когда в период миграции личинок аскарид, они попадают с кровью в легкие, носоглотку и прочие органы, повреждая сосуды (см. аскариды: симптомы, лечение).
Общие причины появления крови из носа
Повышение ломкости сосудов может возникать при следующих заболеваниях и состояниях:
- Васкулит (воспаление внутренней оболочки сосудов) — при этом кровотечения редко бывают обильными, иногда сопровождаются кровоизлиянием во внутренние органы, мышцы, суставы и всегда сопровождаются сыпью. Подробнее о симптомах васкулита.
- Атеросклероз сосудов (см. атеросклероз сосудов головного мозга) может сопровождаться появлением крови из носа, это заболевание угрожаемо развитием инсульта и инфаркта.
- Инфекционные заболевания — ветрянка, корь, грипп, туберкулез (при туберкулезе носовой полости могут быть просто периодические кровяные корки в носу), менингококковый менингит приводят к патологическим изменениям стенок сосудов.
- Гиповитаминоз — дефицит витамина С, К, а также кальция.
При колебаниях гормонального фона — это подростковый возраст, у женщин — во время беременности, в период пременопаузы.
Резкое повышение артериального давления может возникать в результате физических и эмоциональных перегрузок, на фоне заболеваний сердечно-сосудистой системы и не только, при этом от скачка давления происходит разрыв стенок капилляров (мелких сосудов) в носу:
- Гипертоническая болезнь
- Атеросклероз
- Пороки сердца, сопровождающиеся повышением АД
- Аортальный стеноз, митральный стеноз
- Хронический пиелонефрит и гломерулонефрит
- Пневмосклероз и эмфизема легких
- Опухоли надпочечников
- Перегрузки — эмоциональные и физические
- Нарушения свертываемости крови — это является одним из симптомов группы приобретенных или наследственных патологических состояний и заболеваний, сопровождающихся не только носовыми, но и прочими кровотечениями.
- Апластическая анемия или лейкоз.
- Когда из носа часто идет кровь, причиной может являться сниженный уровень выработки тромбоцитов в организме (так называемая тромбоцитопеническая пурпура).
- Цирроз печени
- частая тампонада носовой полости, способствующая возникновению атрофии слизистой и кровотечениям
- системная красная волчанка
- заболевания почек
- болезнь Ослера
- агранулоцитоз
- эмфизема легких
- мигрень и нервные расстройства
Симптомы, признаки переднего и заднего кровотечения

Нажмите для увеличения
Симптомы носового кровотечения кроме самого факта истечения крови могут дополняться симптомами основного заболевания и признаками острой потери крови:
- шум в ушах
- головокружение
- тахикардия (сердцебиение), одышка
- снижение артериального давления
- зуд в носу, щекотание
- головная боль
- общая слабость
- бледность кожных покровов (незначительная)
При малом кровотечении симптомы кровопотери обычно не проявляются. Истечение крови может быть как наружу, так и внутрь. Когда кровь попадает по задней стенке ротоглотки, она не выходит наружу, ее можно обнаружить при фарингоскопии. При тяжелой потере крови может развиться геморрагический шок — нитевидный пульс, резкое падение давления, тахикардия.
- При переднем — источником в 90% случаев является зона Киссельбаха, это обширная сеть мелких кровеносных сосудов, которые покрыты достаточно тонкой слизистой оболочкой, почти без подслизистого слоя. При таком кровотечении обычно не бывает сильной кровопотери, оно прекращается самостоятельно и не угрожает жизни человека.
- При заднем — повреждены крупные сосуды, находящиеся в глубоких отделах носовой полости, оно опасно для пациента и почти никогда самостоятельно не останавливается.
Чтобы определить какое кровотечение — переднее или заднее, врачом проводится осмотр больного, производится передняя риноскопия и фарингоскопия.
- При желудочных и легочных кровотечениях кровь может затекает в носовую полость и имитировать носовое — это увидит врач при осмотре пациента.
- При легочном — кровь пенится и ярко-алая, при носовом темно-красная, при желудочном очень темная, похожа на кофейную гущу.
- При интенсивном носовом кровотечении, стекающем по задней стенке, может возникать рвота с темной кровью.
Чтобы выяснить какова главная причина кровотечения из носа, требуется общее обследование и выяснение симптомов основного заболевания. Для оценки кровопотери необходимо сдать коагулограмму и общий анализ крови.
Первая помощь при носовом кровотечении
После того как остановится кровотечение нельзя резко вытаскивать тампон, поскольку можно повредить тромб и из носа снова пойдет кровь. Правильно будет перед удалением тампона смочить его перекисью водорода и только затем вынимать.
Даже после единовременного эпизода, особенно у ребенка, следует обратиться к ЛОР- врачу для выяснения возможной причины и предотвращения рецидива. Чтобы предотвратить пересыхание, ускорить заживление и снизить риск повторного кровотечения можно 2 р/день смазывать слизистую носа вазелином (мазью Неомицина, Бацитрацина), если в в квартире сухой воздух (отопительный сезон), ребенку можно закапывать в нос препараты с морской водой — Аквамарис, Салин.
Если самостоятельно не удается остановить кровь, врачи могут провести анемизацию слизистой носовой полости раствором эфедрина или адреналина. Если после проведения передней тампонады кровотечение не останавливается, то проводят заднюю тампонаду. Но обычно передняя тампонада хорошо помогает и при задних кровотечениях из носа.
При часто рецидивирующем выделении крови из носа или при неэффективности тампонад проводится хирургическое лечение. При частых передних кровотечениях используется эндоскопическая криодеструкция, коагуляция (прижигание), а также возможно введение склерозирующих лекарственных средств и др
При кровотечении нельзя
- Не стоит запрокидывать голову назад и принимать лежачее положение — это усиливает кровотечение, кровь может затекать в пищевод или дыхательные пути. Если она попадет в желудок — это вызовет тошноту и рвоту, если в дыхательные пути -удушье.
- Нельзя высмаркиваться — это сместит образующийся сгусток, что может усилить кровотечение
- При попадании инородного тела нельзя извлекать его самостоятельно.
Когда нужно срочно обратиться за медицинской помощью?
-
высокое АД (артериальное давление)

Задняя тампонада
Нажмите для увеличения
Врачебная помощь
Взрослых и детей с сильным кровотечением и существенной кровопотерей госпитализируют в стационар, в ЛОР-отделение. Если дома удалось быстро его остановить, то все равно ребенка следует показать врачу отоларингологу и взрослому тоже проконсультироваться у врача. При частых кровотечениях из носа у детей и взрослых, когда явной причины обнаружить не удается, следует пройти обследование в гематолога, эндокринолога, невролога.
Чаще всего кровь течет из зоны Киссельбаха, чтобы предотвратить новые случаи это место подвергают прижиганию. ЛОР-врач может предпринять следующее:
- удалить полипы, инородное тело
- заднюю или переднюю тампонаду, пропитанную 1% раствором феракрила, эпсилон-аминокапроновой кислоты, консервированного амниона
- ввести тампон с ваготилом или трихлоруксусной кислотой для прижигания сосуда
- коагуляцию одним из современных способов: электрическим током, лазером, ультразвуком, нитратом серебра, жидким азотом, хромовой кислотой или эндоскопическую криодеструкцию
- возможно введение масляного раствора витамина А, склерозирующих лекарственных средств
- использовать гемостатическую губку
- при сильной кровопотере показано использование свежезамороженной плазмы, переливание донорской крови, внутривенное введение гемодеза, реополиглюкина и аминокапроновой кислоты
- если перечисленные методы не оказали эффекта возможно хирургическое вмешательство – эмболизация крупных сосудов (перевязка) в проблемном участке носовой полости
- назначение препаратов, повышающих свертываемость крови — витамин С, хлорид кальция, глюконат кальция, Викасол.
После носового кровотечения не желательно употреблять горячие блюда и напитки, нельзя заниматься спортом несколько дней, поскольку это способствует приливу крови к голове и может спровоцировать повторное.
Что такое геморрагический васкулит?
Геморрагический васкулит (также называемый пурпура/болезнь Шенлейна-Геноха) — это редкое воспалительное заболевание мелких кровеносных сосудов (капилляров). Болезнь Шенлейна-Геноха наиболее распространенная форма детского васкулита, которая приводит к воспалительным изменениям в мелких кровеносных сосудах.
Симптомы геморрагического васкулита обычно начинаются внезапно и могут включать головную боль, лихорадку, потерю аппетита, судороги, боль в животе, болезненные менструации, крапивницу, кровавую диарею и боль в суставах. На коже часто появляются красные или фиолетовые пятна (петехии). Воспалительные изменения, связанные с пурпурой Шенлейна-Геноха, также могут развиваться в суставах, почках, пищеварительной системе и, в редких случаях, в головном и спинном мозге (центральной нервной системе).
При одной форме расстройства, называемой пурпурой Шенлейна, поражаются кожа и суставы, а желудочно-кишечного тракта нет. При другой форме известная как пурпура Геноха, больные имеют пурпурные пятна на коже, острые заболевания брюшной полости, заболевания почек. Больные с пурпурой Геноха не страдают заболеваниями суставов.
Точная причина геморрагического васкулита не до конца понятна, хотя исследования показывают, что заболевание связано с ненормальной реакцией иммунной системы или, в некоторых редких случаях, с экстремальной аллергической реакцией на определенные вредные вещества (например, продукты питания или лекарства).
Признаки и симптомы

Симптомы геморрагического васкулита обычно начинаются внезапно. Помимо характерных красных пятен на коже (чаще всего на ягодицах и задней части ног), они могут включать головную боль, потерю аппетита и/или повышение температуры тела. Кожа обычно становится красной (диффузная эритема). Могут возникнуть спастические боли в животе, которые обычно наиболее сильны ночью. В кале может присутствовать кровь, а ненормальное кровотечение (кровоизлияние) из желудочно-кишечного тракта может вызвать кровавую диарею. В любом суставе тела может развиться боль (артралгия), особенно в коленях и лодыжках. Некоторые люди с геморрагическим васкулитом испытывают рвоту и диарею; у других могут быть тяжелые запоры и необычно темный стул (мелена).
У больных с геморрагическим васкулитом обычно появляются маленькие красные или пурпурные пятна (петехии) на коже, особенно на ногах. Эти пятна пурпуры вызваны небольшими кровоизлияниями под кожей и не связаны с аномально низким уровнем тромбоцитов, как это характерно для некоторых других форм пурпуры. Другие поражения кожи, связанные с болезнью, включают крапивницу или язвы (некротические), особенно на ягодицах и ногах. Вследствие ненормального накопления жидкости в мягких тканях лица и горла может появиться отёк (ангионевротический отек). В редких случаях отек в горле вызывает затруднения дыхания и приводит к опасным для жизни респираторным проблемам.
От четверти до половины больных с болезнью Шенлейна-Геноха имеют проблемы с функцией почек, например, гломерулонефрит, при котором часть почки, отделяющая отходы от крови, повреждена. Кровь в моче (гематурия) и воспалительные изменения в почках также могут развиваться. У некоторых пациентов развивается тяжелые заболевания почек, включая IgG-нефропатию, хроническое воспаление почек (нефрит) и/или нефротический синдром, приводящий к почечной недостаточности.
В редких случаях у пострадавшего человека возникает тип непроходимости кишечника, называемая инвагинация. Она может привести к сильной боли, и, если консервативные меры не решат проблему, может потребоваться операция.
Когда поражена центральная нервная система, пациенты с этим расстройством могут испытывать сильные головные боли, изменения восприятия, эпилепсию, проблемы со зрением (атрофия зрительного нерва) и/или спазмы.
Причины и факторы риска
В некоторых случаях было высказано предположение, что расстройство может быть экстремальной аллергической реакцией на определенные продукты, такие как шоколад, молоко, яйца или бобы. Различные лекарства (например, нифедипин, дилтиазем, цефуроксим, диклофенак и т.д.), бактерии (например, стрептококки) и укусы насекомых также были указаны в качестве возможных причин заболевания в некоторых случаях. Краснуха предшествует первым симптомам пурпуры Шенлейна-Геноха примерно в 30 процентах случаев. Примерно в 66 процентах случаев инфекция верхних дыхательных путей предшествует появлению симптомов примерно на 1-3 недели. Однако определенная связь с вирусными инфекциями не была доказана.
Затронутые группы населения
Геморрагический васкулит — это редкое заболевание, которое поражает больше мужчин, чем женщин. Заболевание может встречаться во всех возрастных группах, хотя чаще всего поражает детей.
У детей начальные симптомы обычно начинаются после 2-х лет и часто длятся около 4 недель, и часто болезнь протекает несколько слабо. Около 50 процентов пострадавших детей испытывают один или несколько рецидивов, обычно в течение нескольких месяцев. Частота рецидивов, по-видимому, выше среди тех детей, у которых начальная болезнь была более тяжелой.
Наиболее пострадавшие дети были в возрасте от 2 до 11 лет. На 100 000 детей школьного возраста приходится около 14 случаев. Обычно это доброкачественное (не угрожающее) расстройство, которое в большинстве случаев самоограничивающаяся (вылечивается самостоятельно).
Близкие по симптомам расстройства
Симптомы следующих расстройств могут быть схожи с симптомами пурпуры Шенлейна-Геноха. Сравнения могут быть полезны для дифференциальной диагностики:
Диагностика
Расстройство диагностируется по сочетанию наличия кожных признаков и/или болезненности суставов в комбинации с подтвержденным анализом на кровь в моче (анализом мочи) и биопсией кожи, которая показывает воспаление артериальных и венозных капилляров.
Стандартные методы лечения
Если считается, что у людей есть геморрагический васкулит в результате аллергической реакции, они должны строго избегать вредных веществ (например, пищи или лекарств). При наличии признаков стрептококковой инфекции назначают антибиотикотерапию. Легкие детские случаи заболевания часто улучшаются спонтанно с возрастом. Специального лечения не существует, однако у большинства пациентов заболевание протекает ограниченно, и перспективы выздоровления хорошие.
Если нестероидные противовоспалительные средства не снимают симптомы, некоторых пациентов можно лечить глюкокортикоидными (стероидными) препаратами, такими как преднизон. Эти препараты могут быть полезны для контроля острой боли в животе и суставах. В некоторых случаях отек мягких тканей (ангионевротический отек) можно лечить с помощью стероидных препаратов. Дапсон может быть назначен, когда преднизон противопоказан или не облегчает симптомы. Использование стероидов для лечения этого расстройства остается предметом споров в медицинской литературе. Некоторые исследования показывают, что стероиды не сокращают продолжительность болезни и не уменьшают частоту или повторение симптомов. Другие исследования показывают, что раннее лечение стероидами может помочь снизить риск повреждения почек.
Пациенты с болезнью Шенлейна-Геноха, у которых имеется прогрессирующее заболевание почек и почечная недостаточность, вероятно, будет полезно механическое очищение продуктов жизнедеятельности из крови (гемодиализ). Во время острого почечного кризиса необходим агрессивный и поддерживающий уход. Некоторым пациентам с тяжелым заболеванием почек необходима трансплантация почки. Однако заболевание может рецидивировать в пересаженной почке. Другое лечение симптоматическое и поддерживающее.
Прогноз
Геморрагический васкулит, как правило, доброкачественная болезнь с отличным прогнозом. Обычно наблюдается спонтанное разрешение: у большинства пациентов наблюдается полное исчезновение симптомов в течение 8 недель, и, вероятно, менее 5% испытывают хронические симптомы. Начальные приступы заболевания могут длиться несколько месяцев, и возможны рецидивы. Геморрагический васкулит смертелен только в редких случаях.
Клиническое течение с полным разрешением заболевания обычно происходит у пациентов со следующим:
- Легкое поражение почек.
- Нет неврологических осложнений.
- Заболевание, которое изначально длится менее 4-6 недель..
У детей младше 3 лет, как правило, течение заболевания короче и мягче, чем у взрослых пациентов, а также меньше рецидивов.
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники.
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Васкулит (ангиит, артериит) – общее название для группы заболеваний, связанных с воспалением и разрушением стенок кровеносных сосудов. Воспаление сосудов может произойти в любом органе.
Заболевание васкулитом приводит к тому, что сосуды перестают правильно выполнять свою функцию (снабжение кровью тканей и выведение продуктов обмена), поэтому поражаются примыкающие к ним органы.
Васкулиты имеют разные классификации, могут различаться локализацией, этиологией и тяжестью клинической картины. При одних васкулитах поражается только кожа, при других – жизненно важные органы.
Оставленный без лечения васкулит может обернуться серьезными осложнениями. Кишечные и легочные кровотечения, тромбозы, почечная недостаточность, печеночная недостаточность, инфаркт – далеко не полный список опасных последствий заболевания. Васкулит способен привести больного к инвалидности и даже летальному исходу.
Виды и классификация васкулитов
Васкулит сосудов является одним из серьезнейших заболеваний. Воспалительным процессом могут быть охвачены как мелкие сосуды кровеносной системы (капилляры, артериолы и венулы), так и крупные (аорта и ее крупные ветви). Пораженные кровеносные сосуды могут располагаться неглубоко под кожей, в самих внутренних органах и любых полостях.
- первичный васкулит (выделяется как самостоятельное заболевание, при котором воспаляются сами сосуды);
- вторичный васкулит (появляется вследствие других заболеваний или является реакцией организма на появление инфекции).
- воспаление мелких сосудов (геморрагический васкулит (пурпура Шенлейна-Геноха), гранулематоз (васкулит) Вегенера, микроскопический полиангиит, криоглобулинемический васкулит, синдром-Чардж-Стросса);
- воспаление средних сосудов (узелковый периартериит, болезнь Кавасаки);
- воспаление крупных сосудов (гигантоклеточный артериит (или височный артериит, болезнь Хортона), болезнь Такаясу);
- (гиперчувствительный аллергический васкулит, геморрагический васкулит Шенлейна-Геноха;
- узловатая эритема, узловатый васкулит, узелковый периартериит).
васкулит мозга, васкулит легких, васкулит нижних конечностей, васкулит глаз. Глаза при васкулите могут очень сильно пострадать (воспаление артерий сетчатки способно привести к кровоизлияниям и частичной потере зрения).
Обычно люди, впервые столкнувшиеся с этим заболеванием, интересуются, заразен ли васкулит. Первичный васкулит не заразен и не опасен для окружающих, однако вторичный (инфекционный) васкулит, появившийся на фоне инфекционных заболеваний, например менингита, может представлять эпидемическую опасность.
Васкулит при беременности может не только спровоцировать задержку развития плода, но и привести к выкидышу.
Симптомы и признаки васкулита
Симптомы васкулита различны. Они зависят от характера поражения, вида васкулита, локализации воспалительного процесса, а также от степени выраженности основного заболевания.
Несмотря на разнообразие вариантов, у многих больных имеются некоторые одинаковые проявления: лихорадка, геморрагическая сыпь на коже, слабость, истощение, боли в суставах и мышечная слабость, отсутствие аппетита, потеря веса, онемение отдельных частей тела.
Облитерирующий тромбангиит (или болезнь Бюргера) связан, в первую очередь, с поражением кровеносных сосудов конечностей, проявляется болью в ногах и появлением больших язв на коже (кожный васкулит на ногах).
Болезнь Кавасаки поражает главным образом детей в возрасте до пяти лет и имеет типичные признаки васкулита (покраснение кожи, лихорадка, возможно воспаление глаз).
Узелковый периартериит в основном поражает средние кровеносные сосуды в различных частях тела, включая почки, кишечник, сердце, нервную и мышечную систему, кожу. Кожные покровы отличаются бледностью, сыпь при васкулите данного типа имеет пурпурный цвет.
Микроскопический полиангиит затрагивает в основном мелкие сосуды на коже, легких и почках. Это приводит к патологическим изменениям в органах, к нарушениям их функций. Болезнь характеризуется значительными поражениями кожи, лихорадкой и потерей веса у больных, появлением гломерулонефрита (иммунного поражения клубочков почек) и кровохарканья (легочный васкулит)
Церебральный васкулит (или васкулит мозга) – тяжелое заболевание, выражающееся воспалением стенок сосудов головного мозга. Может привести к кровоизлиянию, некрозу тканей. Причины появления этого вида сосудистого васкулита еще выясняются.
Болезнь Такаясу поражает крупные артерии тела, в том числе аорту. В группе риска - молодые женщины. Признаки данного вида - слабость и боль в руках, слабый пульс, головные боли и проблемы со зрением.
Гигантоклеточный артериит (болезнь Хортона). Процесс охватывает преимущественно артерии головы. Характерны приступы головной боли, гиперчувствительность кожи головы, боли в мышцах челюсти при жевании, нарушения зрения вплоть до слепоты.
Васкулит Шелейна-Геноха (геморрагический васкулит) - это заболевание, поражающее в основном детей, но встречается также и у взрослых. Первые признаки геморрагического васкулита могут появиться через 1-4 недели после перенесенных инфекционных заболеваний, таких как скарлатина, ОРВИ, ангина и т.д. Приводит к воспалению кровеносных сосудов кожи, суставов, кишечника и почек. Характеризуется болью в суставах и животе, появлением крови в моче, покраснением кожи на ягодицах, ногах и ступнях.
Криоглобулинемический васкулит может быть связан с инфицированностью гепатитом С. Больной чувствует общую слабость, у него развивается артрит, на ногах - пятна пурпурного цвета.
Гранулематоз Вегенера вызывает воспаление кровеносных сосудов в носу, носовых пазухах, легких и почках. Типичные симптомы болезни - заложенность носа, а также частые носовые кровотечения, инфекции среднего уха, гломерулонефрит и воспаление легких.
Причины васкулита
Врачи еще не могут до конца определить причины первичного васкулита. Есть мнение, что это заболевание носит наследственный характер и связано с аутоиммунными нарушениями (аутоиммунный васкулит), плюс играют свою роль негативные внешние факторы и инфицирование золотистым стафилококком.
Причиной развития вторичного (инфекционно-аллергическоговаскулита) у взрослых является перенесенная инфекция.
Среди других причин васкулита можно выделить следующие:
- аллергическая реакция (на медицинские препараты, цветочную пыльцу, книжную пыль, пух);
- аутоиммунные заболевания (системная красная волчанка, заболевания щитовидной железы);
- вакцинация;
- злоупотребление солнечными ваннами;
- последствия травм;
- негативная реакция организма на различные химические вещества, яды;
- переохлаждение организма;
Читайте также:


