Латекс агглютинация инфекционного мононуклеоза
Периферическая кровь при инфекционном мононуклеозе представляет характерные численные и морфологические модификации еще с самого начала болезни. Число лейкоцитов нормальное или даже слегка пониженное в первые дни болезни (40% случаев), но быстро возрастает, так что к концу первой и вначале второй недели, достигает 10 000—20 000 элементов/мм3. Рост персистирует до 3-ей недели болезни, когда максимальное число достигает 30 000—80 000 элементов на мм3, после чего их количество постепенно уменьшается в течение 1—2 месяцев (2—14 недель) до нормы или в течение нескольких недель даже ниже нормы. Во время фебрильных возвратов снова появляется лейкоцитоз вследствие наслоенной инфекции.
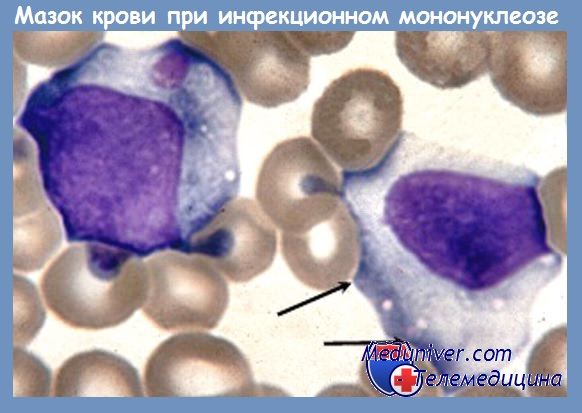
Лейкоцитарная формула при инфекционном мононуклеозе терпит патогномонические изменения, характеризующиеся мононуклеозной реакцией с наличием крупных, атипичных, гипербазофильных мононуклеарных клеток и сравнительной или реже абсолютной нейтропенией. Лимфоциты и моноциты повышены в абсолютных цифрах, составляя 60—90% общего числа лейкоцитов. Большинство имеет нормальный вид, однако 10—20% из них (3—30%, Audebert) являются крупными, атипичными мононуклеарными клетками, полиморфными по виду и величине (цветная вклейка III), так что они кажутся смесью из 3—5 клеточных населений. В настоящее время их деление на 3 типа, по Downey уже устарело. Морфологически трудно отличимые между лимфоцитом и моноцитом, они похоже скорей на трансформированный лимфобласт в культутах.
Это клетки крупного размера, 16—30 u с более или менее обильной цитоплазмой, вакуолизированной (клетка Pfeiffer) или пенистой, фенестрированной, агранулярной, и редко с маленкими азурофильными гранулами, более явно гипербазофильной на периферии. Ядро также крупного размера, помещенное эксцентрически, круглой, овальной или подковообразной формы, представляет лобуляции, инвагинации, зубчатости или сессильные тельца, которые могут отторгаться (кариовириотомия — Raileanu).
Хроматин — плотный, часто распределен неравномерно, подобно моноцитам (монобласты Glanzmann). Могут присутствовать нуклеоли или ложные виды нуклеолей. Рост их численности начинается на 4-й, 5-й день с пределами между 2 и 14 дням, достигая максимума на 7-й—10-й день. Подобные клетки находятся и на мазке из горла, а также и в спинномозговой жидкости, но могут появляться и при других болезнях, как например: посттрансфузионные мононуклеозные синдромы, инфекции вирусом цитомегалии, при состоянии сверхчувствительности к PAS, дифенилгидантоину, мефенитоину, как и у небольшого числе больных с гепатитом Боткина, вирусной пневмонией, ветрянной оспой, инфекционным паротитом, exantema infantum. Иногда существуют митозы в периферической крови, или могут появляться тени клеток.
Количество лейкоцитарных щелочных фосфатаз обычно понижено. Во время конвалесценции может возникать эозинофилия. Эритроциты, обычно в нормальном числе, могут сокращаться при формах с аутоиммунной гемолитической анемией. Прилягая к поверхности мононуклеаров, они оставляют часто отпечатки на них. Тромбоциты, обыкновенно в нормальном количестве, В 25—40% случаев существуют однако цифры ниже 140 000/мм3 и ниже 100 000 у больных с пурпурой.
Патологоанатомическое исследование костного мозга при инфекционном мононуклеозе не дает значительных сведений, так как картина нехарактерная, подобная реакционным аспектам при инфекциях. Глобальное клеточное население численно нормальное или слегка модифицировано, с умеренным ростом лимфоплазмомоноцитарных клеток, из которых меньше 10% составляют крупные атипичные мононуклеарные клетки с теми же характеристиками, что и в периферической крови.
На срезах медуллярных фрагментов можно наблюдать мелкие грануломы с эпителиоидными и гистиоцитарными клетками. Лимфатические железы представляют реактивные гиперпластические модификации, к которым добавляются искажения архитектуры благодаря гиперплазии интерфолликулярных балок и благодаря плейоморфной пролиферации лимфоидных клеток, среди которых существуют крупные, темного цвета, гипербазофильные клетки, а также и атипичные клетки Reed-Sternberg-Paltauf (Tindle и сотр., MacMahon), называемые и "Hodgkin-like cell". Ганглиозная капсула может быть инфильтрированной. Часто возможно смешение с злокачественной лимфомой. Селезенка представляет гиперплазию белой пульпы с периваскулярными инфильтрационными кольцами и с сокращением трабекул, что придает ей повышенную ломкость, с риском разрыва, которому часто предшествуют подкапсулярные геморрагии.
В печени часто наблюдаются воспалительные интерстициальные поражения, с сильно уменьшенными портальными пространствами благодаря лимфатической пролиферации. Клетки Kupffer гипертрофированы, причем возможно находить иногда и небольшие грануломы. Клеточный некроз обычно отсутствует, что помогает устанавливать отличие от вирусного гепатита.
Периваскулярные инфильтрационные муфты, клинически более или менее выраженные, диссеминированы в нервной системе, почках, сердце, легких, костном мозге, выражая реактивное воспаление всей ретикулоэн-дотелиальной системы. На уровне соответствующих паренхим можно увидеть легкие дегенеративные клеточные поражения. При синдроме Guillan-Ваггё происходит набухание передних корешков спинных нервов по поводу клеточной инфильтрации, что ведет к демиэлинизации.
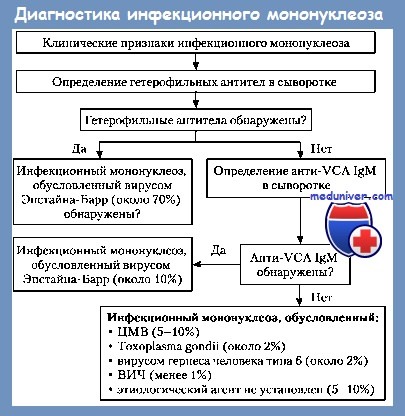
Иммуносерологический диагноз подтверждает инфекционный мононуклеоз посредством выявления специфических гетерофильных антител (отличающихся от антител Forssmann), появляющихся у свыше 90% больных и достаточных для рутинного диагноза. В течение болезни появляются и другие серологические модификации, среди которых имеют особое значение комплексы антитело-антиген EBV.
Наличие гетерофильных антител исследуется при помощи различных агглютинационных реакций. Классической является реакция в трубке, которую описали, в хронологическом порядке, Hanganutiu—Deihert—Paul—Bunell—Davidsohn (HD-PBD) и в которой овечьи эритроциты агглютинируются непосредственно сывороткой больного, как и после ее абсорбции на почке морской свинки, агглютинация явно сокращающаяся до полной ингибиции после абсорбции сыворотки на воловых эритроцитах или после папаинации овечьих эритроцитов. Тест позитивируется при диагностическом титре, превышающем 1/160 у 80% молодых больных, начиная с 3-го дня болезни и редко позже, до 4-х недель, когда свыше 90% больных являются HD-PBD-положительными. Титр начинает спадать после 6 недель конвалесценции, персистируя однако на повышенном уровне, около 1/100, весьма долгое время.
Анамнестические репозитивации могут появляться в течение острых инфекций, если последние возникают спустя несколько месяцев после И.М.Н. Ложнопозитивные, переходные результаты, редко отмечаются у больных с ревматоидным полиартритом, у больных с повышенным титром агглютининов на холоде, а также и после недавних вакцинаций препаратами лошадиной сыворотки. Реакции HD-PBD, негативные при И.М.Н., встречаются у маленьких детей, пожилых лиц, больных под кортикотерапией, а также и у некоторых лиц, имеющих кровяную группу А.
Тест агглютинации в трубке лошадиных эритроцитов в присутствии сыворотки больного является в три раза более чувствительным методом, который позитивируется быстрее и на более долгое время у больных положительных HD-PBD.
Тест гемолиза воловых эритроцитов не представляет преимуществ по сравнению с HD-P6D.
Из множества быстрых и эффективных тестов на стекле, наиболее специфическими по-видимому являются: тест инфекционного мононуклеоза (Hoff и Bauer, цитированные Tanasescu), в котором взвесь соляной 4% сыворотки лошадиных формализированных эритроцитов агглютинируют при добавлении капли сыворотки больного; или тест дифференцированной агглютинации цитированных лошадиных эритроцитов, в присутствии почки обезьяны. Оба теста обладают тем преимуществом, что они позитивируются с первых же клинических признаков, но зато дают 5—14% ложно-позитивных результатов.
Антителами реакции HD-PBD повидимому являются IgM с легкими цепями одного типа, способного распознавать общие антигены от различных видов. Неточно определенный антиген, растворяется в спирте и не растворяется в ацетоне, разрушается нейраминидазой, обладает термостабильностью, присутствует на овечных, воловых и лошадиных эритроцитах и отсутствует на почке обезьяны.
В течение инфекционного мононуклеоза возрастают сывороточные Ig, синтетизированные по-видимому в аномалийных циркулирующих лимфоцитах, в том числе IgM на 100—300% (максимум на I—II неделе); из них, 5% гетерофильные антитела; IgA на 100—200% (максимум на II неделе) и IgG на 50—170% (максимум на IV неделе) (McKinney). Их рост сопровождается появлением антител (Ас), которые реагируют с человеческими нормальными антигенами (Ag). Так, в 70% случаев появляются Ac-Ag-i, которые при титре выше 1/256 могут позитивировать тест Coombs, вероятно путем фиксации Ac-Ag-i IgG, 7S, существующих у 95% больных, на IgM 19S со специфичностью Ag-IgG, который находится в 72% случаев. Ag-i присутствующий на фетальных человеческих эритроцитах, но заменяемый Ag-I у взрослого, находится явно выраженным при И.М.Н., но и при других гемопатиях.
Отмечается также наличие человеческих Ac-Ag-гаммаглобулинов, выявляемых при помощи теста латекса или холодной преципитации. Нуклеарные Ac-Ag, временно присутствующие, или редко Ас, реагирующие с различными бактериальными антигенами, как например Salmonella, Brucella melitensis, Listeria monocitogenes Treponema pallidum детерминируют ложнопозитивные реакции, как Bordet-Wassermann или Weil—Felix. После 2-х месяцев конвалесценции, аномалии в синтезе Ig и Ас приходят обычно в норму.
Клеточный иммунитет еще мало изучен. Отмечается переходная аллергия к туберкулину в первые две недели, а также и выраженное депримирование по отношению к стрептокиназе, стрептодорназе и в особенности к Candida albicans, где оно продолжается минимум шесть недель.
Обнаруживаются также важные изменения населений лимфоцитов Т и В (Pattengale). Так, число периферических лимфоцитов В значительно возрастает в течение первой недели, после чего следует кривая медленного спада в течение 3—4 недель, до нормы, в то время как лимфоциты Т возрастают лишь к 10—14 дню и возвращаются к норме после 5—6 недель. Так, соотношение Т/В, опрокинутое на первой неделе, возрастает в дальнейшем в процентном отношении и приходит в норму лишь после шести недель.
In vitro, в культурах лимфоцитов во время острой фазы инфекционного мононуклеоза, сокращается их ответная способность на РИА, как и на другие стимулы, как аллогенные лимфоциты, Candida albicans, смешанный митоген лимфоцитов Т и В, однако синтез ДНК оказывается повышенным, даже в отсутствии какого-либо стимула.
Биохимические исследования показывают более или менее выраженное повышение СОЭ параллельно с электрофоретическими изменениями, где констатируется сокращение альбуминов наряду с ростом бета- и особенно гаммаглобулинов. Тесты на диспротеинемию, сывороточные трансаминазы, сывороточную щелочную фосфатазу, как и на лактатдегидрогеназы, слегка повышены в 70—90% случаев, с тенденцией возвращения к норме за 3—5 недель. Гипербилирубинемия, обычно около 8 мг/100 мл, наблюдается в 5% случаев, представляющих клиническую желтуху. BSP редко указывает на слегка повышенный коэффициент ретенции.
Спинномозговая жидкость показывает слегка повышенное давление и умеренный, преимущественно лимфоцитарный, плейоцитоз, превышая 100 элементов лишь в суровых формах. Протеины количественно повышены, с позитивной реакцией Pandy. В редких случаях были найдены гетерофильные антитела (Ас).
Моча может содержать умеренное количество белков как и эритроцитов, а у больных с желтухой — уробилиногена.
Диагноз инфекционного мононуклеоза ставится в зависимости от клинических, гематологических и иммуносерологических критериев. Клинически, объективная триада: лихорадка + ангина+лимфоденопатии, сопровождаемая или не сопровождаемая спленомегалией, дополняется субъективно, выраженной длительной астенией. Гематологически, диагностическое значение имеет наличие лимфомоноцитоза в размере более 60% с 10—20% крупных мононуклеарных, атипичных, гипербазофильных клеток у больных, представляющих в большинстве гиперлейкоцитоз. Присутствие гетерофильных антител при рано и значительно возрастающих титрах, подтверждает диагноз с серологической точки зрения, а одновременное выявление роста титра Ac-Ag-EBV, приносит лишний довод в пользу инфекционного мононуклеоза.
В атипичных случаях могут быть показательными для инфекционного мононуклеоза наличие небных петехий, ангины с спленомегалией, отвращения к курению, субфебрильного состояния продолжающегося более 5 дней у молодых взрослых, не отвечающего на антибиотерапию, боли от перкуции кулаком на печень.
вкл. 17 Август 2012 .
Определение инфекционного мононуклеоза.
Инфекционный мононуклеоз — острая вирусная инфекция, характеризующаяся лихорадкой, лимфоаденопатией, поражением ротоглотки, гепатолиенальным синдромом и своеобразными изменениями со стороны крови.
Актуальность инфекционного мононуклеоза .
Инфекционный мононуклеоз является манифестной инфекцией отражающей иммунодефицитное состояние; характеризуется распространенностью преимущественно в детском возрасте.
Характеристика возбудителя инфекционного мононуклеоза .
Возбудителем этой инфекции является один из представителей Herpesviridae — вирус Epstein-Barr (ВЭБ). Обладает выраженной тропностью к лимфоидной ткани, где репродуктируется, вызывая митогенное действие на клетки. Вирус чрезвычайно распространен. Считают его способным инициировать онкогенез (карцинома полости рта, лимфома Беркита). Синдром инфекционного мононуклеоза способны вызвать и другие возбудители инфекционных болезней, обладающие тропностью к лимфоидной системе.
Основные проявления эпидемического процесса инфекционного мононуклеоза .
Основы патогенеза инфекционного мононуклеоза .
ВЭБ тропен к лимфоидно-ретикулярной системе. Внедрение чаще всего происходит в ротоглоточное лимфоидное кольцо, где возникают изменения, приводящие к поражению слизистой носа, глотки с отеком, гиперемией, приводя к затруднению носового дыхания особенно у маленьких детей. С места внедрения лимфогенно и гематогенно вирус разносится по всему организму, поражая все лимфоузлы, селезенку, печень и даже костный мозг, вызывая реактивные гиперпластические процессы и вместе с тем приводя к увеличению объема ряда органов, в последующем активно участвует условно- патогенная флора. Инфекционный мононуклеоз яркий пример болезни иммунной системы.
Клиника инфекционного мононуклеоза .
Инкубация наиболее вероятно 5-21 день, возможно увеличение до 2 месяцев. Заболевание начинается, как правило, остро (лихорадка до 40°С, нарушение самочувствия, нарушение носового дыхания (храп), боли в горле, боли в шее (увеличение узлов)).
Увеличение лимфатических узлов видно на глаз, деформирующее шею. Наиболее заметно увеличение переднешейных и заднешейных лимфатических узлов. Четко увеличен одиночный узел по середине заднего края m.slemocleidomastoideus (симптом Маринеску). Степень увеличения индивидуальна. Одновременно находят признаки увеличения всех периферических и висцеральных лимфоузлов. Полилимфоаденопатия один из основных признаков болезни. Увеличение бронхиальных, медиастинальных и мезентеральных узлов определяются на рентгенограммах и при УЗИ.
Увеличение печени и селезенки отмечается с большой частотой (более 90%). В ряде случаев (15-17%) наблюдается иктеричность кожи и склер. У части больных имеются признаки острого гепатита (повышение былирубина активности Ал АТ).
Экзантема инфекционного мононуклеоза .
Регистрируются высыпания на коже: сыпь самого различного характера, без периодичности высыпания, без привязанности к определенной локализации.
Обычное течение 2-4 недели, может быть короче или длиннее. Последнее время уже не дискутируется хронизация при болезни.
Диагностика инфекционного мононуклеоза .
При исследовании крови считается наиболее целесообразным применение метода лейкоконцентрации.
ПЦР-диагностика: выявление ДНК вируса из сыворотки крови, титра или уровня виремии.
Серологическая диагностика: реакция Пауля —Буннеля, реакция Бауэра —Хоффа (реакции гетерогемаглютинации). Реакция латекс-агглютинации. Определение методом ИФА в остром периоде — антител класса IgG и IgM к вирусному капсидному антигену, IgG - к раннему антигену; в период реконвалесценции - IgG к капсидному и нуклеарному антигенам.
Лечение инфекционного мононуклеоза .
Делаются попытки применять в острый период применять интерферон, ацикловир, циклоферон и подобные им препараты. Результаты противоречивы.
Назначение антибиотиков обоснованы при гнойной ангине, при среднетяжелых и тяжелых формах болезни. При тяжелых формах нередко назначение стероидов (преднизолон) в обычных или умеренно увеличенных дозах. Противопоказано назначение ампициллина и препаратов его содержащих (оксамп, ампиокс, амоксиклав, амоксициллин) в связи со способностью ампициллина индуцировать аутоиммунные реакции, усугубляющие течение инфекционного мононуклеоза (сыпь, лихорадка и др.).
Прогноз инфекционного мононуклеоза .
В целом хороший. Случаев летальных исходов на территории бывшего СССР не регистрировалось. В зарубежной литературе описаны летальные исходы в результате разрыва селезенки, энцефалитов, миокардитов. Возможна хронизация с редкими рецидивами или обострениями (А. Квиташвили).
Профилактика. Не изучена.
Структура ответа. Определение, актуальность, характеристика возбудителя, эпидемиология, патогенез, клиника, диагностика, осложнения, лечение, профилактика.
Комплексное исследование для диагностики инфекционного мононуклеоза, включающее все необходимые серологические тесты, ПЦР и клинический анализ крови.
- Анализы крови на вирус Эпштейна – Барр
- Серологические тесты и ПЦР при инфекционном мононуклеозе
- Laboratory diagnostics of infectious mononucleosis
- EBV, Serology tests, Real-time polymerase chain reaction RT-PCR, Complete blood count CBC
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь в течение 24 часов до исследования.
- Детям в возрасте до 1 года не принимать пищу в течение 30-40 минут до исследования.
- Детям в возрасте от 1 до 5 лет не принимать пищу в течение 2-3 часов до исследования.
- Не принимать пищу в течение 8 часов до исследования, можно пить чистую негазированную воду.
- Полностью исключить (по согласованию с врачом) прием лекарственных препаратов в течение 24 часов перед исследованием.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Вирус Эпштейна – Барр, EBV (другое название – герпес-вирус человека 4 типа, HHV-4) – вездесущий ДНК-содержащий вирус. Подсчитано, что около 90 % взрослого населения имеют признаки перенесенной EBV-инфекции. У большинства иммунокомпетентных людей EBV-инфекция протекает бессимптомно, однако в 30-50 % случаев возникает инфекционный мононуклеоз, характеризующийся лихорадкой, выраженной слабостью, фарингитом, лимфаденопатией и гепатоспленомегалией. Эти признаки объединены в "мононуклеозоподобный синдром" и могут наблюдаться не только при острой EBV-инфекции, но и при некоторых других инфекционных заболеваниях (ВИЧ, токсоплазмоз). Ведущее значение в диагностике инфекционного мононуклеоза и дифференциальной диагностике заболеваний, протекающих с мононуклеозоподобным синдромом, принадлежит лабораторным исследованиям. Как правило, требуются сразу несколько лабораторных тестов. Для врача и пациента наиболее удобным решением является комплексное лабораторное исследование, включающее все необходимые анализы.
Для понимания принципов лабораторной диагностики инфекционного мононуклеоза необходимо учитывать некоторые особенности жизненного цикла вируса EBV. Как и все герпес-вирусы, EBV характеризуется литическим циклом и латентной фазой. Во время литического цикла происходит синтез регуляторных белков, в том числе так называемых ранних антигенов (early antigens, EA). Ранние антигены EA необходимы для синтеза ДНК вируса, капсидного белка (viral-capsidantigen, VCA) и других структурных белков. Литический цикл завершается разрушением инфицированных лимфоцитов и выходом сформированных вирусных частиц. Некоторые вирусы EBV, однако, не имеют завершенного литического цикла: вместо этого они устанавливают в лимфоцитах хроническую, персистирующую, латентную инфекцию. Во время латентной фазы происходит синтез ядерных антигенов (Ebstein-Barr nuclear antigens, EBNA) и некоторых структурных белков. В ответ на синтез в инфицированных лимфоцитах указанных белков EBV в организме вырабатываются специфические к ним антитела. Исследуя эти антитела, можно дифференцировать острую, перенесенную и хроническую инфекцию EBV.
Epstein Barr Virus ранние антигены (EA), IgG. Иммуноглобулины IgG к ранним антигенам могут быть определены в течение первых 3-4 недель после инфицирования и, как правило, не определяются через 3-4 месяца. EA IgG поэтому считаются маркерами острой инфекции. Следует отметить, что EA IgG иногда могут выявляться и при хронической EBV-инфекции.
Epstein Barr Virus капсидный белок (VCA), IgM. Иммуноглобулины IgM к капсидному белку начинают определяться с появлением симптомов болезни и, как правило, исчезают через несколько недель. Выявление VCA-IgM поэтому свидетельствует об острой инфекции. Следует отметить, что у некоторых пациентов VCA-IgM могут сохраняться в течение нескольких месяцев. В других случаях первичной инфекции VCA-IgM не определяются вовсе.
Epstein Barr Virus ядерный антиген (EBNA), IgG (количественно). Ядерный антиген, в действительности представляет собой группу из 6 антигенов (EBNA 1-6). Соответственно, иммуноглобулины к ядерному антигену – это также группа из 6 различных видов иммуноглобулинов. EBNA-1 IgG, как правило, не выявляется в первые 3-4 недели болезни и поэтому считается маркером перенесенной или хронической инфекции. В ходе анализа определяется титр антител. В отличие от перенесенной инфекции, хроническая инфекция EBV характеризуется высоким титром EBNA IgG.
Результаты серологических тестов, однако, не всегда согласуются. Более того, интерпретация результатов серологических тестов может быть затруднена у пациентов с иммунодефицитом и у пациентов, получивших переливание компонентов крови или иммуноглобулинов. Для получения более точной диагностической информации в дополнение к серологическим тестам проводят анализ ПЦР на ДНК вируса.
Epstein Barr Virus, ДНК [реал-тайм ПЦР]. Полимеразная цепная реакция (ПЦР) и одна из ее разновидностей – ПЦР в реальном времени – это метод молекулярной диагностики, в ходе которого в биологическом материале (например, в крови) определяется генетический материал (в данном случае ДНК) возбудителя инфекции. Присутствие в крови ДНК вируса Эпштейна – Барр считается признаком первичной инфекции или реактивации латентной инфекции. Метод ПЦР является более чувствительным, чем серологические тесты, анализом для диагностики EBV-инфекции на раннем ее этапе.
Общий анализ крови и лейкоцитарная формула. Этот анализ необходим скорее для исключения других причин заболевания, чем для диагностики инфекционного мононуклеоза. Лейкоцитоз, лимфоцитоз и атипичные мононуклеары могут наблюдаться и при других инфекционных заболеваниях и поэтому не являются специфическим для мононуклеоза признаком. С другой стороны, отсутствие лейкоцитоза свидетельствует против диагноза "инфекционный мононуклеоз". Также анемия и тромбоцитопения нехарактерны для этого заболевания.
Как правило, данных этого комплексного исследования достаточно для диагностики инфекционного мононуклеоза. В некоторых случаях, однако, могут потребоваться дополнительные лабораторные тесты. Результат исследования оценивают с учетом всех значимых данных клинических, лабораторных и инструментальных исследований.
Для чего используется исследование?
- Для диагностики инфекционного мононуклеоза.
- Для дифференциальной диагностики заболеваний, протекающих с мононуклеозоподобным синдромом.
Когда назначается исследование?
- При наличии симптомов инфекционного мононуклеоза: лихорадки, выраженной слабости, миалгии и артралгии, боли в горле, лимфаденопатии, гепатоспленомегалии и других.
В развитых странах инфекционный мононуклеоз принято подозревать у лиц в возрасте от 10 до 30 лет, которые предъявляют жалобы на повышение температуры тела, чрезмерную усталость, недомогание, фарингит, цервикальную (шейную) или генерализованную лимфаденопатию. Типичным признаком инфекционного мононуклеоза является постепенное развитие симптоматической картины, но в некоторых случаях может быть резкая манифестация. Если мононуклеоз вызван другой инфекцией, не вирусом Эпштейн-Барр, у больного отмечаются менее выраженные симптомы.
Легкий продромальный период длится несколько дней и характеризуется чувством общего недомогания, сильной усталостью, иногда повышение температуры тела. Затем начинается острая фаза заболевания. Симптоматическая картина инфекционного мононуклеоза может разрешаться за несколько дней или сохраняться на протяжении 3-4 недель. Иногда течение заболевания может иметь две фазы, когда после начального улучшения состояния наступает повторное ухудшение. Некоторые симптомы инфекционного мононуклеоза (например, усталость) могут сохраняться в течение нескольких месяцев.
У детей младшего возраста инфекционный мононуклеоз может сопровождаться такой же клинической картиной, как у взрослых, но в большинстве случаев патология имеет субклиническое течение или течение с умеренной клинической картиной с неспецифическими симптомами. Отметим, что клиническая картина инфекционного мононуклеоза у детей и взрослых с нарушенной иммунной функцией может быть такой же, как и у лиц с нормальным иммунитетом.
Лабораторная диагностика инфекционного мононуклеоза
К характерным результатам общего анализа крови при инфекционном мононуклеозе относятся: лимфоцитов (минимум 50%) и атипичный лимфоцитоз (≥ 10%). Анемия и ретикулоцитоз свидетельствуют на развитие гемолитической анемии на фоне инфицирования вирусом Эпштейн-Барр.
Лабораторное подтверждение инфекционного мононуклеоза, как правило, осуществляется путем определения положительного результата анализа, проведенного методом агглютинации с помощью экспресс-теста Monospot, который демонстрирует наличие гетерофильных антител и доступен в большинстве лабораторий.
Более точный метод диагностики инфекционного мононуклеоза – серологический анализ на специфические антитела к вирусу Эпштейн-Барр, действие которых направлено против вирусных антигенов (вирусный капсидный антиген и ядерный антиген). У детей младшего возраста при бессимптомном течении патологии результат этого анализа, как правило, положительный.
Определение специфических антигенов важно при дифференциальной диагностике острой и прошлой инфекции. Вирусный капсидный антиген IgM у большинства пациентов обнаруживается на фоне манифестации симптомов с пиком на 2-3 неделе (через 4 месяца он не обнаруживается). Пик показателя IgG отмечается на 2-3 месяце с момента начала заболевания и сохраняется в течение всей жизни. Уровень антитела к ранним антигенам повышается при острой стадии патологии, уже через 3-4 месяца после острой стадии они не обнаруживаются, а в случае повторной активации вируса Эпштейн-Барр уровень этих антител может повышаться. Нужно отметить, что антитела к ранним антигенам могут повышаться у некоторых здоровых лиц. Повышение уровня этих антител отмечается через 6-8 недель, что успешно используют для определения прошлых инфекций или в качестве доказательства при исключении острого инфицирования вирусом Эпштейн-Барр.
Полимеразная цепная реакция (ПЦР) в режиме реального времени (обнаружение амплифицированной ДНК при прогрессировании реакции в режиме реального времени) обладает высоким показателем специфичности и чувствительности. Недостатком этого анализа является его высокая себестоимость, поэтому его не часто применяют в клинической практике. ПЦР может быть полезным методом при диагностике вируса Эпштейн-Барр в случаях, когда серологические методы диагностики не позволяют обнаружить инфекцию.
Если результаты лабораторных анализов не подтверждают наличие вируса Эпштейн-Барр, как этиологический фактор возникновения симптомов, необходимо искать другой диагноз.
Методы визуализации
ФАКТОРЫ РИСКА ИНФЕКЦИОННОГО МОНОНУКЛЕОЗА
Диагностические факторы инфекционного мононуклеоза
Факторы риска
- Поцелуи
- Половое поведение
Цервикальная или генерализованная лимфаденопатия
- Возникает у 94% больных
- Лимфатические узлы, как правило, чувствительные, разделены, не эритематозные
- Максимально выражена через 2 недели заболевания
Фарингит
- Возникает у 84% больных
- Экссудативный или неэкссудативный
- Проходит на второй неделе заболевания
- Могут возникать петехии на мягком небе
Недомогание
- Отмечается в 82% случаев
Повышение температуры тела
- Отмечается у 76% больных
- Температура может повышаться до 37,8°C (100°F) до 41,1°C (106°F); как правило – до 38,9°C (102°F)
- Длительность составляет 1-2 недели, иногда – до 5 недель
Спленомегалия
- Отмечается у 52% больных
- Увеличение отмечается в течение 3-4 недель
- Длительность – от 3 до 4 недель
Гепатомегалия
- Возникает у 12% больных
- Чаще страдают дети
- Высокий уровень аминотрансфераз – более частый признак поражения печени, чем гепатомегалия
Высыпания
- Возникают у 10% больных (отмечается примерно у 1/3 педиатрических пациентов)
- Появляется в первые дни заболевания; длительность – примерно 1 неделя
- Сыпь может быть эритематозной, макулярной, папулезной или морбилиформной
- Высыпания на слизистых оболочках и отек век чаще возникают у взрослых
- Макулопапулезная сыпь, вызывающая зуд, часто возникает у взрослых пациентов при инфекционном мононуклеозе после начала лечения фарингита Ампициллином, Амоксициллином или β-лактамными антибиотиками
Желтуха
- Возникает примерно у 9% больных (среди подростков и взрослых)
- У взрослых реже возникает боль в горле и лимфаденопатия, но чаще развивается гепатомегалия и желтуха, обусловленная гепатитом)
- Вовлечение в процесс печени при остром течении инфекционного мононуклеоза характеризуется слабовыраженным гепатитом с преимущественными холестатическими признаками, при этом не всегда возникает желтуха
Миалгия
- Возникает у 28% больных при первичной манифестации заболевания
ДИАГНОСТИКА ИНФЕКЦИОННОГО МОНОНУКЛЕОЗА
Исследование
Результат
Общий анализ крови:
- Лимфоцитоз: примерно у 70% больных показатель уровня лимфоцитов ≥ 50%; максимальный показатель наблюдается на 2-3 неделе
- Атипичный лимфоцитоз более 10%: примерно у 90% больных (не является специфическим для вируса Эпштейн-Барр)
- Анемия и ретикулоцитоз свидетельствуют о развитии гемолитической анемии на фоне инфицирования вирусом Эпштейн-Барр
- У детей младшего возраста гематологические отклонения не наблюдаются
- Данный метод диагностики обладает умеренной чувствительностью
Обнаружение гетерофильных антител
- Неспецифичный для вируса Эпштейн-Барр. Антитела IgM агглютинируют эритроциты у других видов (коз, овец, быков, лошадей)
- Анализ на наличие гетерофильных антител – быстрая качественная реакция агглютинации на предметном стекле с применением лошадиных или бычьих эритроцитов
- В острой фазе распространенность варьируется от 50 до 85% (зависит от возраста больного). Картина может сохраняться в течение 6-12 месяцев после возникновения
- Для 6 разных анализов на определение гетерофильных антител чувствительность составляет 81-95%, специфичность – 98-100%. Однако эти анализы могут обладать меньшей чувствительности на ранних стадиях заболевания у взрослых. Ложноотрицательные результаты получают в 25% случаев в первую неделю патологии, на второй-третьей неделе – 5-10%. Примерно у 10% больных инфекционным мононуклеозом результат анализа на гетерофильные антитела демонстрирует отрицательный результат. У детей, возрастом до 4 лет, также может быть отрицательный результат. Ложноположительные результаты возможны у пациентов с аутоиммунной патологией, цитомегаловирусной инфекцией, токсоплазмозом, краснухой, лимфомой, а также у больных с острым ретровирусным синдромом при раннем инфицировании ВИЧ
- Пациенты с симптомами инфекционного мононуклеоза и лимфоцитозом, но с отрицательными результатами анализа на гетерофильные антитела, должны быть обследованы на уровень специфических для вируса Эпштейн-Барр антител
- Положительный результат на гетерофильные антитела
Специфические антитела к вирусу Эпштейн-Барр
- Этот метод обладает высокой чувствительностью (95-99%) и специфичностью (86-100%), является более чувствительным, чем анализ на гетерофильные антитела. Часто определяется положительный результат среди детей младшего возраста с бессимптомным течением инфекционного мононуклеоза
- Обнаружение специфических антигенов важно при дифференциальной диагностике острой и прошлой инфекции
- Вирусный капсидный антиген IgM у большинства пациентов обнаруживается на фоне манифестации симптоматической картины; пик отмечается на 2-3 неделе заболевания; через 4 месяца он не обнаруживается
- Пик уровня вирусного капсидного антигена IgG наблюдается через 2-3 месяца и сохраняется пожизненно
- Уровень антител к ранним антигенам повышается во время острой стадии заболевания. Через 3-4 месяца эти антитела не обнаруживаются. При повторной активации могут снова определяться. Также антитела к ранним антигенам иногда могут обнаруживаться у клинически здоровых лиц
- Уровень антител к ядерному антигену вируса Эпштейн-Барр повышается в фазе дозревания и обнаруживается в течение всей жизни пациента. Антитела развиваются через 6-8 недель, показатель их уровня используют для определения прошлых инфекций или в качестве доказательства исключения острой инфекции, обусловленной вирусом Эпштейн-Барр
- В спинномозговой жидкости больных энцефалитом, обусловленного вирусом Эпштейн-Барр, могут обнаруживаться антитела к Эпштейн-Барр (например, антитела к вирусному капсидному антигену IgM и IgG, антитела к ядерному антигену)
- Положительный результат анализа на вирусный капсидный антиген IgM, IgG
- Положительный результат анализа на антитела к ранним антигенам
- Положительный результат анализа на антитела к ядерному антигену вируса Эпштейн-Барр
Полимеразная цепная реакция в режиме реального времени
- Метод обнаружения амплифицированной ДНК при прогрессировании реакции в режиме реального времени. При первичном инфицировании вирусом Эпштейн-Барр чувствительность метода составляет 95%, специфичность – 97%
- Из-за высокой себестоимости этот метод редко используют в клинической практике
- Эффективный метод при диагностике вируса Эпштейн-Барр, если инфекцию не удалось обнаружить серологическими методами исследования
- Метод амплификации нуклеиновых кислот вируса Эпштейн-Барр эффективный для обнаружения инфекции в спинномозговой жидкости при энцефалите, обусловленного Эпштейн-Барр
- Обнаружение ДНК вируса Эпштейн-Барр
Компьютерная томография органов брюшной полости
- Применяется при стабильной гемодинамике в случае подозрения на разрыв селезенки
Ультразвуковое исследование органов брюшной полости
- Позволяет обнаружить спленомегалию, которую нельзя определить при клиническом осмотре. Если у больного со спленомегалией отрицательные результаты на инфекцию Эпштейн-Барр, нужно определить другую причину увеличения селезенки
- Применяется для контроля изменения размера селезенки, а также для подтверждения нормальных размеров селезенки, чтобы разрешить пациенту выполнять физические нагрузки
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ИНФЕКЦИОННОГО МОНОНУКЛЕОЗА
Патология
Дифференциальные признаки (симптомы)
Дифференциальная диагностика
Фарингит, обусловленный стрептококком группы A
Фарингит, обусловленный вирусом Эпштейн-Барр, трудно отличить по клиническим признакам от стрептококкового фарингита
- Положительный результат бактериологического анализа мазка из горла на наличие стрептококка группы А
- У 3-30% больных с инфекционным мононуклеозом могут быть положительные результаты анализа на стрептококк группы А; при этом дифференциация носительства от настоящей стрептококковой инфекции у больного инфекционным мононуклеозом очень сложный процесс. При подозрении на инфекционный мононуклеоз нет необходимости назначать бакпосев мазка из горла
- Лечение антибиотиками назначают только в нетипичных случаях реальной сопутствующей стрептококковой инфекции после подтверждения наличия культуры стрептококков группы А в горле. Назначение Ампициллина, Амоксициллина или β-лактамов без необходимости часто вызывает появление высыпаний на коже у больных с инфекционным мононуклеозом
Гепатит А
Сопровождается повышением температуры тела, болью в животе, чувством общего недомогания, желтухой. Типичный признак – гепатомегалия.
Для гепатита А нехарактерны такие симптомы, как отек век, фарингит, лимфаденопатия, спленомегалия и атипичный лимфоцитоз
- Показатель анализа уровней аминотрансфераз (Аланинаминотрансфераза [АЛТ], Аспартатаминотрансфераза [АСТ]) превышает верхнюю границу нормы более чем в 10 раз
- Положительный результат серологического анализа сыворотки крови на гепатит А
- Отрицательные результаты анализов на гетерофильные антитела
Острая ВИЧ-инфекция
На ранних стадиях ВИЧ-инфекция может вызвать острую патологическую реакцию, сопровождающуюся повышением температуры тела, чувством общего недомогания, лимфаденопатией и макулопапулезным бледным высыпанием
Фарингит выражен слабо, высыпания более частые
- Положительный результат анализа на вирусную нагрузку плазмы
- Анализ ELISA на ВИЧ может быть положительным, однако при острой инфекции часто результат отрицательный, а инфекционный мононуклеоз может быть причиной получения ложноположительного результата анализа
Аденовирусная инфекция
При аденовирусной инфекции у больного возникает насморк, кашель, пневмония, конъюнктивит, диарея
Положительный результат бактериологического исследования мазка из носоглотки на респираторную вирусную инфекцию
Вирус герпеса человека VI типа
Распространенная патология раннего детства, характеризующаяся повышением температуры тела в течение 3-5 дней. Когда температура тела снижается, возникает типичная экзантема с розовыми макулами и папулами на туловище, шее, проксимальных отделах конечностей, иногда на лице
- Положительные результаты анализов на антитела HHV-6 IgM и IgG
Цитомегаловирусная инфекция (вирус герпеса человека V тип)
У здоровых людей инфекция протекает бессимптомно, также симптоматическая картина может быть похожа на синдром мононуклеоза (повышение температуры тела, фарингит, недомогание). При физикальном осмотре определяется лимфаденопатия и спленомегалия
- Аминотрансферазы или щелочная фосфатаза часто повышаются. Серологический анализ цитомегаловируса является наиболее доступным методом диагностики (результатов этого анализа достаточно для постановки диагноза пациентам с полноценной иммунной функцией). По возможности назначают вирусологическое исследование, ПЦР или метод определения антигена pp65
Вирус простого герпеса I типа
Характеризуется экссудативным фарингитом, гингивостоматитом, одинофагией (болью при глотании)
- Вирусологическое исследование горла, ПЦР
16-летняя девушка обратилась к врачу с жалобами на повышение температуры тела, боль в горле и сильную усталость. Такая картина длится 7 дней. Общее состояние постепенно ухудшается, симптомы становятся более выраженными, отмечаются затруднения при глотании. Ежедневно повышается температура тела. В день обращения больная еле встала с кровати. Она не помнит о контакте с лицами, у которых отмечалась похожая патология. При физикальном обследовании отмечается высокая температура тела, изнеможенный вид, увеличение шейных лимфоузлов, экссудативный фарингит с петехиями на мягком небе и слабо выраженные эритематозные макулярные высыпания на руках и туловище.
Источники:
10. Bell AT, Fortune B, Sheeler R. Clinical inquiries. What test is the best for diagnosing infectious mononucleosis? J Fam Pract. 2006;55:799-802
12. Smellie WSA, Forth J, Smart SRS, et al. Best practice in primary care pathology: review 7. J Clin Pathol. 2007;60:458-465
Читайте также:


