Лечебная гимнастика для плюснефаланговых суставов
Плюснефаланговые суставы образуются плюсневыми костями и проксимальными фалангами плюсневых костей. Такие суставы имеют неправильную форму (шаровидную), в тыльном сегменте они сужаются.
Поэтому плюснефаланговые суставы относятся к шаровидным (специальный вид суставов). Артроз плюснефаланговых хрящей чреват огромным количеством проблем, включая невозможность нормально передвигаться (нарушение функции локомоции).
1 Механизм развития
Механизм развития заболевания заключается в деструкции гиалинового хряща вкупе с низкой способностью хондроцитов регенерировать. Деструктивные изменения происходят на молекулярном уровне.
Прогрессируя заболевание приводит к разрыхлению и размягчению гиалинового хряща с образованием на его поверхности впадин и трещин. Трещины в конечном счете могут быть столь серьезны, что их глубина будет доходить до самой кости.
Также происходит увеличение нагрузки на костные поверхности, причем нагрузка на них приходится неравномерно. Результатом этого становится остеосклероз и развитие костно-хрящевых образований (остеофитов).
Воспаления на начальных этапах артроза плюснефаланговых суставов стопы не наблюдается, но со временем оно развивается. Тому причиной становится постоянная травматизация костными остеофитами окружающих их мягких тканей.
к меню ↑
Чаще всего наблюдается поражение 1-2 плюснефаланговых суставов, и болезнь нередко развивается у лиц молодого возраста. У разных возрастных групп свои причины развития болезни (у молодых – травмы, у людей преклонного возраста – возрастные дегенеративные изменения).

Помимо изменений в сустав стопы часто поражаются и суставы пальцев ног
Основные причины развития:
- Наследственная предрасположенность, врожденные генетические дефекты.
- Занятия травмоопасным спортом (футбол, баскетбол).
- Частое хождение босыми ногами по жесткой поверхности.
- Травматизация стопы, включая переломы, вывихи или подвывихи.
- Изнурительная физическая нагрузка, статическая нагрузка на нижние конечности (из-за ожирения).
- Ортопедические заболевания, включая косолапость и плоскостопие.
- Ношение неудобной обуви (обычно чересчур узкой или хождение в обуви на высоком каблуке).
- Эндокринные заболевания, включая сахарный диабет и тиреотоксикоз.
- Системные патологии соединительной ткани (прежде всего ревматоидный артрит и красная волчанка).
- Метаболические нарушения (обычно в виде подагры).
- люди, занимающиеся спортом;
- люди, имеющие ожирение 2-3 степени;
- люди преклонного возраста (из-за возрастных дегенеративных и дистрофических изменениях в опорно-двигательном аппарате);
- люди, подверженные частой травматизации стопы;
- люди, проводящие много времени в стоячем положении.
Специфика артроза плюснефаланговых суставов такова, что для развития этой патологии достаточно находиться в группе риска. Вовсе необязательно иметь врожденные аномалии или дефекты строения опорно-двигательной системы.
к меню ↑
Основная опасность заболевания – развитие тяжелых повреждений суставов, их деформативных изменений и образование большого количества костных остеофитов. Все это может привести к снижению или утрате функционала плюснефаланговых суставов.
Результатом может стать серьезное нарушение способности передвигаться, вплоть до невозможности опираться на одну конечность. Проблема существенно усугубляется в случае, если поражение двухстороннее (что наблюдается не очень редко).
Нередко наблюдаются постоянные изнурительные боли, вызванные и появившимся воспалением, и в результате давления костных остеофитов. Может нарушаться локальное кровообращение из-за спазма и ишемии сосудов мелкого калибра (капилляров).
к меню ↑
2 Симптомы артроза плюснефаланговых суставов
Первое время заболевание может протекать совершенно без симптомов, но по мере прогрессирования болезни их тяжесть будет нарастать. В какой-то момент игнорировать симптомы не удастся, и больной будет вынужден обратиться к доктору.
- Дискомфорт или болезненные ощущения различной интенсивности.
- Появление подкожных плотных бугров, легко определяемых наощупь самим пациентом.
- Возникновения компенсаторного нарушения походки (косолапость, шаткость походки, хромота).
- Боли при пальпации пораженных суставов.
- Существенное усиление болей при нагрузке на стопу (достаточно просто долго постоять).
- Ограничение движения (частичная иммобилизация) в сочленении.
Можно заметить, что клиническая картина при артрозе плюснефаланговых суставов неспецифична и потому ставить диагноз только на основании симптомов нельзя. Обязательно должна проводиться диагностика (с упором на визуализирующую).
к меню ↑
Диагностика в отдельных случаях может быть затруднена и в связи с этим целесообразно использовать несколько диагностических процедур.
Используемые методы диагностики:
- первичный осмотр больного, сбор анамнеза, информации о истории болезни, осмотр и пальпация конечности;
- проведение общеклинических и биохимических анализов;
- рентгенография;
- компьютерная или магнитно-резонансная томография.
Все перечисленные методы диагностики могут быть назначены врачом общего профиля (терапевтом). Но с подозрением на артроз плюснефаланговых суставов лучше обращаться к ортопеду, ревматологу или артрологу (последние имеются далеко не в каждой больнице).
к меню ↑
3 Методы лечения
Лечение артроза плюснефаланговых суставов только комплексное и должно включать использование нескольких методик. Базисом лечения является физкультура вкупе с медикаментозной терапией, остальные методики лишь вспомогательные.

Лечение преимущественно консервативное, но при сильных деформациях поможет только операция
Используемые методы лечения:
- Медикаментозная терапия.
- Оперативное вмешательство.
- Народные средства.
- Лечебно-физкультурный комплекс упражнений.
- Физиотерапевтические процедуры.
Народная медицина может быть эффективной только в связке с традиционной. Сама по себе она практически не оказывает эффекта, а в отдельны случаях даже вредна. Поэтому перед ее применением нужно проконсультироваться с лечащим врачом.
к меню ↑
Основой медикаментозной терапии является применение нестероидных противовоспалительных препаратов (НПВС) и хондропротекторов. НПВС позволяют устранить болевой синдром, убрать отечность и покраснения кожных покровов.
Они назначаются несколькими курсами. В большинстве случаев один курс ограничивается длительностью в 1-2 недели. Слишком долгое применение НПВС чревато развитием серьезных побочных эффектов, обычно со стороны ЖКТ (кровотечения, эрозии).
Чаще всего назначается Нимесил, Ибупрофен, Мелоксикам и Диклофенак. Хондропротекторы назначаются курсом на 3-6 месяцев, при обострении болезни курс повторяют. Чаще всего назначается препарат Артра, либо Хондроксид/Румалон.
Оперативное вмешательство назначается в случаях, когда нужно устранить костные остеофиты. Для этого проводится хейлэктомия. Через несколько дней после проведения операции пациента обязательно направляют на физическую реабилитацию.
Несколько реже проводится другая операция – артродез, который предназначен для иммобилизации плюснефалангового сочленения. Процедура проводится в тех случаях, когда пораженные суставы не могут быть заменены на протезы.
Цель операции заключается в том, чтобы создать условия нормального распределения нагрузки (равномерно) на стопу. Как правило, такой вид оперативного вмешательства назначается в крайних случаях, когда иного выхода нет.
к меню ↑
Крайне сомнительный способ лечения такого вида артроза, который, тем не менее, практикуется многими пациентами. Народная медицина практически никак не влияет на течение болезни, но может снизить интенсивность ее симптомов.
Обычно пациентам рекомендуют делать ванночки на основе эвкалипта, мелиссы или сосны. Можно использовать самодельный мази из меда, соли или горчичного порошка. Но их нельзя передерживать – возможен кожный ожог.
Весьма эффективны компрессы на основе папоротника, водки или алоэ. Опять же, если для компресса используется спиртосодержащие средство, передерживать его нельзя. Это особенно актуально в случае с применением водки, так как такие компрессы способны вызывать глубокие ожоги.
к меню ↑
Базис лечения, без которого трудно добиться торможения прогрессии заболевания. Пациенту назначают индивидуально подобранные упражнения, которые можно выполнять в домашних условиях. Главное – это систематичный подход, без длительных перерывов в занятиях.
Физические упражнения позволяют держать в тонусе мышцы стопы, которые компенсируют нагрузку на сочленение. Также упражнения позволяют разрабатывать суставы, предотвращая развитие иммобилизации (неподвижности) стопы.
Первое время упражнениями лучше заниматься с реабилитологом, который научит пациента делать их правильно. Впоследствии занятия можно проводить дома, но нужно обязательно периодически посещать лечащего врача за контролем хода лечения.
к меню ↑
Физиотерапевтические процедуры годятся только для купирования симптоматики заболевания, но на саму болезнь они не влияют. Физиопроцедуры назначаются курсами, причем желательно не проходить две или более разных физиопроцедур в один день.
Обычно пациентам назначается иглорефлексотерапия, грязевые или радоновые ванны, гирудотерапия (лечение пиявками). А вот прогревающие или ударные методики запрещены, так как при артрозах они провоцируют воспаление.
Если есть возможность, пациенту желательно проходить физиотерапевтическое лечение в санаторно-курортных учреждениях. Рекомендуется занятия в бассейне, но только с тренером или специалистом по лечению болезней опорно-двигательного аппарата (это может быть реабилитолог, ортопед или даже травматолог).
к меню ↑
4 Прогноз лечения
Если лечение начато своевременно и в полном объеме, то прогноз в плане лечения условно благоприятный. Прогноз еще лучше в том случае, если болезнь лечится у пациента молодого возраста (до 45 лет).
Запущенная стадия заболевания, наличие осложнений, преклонный возраст пациента – все это прогностически неблагоприятные факторы. Учтите еще и то, что полностью болезнь вылечить нельзя, во всяком случае только консервативными способами.
Поэтому задачей врачей становится торможение или полная остановка прогрессии заболевания. Если этого добиться не удается, то прибегают к оперативному вмешательству. Прогноз после операции зависит от общего состояния здоровья больного, но в целом он хороший.
к меню ↑
5 Меры профилактики
Применительно к артрозу плюснефаланговых суставов можно с уверенностью сказать, что предупредить его развитие гораздо проще, чем впоследствии лечить. Для этого достаточно соблюдать ряд общих правил (они полезны и для профилактики других видов артрозов).

Артроз плюснефаланговых суставов по данным рентгенографии
- снижение массы тела, лечение ожирения;
- своевременное обращение к врачу по поводу заболеваний опорно-двигательного аппарата;
- ношение удобной обуви (желательно ортопедической);
- уменьшение нагрузки на нижние конечности (поменьше стоять);
- употребление в пищу как можно большего количества фруктов, овощей, продуктов богатых кальцием;
- устранение пагубных привычек (прежде всего курения и злоупотребления спиртными напитками).
Стопроцентной гарантии защиты от артроза перечисленные методы профилактики не дают, но риски развития болезни существенно снижаются. Достаточно выполнять хотя бы часть из перечисленных мер и болезни с большой вероятностью можно избежать.
Плюснефаланговые суставы образуются плюсневыми костями и проксимальными фалангами плюсневых костей. Такие суставы имеют неправильную форму (шаровидную), в тыльном сегменте они сужаются.
Поэтому плюснефаланговые суставы относятся к шаровидным (специальный вид суставов). Артроз плюснефаланговых хрящей чреват огромным количеством проблем, включая невозможность нормально передвигаться (нарушение функции локомоции).
1 Механизм развития
Механизм развития заболевания заключается в деструкции гиалинового хряща вкупе с низкой способностью хондроцитов регенерировать. Деструктивные изменения происходят на молекулярном уровне.
Прогрессируя заболевание приводит к разрыхлению и размягчению гиалинового хряща с образованием на его поверхности впадин и трещин. Трещины в конечном счете могут быть столь серьезны, что их глубина будет доходить до самой кости.
Также происходит увеличение нагрузки на костные поверхности, причем нагрузка на них приходится неравномерно. Результатом этого становится остеосклероз и развитие костно-хрящевых образований (остеофитов).
Воспаления на начальных этапах артроза плюснефаланговых суставов стопы не наблюдается, но со временем оно развивается. Тому причиной становится постоянная травматизация костными остеофитами окружающих их мягких тканей.
к меню ↑
Чаще всего наблюдается поражение 1-2 плюснефаланговых суставов, и болезнь нередко развивается у лиц молодого возраста. У разных возрастных групп свои причины развития болезни (у молодых – травмы, у людей преклонного возраста – возрастные дегенеративные изменения).

Помимо изменений в сустав стопы часто поражаются и суставы пальцев ног
Основные причины развития:
- Наследственная предрасположенность, врожденные генетические дефекты.
- Занятия травмоопасным спортом (футбол, баскетбол).
- Частое хождение босыми ногами по жесткой поверхности.
- Травматизация стопы, включая переломы, вывихи или подвывихи.
- Изнурительная физическая нагрузка, статическая нагрузка на нижние конечности (из-за ожирения).
- Ортопедические заболевания, включая косолапость и плоскостопие.
- Ношение неудобной обуви (обычно чересчур узкой или хождение в обуви на высоком каблуке).
- Эндокринные заболевания, включая сахарный диабет и тиреотоксикоз.
- Системные патологии соединительной ткани (прежде всего ревматоидный артрит и красная волчанка).
- Метаболические нарушения (обычно в виде подагры).
- люди, занимающиеся спортом;
- люди, имеющие ожирение 2-3 степени;
- люди преклонного возраста (из-за возрастных дегенеративных и дистрофических изменениях в опорно-двигательном аппарате);
- люди, подверженные частой травматизации стопы;
- люди, проводящие много времени в стоячем положении.
Специфика артроза плюснефаланговых суставов такова, что для развития этой патологии достаточно находиться в группе риска. Вовсе необязательно иметь врожденные аномалии или дефекты строения опорно-двигательной системы.
к меню ↑
Основная опасность заболевания – развитие тяжелых повреждений суставов, их деформативных изменений и образование большого количества костных остеофитов. Все это может привести к снижению или утрате функционала плюснефаланговых суставов.
Результатом может стать серьезное нарушение способности передвигаться, вплоть до невозможности опираться на одну конечность. Проблема существенно усугубляется в случае, если поражение двухстороннее (что наблюдается не очень редко).
Нередко наблюдаются постоянные изнурительные боли, вызванные и появившимся воспалением, и в результате давления костных остеофитов. Может нарушаться локальное кровообращение из-за спазма и ишемии сосудов мелкого калибра (капилляров).
к меню ↑
2 Симптомы артроза плюснефаланговых суставов
Первое время заболевание может протекать совершенно без симптомов, но по мере прогрессирования болезни их тяжесть будет нарастать. В какой-то момент игнорировать симптомы не удастся, и больной будет вынужден обратиться к доктору.
- Дискомфорт или болезненные ощущения различной интенсивности.
- Появление подкожных плотных бугров, легко определяемых наощупь самим пациентом.
- Возникновения компенсаторного нарушения походки (косолапость, шаткость походки, хромота).
- Боли при пальпации пораженных суставов.
- Существенное усиление болей при нагрузке на стопу (достаточно просто долго постоять).
- Ограничение движения (частичная иммобилизация) в сочленении.
Можно заметить, что клиническая картина при артрозе плюснефаланговых суставов неспецифична и потому ставить диагноз только на основании симптомов нельзя. Обязательно должна проводиться диагностика (с упором на визуализирующую).
к меню ↑
Диагностика в отдельных случаях может быть затруднена и в связи с этим целесообразно использовать несколько диагностических процедур.
Используемые методы диагностики:
- первичный осмотр больного, сбор анамнеза, информации о истории болезни, осмотр и пальпация конечности;
- проведение общеклинических и биохимических анализов;
- рентгенография;
- компьютерная или магнитно-резонансная томография.
Все перечисленные методы диагностики могут быть назначены врачом общего профиля (терапевтом). Но с подозрением на артроз плюснефаланговых суставов лучше обращаться к ортопеду, ревматологу или артрологу (последние имеются далеко не в каждой больнице).
к меню ↑
3 Методы лечения
Лечение артроза плюснефаланговых суставов только комплексное и должно включать использование нескольких методик. Базисом лечения является физкультура вкупе с медикаментозной терапией, остальные методики лишь вспомогательные.

Лечение преимущественно консервативное, но при сильных деформациях поможет только операция
Используемые методы лечения:
- Медикаментозная терапия.
- Оперативное вмешательство.
- Народные средства.
- Лечебно-физкультурный комплекс упражнений.
- Физиотерапевтические процедуры.
Народная медицина может быть эффективной только в связке с традиционной. Сама по себе она практически не оказывает эффекта, а в отдельны случаях даже вредна. Поэтому перед ее применением нужно проконсультироваться с лечащим врачом.
к меню ↑
Основой медикаментозной терапии является применение нестероидных противовоспалительных препаратов (НПВС) и хондропротекторов. НПВС позволяют устранить болевой синдром, убрать отечность и покраснения кожных покровов.
Они назначаются несколькими курсами. В большинстве случаев один курс ограничивается длительностью в 1-2 недели. Слишком долгое применение НПВС чревато развитием серьезных побочных эффектов, обычно со стороны ЖКТ (кровотечения, эрозии).
Чаще всего назначается Нимесил, Ибупрофен, Мелоксикам и Диклофенак. Хондропротекторы назначаются курсом на 3-6 месяцев, при обострении болезни курс повторяют. Чаще всего назначается препарат Артра, либо Хондроксид/Румалон.
Оперативное вмешательство назначается в случаях, когда нужно устранить костные остеофиты. Для этого проводится хейлэктомия. Через несколько дней после проведения операции пациента обязательно направляют на физическую реабилитацию.
Несколько реже проводится другая операция – артродез, который предназначен для иммобилизации плюснефалангового сочленения. Процедура проводится в тех случаях, когда пораженные суставы не могут быть заменены на протезы.
Цель операции заключается в том, чтобы создать условия нормального распределения нагрузки (равномерно) на стопу. Как правило, такой вид оперативного вмешательства назначается в крайних случаях, когда иного выхода нет.
к меню ↑
Крайне сомнительный способ лечения такого вида артроза, который, тем не менее, практикуется многими пациентами. Народная медицина практически никак не влияет на течение болезни, но может снизить интенсивность ее симптомов.
Обычно пациентам рекомендуют делать ванночки на основе эвкалипта, мелиссы или сосны. Можно использовать самодельный мази из меда, соли или горчичного порошка. Но их нельзя передерживать – возможен кожный ожог.
Весьма эффективны компрессы на основе папоротника, водки или алоэ. Опять же, если для компресса используется спиртосодержащие средство, передерживать его нельзя. Это особенно актуально в случае с применением водки, так как такие компрессы способны вызывать глубокие ожоги.
к меню ↑
Базис лечения, без которого трудно добиться торможения прогрессии заболевания. Пациенту назначают индивидуально подобранные упражнения, которые можно выполнять в домашних условиях. Главное – это систематичный подход, без длительных перерывов в занятиях.
Физические упражнения позволяют держать в тонусе мышцы стопы, которые компенсируют нагрузку на сочленение. Также упражнения позволяют разрабатывать суставы, предотвращая развитие иммобилизации (неподвижности) стопы.
Первое время упражнениями лучше заниматься с реабилитологом, который научит пациента делать их правильно. Впоследствии занятия можно проводить дома, но нужно обязательно периодически посещать лечащего врача за контролем хода лечения.
к меню ↑
Физиотерапевтические процедуры годятся только для купирования симптоматики заболевания, но на саму болезнь они не влияют. Физиопроцедуры назначаются курсами, причем желательно не проходить две или более разных физиопроцедур в один день.
Обычно пациентам назначается иглорефлексотерапия, грязевые или радоновые ванны, гирудотерапия (лечение пиявками). А вот прогревающие или ударные методики запрещены, так как при артрозах они провоцируют воспаление.
Если есть возможность, пациенту желательно проходить физиотерапевтическое лечение в санаторно-курортных учреждениях. Рекомендуется занятия в бассейне, но только с тренером или специалистом по лечению болезней опорно-двигательного аппарата (это может быть реабилитолог, ортопед или даже травматолог).
к меню ↑
4 Прогноз лечения
Если лечение начато своевременно и в полном объеме, то прогноз в плане лечения условно благоприятный. Прогноз еще лучше в том случае, если болезнь лечится у пациента молодого возраста (до 45 лет).
Запущенная стадия заболевания, наличие осложнений, преклонный возраст пациента – все это прогностически неблагоприятные факторы. Учтите еще и то, что полностью болезнь вылечить нельзя, во всяком случае только консервативными способами.
Поэтому задачей врачей становится торможение или полная остановка прогрессии заболевания. Если этого добиться не удается, то прибегают к оперативному вмешательству. Прогноз после операции зависит от общего состояния здоровья больного, но в целом он хороший.
к меню ↑
5 Меры профилактики
Применительно к артрозу плюснефаланговых суставов можно с уверенностью сказать, что предупредить его развитие гораздо проще, чем впоследствии лечить. Для этого достаточно соблюдать ряд общих правил (они полезны и для профилактики других видов артрозов).

Артроз плюснефаланговых суставов по данным рентгенографии
- снижение массы тела, лечение ожирения;
- своевременное обращение к врачу по поводу заболеваний опорно-двигательного аппарата;
- ношение удобной обуви (желательно ортопедической);
- уменьшение нагрузки на нижние конечности (поменьше стоять);
- употребление в пищу как можно большего количества фруктов, овощей, продуктов богатых кальцием;
- устранение пагубных привычек (прежде всего курения и злоупотребления спиртными напитками).
Стопроцентной гарантии защиты от артроза перечисленные методы профилактики не дают, но риски развития болезни существенно снижаются. Достаточно выполнять хотя бы часть из перечисленных мер и болезни с большой вероятностью можно избежать.
Артроз 1 плюснефалангового сустава — прогрессирующая патология, поражающая хрящевые и костные ткани. Для него характерна тугоподвижность большого пальца и всей стопы, деформация сочленения, боли, усиливающиеся при ходьбе. В отличие от артрозов другой локализации деструктивно-дегенеративные изменения гиалинового хряща часто обнаруживаются у молодых людей. Причинами заболевания становятся гипермобильность суставов, избыточные нагрузки на стопу, в том числе ношение обуви на высоком каблуке.
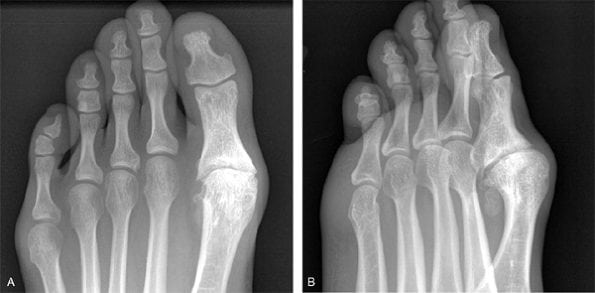
Для диагностирования артроза используются инструментальные методы, наиболее информативным из которых является рентгенография. Практикуется комплексный подход к терапии патологии: прием НПВП, внутрисуставные инъекции глюкокортикостероидов, иммобилизация большого пальца, проведение физиопроцедур. При неэффективности консервативного лечения пациента готовят к хирургической операции.
Патогенез и этиология
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Базовая функция стопы — удержание тела в вертикальном положении, в том числе при передвижении. Она ежедневно подвергается статическим и динамическим нагрузкам, которые выдерживает благодаря особенностям своего строения: наличию крепкого связочно-сухожильного аппарата и здоровых суставов. Плюснефаланговый сустав образуют две анатомические структуры — головка плюсневой кости и проксимальная фаланга пальца. Он имеет форму шара, а его стабильность обеспечивают подошвенные, коллатеральные и глубокие поперечные связки.
Артроз плюснефалангового сустава часто развивается из-за какого-либо биомеханического или динамического нарушения в функционировании стопы. Малоберцовая мышца оснащена сухожилием, которое крепится к костному основанию большого пальца. Эта соединительнотканная структура служит стабилизатором при ходьбе, сохраняя подошвенное сгибание сустава. Но функциональная активность стопы может снижаться под воздействием внешних или внутренних негативных факторов — это:
- травмы — переломы, вывихи, подвывихи, разрывы сухожилий, связок, мышц;
- гипермобильность суставов, связанная с неправильным биосинтезом коллагена;
- нарушения обмена веществ, эндокринные патологии, в том числе сахарный диабет и тиреотоксикоз;
- избыточная нагрузка на плюснефаланговые суставы — ожирение, подъем тяжестей, ношение узкой обуви на высоком каблуке.
В таких условиях сустав большого пальца утрачивает стабильность в результате потери сухожилием малоберцовой мышцы точки опоры на кубовидную кость. Развивается гипермобильность, которая вскоре приводит к упору основания фаланги в головку плюсневой кости. Поверхности костей, формирующие сустав, начинают изнашиваться, а гиалиновые хрящи — необратимо разрушаться. Чтобы стабилизировать утрачиваемое равновесие при движении, в сочленении начинают разрастаться костные ткани с формированием остеофитов на головке плюсневой кости. Стопа частично выполняет функцию опоры, но тыльное сгибание первого пальца ограничивается, а его сустав поражается артрозом.
Клиническая картина
В отличие от артрита артроз не сопровождается воспалением сустава. Но сформировавшиеся костные наросты могут травмировать расположенные поблизости мягкие ткани. А это уже становится причиной развития острого воспалительного процесса. Если он поражает синовиальную оболочку, связки и сухожилия, то врачи диагностируют синовит. При остром течении патологии возникают симптомы общей интоксикации организма: повышение температуры тела, неврологические нарушения, желудочно-кишечные расстройства.
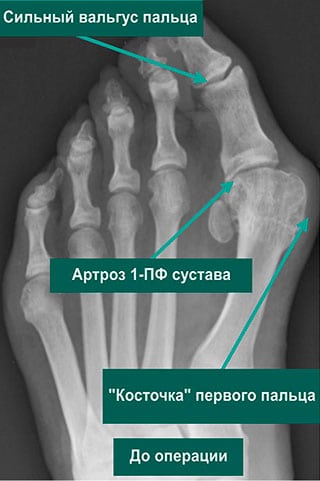
На начальной стадии плюснефалангового артроза симптоматика выражена слабо. Человек замечает, что после продолжительной ходьбы или долгого стояния на ногах в первом пальце возникает боль. Она исчезает после отдыха или прикладывания холодного компресса. Постепенно интенсивность клинических проявлений нарастает:
- боль возникает даже в состоянии покоя, мешает спокойно спать по ночам;
- к болезненным ощущениям присоединяется жжение;
- часто образуются натоптыши, сухие мозоли;
- в утренние часы фаланга отекает, отмечается скованность движений;
- большой палец искривляется, возникает вальгусная деформация стопы;
- человек начинает подворачивать стопу, отчего меняются его осанка и походка.
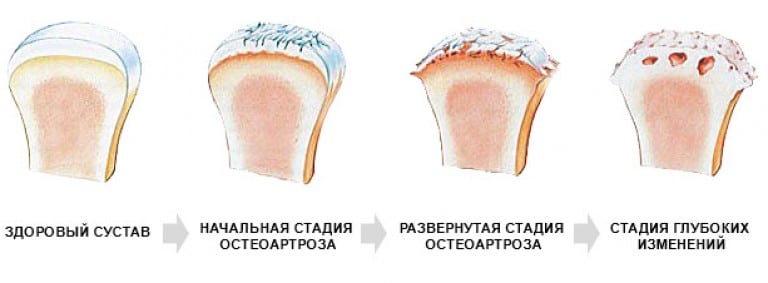
Самые сильные боли возникают при артрозе 2 степени. Если на этой стадии патологии обратиться к ортопеду, то от них удастся избавиться с помощью консервативных методов лечения. В дальнейшем выраженность боли снижается из-за полного или частичного сращивания суставной щели. На 4 рентгенологической стадии плюснефалангового артроза сустав становится неподвижным. Врачам остается только диагностировать анкилоз и готовить пациента к хирургической операции.
Диагностика
Опытной диагност заподозрит развитие плюснефалангового артроза при внешнем осмотре стопы. На патологию указывают развивающаяся вальгусная деформация, отечность большого пальца, подгибание стопы при ходьбе. Для подтверждения диагноза проводятся инструментальные исследования. На рентгенологических снимках заметны сформировавшиеся остеофиты, уменьшение размера суставной щели, обызвествленные участки. При необходимости назначается КТ или МРТ. Эти методы наиболее информативны для обнаружения поражений связок, мышц и сухожилий. Проводятся и лабораторные исследования:
- общие анализы крови и мочи, результаты которых помогут оценить общее состояние здоровья человека;
- биохимические анализы для подтверждения или исключения ревматического поражения, эндокринных расстройств, нарушений обмена веществ, в том числе подагры.
Исследование синовиальной жидкости помогает установить инфекционное происхождение воспалительного процесса. По его результатам можно определить вид болезнетворных бактерий и их чувствительность к антибактериальным препаратам.
Основные методы лечения
С самого начала лечения пациентам показано ношение специальных ортопедических приспособлений для обеспечения правильного анатомического положения стопы. Используются межпальцевые вкладыши, супинаторы, накладки различной жесткости, предупреждающие дальнейшую деформацию плюснефалангового сустава. Ортопедические приспособления также помогают избежать развития воспалительного процесса из-за натирания мягких тканей.
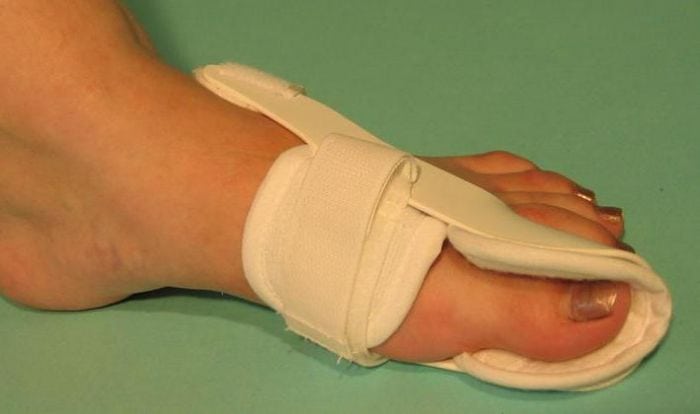
Для повышения эффективности лечения пациентам рекомендовано отказаться от вредных привычек, значительно ухудшающих кровоснабжение нижних конечностей. Необходимо изменить рацион питания: исключить из него соль, пряности и специи, фастфуд, жирные сорта мяса. А вот жидкости пить нужно не менее 2,5 л в день, но только при отсутствии патологий органов мочевыделения. Употребление большого количества жидкости способствует ускоренному выведению из суставов продуктов распада тканей, шлаков, токсичных химических соединений.
Если проведение консервативного лечения не принесло результата в течение нескольких месяцев, проводится хирургическая операция. Какой способ при этом будет использоваться, решает врач. Операция проводится с полным удалением фаланги или только иссечением костных разрастаний. В некоторых случаях сустав полностью обездвиживается в функционально выгодном положении.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
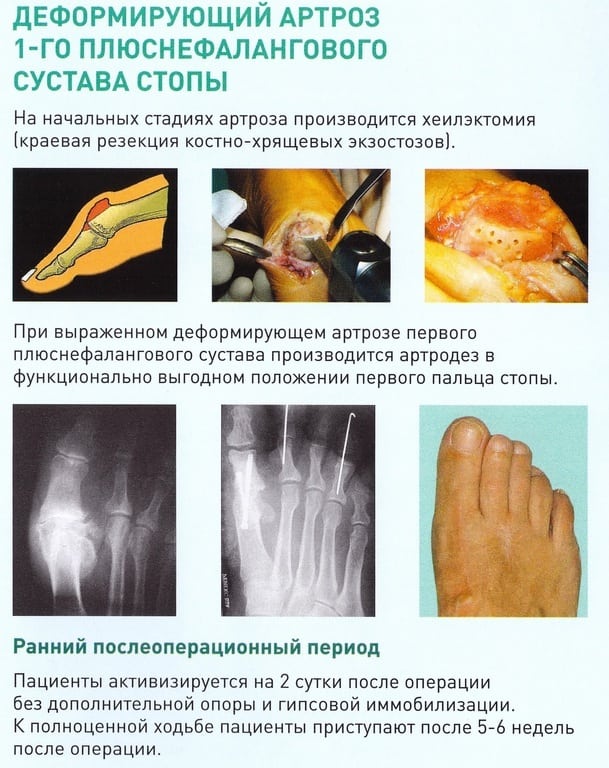
Суточные, разовые дозы лекарственных средств и длительность их приема определяет ортопед или травматолог. Для устранения острых, пронизывающих болей используются глюкокортикостероиды, растворы которых вводят в суставную полость. Их комбинируют с анальгетиками и анестетиками: Лидокаином, Новокаином. Глюкокортикостероиды (Триамцинолон, Дипроспан, Дексаметазон) являются гормональными препаратами, для которых характерно гепатотоксическое, гастротоксическое, нефротоксическое действие. Поэтому их отменяют через 2-3 дня, заменяя нестероидными противовоспалительными средствами в инъекционных растворах или таблетках:
- Нимесулидом;
- Диклофенаком;
- Мелоксикамом;
- Ибупрофеном;
- Целекоксибом.
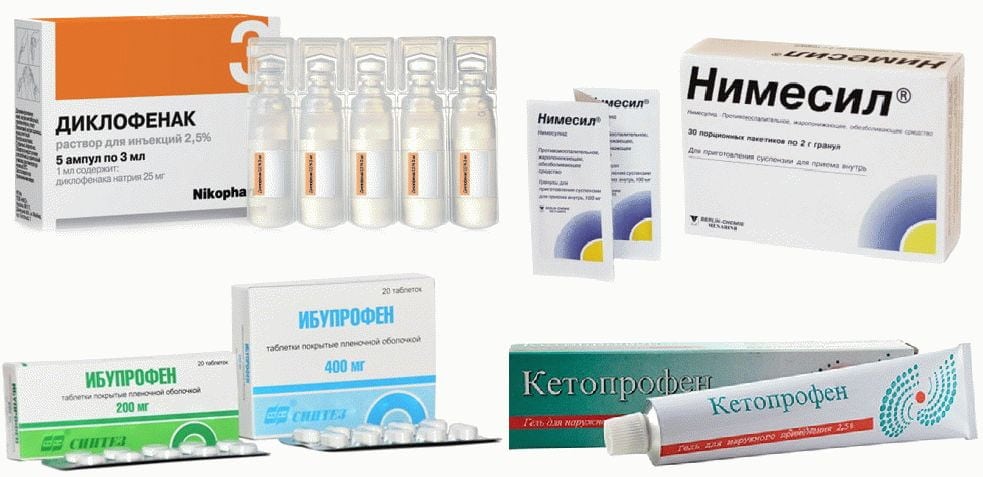
Артроз плюснефалангового сустава — хроническая патология, которую полностью вылечить пока не удается. Это означает, что при его обострениях возникает боль, снимаемая приемом НПВП. Чтобы минимизировать гастротоксическое действие этих препаратов, вместе с ними следует обязательно принимать ингибиторы протонной помпы, самым известным из которых является Омепразол.
Боли при артрозе 1 или 2 степени можно устранять мазями, кремами, гелями с НПВП. Это Фастум, Вольтарен, Артрозилен, Долгит, Найз, Кеторол, Индометацин, Артрозилен, Финалгель. Их наносят тонким слоем на фалангу и втирают массирующими движениями 2-3 раза в день. Ортопеды после купирования воспалительных процессов включают в терапевтические схемы наружные средства с согревающим, местнораздражающим и отвлекающим действием:
- Финалгон;
- Апизартрон;
- Випросал;
- Капсикам;
- Эфкамон.

Их используют в небольших количествах, так как они вызывают довольно сильное жжение. Под действием тепла в пораженные костные и хрящевые ткани приливает кровь. Она насыщает все суставные структуры питательными и биологически активными веществами, предупреждая их разрушение.
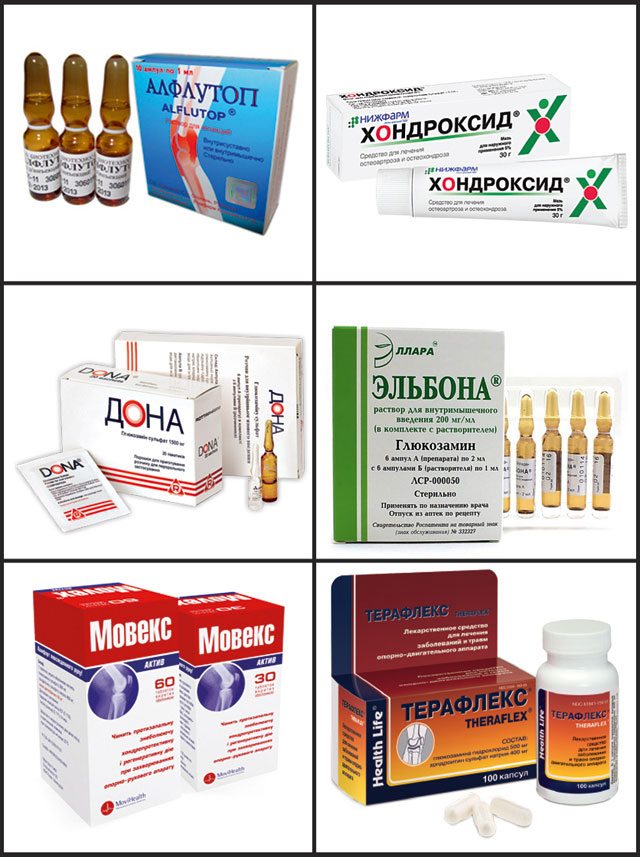
При артрозах любой локализации пациентам показан прием хондропротекторов в течение нескольких месяцев или даже лет. Использование в терапии Структума, Глюкозамина, Хондроитина, Терафлекса, Доны становится отличной профилактикой рецидивов артроза. Их активные ингредиенты накапливаются в тканях, оказывая выраженное обезболивающее действие. Ортопеды постепенно снижают дозы НПВП, а затем и вовсе отменяют эти средства.
На любой стадии артроза 1 плюснефалангового сустава используется электрофорез. При проведении процедуры на большой палец накладывается повязка, пропитанная раствором лекарственного средства (НПВП, хондропротектор, группа витаминов B, анальгетик). Поверх нее врач располагает небольшую металлическую пластинку. После прохождения сквозь нее слабых разрядов электрического тока в полость сустава проникают молекулы препарата, оказывая лечебное воздействие. Электрофорез назначается в комплексе с такими физиотерапевтическими процедурами:
Во время этих манипуляций в большом пальце ускоряется кровообращение, нормализуется обмен веществ, запускаются регенеративные процессы. В терапии артроза применяются аппликации с бишофитом, парафином, озокеритом.
Народные средства используются в терапии плюснефалангового артроза для устранения болей слабой интенсивности. Справиться с выраженным болевым синдромом они способны. Для улучшения самочувствия ежедневно перед сном следует принимать ножные ванночки с эфирными маслами целебных растений:
- эвкалипта;
- пихты;
- можжевельника;
- мелиссы;
- чабреца;
- душицы;
- сосны.
Слабым анальгетическим действием обладают и настои этих растений. В них содержатся биофлавоноиды, органические кислоты, фитонциды, дубильные вещества, ускоряющие кровообращение в пораженных артрозом тканях. Для приготовления настоя 2 столовые ложки сухого растительного сырья залить стаканом кипятка, спустя пару часов процедить и добавить в теплую воду. Время проведения оздоровительной процедуры — 20-30 минут. После вытирания желательно провести массаж стоп легкими поглаживающими и разминающими движениями.
Но настойки для приема внутрь, растирки или мази домашнего приготовления не помогут устранить даже симптоматику артроза, а остановить его прогрессирование они тем более не в силах. Лечение дегенеративной патологии только народными средствами приведет к развитию анкилоза и других тяжелейших осложнений. Ортопеды настоятельно советуют при первых проблемах со стопой обращаться за медицинской помощью, а не использовать компрессы из подорожника и капустных листьев.
Читайте также:


