Лечение при интерпозиции мягких тканей при переломах
 |  |  |  |
.jpg)
Ускорение сращения перелома следует рассматривать в двух аспектах:
- 1) создание оптимальных условий для репарации кости и
- 2) стимуляция остеогенеза.
Создание оптимальных условий репаративной регенерации включает в себя комплекс местных и общих мероприятий, направленных на заживление перелома по типу первичного сращения.
Стимуляция остеогенеза — повышение функциональной способности остеогенных клеток к дифференциации и пролиферации — один из важнейших вопросов лечения переломов.
Несмотря на множество обнадеживающих, но противоречивых данных по этому вопросу, проблема эта мало разработана, а мероприятия, направленные на ускорение этих процессов, еще недостаточно обоснованы.
В настоящее время в клинической практике ускорение сращения перелома решается главным образом путем создания оптимальных Условий репаративной регенерации кости.

Рис. 54. Виды интерпозиции при переломах. а—интерпозиция мышцы; б — интерпозиция надкостницы; в — интерпозиция костного отломка.
Местным условием оптимизации репарации кости, в первую очередь, является точное сопоставление отломков и прочное удержание их в течение всего периода заживления.
Создание механического покоя между отломками уже в первую фазу метаболических нарушений направлено на нормализацию микроциркуляции крови в области повреждения и на обеспечение энергетическими и пластическими ресурсами формирующегося регенерата.
Движения между отломками приводят к нарушению врастания сосудов и нервов в регенерат. Следствием этого является гипоксия, при которой остеогенные клетки переходят на более примитивный путь обмена — гликолитический с образованием хондроидных клеток. Заживление перелома в этом случае пойдет по | менее благоприятному пути вторичного сращения. Появляется угроза длительного несращения и даже образования ложного сустава. Полная иммобилизация области повреждения имеет еще и те преимущества, что при ней отпадает необходимость в образовании периостальной мозоли, выполняющей функцию фиксации перелома. Репарация начинается сразу с образования интермедиарной мозоли — заживления первичным сращением.
Механический фактор имеет значение и на этапе минерализации регенерата. Применение небольших осевых нагрузок на конечность в этот период приводит к ориентации коллагеновых волокон по линиям силовых нагрузок и быстрому образованию костной структуры повышенной механической прочности, т. е. к восстановлению кортикального слоя.
Из местных факторов первичного повреждения, влияющих на заживление перелома, необходимо отметить локализацию и характер линии перелома, наличие интерпозиции, состояние кровоснабжения в зоне, перелома.
Переломы, имеющие большую поверхность излома и широко открытый костномозговой канал, винтообразные, косые и оскольча-тые срастаются быстрее, чем поперечные переломы. Значительно быстрее срастаются вколоченные переломы. Медленнее срастаются переломы со смещением.
Иногда между отломками попадают различные ткани, мешающие сращению перелома, — интерпозиция (рис. 54). В некоторых случаях сращение все же может наступить при длительной иммобилизации, в других же при интерпозиции наблюдается образование ложного сустава. Чаще всего между отломками попадают мягкие ткани — мышцы, фасции, сухожилия. При некоторых переломах между отломками может внедриться надкостница, которая, подворачиваясь, соприкасается с отломком своим наружным листком, обладающим наименьшей способностью к мозолеобразованию. Это обычно приводит к длительному несращению перелома или образованию ложного сустава.
У некоторых больных замедленное сращение или даже несращение перелома может произойти при внедрении между отломками отдельного небольшого костного фрагмента. Являясь распоркой между отломками костей и создавая иногда значительный диастаз, костный осколок нарушает сращение перелома. Как правило, многие виды интерпозиции требуют оперативного лечения — удаления из интермедиарной щели тканей, мешающих сращению перелома.
Очень важным фактором в сращении перелома является состояние местного кровоснабжения и жизнеспособность концов костных отломков после травмы. При переломе повреждаются как сосуды мягких тканей, так и сосуды, идущие в самой кости. В области мета-физов костей кровоснабжение, как правило, хорошее. Поэтому переломы этой локализации хорошо срастаются (шейка плеча, перелом луча в типичном месте и .т. д.). Однако нижняя треть большеберцовой кости, плечевой и локтевой костей при переломе может быть лишена кровоснабжения. Кровоснабжение этих отделов происходит только за счет центральной внутрикостной артерии, которая при переломе повреждается, что ухудшает условия сращения перелома.
При двойных переломах нарушается кровоснабжение среднего фрагмента и сращение перелома также значительно замедляется.
Таким образом, непременным условием оптимизации репаративной регенерации является полное сопоставление костных отломков, прочная фиксация их для создания механического покоя в области регенерата при минимальном нарушении микроциркуляции крови в месте перелома, а в период минерализации костной мозоли — дозированная нагрузка по оси конечности. В большей степени этим условиям при диафизарных переломах отвечает остеосинтез компрессионными аппаратами в режиме фиксации, дистракции или умеренной компрессии. Лечение скелетным вытяжением не обеспечивает полного механического покоя между отломками и потому приводит к заживлению перелома вторичным сращением с выраженной периостальной мозолью.
Остеосинтез погружными фиксаторами вызывает нарушение кровоснабжения области перелома со стороны эндоста или периоста. Однако при стабильном остеосинтезе погружными фиксаторами заживление идет первичным сращением.
Физические методы воздействия на месте перелома также могут способствовать ускорению репаративной регенерации кости. Механизм действия одних физических факторов известен. Воздействие других не совсем ясно или вообще неизвестно. Так, тепловые процедуры вызывают улучшение микроциркуляции крови в области перелома. Механизм же воздействия магнитного поля, электрического тока, лазерного луча и импульсного ультразвука весьма гипотетичен.
Влияние на организм в целом для создания оптимальных условий репаративной регенерации должно быть направлено на быстрейшую нормализацию патофизиологических сдвигов и метаболических нарушений путем дополнительного введения пластических и энергетических ресурсов, в которых организм крайне нуждается. Главным является возмещение белков и аминокислот. С этой целью разработано несколько вариантов диеты с повышенным содержанием белка. Так, диета, предложенная Институтом питания АМН СССР, включает 122 г белков, 123 г жиров, 493 г углеводов (3594 ккал), 300 г фруктов в сутки. Целесообразно вводить в пищу продукты, содержащие витамины С, группы В и жирорастворимые витамины. Оправдано применение тирокальцито-нина, осина, ациклических содержащих серу аминокислот — цистина и метионина, дробных переливаний крови. В ряде случаев (замедленная консолидация переломов) цеегесообразно применение анаболических стероидных гормонов.
Травматология и ортопедия. Юмашев Г.С., 1983г.
Оперативное лечение необходимо при невозможности вправления отломков, интерпозиции мягких тканей между ними, наклонности к быстрому смещению репонированных отломков, при неправильном сращении, образовании ложных суставов и открытых переломах.
Остеосинтез. Операция соединения отломков кости кровавым путем носит название остеосинтеза. Показаниями для этой операции чаще всего служат: открытые и закрытые переломы локтевого и пяточного отростков, переломы бедра, голени у мелких животных и нижней челюсти у крупных и мелких животных, переломы лучевой и большеберцовой кости у крупных животных.
Отломки кости фиксируют металлическим швом, проволочными лигатурами, гвоздем, скобками, трансплантатом или металлическими стержнем и шинами. Для успешного выполнения остеосинтеза требуется тщательная предоперационная подготовка животного, строжайшая асептика, полный наркоз или экстрадуральная аналгезия, хорошая анатомо-топографическая ориентировка, тщательный гемостаз и безупречная оперативная техника.
Фиксация отломков проволочной шиной. Этот способ употребляют при переломах тела нижней челюсти.
После хирургической обработки раны (при открытых переломах) отломки кости связывают проволочной лигатурой или так называемой проволочной внутриротовой шиной. Для этой цели берут медную проволоку толщиной приблизительно 2 мм. При симфизарных переломах тела нижней челюсти отломки кости фиксируют двумя проволочными лигатурами, из которых первую обводят вокруг боковых резцов с зацепами, а вторую - вокруг всех резцовых зубов. При поперечно-косых переломах тела нижней челюсти у лошадей (мужских особей) отломки кости фиксируют проволочными лигатурами, соединяющими клыки и окрайки соответствующей стороны. Концы каждой проволочной лигатуры максимально скручивают плоскогубцами. Для более прочного удержания лигатур на месте предварительно надпиливают задний край коронки клыков той и другой стороны.
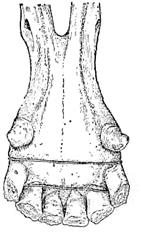
Рис.41. Внутриротовая проволочная шина при симфизарных переломах нижней челюсти.

Рис.42. Поперечно-косой перелом тела нижней челюсти лошади,

Рис.43. Поперечно-косой перелом тела нижней челюсти лошади.
Дистракционные шины дают возможность сочетать остеосинтез с вытяжением. Они состоят из двух спиц с винтовыми нарезками и двух металлических пластинок с отверстиями. Спицы вводят в проксимальный и дистальный отломки кости, предварительно просверленные дрелем. Пластинки надевают на свободные концы спиц с наружной и внутренней стороны конечности. Репозицию отломков проводят постепенно путем удлинения расстояния между концами спиц посредством указанных пластинок. Дистракционные шины дают также возможность фиксировать на необходимый срок вправленные отломки кости. После наложения дистракционных шин применяют шинную повязку, которую удаляют одновременно с дистракционными шинами через 3-4 недели.
Соединение отломков кости трансплантатом. Кусок кости, выпиленный у больного животного из какого-либо другого места, вводят в костномозговую полость сначала одного, а затем другого отломка кости. Трансплантат вживается или же выталкивается как инородное тело. Этот способ применяют только у мелких животных. У собак при переломах лучевой и бедренной кости мы соединяли отломки кости куском ребра, который резецировали у той же собаки перед трансплантацией.
Функциональная терапия
Лечение переломов посредством иммобилизации конечности в комплексе с функциональной терапией дает возможность восстановить работоспособность животного гораздо быстрее и лучше, чем после применения одной только иммобилизующей повязки.
Функциональная терапия переломов заключается в раннем массаже, пассивных движениях, проводке и дозированной работе. С целью устранения застоя крови, лимфы и профилактики мышечной атрофии следует уже через неделю после перелома применять массаж выше места наложения гипсовой повязки и пассивное сгибание, и разгибание незафиксированных суставов.
Своевременная проводка и раннее использование лошади на работе являются лучшими профилактическими средствами против развития обширной периостальной мозоли, атрофии мышц, тугоподвижности суставов, контрактур и упорной хромоты, которая обычно развивается в результате указанных осложнений. Проводку начинают через 3-4 недели по 15 минут 2-3 раза в день. В течение последующих 10-15 дней проводку удлиняют до 1%-2 часов. В первые дни после проводки у большинства лошадей ухудшается общее состояние и усиливается хромота, а затем улучшается процесс и наступает довольно быстрое рассасывание избыточной мозоли. Когда лошадь начинает, смело опираться на больную конечность, ей назначают легкую работу.
ОСТЕОМИЕЛИТ
Osteomyelitis
Остеомиелитом называют воспаление костного мозга.
Этиология. Гнойный остеомиелит возникает вследствие стафилококковой или смешанной инфекции костного мозга. Предрасполагающими причинами служат травматические повреждения и охлаждение, понижающие резистентность костного мозга, а также и различные общие заболевания (авитаминозы, инфекционные заболевания), понижающие сопротивляемость больного инфекции.
У лошадей наиболее часто поражаются остеомиелитом нижняя челюсть - при альвеолярном периодонтите и после удара копытом; ребра - после ушибленно-рваных ран и резекции; пястная и плюсневая кости - после различных травматических повреждений; подъязычная кость - после мыта; надколенник после удара копытом; у собак - лицевые кости при эмпиеме лобной пазухи.
Классификация. В зависимости от этиологических факторов различают следующие разновидности остеомиелита:
1) гематогенный, если вирулентные микробы, циркулирующие в крови (например, при флегмоне, сепсисе, мыте), заносятся током крови в сосуды костного мозга;
2) по продолжению, когда гнойный процесс распространяется с мягких тканей лимфогенным путем на надкостницу, прилегающую к ней кость, а затем по гаверсовым каналам в костный мозг;
3) раневые, если они развиваются после открытых механических повреждений, вследствие внедрения микробов в костный мозг непосредственно из инфицированной раны.
Остеомиелит может развиваться в эпифизах, метафизах, диафизах, в поверхностных участках и в толще кортикального слоя, в костном мозге трубчатых костей, а также в губчатом веществе плоских костей. Соответственно локализации воспалительного процесса различают эпифизарный, метафизарный, диафизарный, поверхностный, корковый и центральный остеомиелиты.
По клиническому течению остеомиелиты делят на острые и хронические. Острые гнойные остеомиелиты отличаются бурным течением, диффузным поражением и заканчиваются часто смертью животного от сепсиса. Хронические гнойные остеомиелиты ограничиваются каким-либо участком кости и характеризуются образованием секвестров и костных свищей, не заживающих самостоятельно.
Патогенез. Остеомиелитический гнойный процесс начинается чаще всего в губчатом веществе метафиза диффузной гиперемией костного мозга, мелкими кровоизлияниями с последующим развитием тромбангитов и тромбофлебитов, появлением серозно-фибринозного, а затем гнойного экссудата. Костномозговая ткань становится отечной, а потом пропитывается гноем и подвергается некрозу вследствие нарушения кровообращения в гаверсовых каналах.
Лечение остеомиелитов
Необходимо локализовать остеомиелитический очаг, предупредить развитие обширных деструктивных изменений в кости, вторичной инфекции и общих септических явлений. Надо предоставить животному полный покой и наложить шинную повязку, если это возможно. С целью стимуляции иммунобиологических реакций показаны: переливание крови, новокаиновый блок, пенициллин. Местно, до образования подкожного абсцесса, применяют облучение пораженного участка кварцевой лампой и соллюкс одновременно. С появлением подкожного или поднадкостничного абсцесса его вскрывают, а затем вводят в рану капиллярный антисептический дренаж.
При центральном остеомиелите, если образовался поднадкостничный абсцесс или секвестральный свищ, производят вскрытие секвестральной коробки - секвестротомию. Продольным разрезом мягких тканей и надкостницы обнажают кость, отслаивают распатором утолщенную надкостницу в стороны и вскрывают долотом, по ходу свища, секвестральную коробку. Эту операцию производят вдали от места прохождения сосудисто-нервного пучка (во избежание сильного кровотечения, повреждения нерва) под наркозом и, если возможно, под кровоостанавливающим жгутом.
Секвестр удаляют лишь в том случае, если он подвержен, отделился от кости. Неподвижный секвестр оставляют в секвестральной коробке, так как его удаление может вызвать инфекцию и необходимость вторичной секвестротомии. После удаления гноя и секвестров выскабливают острой ложкой стенки секвестральной коробки, если они гладки и тверды на ощупь. По окончании операции костную полость протирают тампоном, смоченным метиловым спиртом или эфиром, а затем присыпают антисептическим порошком. Применяют также жидкую мазь Вишневского; ею заполняют всю рану и пропитывают капиллярные дренажи.
После операции рану закрывают частично швами или оставляют открытой. Полный покой оперируемой области достигается наложением гипсовой повязки. Ее снимают после того как исчезнет реакция, связанная с операцией.
При остеомиелите ребра мы предпочитаем проводить поднадкостничную его резекцию с последующей трепанацией оставшейся его части на уровне дна секвестральной коробки. Трепанационное отверстие служит контрапертурой, которая обусловливает сток гнойного экссудата наружу.
Операция секвестротомии дает лучшие результаты при наличии хорошо развитой секвестральной коробки, полном отделении от кости секвестра и после прекращения острых воспалительных явлений.
При поверхностном кортикальном остеомиелите нельзя проводить остеотомии, так как она связана с опасностью вскрытия костномозговой полости и развитием флегмоны костного мозга.
Из физических методов лечения некоторые рекомендуют кальций-фосфор-ионофорез, по полчаса ежедневно, в течение месяца, ультравысокочастотную терапию (УВЧ).
Осложнения при остеомиелитах: самопроизвольные переломы при медленном формировании или разрушении гнойным процессом секвестральной коробки; амилоидное перерождение паренхиматозных органов вследствие хронической интоксикации при длительном нагноении; сепсис с метастазами в случаях бурно протекающего остеомиелита; гнойные артриты при эпифизарных остеомиелитах и упорно не заживающие послеоперационные свищи.
Профилактика остеомиелитов состоит в возможно ранней и тщательной хирургической обработке; раны.
Обсудим показания и противопоказания операционного лечения. Как считают многие хирурги и травматологи, лечение переломов костей конечностей закрытыми (методами (вытяжение и гипсовые повязки), обычно не совсем удачно) называемыми консервативными (мы будем и в дальнейшем называть их закрытыми способами), дает хорошие и удовлетворительные результаты. Поэтому при свежих переломах конечностей, зачастую, не требуется оперативного лечения. К такому выводу можно прийти лишь при условии, что к хорошим и удовлетворительным результатам лечения будет отнесено сращение отломков со смещением их и укорочением конечности до 1-2 см, небольшим искривлением физиологической оси поврежденной кости, ограничением функции суставов вследствие подвывихов и т. п. Все же, учитывая достижения медицины, за последние годы, при оценке того или иного метода лечения переломов следует исходить из более высоких требований.
Скрупулезный анализ результатов лечения переломов диафиза бедра, голени, плеча, предплечья вытяжением и гипсовой повязкой заставляет дать более низкую оценку этих способов. При этом следует принять во внимание не только более высокие требования к анатомо-функциональным результатам лечения, но также длительность постельного режима, сроков госпитализации и нетрудоспособности. Опыт показывает, что при значительном количестве переломов, оперативный (открытый) способ дает лучшие результаты, чем лечение вытяжением и гипсовыми повязками.
Не подлежит сомнению, что оперативное лечение показано во всех случаях интерпозиции (ущемление) между отломками мягких тканей. По этому, очень важно как можно раньше диагностировать это осложнение. Наиболее часто интерпозиция мягких тканей между отломками наблюдается при переломах диафиза длинных трубчатых костей. Следует иметь в виду, что в большинстве случаев причиной неудавшегося вправления отломков диафиза длинных трубчатых костей является ущемление между отломками мягких тканей.
Ущемление определяется на основании отсутствия хруста при попытке вправить отломки, иногда наличия втянутости мягких тканей на уровне перелома; кроме того, повторные рентгенограммы, сделанные после ряда попыток вправить отломки, показывают, что отломки не сопоставляются и положение их не меняется. Последний факт должен заставить предположить возможность ущемления мягких тканей между отломками или внедрения острых концов их в мышцы.
В случае отрывных переломах с расхождением отломков переломе коленной чашки, локтевого отростка и др., показано оперативное лечение. Все невколоченные переломы шейки бедра, если нет к этому противопоказаний, следует лечить оперативным способом.
Срочное оперативное вмешательство показано в следующих случаях: когда при вправлении отломков не удается устранить нарушение кровообращения в конечности и резкие боли, вызванные давлением сместившихся отломков на крупные сосуды и нервные стволы; когда само вправление сопряжено с риском повредить сосудисто-нервный пучок; когда при вправлении может произойти прорыв кожи изнутри (перфорация кожи), т. е. имеется опасность превращения закрытого перелома в открытый. Срочная операция показана также, когда возникает угроза развития ограниченного некроза кожи вследствие давления изнутри сместившегося отломка, например при переломе диафиза голени, переломо-вывихе таранной кости. Предупредить это осложнение может только ранняя операция.
Бесспорно, следует оперировать, если в ближайшие дни после травмы выясняется, что вправление отломков одномоментным способом или вытяжением не завершилось положительно и сращение перелома в порочном положении может привести к функциональным нарушениям. В равной степени это относится к тем случаям, когда после репозиции в гипсовой повязке произошло повторное смещение отломков. Операция показана также при лечении переломов, когда для удержания вправленных отломков необходимо иммобилизовать конечности на длительный срок в таком невыгодном положении, которое в дальнейшем может привести к ограничению функции суставов.
Следовательно, уже при этих общепринятых положениях значительная часть переломов костей конечностей безусловно подлежит оперативному лечению.
Современные методы профилактики операционного шока и борьбы с ним, обезболивания, предупреждения инфекции, предоперационной подготовки и послеоперационного ведения больных, индивидуального подхода к больному с учетом его физического и психического состояния, а также ряд других моментов в значительной степени обезопасили оперативное лечение переломов костей. Благодаря улучшению оперативной техники, (высокой подготовке медицинского персонала, новым методам остеосинтеза, использованию усовершенствованной аппаратуры и инструментария, фиксаторов из нержавеющих металлов и сплавов, рентгенологическому контролю во время операции, установлению правильных показаний и противопоказаний к ней, ранним срокам вмешательства) значительно улучшились анатомо-функциональные результаты лечения многих переломов.
Исходя из этого, показания к оперативному лечению в настоящее время значительно расширяют; в частности, операция выполняется при поперечных, косых и винтообразных переломах диафиза бедра, голени, плеча, некоторых видах переломов предплечья, ключицы, мыщелков плечевой и большеберцовой костей, лодыжек и др.
Следует считать неправильным установление показаний к оперативному лечению лишь после того, как были предприняты одна или несколько неудачных попыток вправить отломки. Переломы костей, которые не вправляются или трудно вправляются, нестабильны при отсутствии противопоказаний со стороны общего состояния пациента или местных условий нужно лечить оперативным путем без всякой предварительной попытки применить обычные закрытые приемы.
Во многих случаях оперативное лечение оказалось незаменимым и почти полностью вытеснило другие методы. Однако из этого нельзя делать вывод, что переломы не следует лечить вытяжением и гипсовой повязкой. Оперативный и консервативный методы переломов дополняют друг друга; оба метода имеют свои показания и противопоказания. Только правильное применение их будет способствовать улучшению результатов лечения переломов, и наоборот, слишком расширенное и необоснованное применение того или иного метода без достаточного умения и оснащения может усугубить исход. Выбор метода должен основываться на оценке состояния пациента и учете возможного исхода в данном случае при том или ином способе лечения.
Оперативное лечение противопоказано при плохом общем состоянии пациента, сердечнососудистой недостаточности и других тяжелых заболеваниях. Инфицированные ссадины на коже, гнойники, а также недавно перенесенная болезнь являются противопоказанием к оперативному лечению. Следует отметить, что пожилой возраст сам по себе, без учета состояния пациента, не является противопоказанием к операции. У детей показания к оперативному лечению значительно уже, чем у взрослых, и оно применяется реже.
Сроки операции и предоперационная подготовка пациента. Наиболее подходящий срок для операции 2-6-й день после травмы, когда еще не успела развиться контрактура и вправить отломки во время операции сравнительно легко. С. С. Гирголав (1936) считает, что в большинстве случаев отсутствие возможности закрытой репозиции отломков можно определить в течение недели. Именно в этот срок условия для операции наиболее благоприятны.
До операции необходимо хорошо изучить рентгенограммы и запланировать ход операции. В предоперационном периоде важно подготовить пациента к операции, уделить должное внимание его сердечнососудистой системе и нервно-психическому состоянию.
Во избежание непредвиденных затруднений во время операции врач обязан подобрать инструменты и фиксаторы заранее.
Способы соединения отломков. Оперативное вмешательство при переломах костей конечностей заключается в открытом вправлении отломков с их фиксацией. Концы костных отломков выделяют на небольшом протяжении поднадкостнично.
После сопоставления отломки соединяют при помощи металлических пластинок, гвоздей, стержней, фиксирующих аппаратов, винтов, спиц, проволоки, металлических лент; применяются также фиксаторы из пластмассы, костные ауто- и аллотрансплантаты и др.
Фиксаторы должны быть изготовлены из биологически, химически и физически инертной нержавеющей стали или другого неокисляющегося сплава виталлия, титана, инертной пластмассы и др. Самодельные и непроверенные фиксаторы применять не следует. Гвоздь, сделанный из стали или другого металла плохого качества окисляется, вызывает остеомиелит, может сломаться и привести к несращению. Оперативное лечение переломов костей требует строгого соблюдения асептики и хорошего владения костной хирургической техникой.
Тщательный анализ результатов лечения переломов диафиза бедра, голени, плеча, предплечья вытяжением и гипсовой повязкой заставляет дать более низкую оценку этих способов. При этом следует принять во внимание не только более высокие требования к анатомо-функциональным результатам лечения, но также длительность постельного режима, сроков госпитализации и нетрудоспособности. Опыт показывает, что при ряде переломов оперативный (открытый) способ дает лучшие результаты, чем лечение вытяжением и гипсовыми повязками.
Не подлежит сомнению, что оперативное лечение показано во всех случаях интерпозиции (ущемление) между отломками мягких тканей. Вот почему очень важно как можно раньше диагностировать это осложнение. Наиболее часто интерпозиция мягких тканей между отломками наблюдается при переломах диафиза длинных трубчатых костей. Следует иметь в виду, что в большинстве случаев причиной неудавшегося вправления отломков диафиза длинных трубчатых костей является ущемление между отломками мягких тканей.
Ущемление распознается на основании отсутствия хруста при попытке вправить отломки, иногда наличия втянутости мягких тканей на уровне перелома; кроме того, повторные рентгенограммы, сделанные после ряда попыток вправить отломки, показывают, что отломки не сопоставляются и положение их не меняется. Последний факт должен заставить предположить возможность ущемления мягких тканей между отломками или внедрения острых концов их в мышцы.
При отрывных переломах с расхождением отломков – переломе коленной чашки, локтевого отростка и др., - показана операция. Все невколоченные переломы шейки бедра, если нет к этому противопоказаний, следует лечить оперативным способом.
Срочное оперативное вмешательство показано в следующих случаях: когда при вправлении отломков не удается устранить нарушение кровообращения в конечности и резкие боли, вызванные давлением сместившихся отломков на крупные сосуды и нервные стволы; когда само вправление сопряжено с риском повредить сосудисто-нервный пучок; когда при вправлении может произойти прорыв кожи изнутри, т. е. имеется опасность превращения закрытого перелома в открытый. Срочная операция показана также, когда возникает угроза развития ограниченного некроза кожи вследствие давления изнутри сместившегося отломка, например при переломе диафиза голени, переломовывихе таранной кости. Предупредить это осложнение может только ранняя операция.
Несомненно, следует оперировать, если в ближайшие дни после травмы выясняется, что вправление отломков одномоментным способом или вытяжением не увенчалось успехом и сращение перелома в порочном положении может привести к функциональным нарушениям. В равной степени это относится к тем случаям, когда после репозиции в гипсовой повязке произошло повторное смещение отломков. Операция показана также при лечении переломов, когда для удержания вправленных отломков необходимо иммобилизовать конечности на длительный срок в таком невыгодном положении, которое в дальнейшем может привести к ограничению функции суставов.
Таким образом, уже при этих общепринятых положениях значительная часть переломов костей конечностей безусловно подлежит оперативному лечению.
Современные методы профилактики операционного шока и борьбы с ним, обезболивания, предупреждения инфекции, предоперационной подготовки и послеоперационного ведения больных, индивидуального подхода к больному с учетом его физического и психического состояния, а также ряд других моментов в значительной степени обезопасили оперативное лечение переломов костей. Благодаря улучшению оперативной техники, высокой подготовке хирургов, новым методам остеосинтеза, использованию усовершенствованной аппаратуры и инструментария, фиксаторов из нержавеющих металлов и сплавов, рентгенологическому контролю во время операции, установлению правильных показаний и противопоказаний к ней, ранним срокам вмешательства значительно улучшились анатомо-функциональные результаты лечения многих переломов.
Исходя из этого, показания к оперативному лечению в настоящее время значительно расширяют; в частности, операция производится при поперечных, косых и винтообразных переломах диафиза бедра, голени, плеча, некоторых видах переломов предплечья, ключицы, мыщелков плечевой и большеберцовой костей, лодыжек и др.
Следует считать неправильным установление показаний к оперативному лечению лишь после того, как были предприняты одна или несколько неудачных попыток вправить отломки. Переломы костей, которые не вправляются или трудно вправляются, нестабильны при отсутствии противопоказаний со стороны общего состояния больного или местных условий нужно лечить оперативным путем без всякой предварительной попытки применить обычные закрытые приемы.
Во многих случаях оперативное лечение оказалось незаменимым и почти полностью вытеснило другие методы. Однако из этого нельзя делать вывод, что переломы не следует лечить вытяжением и гипсовой повязкой. Оперативный и консервативный методы переломов дополняют друг друга; оба метода имеют свои показания и противопоказания. Только правильное применение их будет способствовать улучшению результатов лечения переломов, и наоборот, слишком расширенное и необоснованное применение того или иного метода без достаточного умения и оснащения может ухудшить исход. Выбор метода должен основываться на оценке состояния больного и учете возможного исхода в данном случае при том или ином способе лечения.
Оперативное лечение противопоказано при плохом общем состоянии больного, сердечно-сосудистой недостаточности и других тяжелых заболеваниях. Инфицированные ссадины на коже, гнойники, а также недавно перенесенная болезнь служат
противопоказанием к оперативному лечению. Следует отметить, что пожилой возраст сам по себе, без учета состояния больного, не является противопоказанием к операции. У детей показания к оперативному лечению значительно уже, чем у взрослых, и оно применяется реже.
До операции необходимо хорошо изучить рентгенограммы и наметить план. В предоперационном периоде важно подготовить больного к операции, уделить должное внимание его сердечно-сосудистой системе и нервно-психическому состоянию.
Во избежание непредвиденных затруднений во время операции хирург обязан подобрать инструменты и фиксаторы заранее.
Фиксаторы должны быть изготовлены из биологически, химически и физически инертной нержавеющей стали или другого неокисляющегося сплава – виталлия, титана, инертной пластмассы и др.
Самодельные и непроверенные фиксаторы применять не следует. Гвоздь, сделанный из стали или другого металла плохого качества, окисляется, вызывает остеомиелит, может сломаться и привести к несращению. Оперативное лечение переломов костей требует строгого соблюдения асептики и хорошего владения костной хирургической техникой.
Читайте также:


