Лекарства нарастить костную ткань
Вымывание кальция из костей, или остеопороз, в России встречается у 34% женщин и 27% мужчин старше 50 лет [1] . В 2000-е годы в стране каждую минуту происходило семь переломов позвонков, каждые пять минут — проксимального отдела бедренной кости [2] . Переломы связаны с хрупкостью костной ткани из-за недостатка в ней кальция. У женщин минеральная плотность ткани с возрастом снижается значительно быстрее, чем у мужчин. Почему так происходит и можно ли что-то предпринять?







Основа основ организма: несколько слов о костной системе
Костная ткань имеет сложную структуру. В ее основе — волокна коллагена, особого белка, который есть почти во всех органах нашего тела. Ему наши кости обязаны упругостью. Коллагеновая основа минерализуется гидроксиапатитом кальция, который придает костям прочность. Кальций — самый распространенный минерал нашего организма, составляет около 2% массы тела человека. При этом 99% всего кальция содержится в костях и зубах, остальное — в сыворотке крови и внутри клеток. Суточная потребность взрослого человека в кальции — 1 грамм, это количество организм может получить, например, из молочных продуктов.
Обмен кальция регулирует витамин D — кальциферол. Он активирует работу гена, обеспечивающего синтез организмом особого белка, который отвечает за всасывание кальция в кишечнике. Этот белок транспортирует кальций в те участки костной матрицы, которые подвергаются ремоделированию. Витамин D может синтезироваться в коже под действием солнечных лучей. Но врачи полагают, что современный образ жизни не позволяет человеку получать достаточно солнца. Поэтому витамин D должен поступать с пищей и, возможно, в виде фармакологических препаратов. Согласно последним клиническим рекомендациям по профилактике недостаточности витамина D, взрослым младше 50 лет его нужно потреблять в количестве 600–800 МЕ (международных единиц, или единиц действия — ЕД), старше 50 лет —800–1000 МЕ. Основные источники витамина D — жирная рыба, яйца, сливочное масло.
Кроме витамина D, для нормального обмена кальция необходим витамин К, о которым говорят гораздо меньше. Именно он нужен для синтеза белка остеокальцина, который связывает воедино гидроксиапатиты и коллаген в костной ткани. Эксперты Американской медицинской ассоциации полагают, что взрослый мужчина должен получать около 120 мг витамина К ежесуточно, женщина — около 90 мг. Основные источники витамина К — шпинат, капуста, петрушка, отруби.
Костная ткань в человеческом организме проходит три стадии развития: примерно до 30 лет — нарастание костной массы, потом — относительно короткий период ее стабилизации, после чего начинается физиологическое уменьшение минерализации костной ткани. Плотность костей падает уже в 35 лет у женщин, в 45 — у мужчин [4] . Поначалу этот процесс идет достаточно медленно — по 0,3–0,5% в год. Но у женщин после наступления менопаузы потеря костной массы ускоряется до 2–3% в год и продолжается в таком темпе до 70 лет. Это вызвано тем, что эстрогены в норме поддерживают баланс между остеобластами и остеокластами и по мере снижения количества женских половых гормонов возрастает активность клеток, разрушающих костную ткань. Кроме того, эстрогены влияют и на обмен витамина D в организме: у 70% женщин в постменопаузе отмечается его дефицит [5] .
Эстрогены также связаны с синтезом коллагена: по мере того, как их количество уменьшается, обновление коллагеновых волокон замедляется. Свидетельство тому — морщины и дряблость кожи, которых невозможно избежать с возрастом. Аналогичный процесс происходит и в костной ткани, что не может не влиять на ее плотность, ведь, как уже упоминалось, волокна коллагена — основа костной структуры.
В итоге уже в 50 лет у среднестатистической женщины риск перелома костей в три раза выше, чем у мужчины того же возраста [6] . Именно низкотравматические переломы, происшедшие при минимальном физическом воздействии, — главный симптом остеопороза, вымывания кальция из костной ткани. Наиболее типичными считаются переломы в области верхней части (проксимального отдела) бедра, лучевых костей, тел позвонков, а также ребер и ключиц [7] .
Опасней при остеопорозе переломы шейки бедра. Если нет возможности сделать пересадку тазобедренного сустава в клинике, такой перелом обрекает человека на полную неподвижность. В пожилом возрасте ограничение подвижности часто приводит к застойным пневмониям и венозным тромбозам. В итоге летальность после подобного перелома в течение первого года составляет примерно от 12% до 40% [8] .
Конечно, укреплять костную ткань можно и нужно. Для предупреждения остеопороза, прежде всего, придется избавиться от вредных привычек. При регулярном употреблении алкоголя костная масса снижается в два раза быстрее нормы. Минеральная плотность костной ткани у курящих женщин в полтора–два раза ниже, чем у некурящих [9] .
Кроме того, крайне важна физическая активность. Но выбрать подходящий вид спорта нужно с умом. Не рекомендуются бег и прыжки. Хороши упражнения на растяжку и тренировку равновесия — помогают снизить частоту падений. Но особенно полезны для профилактики остеопороза упражнения с тяжестями. Это могут быть как традиционные тренажеры, гантели или гири, так и тренировки с собственным весом, популярный в последнее время pole dance или просто ходьба вверх по лестнице (особенно если есть лифт, который отвезет вниз, поскольку спуск сильнее нагружает колени). Дело в том, что мышцы крепятся к костям, и по мере увеличения силы мышц организм вынужден увеличивать минерализацию костной ткани, чтобы крепление было прочным.
К сожалению, не всегда получается сформировать полноценный рацион, особенно в зрелом возрасте, когда появляются ограничения в питании из-за хронических патологий. В таком случае на помощь приходят препараты, содержащие кальций и витамин D.
Но, учитывая, что на фоне сниженного количества эстрогенов в организме женщины нарушается усвоение витамина D и активируются процессы резорбции костей, только кальция и витамина может быть недостаточно. Необходимы и растительные или синтетические аналоги женских половых гормонов. Растительные вещества с эстрогеноподобным действием называются фитоэстрогенами. Из них лучше всего изучены изофлавоны сои (генистеин).
Генистеин действует аналогично природным эстрогенам женского организма. Он активирует синтез коллагена, способствуя укреплению костной ткани. Кроме того, он улучшает усвоение кальция и витамина D. Исследования показали, что при приеме генистеина в дополнение к кальцию и витамину D, плотность костной ткани становится на 15–20% выше, чем при употреблении витамина и минерала без фитоэстрогенов [10] .
Вымывание кальция из костей — проблема, которой особенно подвержены женщины старше 40–50 лет. Это связано, прежде всего, со снижением количества женских половых гормонов — эстрогенов, из-за чего в организме нарушается обмен кальция и витамина D, необходимых для укрепления костей. Замедлить этот процесс помогут правильное питание, дозированные физические нагрузки, а также прием препаратов, содержащих кальций, витамин D и фитоэстрогены — растительные аналоги женских половых гормонов.

Стоматолог рекомендует выполнить наращивание костной ткани перед имплантацией, а вы сомневаетесь? Хотите знать о всех рисках, связанных с данной операцией? Есть ли альтернативы, и сколько времени понадобится на восстановление? Об этом и о многом другом нам рассказали эксперты, и мы делимся полезной информацией с вами в данной статье.
Зачем необходимо наращивание кости?
Наращивание костной ткани (остеопластика, синус-лифтинг, восполнение объема кости) – процесс восполнения твердой кости в области, куда в последствии планируется установка дентального корневидного имплантата.
Почему важно нарастить костную ткань? Потому что из-за отсутствия зуба в лунке в течение длительного времени кость постепенно убывает, и будущая имплантация, по сути, теряет свой смысл. Если костной ткани недостаточно, со временем имплантат утрачивает свое стабильное положение, и высок риск отторжения – всю работу по его установке придется переделывать, снова нести финансовые убытки и переживать моральные, физические риски.
Обратите внимание! Иногда костная пластика требуется в силу физиологических особенностей строения челюсти у человека. Также из-за того, что кость убывает, возникает воспаление мягких тканей (пародонтит, периодонтит).
Корни располагаются в так называемых альвеолярных отростках, то есть губчатом отделе кости. Зубные корни постоянно держат в тонусе эту зону, происходит активное кровообращение. При отсутствии зуба давление на челюсть прекращается, соответственно, костная ткань рассасывается, протекает резорбция (убыль) челюстной кости, атрофия альвеолярного отростка.
Наращивание костной ткани предполагает дополнение ее материалом, активизирующим естественный рост. Таким образом, новая кость укрепляется, ее объем увеличивается до нужных размеров.
Основные разновидности наращивания кости
В зависимости от проекции атрофического процесса, выделяют:
- Наращивание костной ткани при горизонтальной атрофии, когда альвеолярный отросток рассасывается по своей ширине или же по горизонтали;
- Наращивание блока при вертикальном атрофировании, когда альвеолярный отросток рассасывается по своей длине или по вертикали;
- Наращивание костной ткани при комбинированной атрофии, когда резорбция происходит и в ширину, и в длину.
В зависимости от выбранной методики наращивания, выделяют несколько видов наращивания кости:
- классическая костная пластика;
- синус-лифтинг;
- подсадка донорского препарата.
Обратите внимание! Рассасывание костной ткани в разных зонах челюсти происходит по-разному. Например, при отсутствии зуба вверху атрофия начинается уже через пару месяцев. Для начала атрофии кости внизу должно пройти чуть больше, то есть от 4 месяцев соответственно.
Аутогенная трансплантация предполагает использование собственных тканей пациента. Считается одной из самых эффективных операций, поскольку собственный материал лучше и быстрее приживается.
Аллопластическая трансплантация подразумевает использование синтетических препаратов. Хирург-имплантолог делает разрез в десне, выполняет подсадку искусственного состава, закрывает мембраной. Через несколько месяцев после успешного приживления можно переходить к имплантации.
Ксеногенная или аллогенная трансплантация – операция, которая предполагает использование натурального костного материала. Например, состав животного происхождения или донорской костной ткани другого пациента.
Наращивание костной ткани верхней челюсти
Добавление кости в проекции верхней челюсти называют синус-лифтингом (бывает закрытый и открытый). Речь идет о костной регенерации за счет поднятия гайморовых пазух.
Процедура осложнена тем, что возле челюстной кости располагаются гайморовы пазухи и другие ЛОР-органы. При установке имплантата высок риск задеть эти области или спровоцировать воспалительный процесс, перфорацию слизистой гайморовой пазухи, хронический гайморит или же синусит. Поэтому такую задачу должен выполнять исключительно опытный стоматолог-хирург с использованием современной аппаратуры для диагностики и непосредственно операции. Наращивание кости выполняется чаще всего под местным обезболиванием (крайне редко – под общим наркозом). Средняя продолжительность операции – около 35 минут.
Наращивание костной ткани нижней челюсти
Операция также имеет свою специфику, так как в этой проекции располагается большое скопление нервов, нижнечелюстного канала, височно-нижнечелюстного сустава и т.п. Важно подсадить кость аккуратно, не задеть и не передавить окончания нервов.
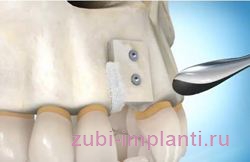
Для нижней челюсти характерна подсадка донорского состава, который берется из области зубов мудрости или же подбородочной части. Донорский блок фиксируется с помощью металлических винтов, просветы заполняются костной стружкой. Через несколько месяцев, как только блок прижился, винты извлекаются, можно переходить к процедуре имплантации.
Самый распространенный вопрос: можно ли обойтись без восполнения объема кости? Да, в некоторых случаях можно. Например, при экспресс-имплантации, когда корневидный имплантат внедряется сразу же после удаления своего зуба. Практически во всех других случаях, даже если с момента удаления зуба прошел месяц, без наращивания костной ткани не обойтись. Но эта операция является гарантией стабильного положения имплантата – надежности, долговечности и идеального результата имплантации и протезирования.
Какой материал лучше?
В последнее время операции по пересадке собственной кости используются реже, поскольку взятие материала – это еще одна операция, нагрузка на организм и общий стресс. Однако же стоматологи не исключают этот метод, но постепенно переходят к ВМР-технологиям (основаны на Bone Morphogenetic Protein), которые не требуют забора донорского состава. Речь идет о группе морфогенетических протеиновых стимуляторов роста ткани, которые активизируют процессы, и через какое-то время образуется достаточный объем своей кости. В основе состава – молекулы, которые притягивают естественные клетки в зоны, где необходимо восполнить недостаток кости. Отсутствуют синтетические составляющие и донорские блоки костей – исключительно природные механизмы регенерации тканей.
Сколько стоит операция по наращиванию костной ткани?
Окончательная стоимость зависит от нескольких факторов:
- выбранного типа процедуры;
- зоны вмешательства при операции;
- использования дополнительных элементов (например, барьерной мембраны);
- общего состояния здоровья пациента;
- индивидуальных особенностей организма.
К примеру, закрытый синус-лифтинг с использованием технологии микрохирургии стоит от 20 тыс. рублей. Стоимость открытой операции по восполнению объема ткани верхней челюсти составляет от 47 тыс. рублей.
В любом случае, указанная стоимость является базовой, может меняться, исходя из клинической ситуации пациента. Точный бюджет работ может быть озвучен при первичной консультации.
На этапе подготовки для имплантации зубов очень часто врач сообщает пациенту неприятное известие: костной ткани недостаточно для фиксации зубного импланта. Решение – наращивание кости по длине или ширине. Причем проблемы могут возникнуть как на верхней, так и на нижней челюсти. Нижняя челюсть более длинная, чем верхняя. Под ней расположены только нервы и никаких пазух, которые можно повредить, поэтому основная проблема – это недостаток ткани по ширине.
Консультация у врача бесплатно! Звоните сейчас: +7 (495) 215-52-31
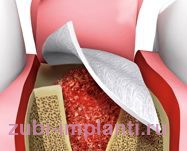
Барьерные биосовместимые мембраны применяются после удаления зубов для сохранения объема костной ткани для последующей имплантации. Объясняется это просто: клетки десны разрастаются гораздо быстрее кости, поэтому заполняют лунку удаленного зуба, проникая в костную полость. Мембрана устанавливается одновременно с удаленным зубом и защищает кость от уменьшения объемов. Сейчас все чаще применяется подсадка костной ткани вместе с мембраной после удаления, а также одним из новшеств стала установка био совместимых цилиндров, которые предотвращают "коллапс" альвеолярного гребня.
Второй способ – это расщепление костной ткани в ситуации узкого альвеолярного гребня. Проводится путем распиливания альвеолярного гребня на две половины. Внутренняя часть заполняется костью, очень часто внутри сразу же фиксируются импланты. Сверху устанавливается барьерная мембрана, а десна надежно ушивается. Дальнейшее протезирование возможно только через три-шесть месяцев после операции – то есть после полного приживления конструкции в костной ткани. Подробнее об этапах проведения операции
Это основной метод, который сводится к трансплантации собственного кусочка костной ткани пациента в область верхней или нижней челюсти. Как правило, донорской частью является подбородок или тазовая кость, если необходим совсем небольшой кусочек, то он заимствуется из области нижних зубов мудрости:
![]()
разрезается и отслаивается десна сначала в донорской области, откуда берется кусочек костной ткани нужного размера, ему придается определенная форма,- В кости сбоку проделывается отверствие, трансплантат прикручивается специальными биосовместимыми винтами (пинами) к кости, щели вокруг закрываются костной крошкой. Все это покрывается специальной защитной мембраной, а десна возвращается на место, ушивается.
- область вокруг посыпается кусочками натуральной кости, либо синтетическими материалами,
- сверху идут мембраны, которые самостоятельно растворяются – они защищают подсаженные материалы от повреждения,
- десна возвращается на место и тщательно ушивается.
Операция по пересадке костной ткани с бедра проводится в хирургической палате в стационаре, обязательно стерильной и оборудованной специальными инструментами. Важное требование – введение анестезии, при больших разрушениях костной ткани может потребоваться общий наркоз.
Описание этапов операции для закрытой и открытой технологии.
Она достаточно сложная и продолжительная, но необходимая. Суть ее сводится к тому, что через отверстие в кости оболочка или дно носовой пазухи немного смещается – а полость над костью заполняется искусственным материалом, после чего возможна установка имплантов.
На картинке ниже отражены различия двух операций в зоне синуса. 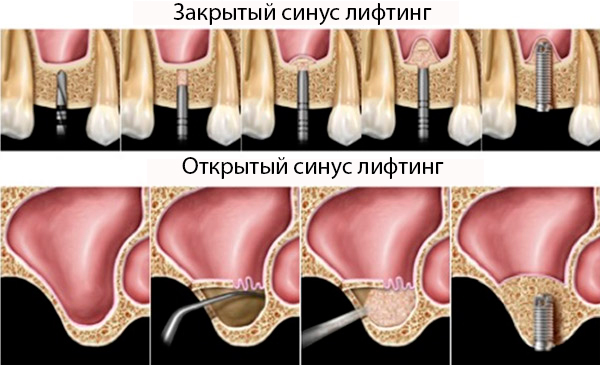

В ситуациях, когда костной ткани недостаточно по высоте десна отслаивается и искусственный костный материал подсыпается в лунки, для его закрепления накладывается резорбируемая мембрана. При этом имплантаты могут быть установлены сразу и приживаться одновременно с костью. Самый малотравматичный способ наращивания костной структуры.
В среднем полгода требуется на восстановление кости, в течение которых синтетических материал станет прочным, а подсаженный материал и имплантат – единым целым с натуральной костью.
Различают три основных типа костной ткани: собственная костная ткань пациента, искусственная биосовместимая кость в гранулах и донорская костная масса.
Собственная кость пациента - это самый эффективный вариант, поскольку костные клетки пациента не отторгаются, приживаются быстро и комфортно.
Тем не менее гранулированные костные материалы также не отстают по своей эффективности, а вот донорская кость используется очень редко, по причине повышенного риска отторжения.
Отличительные особенности костных материалов
Виды и особенности мембран.
Важно! Чтобы после подсадки костной ткани не начались воспалительные процессы, необходимо на несколько недель отказаться от курения и физических нагрузок. Питание должно быть сбалансированным, с высоким содержанием витаминов, пища – мягкой и теплой, пережевывать продукты следует на противоположной от прооперированной стороны. В ряде случаев врачи рекомендуют в течение недели после операции отказаться от работы и провести реабилитационный период в спокойной, домашней обстановке.
Ощущения после таких операций конечно же не приятные, ноющая боль в совокупности с болевыми приступами при температурных перепадах нормальное явление первые несколько дней. В дальнейшем, когда мягкие ткани пройдут процесс реабилитации, боль утихнет. Первые несколько недель нужно будет принимать обезболивающие и препараты снижающие риск возникновения осложнений, индивидуально назначенные врачом.
Возможные осложнения - это воспалительные процессы, вызванные:
- недостаточным уходом,
- расхождением швов и попаданию микробов под десну, возникновение гноя;
- в редких случаях, порядка 1-2% - отторжением организма искусственного костного материала.
Как вы уже поняли процесс подсадки костной ткани процедура сложная, а также требует значительных затрат на материалы. Дешевле предотвратить данный процесс в самом начале, чем потом восстанавливать. В целом цена на данную процедуру состоит из 5-х компонентов:
- работа врача, от степени сложности операции цена составляет от 15 000 до 25 000р.
- вид костного материала: как правило пол грамма стоит от 10 000р. до 15 000 руб., забор собственного костного блока 25 000 - 35 000р.
- стоимость мембраны от 7000р. до 15 000р.
- стоимость винтов (пинов) от 4000р. до 7 000р.
В течение пяти лет после наступления менопаузы женщина теряет до 20% прочности костной ткани. Существует прямая связь между гормональными изменениями менопаузального периода и развитием остеопороза. К счастью, есть проверенные советы, следование которым помогает сохранить здоровую костную систему и вести активный образ жизни как можно дольше. Об этом и о том, что именно меняется в организме женщины после 40 лет, мы и поговорим в статье.
Поддержание здоровья костной системы: какие элементы особенно важны
Костная система защищает мозг, сердце и другие органы. Благодаря ей мы можем свободно двигаться.
Кость — это живая ткань, которая постоянно обновляется. На протяжении всей жизни регулярно происходит разрушение старых клеток и замена их на новые. В молодости организм поддерживает баланс этого механизма, и к 30 годам костная масса достигает своего максимума. Дальше, к сожалению, начинают преобладать процессы разрушения. Уделять внимание укреплению костей и суставов стоит в любом возрасте, однако после 40 лет это делать просто необходимо, поскольку организм начинает терять важные структурные вещества.
Здоровье костной системы обеспечивают входящие в ее состав белки, микро- и макроэлементы. Ключевое место среди макроэлементов занимает кальций, в остеогенезе (костеобразовании) непосредственное участие принимают витамины D3 и K1.
- Кальций в организме необходим для выполнения множества функций, таких как формирование опорных конструкций, передача нервных импульсов, сокращение мышц и укрепление стенок сосудов. Около 99% кальция содержится в костях и зубах, но при необходимости эти запасы используются всем организмом. Этот макроэлемент регулирует работу нервной системы, процессы сердечных сокращений и свертываемости крови поддерживает гомеостаз организма. Еще одной важной функцией является поддержание здорового внешнего вида: секущиеся кончики волос, ломкие ногти, нездоровый цвет лица могут свидетельствовать о недостатке кальция.
- Витамин D3 (холекальциферол) необходим для оптимального усвоения кальция. Кроме того, он оказывает влияние на работу иммунной системы, способствует восстановлению нервных клеток, участвует в процессах метаболизма и замедляет возрастные изменения.
Холекальциферол синтезируется в коже под действием ультрафиолетовых лучей, но с возрастом его естественная выработка снижается. Если после 40–45 лет организм не получает дополнительных источников витамина D3, это приводит к появлению видимых признаков старения, дисфункции эндокринных желез и резорбции костей [1] . - Витамин K1, который раньше рассматривали в первую очередь как необходимый для нормальной свертываемости крови, обладает доказанным влиянием на метаболизм костной ткани. Он помогает кальцию лучше усваиваться, укрепляет стенки сосудов и борется с воспалительными процессами. Максимального эффекта можно добиться, если принимать витамин K в комбинации с витамином D.
Существуют ли профилактические меры для сохранения здоровья костей и предотвращения признаков вымывания кальция из организма? Вам помогут следующие советы:
- Ведите здоровый образ жизни: откажитесь от курения и будьте умеренны в употреблении алкоголя.
- Придерживайтесь правильного питания: сбалансированный рацион с ранних лет позволит избежать дефицита необходимых микро- и макроэлементов в будущем.
- Контролируйте поступление в организм кальция и витаминов: для людей молодого возраста суточная норма кальция составляет 800–1000 МЕ.
- Проводите больше времени на солнце: витамин D синтезируется под действием солнечного света. Но не переусердствуйте — достаточно всего 20 минут в день.
- Включите физическую активность в свой распорядок дня: пешие прогулки и умеренные занятия спортом помогут сформировать крепкие кости и замедлить потерю костной массы. Хорошая физическая форма не только увеличит силу мышц и выносливость, но и снизит риск переломов.
- Проходите регулярное медицинское обследование: если обнаружить патологические состояния на ранних стадиях и провести своевременную коррекцию, это позволит надолго избежать клинических проявлений.
В период менопаузы выработка эстрогена в яичниках уменьшается. Это оказывает негативное влияние на обновление костей. Дефицит эстрогенов приводит к ускорению процессов костного метаболизма со смещением равновесия в сторону резорбции (разрушения), чему способствует усиленная продукция особых веществ — цитокинов. В результате происходит стимуляция работы клеток, которые поглощают костную ткань (остеокластов) [2] , а активность продуцирующих клеток (остеобластов) падает: разрушается большее количество костной массы, чем производится.
Кроме того, после наступления менопаузы понижается кислотность желудка, из-за чего кальций, который является основным строительным материалом костной ткани, начинает хуже всасываться. Процессы всасывания кальция в кишечнике нарушает и дефицит эстрогенов. Усугубляет ситуацию развивающийся в этот период недостаток витамина K и микроэлементов, которые нужны для нормального усвоения кальция и формирования костной ткани.
К сведению
Частота развития остеопороза и костных переломов у женщин в возрастной группе 50–54 года возрастает в четыре–семь раз в сравнении с мужчинами того же возраста. Это связано со снижением выработки у женщин половых гормонов, влияющих на нормальную минерализацию и метаболизм костной ткани [3] .
Вначале болезнь развивается без каких-либо симптомов — остеопороз обнаруживается, когда начинают появляться либо хронические тупые боли, либо первые переломы ослабленных костей. К сожалению, первый перелом при остеопорозе может оказаться далеко не последним. У женщин после наступления менопаузы риск переломов возрастает с 15% в возрасте 50–59 лет до 70% в возрасте старше 80 лет.
При вымывании кальция из организма симптомы могут быть такими:
Появление каких-либо из этих признаков у человека старше 40 лет ни в коем случае нельзя игнорировать. Необходимо пройти обследование и принять срочные меры для укрепления костей и суставов.
На заметку
Исследование, опубликованное еще в 90-е годы, показало, что у женщин постменопаузального возраста, которые принимали дополнительный кальций в сочетании с витамином D, было на 30% меньше переломов (включая переломы шейки бедра), чем у женщин того же возраста, которые этого не делали.
Еще одной причиной проблем с костной системой в период менопаузы является снижение образования коллагена при дефиците эстрогенов. Коллаген, выработка которого в этот период падает примерно на 30%, является важной составляющей соединительной ткани организма. Это значит, что все костно-суставные образования, сосуды, сухожилия и кожа будут терять свою прочность и эластичность. Все это отражается на внешности (появление морщин, снижение упругости кожи) и самочувствии.
Известно несколько рекомендаций по укреплению костей, следуя которым можно замедлить прогрессирование остеопороза, сгладить его симптомы или, если заболевание еще не развилось, оказать профилактическое действие на патологию.
Диетотерапия. Необходимо употреблять продукты, которые богаты кальцием и витамином D3. Это жирные сорта рыбы, красная икра, молочные продукты, орехи, растительные масла, брокколи. После 45–50 лет потребность в кальции возрастает до 1200–1500 МЕ в день, что нужно учитывать при составлении рациона питания. Если в молодости макроэлемент в достаточном количестве мог быть получен из еды, то с возрастом кальций начинает хуже усваиваться, а потому полностью покрыть необходимость в нем с помощью питания почти невозможно. Кроме того, рекомендуется ограничить употребление поваренной соли и продуктов с высоким содержанием фосфатов (консервы, газированные напитки), поскольку они нарушают баланс кальция и фосфора в организме.
На заметку
Кальций, к сожалению, обладает низкой усвояемостью из продуктов питания — не более 25–35% от макроэлемента, потребленного с пищей. При поступлении в организм с минеральной водой или обычной водой, богатой кальцием, его биодоступность намного выше.
Активный образ жизни. Поддерживать себя в хорошей физической форме после 40–50 лет еще более важно, чем в молодости. Конечно, тренировки должны быть щадящими: силовые нагрузки лучше заменить на прогулки, аэробику, лечебную гимнастику и специальные упражнения для укрепления костей.
Гормонозаместительная терапия. Если другие меры не помогают, то женщинам в период менопаузы назначают прием половых гормонов с целью борьбы с последствиями климакса, в числе которых присутствует и ослабление костно-суставной системы.
Метаболизм костной ткани напрямую зависит от уровня половых гормонов. Изменения, которые происходят в костной системе женщины старше 40 лет, вполне естественны. К сожалению, после первого же перелома только половина людей может обходиться без посторонней помощи. Правда, этих последствий можно избежать путем восполнения недостатка необходимых структурных составляющих. Таким образом удастся сохранить и улучшить состояние костной ткани.
Зачастую раздельный и несистемный прием витаминов, микро- и макроэлементов, клинически значимых для костного матрикса, не приносит достаточного результата и не компенсирует в полной мере вымывание кальция, а гормонозаместительная терапия имеет большое количество побочных эффектов и противопоказаний.
С учетом этих обстоятельств назрела необходимость разработки средства для укрепления костей и суставов комплексного действия, которое смогло бы восполнить дефицит нужных нутриентов, обеспечить их высокую биодоступность и сгладить гормональный дисбаланс.
Генистеин — хорошо изученный фитоэстроген сои. Он оказывает действие, аналогичное половым гормонам женского организма. Связываясь с теми же рецепторами, что и эстрогены, он сглаживает признаки гормонального дисбаланса и стимулирует синтез коллагена. Под воздействием генистеина макроэлементы лучше усваиваются, нормализуется обмен в клетках суставного хряща и замедляются процессы разрушения костной ткани. Генистеин также обладает высокими антиоксидантными свойствами и защищает клетки от процессов старения. Витамины D3 и K1 непосредственно участвуют в обмене и усвоении кальция, обеспечивая нормальную минерализацию костной ткани.
Безопасность компонентов витаминно-минерального комплекса подтверждена экспертизой. Перед применением следует проконсультироваться с врачом.
Читайте также: