Лекарство от лихорадки джунглей
Сам я ни разу не болел лихорадкой Денге (т-т-т), но некоторым моим знакомым не так повезло. Вокруг этой лихорадки слишком много мифов в последнее время, поэтому появилась необходимость написать этот пост, чтобы вы понимали, что это такое, стоит ли боятся, надо ли делать страховку, и вообще как избежать. Надеюсь, данная информация поможет вам сделать свои выводы.
Лихорадка Денге
У лихорадки Денге есть 4 штамма (серотипа), которые её вызывают, и 2 формы протекания болезни: классическая лихорадка Денге и геморрагическая. Геморрагическая — это более тяжелая и опасная форма, она бывает только у тех, кто уже переболел одним из штаммов, и, к сожалению, у новорожденных, если мать уже переболела денге и ребенок получил от неё антитела. Так что принимая решение рожать в Таиланде озаботьтесь выбором очень хорошего госпиталя.
Те, кто переболел Денге хоть раз, уже знают всё про её симптомы и лечение, и они вряд ли будут читать этот пост. Поэтому дальше я буду писать только в контексте классической формы.
Симптомы, её подтверждающие, будут следующими: озноб (температура резко подскакивает до 39-40′), болит голова, область за глазами, мышцы, позвоночник и суставы (преимущественно колени), на коже появляется сыпь. Всё это начинается внезапно, без предварительных недомоганий, за редким исключением, когда у человека за шесть-десять часов до явного проявления болезни начинается головная боль и ощущение разбитости. Тошнота, отсутствие аппетита, отечность лица, увеличение лимфоузлов, покраснение глаз и горла тоже относятся к симптомам лихорадки Денге.
Ни в коем случае нельзя принимать АСПИРИН, ИБУПРОФЕН И НУРОФЕН — это главное, что вам надо знать при проявлении симптомов в первые дни. Эти лекарства разжижают кровь, а при Денге свертываемость крови и без того слабая: запрещено даже чистить зубы и бриться, чтобы не спровоцировать кровотечение. Пока вы не знаете Денге у вас или нет — считайте по умолчанию, что это именно она и принимайте только ПАРАЦЕТАМОЛ для снижения температуры.
Лихорадка Денге не лечится, лекарства от неё нет вообще. Есть у вас страховка или нет — обязательно сходите в больницу. Хотя, по мнению некоторых экспатов в посещении врача вообще нет смысла, если по симптоматике у вас классическая форма, а бежать к докторам стоит при проявлении геморрагической. Но я бы лично перестраховался, особенно если речь идет о ребенке, для них даже классическая форма может проходит тяжело. Так что врач сможет сделать тот самый анализ крови, сказать, как облегчить протекание болезни, и госпитализировать, если в этом есть необходимость. Основная проблема у детей при высоких температурах — это обезвоживание, и порой без капельницы никак. Впрочем, капельница может и взрослому понадобится.
- Температуру сбивают парацетамолом каждые 4-6 часов, соблюдая дозировку по возрасту и весу. Учтите, что парацетамол не сразу даёт облегчающий эффект, поэтому можно облегчать состояние обтиранием водой.
- Обязательно постоянное и обильное питьё, много-много питья. Еще раз повторюсь, не проморгайте у ребенка обезвоживание, оно приходит незаметно и довольно быстро. Если видите, что ребенок слабеет, то сразу в госпиталь. Как вариант, заставлять себя пить кокосовую воду в качестве естественного электролита. И необязательно покупать именно сами зеленые кокосы, можно взять в 7-eleven такую воду в бутылках, также подойдут спортивные напитки с электролитами.
- Чтобы не нагружать больные суставы — постельный режим, чтобы облегчить боль в области глаз — приглушённый свет и шторы, и спать. А для снятия ломоты во всем теле тайцы используют лист папайи. Покупают в аптеке готовый в бутылочке, или готовят сами — отжимают в соковыжималке, делают отвар или миксуют в виде смузи с мёдом. На вкус — просто чудовищно, но это очень эффективный помощник при Денге.
- Если появится сыпь, которая будет жутко чесаться — используйте Calamine, недорогое, но эффективное тайское средство. Поглядывайте на кожу внимательнее, если появляются мелкие красные точки, как при засосах, значит тромбоциты в крови упали до такого уровня, что появилась опасность кровотечений и сейчас крайне нежелательно травмировать кожу и слизистую (чистить зубы только полосканием, не бриться).
Из-за тошноты и отсутствия аппетита вы не будете есть, от этого упадок сил только увеличивается, причем, люди в буквальном смысле ходят держась за стену, а в руках не могут удержать даже ложку. В этом плане, конечно, лихорадка Денге — это адский ад.

Иногда Денге проходит в госпитале
Как избежать Денге
Лихорадка Денге переносится комарами Aedes Aegypti и Aedes Albopictus. В основном источники пишут про эдес эгипти, хотя при изучении темы Денге я так и не понял в чем разница между египти и альбопикусом. Оба полосатые, оба живут в городских условиях и легко переносят околонулевые температуры воздуха, размножаются везде, где только есть вода. После подхвата инфекции с летучей мыши, обезьяны или больного человека, аедесы остаются носителями заразы до конца своей недолгой жизни.
Единственная эффективная мера предохранения от Денге, которую вы можете для себя предпринять — часто использовать репелленты и крема от москитов (есть в 7-eleven), спиральки и вентиляторы в номере отеля или в доме. Каждый вечер перед сном проводите инспекцию всех углов комнат и особенно в шкафах, где эти сволочи любят прятаться. В этом вам очень поможет электромухобойка из Теско — потрясающе эффективная штука.
Пиковые часы опасности — раннее утро и час после заката, так что избегайте пресных водоёмов и потенциально опасных мест в эти часы, и носите репеллент с собой. Старайтесь выбирать жильё с противомоскитными сетками на окнах и без болота рядом. Кстати, в хороших резортах периодически делают антимоскитную обработку.


Репеленты от москитов продаются в каждом 7-eleven
Еще один способ обезопасить себя от последствий лихорадки Денге — купить нормальную медицинскую страховку (мой рейтинг страховок в Тай), в которую входит покрытие Денге. Посмотрите мой рейтинг, там указано, какие страхуют, а какие нет. На текущий момент не покрывают Денге: Согласие, Гайде, ВСК.
Но, как я уже писал выше, при коротком отпуске вполне может быть, что Денге вы будете уже болеть дома. Тем не менее, всегда делайте мед страховку в свои путешествия, особенно детям. Знаю, о чем говорю.
Госпитализация при лихорадке Денге вещь необязательная, да. Но если протекание болезни у вас будет тяжелое или повторное, то без госпиталя не обойтись, а медицина в Таиланде дорогая. Можно, конечно, полежать в государственном медицинском учреждении, но это будет койко-место за шторкой в общей палате на двадцать человек, с соответствующим антуражем. А можно болеть в отдельной палате приличного стационара типа Бандон Госпиталь или Бангкок Госпиталь, в диапазоне цен от 5-20 тыс бат/сутки. Недельку повалялись под капельницей, потом пол-года работаете на погашение финансовой бреши. Страховка в этом плане — вещь необходимая, одна госпитализация отбивает сразу годы страхования.
По данным с сайта ВОЗ (Всемирной Организации Здравоохранения), человек, переболевший Денге получает пожизненный иммунитет к конкретному штамму и частичный(или временный) иммунитет к некоторым из оставшихся трёх. Если вам не повезло со второй частью бонусов, то при укусе комаром-переносчиком другого штамма, у вас все шансы заболеть даже через 2 месяца после выздоровления.
При заездах на срок меньше года прививка от Денге по прибытию не имеет смысла.
Во-первых, для полноценного эффекта, прививку от лихорадки Денге делают 3 раза раз в пол-года: 0 мес — 6 мес — 12 мес. То есть полноценно работать она начнет только через год. Ставить прививку по приезду в Таиланд, даже если у вас в планах зимовка — это пустая трата времени и денег, ибо вы можете отдать
7000 батов врачам за услуги и вакцину, а уже через неделю получить укус залетного москита в соседнем ресторане.
Во-вторых, даже при условии, что вы готовы ждать год перед вылетом в Таиланд, в России такую прививку не ставят. В-третьих, эффективность прививки зависит от штамма (то есть помогает не от всех серотипов одинаково) и от нюансов вроде возраста, серологического статуса и ещё каких-то страшных слов, из которых я понял, что в процентах это можно выразить так — в среднем 52%. То есть 50 на 50, что прививка сработает.
Обобщая сказанное, прививка от Денге может интересовать только тайцев и иностранцев, у которых срок проживания от года и дольше, а значит и шансов подхватить Денге больше. Причем, подхватить, как легкую форму лихорадки, так и геморрагическую. В последнем случае прививка от лихорадки Денге очень помогает облегчить протекание осложнённой формы, хотя тоже там процентное соотношение сильно скачет.
В качестве резюме хочу написать вам следующее: несмотря на все вышесказанное, у вас меньше шансов заболеть Денге в самом комарином месте Таиланда, чем у тайца заболеть гриппом в вагоне метро зимой. Денге — это вирус, который протекает без соплей, кашля и не передаётся воздушным путём, в отличие от гриппа. То есть вам не нужно изолировать себя от семьи или прятаться от заболевшего супруга.
Выбрать страховку сейчас нереально сложно, поэтому в помощь всем путешественникам я составляю рейтинг. Для этого постоянно мониторю форумы, изучаю страховые договоры и сам пользуюсь страховками.
Сначала выбираем отель на Booking. У них хорошая база предложений, но вот цены НЕ лучшие! Тот же самый отель часто можно найти на 20% дешевле в других системах через сервис RoomGuru.
Желтая лихорадка (амариллез) возникает в результате заражения флавивирусом (лат. Flavivirus), который распространяют комарами, в основном живущими в Африке и Южной Америке, особенно в районах с густыми лесами или джунглями. Болезнь похожа на грипп, может вызывать такие симптомы, как жар, озноб и боли в теле примерно через три-шесть дней после заражения, лечение обычно не требуется. Тем не менее, примерно у 10-15% инфицированных болезнь может осложниться, что приведет к высокой температуре, желтухе и другим патологиям вплоть до летального исхода.
История, влияние и охват
В наши дни желтая лихорадка контролируется лучше, чем в прошлом, в основном потому, что существует вакцина для защиты от нее. Тем не менее, по оценкам ВОЗ, ежегодно от 84 000 до 170 000 человек заражаются желтой лихорадкой. Считается, что многие случаи не выявлены, поэтому полная степень воздействия заболевания неизвестна.
Ежегодно во всем мире от этой болезни умирает от 29 000 до 78 000 человек.
Желтая лихорадка присутствует в географических регионах, где могут жить определенные вирусы и комары. Это во многом зависит от климата и наличия районов с густыми лесами.
В большинстве стран Южной Америки вирус не вызывает вспышки в городах. Он встречается только в очень специфических регионах, как правило, в отдаленных джунглях или лесных районах, где вирус распространяется среди животных.
В основном он сосредоточен в Амазонии, в основном в Бразилии, достигая Перу, Эквадора, Боливии, Колумбии, Венесуэлы и Аргентины. Страны риска также включают Панаму, Тринидад и Тобаго, Французскую Гвиану, Гайану, Парагвай и Суринам.
Считается, что около 90 процентов желтой лихорадки возникает в Африке, там же происходит большинство случаев смерти от этой инфекции. Он встречается в Западной и Центральной Африке, а также в некоторых частях Восточной Африки.
Африканские страны с повышенным риском желтой лихорадки: Ангола; Бенин; Буркина-Фасо; Бурунди; Камерун; Центрально-Африканская Республика; Чад; Республика Конго; Берег Слоновой Кости; Демократическая Республика Конго; Экваториальная Гвинея; Эфиопия; Габон; Гамбия; Гана; Гвинея; Гвинея-Бисау; Кения; Либерия; Мали; Мавритания; Нигер; Нигерия; Руанда; Сенегал; Сьерра-Леоне; Судан; Южный Судан; Того и Уганда.
В 2016 году произошла вспышка в столице Анголы, где более 200 человек умерли от этой инфекции. Вирус распространился в столице и в большинстве провинций страны.
Раньше вирус распространялся гораздо дальше, чем сейчас. Впервые он достиг Соединенных Штатов в конце 1600-х годов. Считается, что он был вызван торговлей людьми между Африкой и Америкой, когда комары и вирус переносились вместе с людьми, которые жили в эндемичных районах. Он достиг северного Бостона, Нью-Йорка и Филадельфии и оставался в южных городах до конца 1800-х годов. Вирус также распространялся в результате торговли в европейских портах на севере, таких как Кардифф и Дублин, хотя такие страны, как Греция, подвергались наибольшему риску.
Симптомы и осложнения
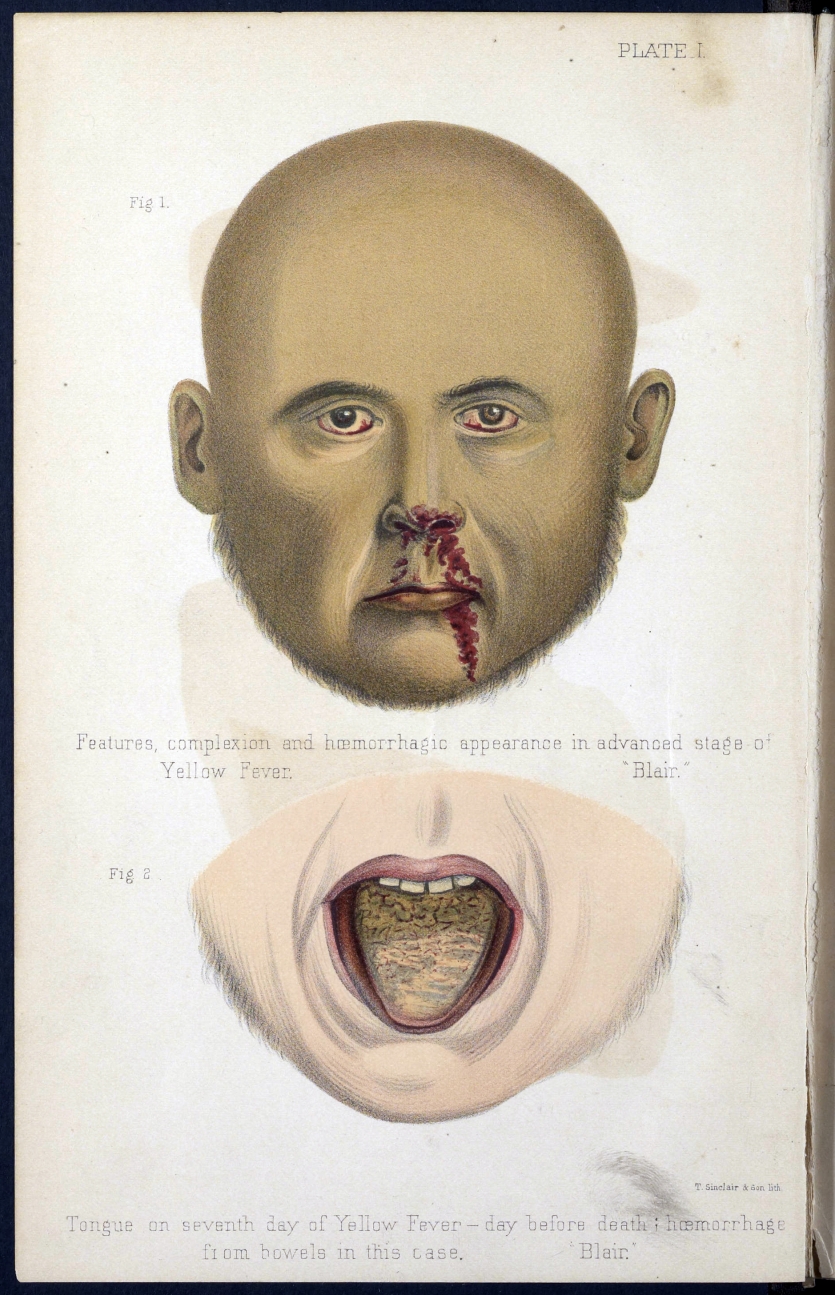
У большинства людей желтая лихорадка вызывает лишь легкие симптомы или остается незамеченной. Между воздействием вируса через укус комара и заболеванием обычно проходит от 3 до 6 дней. Если у человека легкое заболевание и он не сильно болен, ожидается полное выздоровление. Однако у некоторых людей желтая лихорадка вызывает лихорадку, озноб, боль, кровотечение, желтые глаза и кожу (желтуху), тошноту, рвоту, спутанность сознания, шок, отказ органов — даже смерть.
Для людей, которые испытывают симптомы желтой лихорадки, есть три стадии болезни:
Раннее заражение происходит через 3-6 дней после заражения вирусом. Больной может испытывать жар, мышечные боли, тошноту, рвоту, головокружение и усталость.
Ремиссия наступает через 2-3 дня. Лихорадка, если она присутствует, уменьшается и симптомы улучшаются. Это может длиться от 24 до 48 часов. Большинство людей в этот момент выздоравливают. Около 15 процентов людей, зараженных этим вирусом, страдают более тяжелым заболеванием.
Тяжелая стадия болезни: возникает лихорадка, тошнота и рвота. От 20 до 50 процентов людей с тяжелым заболеванием могут умереть.
Младенцы и люди старше 50 лет с большей вероятностью, чем другие, могут развить тяжелые симптомы и умереть от желтой лихорадки, что делает профилактику особенно важной для этих возрастных групп. Некоторые люди также просто более восприимчивы, чем другие, и некоторые виды заболевания более серьезны, чем другие.
Однако у тех, кто пережил желтую лихорадку, а это подавляющее большинство инфицированных, болезнь исчезает, а повреждения органов заживают. У некоторых людей будет слабость и усталость, которые продлятся в течение нескольких месяцев, но затем тоже полностью исчезнут.
Те, кто выздоравливает, вырабатывают антитела, которые борются с вирусом, после его исчезновения.
Причины

Желтая лихорадка вызывается флавивирусом, вирусом одноцепочечной РНК, распространяемым комаром Aedes aegypti (также называемый: комар жёлтолихорадочный, или кусака жёлтолихорадочный). Этот комар также вызывает вирус Зика и лихорадку Денге. Вирус желтой лихорадки также может распространяться другими комарами, Aedes africanus в Африке или комарами Haemagogus и Sabethes в Южной Америке.
Комары передают вирус, питаясь кровью зараженного человека или другого примата, например, обезьяны.
Хотя укусы комаров являются наиболее распространенной причиной желтой лихорадки, они не являются единственной причиной. Также возможно заразиться желтой лихорадкой, если укусил зараженный примат или человек. Конечно, люди и приматы гораздо реже кусаются, чем комары, поэтому зараженное животное не представляет такой большой угрозы.
Другие кусающие животные и насекомые не представляют угрозы, потому что только люди, приматы и комары являются известными носителями вируса.
Кроме того, не все комары несут вирус желтой лихорадки — известно лишь несколько видов комаров. Кроме того, эти комары представляют угрозу только в том случае, если они ранее кусали зараженного человека или животное.
Желтая лихорадка не передается напрямую от одного человека другому даже при тесном контакте — для того, чтобы вирус попал прямо в кровь, требуется какой-то укус.
Как правило, вспышки в городских районах начинаются с тех, кто посещал джунгли в Африке, Центральной Америке или Южной Америке.
Диагностика
Диагностика желтой лихорадки основана на клинической истории воздействия комариного укуса в эндемичном регионе, а также на истории симптомов. Есть несколько анализов и исследований, которые могут подтвердить или опровергнуть диагноз желтой лихорадки.
- Анализ на антитела: этот анализ является наиболее известным диагностическим тестом на желтую лихорадку. Он ищет наличие иммунных белков к желтой лихорадке в крови, что указывает на то, что либо организм борется, либо эффективно боролся в прошлом с инфекцией. Однако организму может потребоваться несколько дней для выработки достаточного количества антител, чтобы его можно было обнаружить. Возможно, человеку придется подождать до двух недель, чтобы получить результаты.
- Полимеразной цепной реакции (ПЦР):анализ ПЦР может помочь обнаружить генетический материал вируса в крови больного. Положительный ПЦР-тест указывает на наличие вируса в организме, поэтому он считается более сильным показателем текущей инфекции, чем анализ на антитела. Важное замечание: вирусная РНК с легкостью обнаруживается сразу после заражения, однако её сложно будет обнаружить после нескольких дней заражения. Это означает, что результат анализа может быть отрицательным, даже если у пациента будет инфекция.
Лечение
Специального противовирусного лечения желтой лихорадки не существует. Тем не менее, болезнь может стать довольно серьезной, и связанные с этим осложнения могут потребовать медицинской помощи. Лечение желтой лихорадки должно контролироваться и проходить в больнице, а не дома. Лечение может включать в себя:
- Профилактику кровотечений. Из-за риска кровотечения следует избегать лекарственных препаратов, которые его вызывают, таких как аспирин, ибупрофен и напроксен.
- Гидратация: может потребоваться поддержание гидратации в течение всей болезни с помощью пероральных или внутривенных жидкостей, особенно если у больного рвота или низкое кровяное давление.
- Контроль лихорадки: как правило, желтая лихорадка связана с лихорадкой низкой степени. Но если температура поднимется выше, чем ожидалось, может понадобиться лекарство, чтобы снизить температуру (например, Панадол).
- Боль: если больной испытываете мышечную боль или общий дискомфорт, ее можно лечить с помощью пероральных или инъекционных обезболивающих.
- Поддержка артериального давления: для тех, кто находится в состоянии шока, который возникает, когда артериальное давление очень низкое, артериальное давление может быть повышено с помощью лекарств, которые сужают кровеносные сосуды, часто называемые прессорами.
- Лечение недостаточности органов: когда желтая лихорадка вызывает недостаточность органов, эти органы необходимо поддерживать, пока заболевание не пройдет. Например, может понадобиться искусственная вентиляция лёгких, чтобы помочь с дыханием; диализ может потребоваться при почечной недостаточности.
Профилактика
Поскольку желтая лихорадка существует уже некоторое время, передача вируса хорошо изучена. Вот несколько эффективных способов профилактики заражение:
- Вакцинация: некоторым людям рекомендуется вакцинация. Если вы живете в эндемическом районе, то, возможно, уже обладаете иммунитетом к инфекции и должны следовать официальным рекомендациям по вакцинации для себя и своих детей. Если вы путешествуете в эндемические районы с желтой лихорадкой, вам, скорее всего, понадобится вакцина. Обычно вакцины для путешественников недоступны, и вам может понадобиться записаться на прием в местную туристическую клинику. Лучше всего планировать заранее, так как вакцина должна быть сделана не менее чем за 10 дней до поездки.
- Меры предосторожности от комаров: Если человек находится в эндемичном районе, он может защитить себя и своих детей от комаров. Хотя не всегда удается полностью избежать укусов комаров, можно носить несколько слоев одежды, особенно во время путешествий в джунглях и лесах, и можно использовать спрей от насекомых. Также рекомендуется спать под защитными сетками, даже если вы будете находиться в закрытом помещении.
- Защита других. В целом, поскольку вирус может передаваться от человека к человеку через укусы комаров, рекомендуется, чтобы больные оставались под противомоскитными сетками, чтобы избежать распространения вируса, если стало известно, что человек заразился.
Если вы путешествуете в районы, где желтая лихорадка является эндемическим заболеванием, вы должны принять рекомендуемые меры предосторожности; это значительно минимизирует риск заражения.
Также обязательно ознакомьтесь с общими симптомами, чтобы в случае заражения обратиться за медицинской помощью. В то время как у большинства людей с желтой лихорадкой выздоровление проходит хорошо, вероятность того, что человек выздоровеет, намного выше, если он получите профессиональную помощь до того, как возникнут какие-либо осложнения.
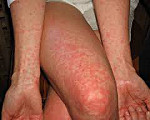
Лихорадка денге – природно-очаговая инфекция, вызываемая одноименными арбовирусами и протекающая с гриппоподобным синдромом или геморрагическими проявлениями. Классическая лихорадка денге характеризуется двухволновым подъемом температуры, миалгией, артралгией, лимфаденитом, экзантемой, геморрагическая – спонтанными кровотечениями. При диагностике лихорадки денге учитываются эпидемиологические и клинические данные, результаты вирусологических и серологических анализов. Специфическая терапия и иммунизация не разработаны, поэтому лечение лихорадки денге преимущественно симптоматическое.
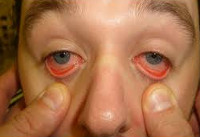
Общие сведения
Лихорадка денге (костоломная болезнь, суставная лихорадка) – трансмиссивная вирусная инфекция, протекающая в двух клинических формах – классической и геморрагической. Лихорадка денге распространена в регионах с тропическим и субтропическим климатом: Юго-Восточной Азии, Южной Америке, Австралии и Океании, бассейне Средиземного моря и др. Ежегодно в эндемических очагах регистрируются сотни тысяч случаев лихорадки денге. За пределами ареала распространения инфекции встречаются завозные случаи лихорадки денге, обусловленные как миграцией инфицированных лиц, так и завозом инфицированных москитов. Классическая форма лихорадки денге имеет доброкачественное течение, однако геморрагическая форма характеризуется высокой летальностью.

Причины лихорадки денге
Вирус денге (Dengue-virus) относится к арбовирусам антигенной группы В, принадлежащим к роду Flavivirus, семейству Togaviridae. Известно 4 серовара возбудителя (DEN-1, DEN-2, DEN-3, DEN-4), каждый из которых способен вызывать как классическую, так и геморрагическую форму лихорадки денге. После инфицирования тем или иным серотипом вируса остается пожизненный типоспецифический иммунитет, однако это не исключает в дальнейшем возможности заражения другим серотипом вируса. Dengue-virus имеет однонитевую РНК, двухслойную липидную оболочку, диаметр вириона 40-45 нм. По своей антигенной структуре вирус денге близок к вирусам желтой лихорадки, западно-нильского и японского комариного энцефалита. Вирус денге устойчив к замораживанию и высушиванию, однако лабилен к воздействию нагревания, ультрафиолета, протеолитических ферментов.
Резервуарами и источниками инфекции служат больные люди, обезьяны, летучие мыши, а переносчиками вируса – москиты рода Aedes (A. albopictus и A. Aegypti, A. Polinesiensis, A. Cutellaris). Комары становятся заразными на 8-12 день после кровососания и сохраняют пожизненную способность к передаче вируса. Здоровые люди заражаются лихорадкой денге через укусы инфицированных москитов. В большей степени к лихорадке денге восприимчивы дети до 2-х лет, пожилые и ослабленные люди, а также приезжие лица, в т. ч. туристы. Местные жители эндемических районов и приезжие заболевают, преимущественно, классической лихорадкой денге. Дети, ранее переболевшие классической денге, вызванной вирусами 1, 3 или 4 типа, чаще заражаются тяжелой геморрагической лихорадкой денге при инфицировании вторым типом вируса.
После укуса москита в течение 3-5 дней происходит размножение вируса в регионарных лимфоузлах и эндотелии сосудов. По истечении периода первичной репликации вирусные частицы проникают в кровь, обусловливая развитие вирусемии, которая клинически проявляется лихорадочно-интоксикационным синдромом. Вторая волна лихорадки связана с проникновением вирусов в органы и ткани. Купирование клинической симптоматики наступает по мере накопления в крови вируснейтрализующих и комплемент-связывающих антител. При геморрагической форме лихорадки денге происходит поражение преимущественно мелких сосудов, нарушение агрегатного состояния крови с развитием множественных кровоизлияний в оболочках сердца, плевре, слизистой ЖКТ, головном мозге.
Симптомы лихорадки денге
Лихорадка денге может протекать в двух клинических вариантах: классическом и геморрагическом (без шокового синдрома или с шоковым синдромом денге). По истечении инкубационного периода (от 3 до 15 дней после укуса москита) наступает кратковременный продромальный период, во время него отмечается недомогание, головная боль, признаки ринита и конъюнктивита. Иногда острые проявления возникают на фоне полного благополучия без предшествующей симптоматики.
При классической форме лихорадки денге развивается озноб, стремительное повышение температуры тела до 39-41°С. В этот период у больных отмечается тошнота, анорексия, артралгии, оссалгии и миалгии, затрудняющие движение. Типичными объективными признаками служат брадикардия, лимфаденит, гиперемия зева, инъекция сосудов склер. Через 3-4 дня температура тела резко снижается, и наступает короткий период апирексии продолжительностью 1-3 дня. Затем развивается вторая волна лихорадки, сопровождающаяся теми же симптомами.
Типичный признак классической лихорадки денге – экзантема появляется во время первой или второй лихорадочной волны. Сыпь полиморфная, чаще – кореподобная, иногда – уртикарная, скарлатиноподобная или петехиальная. Кожные высыпания обильные, локализуются на туловище и конечностях, сопровождаются зудом и шелушением кожи. Общая длительность острого периода классической лихорадки денге составляет 7-9 суток. Период реконвалесценции растягивается на 4-8 недель, в течение которых сохраняются астения, бессонница, суставные и мышечные боли.
Геморрагическая форма лихорадки денге, известная также, как филиппинская, сингапурская, таиландская геморрагическая лихорадка, имеет более тяжелое течение. В начальном периоде, также как при классической форме, отмечается повышение температуры и интоксикация. Боли в суставах и мышцах возникают редко, однако характерны сильные боли в животе, увеличение печени. На 2-3 сутки на коже возникает петехиальная сыпь, в тяжелых случаях развиваются спонтанные носовые, десневые, маточные, желудочно-кишечные кровотечения, кровоизлияния во внутренние органы, гематурия. На 3-5 сутки от начала лихорадки может развиться шоковый синдром денге, сопровождающийся тахикардией, артериальной гипотонией, олигоанурией, ДВС-синдром, цианозом и судорогами.
Для определения степени тяжести клинических проявлений и оценки прогноза выделяют 4 степени геморрагической лихорадки денге:
При геморрагической лихорадке денге летальные исходы регистрируются в 5-20% случаев, преимущественно среди детей. У выживших пациентов возможны осложнения в виде полиневрита, пневмонии, энцефалита, менингита, паротита, среднего отита, орхита, тромбофлебита и др.
Диагностика и лечение лихорадки денге
Лабораторное подтверждение лихорадки денге проводится путем выделения вируса из крови пациента методом ПЦР и определения нарастания титра специфических антител в парных сыворотках в динамике с помощью РСК, РНИФ, РН, РТГА. Лихорадку денге следует дифференцировать от лихорадки паппатачи и чикунгунья, желтой лихорадки, малярии, менингококковой инфекции, сепсиса; у детей – от кори, скарлатины, краснухи.
Этиотропная терапия лихорадки денге отсутствует, поэтому лечебные мероприятия носят, в основном, симптоматический характер (прием жаропонижающих, антигистаминных средств, дезинтоксикация). При геморрагической форме лихорадки денге проводится гемостатическая и противошоковая терапия, коррекция ДВС-синдрома, переливание эритроцитарной и тромбоцитарной массы, плазмы крови. Имеются сведения об эффективности парентерального введения интерферона в ранних стадиях заболевания.
Прогноз и профилактика лихорадки денге
Классическая форма лихорадки денге обычно протекает благоприятно и заканчивается выздоровлением. При геморрагической форме прогноз серьезный, во многом зависящий от возраста пациента, серотипа вируса, сроков начала терапии. Наиболее высокая летальность отмечается среди детей раннего возраста.
Экспериментальные вакцины от лихорадки денге в настоящее время находятся на разных стадиях клинических испытаний, поэтому можно говорить лишь о неспецифической профилактике. Для предупреждения инфицирования в регионах, эндемичных по развитию лихорадки денге, необходимо использовать репелленты и фумигаторы, отпугивающие комаров, противомоскитные сетки. Особую актуальность имеет уничтожение комаров-переносчиков вируса денге, применение инсектицидов, борьба с заболоченностью и засорением территории, хранение запасов воды в закрытых емкостях.
Читайте также:


