Лекция на тему клещевой энцефалит и его профилактика
Клещевой энцефалит- (энцефалит весенне-летнего типа, таежный энцефалит) – вирусная инфекция, поражающая центральную и периферическую нервную систему. Тяжелые осложнения острой инфекции могут завершиться параличом и летальным исходом.
Основными переносчиками вируса энцефалита в природе являются иксодовые клещи, ареал обитания которых находится по всей лесной и лесостепной умеренной климатической зоне Евразийского континента. Несмотря на значительное число видов иксодовых клещей, реальное эпидемиологическое значение имеют только два вида: Ixodes Persulcatus (таежный клещ) - в азиатской и в ряде районов европейской части, Ixodes Ricinus (европейский лесной клещ) – в европейской части.
Для клещевого энцефалита характерна строгая весеннее-летняя сезонность начала заболевания, связанная с сезонной активностью переносчиков. В ареале I. Persulcatus заболевание приходится на весну и первую половину лета (май-июнь), когда наиболее высока биологическая активность этого вида клещей. Для клещей вида I. Ricinus отмечается подъем биологической активности дважды за сезон, и в ареале этого клеща характерны 2 пика сезонной заболеваемости клещевым энцефалитом: весной (май-июнь) и в конце лета (август-сентябрь).
Инфицирование человека вирусом клещевого энцефалита происходит во время кровососания вирусофорных клещей. Кровососание самки клеща продолжается много дней, и при полном насыщении она увеличивается в весе 80-120 раз. Кровососание самцов длится обычно несколько часов и может остаться незамеченным. Передача вируса клещевого энцефалита может происходить в первые минуты присасывания клеща к человеку. Так же возможно заражение через пищеварительный и желудочно-кишечный тракты при приеме сырого молока коз и коров, зараженных клещевым энцефалитом.
Признаки клещевого энцефалита. Инкубационный период клещевого энцефалита длится в среднем 7-14 дней с колебаниями от одних суток до 30 дней. Отмечаются скоропреходящая слабость в конечностях, мышцах шеи, онемение кожи лица и шеи. Болезнь часто начинается остро, с озноба и повышения температуры тела до 38-40°С. Лихорадка длится от 2 до 10 дней. Появляются общее недомогание, резкая головная боль, тошнота и рвота, разбитость, утомляемость, нарушения сна. В остром периоде отмечаются гиперемия (переполнение выше нормы кровью сосудов кровеносной системы какого-либо органа или области тела) кожи лица, шеи и груди, слизистой оболочки ротоглотки, инъекция склер и конъюнктив.
Беспокоят боли во всем теле и конечностях. Характерны мышечные боли, особенно значительные в группах мышц, в которых в дальнейшем обычно возникают парезы (частичная потеря мышечной силы) и параличи. С момента начала болезни может возникать помрачнение сознания, оглушенность, усиление которых может достигать степени комы. Нередко в месте присасывания клещей появляются разного размера эритемы (покраснение кожи, вызванное расширением капилляров).
При обнаружении симптомов клещевого энцефалита больной должен быть срочно помещен в инфекционную больницу для проведения интенсивного лечения.
Лечение больных клещевым энцефалитом проводится по общим принципам, независимо от проводимых ранее профилактических прививок или применения с профилактической целью специфического гамма-глобулина (лекарственный препарат, содержащий противобактериальные и противовирусные антитела).
В остром периоде болезни, даже при легких формах, больным следует назначать постельный режим до исчезновения симптомов интоксикации. Почти полное ограничение движения, щадящее транспортирование, сведение к минимуму болевых раздражений улучшают прогноз заболевания. Не менее важную роль в лечении имеет рациональное питание больных. Диета назначается с учетом функциональных нарушений желудка, кишечника, печени.
Принимая во внимание наблюдаемые у ряда больных клещевым энцефалитом нарушения витаминного баланса, необходимо назначение витаминов группы В и С. Аскорбиновая кислота, стимулирующая функцию надпочечников, а также улучшающая антитоксическую и пигментную функции печени, должна вводиться в количестве от 300 до 1000 мг в сутки.
Профилактика клещевого энцефалита
Наиболее эффективной защитой от клещевого энцефалита является вакцинация. К вакцинации допускаются клинически здоровые люди после осмотра врачом. Современные вакцины содержат инактивированный (убитый) вирус клещевого энцефалита. После введения вакцины, иммунная система распознает вирусные антигены и учится бороться с вирусом. Обученные клетки иммунной системы начинают производить антитела (иммуноглобулины), которые блокируют развитие вируса, попавшего в организм. Для долгого сохранения защитной концентрации иммуноглобулина необходимо введение нескольких доз вакцины.
Эффективность вакцинации можно оценить по концентрации защитных антител в крови (IgG к вирусу клещевого энцефалита).
Вакцинация против клещевого энцефалита рекомендована: всем лицам, проживающим и работающим в зонах эндемичных по клещевому энцефалиту; планирующим поездки в эндемичные районы в сезон активности клещей.
Вакцины против клещевого энцефалита, зарегистрированные в России:
– Вакцина клещевого энцефалита культуральная очищенная концентрированная инактивированная сухая – для детей старше 4 лет и взрослых.
– ЭнцеВир – для детей старше 3 лет и взрослых.
– ФСМЕ-ИММУН Инжект – с 16 лет.
– ФСМЕ-ИММУН Джуниор – для детей от 1 года до 16 лет. (Детям в течение первого года жизни следует назначать вакцину в случае риска заражения клещевым энцефалитом).
– Энцепур взрослый – с 12 лет.
– Энцепур детский – для детей с 1 года до 11 лет.
Вышеперечисленные вакцины отличаются штаммами вируса, дозой антигена, степенью очистки, дополнительными компонентами. По принципу действия данные вакцины одинаковы. Импортные вакцины способны вырабатывать иммунитет к российским штаммам вируса клещевого энцефалита.
Вакцинация проводится после окончания клещевого сезона. В большинстве регионов России прививаться можно с ноября по апрель. Однако в случае острой необходимости (например, если предстоит поездка в природный очаг клещевого энцефалита) прививку можно сделать и летом. В таком случае защитный уровень антител появляется через 21-28 дней (в зависимости от вакцины и схемы вакцинации).
Иммунитет появляется через две недели после введения второй дозы, в независимости от вида вакцины и выбранной схемы. Третья доза вводится для закрепления результата. Экстренные схемы предназначены не для защиты после укуса клеща, а для максимально быстрой выработки иммунитета, если сроки стандартной вакцинации были упущены.
К местным побочным реакциям относятся: покраснение, уплотнение, болезненность, отек в месте введения вакцины, крапивница (аллергическая сыпь, напоминающая таковую при ожоге крапивы), увеличение близлежащих от места укола лимфоузлов. Обычные местные реакции отмечаются у 5% привитых. Длительность эти реакций может достигать 5 дней.
К общим поствакцинальным реакциям относят охватывающую значительные участки тела сыпь, повышение температуры тела, беспокойство, нарушения сна и аппетита, головную боль, головокружение, кратковременную потерю сознания, цианоз, похолодание конечностей. Частота температурных реакций на российские вакцины не превышает 7%.
Для вакцин существует рекомендация о наблюдении за привитыми в течение 1 часа в связи с риском развития аллергических реакций.
При посещении мест обитания клещей рекомендуется надевать защитную одежду и пользоваться репеллентами (препараты, убивающие или отпугивающие клещей).
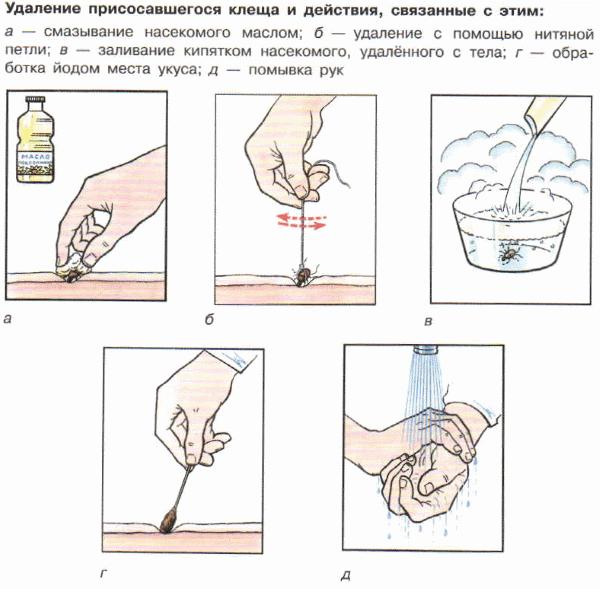
В случае присасывания клеща, его следует немедленно удалить. Следует иметь в виду, что вероятность заболевания клещевым энцефалитом зависит от количества вируса, проникающего при "укусе" клеща, то есть от времени, в течение которого клещ находился в присосавшемся состоянии. Если же у вас нет возможности обратиться за помощью в медучреждение, то клеща придется удалять самостоятельно.
При самостоятельном удалении клеща надо соблюдать следующие рекомендации:
Прочную нитку как можно ближе к хоботку клеща завязывают в узел, клеща извлекают, подтягивая его вверх. Резкие движения недопустимы.
Если при извлечении клеща оторвалась его головка, которая имеет вид черной точки, место присасывания протирают ватой или бинтом, смоченными спиртом, а затем удаляют головку стерильной иглой (предварительно прокаленной на огне). Так, как удаляется обычная заноза.
Удаление клеща необходимо производить с осторожностью, не сдавливая его, поскольку при этом возможно выдавливание содержимого клеща вместе с возбудителями болезней в ранку. Важно не разорвать клеща при удалении – оставшаяся в коже часть может вызвать воспаление и нагноение. При этом стоит учесть, что при отрыве головки клеща процесс инфицирования может продолжаться, так как в слюнных железах и протоках присутствует значительная концентрация вируса КЭ.
Не имеют под собой никаких оснований некоторые рекомендации о том, что для лучшего удаления рекомендуют накладывать на присосавшегося клеща мазевые повязки или использовать масляные растворы.
После удаления клеща кожу в месте его присасывания обрабатывают настойкой йода или спиртом. Наложение повязки, как правило, не требуется.
Удалив клеща, сохраните его для исследования на зараженность - обычно такое исследование можно сделать в инфекционной больнице. После удаления клеща поместите его в небольшой стеклянный флакон с плотной крышкой и положите туда ватку, слегка смоченную водой. Закройте флакон крышкой и храните его в холодильнике. Для микроскопической диагностики клеща нужно доставить в лабораторию живым.
[youtube.player]Урок 24
Клещевой энцефалит и его профилактика
 |  |  |
Основными переносчиками вируса клещевого энцефалита являются два вида клещей: таёжный клещ и собачий клещ. Сезон активности клещей начинается с появления первых проталин в лесу (конец марта — середина апреля). Численность активных взрослых клещей обоих видов достигает максимума к концу мая — началу июня, а затем постепенно снижается. В районах распространения таёжного клеща это снижение продолжается до полного исчезновения нападающих клещей. В районах, где основным переносчиком заболевания является собачий клещ, численность активных клещей временно снижается в летний период, а осенью вновь отмечается её подъём. Заражение человека клещевым энцефалитом происходит при укусах клещей. После прокусывания кожи клещ выделяет заражённую слюну в кровь человека. Заражение может произойти также при удалении клеща, если раздавленные части клеща попадут на повреждённую кожу или на слизистую оболочку глаз. После заражения скрытый процесс заболевания длится от 7 до 15 дней (иногда 2—3 дня). Заболевание развивается остро, в течение нескольких дней. Вначале ощущаются признаки недомогания, затем у заболевшего поднимается температура, появляется сильная головная боль, тошнота, иногда рвота. В тяжёлых случаях заболевание клещевым энцефалитом может привести к гибели человека.
Обратим ваше внимание, что не каждый лесной клещ заражён вирусом клещевого энцефалита. В природных условиях находится лишь 2—8% клещей, заражённых вирусом, но отличить по внешнему виду заражённого клеща от незаражённого невозможно. Клещи — кровососущие насекомые, которые питаются только кровью. Самка клеща может находиться в присосавшемся состоянии до 7 сут., в течение которых она пьёт кровь человека и периодически вместе со слюной попадает в ранку вирус клещевого энцефалита. Чем дольше самка находится на коже человека, тем большая доза вируса попадает в кровь. Самцы присасываются ненадолго, не более чем на 20 мин, но зато могут присасываться неоднократно. При этом они также вводят в ранку слюну, а с ней вирус.
В походе рекомендуется как можно чаще осматривать себя и своих спутников, чтобы вовремя обнаружить клещей. Клещ не всегда сразу присасывается к коже, но может несколько часов находиться в складках одежды или в волосах. Поэтому при возвращении домой (или на привале) следует тщательно осмотреть швы и карманы одежды. В жилые помещения клещей приносят не только на верхней одежде, но и с лесными цветами, на ветках лиственных деревьев, поэтому нежелательно рвать и приносить их в дом.
Ни в коем случае нельзя давить клеща. Снятое с одежды или удалённое с тела насекомое надо сжечь или залить кипятком. Место укуса необходимо обработать йодом или спиртом и тщательно вымыть руки. Необходимо помнить, что экстренная профилактика проводится либо в травмпунктах, где осуществляется и удаление присосавшихся клещей, либо в специально организованных сезонных кабинетах профилактики клещевого энцефалита при поликлиниках или больницах.
■ Кто является переносчиком вируса клещевого энцефалита?
1. Вы, находясь в лесу, обнаружили на своём теле клеща. Определите порядок ваших действий по снижению опасности заражения клещевым энцефалитом. [youtube.player]Первая помощь при укусе клеща Благодаря наличию в слюне клещей обезболивающих и кровоостанавливающих веществ укусы клещей практически безболезненны и незаметны. Клещ прокусывает кожу и сосет кровь пострадавшего. При тщательном осмотре кожных покровов можно обнаружить небольшую черную точку – это брюшко присосавшегося клеща. При попытке оторвать клеща от раны может оторваться только брюшко а головка клеща может остаться глубоко в ранке. Наиболее частая локализация укусов клещей: − волосистая часть головы; При укусе клеща примите следующие меры : Не паникуйте, не пытайтесь стряхнуть или выдернуть клеща рукой, это может привести к его разрыву, при этом часть клеща (головка) останется в коже и вытащить ее будет крайне проблематично. Присосавшегося клеща надо немедленно удалить, причем ни в коем случае нельзя допустить, чтобы его головка оторвалась и осталась в теле человека. Быстрое удаление присосавшегося клеща может предотвратить передачу возбудителя болезни. Для того чтобы удалить клеща как можно лучше ухватите его пинцетом за начало головки и только тогда тяните. Перед тем как попытаться оторвать клеща можно смочить его мыльным раствором или спиртом. Как правильно извлечь клеща из раны? Существует два способа удаления присосавшихся клещей: Для удаления клещей существуют специальные приспособления. У этих приспособлений есть преимущество перед зажимами или пинцетами, так как тело клеща не сдавливается, исключается выдавливание в ранку содержимого клеща, это уменьшает риск заражения клещевыми инфекциями. Хорошо себя зарекомендовал Uniclean Tick Twister (Юниклин Тик Твистер) – это приспособление для удаления клещей можно приобрести в России. Если клещ впился глубоко и удалить его не удается, то можно капнуть на место внедрения клеща капельку парафина от тающей свечки (парафин закупорит выходное отверстие, перекроет доступ воздуха к клещу, и паразит вскоре задохнется, отпадет от тканей, и его можно будет легко извлечь из ранки целиком) или капельку спирта (пары спирта раздражают клеща, он не может сосать и его легче после этого извлечь). Удаление клеща необходимо производить с осторожностью, не сдавливая его тело, поскольку при этом возможно выдавливание содержимого клеща вместе с возбудителями болезней в ранку. Важно не разорвать клеща при удалении - оставшаяся в коже часть может вызвать воспаление и нагноение. При этом стоит учесть, что при отрыве головки клеща процесс инфицирования может продолжаться, так как в слюнных железах и протоках присутствует значительная концентрация вируса клещевого энцефалита. Место укуса клеща необходимо обработать спиртом, йодом или зеленкой. Непосредственный контакт с клещом должен быть исключен в связи с опасностью передачи инфекции (перед удалением клеща лучше надеть перчатки). После удаления клеща тщательно вымойте руки с мылом. Даже если укус клеща был кратковременным, риск заражения клещевыми инфекциями не исключается. Клещ может являться источником довольно большого количества заболеваний, поэтому удалив клеща, сохраните его для исследования на зараженность клещевыми инфекциями (клещевой энцефалит, клещевой боррелиоз, если есть возможность и на другие инфекции), обычно это можно сделать в инфекционной больнице. Клеща следует поместить в небольшой стеклянный флакон вместе с кусочком ваты, слегка смоченным водой. Обязательно закройте флакон плотной крышкой и храните его в холодильнике. Для микроскопической диагностики клеща нужно доставить в лабораторию живым. Для ПЦР-диагностики пригодны даже отдельные фрагменты клеща. Однако последний метод не имеет широкого распространения даже в крупных городах. В последующие дни следует наблюдать за местом укуса и общим самочувствием пострадавшего. Обратитесь за консультацией к врачу, если: − произошел отрыв головки клеща при попытке его удаления, и она осталась в ранке; − место укуса сильно распухло и покраснело; − через 5-25 дней появились следующие симптомы: − на месте укуса образовалось красное пятно − мышечные боли и боли в суставах − затрудненность движений глаз и шеи Профилактические мероприятия, направленные на предупреждение заражения клещевым энцефалитом. Клещевой энцефалит - самая опасная из клещевых инфекций (последствия - вплоть до летального исхода). Экстренная профилактика клещевого энцефалита должна быть проведена как можно раньше, лучше – в первые сутки. В этом случае профилактические мероприятия можно считать эффективными. Клещевой боррелиоз – находится на втором месте по опасности и самым распространенным в РФ заболеванием, передаваемым клещами. Экстренную профилактику клещевого боррелиоза, как правило, не проводят. При выявлении в анализе крови антител к боррелиям – необходимо обратиться к инфекционисту. Экстренную профилактику клещевого энцефалита проводят, используя противовирусные препараты или иммуноглобулин . Противовирусные препараты: − в РФ это - йодантипирин для взрослых и детей старше 14 лет; − Анаферон детский для детей младше 14 лет. Если вы не смогли найти указанных препаратов, теоретически их могут заменить другие противовирусные средства (циклоферон, арбидол, ремантадин и пр.). Принимать необходимо в дозировках как при вирусных заболеваниях, указанных в инструкциях по применению препарата. Иммуноглобулин человеческий очищенный против клещевого энцефалита – целесообразен лишь в течение первых трех суток. В Европейских странах выпуск прекращен. К недостаткам можно отнести высокую стоимость, частые аллергические реакции. Он относится к группе прочих противовирусных препаратов с иммуномодулирующим эффектом. Эффективен против вируса клещевого энцефалита, энтеровируса, вируса гриппа и парагриппа, вируса Коксаки, а также в том случае, когда вирус не идентифицирован. Состав и форма выпуска 1 таблетка содержит йодантипирина 0,1 г; выпускается в банках по 50 шт., в картонной пачке 1 банка; в бумажных блистерах по 10 шт. в картонной пачке по 2 блистера. (см. рис.3). Фармакологическое действие – противовирусное, противово-спалительное, иммуномодулирующее. Индуцирует продукцию альфа- и бета-интерферона, образование антител. Стабилизирует биологические мембраны и задерживает проникновение вируса в клетку. Мобилизует защитные силы организма, стимулирует иммунитет. Клещевой энцефалит (лечение и профилактика), грипп, парагрипп, инфекции, обусловленные неполиемиелитными энтеровирусами Коксаки и ECHO, вирусом везикулярного стоматита. Противопоказания. Гиперчувствительность (в т.ч. к йодсодержащим препаратам), гиперфункция щитовидной железы. Кожная сыпь, зуд, ангионевротический отек и др. аллергические реакции. Способ применения и дозы. Внутрь, после еды. После присасывания клеща — по 0,3 г (три таблетки) 3 раза в сутки в первые два дня, по 0,2 г (две таблетки) 3 раза в сутки в течение следующих двух дней и 0,1 г (одна таблетка) 3 раза в сутки на протяжении последующих 5 дней. Во время пребывания в эндемичном очаге клещевого энцефалита — по 0,2 г (две таблетки) 1 раз в сутки. Меры предосторожности Не рекомендуется одновременное применение противоклещевого иммуноглобулина. Однако при очаговых формах клещевого энцефалита, его следует назначить (по обычной схеме) за 2–3 дня до йодантипирина. Самый верный способ определить наличие заболевания – сдать анализ крови. Сдавать кровь сразу после укуса клеща не надо - анализы ничего не покажут. Не ранее чем через 10 дней можно исследовать кровь на клещевой энцефалит и боррелиоз методом ПЦР. Через две недели после укуса клеща можно сдать анализ крови на антитела (IgM) к вирусу клещевого энцефалита. На антитела (IgM) к боррелиям (клещевой боррелиоз) через три недели. ВНИМАНИЕ! Если человек привит против вируса клещевого энцефалита – никаких действий принимать не нужно. [youtube.player]Л № 10: Тема: КЛЕЩЕВОЙ ЭНЦЕФАЛИТ. ГЛПС. - это природно-очаговое трансмиссивное вирусное заболевание, характеризующееся преимущественным поражением ЦНС. Возбудитель – РНК-содержащий вирус. Хорошо переносит низкие температуры и способен сохранять свою активность даже при замораживании, но легко инактивируется при высоких температурах. Может сохраняться в молочных продуктах при температуре 4 градуса в течение 2-х недель. Чувствителен к дез. средствам. Источник инфекции: - иксодовые клещи - грызуны, птицы, хищники Механизм передачи: трансмиссивный Передача вируса человеку осуществляется через укусы инфицированных иксодовых клещей, либо при их раздавливании на коже. Заражение может происходить и алиментарным путем при употреблении в пищу сырого козьего или коровьего молока, полученного от зараженных животных. Сезонность : весенне-летние месяцы Инкубационный период : от 10 до 23 дней (чаще 7-14 дней). Острое или даже внезапное начало. Заболевание начинается с резкого подъема температуры до 39-40 и выше, появления озноба, слабости, сильной головной боли, ломоты в теле, миалгий, повышенной чувствительности к различным внешним раздражителям, боли в глазных яблоках, тошноты, возможно, рвоты. Сознание больных сохраняется, но они бывают заторможены, сонливы. Внешний вид больного: яркая гиперемия кожи лица, шеи, верхней трети груди. Конъюнктива гиперемирована, сосуды склер инъецированы. Со стороны ССС: брадикардия, приглушенность тонов сердца, АД снижается. Уже с первого дня болезни могут появляться парестезии, чувство онемения участков кожи, парезы конечностей. Выделяют следующие клинические формы заболевания : - менингоэнцефалитическая - с менингеальными симптомами наблюдаются галлюцинации, бред, возбуждение, могут быть судороги. Развивающиеся двигательные нарушения восстанавливаются очень медленно (в течение нескольких месяцев). - полиомиелитическая - уже к 3-4-му дню болезни развиваются вялые парезы мышц шеи, туловища, конечностей. Больной не способен удерживать голову в вертикальном положении. При отсутствии движений в верхних конечностях развивается атрофия мышц плечевого пояса и верхних конечностей. - полирадикулоневритическая - развивается поражение корешков и периферических нервов, это проявляется нарушением чувствительности в дистальных отделах конечностей. 1 клинические признаки 3 лабораторные методы - серологический метод направлен на обнаружение в парных сыворотках крови нарастания титра специфических антител. Особенности ухода. Лечение. - строгое соблюдение лечебно-охранительного режима - строгий постельный режим - ограничение физической активности - наблюдение за состоянием выделительных функций Противоэнцефалитный гамма-глобулин в/м. Геморрагическая лихорадка с почечным синдромом. - острая вирусная природно-очаговая инфекция, характеризующаяся развитием лихорадки, выраженной интоксикации, поражением почек и развитием геморрагического синдрома. Возбудитель - РНК-содержащий вирус. Возбудитель относительно устойчив во внешней среде, сохраняет активность при низких температурах, чувствителен к УФО, дез. средствам. Источник инфекции - мышевидные грызуны, которые выделяют вирус с мочой, испражнениями, слюной. Инфицирование человека может происходить различными путями : - воздушно-пылевым (при вдыхании пыли, содержащей испражнения грызунов). - алиментарным (при употреблении в пищу инфицированных пищевых продуктов и воды). - контактным (при прямом контакте с инфицированным грызуном или через инфицированные предметы внешней среды). Больной человек эпидемической опасности не представляет. Сезонность : летне-осенний период. В основном заражаются жители сельской местности, но могут заразиться и городские жители во время сезонных работ на садово-дачных участках, поездок в лес за ягодами, грибами и т.д. Инкубационный период составляет от 7 до 45 дней (чаще 2-3 недели). В течении болезни выделяют периоды: - начальный Начинается остро: с подъема температуры тела до 39-41 о , слабости, головокружения, выраженной головной боли преимущественно в лобно-височных областях, ломоты в теле, анорексии, сухости во рту, жажды. Особенно беспокоит боль в мышцах всего тела. В первые 3-4 дня болезни наблюдается расстройство зрения: снижается острота, появляется туман перед глазами. Характерна боль в пояснице, особенно усиливающаяся ночью. Внешний вид больных : лицо красное, носогубный треугольник бледный, конъюнктивы и склеры инъецированы, веки набухшие. Кожа шеи, груди и плечевого пояса красная. Через 2-5 дней температура снижается до субфибрильной, но состояние не улучшается, а наоборот, ухудшается. Уменьшается количество выделяемой мочи. Олигурический период продолжается 2-12 дней. В ОАМ: характерна монотонная низкая относительная плотность мочи от, протеинурия. Гематурия, цилиндрурия. Полиурический период наступает когда состояние больных начинает улучшаться, все симптомы, кроме сухости во рту, жажды, слабости, исчезают. Количество выделяемой мочи резко увеличивается до 5-10 л в сутки, особенно в ночное время (никтурия). Период реконвалесценции наступает на 4-й неделе болезни и характеризуется постепенным восстановлением нарушенных функций организма. 2 инфекционно-токсический шок 4 разрыв капсулы почки 5 вторичные бактериальные инфекции (пневмонии, пиелонефриты) 1 клиническая картина 3 лабораторные методы - иммуноферментный анализ (на выявление в сыворотке крови специфических антител). Особенности ухода. Лечение. 1 обязательная госпитализация 2 строгий постельный режим 3 тщательный уход за кожными покровами и слизистыми оболочками для профилактики пролежней 4 контроль за суточным диурезом 5 соблюдение санитарно-гигиенических правил 6 текущая дезинфекция Полноценная молочно-растительная диета № 4, обильное питье. При тяжелом течении - преднизолон. При развитии острой почечной недостаточности больного переводят в почечный центр для экстракорпорального гемодиализа. Диспансерное наблюдение за пациентами осуществляется в течение года с ежеквартальным исследованием мочи. [youtube.player]Читайте также:
|