Лекция по лечению артрозов
Л![]()
екция № 2 Деформирующий артроз
Основные принципы лечения: ограничение нагрузки, соблюдение ортопедического режима, ЛФК, физиотерапия, цель которых замедление прогрессирования остеоартроза, предотвращение развития контрактур и улучшение функции сустава. Важным этапом лечения остеоартроза является санаторно-курортное лечение.
Двигательный режим и ЛФК
По мере того, как поверхность кости теряет хрящевую защиту, пациент начинает ощущать боль при физической нагрузке на сустав, в частности при ходьбе или в положении стоя. Это приводит к гиподинамии, поскольку пациент щадит сустав, стараясь избежать боли. В свою очередь, гиподинамия может явиться причиной локальной атрофии мышц и слабости связок. В период обострения больному суставу придают нейтральное положение для создания покоя и максимальной разгрузки. К движениям в суставе приступают сразу же после снятия воспаления и боли не позднее чем через 3 — 5 дней.
Восстановление подвижности и необходимой амплитуды движений в суставе; увеличения силы и выносливости мышц; аэробная тренировка, - вот главные цели ЛФК. На этой основе собственно и располагаются все остальные методы восстановительного лечения.
Многочисленные исследования показывают, что на благоприятный прогноз в лечении суставов влияет образование больного и уровень его интеллекта. Понимание того, что с больным суставом надо жить, работать, что с заболеванием надо считаться, должно привести к изменению образа жизни больного, в котором высокая двигательная активность должна разумно сочетаться со строгим режимом разгрузки сустава. Пробуждение мотивации к двигательной активности, к здоровому образу жизни, воспитание необходимых двигательных качеств, обучение пациента методикам ЛФК для самостоятельного применения, — все это также является важнейшей задачей ЛФК при лечении артрозов.
Дозирование нагрузки самая трудная задача ЛФК. С одной стороны достижение лечебного эффекта физической нагрузки при коротком воздействии просто невозможно, с другой стороны, перегрузка сустава, обострение болезни, необходимость постельного режима перечеркнет все усилия проделанной работы.
Фармакотерапия (медикаментозное лечение)
Поскольку поводом для обращения больного к врачу является боль, то на первом месте стоят нестероидные противовоспалительные средства (НПВС), назначаемые для снятия боли и воспаления. Парацетамол в дозе до 4 г/сут может служить эффективным начальным анальгетиком для лечения слабого и умеренного болевого синдрома при артрозе. Если адекватного ответа не получено, или имеется выраженный болевой синдром и/или признаки воспаления, следует рассмотреть альтернативную фармакотерапию с учетом относительной эффективности и безопасности, а также приема других медикаментов и наличия сопутствующих заболеваний.
У больных с симптомами артроза крупных суставов использовать НПВС в минимальных эффективных дозах, а их длительное применение по возможности следует избегать. Местные НПВС и капсаицин могут быть эффективными дополнительными или альтернативными пероральным анальгетикам/противовоспалительным средствам.
Следует предостеречь пациента во в чем. В связи с длительным (годами и десятилетиями) течением артроза возникает необходимость в приеме большого количества лекарств, группы НПВС, которые имеют множество побочных действий и противопоказаний. Это следует учитывать и стараться свести к возможному минимуму приема этих средств, ограничивая их прием только на ночь и короткими курсами, 10 дней не более, с последующим перерывом на 2-3 недели.
Использование слабых опиоидов и наркотических анальгетиков может быть рассмотрено для лечения болевого синдрома при артрозе в тех случаях, когда другие средства оказались неэффективными или противопоказаны. Сильные опиоиды должны использоваться только в исключительных случаях при выраженной боли. У таких пациентов следует использовать нефармакологические методы лечения и рассмотреть необходимость хирургического вмешательства
В фазе острой боли, когда остеоартроз может быть осложнен синовитом, используем внутрисуставное введение кортикостероидов (дипроспан, кеналог, гидрокортизон) для снятия боли и воспаления. Внутрисуставное введение кортикостероидов может быть использовано в лечении артроза и должно быть рассмотрено в тех случаях, когда выраженный болевой синдром не отвечает удовлетворительно на пероральные анальгетические/ противовоспалительные средства и у больных с наличием выпота или других признаков местного воспаления
Лечение глюкозамина сульфатом и/или хондроитина сульфатом может обеспечить симптоматический эффект у больных артрозом. При отсутствии ответа в течение 6 мес прием этих препаратов следует прекратить
В основе поддержания функции сустава лежит хондромодулирующая терапия. Препараты — хондропротекторы (хондроитин сульфат и глюкозамин) применяют в виде курсового лечения внутрь (см.: Диета и пищевые добавки при артрозе), внутримышечно, внутрисуставно в I и II стадии заболевания. Для внутримышечного введения назначают стекловидное тело, Румалон, Мукасат, Хондролон, Цель-Т, Алфлутоп и др. Для внутрисуставного ведения применяют препараты гиалуроновой кислоты (Ферматрон, Синокром, Хиаларт, Остенил, Дюролан, Гиастат и др.).
Лазеротерапия применяется как основной метод лечения (противовоспалительный, аналгезирующий, стимулирующий эффекты) в ранней стадии заболевания, так и в качестве фактора, снижающего риск применения кортикостероидов и манипуляций на костях и суставах на более поздних стадиях.
Декомпрессия метаэпифиза и внутрикостные блокады
Э
ндопротезирование суставов
При наличии показаний к операции методом выбора может быть эндопротезирование суставов. В настоящее время разработаны и успешно применяются эндопротезы тазобедренного и коленного суставов. При остеопорозе эндопротезирование осуществляется конструкциями с цементным креплением. Дальнейшее консервативное лечение способствует снижению сроков реабилитации оперированных больных и повышению эффективности лечения.
Диета при артрозе
Какой-либо специальной диеты при остеоартрозе не существует. Диета определяется возрастными или профессиональными потребностями, сопутствующей патологией, избыточным весом или состоянием окружающей среды.
Вместе с тем некоторые продукты питания традиционно считают полезными или вредными при болезнях суставов дегенеративного характера.
К полезным продуктам следует отнести холодец.
При остеоартрозе рекомендуют также продукты, богатые кальцием (молочнокислая диета) и витаминами группы B и C, лечебное голодание.
Прием алкоголя традиционно и обосновано считают провоцирующим фактором, вызывающим усиление суставной и мышечной боли при остеоартрозе. Механизм этого влияния неясен, возможно боль при приёме алкоголя обусловлена нарушением костного кровотока в результате гиперкоагуляционного синдрома.
Санаторно-курортное лечение
Санаторно-курортное лечение позволяет проводить комплексную реабилитацию, включающую положительное воздействие лечебных грязей, ванн, сауны, физиопроцедур, массажа, занятий лечебной физкультурой. Немаловажную роль играет смена обстановки, снятие стрессорных воздействий, нахождение на свежем воздухе. Санаторно-курортное лечение можно проводить только вне обострения болезни.
Профилактика
Среди многочисленных путей профилактики остеоартроза можно выделить следующие, наиболее значимые:
профилактика и эффективное лечение травмы сустава
достаточная двигательная активность на протяжении всей жизни
снижение избыточного веса тела
своевременная коррекция приобретенного или врожденного нарушения биомеханики сустава (например, коррекция плоскостопия, исправление травматической деформации оси конечности, лечение врожденного вывыха бедра и т. п.)
Физические нагрузки
Контроль массы тела
Избыточная масса тела — важный фактор развития и прогрессирования остеоартроза. Снижение массы тела уменьшает риск развития заболевания и сопровождается улучшением функции суставов, поэтому в программу лечения обязательно включают диетотерапию. Принято считать, что уменьшение веса тела на 1 килограмм снижает нагрузку на сустав на 4 килограмма. Именно поэтому при лечении артроза применяют программы ЛФК для снижения массы тела больного, — в основе которых лежит аэробная тренировка.
Профилактика диспластического коксартроза
Профилактика диспластических коксартрозов заключается в соблюдении ортопедического режима (избегать травм, физических упражнений или работы, связанных с инерционными нагрузками на сустав: бег, прыжки, поднятие тяжестей), а также в активном занятии физической культурой, направленной на укрепление мышц, стабилизирующих тазобедренный сустав (группа ягодичных мышц, четырехглавая мышца бедра, разгибатели спины и мышцы брюшного пресса): плавание, ходьба на лыжах и т. п. Для женщин важны соблюдение ортопедического режима и ЛФК в до и послеродовом периоде.
Остеоартроз – заболевание суставов, при котором первичные изменения в основном дегенеративного характера и возникают в суставном хряще. При остеоартрозе в отличие от артрита воспалительный компонент непостоянный, протекает в виде кратковременных обострений и маловыражен.
Этиология
Этиология разнообразная. Различают первичный и вторичный остеоартроз. Вторичный вызывается дисплазией суставов и костей, травмой сустава, метаболическими и эндокринными нарушениями. При этом поражается суставной хрящ. В случаях, когда повреждающих факторов не выявлено, следует говорить о первичном остеоартрозе.
Патогенез
Патогенез практически одинаков для первой и второй форм заболевания. Начальные дегенеративные изменения хряща приводят к последующим изменениям других тканей сустава: остеосклероз (уплотнение) субхондральной кости и образование остеофитов (разрастания). В синовиальной оболочке – реактивная гиперемия, очаговое воспаление (синовит) и последующий фиброз. Все патологические процессы, которые развиваются в суставе и костях, взаимосвязаны, что приводит к прогрессированию заболевания.
Клиника
Клиника зависит от локализации патологического процесса. Чаще всего поражаются плюснефаланговые суставы первых пальцев стоп, коленные, тазобедренные суставы, а также дистальные и проксимальные межфаланговые суставы кистей.
Остеоартроз плюснефалангового сустава развивается в результате аномалии переднего отдела стопы. Характерна боль при длительной ходьбе, уменьшающаяся в покое, в дальнейшем возможно ограничение движений в суставе, его утолщение и деформация, развитие бурсита.
Остеоартроз коленных суставов (гоноартроз) является вторичным и развивается в результате изменения положения оси голеней – варусной или вальгусной деформации. Характеризуется болью при ходьбе, подъеме по лестнице, стоянии на коленях, присаживании на корточки. По мере прогрессирования заболевания сокращается время безболезненной ходьбы.
При присоединении синовита появляется стартовая боль, боль при стоянии и в покое, ночью.
На поздних стадиях развивается деформация сустава, сгибательная контрактура, боль постоянная.
Остеоартроз тазобедренного сустава чаще всего является следствием дисплазии сустава. Клиника соответствует клинике гоноартроза.
Диагностика
Рентгенологическая картина остеоартроза характеризуется сужением суставной щели, склерозом субхонральной кости и развитием остеофитов. В общем анализе крови и мочи изменений нет.
Лечение
Наиболее важны профилактические меры и устранение причинных факторов (коррекция ортопедических дефектов, снижение избыточной массы тела). Необходимо уменьшить физическую нагрузку на пораженные суставы, при определенных условиях труда – смена профессии.
1) румалона мукартрина, артепарона, замедляющих процесс остеопороза. Проводят два курса в год;
2) нестероидных противовоспалиетльных препаратов (индометацин);
3) внутрисуставного введения кортикостероидов (гидрокортизон, метипред 1–3 раза через 5–7 дней).
ЛФК проводят в положении лежа и сидя. Бег, длительная ходьба противопоказаны, полезна езда на велосипеде, плавание.
На ранних стадиях заболевания рекомендовано бальнеологическое лечение. При значительных нарушениях функции сустава целесообразно хирургическое лечение. Показана артроскопия при частом рецидивировании, стойком синовите, при выявлении хондром – удаление их.
Данный текст является ознакомительным фрагментом.
Читать книгу целиком
Похожие главы из других книг:
49. Остеоартроз Остеоартроз – заболевание суставов, при котором первичные изменения в основном дегенеративного характера и возникают в суставном хряще. При остеоартрозе в отличие от артрита воспалительный компонент непостоянный, протекает в виде кратковременных
Почему развивается остеоартроз? Хондроциты – клетки, составляющие основу хряща, играют главную роль в нормальном процессе обмена веществ в хряще. В норме процессы образования и разрушения хряща находятся в состоянии равновесия, но вследствие различных внутренних и
Остеоартроз Теперь вы знаете устройство сустава и можете предположить, что может хрустеть. Представьте, что суставные поверхности, покрытые изначально гладким хрящом, стали менее гладкими. Хрящ истончился, кое-где проглядывает головка кости, которую в норме полностью
Остеоартроз Если вы вдруг стали замечать, что по утрам пальцы рук не такие послушные и подвижные, как раньше, если испытываете неприятные ощущения в коленном или локтевом суставе, знайте, что это первые вестники остеоартроза. Стоит отмахнуться от них – и через какое-то
Проблемы суставов: остеоартроз Если вы вдруг стали замечать, что по утрам пальцы рук не такие послушные и подвижные, как раньше, если испытываете неприятные ощущения в коленном или локтевом суставе, знайте, что это первые вестники остеоартроза. Стоит отмахнуться от них –
ДЕФОРМИРУЮЩИЙ ОСТЕОАРТРОЗ Данное заболевание также представляет собой весьма актуальную проблему, так как весьма распространено в популяции человека. Причины развития заболевания неясны. Как и при дисплазиях соединительной ткани, большое значение имеет генетическая
Остеоартроз Остеоартроз – хроническое заболевание суставов, которое прежде всего поражает суставный хрящ.Иногда остеоартроз называют деформирующим остеоартрозом, или остеоартритом.Нарушение обменных процессов в суставном хряще приводит к потере его эластичности и
АРТРОЗ, ОСТЕОАРТРОЗ, КОКСАРТРОЗ Артроз – это заболевание суставов, в основе которого лежит дегенеративный процесс, который начинается с суставного хряща, потом происходит его разволокнение вплоть до полного исчезновения. Наиболее распространен остеоартроз или артроз
Остеоартроз Остеоартроз – хроническое невоспалительное заболевание суставов, которое характеризуется разрушением суставного хряща с последующими изменениями суставных поверхностей и развитием краевых остеофитов (выростов), что приводит к деформации суставов.Оно
Остеоартроз Остеоартроз – это заболевание, при котором нарушаются процессы восстановления сустава. Суставной хрящ теряет способность удерживать влагу, теряет эластичность и упругость.Проявления остеоартроза: боли в суставах при физической нагрузке, утренняя
Остеоартроз Заболевание чаще развивается после 30–35 лет и встречается у 97 % людей старше 60 лет. У мужчин и женщин артроз выявляется с одинаковой частотой, за исключением артроза межфаланговых суставов кистей, которым в 10 раз чаще страдают женщины.Остеоартроз – это
Остеоартроз — Взять 50 г стручков фасоли и 40 г листьев омелы. 2 ст. ложки смеси залить с вечера 2 стаканами холодной воды. Утром, не подогревая, процедить, добавить 2 ст. ложки яблочного уксуса и пить 2–3 раза в день по 1/2 стакана между приемами
Артроз — хроническое дегенеративно-дистрофическое изменение суставного хряща, которое неизбежно ведет к деформации костной ткани. Синонимами артроза, согласно последней Международной классификации болезней 1989 года, являются термины: остеоартроз, остеоартрит, деформирующий артроз, деформирующий остеоартроз (ДОА), артрозо-артрит. Рассмотрим симптомы и возможные методы лечения заболевания.
По факту артроз отличается от артрита также тем, что заболевание охватывает сустав целиком (суставную сумку (капсулу) и расположенную внутри синовиальную оболочку, субхондральную кость, связки и периартикулярные мышцы), а не только суставный хрящ.
Симптомы артроза
Остеоартроз первым делом поражает коленные суставы, затем по распространенности идут тазобедренные суставы и суставы большого пальца на нижних конечностях. Реже от артроза страдают голеностопные и дистальные межфаланговые суставы, расположенные на окончаниях пальцев рук. Другие суставы поражаются остеоартрозом крайне редко.
Существует четыре основных общих симптома артроза, это:
Основное отличие артрозных болей от болей при артрите заключается в том, что в первом случае боли возникают при движении и в основном днем, а во втором — не зависят от движения и появляются обычно ночью. Артритные боли более острые и интенсивные.
В медицине принято различать три степени (стадии) остеоартроза:
- Первая стадия артроза протекает почти бессимптомно и только иногда сопровождается незначительными болями при движении и других нагрузках на пораженные суставы. Происходят патологические изменения в синовиальной оболочке и жидкости, состав которой меняется. Мышцы ослабляются, но не видоизменяются.
- Вторая стадия артроза знаменуется началом разрушения сустава, появляются первые остеофиты. Боль становится терпимой, но ярко выраженной. Отчетливо слышен хруст в пораженных суставах. Происходит нарушение мышечных функций в виду нарушения рефлекторной нейротрофической регуляции.
- Третья стадия артроза является самой тяжелой, при ней происходят патологические деформации опорных площадок пораженных суставов, изменяющих оси конечностей. Суставная сумка огрубляется, связки укорачиваются, что приводит к хроническим воспалениям и болям, и в результате — к существенному сокращению двигательной функции пораженного сустава, невозможности выполнять естественные движения. Происходит изменение нормальных точек соединения мышечно-сухожильного комплекса, деформация мышц по типу растяжения или сокращения. Снижается способность мышц полноценно сжиматься. Постепенно трофические нарушения распространяются от мышц и связок сустава ко всем тканям конечностей.
В конце третьей стадии артроза происходит полное разрушение сустава, сопровождающееся его полной неподвижностью или частичной противоестественной подвижностью — неоартрозом. Обычно на этом рубеже врачи выносят вердикт об эндопротезировании поврежденного сустава. Например, артроз тазобедренного сустава заканчивается срастанием костных поверхностей — анкилозированием, или замыканием сустава, причем это происходит в неестественном положении, что нарушает биомеханику опорно-двигательной системы.
Существует несколько принципов лечения артроза, среди них:
- ограничение нагрузок на поврежденные суставы;
- ортопедический режим;
- лечебная физкультура (кинезиология);
- физиотерапия: хивамат-терапия и ударно-волновая терапия, ультразвуковая, электромагнитная импульсная и магнитотерапия;
- декомпрессия метаэпифиза и внутрисуставные блокады;
- фармакотерапия;
- тромбоцитарно обогащенная плазма (PRP-терапия);
- правильное питание;
- санаторно-курортное лечение.
Вышеприведенная схема является классической при лечении артрозов, остановимся также на фармакотерапии и лечебной диете.
Строгой диеты, как при подагре, во время лечения остеоартроза не существует, например нет ни малейшей необходимости отказываться от мяса и субпродуктов. Особенно важны те продукты, в которых доминируют витамины группы В и С. Обильный прием жидкости приветствуется, а вот прием алкоголя — категорически противопоказан.
Здоровье суставов — залог благополучного долголетия. Поэтому следует внимательно относиться к режиму питания, не злоупотреблять алкоголем и не забывать про физическую активность. И конечно, при первых признаках артроза стоит обратиться к специалисту.
Одно из важных достижений традиционной китайской медицины — это возможность обойтись без операции там, где, казалось бы, она неизбежна. В этом могут помочь различные процедуры, которые входят в перечень услуг нашего медицинского центра, например фитотерапия, иглорефлексотерапия, разные виды массажа и многое другое.
Лицензия на оказание медицинских услуг № ЛО-77-01-000911 от 30.12.2008 г. выдана Департаментом здравоохранения г. Москвы.
- с преимущественным поражением внутреннего отдела коленного сустава (ведущий симптомокомплекс – варусная деформация нижней конечности с вершиной в области коленного сустава;
- с преимущественным поражением наружного отдела (вальгусная деформация);
- деформирующий артроз пателло-феморального сочленения;
- гонартроз с поражением всех отделов сустава.
Лечение.
Больным с деформирующим артрозом необходимо соблюдать определенный двигательный режим, направленный на разгрузку больного сустава. Больным следует избегать продолжительной ходьбы, длительного стояния на ногах или пребывания в одной позе, не следует носить тяжести. При выраженном болевом синдроме во время ходьбы необходимо пользоваться тростью или ходить с помощью костылей. Для разгрузки больного сустава, даже в домашних условиях, следует применять манжетное вытяжение с грузом по оси ноги 2-3 кг. При резких болях, не проходящих от вышеперечисленных мероприятий, можно применять фиксацию сустава гипсовой повязкой на 2-4 недели, но при этом еще больше ограничиваются движения, а контрактуры усугубляются.
Оперативное лечение рекомендуется при III ст. заболевания. Оснаовная цель оперативного лечения - ликвидация болевого синдрома и восстановление опороспособности конечности. Очень желательно восстановление или сохранение движений в суставе. При вторичных артрозах оперативное лечение нередко является первым мероприятием уже в начальной стадии процесса с целью ликвидации биомеханических причин заболевания (инконгруентность, децентрация, нестабильность) и прерывания его в начальных стадиях. Характер оперативных вмешательств зависит от этиологии артроза, его стадии и локализации.
При первичных деформирующих артрозах III стадии тазобедренного сустава применяются: артродез (ликвидирует боли ценой формирования костного анкилоза), различные виды артропластических оперативных вмешательств, краевую моделирующую резекцию головки бедра и впадины, эндопротезирование суставов.
Из вторичных коксартрозов наиболее часты диспластические на почве врожденной неполноценности сустава и посттравматические. Основой профилактики посттравматических артрозов является точное восстановление нормальных соотношений поврежденных суставных поверхностей. При репозиции допустимый диастаз не более 1-2 мм., так как только в этих случаях возможна регенерация гиалинового хряща.
В случаях дисплазии уже на ранних стадиях артроза рекомендуются кроме остеотомий бедра – остеотомии таза, т.е. внесуставные операции, улучшающие взаимоотношение суставных поверхностей, и увеличивающие площадь покрытия головки бедра крышей вертлужной впадины, распределяя равномерно нагрузку на суставные поверхности.
При деформирующих артрозах коленных суставов прибегают чаще к коррегирующим остеотомиям с целью создания правильной нагрузки на суставные поверхности. В крайних случаях проводят артродез. Эндопротезирование сустава в нашей стране пока еще не получило должного распространения.В некоторых случаях, когда больной не соглашается на операцию по каким-то причинам, проводят консервативное лечение, которое при вторичных артрозах не приводит к выздоровлению, а только облегчает течение патологического процесса.
Цель консервативного лечения артрозов – восстановление кровообращения в тканях больного сустава. Терапия должна быть комплексной и включать не только медикаментозное лечение, но и физиотерапевтическое, санаторно-курортное.
Средства микроциркулярного воздействия применяются для восстановления системы микроциркуляции. С этой целью применяют различные средства, фармакогенез которых неодинаков: ангиотрофин, андекалин, депокалликреин, дильминал, инкрепан. Они назначаются в первой стадии заболевания у больных без явлений синовитиа в течении 3-х недель. При развитии воспаления в тканях сустава лучше использовать средства, инактивирующие кининовую систему - контрикал, залол, трасилол и др.
К средствам микроциркуляторного воздействия относятся АТФ, никотиновая кислота, никошпан, троксевазин, продектин, трентал, доксиум, фосфоден, эсфлазин. Для улучшения усвоения кислорода тканями сустава применяют витамины группы В. Нормализует метаболические процессы в тканях солкосерил, особенно при тяжелых поражениях. Косвенно улучшают микроциркуляцию гепарин и антикоагулянты непрямого действия.
Обезболивающая и противовоспалительная терапия. Наиболее распространенным препаратом этой группы является аспирин. Он обладает противовоспалительным, обезболивающим эффектом, улучшает микроциркуляцию. С этой же целью применяют анальгин, бутадион. Фепразон является наиболее перспективным препаратом этой группы, т.к. почти не оказывает воздействия на желудочно-кишечный тракт и может назначаться даже при язвенной болезни желудка. В ряду с ним стоит кетанов. Весьма эффективны нестероидные противовоспалительные препараты: индометацин, напроксен, вольтарен, диклофенак.
Базизные антиартрозные препараты способны улучшать обмен дистрофически измененных суставных хрящей. К ним относят: румалон, мукартрин, артепарон, хлорохин и др. Последний способен усиливать регенерацию хрящевой ткани после травм и дистрофических процессов. Главное влияние базисных препаратов заключается в том, что они связывают ферменты, ответственные за повреждение хряща при артрозе.
Десенсибилизирующие препараты назначаются во всех стадиях артроза.
Внутрисоставное введение лекарственных препаратов получило широкое распространение. Чаще всего вводят гармональные препараты (гидрокортизон, дексаметазон, дипроспан и др.), которые уменьшают выход лизосомальных ферментов и альтерацию тканей, оказывая противовоспалительное, десенсибилизирующее действие, но могут усугублять дегенерацию хряща. Поэтому их предпочитают вводить при тяжелых формах развития болезни.
Воздействие на симпатическую нервную систему достигается блокадами нервных стволов, узлов и сплетений, которые направлены на устранение болей и снятие мышечного спазма с последующим увеличением амплитуды движений в суставах.
Физиотерапевтические методы лечения направлены на стимулирование обменных и трофичесих процессов, восстановление микроциркуляции, активизации процессов восстановления и уменьшение дистрофических процессов. При назначении ФТЛ учитывается стадия заболевания.
В начальных стадиях первичного артроза без явлений синовита назначают для стимуляции обменных процессов индуктотермию, ДМВ, СМВ, СМТ, ультразвуковую терапию, радоновые, хлоридно-натриевые, скипидарные ванны, грязелечение. При этом следует учитывать, что у больных с острым началом тепловые процедуры могут усиливать болевой синдром. В этих случаях назначают фонофорез или электрофорез анальгина, апифора, а при явлениях синовита – гидрокортизона, салицилата натрия, папаверина. Для стимуляции обменных процессов в хряще назначают электрофорез цинка, лития, серы.
Аналгезирующим эффектом обладают УФ-облучение, синусоидальные, диадинамические токи, ультразвук.
Местно применяют компрессы с медицинской желчью, камфорным спиртом, повязки с вазелином, троксевазином.
ЛФК и массаж стимулируют кровообращение, тканевой обмен и способствуют улучшению функции сустава. При обострении синовита ЛФК и массаж не показаны.
Санаторно-курортное лечение начинают проводить у больных I-II ст. без синовита в период ремиссии. Используют грязевые курорты, с хлоридно-натриевыми, радоновыми водами (Бобруйск, Летцы, Светлогорск, Берестье, Радон и др.)
Остеоартроз — хроническое невоспалительное заболевание суставов неизвестной этиологии, характеризующееся прогрессирующей дегенерацией суставного хряща, структурными изменениями субхондральной кости и сопутствующим реактивным синовитом
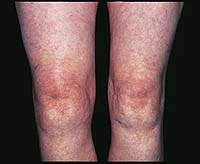 |
| Рисунок 1. Синовит (припухлость, гиперемия, локальное повышение температуры) правого коленного сустава при ОА |
При прогрессировании ОА в результате происходящих дегенеративных процессов хрящ размягчается, разрыхляется. В нем появляются трещины, простирающиеся до кости.
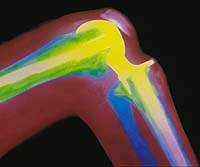 |
| Рисунок 2. Эндопротез коленного сустава. Рентгенограмма |
Особая роль в патогенезе ОА отводится синовиту, морфологически характеризующемуся умеренно выраженными пролиферативными и экссудативными реакциями (гиперплазией синовиальной оболочки и ее мононуклеарной инфильтрацией), наиболее выраженными в местах прикрепления синовии к хрящу с последующим исходом в склероз и липоматоз. В субхондральной кости выявляются микропереломы, утолщение костных трабекул и остеофитоз. Экссудативно-пролиферативные реакции как в субхондральной кости, так и в синовиальной оболочке протекают на фоне нарушений региональной гемодинамики и микроциркуляции с развитием тканевой гипоксии. В последующем прогрессирование болезни принимает, по сути, необратимый характер.
Боль, деформация и тугоподвижность сустава являются основными клиническими проявлениями ОА.
Боль в суставе — наиболее частый и выраженный симптом при ОА, носит неоднородный характер. Причинами ее могут быть деструктивные процессы в хрящевых и субхондральных структурах, нарушения микроциркуляции, особенно при затруднении венозного кровотока в спонгиозной части кости, фиброз капсулы сустава, воспалительный процесс в мягких околосуставных тканях, спазм близлежащих мышц и реактивный синовит.
В целом для заболевания характерен механический ритм болей — возникновение боли под влиянием дневной физической нагрузки и стихание за период ночного отдыха, что связано со снижением амортизационных способностей хряща и костных подхрящевых структур к нагрузкам. При этом происходит прогибание костных балок в сторону спонгиозной кости.
Возможны непрерывные тупые ночные боли, связанные с венозным стазом в субхондральной спонгиозной части кости и повышением внутрикостного давления.
Рефлекторный спазм близлежащих мышц, а также развитие реактивного синовита вызывают постоянные боли.
Реактивный синовит и воспалительный отек параартикулярных тканей усугубляют клиническую картину. При наличии синовита, помимо боли в суставе как при движении, так и в покое, характерны утреннняя скованность, припухлость сустава, локальное повышение кожной температуры. С прогрессированием заболевания рецидивы синовита учащаются.
Обычно ОА развивается медленно и начинается как моноартикулярное заболевание, но через некоторое время в патологический процесс включаются и другие суставы, чаще всего те, которые компенсаторно брали на себя повышенную механическую нагрузку, чтобы разгрузить первоначально заболевший сустав.
Клинически значимыми и инвалидизирующими формами ОА являются гонартроз и коксартроз. Клиническая картина ОА определяется конкретным суставом и группой суставов, вовлеченных в патологический процесс.
Среди неинвазивных методов диагностики гонартроза ведущее место по информативности занимает ультразвуковое двумерное сканирование коленных суставов, которое используют для объективизации и детализации характеристики вторичного синовита, являющегося прогностически неблагоприятным фактором, усугубляющим процессы дегенерации хряща. Наряду с диагностикой наличия синовиальной жидкости можно определить ее характер, особенно над bursa suprapatellaris и появлением жидкости над мыщелками бедренной кости, толщину и характер синовиальной оболочки; при этом ее утолщение при 0,4 см и более, а также контуры суставных поверхностей с учетом однородности контуров хряща на мыщелках бедренной кости и толщину хряща принимают за патологию. Ультразвуковое исследование суставов позволяет также уточнить характер и степень воспалительного процесса для выработки адекватного лечения.
Артроскопия в артрологии для диагностики воспалительных и дегенеративных заболеваний суставов, к сожалению, применяется недостаточно широко и, более того, не выявляет качественных отличий от воспаления синовии при других артритах. Существенно расширяет диагностические возможности артроскопии использование прицельной биопсии, а визуальный контроль позволяет получить фрагмент синовиальной ткани или хряща, наиболее адекватно отражающих развивающийся в суставе патологический процесс, но при этом данная процедура редко показывает распространенность патологического процесса. Артроскопия используется и с лечебной целью — с целью промывания полоски коленного сустава, при которой удаляется хрящевой детрит, а также фрагменты мениска, утолщенной и воспалительной синовии; выполняется аброзивная артропластика при гонартрозе. При коксартрозе ультразвуковое исследование отмечает, наряду с наличием и характером синовиальной жидкости, эхоуплотнение капсулы синовиальной оболочки, хрящевой губы, остеофиты. Однако следует сказать, что как ультразвуковые, так и эндоскопические признаки не могут считаться специфическими при гонартрозе и коксартрозе, поскольку они встречаются и при других заболеваниях суставов, как воспалительного, так и дегенеративного характера.
Основными целями терапии ОА являются: замедление прогрессирования дегенерации хряща и максимально возможное сохранение функции сустава. Терапевтическая тактика при ОА состоит из трех компонентов:
- механическая разгрузка пораженных суставов;
- купирование синовита;
- предотвращение прогрессирования заболевания.
Задачи, которые ставятся при составлении комплекса лечебных мероприятий, можно решать с учетом следующей шкалы приоритетов: болевой синдром, синовит, нарушение трофики суставов и местного кровотока, гипотрофия и гипотония мышц, контрактура.
Режим. Механическая разгрузка сустава является определяющим фактором как в уменьшении болевого синдрома, так и в лечении ОА в целом. Сюда входят рекомендации по исключению длительного пребывания в фиксированной позе, долгого стояния на ногах, длительной ходьбы, повторяющихся стереотипных движений, переноса больших тяжестей, ведущих к механической перегрузке определенных зон суставов. В далеко зашедших стадиях заболевания пациенту полезно ходить с тростью, костылями. При выраженных болях в фазу обострения может быть назначен полупостельный режим.
Диета. Четких патогенетических рекомендаций по диете ОА на настоящий момент не существует. Важным условием в лечении ОА коленных суставов является снижение избыточной массы тела. В последнее время рекомендуются пищевые добавки (глюкозамин, хондроитин и др.), но эффективность их требует клинических подтверждений.
В терапии ОА наиболее часто применяются обезболивающие препараты, нестероидные противовоспалительные препараты (НПВП) и средства с хондропротективными свойствами.
В терапии ОА, который сопровождается болевым и воспалительным синдромами, широко применяются НПВП. В настоящее время известно около 100 НПВП различных классов, но поиск новых лекарственных средств этой группы продолжается. Это связано с потребностью в медикаменте, имеющем оптимальное соотношение обезболивающего и противовоспалительного действия и характеризующемся высокой степенью безопасности. В этом плане большой интерес представляет появившийся на российском рынке препарат ксефокам.
Ксефокам — новый НПВП класса оксикамов.
Подобно другим НПВП, ксефокам обладает обезболивающей и противовоспалительной активностью, связанной с подавлением синтеза простагландинов посредством ингибирования циклооксигеназы (ЦОГ).
Так как большинство НПВП подавляют, как правило, и ЦОГ-1 и ЦОГ-2, то развитие гастропатий, а также нарушение функции почек и агрегации тромбоцитов являются запрограммированным фармакологическим эффектом этих препаратов.
Существует достоверная связь между приемом НПВП и развитием патологии верхних отделов ЖКТ: геморрагий, эрозий, язв в желудке (гастропатий), а также эзофагопатий и дуоденопатий, что проявляется болями или чувством тяжести в эпигастральной области, тошнотой, иногда рвотой, изжогой, дисфагией, метеоризмом, диареей и др. Возможно бессимптомное течение гастропатий, в связи с чем увеличивается риск развития таких серьезных осложнений, как кровотечение и перфорация, нередко ведущих к летальному исходу. Кроме того, длительный прием НПВП вызывает энтеропатии и колонопатии с последующим развитием железодефицитной анемии и гипоальбуминемии.
К образованию эрозий и язв приводит подавление НПВП синтеза простагландинов слизистой ЖКТ, что вызывает:
- уменьшение секреции слизистого геля;
- снижение секреции бикарбонатов;
- ухудшение кровотока в слизистой ЖКТ.
Высокий риск возникновения язв ЖКТ отмечается при продолжительной терапии НПВП, но максимален в первый месяц приема препарата. Снижение риска в дальнейшем объясняется, по-видимому, адаптационными механизмами, благодаря которым гастродуоденальная слизистая приобретает способность противостоять повреждающему действию НПВП.
Полагают, что при приеме НПВП нарушается репарация хряща и субхондральной кости за счет угнетения синтеза простагландинов, в частности в зонах микропереломов, с образованием очагов деструкции и кист. При этом, купируя болевой синдром и явления синовита, НПВП не задерживают дегенеративно-дистрофических изменений в суставных тканях пациента.
Установлено, что селективное ингибирование ЦОГ-2 оказывает незначительный эффект при острой боли. В то же время при острой боли концентрация ЦОГ-1 увеличивается в три-четыре раза, поэтому для анальгетического эффекта может иметь значение ингибирование именно этого изофермента. Таким образом, оптимальным сочетанием анальгетического и противовоспалительного эффекта обладают препараты, ингибирующие как ЦОГ-1, так и ЦОГ-2. Ксефокам является наиболее мощным ингибитором обоих изоферментов. Эта способность ксефокама в 100-200 раз превышает таковую у эталонных НПВП, например у диклофенака и пироксикама. При этом соотношение ингибиторной активности ксефокама в отношении ЦОГ-1 и ЦОГ-2 (мера селективности) занимает срединное положение по сравнению с аналогичными показателями других НПВП, что и обеспечивает баланс анальгетической и противовоспалительной активности ксефокама.
Ксефокам угнетает высвобождение свободных радикалов кислорода из активированных лейкоцитов, что усиливает его анальгетическую и противовоспалительную активность.
Обезболивающий эффект ксефокама отчасти связан с его влиянием на центральную нервную систему. Это подтверждается тем, что внутривенное введение лорноксикама (ксефокама) больным с болями в пояснице повышало уровень эндогенных морфинов при одновременном улучшении состояния. Активация системы нейропептидных опиоидов может быть одним из путей реализации анальгетического эффекта ксефокама. По анальгетическому эффекту ксефокам приравнивается к 20 мг морфина, при этом он не оказывает опиатоподобного действия на ЦНС и не вызывает лекарственной зависимости.
Исследования показали, что в терапевтических дозах ксефокам стимулирует синтез протеогликанов, предотвращая дегенерацию суставного хряща. Эта важная особенность ксефокама делает его препаратом выбора при ОА, поскольку известно, что многие НПВП, напротив, отрицательно влияют на хрящ.
Ксефокам практически весь (на 99%) связывается с белками плазмы, тем не менее он активно проникает в суставные полости, где длительное время (10-12 часов) сохраняется в достаточной терапевтической концентрации — даже когда в плазме его концентрация снижается. Это позволяет принимать препарат всего лишь два раза в день. Благодаря короткому периоду полувыведения из плазмы крови (примерно 4 часа) прием ксефокама сопровождается меньшей выраженностью побочных эффектов, так как в период между введениями доз возможно восстановление протекторных физиологических уровней простагландинов, необходимых для защиты слизистой желудка и поддержания нормального кровотока в почках.
Ксефокам полностью метаболизируется в печени, при этом одна треть его неактивных метаболитов выводится почками, а две трети — печенью и кишечником. Такой двойной путь экскреции снижает нагрузку на данные органы и улучшает переносимость ксефокама. После многократного введения ксефокама не наблюдается его кумуляция в плазме, что снижает риск побочных эффектов по сравнению с НПВП, имеющими более длительный период полувыведения. Фармакокинетика ксефокама примерно одинакова у пожилых людей и лиц молодого или зрелого возраста, поэтому не требуется какой-либо коррекции дозы препарата у пожилых.
Клинические испытания подтвердили высокую эффективность и хорошую переносимость ксефокама у больных ОА. В результате месячного приема лекарства в суточной дозе 16 мг уменьшались боль, длительность утренней скованности, улучшалась функция суставов.
К средствам, модифицирующим течение ОА, относятся препараты, в основе действия которых лежат:
- активация анаболических процессов в матриксе хряща
- подавление активности лизосомальных ферментов
- стимуляция синтетических функций хондроцитов.
Традиционно для лечения ОА использовались парентеральные гликозаминогликаны, однако в последнее время предпочтение отдается пероральным препаратам, а именно глюкозаминсульфату и хондроитинсульфату.
При некупируемом реактивном синовите показана пункция сустава, удаление синовиальной жидкости и внутрисуставное введение глюкокортикоидов, которые ингибируют синтез интерлейкина-1 и фактора некроза опухоли-α, участвующих в воспалении и деградации хряща. Широко используются при этом гидрокортизон, метипред, кеналог и дипроспан. Последние препараты характеризуются более выраженным и пролонгированным лечебным действием. Вместе с глюкокортикоидами возможно введение анестетиков (новокаина, лидокаина), действие которых при этом потенцируется. Введение ингибиторов медиаторов воспаления — контрикала (трасилола) или гордокса — благотворно влияет на метаболизм хряща.
В настоящее время рассматривается вопрос о широком внедрении в практику для подавления локального воспаления внутрисуставного введения ксефокама.
Широко применяемые для восстановительного лечения ОА физиотерапевтические методы уменьшают болевой синдром, а также воспалительные процессы и мышечный спазм, улучшают микроциркуляцию, благоприятно воздействуют на метаболические процессы в тканях сустава. При этом используются ультрафиолетовое облучение, электрические токи, переменные магнитные поля, электрофорез и фонофорез лекарственных средств на суставы. При пролиферативных явлениях, вазотрофических расстройствах и контрактурах показаны тепловые процедуры, включая аппликации парафина, озокерита, иловой и торфяной грязи. При отсутствии синовита эффективны морские, радоновые, сульфидные, бишофитные и йодобромные ванны. Для укрепления мышц рекомендуется применение электромиостимуляции.
При выполнении лечебного массажа больным ОА следует избегать механического раздражения суставной капсулы, обращая особое внимание на работу с прилегающими к суставу мышцами. Тогда снижается болевой мышечный спазм, повышается тонус ослабленных групп мышц, усиливается трофика пораженных суставов и улучшаются функциональные способности больного.
При выраженном длительном болевом синдроме, не купируемом традиционными средствами, а также при значительных нарушениях функции сустава применяется хирургическое лечение чаще всего на коленных и тазобедренных суставах. Кардинальной операцией является эндопротезирование сустава. Хорошо зарекомендовали себя эндопротезы, в которых узел скольжения состоит из пары металл–полиэтилен.
Важную роль в профилактике ОА играет выявление и своевременная ортопедическая коррекция врожденных аномалий: вывиха бедра, варусной и вальгусной установки голеней, плоскостопия и др. В профессиональной деятельности необходимо исключить длительные статические и стереотипные механические перегрузки суставов. Существенным условием профилактики ОА коленных суставов является нормализация избыточной массы тела.
Читайте также:



