Лихорадка после биопсии почки
Это одно из самых достоверных и относительно безопасных малоинвазивных исследований строения тканей какого-либо органа. Сбор биоматериала происходит с помощью специального диагностического инструмента и аппарата УЗИ. Биопсия предполагает пункционный метод. Для его проведения врач использует шприц с тонкой полой иглой, за проникновением которой наблюдает на экране и, направляя ее, производит необходимую манипуляцию.
Биопсия почек необходима для выявления рубцов, необычных отложений или болезнетворных микроорганизмов, которые могут объяснить болезненное состояние пациента.
Процедура поможет доктору быстрее определить, есть ли патология почек, уточнить диагноз и в результате подобрать необходимое лечение индивидуально.
Если человек страдает почечной недостаточностью, биопсия покажет, насколько быстро развивается заболевание. Проведение процедуры на пересаженной почке определит причину неполноценной работы органа.
Врач обязан предоставить пациенту всю информацию, которую он хочет получить в результате биопсии почек, а также сообщить об осложнениях, которые могут возникнуть после манипуляций.
Биопсия на основе комплексных гистологических и цитологических исследований:
- дает объективную картину заболевания;
- делает максимально точный прогноз развития патологии;
- помогает более точно назначить необходимое лечение;
- позволяет контролировать динамику заболевания до, во время и после назначенного лечения.
Как подготовиться
По совету доктора пациент может либо вообще отказаться от приема пищи перед биопсией, либо принимать только легкую снедь. Для того чтобы определить, нет ли у пациента противопоказаний к проведению процедуры, берут анализы на кровь и мочу.
Подготовительные мероприятия
Перед тем как провести манипуляцию, нужно отменить прием ряда лекарственных препаратов, но строго по согласованию с врачом. На фоне приема антикоагулянтов, то есть противосвертывающих препаратов, есть высокая опасность неблагоприятных осложнений. Поэтому надо обязательно прекратить принимать эти лекарства на установленное доктором время.
Кроме того, пациенту необходимо сдать рекомендованные врачом анализы крови на инфекции. Специалист изучает состояние пациента, дает указания по подготовке. Еду нельзя принимать за 8 часов до биопсии.
Показания и противопоказания
Данное исследование назначается, если:
- Неясна причина патологии.
- Диагностирована острая почечная недостаточность (ОПН).
- Есть риск развития нефротического синдрома.
- Протекает острый и быстропрогрессирующий гломерулонефрит.
- Имеются сложные инфекционные поражения в мочевыводящих путях.
- Обнаружены примеси крови и белок в моче.
- Найдена мочевина, креатинин и мочевая кислота в крови.
- Обнаружены неясные патологии почки во время проведения компьютерной томографии.
- Имеется подозрение на злокачественное новообразование в почке.
- Имплантированная почка не функционирует нормально.
- Имеются необратимые повреждения почки, и необходимость оценить степень поражения.
- Необходимо осуществить мониторинг состояния пациента до и после лечения.
Бывают случаи, когда биопсию почки делать нельзя. Необходимо помнить, что эта процедура в любом случае травматична для тканей организма. Она оставляет после себя локальные повреждения и гематомы. Поэтому исследование не проводят, если у пациента:
- всего одна почка;
- сердечная недостаточность;
- назначен аспирин или протромбиновое средство (существует высокий риск кровотечения);
В некоторых случаях, когда польза исследования превышает его возможный вред, биопсию можно проводить, преодолевая или контролируя следующие риски:
- высокое артериальное давление;
- тяжелая почечная недостаточность;
- миелома;
- атеросклероз;
- нефроптоз;
- узелковый периартериит.
Подготовка
Успех проведения почечной биопсии напрямую зависит от качества выполнения предварительной подготовки. Те, кто делал биопсию почки, единогласно указывают на необходимость соблюдения отдельного режима. Подготовительный этап перед выполнением почечной биопсии, включает такие пункты:
- Изучение анамнеза пациента, оценка предъявляемых жалоб и результатов ранее проводимого обследования.
- За 1-2 недели до выполнения биопсии, пациентам рекомендовано прекратить прием медикаментов, оказывающих влияние на свертывающую систему крови. К таким препаратам относят Варфарин, Напроксен, Кардиомагнил, Аспирин, Ибупрофен.
- Кроме упомянутых медикаментов, необходимо прекратить употребление биологически активных добавок на основе чеснока, гинкго билоба и рыбьего жира.
- Каждому пациенту выполняется контрольное ультразвуковое исследование почек, а также лабораторный анализ мочи и крови.
- Перед диагностической манипуляцией, каждому пациенту в индивидуальном порядке, подбирается тип обезболивания. Как правило, почечная биопсия выполняется под местной анестезией с использованием препаратов, содержащих Лидокаин.
- Накануне дня выполнения биопсии, последний прием пищи должен состояться до 18:00.
- Если у пациента мужского пола имеется волосяной покров в области выполнения прокола, то его необходимо удалить.
- Вечером перед сном, рекомендовано употребить седативное средство растительного происхождения.
- Утром, в день проведения биопсии, категорически запрещено употреблять жидкость и пищу.
Какие имеются риски при проведении биопсии
Согласно статистике, взятие биоптата сопровождается некоторыми рисками и осложнениями. Например,
- в 10-ти процентах случаев возможны внутренние кровотечения, которые проходят сами;
- менее 2% процедур заканчивается серьезными кровотечениями, для устранения которых требуется переливание крови;
- менее 0,0006% случаев взятия биоптата заканчивается сильным кровотечением, для остановки которого необходима экстренная операция;
- в менее 0,0003% случаев биопсия приводит к потере почки;
- может произойти прорыв нижнего полюса почки;
- возникает острое воспаление жировой околопочечной ткани (гнойный паранефрит);
- появляется мышечное кровотечение;
- возникает пневматоракс;
- происходит занесение инфекции (риск, который присутствует при всех инвазивных процедурах).
Смертельный исход во время и после взятия материала маловероятен.
Осложнения
При соблюдении техники предварительной подготовки и непосредственного взятия биоматериала, почечная биопсия является безопасным и высокоинформативным методом обследования. Несмотря на это, каждый пациент подвергается минимальному риску возникновения осложнений, связанных с выполнением почечной биопсии. К таким осложнениям можно отнести:
- Повреждение кровеносных сосудов парного органа, с последующим развитием кровотечения.
- Увеличение показателей температуры тела до субфебрильных показателей, что связано с минимальным повреждением почечной паренхимы при взятии биопсии.
- Боль в области введения иглы. Этот симптом нельзя отнести к осложнениям, так как с локальной болью сталкивается каждый пациент, перенесший биопсию.
- Слабовыраженный болевой синдром. Он самоустраняется в течение нескольких часов.
- Пневмоторакс. При некорректном ведении диагностической иглы существует вероятность повреждения плевры, с последующим развитием пневмоторакса.
- Разрыв нижнего полюса почки. Несоблюдение техники выполнения биопсии может привести к травматическому повреждению или полному разрыву нижнего почечного полюса. Такие пациенты нуждаются в экстренном оперативном вмешательстве.
- Появление артериовенозного сосудистого сообщения. Одним из вариантов осложнений является повреждение рядом расположенных артерий и вен, в результате чего между ними формируется аномальное соединение (анастомоз).
- Присоединение вторичной бактериальной инфекции. На фоне пренебрежения правилами асептики и антисептики при выполнении биопсии, существует вероятность занесения инфекции.
Существуют также симптомы, появление которых является прямым показанием для неотложного обращения к медицинскому специалисту. К таким симптомам относят:
- Слабая струя мочи во время мочеиспускания.
- Повышение температуры тела до высоких показателей.
- Увеличение частоты дыхательных движений.
- Интенсивная боль в плечевой области, животе и грудной клетке.
- Появление боли в области мошонки у мужчин.
- Невозможность опорожнить мочевой пузырь.
- Выделение кровяного содержимого из места введения диагностической иглы.
- Появление фрагментов крови в моче через сутки после вмешательства.
Как и где проводится процедура
Во время взятия биоптата пациент находится в положении лежа на животе, его пульс и кровяное давление постоянно контролируются. Область пункции полностью обезболена. Все действия проводятся под контролем аппарата УЗИ (рентгена, КТ или МРТ).
- Врач отмечает место для иглы и делает местную анестезию.
- Пациент должен глубоко вздохнуть и задержать дыхание примерно на 45 секунд.
- Во время введения пункционной иглы пациент чувствует давление и слышит негромкий щелчок.
- После сбора биоматериала игла вынимается.
- На участок прокола накладывается марлевая повязка.
После биопсии почки пациент остается в стационаре, так как ему необходим постельный режим в течение 6 часов как минимум и мониторинг жизненных показателей. Когда закончится действие анестезии, он может почувствовать боль и дискомфорт на месте проведенной процедуры. Через некоторое время после биопсии мочу пациента проверяют на наличие крови.
Пациент должен строго следовать рекомендациям врача:
- пить как можно больше жидкости;
- в течение 48 часов избегать тяжелых физических нагрузок;
- следующие 2-3 месяца не поднимать тяжести и не заниматься спортом.
Если, уже находясь дома, пациент заметил у себя следующие симптомы:
то ему необходимо как можно скорее обратиться к доктору-нефрологу.
Каковы преимущества биопсии почек и есть ли альтернативный вариант
Эту процедуру невозможно сравнивать с другими видами медицинских исследований типа анализа крови, мочи, МРТ, КТ, УЗИ и пр. Только биопсия может точно выявить заболевание, указать его причину, подсказать варианты лечения, определить дегенерационные процессы и пр. К сожалению, сегодня такому исследованию адекватной альтернативы нет.
Виды биопсии почек:
- Чрезкожная биопсия почки. Данный способ подразумевает сбор биоматериала с помощью специальной пункционной иглы через кожу.
- Открытый метод сбора биоматериала проводится непосредственно на почке во время диагностической операции.
- Уретроскопия с биопсией почки. Процедура проводится с помощью гибкой трубки, вводимой через уретру, для исследования мочевого пузыря, нижней части почки и почечной лоханки.
- Трансяремная биопсия. Катетер вводится через яремную вену в одну из почечных вен. Данная процедура рекомендуется пациентам с ожирением, нарушением свертываемости крови и с проблемами дыхания.
Независимо от вида биопсии почки, результат всегда будет точным и объективным.
Может ли подозрение на гломерулонефрит быть поводом к проведению биопсии
В этом случае наиболее эффективным методом диагностики становится биопсия почки — электронно-микроскопическое, морфологическое и иммунофлюоресцентное исследование биоптата почечной ткани. Только биопсия дает возможность в точности установить характер тканевых изменений. Различают несколько основных видов этих поражений:
- Минимальные изменения. С помощью электронной микроскопии обнаруживается размножение клеточных элементов в участках петель клубочков и утолщение базальных мембран. Минимальная деструкция тканей может также проявляться в дистрофии эпителия канальцев.
- Мембранозный нефрит. Характеризуется значительным утолщением базальных мембран капилляров, которое обнаруживается как при световой, так и электронной микроскопии. Данный диагноз сочетается с обнаружением дистрофии эпителия канальцев.
- Пролиферативный гломерулонефрит. Проявлением пролиферативного гломерулонефрита является размножение клеток эндотелия клубочковых капилляров. Это наиболее распространенная форма заболевания. Интракапиллярная пролиферация наиболее четко обнаруживается при остром процессе, однако и при других подтипах этого заболевания электронная микроскопия показывает данную патологию.
- Прогрессирующий хронический гломерулонефрит. Считается итоговой стадией развития любой формы этого заболевания. Иногда он протекает с явными фибропластическими реакциями, с большим количеством сращений клубочковых петель.
Основным показанием к проведению биопсии почки является изолированный мочевой синдром, который представляет собой количественные или качественные изменения самой мочи или ее осадка.
Клинические исследования показывают, что если при длительном проведении поддерживающей терапии, включая диализ, состояние больного не улучшается, то биопсия как раз и позволяет обнаружить не только гломерулонефрит, но и острый тубулоинтерстициальный нефрит, узелковый периартериит и другие васкулиты, множественную миелому, амилоидоз и другие заболевания почек, характеризующиеся сложной симптоматикой.
Результаты биопсии помогают врачу скорректировать лечение таким образом, чтобы поскорее добиться положительной динамики лечения, а также ускорить выздоровление пациента.
Результаты
После того, как были получены образцы почечной ткани, они отправляются на исследования патоморфологом или гистологом. Готовые результаты после окончания исследования выглядят следующим образом:
| Нормальное состояние здоровья | Ткань почечной области без изменений. Злокачественных опухолей и кист не было выявлено. |
| Обнаружена патология | В полученном фрагменте обнаружена рубцовая ткань. Образование произошло из-за прогрессирования инфекции, недостаточного кровоснабжения или пиелонефрита. |
Полученные результаты в 30% случаев изменяют ранее диагностированную патологию. В 60% биопсия не обнаруживает новых заболеваний, но позволяет назначить пациенту эффективное лечение.
Осложнения после взятия биопсийного материала
Иногда после проведения процедуры у пациента наблюдаются такие осложнения:
- Кровотечение из места прокола, которое проблематично остановить,
- Инфекция в мышцах из-за того, что игла не была стерильной,
- Пневмоторакс (попадание воздуха в плевральную полость),
- Внутрипочечное кровотечение,
- Внутримышечное кровоизлияние.
Описанные осложнения происходят крайне редко, так как проведением процедуры занимаются специалисты и используется качественное оборудование. Каждый процесс отдельно контролируется, что позволяет избежать последствий.
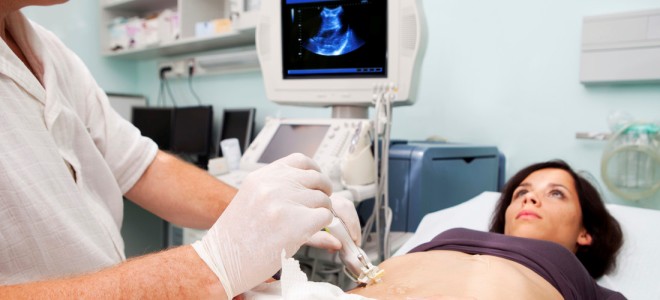
Информативность многих диагностических методов еще далека от совершенства, поэтому в некоторых случаях врачу приходится брать пункцию. Биопсия представляет собой забор небольшого участка почки с помощью хирургических инструментов. Полученный образец сразу отправляется на тщательное микроскопическое и гистологическое исследование.
Биопсия почек – показания и противопоказания
Описываемая технология помогает доктору уточнить предполагаемый диагноз, выяснить тяжесть и причины обнаруженной патологии и разработать эффективный план терапии. Дополнительно она используется с целью дифференциации болезней. Биопсия почки при гломерулонефрите обеспечивает его разграничение с другими поражениями органа:
Забор внутренних тканей не осуществляется по желанию пациента, его может рекомендовать только специалист исключительно при наличии веских оснований для процедуры. Биопсия почек – показания:
- органическая клубочковая или канальцевая протеинурия;
- двусторонняя гематурия;
- нефротический синдром;
- почечная недостаточность, гломерулонефрит с быстрым прогрессированием;
- тубулопатия невыясненного происхождения;
- подозрение на присутствие новообразования;
- некорректное функционирование пересаженного органа.
Терапевтическая биопсия почки проводится в следующих целях:
- подбор адекватного лечения;
- контроль эффективности выбранного курса;
- мониторинг состояния трансплантата.
Существуют болезни и патологические состояния, при которых нельзя проводить данную манипуляцию:
- непереносимость содержащих новокаин препаратов;
- работает только одна почка;
- нарушение свертываемости крови;
- гидронефроз;
- аневризма почечной артерии;
- правожелудочковая недостаточность;
- кавернозный туберкулез;
- тромбоз почечных вен;
- гнойный перинефрит;
- опухоль;
- психоз;
- деменция;
- пребывание в коме.
В некоторых случаях пункционная биопсия почек допустима, но должна выполняться с особой осторожностью:
- почечная недостаточность в тяжелой стадии;
- узелковый периартериит;
- диастолическая гипертония с показателями выше 110 мм ртутного столба;
- миеломная болезнь;
- выраженная степень атеросклероза;
- атипичная подвижность органа;
- нефроптоз.
Биопсия почки – за и против

Рассматриваемая процедура сопряжена с опасными осложнениями, поэтому вопрос о ее целесообразности решает квалифицированный врач. Пункция может предоставить максимальный объем информации о причинах, характере течения и тяжести болезни, помогает установить точный и безошибочный диагноз. Одновременно она способна спровоцировать негативные последствия, особенно если сделана при наличии противопоказаний.
Отдельно нефрологами обсуждается биопсия опухоли почки. Присутствие новообразований в указанном органе диагностируется и другими способами без необходимости проводить пункцию. Почти все обнаруженные наросты подлежат удалению, что обеспечивает максимальный доступ и к тканям почки, и к самой опухоли. В связи с этим специалисты очень редко назначают описываемую инвазивную манипуляцию для исследования новообразований.
Представленный процесс осуществляется под действием местного обезболивающего (реже – седации или общего наркоза). Даже зная об анестезии, некоторые пациенты продолжают выяснять, насколько неприятна биопсия почки – больно или нет непосредственно во время сеанса и после него. Если процедура выполняется опытным специалистом, она вызывает только легкий дискомфорт. Правильное применение анестетика обеспечивает минимальную травматизацию.
Распространенным осложнением (у 20-30% пациентов) манипуляции является слабое кровотечение, которое самостоятельно прекращается в течение 2-х суток. Иногда более тяжело протекает биопсия почки – последствия могут проявится так:
- пневмоторакс;
- инфицирование мышечной ткани;
- повреждение прилегающих внутренних органов;
- интенсивное кровоизлияние;
- почечная колика;
- лихорадка;
- инфаркт органа;
- сильные боли;
- разрыв нижнего полюса почки;
- возникновение периренальной гематомы;
- снижение артериального давления;
- гнойный паранефрит;
- образование внутренней артериовенозной фистулы.
Крайне редко (менее 0,2% случаев) биопсия почки заканчивается плачевно. Самые опасные осложнения процедуры:
- прекращение функционирования органа;
- необходимость нефрэктомии;
- летальный исход.
Полноценных, но менее инвазивных и травматичных, аналогов описываемой технологии исследования пока не изобрели. Биопсия почки как метод диагностики отличается максимальной информативностью и точностью. Другие способы выявления патологий мочевыделительной системы не так надежны и могут давать ложные результаты. В качестве альтернативы представленной манипуляции часто используется ультразвуковое исследование, но в продвинутых клиниках биопсия почки замещается более современными технологиями:
- компьютерной томографией;
- внутривенной урографией;
- радиоизотопной ренографией;
- вено- и артериографией;
- ангиографией;
- обзорной рентгенографией с контрастированием.
Как делается биопсия почки?
Классический вариант пункции осуществляется закрытым способом. С помощью ультразвукового или рентгеновского аппарата отображается расположение почки. В соответствии с ним врач вводит специальную иглу прямо над исследуемым органом, проникая сквозь предварительно обезболенные кожу и мышечные ткани. Достигнув цели, пункционное приспособление производит автоматический забор образца. Иногда для корректного исследования нужно много биологического материала, и приходится вводить иглу несколько раз (через одно отверстие).
Есть другие методы, как делают биопсию почек:
- Открытый. Пробы ткани и последующий их анализ делаются во время оперативного вмешательства под общей анестезией.
- С доступом через яремную вену. Данная техника предпочтительна для пациентов с нарушениями сворачиваемости крови, дыхательной недостаточностью или врожденными аномалиями строения почки.
- Уретроскопия с пункцией. Способ назначается при наличии камней в лоханке и мочеточнике, трансплантированных органов, рекомендуется беременным и детям.
От чего появляется температура после биопсии почки?
Лихорадочное состояние или незначительные изменения терморегуляции часто наблюдаются спустя несколько часов или дней с проведения пункции. Жар после биопсии почки может возникнуть по следующим причинам:
- воспалительные процессы в тканях органа или мышцах;
- инфицирование кожного покрова в месте прокола;
- гнойные патологии;
- повреждения близлежащих структур.
Типичная проблема, сопряженная с биопсией почки – интенсивное и обильное внутреннее кровотечение в паранефральную клетчатку и под капсулу органа (периренальная гематома). Когда последствия этой патологии исчезают, и скопление свернувшейся биологической жидкости рассасывается, может возникнуть лихорадка. Не следует пытаться самостоятельно выяснить ее причины, лучше сразу попасть на очный прием к нефрологу.
Гематома после биопсии почки
Описываемое осложнение процедуры наблюдается редко, на него приходится меньше 1,5% случаев. Вероятность возникновения внутреннего массивного кровоизлияния и образования крупной гематомы зависит от того, насколько грамотно была выполнена биопсия почек – как проводится данная манипуляция (выбор способа), хорошо ли проведена предварительная анестезия и антисептическая обработка.
Периренальная гематома не относится к опасным побочным явлениям диагностики и не требует хирургического вмешательства, но всегда сопровождается повышением температуры тела и дополнительными неприятными симптомами:
- снижение артериального давления;
- режущие, сильные боли в области поясницы;
- появление крови в мочи или изменение ее цвета на розовый, красноватый;
- уменьшение концентрации гемоглобина в анализах крови;
- слабость, сонливость;
- отсутствие аппетита;
- нарушения мочеиспускания.

Биопсию почки относят к разряду инвазивных диагностических процедур, позволяющих уточнить особенности морфологического строения органа и характер происходящих в нем изменений. Она дает возможность исследовать участок почечной паренхимы, содержащей элементы как коркового, так и мозгового слоя.
Морфологическое исследование тканей человека прочно вошло в повседневную практику врачей самых разных специальностей. Некоторые виды биопсии можно считать безопасными, а потому проводятся они амбулаторно и многим пациентам, другие же несут серьезный риск при неадекватной оценке показаний, чреваты осложнениями и требуют условий операционной. К таковым можно отнести и биопсию почки — метод довольно информативный, но требующий аккуратного назначения.
Методика биопсии почек была разработана в середине прошлого столетия. За последние годы улучшилась материально-техническая оснащенность нефрологических стационаров, внедрен ультразвук для контроля хода иглы, что позволило сделать процедуру более безопасной и расширить спектр показаний. Высокий уровень развития нефрологической службы стал возможным во многом благодаря возможностям прицельной биопсии.
Значимость данных биопсии переоценить сложно хотя бы потому, что большинство современных классификаций почечной патологии и методов лечения основаны на результате морфологического исследования, ведь анализы и неинвазивные способы диагностики могут давать довольно противоречивые данные.
Показания к биопсии постепенно расширяются по мере совершенствования самой методики, но она по-прежнему не применяется для широкого круга пациентов, поскольку сопряжена с определенными рисками. Особенно целесообразно ее проведение тогда, когда последующее заключение патоморфолога сможет повлиять на лечебную тактику, а данные лабораторных и инструментальных исследований позволяют предположить сразу несколько заболеваний. Точный патоморфологический диагноз даст шанс выбрать наиболее верное и эффективное лечение.

В ряде случаев биопсия позволяет провести дифференциальную диагностику различных нефропатий, уточнить разновидность гломерулонефритов, оценить степень активности иммунного воспаления и склероза, характер изменений стромы органа и сосудов. Биопсия почек незаменима и чрезвычайно информативна при системных васкулитах, амилоидозе, наследственных поражениях почечной паренхимы.
Полученная в ходе биопсии информация дает возможность не только выбора тактики терапии, но и определения прогноза патологии. На основании результата морфологического анализа применяется или отменяется иммуносупрессивная терапия, которая в случае необоснованного или некорректного назначения может как значительно улучшить течение патологии, так и вызвать тяжелые побочные эффекты и осложнения.
Биопсию почки проводят исключительно в урологических или нефрологических отделениях, показания к ней определяет специалист нефролог, который впоследствии будет интерпретировать результат и назначать лечение.
В настоящее время наиболее распространенным методом биопсии является чрескожная пункция органа, проводимая под контролем ультразвука, повышающего диагностическую ценность и снижающего риск осложнений.
Показания и противопоказания к биопсии почек
Возможности биопсии почки сводятся к:
- Постановке правильного диагноза, который отражает либо исключительно почечную патологию, либо системное заболевание;
- Прогнозированию течения патологии в будущем и определению необходимости пересадки органа;
- Подбору правильной терапии;
- Возможности научно-исследовательской деятельности для детального анализа патологии почек.

Главными показаниями к морфологическому анализу почечной паренхимы считаются:
- Острая почечная недостаточность — без установленной причины, с системными проявлениями, признаками поражения клубочков, отсутствием выделения мочи на протяжении более чем 3 недель;
- Нефротический синдром;
- Неясной природы изменения в моче — наличие белка без других отклонений (более 1 г в сутки) либо гематурия;
- Вторичная артериальная гипертензия почечного происхождения;
- Поражение канальцев неясного происхождения;
- Вовлечение почек в системный воспалительный или аутоиммунный процесс.
Эти показания преследуют цель установить правильный диагноз. В других случаях поводом к нефробиопсии могут стать подбор терапии, а также наблюдение и контроль эффективности уже проводимого лечения.
При острой почечной недостаточности (ОПН) клиническая диагностика столь тяжелого состояния обычно не вызывает трудностей, тогда как причина его может оставаться неизвестной даже после тщательного обследования. Биопсия таким пациентам дает шанс уточнить этиологию поражения органа и назначить правильное этиотропное лечение.
Понятно, что при развитии ОПН на фоне отравления грибами или другими известными ядами, при шоках и других тяжелейших состояниях биопсию назначать особого смысла нет, ведь причинный фактор уже известен. Однако при таких состояниях как подострый гломерулонефрит, васкулиты, амилоидоз, гемолитико-уремический синдром, миеломная болезнь, тубулярный некроз, осложнившихся ОПН, без биопсии обойтись сложно.
Особенно важна биопсия в тех случаях, когда проводимое патогенетическое лечение, в том числе, гемодиализ, не приводят к улучшению состояния больного на протяжении нескольких недель. Морфологический анализ позволит пролить свет на диагноз и скорректировать лечение.
Другим показанием к биопсии почки может стать нефротический синдром, возникающий при воспалении клубочкового аппарата почек, в том числе — вторичном на фоне инфекционной, онкопатологии, системных заболеваний соединительной ткани. Биопсию проводят при неэффективности гормональной терапии или подозрении относительно амилоидоза.

При гломерулонефрите биопсия показывает степень остроты воспалительного процесса и его разновидность, что существенно сказывается на характере лечения и прогнозе. В случае подострых быстропрогрессирующих форм уже по результату исследования может обсуждаться вопрос последующей трансплантации органа.
Очень важна биопсия при системных ревматических заболеваниях. Так, она дает возможность определить разновидность и глубину вовлечения почечной ткани при системном воспалении сосудов, но на практике при таком диагнозе применяется довольно редко из-за риска осложнений.
При системной красной волчанке нередко показана повторная биопсия, поскольку по мере прогрессирования патологии может измениться морфологическая картина в почках, что повлияет на дальнейшее лечение.
Противопоказания к исследованию могут быть абсолютными и относительными. В числе абсолютных:
- Наличие единственной почки;
- Патология свертывания крови;
- Аневризмы артерий почек;
- Тромбообразование в почечных венах;
- Недостаточность правого желудочка сердца;
- Гидронефротическая трансформация почки, поликистоз;
- Острое гнойное воспаление органа и окружающей клетчатки;
- Злокачественная опухоль;
- Острая инфекционная общая патология (временно);
- Туберкулезное поражение почек;
- Гнойничковые поражения, экзема в зоне предполагаемой пункции;
- Отсутствие продуктивного контакта с пациентом, психические заболевания, кома;
- Отказ больного от процедуры.
Относительными препятствиями могут стать выраженная гипертония, тяжелая почечная недостаточность, множественная миелома, некоторые виды васкулитов, атеросклеротическое поражение артерий, аномальная подвижность почек, поликистоз, новообразование, возраст менее года и более 70 лет.
У детей нефробиопсию почек проводят по тем же показаниям, что и у взрослых, однако требуется большая осторожность не только в ходе самой процедуры, но и при применении анестетиков. Малышам до года биопсия почки противопоказана.
Разновидности биопсии почек
В зависимости от пути, каким будет получена ткань для исследования, выделяют несколько видов нефробиопсии:
- Чрескожная пункционная биопсия почек, в ходе которой в орган под контролем ультразвука вводится игла; возможно контрастирование сосудов во время исследования;
- Открытая — взятие фрагмента паренхимы органа происходит во время операции, при этом возможно выполнение срочной интраоперационной биопсии; показана чаще при опухолях;
- Лапароскопическая нефробиопсия — в паранефральную область вводится инструментарий через небольшие проколы кожи, контроль осуществляется видеокамерой;
- Эндоскопическая биопсия, когда через мочевыводящие пути, мочевой пузырь, мочеточники в почку вводится эндоскопический инструментарий; возможна у детей, беременных женщин, людей пожилого возраста, после трансплантации органа;
- Трансяремная нефробиопсия — показана при выраженном ожирении, патологии гемостаза, невозможности адекватной общей анестезии, тяжелой патологии органов дыхания и заключается во введении специальных инструментов через яремную вену в почечные.
Главными недостатками открытых методов нефробиопсии считаются высокая травматичность, необходимость наличия операционной и обученного персонала, невозможность проведения без общей анестезии, которая противопоказана при ряде почечных заболеваний.
Снизить риски и сделать процедуру более безопасной помогло внедрение ультразвука, КТ, которые позволили разработать технику пункционной прицельной биопсии, применяющейся на сегодняшний день наиболее часто.
Подготовка к исследованию
При подготовке к нефробиопсии с пациентом беседует врач, объясняющий суть процедуры, показания к ней, ожидаемую пользу и вероятные риски. Больной должен задать все интересующие вопросы еще до того, как будет подписано согласие на вмешательство.

За 10-14 дней до процедуры необходимо отменить кроверазжижающие средства, а также нестероидные противовоспалительные препараты, которые также влияют на свертываемость крови и увеличивают вероятность кровотечения. Непосредственно перед биопсией почки врач запретит пить воду, последний прием пищи — не позднее, чем за 8 часов до исследования. Эмоционально лабильным субъектам целесообразно назначить легкие транквилизаторы.
Для исключения противопоказаний важно провести детальное обследование, включающее общий и биохимический анализы крови, исследование мочи, УЗИ почек, коагулограмму, рентгеноконтрастную урографию, ЭКГ, флюорографию и т. д. При необходимости назначаются консультации узких специалистов — эндокринолога, офтальмолога, кардиолога.
Пункционная биопсия проводится при нормальной свертываемости крови пациента и при отсутствии злокачественной гипертонии, что позволяет снизить риск кровотечений и образования гематом в забрюшинном пространстве и почке.
Техника проведения нефробиопсии
Биопсия почек обычно проводится в условиях стационара, в специально оборудованном процедурном кабинете или операционной. Если необходимо проведение рентгеноскопии во время исследования — то в рентгенологическом отделении.
Продолжительность процедуры — около получаса, обезболивание — обычно местная инфильтрационная анестезия, но при сильном волнении, легко возбудимым пациентам может быть проведена легкая седация, не вызывающая засыпания, но погружающая обследуемого в состояние полусна, при котором он в состоянии отвечать на вопросы и выполнять просьбы специалиста. В редких случаях проводится общая анестезия.
Во время забора ткани пациент лежит на животе, лицом вниз, под брюшную стенку или грудь кладется подушка или валик, приподнимающая туловище и приводящая таким образом почки ближе к поверхности спины. Если необходимо получить ткань из трансплантированной почки, то обследуемого укладывают на спину. По время процедуры строго контролируется пульс и артериальное давление.

проведение биопсии почки
В поясничной области под 12-м ребром по задней подмышечной линии определяется положение почки, чаще — правой, при помощи ультразвукового датчика со специальным механизмом для введения иглы. Врач примерно определяет путь движения иглы и расстояние от кожи до почечной капсулы.
Предполагаемое место пункции обрабатывается антисептическим раствором, после чего специалист вводит местный анестетик (новокаин, лидокаин) тонкой иглой в кожу, подкожный слой, по будущей траектории пункционной иглы и в околопочечную жировую клетчатку. Для адекватного обезболивания обычно достаточно 8-10 мл лидокаина.
После того, как анестезия начнет действовать, производится небольшой надрез кожи шириной около 2-3 мм, берется специальная игла, которая вводится под контролем ультразвука или рентгеновского излучения, КТ или МРТ по запланированной ранее траектории.
Когда игла проникнет сквозь кожу, пациента попросят зафиксировать глубокий вдох и задержать дыхание на 30-45 секунд. Это простое действие поможет избежать ненужной подвижности органов, влияющей на ход биопсийной иглы. Проникнув внутрь почки, игла продвигается на 10-20 мм, забирая столбик ткани для исследования. Для облегчения процедуры используются специальные автоматические иглы.
Обезболивание нефробиопсии делает ее практически безболезненной, однако в момент введения иглы все же возможен некоторый дискомфорт. Болезненность после операции зависит от индивидуальных особенностей анатомии больного, его психологической реакции на исследование, болевого порога. В большинстве случаев какого-либо беспокойства не возникает, а незначительная боль проходит самостоятельно.
После того, как врач получит достаточный объем ткани, игла извлекается наружу, а место пункции снова обрабатывается антисептиком и укрывается стерильной повязкой.
Что делать после биопсии и какие возможны осложнения?
После окончания исследования пациенту предлагают отдохнуть, находясь в постели лежа на спине не менее 10-12 часов. В этот период персонал клиники будет измерять давление и частоту сердцебиений, моча должна быть исследована на предмет наличия крови. Рекомендуется пить больше жидкости, ограничений по питанию в связи с процедурой нет, однако они возможны в случае почечной недостаточности и других заболеваний, требующих диеты.
Незначительная болезненность в спине возникает по мере того, как уходит действие анестетика. Она исчезает сама либо пациенту назначают анальгетики.
При благоприятном стечении обстоятельств, отсутствии гематурии, лихорадки, стабильном давлении обследуемого могут отпустить домой в тот же день. В иных случаях необходимо более продолжительное наблюдение или даже лечение. Открытая биопсия в ходе операции требует нахождения в стационаре как после обычного хирургического вмешательства.
На протяжении ближайших после пункционной биопсии почки нескольких суток следует отказаться от физических нагрузок, а подъемы тяжестей и тяжелый труд исключается минимум на 2 недели.
В целом, по отзывам людей, перенесших нефробиопсию, процедура не приносит существенного дискомфорта, переносится легко и практически безболезненно. После исследования под общей анестезии пациенты и вовсе не помнят, что и как происходило.
Поводом для беспокойства и обращения к врачу должны стать:
- Невозможность опорожнения мочевого пузыря;
- Повышение температуры тела;
- Болезненность в поясничной области;
- Сильная слабость, головокружения, обмороки;
- Выделение крови с мочой позднее первых суток после исследования.
Возможными последствиями биопсии почек считаются:
- Выделение крови с мочой вследствие кровотечения в чашечки и лоханки почки;
- Обструкция выводящих мочу путей кровяными сгустками, опасная коликой, гидронефротической трансформацией органа;
- Подкапсульная гематома;
- Гематома паранефральной клетчатки;
- Инфекционно-воспалительные процессы, гнойный паранефрит;
- Разрыв органа;
- Повреждение других органов и сосудов.
Ткань почки в виде столбиков сразу же после забора направляется в лабораторию для исследования. Результаты патоморфологического анализа будут готовы через 7-10 дней или более, если потребуются сложные дополнительные методики окрашивания. Помимо рутинного гистологического метода, для оценки состояния клубочков проводят иммуногистохимическое исследование, при иммунопатологических процессах — иммунофлюоресцентный анализ.
Патоморфолог определяет микроскопические признаки патологии — воспаление в клубочках, сосудах, строме, некроз эпителия канальцев, отложение белковых комплексов и т. д. Спектр возможных изменений чрезвычайно широк, а их правильная трактовка позволяет установить разновидность, стадию конкретного заболевания и его прогноз.
Биопсию почки можно провести как бесплатно в государственной больнице, где ее назначает уролог или нефролог при наличии показаний, либо на платной основе — и в частных, и в бюджетных клиниках. Цена на исследование составляет от 2000 до 25-30 тысяч рублей.
Таким образом, биопсия почки представляет собой один из важнейших диагностических этапов для нефролога. Знание точной картины и локализации патологии на микроскопическом уровне дает возможность исключить ошибку в диагнозе, назначить правильный протокол лечения и спрогнозировать скорость прогрессирования патологии.
Видео: биопсия почки, для чего проводится и ход процедуры
Читайте также:


