Люмбаго с ишиасом клинические рекомендации
Люмбаго с ишиасом – воспаление седалищного нерва, которое негативно отражается на самочувствии и грозит серьезными последствиями. Без грамотного лечения ситуация не улучшится, поэтому не стоит терпеть боль. Чем раньше вы обратитесь к врачу, тем быстрее сможете вернуться к здоровому образу жизни.
Содержание
Потратив на прочтение статьи всего 7-10 минут своего свободного времени, вы узнаете, как предупредить опасный диагноз с помощью не сложных советов.
Причины и механизмы развития
Люмбаго с ишиасом – следствие раздражения волокон седалищного нерва в результате воспаления или сдавливания.
Заболевание наиболее часто проявляется у лиц, которые уже имеют в анамнезе заболевания позвоночника (остеохондроз, межпозвоночная грыжа, протрузии).

Другие причины люмбаго с ишиасом:
- Воспаление мышц крестцовой или поясничной области.
- Слабое питание седалищного нерва.
- Всевозможные аномалии тазобедренных суставов.
- Заболевания почек, мочеполовой системы, ЖКТ.
Люмбаго с ишиасом выявляют преимущественно у лиц среднего возраста, страдающих гиподинамией.
Виды люмбаго с ишиасом
В зависимости от области поражения, люмбаго с ишиасом подразделяется на два вида:
- Односторонний – поражает только одну сторону тела.
- Двухсторонний – боли ощущаются сразу в обеих конечностях.
Люмбаго с ишиасом может протекать как в острой (возникает впервые), так и хронической форме (боли дают о себе знать периодически).
Симптомы
Основной симптом люмбаго с ишиасом – острая боль в пояснице, переходящая в левую или правую ногу. Интенсивность неприятных ощущений зависит от степени раздражения седалищного нерва. Острая люмбоишалгия характеризуется сильной резкой болью, которая может поражать всю поверхность ноги – от бедра до самой стопы. При хронической форме неприятные ощущения не интенсивные, беспокоят больного преимущественно при длительном движении. Заболевание не проходит бесследно и со временем ситуация лишь усугубляется, что отрицательно влияет на качество жизни больного.
С более подробной информацией вы можете ознакомиться в следующем видео:
Симптомы люмбаго с ишиасом:
- Покалывание в пояснице.
- Потеря чувствительности кожных покровов в области ног, ягодиц, бедер.
- Ощущение прострела при давлении на ноги.
- Бледность кожных покровов в крестцовом отделе позвоночника.
- Озноб, повышение температуры тела, общая слабость.
В запущенных стадиях люмбаго с ишиасом может наблюдаться непроизвольное мочеиспускание и недержание кала. У мужчин может появиться нарушение половой функции.

Диагностика
При появлении хотя бы одного из вышеперечисленных симптомов следует немедленно обратиться к неврологу. Категорически запрещено самолечение, которое часто становится причиной перехода заболевания из острой формы в хроническую. При первом визите пациента врач внимательно осматривает пораженный участок, собирает анамнез и ставит предварительный диагноз. Схема лечения разрабатывается только после того, как специалист получит детальную картину состояния пациента с помощью следующих исследований:
- Магнитно-резонансная терапия – современная эффективная методика, позволяющая визуализировать даже малейшие отклонения в строении позвоночного столба.
- Рентген – один из самых надежных способов диагностики патологий внутренних органов.
- Денситометрия – исследование состояния костей.
- Анализ крови на маркеры аутоимунных и воспалительных процессов.
Лечение
Лечение люмбаго с ишиасом в первую очередь направлено на нейтрализацию болевого синдрома и снятие мышечного спазма. Особого внимания заслуживают пациенты с заболеванием в острой форме. Показана минимальная физическая активность, полный покой и прием лекарственных препаратов. При хронических болях с целью улучшения самочувствия пациента используются специальные фиксирующие корсеты. Необходимо следить за температурой в помещении, где находится больной, соблюдать режим проветривания и специальную диету.

Для стабилизации состояния больному назначаются следующие группы лекарственных средств:
- Противовоспалительные препараты – применяются с целью нейтрализации воспалительного очага, снижения болевых ощущений.
- Обезболивающие – избавляют пациента от неприятных ощущений. Оказывают действие только на симптомы, а не саму причину люмбаго с ишиасом.
- Миорелаксанты – предназначены для снятия спазмов поперечнополосатой мускулатуры.
- Препараты для ускорения кровообращения – необходимы для скорейшего заживления поврежденных тканей и восстановления обменных процессов.
- Мочегонные препараты – помогают обеспечить быстрое и регулярное выведение токсинов из организма.
Если боль продолжалась более двух недель, в комплексе с обезболивающими препаратами рекомендуется принимать антидепрессанты. Если человек испытывает длительный дискомфорт, в коре головного мозга появляются застойные очаги, которые мешают успешному выздоровлению. Для укрепления иммунитета, который играет не последнюю роль в успешном выздоровлении, пациенту дополнительно назначаются витамины группы В.
Когда удалось полностью купировать боль, врач назначает мероприятия, направленные на устранение причины заболевания: массаж, лечебная физкультура, мануальная терапия и т.д.

Более подробно о симптомах и методах лечения заболеванияя вам расскажет создатель тренажера Древмасс в данном видео:
Сложные упражнения при острой боли противопоказаны, но с целью улучшения самочувствия, рекомендуется выполнить несложное упражнение – примите положение лежа, соорудите опору (можно использовать одеяла или постельное белье) и согните ноги в коленях. Проведите в таком положении не менее 10-15 минут.
Ускорить обменные и кровообращение в области поясницы можно с помощью магнитотерапии, электрофореза, иглоукалывания. Все процедуры проводятся курсами, включающими в среднем 10-15 процедур. Можно использовать как сразу все, так и несколько методик на усмотрение врача.
Все чаще люди, имеющие проблемы с позвоночником, обращаются за помощью к мануальным терапевтам. С помощью определенных процедур специалист избавляет пациента от неприятных ощущений и постепенно помогает устранить воспаление седалищного нерва.
Посещать мануального терапевта можно не только в стадии ремиссии, но и при интенсивных болях. Но перед проведением процедуры следует сделать обезболивающий укол или выпить лекарство.
Мануальная терапия эффективна лишь в том случае, если лечение проводит грамотный специалист. Будьте внимательны при выборе врача, изучите отзывы, обращайтесь только в специализированные медицинские учреждения и реабилитационные центры.

При выраженном механическом раздражении волокон седалищного нерва консервативные методы лечения не всегда эффективны. Единственный способ вернуться к нормальному образу жизни – хирургическое вмешательство. Процедура представляет собой иссечение межпозвоночной грыжи с последующей пластикой.
Хирургическое вмешательство – сложная и ответственная процедура, которой при возможности нужно постараться избежать. Грамотный специалист назначит операцию только после того, как убедится, что все консервативные методы оказались бездейственными, а ситуация лишь усугубляется. Если вы не согласны с вердиктом лечащего врача, для уверенности проконсультируйтесь с еще несколькими специалистами.
Нередко при лечении люмбаго с ишиасом практикуются народные методы. Чтобы не причинить здоровью еще больший вред, перед использованием природных средств, проконсультируйтесь о целесообразности такого лечения со специалистом.
Хороший эффект приносят согревающие компрессы из горчицы, смеси воска и прополиса. При необходимости избавиться от мышечного напряжения, используйте горчицу совместно с хреном. Это довольно удачное сочетание продуктов, оказывающих высокий согревающий эффект. Но с компрессами стоит быть аккуратнее. При длительном контакте лечебной смеси с кожей можно получить термический ожог. Более безопасное народное средство для согревания пораженного участка поясницы – пластырь с перцовой пропиткой, которые могут находиться на теле до 48 часов.

Последствия
Люмбаго с ишиасом – диагноз, который никогда не проходит бесследно. Если вы не последовали рекомендациям врача и занимались самолечением, в дальнейшем ситуация может обернуться разрывом связок, инвалидностью или полным параличом.
Лечение люмбаго с ишиасом требует индивидуального подхода, поэтому будьте максимально откровенны со своим врачом.
Профилактика
Заботиться о здоровье спины следует начинать с молодого возраста, выполняя следующие правила:
- Следите за нагрузками на позвоночник – регулярное поднятие тяжестей не лучшим образом влияет на состояние позвоночного столба и в будущем отразиться серьезными проблемами со здоровьем.
- Ведите активный образ жизни – особенно данный пункт важен для людей, которые по роду своей деятельности обязаны находиться в одном положении. В течение рабочего дня хотя бы раз в час вставайте с места, ходите, выполняйте несложные упражнения.
- Правильно питайтесь – отсутствие в рационе важных элементов и витаминов приводит к ослаблению костной системы, которая становится слабой и восприимчивой к различным деформациям. В меню должны присутствовать мясные продукты, рыба, свежие фрукты и овощи.
Отдавайте предпочтение ортопедическим матрасам и подушкам – ночью позвоночник должен отдыхать и для этого необходимо создать комфортные условия. На мягком матрасе, который постоянно прогибается, сложно принять удобную позу. Ортопедические изделия сохранят анатомическую форму хребта во время отдыха и помогают надолго сохранить здоровье позвоночника.
Тренажер Древмасс
Для укрепления спины не обязательно посещать многочасовые силовые тренировки. При наличии тренажера Древмасс занятия можно проводить в домашних условиях, уделяя им всего 10-15 минут в день.
Древмасс – удобный сертифицированный тренажер с простой и удобной конструкцией. Чтобы начать пользоваться тренажером, вам не нужно предварительно изучать многостраничные инструкции и создавать особые условия для тренировок. Просто установите активный ролик так, чтобы во время движения прорабатывалась беспокоящая вас часть спины, и приступайте к занятиям. Начинайте с небольших нагрузок, по мере укрепления мышечного корсета, увеличивая их интенсивность.
Эффективность Древмасс подтверждают многочисленные положительные отзывы людей, которые благодаря регулярным занятиям на тренажере смогли избавиться от серьезных проблем с позвоночником. Массажер также одобрен ведущими неврологами, ортопедами, вертебрологами, которые рекомендуют его использование в кабинетах ЛФК, санаторных и лечебных заведениях.
Если у вас остались вопросы о работе и принципе действия тренажера Древмасс, с удовольствием ответим на ваши вопросы по контактному номеру телефона или электронной почте.
Более детальную информацию о тренажере вы можете получить по контактному номеру телефона или электронной почте.
| Информация о документе | |
| Дата добавления: | |
| Размер: | |
| Доступные форматы для скачивания: |
Ассоциация врачей общей практики (семейных врачей) Российской Федерации
ДИАГНОСТИКА И ЛЕЧЕНИЕ ОСТРОЙ НЕСПЕЦИФИЧЕСКОЙ БОЛИ В СПИНЕ В ОБЩЕЙ ВРАЧЕБНОЙ ПРАКТИКЕ
2. Коды по МКБ-10
4. Факторы и группы риска
7. Принципы диагностики заболевания у взрослых в амбулаторных условиях
8. Критерии ранней диагностики
9. Общие принципы терапии в амбулаторных условиях
10. Показания к консультации специалистов
11. Показания к госпитализации больного
14. Мониторинг состояния пациентов с острой болью в спине
15. Список литературы
Острая неспецифическая боль в нижней части спины определяется как боль и/или дискомфорт, локализованные ниже XII реберного края и выше нижней ягодичной
складки, с иррадиацией или без в нижнюю конечность, длительностью менее 6 недель, не являющаяся проявлением специфической уточненной патологии опорно-двигательного аппарата поясничной области (в том числе, инфекции, опухоли, остеопороз, анкилозирующий спондилит, перелом, воспалительный процесс, корешковый синдром или синдром конского хвоста).
Выделяют также подострую боль в пояснице, сохраняющуюся
в течение 6 - 12 недель и хроническую боль в нижней части спины, продолжительность которой составляет 12 и более недель. Рецидивирующие боли в пояснице определяются, как новый эпизод после бессимптомного периода, продолжавшегося 6 месяцев.
2. Коды по МКБ-10
М54.4 Люмбалгия с ишиасом
М54.5 Люмбалгия (боль внизу спины)
М54.8 Другая дорсалгия
Боль в спине – одно из самых распространённых состояний, которое встречается в практике врачей различных специальностей. Распространенность боли в нижней части спины в большинстве промышленно развитых стран колеблется от 15% до 45%, заболеваемость составляет 5% в год. Пик распространенности
приходится на возраст от 35 до 55 лет. По данным НИИ Ревматологии РАМН, первичные обращения к терапевту, связанные с болью в спине составляют 23 %. В структуре пациентов с острой болью в спине 85% людей не имеют органической патологии или неврологических расстройств.
4. Факторы и группы риска
Факторы риска острой боли в спине тесно связаны с возрастно-половыми особенностями. Установлено, что первый эпизод острой боли в спине наиболее часто встречается в возрасте 20-30 лет и в данной группе преобладают лица мужского пола, далее высокая обращаемость по поводу боли в спине сохраняется до 60-летнего возраста. Показано, что острая боль в шейном отделе позвоночника чаще отмечается у женщин. Таким образом, боли в спине подвержены в большей степени лица трудоспособного возраста и во многом именно условия труда выступают факторами риска боли в спине. В более старшем возрасте боль в спине чаще регистрируется у женщин, что может объясняться большей распространенностью метаболических (постклимактерических) нарушений: ожирение, остеопороз, дегенеративные изменения позвоночного столба, саркопения и др.
Ожирение (ИМТ более 30 кг/м 2 – независимый фактор риска)
Курение, в том числе, связанный с ним частый кашель
Особенности трудовой деятельности :
тяжелый физический труд,
работа, связанная с частыми наклонами, изгибами, подъемом тяжестей, необходимостью тянуть и толкать
Психосоциальные факторы риска :
стресс, в том числе, на работе
Боль в спине чаще встречается у операторов станков, работников сферы обслуживания, фермеров, профессиональных спортсменов (занятия греблей, лыжный спорт). Психологические факторы играют роль не только в возникновении острых болей в спине, но и в хронизации болевого синдрома и инвалидизации пациентов.
Анатомо-топографическая классификация положена в основу Международной классификации болезней 10 пересмотра. Согласно ей предусмотрено выделение боли в спине, как симптома, а не нозологической единицы и разделение в зависимости от локализации. Так, боль в шее обозначается как цервикалгия, в грудном отделе позвоночника – торакалгия, в пояснично-крестцовой области – люмбалгия. Боль, иррадиирующая из шейного отдела позвоночника в руку называется цервикобрахиалгией, в голову – цервикокраниалгия. Боли, распространяющейся из пояснично-крестцовой области в ногу именуются люмбоишиалгия. Боль, связанная с поражением шейных, грудных, поясничных или крестцовых корешков, называется радикулопатией.
На основании различных патофизиологических механизмов выделяют ноцицептивную, невропатическую и психогенную боль.
Наиболее часто острая боль в спине является ноцицептивной. Ноцицептивная боль связана с активацией болевых рецепторов – ноцицепторов. Она, как правило, острая, соответствует степени тканевого повреждения и длительности действия повреждающих факторов. Ноцицептивные болевые синдромы возникают в результате активации ноцицепторов при травме, воспалении, ишемии, чрезмерном растяжении тканей.
Невропатическая боль связана с повреждением корешка вследствие его компрессии, отёка, ишемии и формирования интраневрального воспаления. Острая невропатическая боль в шее и спине обычно связана с поражением корешков при формировании грыжи межпозвоночного диска. Она может возникать при стенозе позвоночного канала, спондилолистезе, компрессии корешков спинномозговых нервов остеофитами и гипертрофированными фасеточными суставами. Как правило, боли иррадиируют в конечности и сопровождаются другими симптомами поражения корешков. В ряде случаев дифференциальный диагноз необходимо проводить с невриномами и другими опухолями, вовлекающими корешки спинномозговых нервов. Невропатические болевые синдромы обычно сопровождаются изменениями поверхностной чувствительности. Характерно наличие двигательных нарушений, изменений сухожильных рефлексов, симптомов натяжения, возможно формирование трофических расстройств.
Психогенная боль в спине обычно хроническая и изолированно встречается редко. Она очень трудна для диагностики, так как наличие у пациента психических нарушений не исключает скелетно-мышечных и неврологических расстройств, которые могут стать причиной имеющейся симптоматики.
Международная классификация острой боли в нижней части спины основана на практичном диагностическом принципе путем деления острой
боли на три этиопатогенетические категории:
Потенциально опасные заболевания вертеброгенного и невертеброгенного происхождения
Корешковый болевой синдром (компрессионная радикулопатия)
Неспецифическая боль в спине (доброкачественная скелетно-мышечная боль)
При прогрессировании заболевания, несмотря на проводимую терапию, диагностическая сортировка должна быть проведена повторно.
Исключение серьезной (специфической) патологии позвоночника и болевого синдрома, обусловленного повреждением нервного корешка позволяет установить диагноз неспецифической боли в нижней части спины. Наиболее частой причиной острой боли в спине являются скелетно-мышечные изменения (85 %), связанные с растяжением, микротравматизацией, избыточной перегрузкой мышц, связок или суставов позвоночника.
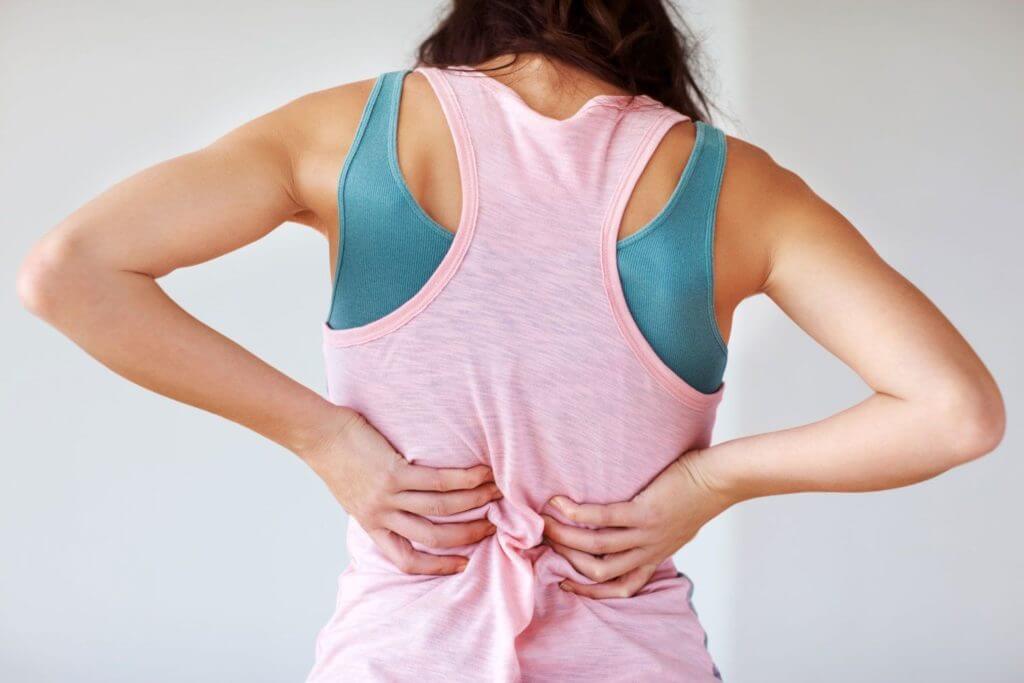
Острые болевые ощущения в поясничном отделе позвоночника часто являются результатом длительно протекающего деструктивного процесса в межпозвоночных хрящевых дисках. Люмбаго с ишиасом - что это такое и как можно лечить данное состояние? Это основная тема представленного на данной странице материала.
Термин люмбаго обозначает острую боль, сконцентрированную в мышечной ткани, подвергнувшейся резкому сокращению с целью компенсации физического усилия, направляемого на область поврежденного межпозвоночного диска при резком движении. У полностью здорового человека подобное состояние не возникает. Также причиной может стать механическая травма мышц спины, миозит, растяжения сухожильного аппарата.
Ишиас - это медицинский термин, которым врачи обозначают повреждение нервного волокна с последующим воспалительным процессом. Он имеет ряд отличительных клинических признаков. Это онемение участка, за иннервацию которого отвечает поврежденный нерв, покалывание, потеря подвижности, сильная стреляющая боль.
Как развивается люмбаго с ишиасом у человека, страдающего от деструкции межпозвоночных хрящевых дисков? Первичный комплекс симптомов может возникать в результате постепенного истончения хрящевого диска. Пациент при этом может испытывать ограничение подвижности в пояснично-крестцовом отделе позвоночника, тяжесть, нерезкую боль. Это начальная стадия. Позвоночник теряет свою амортизационную способность и при резких движениях или при подъеме тяжести физическую нагрузку компенсаторно принимают на себя мышечные волокна, окружающие пояснично-крестцовый отдел позвоночника. При недостаточном физическом развитии мышечных волокон они подвергаются стрессовым перегрузкам, и возникает синдром люмбаго с резкой болезненностью и существенным ограничением подвижности тела.
При спазме мышечных волокон нарушается естественный кровоток и в месте травмы возникает первичная воспалительная реакция. Она проявляется сильной отечностью. Это может спровоцировать ущемление нервного волокна одного или обоих парных нервов, выходящих из боковых отверстий тела позвонка.
Надеемся, что теперь становится более понятно, что это такое, люмбаго с ишиасом. Это еще более тяжелое состояние, свидетельствующее о большой площади деструкции хрящевой ткани межпозвоночного диска. Пациенту требуется незамедлительная медицинская помощь.
Симптомы и лечение люмбаго с ишиасом
Существует ряд симптомов, по которым опытный врач может поставить первичный предварительный диагноз. Симптомы и лечение люмбаго с ишиасом - это прерогатива клинического невропатолога или мануального терапевта. Эти специалисты обладают достаточными знаниями и опытом практической работы для того чтобы поставить диагноз и назначить соответствующий комплекс терапевтического воздействия.
Классические симптомы люмбаго с ишиасом включают в себя:
- внезапно возникающую острую боль в пояснично-крестцовом отделе позвоночного столба при попытке резко разогнуться или наклониться, а также при подъеме непривычных тяжестей;
- болезненность при попытке пальпации мышц и синдром их натяжения с пораженной стороны;
- при визуальном осмотре может определяться легкая гиперемия кожных покровов в месте воспаления;
- подвижность в поясничном отделе ограничена, любое движение вызывает усиление приступов боли;
- снижается кожная чувствительность;
- присутствует болевой лампасный синдром по внутренней или наружной поверхности бедра на стороне поражения.
В ряде случаев может нарушаться работа внутренних органов брюшной полости и малого таза:
- у мужчин снижается эректильная функция;
- у женщин возникает болезненный менструальный синдром;
- нарушается мочеотделение;
- возникают запоры, чередующиеся с диареями;
- может развиваться клиника ложной желчной и печеночной колики.
Лечение люмбаго с ишиасом всегда начинается с тщательной диагностики состояния пациента. Необходимо исключить последствия травм (переломы, компрессии и трещины тел позвонков), опухолевые злокачественные процессы, полиомиелит и туберкулез. После этого врач назначает схему лечения, которая разбивается на несколько этапов. Прежде всего нужно устранить болевой синдром и снять давление с ущемленного нервного волокна чтобы восстановить утраченную иннервацию. В этом может помочь тракционное вытяжение позвоночника или воздействие остеопата. Затем необходимо добиться восстановления нормального кровотока в месте патологии. Этому может способствовать курсовой массаж, рефлексотерапия и лечебная гимнастика. Регулярное занятие физкультурой укрепляем мышечные волокна спины, что увеличивает шансы пациента на полное восстановление хрящевых межпозвоночных дисков.
Классическая медицина предлагает пациентам курсы инъекций противовоспалительных нестероидных препаратов, витаминов, никотиновой кислоты. Также они рекомендуют применение хондропротекторов, занятия лечебной физкультурой и курсы массажа. В тяжелых случаях показано оперативное хирургическое вмешательство.
Имеются противопоказания, необходима консультация специалиста.
Ишиас – ущемление и/или воспаление седалищного нерва. Люмбаго – острые боли в пояснице, похожие на прострел. Развитие одного заболевания влечет симптоматические проявления второго. Объединенные патологии характеризуются более обширными признаками и осложнениями.

Первопричины
Провокационные факторы, влияющие на зарождение люмбаго с ишиасом подразделяют на несколько категорий.
К первой группе, именуемой вертеброгенной, относят патологии позвоночника:
-
дискогенные – дегенеративно-дистрофические изменения межпозвоночных дисков, приведшие к структурным нарушениям; спондилогенные – повреждение костных тканей.
Вторая группа объединяет невертеброгенные причины раздражение чувствительных волокон самого протяженного нерва.
Механическое сдавливание и воспаление в пояснично-крестцовой области вызывают:
-
врожденные и приобретенные аномалии тазобедренного сустава; спазмы поперечнополосатой мускулатуры; нарушение спинального кровоснабжения; патологические процессы, локализованные в брюшной полости и органах малого таза; травматические переломы; системные заболевания соединительной ткани; гнойное воспаление мягких тканей; опухолевые новообразования.
К катализаторам, способным ускорить развитие люмбаго с ишиасом относят: малоподвижный образ жизни, чрезмерные физические нагрузки, стресс, переохлаждение.
Локализация боли характеризует процесс как:
-
односторонний – болевой синдром проявляется в одностороннем порядке и иррадиирует в одну конечность; двусторонний – боль охватывает всю поясницу и распространяется на обе ноги.
Временной фактор определяет форму патологии. Острая люмбоишиалгия обозначается спонтанно при отсутствии видимых проблем с позвоночным столбом. Люмбаго с ишиасом в хронической стадии отличается длительным течением с периодами ремиссии и обострения.
Симптоматика
Дебют заболевания обуславливается проявлением боли разной интенсивности в пояснично-крестцовой области осевого скелета. Постепенно дискомфорт распространяется на нижние конечности.
Главный виновник болезненных отклонений формируется в поясничном отделе позвоночного столба и проходит через мягкие ткани ягодичной области, откуда попадает на заднюю поверхность бедра. Снижаясь к стопам, седалищный нерв разбивается на ветви, которые иннервируют кожный покров, мышечную ткань и подвижное сочленение голени. Вот почему, зарождаясь в позвоночнике, боль отдает в ногу.

Болевой синдром локализуется в мышечных тканях по ходу седалищного нерва, вызывая ощущение жжения и покалывания. Двигательная активность поясницы и нижних конечностей ограничивается. Попытки сменить положение приводят к вынужденной обездвиженности, скованности. Человек не может сесть, вынужден стоять, опираясь обо что-нибудь руками. Отмечается бледность кожи, вызванная изменением тонуса кожных сосудов. Состояние сопровождается приливами жара, переходящими в озноб.
Иногда приступ самоликвидируется и не дает знать о себе месяцами. Но без своевременного лечения люмбаго с ишиасом возможны осложнения в виде: хронических запоров или диареи, потеря контроля над мочеиспусканием, нарушение функциональной способности половых органов.
Диагностирование
С жалобами пациент обращается к неврологу, либо вертебрологу. При осмотре специалист осуществляет статическое обследование позвоночного столба. Для исключения, либо подтверждения внутренних патологических отклонений исследуется брюшная полость и органы малого таза. Особое внимание уделяется обнаружению инфекционных признаков и опухолевых образований.
Назначается аппаратная диагностика:
-
рентгенография; КТ, МРТ (при отсутствии оборудования – миелография); денситометрия; электронейромиография.

С учетом показаний дополнительно проводятся:
-
забор венозной крови для биохимического анализа на маркеры инфекционных и аутоиммунных патологий; забор спинномозговой жидкости (люмбальная пункция); УЗИ брюшной полости и органов малого таза; экскреторная урография.
Люмбаго с ишиасом дифференцируют от пояснично-крестцового радикулита, миозита мышц спины.
Лечебные методики
Комплекс лечебных мероприятий преследует две цели – купирование острого болевого синдрома, устранение первопричины заболевания. При острых болевых приступах назначается пероральное или парентеральное введение препаратов из группы НПВС (Диклофенак, Пироксикам, Ибупрофен), нестероидных анальгетиков. Практикуется впрыскивание лекарственных средств непосредственно в патологический очаг – блокада. Для местного применения используются средства раздражающего действия (перцовые пластыри, согревающие мази, растирки).
Спазмирование мышечных тканей устраняют с помощью миорелаксантов (Мидокалм, Баклосан). Нормализовать кровообращение на пораженном участке помогают препараты, улучшающие реологические свойства крови (Трентал). Для стабилизации общего состояния, нормализации регенерационных процессов употребляют витаминно-минеральные комплексы, в приоритете витамины группы В.

На лечебный период из рациона изымаются продукты, препятствующие отхождению жидкости из организма. Режим питания основывается на употреблении овощей, фруктов, нежирных сортов мяса и рыбы, кисломолочных продуктах. Пища обрабатывается паром, варится или запекается.
Если заболевание не сопровождается острым воспалительным процессом медикаментозное лечение дополняется физиотерапевтическими процедурами:
-
иглорефлексотерапией; лекарственным электрофорезом; магнитотерапией; лечением микротоками.
Отдельное внимание уделяется мануальной терапии и лечебному массажу. Умелые воздействия на определенные группы мышц значительно уменьшают симптоматические проявления и замедляют прогрессирование болезненных отклонений.

Профилактические мероприятия
Самой значимой мерой в профилактике люмбоишиалгии является своевременное лечение заболеваний, способных спровоцировать патологические изменения.
Для предотвращения частых рецидивов рекомендуется:
-
контролировать массу тела; не подвергать позвоночный столб большим нагрузкам; работать над созданием мышечного корсета; формировать правильную осанку; изменить двигательный стереотип; отказаться от вредных привычек.
По возможности регулярно проходить санаторно-курортное оздоровление.
Гимнастический комплекс
Подбирая комплекс упражнений, следует помнить, что в случае с люмбоишиалгией гимнастика не должна быть активной, резкой, жесткой. Такие движения могут привести к еще большему защемлению седалищного нерва и усилению болевого синдрома.

Описанный ниже вариант разработан академиком АМТН РФ доктором Евдокименко. Упражнения выполняются на ровной твердой поверхности. Приветствуется посторонняя помощь с разумным подходом.
-
Лежа на животе, сначала сгибают ногу с наименее болезненной стороны, повернув голову в противоположном направлении. Помощник рукой придерживает конечность в этом положении. Пациент мягко напрягает ногу, пытаясь преодолеть сопротивление. Выдержав 5 – 7 с, ногу расслабляют на такой же промежуток времени. Выполнив 3 – 4 подхода, то же проделывают с другой конечностью.
При отсутствии помощника ногу фиксируют ремнем, придерживая его вытянутыми назад руками.
-
Стоя на четвереньках, опираясь на выпрямленные руки, на вдохе выгибают спину, опуская голову вниз. Напрягая поясничные мышцы, выдерживают 5-7 с. На выдохе расслабляют спину, возвращаются в исходное положение. Лежа на спине с валиком, либо плоской подушкой под головой, обхватив ногу руками, подтягивают ее к животу. Сделав вдох, пытаются ногу отжать от себя, не ослабляя захват. На выдохе расслабляются и опять подтягивают конечность к животу. В этом же положении подтягивают обе ноги к животу, где их удерживает помощник. Выдержав напряжение положенное время, ноги расслабляют.
Если во время упражнений боль усугубляется, занятие немедленно прекращают.
Читайте также:


