Можно ли беременеть при спондилезе
Спондилез – это хроническая патология опорно-двигательного аппарата, для которой характерными являются дистрофия и дегенерация отдельных частей позвоночника. Заболевание развивается на фоне чрезмерных нагрузок на скелет, старения костей и сильных повреждений позвоночника.
Причины
Многие специалисты считают, что спондилез развивается в следствие дегенеративных процессов. Другая часть ученых не исключает из причин физическое воздействие и травмирование позвоночника.
В любом случае специалисты сходятся во мнении того, какие факторы провоцируют развитие спондилеза у беременных. Назовём основные причины патологии в период беременности:
- Травмы и микротравмы позвонков,
- Чрезмерные нагрузки на позвоночник,
- Постоянные статические движения,
- Запредельные физические нагрузки,
- Проблемы с лишним весом,
- Наличие искривления позвоночника (сколиоз или кифоз),
- Смещение центра тяжести,
- Воспалительные процессы в костной ткани,
- Ряд инфекционных и других заболеваний,
- Нарушение обмена веществ,
- Ускоренное старение структур позвоночника,
- Атрофия частей позвоночника из-за нехватки минералов, витаминов и других микроэлементов,
- Предрасположенность (наследственная, генетическая, конституционная).
Симптомы
Зачастую заболевание протекает без явной клинической картины. В период беременности имеющуюся симптоматику будущие мамы и даже врачи могут списать на физиологические изменения, связанные с гестацией.
Беременные должны быть внимательными к своему здоровью, от него зависит нормальное течение беременности, хорошие роды и соответствующее детское развитие.
При одновременном обнаружении нескольких симптомов из списка будущая мама должна обратиться к специалисту.
- Ноющие тупые боли в отдельных локациях (соответствуют расположению повреждённого позвонка);
- Усиление боли вдоль всего позвоночного столба к концу рабочего дня или после физического труда;
- Дискомфорт может возникать и в состоянии покоя, чаще в ночное время;
- Скованность движений и повышенный мышечный тонус длинных спинных мышц;
- Затруднённость двигательной активности;
- Субфебрильная температура тела;
- Различные расстройства по линии неврологии.
Признаки заболевания могут усиливаться при переохлаждении, чрезмерной физической нагрузке и после резких движений.
У беременных чаще всего наблюдается спондилёз поясничного отдела позвоночника. Для этого типа болезни характерны такие признаки, как:
- Ложная хромота,
- Чувство ватных ног,
- Онемение ног.
Симптоматика исчезает при наклонении туловища вперёд.
В период беременности постановка точного диагноза затруднена, поскольку основной метод диагностики - это рентгенография позвоночника. Только при жалобах пациентки на сильную боль проводят исследование с использованием защиты плода.
Для диагностики лечащий врач также проводит процедуры:
- Внешний осмотр беременной,
- Сбор анамнеза,
- Общий анализ крови.
Осложнения
В целом прогноз заболевания благоприятный, поскольку спондилез не распространяется на здоровые позвонки. Однако в период беременности из-за невозможности полноценного лечения возможны некоторые осложнения:
- Постоянный болевой синдром,
- неврологические расстройства,
- тяжесть при ходьбе,
- преждевременные роды,
- сложности при естественном родоразрешении,
- патологии детского развития.
Лечение
Будущие мамы должны быть внимательны к своему здоровью. При наличии указанной патологии до зачатия важно сообщить об этом акушеру-гинекологу.
Спондилез является хроническим неизлечимым заболеванием, поэтому во время беременности специалисты могут назначать рекомендации для снятия болезненной симптоматики.
Важно в полной мере выполнять все их предписания. Самолечение может снять ощущение боли, но при этом оказать негативное воздействие на ход беременности и развитие малыша.
В целях сохранения беременности и нормального детского развития будущим мамам следует:
- Минимизировать физические нагрузки,
- При сильном дискомфорте придерживаться постельного режима,
- Укреплять женский иммунитет.
В гестационный период лечение может вестись в нескольких направлениях:
- Снятие болевого синдрома с использованием небольшой дозировки определенных обезболивающих,
- Противовоспалительная терапия,
- Физиотерапия,
- Лечебно-физкультурный комплекс.
Указанные процедуры могут лишь снять симптомы болезни.Лечение, направленное на остановку развития патологии, возможно только после родов.
Профилактика
Беременность может спровоцировать прогрессирование спондилеза. По этой причине следует до зачатия провести полное обследование и по возможности вылечить имеющиеся болезни.
В целях профилактики развития спондилеза следует:
- Минимизировать риски травмирования,
- Следить за массой тела,
- Регулярно заниматься физкультурой,
- Следить за осанкой и походкой,
- Делать перерывы при сидячей работе и статических движений,
- Носить удобную обувь.
Если беременность наступила при имеющемся спондилезе, то профилактика направлена на снятие болевого синдрома. В этих целях будущей маме рекомендовано:
- Минимизировать физическую нагрузку, в том числе ходьбу,
- Не находится в течении длительного времени в одном положении,
- Отказаться от статистических движений,
- При появлении боли наклонять туловище вперёд,
- Заниматься физкультурой под наблюдением специалиста.
Наличие анкилозирующего спондилоартрита (АС) напрямую не повлияет на вашу способность зачать. Однако некоторые лекарства, в том числе сульфасалазин, могут вызывать снижение количества сперматозоидов и, следовательно, могут привести к временному снижению мужской плодовитости. Этот эффект отменяется, когда вы прекращаете прием лекарства. В этой статье рассмотрим беременность при анкилозирующем спондилоартрите.
Беременность при анкилозирующем спондилоартрите
Наличие анкилозирующего спондилоартрита не оказывает вредного влияния на течение беременности или на благополучие вашего будущего ребенка. Частота выкидыша, мертворождаемости и малого числа новорожденных гестационного возраста среди женщин с АС аналогичен показателю других здоровых женщин.
- Женщины с АС обычно имеют здоровых детей, и они выносят их на полный срок.
- Женщины с АС не более вероятны, чем другие здоровые женщины, чтобы получить преэклампсию или преждевременные роды.Как лечить боль в спине и пояснице?
Симптомы во время беременности .
Во время беременности у женщин нет симптомов. Некоторые считают, что их симптомы улучшаются. Некоторые считают, что они остаются более или менее одинаковыми, а другие считают, что они ухудшаются.

Для вас важно продолжать тренироваться как можно дольше во время беременности. Это поможет как с вашим общим здоровьем, так и с вашим анкилозирующим спондилоартрите. По мере того, как ваша беременность продвигается, и вы набираете вес, вам может быть легче упражняться в бассейне, где вода поможет поддержать ваш вес.
Идеальным является то, что вы не принимаете никаких лекарств во время беременности и кормления грудью. Реальность такова, что у вас может быть активный АС в какой-то момент вашей беременности и требуется облегчение боли. Это будет важно обсудить с вашей командой ревматологов, в идеале заранее, чтобы вы знали, какие варианты будут доступны вам. Это позволит избежать ситуаций, когда ваш АС вспыхивает, и вы не знаете, какие лекарства вы можете использовать и не можете безопасно использовать.
Рекомендации по противовоспалительным средствам во время беременности подразделяются на НПВП и коксибы или СОХ-2-специфические НПВП (включая целекоксиб и эторикоксиб). Эфирные масла от боли в спине.
Следует использовать с осторожностью в течение первого триместра, поскольку некоторые исследования в крупном масштабе выявили несколько повышенный риск выкидыша. Может быть принято во время второго и третьего триместра, но его следует остановить на неделю. Можно принимать во время грудного вскармливания.
Данных о применении коксибов или СОХ-2-специфических НПВП недостаточно, поэтому их следует избегать во время зачатия и беременности.
Если у вас есть боль в одном или двух конкретных суставах, вы можете найти местную инъекцию стероидов в сустав полезной. Единичные инъекции стероида не должны влиять на беременность. Тем не менее убедитесь, что ваш врач знает, что вы беременны, перед тем, как провести местную инъекцию стероидов.
Оральные стероиды могут использоваться на всех этапах беременности и грудного вскармливания. Если вы принимаете оральные стероиды (преднизолон) и планируете семью или беременны, обсудите это с вашим врачом или ревматологом.
Метотрексат не следует принимать во время зачатия или беременности. И мужчины, и женщины, употребляющие эти препараты, должны принимать противозачаточные меры. После прекращения метотрексата мужчины и женщины должны продолжать использовать контрацепцию в течение как минимум 3 месяцев, прежде чем пытаться забеременеть.
Сульфасалазин считается безопасным во время беременности, однако, как и все другие лекарства, это может быть остановлено во время беременности. Будет важно обсудить вашу личную ситуацию с вашим ревматологом, прежде чем забеременеть. Этот совет применяется как к мужчинам, так и к женщинам. Базисные противоревматические препараты.
Анти — TNF не следует регулярно использовать во время беременности. Если вы используете терапию, очень важно, чтобы вы обсуждали свои варианты с группой ревматологов, прежде чем забеременеть. Вы вполне можете решить, что вам не нужно или нужно принимать анти — TNF во время беременности. Текущий совет заключается в том, что если анти — TNF необходим во время беременности:
- адалимумаб и этанерцепт следует избегать в течение третьего триместра. Это связано с теоретическим увеличением риска инфицирования новорожденных.
- инфликсимаб следует прекратить через 16 недель. Это опять-таки связано с теоретическим увеличением риска инфицирования новорожденных.
Если применение этих препаратов продолжается в более поздние сроки беременности для лечения активного заболевания, то следует избегать применения живых вакцин у младенцев в возрасте до семи месяцев.
Основанный на ограниченных данных цертолизумаб совместим со всеми тремя триместрами, когда беременность при анкилозирующем спондилоартрите, и уменьшил плацентарный перенос по сравнению с другими TNF.
Крестцово-подвздошный сустав или проблемы с тазобедренным суставом, даже включая полную замену тазобедренного сустава, не обязательно должны мешать вам, рожать естественным образом. Существуют различные позиции, которые вы можете использовать, и они станут для вас более удобными. Поговорите с акушеркой о разных позициях. Ремиссия болезни Бехтерева.
Это хорошая идея, чтобы записаться на прием, чтобы поговорить с вашей акушеркой (или в идеале анестезиологом) заранее об облегчении боли во время ваших родов. Многие женщины выбирают эпидуральное лечение во время родов. Иногда это может быть технически сложнее управлять. Ваша акушерка или анестезиолог сможет рассказать вам о других доступных вариантах.
Мы знаем, что кесарево сечение чаще наблюдается у женщин с анкилозирующим спондилоартритом. Иногда это происходит потому, что акушеры предпочитают делать выборное кесарево сечение у женщин с воспалительным заболеванием суставов.
Эта информация не предназначена для замены медицинской консультации с квалифицированным специалистом. Не прекращайте прием лекарств, которые вам назначили для анкилозирующего спондилоартрита, не обговорив с врачом. Беременность при анкилозирующем спондилоартрите смотрите выше.
- Симптомы
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
- Профилактика
Симптомы спондилоартроза у беременной
- Заболевание, как правило, начинается в возрасте старше 40 лет. Однако при врожденных аномалиях позвоночника, травмах, повышенной подвижности отдельных позвоночных сегментов возможно и более раннее начало процесса (в 25-30 лет).
- Чаще всего поражаются шейный и поясничный отделы позвоночника, поскольку они более подвижны и испытывают наибольшую нагрузку.
- Характерный симптом — боли в спине, возникающие при нагрузках на позвоночник (например, длительное нахождение в вертикальном положении), усиливающиеся при поворотах и наклонах назад, проходящие в состоянии покоя.
- Возможно появление дискомфорта при длительном пребывании в одной позе, поэтому больные стремятся чаще менять ее.
- Как правило, боли ощущаются в области пораженного сустава и не отдают в соседние анатомические области — ногу, руку. При длительном процессе появляются краевые костные разрастания вокруг суставов позвоночника или происходит подвывих сустава, что ведет к сдавлению нервных стволов. В таких случаях боль может:
- отдавать в руку;
- отдавать в затылочную область (при поражении шейного отдела позвоночника);
- отдавать в ногу (при поражении поясничного отдела позвоночника);
- сопровождаться онемением;
- сопровождаться покалыванием и мышечной слабостью в ноге или руке.
- Подвывихи суставов в шейном отделе позвоночника могут сдавливать позвоночную артерию, вызывая головные боли, головокружение, нарушение координации движений, зрения, слуха.
- Скованность в позвоночнике, проходящая после разминки.
Формы спондилоартроза у беременной
Причины спондилоартроза у беременной
- Врожденные аномалии позвоночника.
- Избыточная подвижность отдельных сегментов позвоночника.
- Механические факторы, вызывающие перегрузку позвоночника (чаще у спортсменов и людей, чья профессиональная деятельность связана с физическим трудом или пребыванием в одной позе, например, сидячая работа за компьютером).
- Ожирение (избыточная масса тела также вызывает перегрузку позвоночного столба).
- Травмы, операции.
- Заболевания, связанные с нарушением обмена веществ.
- Инфекции и другие воспалительные процессы в суставе.
- Возраст (как правило, заболевание развивается после 40 лет).
Врач ревматолог поможет при лечении заболевания
Диагностика спондилоартроза у беременной
- Сбор жалоб (боль в области позвоночника, дискомфорт в спине при длительном пребывании в одной позе; утренняя скованность; онемение, покалывание, мышечная слабость в руке или ноге).
- Сбор анамнеза (истории развития) заболевания – расспрос о том, как начиналась и протекала болезнь.
- Общий осмотр (осмотр и ощупывание позвоночника, определение объема движений в позвоночнике).
- Магнитно-резонансная томография позвоночника – позволяет более детально определить характер поражения позвоночника.
- Для выявления воспалительного процесса в суставах позвоночника используется радиоизотопное сканирование позвоночника (метод основан на регистрации радиоактивного излучения организма пациента после введения радиактивного препарата внутрь или внутривенно). Оценивается характер распределения препарата в организме. Неравномерность его распределения поможет обнаружить воспалительный процесс в соответствующей области.
- При подозрении на сдавление позвоночной артерии выполняется ультразвуковое исследование (УЗИ) сосудов головы и шеи.
- Необходима консультация акушера-гинеколога.
- Возможна также консультация терапевта.
Лечение спондилоартроза у беременной
Перед назначением лечения необходима консультация акушера-гинеколога.
Немедикаментозное:
- в остром периоде при выраженных болях необходимо обеспечить покой позвоночнику, но не полную обездвиженность. Используются массаж, щадящая лечебная физкультура, плавание. Применяется тепло и ультрафиолетовые облучения, физиотерапевтические процедуры с обезболивающими и противовоспалительными препаратами для уменьшения болезненности;
- по мере уменьшения воспалительных явлений объем немедикаментозного лечения увеличивается и направляется на укрепление мышечного каркаса спины: лечебный массаж, плавание, занятия лечебной гимнастикой в сочетании с физиотерапевтическими процедурами (УФО, тепловые процедуры, сероводородные ванны, магнитотерапия, амплипульс);
- ношение корсетов нежелательно, поскольку способствует ослаблению мышечного каркаса спины. Возможно их использование только на стадии выраженного болевого синдрома для разгрузки позвоночника.
- с целью обезболивания и устранения воспаления в суставе назначаются миорелаксанты (средства, расслабляющие мышцы) и нестероидные противовоспалительные препараты (НПВП) как в таблетках для приема внутрь, так и в виде мазей, гелей для местного применения;
- при выраженном воспалении и отсутствии эффекта от НПВП делают блокады самого сустава или нерва, который его иннервирует (снабжает нервными окончаниями). Для блокады используют местные обезболивающие препараты и глюкокортикоидные гормоны, обладающие выраженным противовоспалительным действием;
- для нормализации обменных процессов в хряще используются препараты, содержащие структурные компоненты хряща;
- при неэффективности вышеперечисленных способов лечения прибегают к оперативному вмешательству: устанавливают протез между позвонками, восстанавливая нормальное расстояние между ними и устраняя сдавление нервных стволов.
Осложнения и последствия спондилоартроза у беременной
При своевременном обращении к врачу и адекватном лечении прогноз заболевания благоприятный.
Однако при отсутствии лечения и на далеко зашедших стадиях возможно:
- значительное ограничение подвижности позвоночника;
- сдавление нервных стволов и артерий.
Профилактика спондилоартроза у беременной
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Выбрать подходящего врача ревматолог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Деформирующий спондилез грудного отдела позвоночника это хроническое дегенеративное заболевание, которое приводит к разрушению межпозвоночных дисков и деформации позвонков.
Спондилез в грудном отделе встречается реже, чем в других – пояснице или шее. Это связано с меньшей подвижностью позвонков и мощным костно-мышечным каркасом, окружающим позвоночник. Для того чтобы вовремя предотвратить развитие патологии, давайте рассмотрим, что такое спондилез грудного отдела позвоночника: симптомы и лечение.
Что такое спондилез
Дл того чтобы выяснить, что такое спондилез грудного отдела позвоночника, рассмотрим строение данной области.

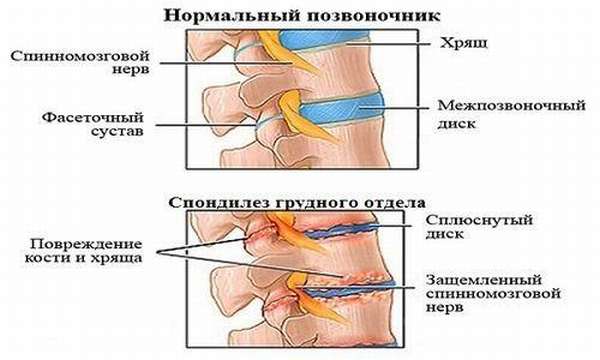
Позвоночник состоит из позвонков и межпозвоночных дисков. По разным причинным межпозвоночные диски могут деформироваться, они истираются от интенсивной нагрузки, сплющиваются под давлением, разрушаются из-за недостатка питания.
При разрушении межпозвонковых дисков расстояние между позвонками сокращается, кости позвоночника утрачивают свою функциональную подвижность и начинают тереться друг о друга.
В результате этого на позвонках начинает разрастаться костная ткань – наросты или остеофиты. Костные разрастания приводят к нарушению стройности позвоночного столба, позвонки меняют свое местоположение, смещаются, могут защемлять нервные корешки и кровеносные сосуды. От этого возникает боль.
Процесс разрастания остеофитов является защитной реакцией организма на дистрофические изменения в межпозвоночных дисках. Так организм восстанавливает недостающие элементы для амортизации позвонков.
Болезнь развивается очень медленно и на первой стадии никак себя не проявляет. Человека могут беспокоить редкие боли в грудной области, которые могут приниматься за другие патологии.
Причины развития
Спондилопатия грудного отдела позвоночника чаще всего развивается у людей пожилого возраста. Со временем происходит постепенное изнашивание тканей позвоночника, уменьшается количество жидкости и коллагена в организме, связки теряют свою эластичность, снижается мышечный тонус и уменьшается упругость межпозвоночных дисков. Сочетание различных факторов риска и провоцирует развитие спондилеза.
В настоящее время из-за малоподвижного обаза жизни болезнь может развиваться и в более раннем возрасте.
Рассмотрим причины спондилеза:
- травмы позвоночника или грудной области,
- непосильные тяжести, неправильный подъем тяжелый предметов,
- нарушение обмена веществ в тканях позвоночника,
- недостаток питательных веществ в организме,
- малоподвижный образ жизни, плохая осанка,
- избыточный вес,
- спортивные перегрузки,
- аномалии в развитии.
Симптомы
Из-за медленного развития болезни, больной часто обращается к врачу в запущенной форме патологии, когда уже наступили необратимые процессы разрушения тканей. К тому же симптомы спондилеза можно спутать с болезнями сердца, легких или принимать их за остеохондроз.
Симптомы, характерные для спондилеза:
- болевой синдром слабо выраженного характера в начале заболевания и переходящий в хронические боли на последующих стадиях,
- боли при спондилезе грудного отдела позвоночника, схожие с сердечными: тяжелые и сжимающие,
- мышечные спазмы в грудной области,
- онемение кожи,
- тугоподвижность и боль после сна,
- улучшение состояния после физических упражнений,
- неестественное положение осанки, больной стремится занять то положение, которое позволяет ослабить боль,
- боли во время сна при поворотах,
- боль может «,отдавать», во внутренние органы, желудок, печень.
Диагностика
Боли в груди могут говорить о различных патологиях, поэтому очень важно использовать дифференцированный подход в диагностике заболевания. Важно решить к какому врачу следует обратиться за помощью.
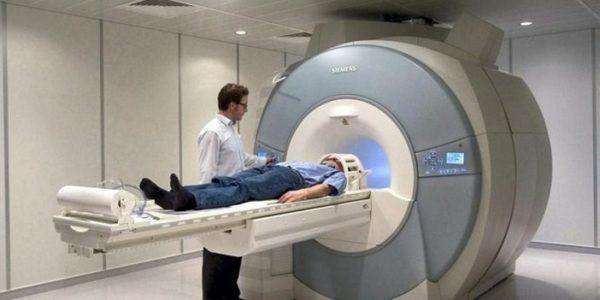
Первоначальный прием и осмотр проводит терапевт, он и определит —, у какого специалиста необходимо проводить дальнейшее обследование и лечение. Может понадобится обследование у разных врачей. Это может быть ортопед, кардиолог, невропатолог, ревматолог.
Обследование начинается с лабораторных анализов крови, например, для определения наличия воспалительных процессов. Делается рентген в нескольких плоскостях. Он показывает наличие костных наростов, степень сокращения расстояния между позвонками, наличие или отсутствие травмы.
Компьютерная томография наиболее информативна. Она показывает состояние спинного мозга, кровеносных сосудов, межпозвоночных дисков и прилегающих тканей.
Магнитно-резонансная томография так же подробно определяет наличие деформаций и дегенеративных изменений в позвоночнике.
Электромиография определяет состояние нервной системы, защемление нервных окончаний.
Радиоизотопное сканирование назначают для исключения определенных опухолей и злокачественных новообразований.
Лечение
Успешность в лечении спондилеза зависит о того, как рано больной обратился за помощью, а врач выявил заболевание.
В задачи лечебного процесса входит следующее:
- уменьшение и купирование болевого синдрома,
- расслабление спазмированных мышц,
- улучшение питания тканей позвоночника: позвонков, межпозвоночных дисков, нервной системы,
- улучшение обмена веществ и усиление кровообращения,
- укрепление мышечного каркаса.
Теперь рассмотрим боле подробно: как и чем лечить спондилёз грудного отдела позвоночника.
Медицинские препараты помогут снять боль и уменьшить воспаление. Для этого назначают нестероидные противовоспалительные средства (Диклофенак, Ибупрофен). Но их долгое применение может привести к развитию побочных эффектов, поэтому лечащий врач должен следить за состоянием организма и своевременно назначать поддерживающую корректирующую терапию.
При сильных болях, если НПВС не приносят облегчения, назначают кортикостероиды, гормональные средства, более сильные, но имеющие больше побочных эффектов.
Для улучшения питания тканей применяются витаминные комплексы. Для хрящевой ткани назначают хондропротекторы. Они могут способствовать восстановлению тканей межпозвоночных дисков и предотвратить их дальнейшее разрушение (Глюкозамин, Хондроитин, Артра, Терафлекс).
Для расслабления мышечной ткани применяю миорелаксанты (Сирдалуд, Мелоксикам).
Для поддержания и питания нервной системы так же используют витамины (Мильгамма, Нейромультивит).
Хирургическое вмешательство проводится в крайних случаях, когда есть угроза развития других болезней или добиться улучшения состояния больного не возможно другими способами.
Курсы физиотерапии проводят совместно с основным лечением после острой фазы болезни. Она помогает снять болевой синдром, убрать отеки, улучшить трофику тканей, способствовать лучшему проникновению лекарственных веществ в область поражения.
Электрофорез применяют для улучшения усвоения лекарственных веществ. Силу и время воздействия выбирает врач в зависимости от тяжести заболевания. Благодаря методу воздействия лекарственное вещество намного лучше задерживается в тканях и эффект от его применения длится дольше.
Лазеротерапия снимает болевой синдром, уменьшает воспаление, стимулирует местное кровообращение, уменьшает отечность тканей, ускоряет регенерацию, способствует лучшему усвоению лекарств и нормализует обмен веществ.
Магнитотерапия основана на воздействии магнитного поля. Она способствует расширению сосудов и улучшению кровообращения, снимает отек, боль и оказывает расслабляющее действие.
Ударно-волновая терапия использует акустические волны низкой частоты. Она обладает теми же качествами, как и выше перечисленные.
Различные виды физиотерапии применяются последовательно, друг за другом, и назначаются врачом-физиотерапевтом.
Спондилез грудного отдела позвоночника и лечение народными средствами можно рассматривать как вспомогательную терапию. Их можно использовать только в период ремиссии. Растительные препараты, лекарственные травы или эфирные масла обладают биологически активными веществами, которые помогают в выздоровлении организма.
Можно растирать грудную область маслом пихты, это поможет уменьшить боль.
Из 30 грамм жгучего перца и 200 мл водки можно сделать перцовую настойку, растирать для разогревания больную область.
Также используют мази на основе барсучьего жира с добавлением масел или самостоятельно. Также его можно использовать в пищу в качестве источника ненасыщенных жирных кислот и витаминов А и Е.
Важно! Использование того или иного средства народной медицины должно быть согласовано с вашим лечащим врачом.
Упражнения в лечебной гимнастике должны быть плавными и мягкими, не причиняющими дискомфорт. Выбор упражнений определяет врач – ортопед или врач по лечебной физкультуре. Первоначально занятия лучше проводить под контролем врача, что бы следить за правильностью их выполнения и исключить ошибки.
По окончании курса лечения больной должен самостоятельно регулярно выполнять данные упражнения для сохранения здоровья позвоночника.
Гимнастика при спондилёзе грудного отдела позвоночника может включать такие упражнения:
- стоя ровно, медленно поднимайте руки вверх через стороны, так же плавно опускайте, вы должны почувствовать работу мышц в межлопаточной области,
- так же стоя, сложите вытянутые руки в замок, ладони направлены к себе, поднимайте и опускайте руки,
- лежа на животе, вытяните руки вперед, приподнимите руки и ноги и потянитесь, задержите положение на несколько секунд, затем опустите и расслабьтесь,
- лежа на животе, сложите руки за голову, поднимите верхнюю часть туловища, задержитесь на несколько секунд и опуститесь, ноги должны лежать не отрываясь от пола, без напряжения.
Пример комплекса ЛФК для позвоночника можно увидеть на видео в конце статьи. После основного курса лечения в период облегчения больным спондилезом рекомендовано проходить курс восстановления в реабилитационном центре. Так же будет полезным санаторно-курортное лечение, бальнеотерапия.
Хирургическое вмешательство проводится в исключительных случаях. Оно показано, если консервативные методы лечения не дают положительного эффекта, больной испытывает сильный болевой синдром или на фоне спондилеза развиваются различные осложнения.
Профилактика и прогноз
Для профилактики болезни необходимо знать причины и факторы риска, которые были описаны выше. Для поддержания позвоночника и опорно-двигательного аппарата в хорошей форме необходимо вести активный образ жизни, заниматься посильными видами спорта, плаванием, избегать подъема тяжестей, использовать правильную технику переноски грузов, следить за осанкой, правильно питаться.
Для позвоночника очень полезны мягкие виды фитнеса, йога, растяжки и разработка связок и мышц. Плавание и аквааэробика хорошо расслабляют и восстанавливают тонус позвоночника.
Поскольку спондилез имеет необратимые последствия, вылечить его полностью на сегодняшний день невозможно. Можно лишь облегчить симптомы: снять боль, остановить разрушение хрящевой ткани межпозвоночных дисков, существенно улучшить качество жизни пациента за счет реабилитационных мероприятий и медикаментов.
Заключение
Спондилез очень серьезное тяжелое заболевание позвоночника, оно существенно влияет на жизнь человека. Человек теряет возможность вести активный образ жизни, заниматься активными видами спорта, испытывать перегрузки.
Поэтому очень важно правильно дифференцировать симптомы и своевременно обращаться за врачебной помощью.
Читайте также:


