Нарушенные потребности и приоритетная проблема при лихорадке
Нарушены все потребности человека. Приоритетная проблема – повышение температуры тела.
Розовая лихорадка – общая приспособительная реакция организма на воздействие инфекционного агента и представляет собой изменение тепловой регуляции с накоплением тепла и повышением температуры тела.
Ø гиперемия кожных покровов;
Ø умеренное повышение потоотделения;
Ø повышение температуры тела выше 38˚С;
Ø умеренно выраженная тахикардия;
Ø умеренно выраженное повышение частоты дыхания.
Ø дать ребенку пить дробно, глотками, по чайной ложке каждые 5 минут.,
Ø раздеть ребенка или раскрыть,
Ø переодеть, если вспотел
Ø физические методы охлаждения (холод на магистральные сосуды)
Ø приготовить парацетамол
Бледная лихорадка - нарушение терморегуляции у детей с повышением температуры тела до 38,6-39 о С и более вследствие избыточной теплопродукции и уменьшения теплоотдачи, нарушение периферического кровообращения (вазоспазм).
Клиника. Слабость, шум в ушах, головная боль, головокружение. Иногда отмечается рвота, судороги, нарушение сознания, возникают возбуждение, бред, руки, ноги холодные.
Ø резкая бледность (мраморность) кожных покровов;
Ø акроцианоз (цианоз носогубного треугольника;
Ø частый слабый пульс, снижение АД, одышка;
Ø вызвать врача
Ø к ногам, рукам теплые грелки,
Ø на область печени, к голове (с обязательной воздушной подушкой), на магистральные сосуды - холод,
Ø литическую смесь, но без назначения врача не вводить,
Терминальные состояния. Виды и клинические проявления. Тактика медицинского работника .
К терминальным состояниям относят все стадии – это пограничное состояние между жизнью и смертью, обратимое.
1.Предагония – длится 5-10 минут. Сознание спутано больной, заторможен, кожные покровы бледные, цианоз. Дыхание частое поверхностное, одышка. АД снижается до 60-70 мм ртутного столба. Зрачки расширены, реакция их на свет ослаблена. Пульс частый , слабый ,определяется только на крупных артериях.
2. Агония – сознания нет, АД не определяется, пульс на крупных артериях ослаблен или отсутствует дыхание частое судорожное. Зрачки на свет не реагируют, широкие.
3.Терминальная пауза – между агонией и клинической смертью, длится от нескольких секунд до 3-4 минут. Дыхания нет, зрачки расширены ,пульс слабый.. Но может быть движение, всплеск сознания.
4.Клиническая смерть – наступает сразу после остановки дыхания и сердечной деятельности (4-6 мин).При поражении электротоком- увеличивается до 8-9минут, при утоплении в холодной воде –до 8-10минут.
Признаки клинической смерти - прекращается активность головного мозга, кровообращения, дыхательные движения:
нет пульса на сонной артерии;
АД не определяется;
зрачки расширены и не реагируют на свет;
кожные покровы бледные, цианотичные;
отсутствие рефлексов на все виды раздражителей (арефлексия)
отсутствие мышечного тонуса
Диагностика клинической смерти должна занимать не более 10-15 секунд (вижу-слышу-ощущаю)
Тактика: вызов врача, проведение базовой сердечно-легочной реанимации.
Методы, способы, виды, уровни дезинфекции, применяемые в ЛПУ.
Дезинфекция - комплекс мероприятий, направленных на уничтожение патогенных и условно-патогенных микроорганизмов на объектах внешней среды.
Цель – уничтожение вегетативных форм микроорганизмов.
Показания - контакт мед. изделий с раневой поверхностью, кровью, слизистыми оболочками, инъекционными препаратами, кожей.
Ø Профилактическая – проводится постоянно в отсутствии больных с целью предотвращения распространения возбудителей инфекционных заболеваний в ЛПУ.
Ø Очаговая – в случае возникновения инфекционных заболеваний или при подозрении на них:
1) текущая: в месте пребывания больного
2) заключительная: однократно после выписки больного.
Ø физический (кипячение, паровой, воздушный, ультразвук, охлаждение)
Ø механический (проветривание, обмывание, подметание, стирка, фильтрация воздуха и др.)
Ø химический (применение растворов химических средств).
Ø биологический (с помощью биологических агентов – компостирование)
Ø Ручной – в специально предназначенных для этого емкостях
Ø Механизированный – дезинфицирующие машины и установки.
Дезинфекция высокого уровня (ДВУ)-это дезинфекция при которой уничтожаются все вегетативные формы , а количество спор снижается
11
Дата добавления: 2018-11-24 ; просмотров: 853 ;
[youtube.player]На сайте вы узнаете все о сестринском деле, уходе, манипуляциях
Сестринский уход и процесс при лихорадке
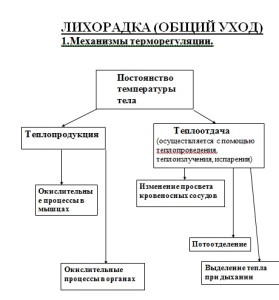
Лихорадка (febris)- повышение температуры тела выше нормальных значений (выше 37 градусов Цельсия) вследствие нарушения терморегуляции и расстройства нормального баланса между теплопродукцией и теплоотдачей
Классификация лихорадок
3.Острая эфемерная – от нескольких часов до 2 дней.
4.Подострая – 15 до 45 дней.
5. Хроническая – больше 45 дней.
3.Высокая фебрильная (пиретическая): 39,1-41 градус Цельсия.
4. Гиперпиретическая: больше 41 градуса Цельсия.
4. Гектическая (истощающая-febris hectica)- резкий подъем и быстрый спад температуры до нормы, суточные колебания достигают 4-5 градусов Цельсия.
5. Извращенная (febris inversa) – характеризуется сменой обычного суточного ритма температуры: более высокая утром, более низкая вечером.
6. Атипическая (неправильная-febris atypica)- отсутствие закономерности колебания температуры в течение суток.
7. Возвратная (febris recurrens) – четкое чередование лихорадочных и безлихорадочных периодов.
8. Волнообразная (febris undulans) — постепенное нарастание (в течение нескольких дней, недель), а затеем такое же плавное снижение температуры.
9. Лизис — медленное падение температуры в течение нескольких дней.
10. Кризис – быстрое, часто в течение 5-8 часов падение температуры с высоких до нормальных и даже субнормальных значений.
4. Периоды лихорадки и особенности ухода за больными.
- период поднятия температуры — длится от нескольких часов до нескольких дней.
- период относительного постоянства температуры — его длительность от нескольких часов до нескольких дней.
выполнить назначения врача.
Со стороны сердечно-сосудистой системы и органов дыхания: тахикардия, тахипноэ, снижение АД.
Укрыть больного более легким одеялом или простыней.
Обеспечить больного прохладным витаминизированным питьем (настой шиповника, минеральная вода без газа, морс из клюквы или смородины и.т.д.) — пить маленькими глотками маленькими порциями.
На лоб больного положить холодный компресс или пузырь со льдом (подвесить над головой больного).
Можно использовать обертывание простыней, смоченной холодной водой.
Обеспечить питание больного: высококалорийной и легкоусвояемой пищей, 5-6 раз в день, маленькими порциями. В рационе ограничить соль.
Осуществлять уход за кожей и слизистой оболочкой полости рта, профилактику пролежней. Смазывать губы вазелином или др. жиром.
Обеспечить своевременную подачу судна и мочеприемника, при необходимости поставить очистительную клизму.
[youtube.player]Гипертермическая реакция у пациентов протекает в 3 периода:
1-ый период - подъём температуры тела (период озноба) - теплопродукция преобладает над теплоотдачей. Теплоотдача снижена за счет сужения кожных кровеносных сосудов.
1) уложить в постель, создать покой;
2) согреть пациента грелками, теплым одеялом, горячим питьём (чай или молоко с медом, травяные сборы);
3) наблюдать за внешним состоянием пациента, проводить термометрию, контролировать физиологические показатели - пульс, АД, ЧДД.
2-ой период - относительное постоянство высокой температуры тела (период жара, стабилизация лихорадочного состояния). Продолжительность от нескольких часов до нескольких дней. Сосуды кожи расширены, теплоотдача возрастает и уравновешивает повышенную теплопродукцию. Прекращение дальнейшего повышения температуры тела, её стабилизация.
Проблемы: жар, головная боль, слабость, снижение аппетита, сухость во рту, жажда. Объективно: гиперемия лица, кожа горячая на ощупь, трещины на губах. При высокой температуре возможны нарушения сознания, галлюцинации, бред.
1) следить за соблюдением пациентом строго постельного режима (индивидуальный сестринский пост);
2) для усиления теплоотдачи накрыть пациента легкой простыней, протирать кожи раствором уксуса или спирта, подавать пузырь со льдом, осуществлять постановку холодного компресса;
3) смягчить губы косметическим средством;
4) обеспечить витаминизированным питьём не менее 1,5-2 литров (чай с лимоном, соки, морсы, минеральные воды, настой шиповника);
5) кормить жидкой, полужидкой и легко усвояемой пищей, небольшими порциями 5-6 раз в день (диетический стол № 13);
6) контроль температуры тела, пульса, АД, ЧДД;
7) контроль физиологических отправлений (особенно за диурезом - количество выделенной мочи);
8) оценка поведенческой реакции.
3-ий период - снижение температуры тела (период слабости, потливости). Теплопродукция уменьшена по сравнению с теплоотдачей. Период протекает по-разному: благоприятно и неблагоприятно.
Благоприятный вариант - постепенное снижение температуры тела в течение нескольких дней. Такое падение температурной реакции называется литическим - лизис.
Неблагоприятный вариант - отягощающий процесс выздоровления - быстрое снижение температуры тела в течение нескольких часов. Такое падение температуры называется критическим - кризис.
Сестринские вмешательства при лизисе:
состояние пациента не опасно, не требует специальных мероприятий, обеспечить комфортное нательное и постельное бельё, адекватное питьё, покой для восстановления физических сил организма и спокойного сна, По мере улучшения состояния - расширение режима двигательной активности.
Проблемы пациента при кризисе - резкое падение сосудистого тонуса со снижением АД. Нитевидный пульс, слабость, сонливость, холодные руки и ноги, обильный липкий пот, бледность кожных покровов, акроцианоз (цианоз дистальных частей тела), кризис опасен развитием коллапса.
Коллапс - развитие острой сосудистой недостаточности (снижение сосудистого тонуса и уменьшение массы циркулирующей крови), резкое падение АД, сердцебиение, головокружение, слабость, заторможенность, бледность кожных покровов.
Сестринские вмешательства при кризисе:
1) создать пациенту вынужденное положение в постели - приподнять ножной конец кровати, убрать подушку;
2) укрыть пациента одеялом;
4) согреть грелками, дать горячий кофе, крепкий чай;
5) контроль пульса, АД;
6) приготовить препараты для повышения АД (кофеин, сульфокамфокаин) и ввести по назначению врача;
7) сменить нательное и постельное бельё;
8) обеспечить комфортное состояние пациента.
| | | следующая лекция ==> | |
| Типы лихорадки | | | Наблюдение за удовлетворением потребности дышать |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
[youtube.player]План сестринского вмешательства:
сестра обеспечит выполнение врачебных назначений
сестра обеспечит изоляцию пациента отдельная палата, постельный режим
сестра будет измерять температуру тела, АД и пульс, частоту дыхания каждые 2-3 часа, регистрировать данные в температурном листе
сестра обеспечит витаминизированное питье соки, теплый чай с лимоном, черной смородиной, настоем шиповника, прием легко усвояемой пищи
сестра проведет беседу с родственниками пациента об обеспечении питания пациента легко усвояемой пищей с высоким содержанием витаминов и микроэлементов
сестра будет орошать слизистую рта и губ водой, смазывать вазелиновым маслом, 20%
раствором буры в глицерине трещины на губах
сестра обеспечит постоянное наблюдение за больной при бреде и галлюцинациях, сопровождающих повышение температуры
сестра обеспечит соблюдение мероприятий личной гигиены пациентки, смену нательного и постельного белья
сестра положит пузырь со льдом или холодный компресс на шею и голову при гипертермии
сестра окажет помощь пациентке при критическом понижении температуры:
приподнять ножной конец кровати, убрать подушку
обложить теплыми грелками, укрыть, дать теплый чай
приготовить 10% раствор кофеина, 10% раствор сульфокамфокаина
сменить белье, протереть насухо.
сестра обеспечит терапевтическую среду, включая комнатную температуру,
влажность воздуха, проветриваемость и уборку палаты;
Задача 13
Объективно: состояние пациента тяжелое, гиперемия лица, ЧДД=26мин, тахикардия, АД=100/50 мм рт. ст. Рентгенологически: обширное просветление с наличием горизонтального уровня жидкости. В мокроте: микробактерии туберкулеза.
Задание:
Определить проблемы пациента, составить план ухода по приоритетной проблеме.
Проблемы пациента:
существующие:
кашель с выделением зловонной геморрагической мокроты в большом количестве;
лихорадка, 2 период;
дефицит самоухода, связанный с тяжестью общего состояния;
резкая общая слабость;
потенциальные:
высокая степень риска развития коллапса
высокая степень риска развития легочного кровотечения
высокая степень риска развития дыхательной недостаточности
высокая степень риска расстройства со стороны ЦНС бред, галлюцинации
приоритетная:кашель с выделением зловонной геморрагической мокроты в большом количестве.
План сестринского вмешательства:
сестра обеспечит выполнение врачебных назначений
сестра обеспечит изоляцию пациента отдельная палата, запрет посещений, постельный режим
сестра обеспечит обильное щелочное охлажденное питье
сестра обеспечит высококалорийное легкоусваиваемое белковое питание дробными порциями;
сестра снабдит пациента широкогорлой вместительной плевательницей
сестра будет учитывать суточное количество мокроты
сестра обеспечит частое проветривание палаты
сестра обеспечит соблюдение щадящего речевого режима, холод на грудную клетку, введение кровоостанавливающих препаратов по назначению врача
сестра обеспечит дренажное положение на 20 минут каждые 1,5 часа
сестра обеспечит ингаляции кислородно-воздушной смеси по назначению врача
сестра обучит пациента дисциплине кашля
сестра обеспечит дезинфекцию мокроты 0,3 % раствором аква-хлор в течение 2-х часов, уборку палаты с применением дезодораторов, выделение индивидуальных предмета ухода, кварцевания палаты по 30 минут утром и вечером
сестра будет проводить визуальный осмотр мокроты 3-4 раза в день.
2. Студент демонстрирует технику применения пузыря со льдом на фантоме.
3. Студент демонстрирует подачу судна тяжелобольному пациенту.
4. Студент демонстрирует определение частоты, глубины, ритма дыхания, оценку результата.
Задача 14
В стационаре лечиться студент М., 18 лет, белокурый, с нежной кожей. Врачебный диагноз: пневмония. Молодой человек предъявляет жалобы на сухой кашель, плохой сон, чувство жжения и боль в области спины, говорит, что это появилось после постановки банок.
Пациент возбужден, недоволен медсестрой, считает, что ему испортили кожу спины, он спортсмен, тренируется среди молодых людей, уже скоро выписывается домой, и вот на спине появилось что-то.…
При осмотре: в области спины, ниже обеих лопаток кожа ярко красная, пузыри, при пальпации кожа спины резко болезненная.
Задание:
Определить проблемы пациента, составить план ухода по приоритетной проблеме.
Проблемы пациента:
существующие:
нарушение целостности кожных покровов ожог в области спины;
беспокойство за свое здоровье
высокая степень риска инфицирования места ожога
приоритетная:нарушение комфортного состояния вследствие ожога после постановки медицинских банок.
План сестринского вмешательства:
сестра обеспечит выполнение врачебных назначений
сестра 1 раз в день по 10 минут в течение 2 суток будет обсуждать возникшую проблему, убеждая пациента, что все скоро пройдет
сестра будет обрабатывать ежедневно кожу спины пациента вазелиновым маслом
сестра наложит на место ожога стерильную повязку
сестра проведет беседу о необходимости соблюдения гигиенических навыков пациенту необходимо часто менять постельное белье, желательно хб ткани
сестра порекомендует пациенту в основном лежать на животе
сестра порекомендует пациенту в дальнейшем при проведении физиотерапевтических процедур напомнить медперсоналу о повышенной чувствительности кожных покровов.
Задача15
В пульмонологическом отделении находится на лечении пациент Т. 68 лет.
Пациент предъявляет жалобы на выраженную слабость, головную боль, кашель с отделением большого количества зловонной гнойной мокроты. Пациент лечился самостоятельно дома около 10 дней, принимал аспирин, анальгин. Накануне вечером состояние ухудшилось, поднялась температура до 40С с ознобом, к утру упала до 36,30С с обильным потоотделением. За ночь 3 раза менял рубашку. Усилился кашель, появилась обильная гнойная мокрота. Пациент заторможен, на вопросы отвечает с усилием, безразличен к окружающим.
Объективно: ЧДД 22 в мин. Пульс 61 уд. мин., ритмичный, слабого наполнения. АД 100/65 мм рт. ст.
Задание:
Определить проблемы пациента, составить план ухода по приоритетной проблеме.
Проблемы пациента:
существующие:
кашель с выделением зловонной мокроты в большом количестве;
дефицит самоухода, связанный с тяжестью общего состояния;
резкая общая слабость;
потенциальные:
высокая степень риска развития коллапса
высокая степень риска развития легочного кровотечения
высокая степень риска развития дыхательной недостаточности
высокая степень риска расстройства со стороны ЦНС бред, галлюцинации
[youtube.player]Приоритетная проблема: сухой кашель
Сестринский диагноз: сухой кашель вследствие острого воспаления бронхов.
Краткосрочная цель: сухой кашель в течение 3 дней перейдёт во влажный со свободным откашливанием мокроты.
Долгосрочная цель: у пациента не будет кашля к концу курса лечения (2 недели).
План сестринских вмешательств
| План | Мотивация |
| Независимые вмешательства 1. Обеспечить соблюдение предписанного врачом двигательного режима, режима питания | Для эффективного лечения, предупреждения осложнений |
| 2.Обеспечить пациента обильным тёплым щелочным питьём (молоко с содой, боржоми) | Для уменьшения вязкости мокроты и улучшения её отхождения |
| 3. Обучить пациента правильному поведению при кашле. | Для инфекционной безопасности окружающих |
| 4. Обеспечить доступ свежего воздуха путём проветривания палаты в течение 30 минут 2-3 раза в день | Для обогащения воздуха кислородом |
| 5. При появлении мокроты обеспечить пациента индивидуальной плевательницей, обучить пользованию | Для инфекционной безопасности |
| 6. Провести беседы: о вреде курения, рациональном питании, о значении ЛФК для укрепления здоровья. | Для профилактики повторного заболевания и перехода в хроническую форму |
| 7. Провести обучение приёмам эффективного откашливания. | Для эффективного лечения |
| 8. Вести динамическое наблюдение за состоянием пациента (пульс, АД, ЧДД, температура тела). | Для раннего выявления осложнений |
| Взаимозависимые вмешательства 1. Проводить паровые ингаляции отваров трав (ромашка, мать-и-мачеха) по10-15 минут 2-3 раза в день | Для разжижения вязкой мокроты и улучшения её отхождения |
| 2. Проводить лечебный массаж грудной клетки в сочетании с вибрационным по 10 минут 2 раза в день | Для отхождения мокроты |
| 3. Обеспечить постановку горчичников, банок на грудную клетку через день | Для улучшения отхождения мокроты |
| Зависимые вмешательства 1. Обеспечить приём противокашлевых средств (либексин, кодеин) на ночь и муколитиков, отхаркивающих днём (бромгексин, бисольван, амброксол) по назначению врача. | Для эффективного лечения |
Приоритетная проблема: кашель с гнойной мокротой.
Сестринский диагноз: кашель с гнойной мокротой вследствие обострения хронического воспалительного процесса в бронхах.
Краткосрочная цель: пациент отметит уменьшение количества и улучшение качества мокроты к концу 7-го дня лечения.
Долгосрочная цель: пациент отметит редкий кашель с небольшим количеством слизисто-гнойной мокроты к моменту выписки.
План сестринских вмешательств
| План | Мотивация |
| Независимые вмешательства 1. Обеспечить соблюдение предписанного врачом двигательного режима, режима питания (с повышенным содержанием белка, витаминов) | Для эффективного лечения, предупреждения осложнений |
| 2. Обеспечить проведение влажной уборки в палате с дез.средствами и кварцевание ежедневно 2-3 раза в день | Для инфекционной безопасности |
| 3.Обеспечить пациента обильным тёплым щелочным питьём (молоко с содой, боржоми) | Для уменьшения вязкости мокроты и улучшения её отхождения |
| 4. Обучить пациента правильному поведению при кашле. | Для инфекционной безопасности окружающих |
| 5. Провести обучение дыхательной гимнастике и контролировать её выполнение | Для улучшения вентиляции лёгких |
| 6.Обеспечить пациента индивидуальной плевательницей с притёртой крышкой, заполненной на одну треть дез.раствором, обучить пользованию. | Для инфекционной безопасности |
| 7. Обеспечить проведение постурального дренажа по 15 минут 3 раза в день | Для лучшего отхождения мокроты |
| 8. Вести динамическое наблюдение за состоянием пациента (пульс, АД, ЧДД, температура тела, вид и количество мокроты) | Для раннего выявления осложнений |
| Взаимозависимые вмешательства 1. Подготовить пациента и собрать мокроту для общего анализа, бактериологического исследования и на БК. | Для уточнения диагноза |
| 2. Подготовить пациента и сопроводить его на рентгенографию лёгких, бронхоскопию. | Для диагностики |
| Зависимые вмешательства 1. Обеспечить приём муколитиков, отхаркивающих препаратов (бромгексин, бисольван, амброксол) по назначению врача. | Для эффективного лечения |
| 2. Обеспечить правильное и своевременное введение антибиотиков, сульфаниламидов. | Для эффективного лечения |
Приоритетная проблема: лихорадка
Сестринский диагноз: лихорадка гектического типа II период вследствие воспалительного процесса в альвеолах.
Краткосрочная цель: снизить температуру тела до субфебрильной к 3-му дню.
Долгосрочная цель: у пациента будет нормальная температура тела к моменту выписки.
План сестринских вмешательств
| План | Мотивация |
| Независимые вмешательства 1. Организовать индивидуальный сестринский пост | Профилактика осложнений |
| 2. Обеспечить соблюдение постельного режима и режима питания (стол №13) | Для эффективного лечения |
| 3. Обеспечить частое обильное питьё (до 3-х литров в день) | Для уменьшения интоксикации |
| 4. Положить на область лба пузырь со льдом или холодный компресс | Снижение температуры тела |
| 5. Орошать полость рта водой | Обеспечение увлажнения полости рта |
| 6. Смазывать губы пациента детским кремом | Профилактика трещин |
| 7. Обтирать кожу пациента легкоиспаряющимися жидкостями (спирт, уксус) | Снижение температуры тела |
| 8. Обеспечить уход за кожными покровами и слизистыми пациента, проводить профилактику пролежней. | Обеспечение личной гигиены пациента |
| 9. Контролировать состояние пациента (температура тела, АД, пульс, ЧДД, физиологические отправления) | Для своевременного выявления осложнений и оказания помощи |
| Взаимозависимые вмешательства 1. Подготовить пациента и собрать на исследование мокроту, мочу, кровь. | Для диагностики и контроля состояния пациента |
| Зависимые вмешательства 1. Давать пациенту жаропонижающие средства | Для снижения температуры тела |
| 2. Обеспечить правильное и своевременное введение антибиотиков | Для эффективного лечения |
| 3. Обеспечить проведение дезинтоксикационной терапии (введение в/в капельно растворов хлорида натрия 0,9%, глюкозы 5%) | Для уменьшения интоксикации, снижения температуры тела |
Приоритетная проблема: приступы удушья
Сестринский диагноз: приступы удушья в результате спазма мелких бронхов
Краткосрочная цель: пациент отметит уменьшение количества приступов удушья к 7-му дню лечения.
Долгосрочная цель: пациент отметит отсутствие приступов удушья при выписке.
План сестринских вмешательств
| План | Мотивация |
| Независимые вмешательства 1. Обеспечить соблюдение назначенных врачом двигательного режима, водного режима и гипоаллергенной диеты | Для уменьшения одышки, эффективного лечения |
| 2. Обеспечить индивидуальной плевательницей, следить за её дезинфекцией | Для профилактики внутрибольничной инфекции |
| 3. Обучить приёмам дыхательной гимнастики, проконтролировать её выполнение. | Для улучшения дыхания |
| 4. Обучить правилам пользования пикфлоуметром. | Для контроля состояния пациента в домашних условиях, профилактики осложнений |
| 5. Обучить правилам пользования небулайзером. | Для уменьшения одышки |
| 6. Провести беседы о гипоаллергенной диете, о пользе двигательной активности, об организации гипоаллергенного быта. | Для профилактики обострений. |
| 7. Обеспечить динамическое наблюдение (ЧДД, АД, пульс, цвет кожных покровов). | Для контроля за состоянием пациента и предупреждения ухудшения состояния. |
| Взаимозависимые вмешательства 1.Подготовить пациента и сопроводить его для проведения спирографии, пневмотахометрии. | Для диагностики. |
| Зависимые вмешательства 1. Обеспечить правильный приём медикаментозных средств (бронхолитиков, отхаркивающих) по назначению врача. | Для эффективного лечения. |
Неотложные состояния в пульмонологии
Информация, позволяющая заподозрить неотложное состояние:
§ Выделение алой пенистой крови при кашле;
§ Бледность кожных покровов;
Алгоритм оказания неотложной помощи:
- вызвать врача для оказания квалифицированной медицинской помощи;
- придать пациенту полусидячее положение с целью профилактики аспирации кровью и мокротой;
- обеспечить лотком для сбора крови и мокроты с гигиенической целью;
- давать пациенту глотать кусочки льда для рефлекторного сужения сосудов, уменьшения кровотечения;
- наложить жгуты на конечности для создания депо венозной крови;
- положить на грудь пузырь со льдом для сужения сосудов и уменьшения их кровенаполнения;
- приготовить к приходу врача кровоостанавливающие препараты:
- 10% р-р кальция хлорида
- 10% р-р кальция глюконата
- 12,5% р-р этамзилата
- 5% р-р аминокапроновой кислоты
- осуществлять контроль за состоянием пациента (АД, ЧДД, пульс);
- приготовить все для определения группы крови;
- выполнить назначения врача.
2. Приступ бронхиальной астмы.
Информация, позволяющая заподозрить неотложное состояние:
1. вынужденное положение ортопноэ
2. сухой приступообразный кашель,
3. чувство нехватки воздуха,
4. свистящие хрипы при дыхании,
5. экспираторная одышка,
6. сухие свистящие хрипы при аускультации.
Алгоритм оказания неотложной помощи:
· Вызвать врача через посредника для оказания квалифицированной помощи;
· закрыть окно, провести влажную уборку для прекращения контакта с аллергеном;
· усадить больного на жёсткий стул в удобное положение (с опорой на руки), если он самостоятельно не принял вынужденного положения для облегчения дыхания;
· расстегнуть стесняющую одежду для облегчения дыхания;
· дать горячее щелочное питьё (минеральная вода без газа, молоко, раствор соды 2%) для улучшения отхождения мокроты;
· провести перкуссионный массаж грудной клетки для улучшения отхождения мокроты;
· провести контрольную пикфлоуметрию для выяснения степени бронхиальной обструкции;
· по результатам пикфлоуметрии провести ингаляцию бронхолитика с помощью индивидуального ингалятора или небулайзера.
· сделать горячие ножные ванны для рефлекторного воздействия на кровообращение легких.
· выполнить назначения врача: ввести в/в эуфиллин, преднизолон.
Ежегодно среди населения России регистрируется более 200 млн. различных заболеваний. Болезни системы кровообращения составляют 11%. В структуре причин общей смертности населения РФ смертность от болезней системы кровообращения составляет56%, из них от ИБС – 46,9%, от цереброваскулярных болезней – 37,6%. В России на сегодняшний день имеют повышенный уровень артериального давления мужчины – 39,2%, женщины – 41,1%; знают о наличии у них заболевания: мужчины – 37,1%, женщины – 58,0%, а лечатся 21,6 и 45,8% соответственно, эффективное лечение получают всего 5,75 и 17,5%.
Организация специализированной медицинской помощи пациентам с заболеваниями органов кровообращения осуществляется в кардиологических отделениях многопрофильных больниц и БСМП. Наибольший процент госпитализируемых составляют пациенты, страдающие артериальной гипертензией (АГ) и ишемической болезнью сердца (ИБС).
Дата добавления: 2015-10-19 ; просмотров: 10847 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
[youtube.player]Читайте также:
- Детское инфекционное отделение заболевания
- История болезни по инфекционным болезням геморрагическая лихорадка с почечным синдромом
- Интетрикс при кишечных инфекциях
- Сахар в моче при лихорадке
- Может быть шанкр на шейки матки


