Не имеет тела и остистого отростка
Шейные позвонки, vertebrae cervicales, числом 7, за исключением первых двух, характеризуются небольшими низкими телами, постепенно расширяющимися по направлению к последнему, VII, позвонку. Верхняя поверхность тела слегка вогнута справа налево, а нижняя вогнута спереди назад. На верхней поверхности тел III — VI шейных позвонков заметно возвышаются боковые края, образуя крючок тела, uncus corporis.
Позвоночное отверстие, foramen vertebrate, широкое, близкое по форме к треугольному.
Суставные отростки, processus articulares. сравнительно короткие, стоят косо, их суставные поверхности плоские или слегка выпуклые.
Остистые отростки, processus spinosi, от II до VII позвонка постепенно увеличиваются о длину. До VI позвонка включительно они расщеплены на концах и имеют слабо выраженный наклон книзу.
Поперечные отростки, processus transversi, короткие и направлены в стороны. По верхней поверхности каждого отростка проходит глубокая борозда спинномозгового нерва, sulcus nervi spinalis, — след прилегания шейного нерва. Она разделяет передний и задний бугорки, tuberculum anterius et tuberculum posterius, расположенные на конце поперечного отростка. На 6-ом шейном позвонке передний бугорок развит. Впереди и близко от него проходит общая сонная артерия, a. carotis communis, которую при кровотечениях прижимают к этому бугорку; отсюда бугорок и получил название сонного, tuberculum caroticum. У шейных позвонков поперечный отросток образуется двумя отростками. Передний из них является рудиментом ребра, задний – собственно поперечный отросток. Оба отростка вместе ограничивают отверстие поперечного отростка, foramen processus transversi, через которое проходят позвоночные артерия, вена и сопровождающее их нервное симпатическое сплетение, в связи с чем это отверстие называют также позвоночно-артериальным.
От общего типа шейных позвонков отличаются атлант, atlas, осевой позвонок, axis, и 7-ой выступающий позвонок, vertebra prominens. Первый шейный позвонок, атлант, atlas, не имеет тела и остистого отростка, а представляет собой кольцо, образующееся из двух дуг – передней и задней, arcus anterior et arcus posterior, соединённых между собой двумя более развитыми частями – латеральными массами, massae laterales. Каждая из них имеет сверху овальную вогнутую верхнюю суставную поверхность, facies articulares superior, — место сочленения с затылочной костью, а снизу почти плоскую нижнюю суставную поверхность, facies articularis inferior, сочленяющуюся со 2-ым шейным позвонком. Передняя дуга, arcus anterior, имеет на своей передней поверхности передний бугорок, tuberculum anterius, на задней — небольшую суставную площадку — ямку зуба, fovea dentis, сочленяющуюся с зубом шейного позвонка.
Задняя дуга, arcus posterior, на месте остистого отростка имеет задний бугорок, tuberculum posterius. На верхней поверхности задней дуги проходит борозда позвоночной артерии, sulcus arteriae vertebralis, которая иногда превращается в канал.
Второй (II) шейный позвонок, или осевой позвонок, axis, имеет направляющийся вверх от тела позвонка зуб. dens, который оканчивается верхушкой, apex. Boкруг этого зуба, как вокруг оси, вращается атлант вместе с черепом.
На передней поверхности зуба имеется передняя суставная поверхность, facies articularis anterior, с которой сочленяется ямка зуба атланта, на задней поверхности — задняя суставная поверхность, facies articularis posterior, к которой прилегает поперечная связка атланта, lig. transversum atlantis. На поперечных отростках отсутствуют передний и задний бугорки и борозда спинномозгового нерва.
Седьмой шейный позвонок, или выступающий позвонок, vertebra prominens, отличается длинным и нераздвоенным остистым отростком, который легко прощупывается через кожу, в связи с этим позвонок получил название выступающего. Кроме того, Он имеет длинные поперечные отростки: поперечные отверстия его очень малы, иногда они могут отсутствовать.
На нижнем крае боковой поверхности тела нередко находится фасетка, или реберная ямка, fovea costalis, — след сочленения с головкой I ребра.
Департамент здравоохранения Ивановской области
Областное государственное бюджетное
профессиональное образовательное учреждение
КОНТРОЛИРУЮЩИЙ МАТЕРИАЛ
ПО УЧЕБНОЙ ДИСЦИПЛИНЕ
ОП. 02. Анатомия и физиология человека
Специальность 34.02.01 Сестринское дело
Раздел 3.Общие вопросы анатомии и физиологии опорно-двигательного аппарата
Отверстие в поперечных отростках и раздвоение на конце остистого отростка характерны для позвонков:
1. шейных
2. грудных
3. поясничных
4. крестцовых
Не имеет тела и остистого отростка, а содержит только две дуги и латеральные массы шейный позвонок:
1.первый – атлант
2.второй – осевой
3.третий
4.четвёртый
Позвонок, на теле которого возвышается зубовидный отросток (зуб), является:
1.первым шейным – атлантом
2.вторым шейным – осевым
3.третьим шейным
4.четвёртым шейным
Широкие остистые отростки, направленные почти горизонтально, и массивное тело наблюдаются у позвонков:
1.шейных
2.грудных
3.поясничных
4.крестцовых
Рёберные ямки тел и поперечных отростков имеются у позвонков:
1.шейных
2.грудных
3.поясничных
4.крестцовых
Отдел позвоночника, состоящий из 4-5 сросшихся недоразвитых позвонков:
1. грудной
2. поясничный
3. крестцовый
4. копчиковый
Отдел позвоночника, состоящий из 5 позвонков, сросшихся в единую массивную кость:
1. шейный
2. грудной
3. поясничный
4. крестцовый
Лордозы имеются:
1. в шейном и грудном отделах
2. в грудном и поясничном отделах
3. в шейном и поясничном отделах
4. в поясничном и крестцовом отделах
В грудине отсутствует следующая часть:
1.головка
2.рукоятка
3.тело
4.мечевидный отросток
В ребре отсутствует следующая часть:
1.тело
2.головка
3.шейка
4.дуга
Истинными рёбрами называют:
1.все рёбра
2.верхние 7 пар
3.8-10 пары
4.последние 2 пары
К колеблющимся рёбрам относится:
1.все рёбра
2.верхние 7 пар
3.8-10 пары
4.последние 2 пары
Ключица имеет:
1. тело, грудинный и акромиальный концы
2. эпифизы и диафиз
3. тело, медиальный и латеральный концы
4. тело, дистальный и проксимальный концы
Анатомическое образование лопатки, имеющее суставную поверхность для сочленения с ключицей:
1. клювовидный отросток
2. акромион
3.ость лопатки
4. подлопаточная ямка
Хирургической шейкой называется:
1. самое узкое место плечевой кости
2. структурное образование под головкой плечевой кости
3. место, где чаще всего происходят переломы плечевой кости
4. суставная поверхность для соединения плечевой кости с другими костями
Лучевая кость по отношению к локтевой расположена:
1.медиально
2.латерально
3.спереди
4.сзади
Где располагается шиловидный отросток лучевой кости:
1. на медиальной стороне дистального отдела костей предплечья
2. на латеральной стороне дистального отдела костей предплечья
3. на медиальной стороне праксимального отдела костей предплечья
4. на латеральной стороне проксимального отдела костей предплечья.
Как соединяются между собой кости предплечья:
1. посредством праксимального лучелоктевого сустава
2. посредством межкостной мембраны
3. посредством дистального лучелоктевого сустава
4. все ответы верны
В образовании лучезапястного сустава принимают участие кости:
1.локтевая и кости запястья
2.лучевая и кости запястья
3.лучевая, локтевая и кости запястья
4.нет правильного ответа
Тазовая кость состоит из костей:
1. плечевой, локтевой, лучевой
2. подвздошной, седалищной, лобковой
3. бедренной, большеберцовой, малоберцовой
4. нет правильного ответа
Лобковые кости таза соединяются между собой при помощи:
1.симфиза
2.сустава
3.синостоза
4.синдесмоза
Границей между большим и малым тазом являются следующие элементы:
1.мыс крестца
2. дугообразные линии подвздошных костей
3. гребни лобковых костей
4. все ответы верны
Типичным местом перелома бедренной кости является
1.верхний эпифиз (головка)
2.шейка
3.тело
4.нижний эпифиз
Большеберцовая кость по отношению к малоберцовой расположена на голени
1.впереди
2.сзади
3.медиально
4.латерально
Латеральная лодыжка – это образование кости:
1.локтевой
2.лучевой
3.малоберцовой
4.большеберцовой
В образовании голеностопного сустава принимают участие кости:
1.большеберцовая и таранная
2. малоберцовая и таранная
3. большеберцовая, малоберцовая и таранная
4.нет правильного ответа
К парным костям лицевого черепа относится:
1. носовая
2. сошник
3. нижняя челюсть
4. подъязычная кость
К непарным костям мозгового черепа относятся:
1. теменная, височная, клиновидная
2. клиновидная, лобная, решетчатая
3. носовая, слезная, скуловая
4. клиновидная, решетчатая, сошник
Сошник формирует:
1. спинку носа
2. перегородку носа
3. нижнюю носовую раковину
4. гайморову пазуху
К костям мозгового черепа не относится кость:
1.клиновидная
2.решетчатая
3.небная
4.височная
К костям лицевого черепа не относится кость:
1.верхняя челюсть
2.решетчатая
3.небная
4.носовая
Орган слуха и равновесия расположен в кости
1.теменной
2.височной
3.затылочной
4.клиновидной
Лобная, клиновидная, решетчатая, височная и верхнечелюстная кости по строению относятся к костям:
1.длинным трубчатым
2. коротким трубчатым
3. губчатым
4. воздухоносным
Воздухоносная гайморова пазуха находится в кости:
1.лобной
2.клиновидной
3.решетчатой
4.верхней челюсти
Ячейки (луночки) для зубов имеет отросток верхней челюсти:
1.лобный
2.скуловой
3.альвеолярный
4.небный
Кость свода черепа:
1. верхняя челюсть
2. нижняя челюсть
3. теменная
4. подъязычная
Турецкое седло- структура кости:
1. затылочной
2. височной
3. решетчатой
4. клиновидной
Верхняя и средняя носовые раковины - структуры кости:
1. височной
2. затылочной
3. решетчатой
4.клиновидной
Хоаны относятся к полости:
1. носа
2) рта
3) глазницы
4) нет правильного ответа
Ямка слезного мешка относится к полости:
1. носа
2) рта
3) глазницы
4) нет правильного ответа
К поверхностной мышце спины относится:
1. выпрямитель позвоночника
2. полусухожильная мышца
3. портняжная мышца
4. трапецевидная мышца
К основным дыхательным мышцам относятся:
1) большая грудная, малая грудная и подключичная мышцы
2) наружные межреберные, внутренние межреберные мышцы и диафрагма
3) некоторые мышцы шеи, спины и груди
4) все ответы верны
Диафрагма-это:
1. тонкая плоская куполообразная мышечная пластинка, которая разделяет грудную и брюшную полости
2. соединительная ткань, окружающая легкие
3. соединительная ткань, составляющая средостение
4. все ответы верны
На какие группы мышц топографически делится мышцы живота:
1. верхняя и нижняя группа мышц живота
2. передней, боковой и задней стенок живота
3. верхняя, средняя и нижняя группа мышц живота
4. нет правильного ответа
К мышцам боковой стенки брюшной полости относится:
1. прямая мышца живота
2. квадратная мышца
3. внутренняя косая мышца живота
4. нет правильного ответа
К мышцам задней стенки брюшной полости относится
1. внутренняя косая мышца живота
2. квадратная мышца поясницы
3. прямая мышца живота
4 поперечная мышца живота
К мышцам передней стенки брюшной полости относится
1. внутренняя косая мышца живота
2. квадратная мышца поясницы
3. прямая мышца живота
4. поперечная мышца живота
Белая линия живота укрепляется
1. вверху на мечевидном отростке грудины, а внизу – на лобковом симфизе
2. вверху на мечевидном отростке, а внизу – на подвздошных костях
3. вверху на рукоятке грудины, а внизу – на лобковом симфизе
4. вверху – на теле грудины, а внизу – на лобковом симфизе
К мимическим мышцам относится:
1. затылочно-лобная мышца
2. жевательная мышца
3. височная мышца
4. латеральная крыловидная мышца
Количество жевательных мышц:
1. 2 пары
2. 4 пары
3. 3 пары
4. 12 пар
К жевательным мышцам относится:
1. Передняя лестничная мышца
2. Височная мышца
3. Щечная мышца
4. Лобная мышца
К мышцам шеи относится
1. затылочно-лобная мышца
2. жевательная мышца
3. передняя лестничная мышца
4. латеральная крыловидная мышца
К мышцам плечевого пояса относится:
1. плечевая мышца
2. дельтовидная мышца
3. грудино-ключично-сосцевидная мышца
4. задняя лестничная мышца
Бицепс и трицепс относятся к мышцам:
1) плечевого пояса
2) плеча
3) предплечья
4) кисти
Мышцы – сгибатели предплечья и кисти находятся в основном на поверхности предплечья:
1) передней
2) задней
3) медиальной
4) латеральной
Мышцы – разгибатели предплечья и кисти находятся в основном на поверхности предплечья:
1) передней
2) задней
3) медиальной
4) латеральной
К мышцам тазового пояса относятся:
1. большая, средняя и малая ягодичные мышцы
2. гребенчатая мышца
3. портняжная мышца
4. четырехглавая мышца
Портняжная, гребенчатая и полуперепончатая мышцы относятся к мышцам:
1) таза
2) бедра
3) голени
4) стопы
Икроножная и камбаловидная мышцы относятся к мышцам:
1) таза
2) бедра
3) голени
4) стопы
Ахиллово сухожилие – это сухожилие:
1. двуглавой мышцы плеча
2. трехглавой мышцы плеча
3. двуглавой мышцы бедра
4. трехглавой мышцы голени
Общее описание позвоночника. Первый, второй, седьмой шейный позвонок, грудной, поясничный, крестцовый и копчиковый позвонки. Соответствующие отделы.
Строение и функции позвоночного столба
Позвоночный столб, или позвоночник является частью скелета туловища и выполняет защитную и опорную функции для спинного мозга и выходящих из позвоночного канала корешков спинномозговых нервов. Главной составляющей позвоночника является позвонок. Верхний конец позвоночника поддерживает голову. Скелет верхней и нижней свободных конечностей прикрепляется к скелету туловища (позвоночник, грудная клетка) посредством поясов. В результате, позвоночник передает тяжесть тела человека поясу нижних конечностей. Таким образом, позвоночный столб выдерживает значительную часть тяжести человеческого тела. Следует обратить внимание на то, что будучи весьма прочным, позвоночный столб удивительно подвижен.
Позвоночник человека представляет длинный изогнутый столб, состоящий из ряда лежащих один над другим позвонков. Наиболее типично следующее их количество:
- шейных позвонков (С — от лат. cervix — шея) — 7,
- грудных (Th — от лат. thorax — грудь) — 12,
- поясничных (L — от лат. lumbalis — поясничный) — 5,
- крестцовых (S — от лат. sacralis — крестцовый) — 5,
- копчиковых (Со — от лат. coccygeus — копчиковый) — 4.
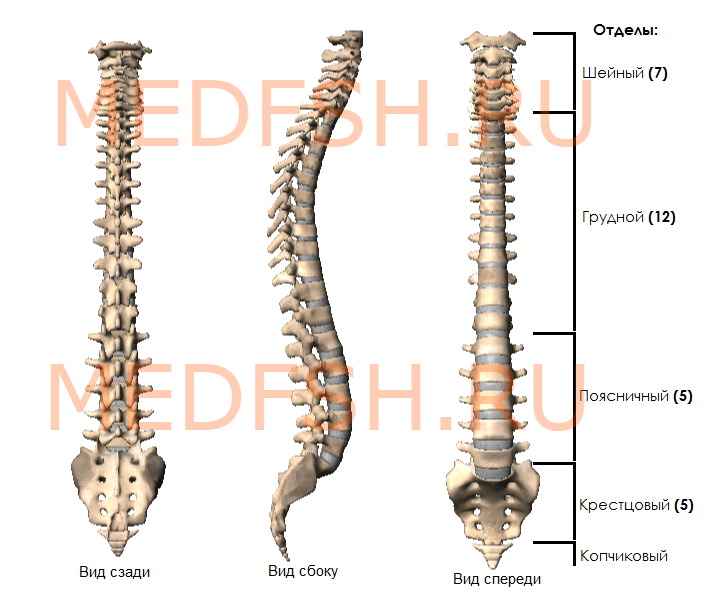
У новорожденного ребенка число отдельных позвонков 33 или 34. У взрослого человека позвонки нижнего отдела срастаются, образуя крестец и копчик.
Позвонки разных отделов отличаются по форме и величине. Однако все они имеют общие признаки. Каждый позвонок состоит из главных элементов: расположенного спереди тела позвонка и сзади дуги. Таким образом, дуга и тело позвонка ограничивают широкое позвоночное отверстие. Позвоночные отверстия всех позвонков образуют длинный позвоночный канал, в котором залегает спинной мозг. У позвоночного столба между телами позвонков находятся межпозвоночные диски, построенные из волокнистого хряща.
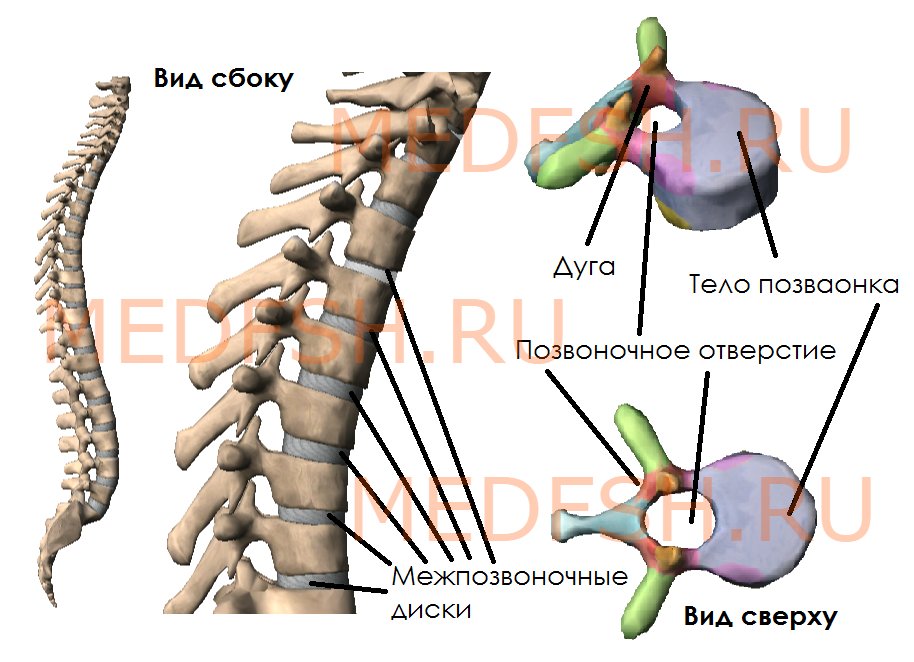
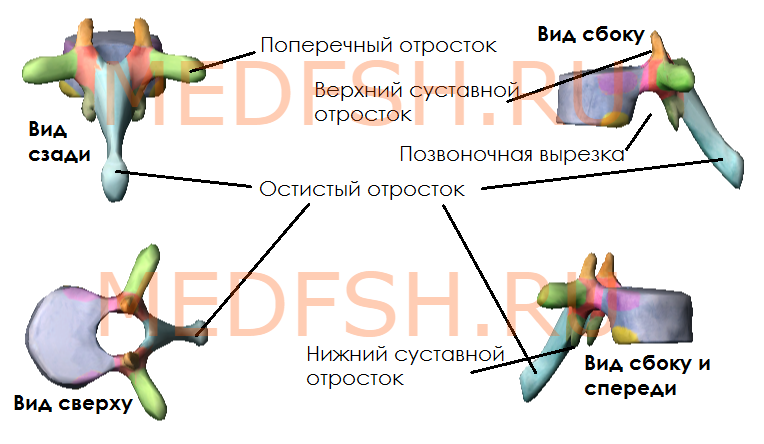
От дуги позвонка отходят отростки, кзади направляется непарный остистый отросток. Вершина многих остистых отростков легко прощупывается у человека по средней линии спины. В стороны от дуги позвонка отходят поперечные отростки и по две пары суставных отростков: верхние и нижние. При помощи их позвонки соединяются между собой. На верхнем и нижнем краях дуги вблизи ее отхождения от тела позвонка имеется по вырезке. В результате, нижняя вырезка вышележащего и верхняя вырезка нижележащего позвонков образуют межпозвоночное отверстие, через которое проходит спинномозговой нерв.
Итак, позвоночный столб выполняет опорную и защитную функцию, состоит из позвонков, разделённых на 5 групп:
- Шейные позвонки — 7
- Грудные позвонки — 12
- Поясничные — 5
- Крестцовые — 5
- Копчиковые — 1-5 (чаще 4)
Каждый позвонок, в свою очередь, имеет следующие костные образования:
- тело (расположено спереди)
- дугу (расположено сзади)
- остистый отросток (отходит назад)
- поперечные отростки (по бокам)
- две пары суставных отростков (сбоку сверху и снизу)
- верхняя и нижняя вырезки (образуются на месте отхождения суставного отростка от тела)
Шейные позвонки, особенности строения первого, второго и седьмого шейного позвонка
Число шейных позвонков у человека, как почти у всех млекопитающих, — семь.
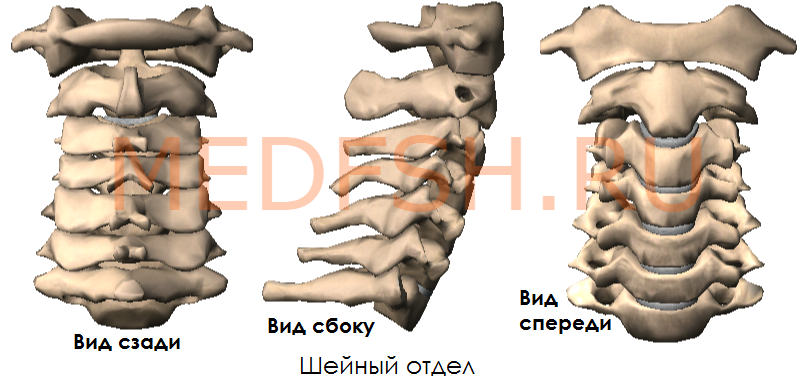
Шейные позвонки человека отличаются от других своими небольшими размерами и наличием небольшого округлого отверстия в каждом из поперечных отростков. При естественном положении шейных позвонков эти отверстия, накладываясь один на другой, образуют своеобразный костный канал, в котором проходит позвоночная артерия, кровоснабжающая мозг. Тела шейных позвонков невысокие, их форма приближается к прямоугольной.
Суставные отростки имеют округлую гладкую поверхность, у верхних отростков она обращена кзади и вверх, у нижних — вперед и вниз. Длина остистых отростков увеличивается от II к VII позвонку, концы их раздвоены (кроме VII позвонка, остистый отросток которого самый длинный).
Первый и второй шейные позвонки сочленяются с черепом и несут на себе его тяжесть.
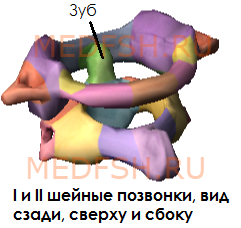
Не имеет остистого отростка, его остаток — небольшой задний бугорок выступает на задней дуге. Средняя часть тела, отделившись от атланта, приросла к телу II позвонка, образовав его зуб.
Тем не менее, сохранились остатки тела — латеральные массы, от которых отходят задняя и передняя дуги позвонка. На последней имеется передний бугорок.
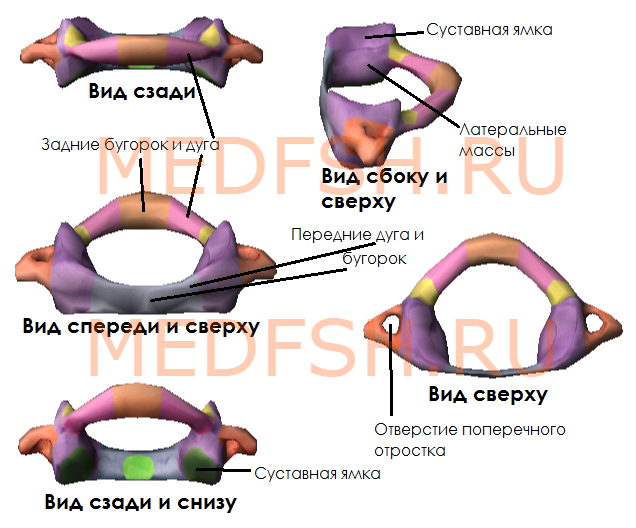
Атлант не имеет суставных отростков. Вместо них на верхней и нижней поверхностях латеральных масс находятся суставные ямки. Верхние служат для сочленения с черепом, нижние — с осевым (вторым шейным) позвонком.
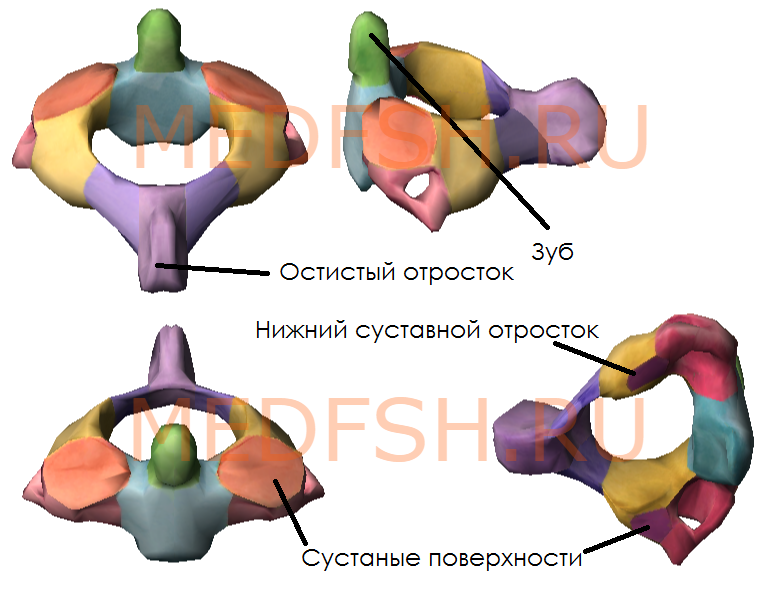
При поворотах головы атлант вместе с черепом вращается вокруг зуба, который отличает II позвонок от других. Латерально от зуба на верхней стороне позвонка расположены две суставные поверхности, обращенные вверх и вбок. Они сочленяющиеся с атлантом. На нижней поверхности осевого позвонка имеются нижние суставные отростки, обращенные вперед и вниз. Остистый отросток короткий, с раздвоенным концом.
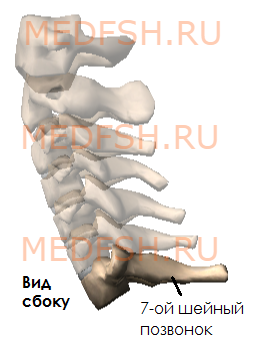
Имеет длинный остистый отросток, который прощупывается под кожей на нижней границе шеи.
Итак, шейные позвонки (7) имеют небольшой размер, на поперечных отростках имеются отверстия поперечного отростка.
Особенным строением обладает первый шейный позвонок, или атлант, а также второй и седьмой шейные позвонки.
Грудные позвонки
Двенадцать грудных позвонков соединяются с ребрами. Это накладывает отпечаток на их строение.
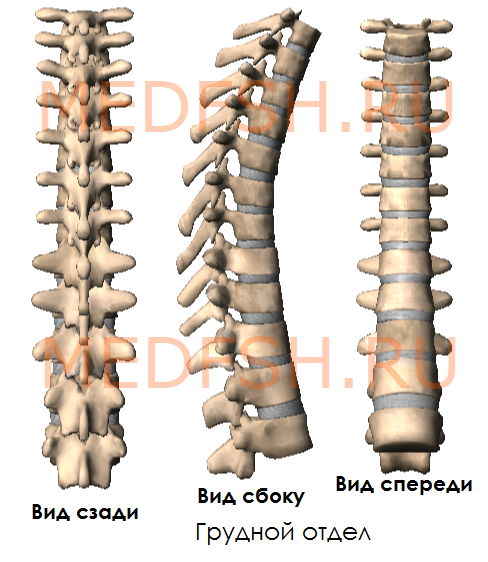
На боковых поверхностях тел имеются реберные ямки для сочленения с головками ребер. Тело I грудного позвонка имеет ямку для I ребра и половину ямки для верхней половины головки II ребра. А во II позвонке имеется нижняя половина ямки для II ребра и пол-ямки для III. Таким образом, II и нижележащее ребра, по X включительно, присоединяются к двум смежным позвонкам. К XI и XII позвонкам прикрепляются лишь те ребра, которые соответствуют им по счету. Их ямки располагаются на телах одноименных позвонков.
На утолщенных концах поперечных отростков десяти верхних грудных позвонков имеются реберные ямки. С ними сочленяются соответствующие им по счету ребра. Таких ямок нет на поперечных отростках XI и XII грудных позвонков.
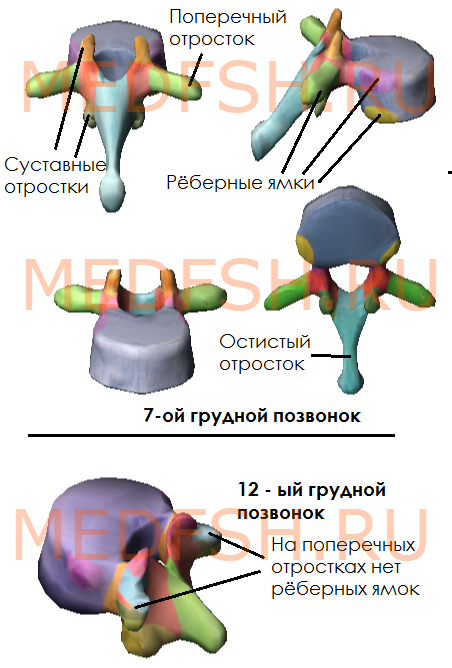
Суставные отростки грудных позвонков расположены почти во фронтальной плоскости. Остистые отростки значительно длиннее, чем у шейных позвонков. В верхней части грудного отдела они направлены более горизонтально, в средней и нижней частях опускаются почти вертикально. Тела грудных позвонков увеличиваются в направлении сверху вниз. Позвоночные отверстия имеют округлую форму.
Итак, особенности грудных позвонков:
- имеются рёберные ямки, расположенные на боковых поверхностях тела, а также на концах поперечных отростков 10-ти верхних грудных позвонков
- суставные отростки почти во фронтальной плоскости
- длинные остистые отростки
Поясничные позвонки
Пять поясничных позвонков отличаются от других крупными размерами тел, отсутствием реберных ямок.
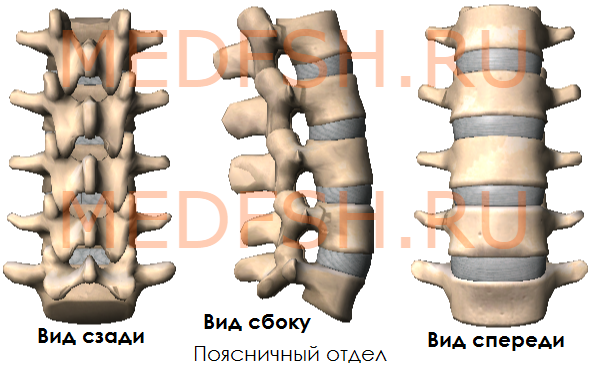
Поперечные отростки сравнительно тонкие. Суставные отростки лежат почти в сагиттальной плоскости. Позвоночные отверстия треугольной формы. Высокие, массивные, но короткие остистые отростки расположены почти горизонтально. Таким образом, строение поясничных позвонков обеспечивает большую подвижность этой части позвоночника.
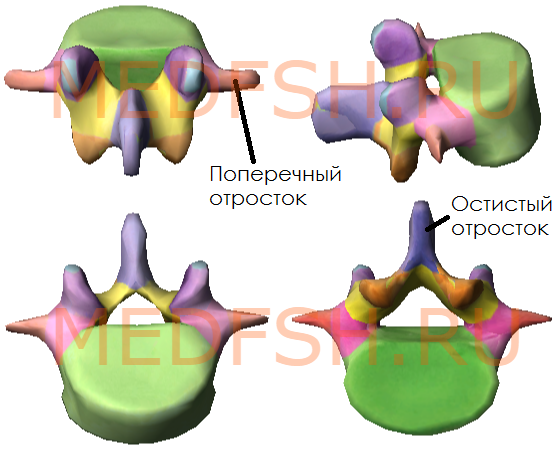
Крестцовые и копчиковые позвонки
Наконец, рассмотрим строение крестцовых позвонков у взрослого человека. Их 5, и они, срастаясь, образуют крестец, который у ребенка еще состоит из пяти отдельных позвонков.
Примечательно то, что процесс окостенения хрящевых межпозвоночных дисков между крестцовыми позвонками начинается в возрасте 13-15 лет и заканчивается только к 25 годам. У новорожденного ребенка задняя стенка крестцового канала и дуга V поясничного позвонка еще хрящевые. Сращение половин костных дуг II и III крестцовых позвонков начинается с 3-4-го года, III-IV — в 4-5 лет.
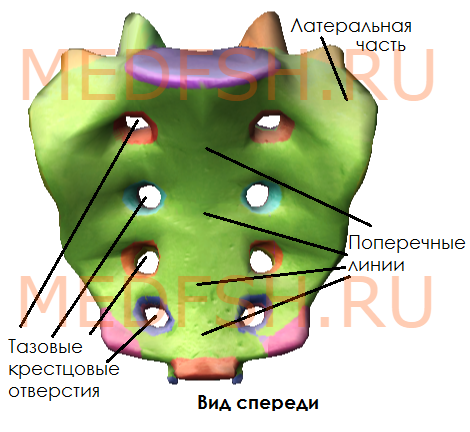
Передняя поверхность крестца вогнутая, в ней различают:
- среднюю часть, образованную телами, границы между которыми хорошо видны благодаря поперечным линиям
- затем два ряда круглых тазовых крестцовых отверстий (по четыре с каждой стороны); они отделяют среднюю часть от латеральных.
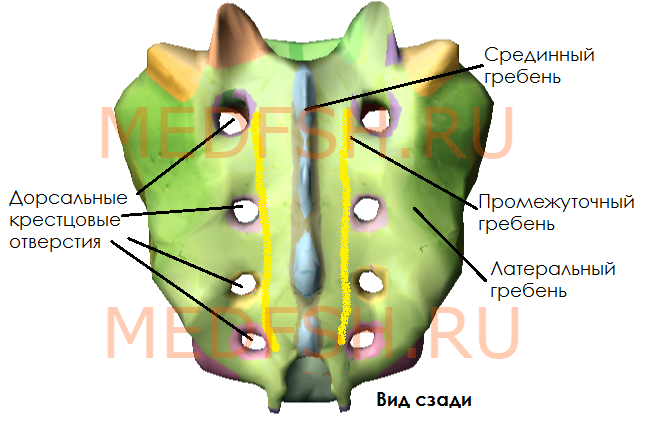
Задняя поверхность крестца выпуклая и имеет:
- пять продольных гребней, образовавшихся благодаря слиянию отростков крестцовых позвонков:
- во-первых, остистых отростков, образующих срединный гребень,
- во-вторых, суставных отростков, образующих правый и левый промежуточные гребни
- и в-третьих, поперечных отростков позвонков, образующих латеральные гребни
- а так же четыре пары дорсальных крестцовых отверстий, расположенных кнутри от латеральных гребней и сообщающихся с крестцовым каналом, который является нижней частью позвоночного канала.
На латеральных частях крестца находятся ушковидные поверхности для сочленения с тазовыми костями. На уровне ушковидных поверхностей сзади расположена крестцовая бугристость, к которой прикрепляются связки.
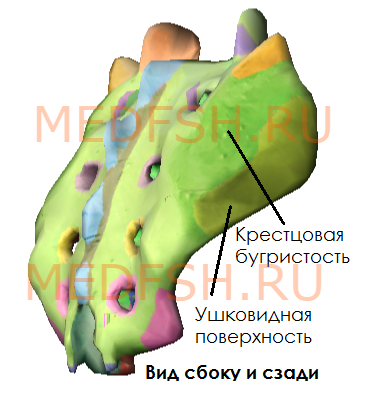
В крестцовом канале находятся терминальная нить спинного мозга и корешки поясничных и крестцовых спинномозговых нервов. Через тазовые (передние) крестцовые отверстия проходят передние ветви крестцовых нервов и кровеносные сосуды. В свою очередь, через дорсальные крестцовые отверстия — задние ветви тех же нервов.
Копчик образован 1-5 (чаще 4) сросшимися копчиковыми позвонками. Копчиковые позвонки срастаются в возрасте от 12 до 25 лет, причем этот процесс идет в направлении снизу вверх.
Позвоночник не только позволяет человеческому организму поддерживать вертикальное положение, но и оберегает от повреждений спинной мозг. Сбой функционирования спинного хребта сказывается на работе каждой из систем тела.
У всех позвонков можно найти остистые отростки, которые играют свою роль в опорно-двигательной системе. Это единичные костные части, растущие из дуги позвонка точно назад. Угол направления разнится в зависимости от отдела позвоночника. Наиболее выдающиеся выросты расположены на верхних грудных частях хребта. Чаще всего перелом остистого образования случается у нижнего шейного — верхнего грудного отдела.
Строение позвонка
Позвоночник для простоты лечения имеет 5 отделов, каждый из которых имеет определенное количество 
составляющих. Спинной хребет образуют 32-34 позвонка в зависимости от их числа у копчика.
Позвонок состоит из тела (пористого костного образования), дуги, 7 выростов. Спинной мозг расположен в пространстве, создаваемом телом при соединении с дугой. Отростки делят по месту их роста на поперечные (присоединены к дуге), суставные (составляют суставы), остистые.
Выросты непарные, расположены по направлению назад от спинного хребта.
Все они скрепляются межпоперечными и межостистыми связками. К остистым и поперечным отросткам присоединяются мышцы спины, шеи.
В зависимости от отдела размер и форма позвонков разнится, что объясняется задачами, которые они выполняют. Позвонок обретает форму цилиндра, приплюснутого сверху и снизу.
На межпозвоночные диски, состоящие из хряща, возложена амортизирующая функция.
Наиболее восприимчивый из отделов позвоночника – шейный, а наиболее защищённый – поясничный, который поднимает главную массу тела. Проще всего нащупать 7 шейный позвонок, надо немного наклонить голову. Позвонок ощутимо проступает над поверхностью кожи. От него не составляет труда отсчитать другие позвонки.
Обследование позвоночника по остистым частям
По остистым частям врачи диагностируют сколиоз.
Причины перелома остистых отростков
Чаще перелом встречается среди шахтеров, спортсменов и водителей, попавших в ДТП.
Изолированные повреждения возникают из-за:
• резкого наклона головы вперёд и последующего стремительного принятия исходного положения;
• спазма верхней части мышц спины;
• удара по спинному хребту;
• падения на шейный или грудной отдел позвоночника.
Такой перелом встречается довольно редко, когда, помимо остистого отростка, повреждение затрагивает дуги, тело позвонка.
Существует 3 типа перелома остистых частей:
При повреждении отростка, как правило, образуются осколки, которые смещены и усложняют выздоровление.
При разрушении выроста связки остаются незадетыми, однако наносится ущерб сразу нескольким дискам хребта. Такой перелом затрагивает ткани, нервы, сосуды.
При неконтролируемом растяжении позвонков, предшествующем перелому, возможен открытый (самый опасный) и закрытый перелом.
• интенсивная боль;
• увеличение боли в случае перемещения;
• затруднения во владении нижними конечностями;
• трудность в принятии вертикального положения спины.
В зависимости от вида ущерба наблюдаются иные болевые ощущения. На поврежденном участке может образоваться гематома. Разрушение нервных волокон становятся причиной низкого давления и затруднений в мочеиспускании.
При оказании первой помощи больного, повредившего позвоночник, надо:
• положить его на твёрдую, ровную поверхность;
• зафиксировать место повреждения с помощью жгута;
• доставить скорой помощью в больницу.
Противопоказания при повреждении остистых образований
При повреждении остистых образований пострадавшему противопоказано садиться или вставать. Его нельзя тянуть за руки и ноги, пытаться вправить позвонки, давать лекарства.
Больного надо срочного отвезти в больницу. Переносить пациента нужно очень осторожно, лёжа спиной на твёрдой поверхности или животе.
Диагностика
Рентген – наиболее действенное и экономное средство диагностики. Перелом выроста на снимке представлен искривлённой линией. Однако точности диагноза в этом случае могут мешать газовые тени от кишечника.
Более надежный способ постановки диагноза – компьютерная или ядерно-резонансная томография.
Лечение подобного недуга должно осуществляться строго под надзором врачей.
Немало важным фактором является и грамотно оказанная первая помощь.
Этапы лечения остистого отростка
Поступив в госпиталь, больной проходит осмотр у врача, делает рентгеновский снимок. В самых тяжелых случаях проводится КТ-исследование. Пациенту предписывается месячный постельный режим.
Согласно результатам осмотра возможно:
• медикаментозная терапия для снятия болезненных ощущений и отечности;
• использование медицинского воротника, корсета;
• массаж у специалиста;
Лечебная физкультура
Наиболее действенный метод терапии недуга – движение. Упражнения ЛФК, входящие в курс лечения, сходны при компрессионных повреждениях спинного хребта при том же месте.
Зарядка утром. Необходимо делать каждое утро около 15 минут после отмены постельного режима. Здесь необходимо разрабатывать те мышцы, которые обеспечивают место повреждения хребта. Количество подходов должно быть маленьким. Задача – только разогреть мышцы.
Специальные гимнастические комплексы. В течение 30-дневного постельного режима выполняется группа упражнений 6 раз в сутки по 20 минут. Необходима также дыхательная гимнастика, тренировка ног. Благодаря им можно избежать застоя легких, запоров, тромбоза ног. После начала подвижного образа жизни надо продолжать делать гимнастику минимум 1 раз за сутки. 45-60 минут идёт гимнастика для повреждённого отдела спины.
Плавание. Начав активный темп жизни, стоит 2 или 3 раза за неделю ходить в бассейн. За час водных процедур надо менять стиль плавания кролем на спине и на животе. Брасс стоит использовать спустя 9 недель после повреждения. Запрещён дайвинг, прыжки с вышек и трамплинов.
Разминка вечером. Подобно утренней, делается после истечения постельного режима. На протяжении 10 минут надо расслабить мышцы на спине и шее, вернуть позвонки в изначальное положение. В конце разминки лучше сделать расслабляющую позу, остаться в ней 3-5 минут.
Народные средства
Используют как дополнительный способ лечения. Наиболее известное лекарство – мумие. Добавив в него розовое масло, изготавливается мазь.
Примочки из сырой картошки имеют обезболивающий эффект.
Настой герани подходит для ванночек и компрессов. Для его изготовления две порции цветка необходимо залить кипятком и оставить на 5 минут.
Такие меры лечения не основной источник лечения, а лишь дополнительный. Для полного выздоровления нужна помощь врача.
Операция по удалению обломка
В этом случае проводят ламинэктомию. Для процедуры врачами используется местная анестезия, а не общий наркоз. Повреждения остистых частей, как правило, подлежат лечению, при этом не давая ощутимых осложнений на организм.
После непосредственного удаления обломка нервные окончания и мышцы самостоятельно приходят в норму. Происходит абсолютное выздоровление. Самостоятельное лечение недуга и несвоевременное обращение за помощью к врачу могут привести к отягчающим последствиям организма и даже к смерти.
Восстановление
Ускоренному восстановлению организма после операции способствуют регулярные сеансы массажа, лечебная физкультура, физиотерапия (электрофорез с новокаином или УВЧ).
Благотворно влияет на тело пациента плавание. Оно расслабляет мышцы, снимает напряжение. Благодаря всем этим процедурам, становится возможным в кратчайшие сроки наладить полную работу спинного хребта.
В процессе восстановления стоит руководствоваться принципом – все хорошо в меру. Не надо налегать на занятия спортом, перегружать тело чрезмерными упражнениями.
Полное выздоровление диагностируют, если у больного отсутствуют неприятные ощущения при движении и все части опорно-двигательной системы функционируют нормально.
Профилактика
Лучший способ избежать перелома остистого образования – занятия спортом. Достаточно стандартных физических нагрузок. Каждодневная зарядка разогреет все группы мышц и будет поддерживать их в тонусе.
Необходимо стараться не допускать стремительных изменений напряжения, применять страховку при покорении большой высоты.
Видео
Читайте также:


