Недифференцированная артропатия что это такое

- Что такое артропатия?
- Причины
- Симптоматика
- Как диагностировать?
- Лечение
- Медикаменты
- Профилактические меры
Артропатии являются суставным проявлением различных патологий инфекционного, обменного, гормонального, онкологического и прочих характеров. Симптоматика напрямую зависит от основного заболевания, однако чаще всего наблюдаются боли в суставах и их воспаление. В патологический процесс нередко вовлекаются мышцы, кожа и слизистые оболочки. Диагностика основывается на данных клиники и лабораторных исследованиях. Лечение заключается в применении антибиотиков и противовоспалительных средств.
Сегодня основной процент заболеваемости опорно-двигательной системы приходится на поражения суставов, не связанные с подагрой или ревматизмом – артропатии.

Что такое артропатия?
К артропатиям относят все патологии суставов, которые развиваются на фоне других болезней и имеют общие черты проявлений. Исключениями являются подагра, ревматизм и волчанка, т.к. вызываемые ими воспалительные реакции слишком специфичны.
Как правило, провоцируют артропатии: аллергии, инфекции, гормональные или обменные сбои, нарушения функций внутренних органов и нервной системы.
Проявления артропатии в основном зависят от первичного заболевания. Чаще всего патология протекает по типу реактивного артрита – повышенной иммунной реакции организма. При этом отличительной особенностью является прямая связь суставных симптомов с течением основного заболевания.
Стоит отметить, что подобное поражение суставов имеет доброкачественное течение: грубые изменения наблюдаются редко, а сами клинические проявления быстро исчезают при своевременной терапии артропатии.
Наибольшая встречаемость артропатии отмечается в возрасте 25-50-ти лет. При этом мужчины болеют в 10 раз чаще, чем женщины.
Причины
Считается, что основной причиной артропатии является врожденное нарушение иммунной системы. Зачастую проявляется оно в виде неадекватной (повышенной) реакции организма на микробное заражение.
- аллергии на чужеродный белок (шерсть животных, яйца, содержимое вакцин и пр.);
- инфекции (хламидиоз, шигеллез, сальмонеллез, бруцеллез, мононуклеоз, герпес, ВИЧ-инфекцию и пр.);
- гормональные нарушения (климакс, диабет I типа, повышение функций щитовидной и паращитовидной желез);
- патологии внутренних органов (цирроз печени, пороки сердца и воспаления его оболочек, а также специфические поражения кишечника – болезнь Крона и язвенный колит);
- онкологические заболевания (рак легкого и др.);
- нарушения свертываемости крови (гемофилия);
- воспаления сосудов (васкулиты);
- саркоидоз (болезнь, основным проявлением которой является образование плотных узелков – гранулем).
Указанные патологии и состояния приводят к повышенной иммунной реакции (как указывалось выше, причиной тому является генетическая предрасположенность). В итоге защитные клетки организма атакуют собственные ткани сустава, провоцируя негнойное воспаление.

Симптоматика
Классическая картина реактивного варианта артропатии включает:
- Воспаление слизистых оболочек и кожи;
- Инфекции мочеполовой системы, кишечника или носоглотки;
- Нарушения функций внутренних органов;
- Артриты (несимметричные воспалительные реакции в суставе, проявляющиеся болью, скованностью движений, припухлостью и местным повышением температуры).
Однако клиническая картина зачастую видоизменяется, что зависит от основного заболевания.
Аллергия
Возникновение артропатии связано с аллергической реакцией на животный белок или содержимое вакцин. Как правило, аллергия возникает при повторном контакте с веществом-провокатором (шерстью, белком яиц и пр.). К симптомам присоединяется сыпь на коже, повышение температуры, увеличение лимфатических узлов, а также приступы удушья и кашля.
Синдром Рейтера
Типичными проявлениями симптомокомплекса являются артрит, конъюнктивит (поражение слизистой оболочки глаз), а также воспаление мочеиспускательного канала – уретрит. Обычно недуг провоцируют инфекции кишечника (шигеллез, сальмонеллез, эшерихиоз) или мочеполовой системы (хламидиоз, микоплазмоз).
Поражение суставов обычно возникает в течении 4-х недель после инфекционного заболевания. Как правило, воспаляются крупные сочленения нижних конечностей (колено, голеностоп) с одной стороны. В некоторых случаях в воспалительный процесс вовлекается позвоночник.
Иногда возникает специфическое поражение кожи – кератодермия – в виде очагов с повышенной плотностью кожного покрова. Подобные изменения чаще наблюдаются на стопах и ладонях.
Другие инфекции
Артропатии также наблюдаются и при других инфекционных заражениях:
Васкулиты
При воспалениях сосудистой стенки (аорто или периартерите) чаще появляются суставные боли, в некоторых случаях – артриты. При васкулитах, сопровождающихся некрозом или кровоизлияниями, поражаются крупные сочленения (с двух сторон), возникает непостоянная боль и отечность.
Гормональные сбои
Продолжительный диабет I типа (более 5-ти лет) приводит к одностороннему поражению голеностопа и сочленений стопы, реже – колена и позвоночника. Обычно наблюдается стремительное развитие артроза.
Повышенная функция паращитовидных желез сопровождается кальциевыми отложениями в суставах – псевдоподагрой.
При поражениях щитовидной железы (с повышенным/пониженным выделением гормонов) появляются артриты, боли в суставах и мышцах. Обычно поражаются крупные сочленения – коленные и бедренные. Недостаточность функции щитовидной железы в детском возрасте грозит обездвиживанием суставов – контрактурой.
Патологии внутренних органов

Как диагностировать?
Диагностика артропатии проводится на основании:
- клинических данных (артрит с поражением мышц, кожи, ногтей и слизистых оболочек);
- лабораторных изменений (увеличение воспалительного С-реактивного белка, отрицательные ревматоидные и подагрические показатели);
- маркерного исследования (проведения полимеразной цепной реакции с целью определения возбудителя инфекции);
- рентгенографии (чаще нормальная или с минимальными изменениями);
- консультации специалистов (уролога, онколога, дерматолога и пр.).
Для исключения подагры и септического артрита может потребоваться пункция (прокол) сустава с забором и последующим исследованием синовиальной жидкости.
Лечение
Основной задачей терапии артропатии является устранение инфекционного фактора, стабилизация основного заболевания и излечение реактивного артрита.
Пациентам рекомендуется избегать инфекций, стресса курения и употребления алкоголя. Также назначается сбалансированная диета с овощами, фруктами и продуктами, которые богаты жирными кислотами (оливковое масло, рыбий жир).
Больным при артропатии показана лечебная физкультура (2-3 раза в неделю), а также физиотерапевтические процедуры: тепловые и холодовые, с применением ультразвукового и лазерного воздействий, электрофорез с кортикостероидами. В неострую стадию рекомендуется проходить санаторно-курортное лечение, включающее грязелечение, а также сероводородные ванны.
Медикаментозная терапия основывается на антибактериальном лечении. Обычно назначается Доксициклин, Кларитромицин или Пефлоксацин (препараты групп тетрациклина, макролидов и фторхинолонов) сроком на месяц.
Будьте внимательны! Если причиной артропатии являются хламидии, необходимо лечение полового партнера больного.
В целях снижения воспалительного ответа и болевого синдрома применяют нестероидные противовоспалительные средства (Индометацин, Кетопрофен, Эторикоксиб).
Местно – в виде внутри или околосуставных инъекций – могут назначаться глюкокортикоиды (гормональные противовоспалительные) с целью быстрого антивоспалительного воздействия: Преднизолон, Дексаметазон. Данные препараты также применяются локально в виде капель при поражениях слизистых оболочек глаз, рта и половых органов (конъюнктивит, стоматит, баланит).
При затяжном течении артропатии используют иммунодепрессанты – препараты, снижающие активность иммунной системы: Метотрексат, Инфликсимаб.
В качестве дополнительного лечения применяют:
- гастропротекторы (препараты, призванные защитить слизистую желудка при лекарственной нагрузке) Омепразол, Фамотидин;
- миорелаксанты, назначаемые с целью снять напряжение мускулатуры (Толперизон);
- сосудистые препараты, необходимые для повышения кровотока в пораженной зоне (Пентоксифиллин).
Ввиду доброкачественности течения болезни хирургическое лечение не требуется.
Профилактические меры
- аллергий на чужеродный белок (избегание контакта с шерстью животных, исключение яичного белка, контроль за состоянием здоровья после вакцинаций и пр.);
- инфекций (мытье рук, защищенный половой контакт и др.);
- гормональных нарушений (коррекция климакса, диабета I типа, повышенных функций щитовидной и паращитовидной желез);
- патологий внутренних органов (контроль изменений в сердечно-сосудистой, пищеварительной и прочих системах);
- онкологических заболеваний (скрининг рака легкого и др.);
- нарушений свертываемости крови (лечебный контроль гемофилии);
- воспалений сосудов (васкулитов) и саркоидоза (своевременная диагностика и лечение).
Прогноз артропатии зачастую благоприятный. У трети пациентов симптомы исчезают в течении полугода, однако у 25% возникает рецидив. В остальных случаях болезнь принимает хроническое течение с тенденцией к медленному прогрессированию.
У 3-5% больных патология без должного лечения может привести к значительному искривлению и обездвиживанию суставов. Подобное состояние грозит пациенту утратой трудоспособности.
Помните, основой профилактики артропатии является предотвращение кишечной (сальмонеллез, шигеллез) и мочеполовой (хламидии, микоплазмоз) инфекций. Если заметили симптомы артропатии, обязательно обратитесь к ревматологу!
Артропатия — симптомы, причины и схема лечения
Артропатия – термин, которым обозначают различные поражения суставов, возникающие на фоне других заболеваний и встречающиеся как у детей, так и у взрослых. Их причинами могут быть инфекции, воспаления, нарушения обмена веществ и многое другое.
Объединяет их одно — такая патология никогда не возникает сама по себе, а всегда вторична и является проявлением какой-то другой болезни. Причем о наличии последней вы можете даже не догадываться, и проблемы с суставами как раз и станут её первым проявлением. Механизмы артропатии также будут различаться в зависимости от того, что именно её спровоцировало.

Что это такое?
Артропатия — вторичное разрушение суставов на фоне иных патологий, болезненных состояний. Способна начать свое развитие при аллергических реакциях, различных болезней, связанных с инфекциями, нарушениях эндокринной системы, патологий внутренних органов хронического характера, нарушений метаболизма, нервной системы.
Причины возникновения
Достоверные причины развития реактивного воспаления суставов до сих неизвестны. Считается, что суставы воспаляются при аномальном ответе иммунной системы на попадание в организм возбудителей инфекционных болезней.
В основе болезни лежит инфекционное поражение суставов. В результате неверной работы иммунитета ткани суставов воспринимаются, как чужеродные. Выделяются антитела, которые поражают хрящи и сухожилия. У некоторых людей отмечается особенная подверженность реактивным артритам из-за повышенной чувствительности иммунной системы к возбудителям. Обычно болезнь развивается от двух недель до 1 месяца после перенесенных инфекционных заболеваний мочеполовой системы, кишечника или дыхательной системы.
Наиболее частыми микроорганизмами, которые вызывают реактивные артриты, являются:
- кишечная палочка;
- микоплазма;
- хламидии;
- шигеллы;
- сальмонеллы;
- иерсинии.
По статистке наиболее часто артропатии возникают после хламидийной инфекции.

Симптомы артропатии
Как правило, реактивный артрит развивается через месяц после перенесенной мочеполовой, кишечной или дыхательной инфекции. Заболевание поражает один или несколько крупных суставов ног (чаще – коленный, голеностопный, плюснефаланговый сустав большого пальца стопы). Часто поражается позвоночник, сухожилия мышц, суставные капсулы. Иногда в процесс вовлекаются соседние суставы.
Поражение сопровождается следующими симптомами:
- Боль при движениях;
- Отек, покраснение сустава;
- Скопление воспалительной жидкости в суставной полости.
Болезнь не сопровождается значительными изменениями суставных структур. Артропатия часто сопровождается поражениями кожи и слизистых оболочек с возникновением на слизистой аутоиммунного воспаления без ярко выраженных симптомов. Чаще всего поражаются глаза, мочеиспускательный канал, язык, десны. На коже может образоваться кератодермия (безболезненные наросты, напоминающие бородавки). В большинстве случаев наросты образуются на стопах и кистях рук. Иногда в процесс вовлекаются ногти, они становятся утолщенными, желтоватыми и ломкими.
- Общие симптомы заболевания: увеличение лимфоузлов (чаще — паховых).
- В сложных случаях к воспалению суставов присоединяется поражение сердца.
Синдром Рейтера (особая форма реактивного артрита) характеризуется триадой таких симптомов как артрит, конъюнктивит и уретрит. Иногда присоединяется кератодермия. Симптомы появляются через 2-4 недели после перенесенного инфекционного заболевания.
Аллергическая артропатия
Боли в суставах возникают на фоне аллергической реакции. Артропатия может развиться как практически сразу после контакта с аллергеном, так и несколько дней спустя. Диагноз выставляется на основании характерной аллергической симптоматики: наличия лихорадки, кожной сыпи, лимфоаденопатии, бронхообструктивного синдрома и т. д. По анализам крови выявляется гипергаммаглобулинемия, эозинофилия, плазматические клетки и антитела класса IgG. Явления артропатии исчезают после проведения десенсибилизирующей терапии.
Артропатия при синдроме Рейтера
Синдром Рейтера представляет собой триаду, включающую поражение органов зрения, суставов и мочеполовой системы. Чаще всего причиной развития становится хламидиоз, реже синдром вызывается сальмонеллами, шигеллами, иерсиниями или возникает после энтероколита.
Страдают лица, имеющие наследственную предрасположенность. Обычно симптомы появляются в следующей последовательности: сначала – острая мочеполовая инфекция (цистит, уретрит) или энтероколит, вскоре после этого – поражение глаз (конъюнктивит, увеит, иридоциклит, ретинит, кератит, ирит) и лишь спустя 1-1,5 месяца – артропатия. При этом симптомы со стороны глаз могут проявляться в течение 1-2 дней, быть слабо выраженными и остаться незамеченными.
Артропатия является ведущим признаком синдрома Рейтера и нередко становится первой причиной обращения за медицинской помощью. Обычно наблюдается ассиметричный артрит с поражением суставов нижних конечностей: голеностопных, коленных и мелких суставов стопы. При этом суставы, как правило, вовлекаются в воспалительный процесс последовательно, снизу вверх, с промежутком в несколько дней.
Пациент с артропатией жалуется на боли, усиливающиеся по ночам и в утренние часы. Суставы отекают, отмечается местная гиперемия, у некоторых больных выявляется выпот. Иногда возникают боли в позвоночнике, развивается сакроилеит, возможен пяточный бурсит с быстрым формированием пяточной шпоры и воспаление ахиллова сухожилия. [adsen]
Артропатии при других инфекционных и паразитарных заболеваниях
Часто артропатия появляется на фоне разнообразных патологий, которые связаны с инфекциями и паразитами. Когда человек перенес патологию Лайма, бруцеллезу и трихинеллу, у него появляется летучая артралгия. Краснуха возникает в сочетании с симметричным полиартритом. А артропатии в совокупности с эпидемическим паротитом схожие с ревматоидным артритом. Наблюдаются такие признаки:
- непостоянные воспаления в области суставов;
- характер при этом мигрирующий;
- возникает воспаление перикарда.
От ветряной оспы, мононуклеоза с инфекциями появляется артропатия, представляющая собой нестойкий артрит. Он быстро исчезает, если проходят симптомы главной патологии.
Артопатия в сопровождении с менингококковой инфекцией наблюдается по истечению недели после развития патологии. Чаще всего это сопровождается моноартритом сустава колена, но иногда появляется полиартрит больших суставов. Провоцирует появление артропатии и вирусный гепатит, при этом патология проявляется артралгией или летучим артритом, поражения суставов проходит симметрично. Артопатии дают о себе знать вначале развития болезни, когда даже нет желтухи.
ВИЧ-инфекции сопровождаются разными признаками нарушения суставов:
- Это может быть артрит, артралгия.
- Также может возникнуть СПИД-артрит суставов голени и колена. При этом работа конечностей заметно нарушается, ощущается боль.
Если лечить главное заболевание, тогда признаки пораженных суставов исчезают.

Пирофосфатная артропатия
Это ревматологическое заболевание, которое характеризуется тем, что происходит отложение в полости суставов пирофосфата кальция дигидрата.
Пирофосфатная артропатия делится на три формы.
Неизвестно, из-за чего пирофосфатная артропатия появляется в человеческом организме, по этой причине профилактики, как таковой, нет. Большой плюс в том, что даже самая тяжелая форма заболевания – генетическая пирофосфатная артропатия — не угрожает жизни больного.
Лечение артропатии
Комплексное лечение артропатии следует начинать сразу же, как только был установлен диагноз. Проводиться по двум направлениям:
- антибактериальная терапия;
- терапия суставного синдрома.
Антибиотики назначаются с целью уничтожить инфекционных агентов, спровоцировавших прогрессирование патологии у детей и взрослых пациентов.
Продолжительность лечения составляет 7 дней. Препараты выбора:
- азитромицин;
- доксициклин;
- эритромицин;
- кларитромицин;
- офлоксацин;
- амоксициллин.
Также в стандартный план лечения входят следующие препараты:
- антивоспалительные средства (нестероидные). Назначаются с целью уменьшить воспаление, и снять болевой синдром;
- иммуносупрессоры и иммуномодуляторы. Необходимы для повышения реактивности организма;
- если патология протекает очень тяжело, пациенту обязательно назначаются глюкокортикоидные гормоны, чтобы устранить воспалительный процесс в суставе.
Поскольку недуг развивается вторично, важно провести лечение основной патологии. Поэтому основной план лечения может дополняться:
- химиотерапией (если имеются системные болезни крови);
- к заместительной терапии прибегают в случае наличия недугов эндокринной системы;
- нейропротекторами.
Лечение артропатии длительное. Обычно его проводят амбулаторно и только в тяжёлых случаях госпитализируют пациента в стационар.
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
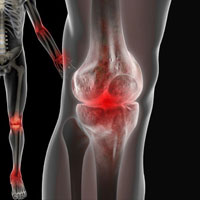
Из дегенеративных заболеваний суставов наиболее распространен остеоартроз, при котором происходит постепенная дегенерации структур сустава – сначала изменения происходят в хрящевой ткани, с постепенным истончением, а затем образованием костных разрастаний, вследствие нарушения фрикционных свойств суставного хряща. Кроме того, при наличии нестабильности возможен отрыв кусочков хряща с образованием суставной мыши, что приводит к крепитации или эпизодам блокировки сустава. Артропатия может развиваться также в результате воспалительных заболеваний суставов, таких как ревматоидный артрит, болезнь Бехтерева или аутоиммунных заболеваний (неспецифический язвенный колит болезнь Крона системная красная волчанка или полимиалгия. Артропатия может быть также связана с реактивным артритом, вследствие инфекций причиной, которой могут быть операции, инъекции, укусы насекомых или животных, абсцессы, остеомиелит, сепсис.
Наиболее подвержены риску развития артропатии пациенты с наличием таких заболеваний, как сахарный диабет или дегенеративные заболеваний суставов. Заболеваемость артропатиями не имеет точных статистических данных, так как появление артропатии вторично по отношению к основному заболеванию.
Симптомы
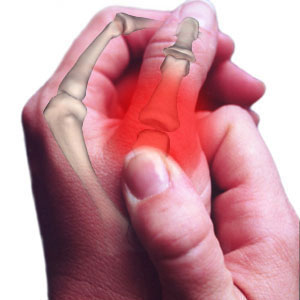
Основным симптомом артропатии являются боли в суставе или околосуставной области. Боли могут быть как в одном суставе, так и нескольких в зависимости от заболевания, которое послужило причиной артропатии. Кроме болевого синдрома возможно появление отечности и припухлости в области сустава, в результате воспалительной реакции. Болевой синдром может усиливаться при нагрузках или спровоцирован обострением основного заболевания или нарушением диеты как, например, при подагре или псевдоподагре. Кроме того, при некоторых формах артропатии возможно нарушение функции сустава, нестабильность сустава (посттравматическая артропатия или невропатическая артропатия). Все симптомы при артропатии неспецифичны и аналогичны тем, что возникают при других заболеваниях суставов.
Диагностика
В первую очередь, для диагностики артропатии имеет большое значение история заболевания. Наличие травмы в анамнезе, характер и время появление болей. Наличие у пациента сопутствующих соматических заболеваний (сахарный диабет, подагра или ревматоидный артрит). Кроме того, необходима информация о наличии инфекций, оперативных вмешательств, наличие общих симптомов интоксикации (лихорадка, потеря веса, общая слабость). Физикальное обследование позволяет определить наличие локальной болезненности в области сустава, припухлости или отечности, определить возможную амплитуду движений в суставе, наличие крепитации. Кроме того, возможно проведение функциональных тестов для определения возможной нестабильности.
Лабораторные исследования. Анализы крови могут диагностировать наличие воспалительного процесса как, например увеличение СОЭ, С – реактивного белка, изменения в лейкоцитарной формуле, изменения в уровне гемоглобина или количества эритроцитов. Анализы биохимические позволяют определить наличие метаболических нарушений (например, сахарный диабет или подагра). Иммуноферментные анализы позволяют определить наличие специфических антител к инфекциям или к собственным тканям. Возможно также лабораторное исследование пунктата синовиальной жидкости.
Рентгенография позволяет обнаружить истончение суставного хряща, наличие остеофитов, наличие увеличения суставов, подвывихов суставов. МРТ и КТ исследования применяются для дифференциальной диагностики с другими заболеваниями суставов и более качественной визуализации тканей суставов. Сканирование костей с использованием радиоизотопов необходимо в случае подозрения на онкологические заболевания или дифференциации стрессовых переломов.
Лечение
Лечение зависит от конкретного заболевания или причины развития артропатии и привело к развитию болевого синдрома и воспаления в суставах. Нередко компенсация основного заболевания позволяет значительно минимизировать симптоматику со стороны суставов.
Разгрузка сустава необходима при выраженном болевом синдроме или же наличия травмы в анамнезе. Возможно также применение ортезов для снижения нагрузки на сустав.
Медикаментозное лечение. Применение препаратов НПВС оправдано при наличии воспалительной реакции и позволяет приостановить воспалительный процесс в суставах и деструктивные нарушения. Особенно эффективно применение этих препаратов при наличии таких заболеваний, как ревматоидный артрит. При остеоартрозе применение препаратов НПВС помогает уменьшить симптомы, но не прогрессирование заболевания. Применение антибиотиков показано при наличии вторичного поражения суставов инфекциями. Возможно также локальное введение стероидов, как короткого действия, так и пролонгированных. Кроме того, при наличии остеоартроза возможно внутрисуставное введение эндопротезов синовиальной жидкости или производных гиалуроновой кислоты. Возможен прием хондропротекторов курсами, что позволяет в определенной степени притормозить дегенеративные изменения в суставах.
Физиотерапия позволяет уменьшить воспалительный процесс, уменьшить болевые проявления, улучшить кровообращение в суставе и околосуставных тканях.
ЛФК. Дозированные физические нагрузки позволяют восстановить мышечный тонус и улучшить стабильность и опорную функцию суставов.
Хирургические методы лечения показаны в случаях тяжелой артропатии. Например, при гипертрофической фасеточной артропатии применяется частичная фасетэктомия или же применяется спондилодез (фиксация) позвонков при наличии выраженной нестабильности. Возможно также полная замена сустава (эндопротезирование) коленного или тазобедренного сустава в тех случаях, когда есть выраженные морфологические изменения в суставах и есть значительные нарушения функций.
Прогноз при артропатии зависит от основного заболевания. Симптоматика при системных инфекциях может исчезнуть по мере выздоровления. Если же речь идет о таких заболеваниях как остеоартроз, ревматоидный артрит, или псориатический артрит или подагра, то симптоматика будет появляться и исчезать по мере перехода заболевания из стадии обострения в стадию ремиссии.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Что это и чем опасен недифференцированный артрит
Недифференцированным артритом принято считать заболевание, которое может носить признаки нескольких разновидностей артрита и поочередно или в совокупности проявлять свойственные им симптомы. Стремительное поражение суставных и околосуставных тканей носит аутоиммунный характер, что делает невозможным предупреждение или профилактику данного заболевания (определить заранее поражение того или иного состава нельзя).

В случае недифференцированного артрита поставить точный диагноз после первого обследования очень трудно. Болезнь носит хронический характер и может не проявлять свойственных артриту привычных симптомов. Данное заболевание опасно сбоем в работе иммунной системы.
Иммунитет вырабатывает тела для защиты организма от атаки инородных тел. При этом антитела активно поражают клетки соединительных тканей. Такое аутоиммунное заболевание может привести к необратимым реакциям организма. Именно поэтому над решением данной проблемы работают лучшие специалисты со всего мира.
Особенности болезни
Опытный доктор-ревматолог может диагностировать данное заболевание при первых симптомах. Сложность заключается в том, что невозможно предсказать последствия болезни для организма. Появление разных форм артрита усложняет слежение за течением болезни, поэтому делать какие-либо прогнозы невозможно.
На сегодня недифференцированный артрит не отнесен ни к одной из существующих клинических позиций. Самым вероятным последствием признаков этого заболевания является ревматоидный артрит. Особенно подвержены этому заболеванию беременные женщины, так как беременность значительно ослабляет организм, и в нем возникают воспалительные процессы. Высокий процент риска для тех, кто имел проблемы с суставами до беременности.
Причины возникновения
Любому артриту присуще наличие факторов, провоцирующих возникновение недуга. Можно выделить основные:
- наличие генетически обусловленной предрасположенности: склонность к заболеванию передается по наследству, возникает внезапно и не лечится. При помощи лечения поддерживают функции суставов и устраняют негативные симптомы;
- воспалительные процессы, вирусные инфекции: заболевание развивается параллельно с инфекцией или как ее следствие. Людям, восприимчивым и склонным к воспалению суставов, рекомендуется всячески избегать возможных источников заражения;
- болезни с аутоиммунной этиологией, реакция на аллергические проявления, заболевания центральной нервной системы;
- влияние внешних факторов: возникает как следствие травм, чрезмерных нагрузок, переохлаждения и т. п.

Симптомы и диагностика
Недифференцированный артрит является следствием реакции иммунной системы организма, которая вырабатывает поражающие собственные ткани антитела. Вначале под разрушительные действия воспалительных процессов подпадает синовиальная оболочка. Далее следует поражение суставов, хрящей и костей.
Отторжение вызывает болевые ощущения и воспалительные реакции. Кровеносная система реагирует на нарушения и, как следствие, страдает нервная система, нарушается сосудистый тонус. Как говорилось ранее, артрит данного типа совмещает симптоматику всех остальных видов. Но можно выделить следующие симптомы:

- появление приступов боли, неприятных ощущений;
- нарушение двигательной функции, сопровождаемое скованностью;
- опухание и отеки околосуставных тканей;
- повышение локальной температуры пораженного участка и покраснение кожных покровов;
- общая слабость организма;
- начало процесса деформации сустава.
При появлении первых симптомов следует записаться на прием к врачу, желательно ревматологу. После первичного осмотра специалист назначит комплекс диагностических методов: все виды анализов крови, пункция для исследования внутрисуставной жидкости; анализ мочи, ревмопробы. Параллельно с лабораторными исследованиями пациенту назначают рентген, компьютерную и магнитно-резонансную томографию, артроскопию. Возможно также назначение ультразвукового исследования сустава.
Лечение недифференцированного артрита

При правильно подобранном лечении на ранних стадиях недифференцированный артрит имеет хорошие прогнозы. Более поздние стадии заболевания поддаются терапии менее результативно. Первостепенная задача врача – остановить прогрессирование болезни, улучшение состояния пациента и ремиссия. На первом этапе медикаментозного лечения назначаются анальгетики и нестероидные препараты, которые снимают болевой синдром и останавливают воспалительный процесс. При этом отдают предпочтение препаратам с минимальным перечнем побочных эффектов.
В запущенных случаях, при которых данные средства уже не помогают, назначают специальную группу стероидных препаратов. В связи с тем, что они содержат большие дозы гормональных веществ, их применяют только при сильных нарушениях и изменениях суставов. Неизменно также назначение хондропротекторов, которые воздействуют непосредственно на причины возникновения заболевания.
Препараты данного типа не только снижают скорость и силу развития болезни, но и восстанавливают поврежденные суставные ткани. Если состояние пациента стабильно, назначают физиотерапевтические процедуры, лечебную физкультуру. Данные меры помогают бороться с разрушительными процессами и развитием фиброза. В случае если медикаментозная терапия не дала желательных результатов, прибегают к более радикальным мерам – хирургическому вмешательству и протезированию.
Появления и лечения недифференцированного артрита можно попытаться избежать. Ведите здоровый образ жизни и избегайте неоправданных рисков.
Из этого видео вы узнаете о том, как лечить артрит и какие симптомы заболевания существуют.
Читайте также:


