Операция крестообразной связки и мениск как делают операцию
Операции и манипуляции
Разрыв мениска - одна из наиболее часто встречаемых внутрисуставных проблем коленного сустава.
К разрывам мениска у молодых пациентов чаще всего приводит резкое скручивание на согнутой ноге, особенно в тех случаях, когда она нагружена весом тела.
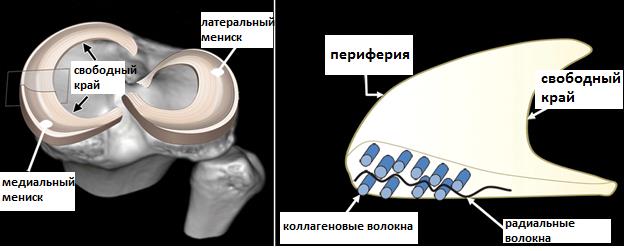
В каждом коленном суставе существуют 2 мениска, медиальный (внутренний) и латеральный (наружный) – это С-образные прокладки из плотной соединительной ткани, обеспечивающие плотное прилегание округлых мыщелков бедренной кости к плоским мыщелкам большеберцовой кости.
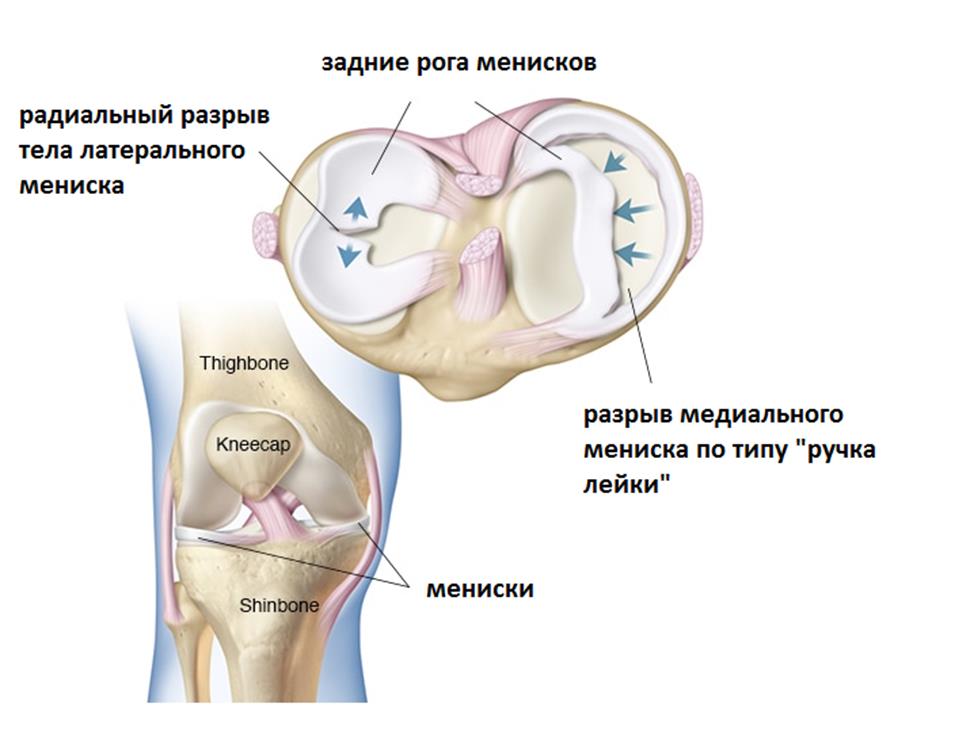
При небольших разрывах иногда достаточно небольшого периода покоя и консервативного лечения для того, чтобы облегчить или полностью убрать симптомы. В других случаях требуется хирургическое лечение.
В зависимости от морфологии повреждения мениска может потребоваться либо его резекция, то есть частичное удаление, либо шов мениска.
В настоящее время считается, что мениск нужно восстанавливать (сшивать) во всех возможных случаях, так как резекция, даже экономная, всё равно грубо нарушает естественную биомеханику коленного сустава. К сожалению не каждый разрыв мениска технически возможно сшить. Многие разрывы имеют комбинированный, раздавленный характер, и низкое качество тканей в этих случаях позволяет провести только резекцию повреждённого участка мениска.
Симптомы разрыва мениска.
Если у вас порвался мениск, вы можете испытывать следующие симптомы:
-треск, хруст в суставе.
-отёк, опухлость, ощущение распирания
-боль, в особенности при сгибании и скручивании (ротации)
-неполное разгибание коленного сустава
При всех этих симптомах необходимо обратиться к врачу травматологу-ортопеду, специализирующемуся на артроскопии коленного сустава.
Причины разрыва мениска.
Обычно мениск разрывается при резком скручивании и осевой нагрузке на полусогнутую ногу, что происходит при резком старте или наоборот внезапном торможении. Глубокие приседания и поднятие тяжестей из положения приседа может иногда приводить к разрыву мениска. Дегенеративные изменения на фоне гонартроза также могут приводить к разрыву мениска, чаще в виде расслоения и комбинированных повреждений.
Факторы риска разрыва мениска.
Занятия спортом связанные с резкими скручиваниями и поворотами на фиксированной ноге, такие как футбол, баскетбол, теннис, контактные единоборства. Риск разрыва мениска при этом увеличивается с возрастом в связи с накоплением дегенеративных изменений.
Последствия повреждения мениска.
Диагностика разрыва мениска.
Разрыв медиального мениска часто может быть выявлен во время физического осмотра. Для этого существует целый ряд диагностических тестов.
Наиболее чувствительным клиническим признаком является боль в проекции суставной щели на уровне повреждения. При высокой сенситивности, данный способ не обладает высокой специфичностью именно для разрывов мениска. Помимо пальпации суставной щели существует ряд провокационных тестов.
Тест Apley. Специфичность 58 %
Положение на животе. Бедро фиксируется коленом осматривающего. Осуществляется тракция за нижнюю часть голени и поочерёдно наружная и внутренняя ротация голени. При этом оценивается уровень подвижности.
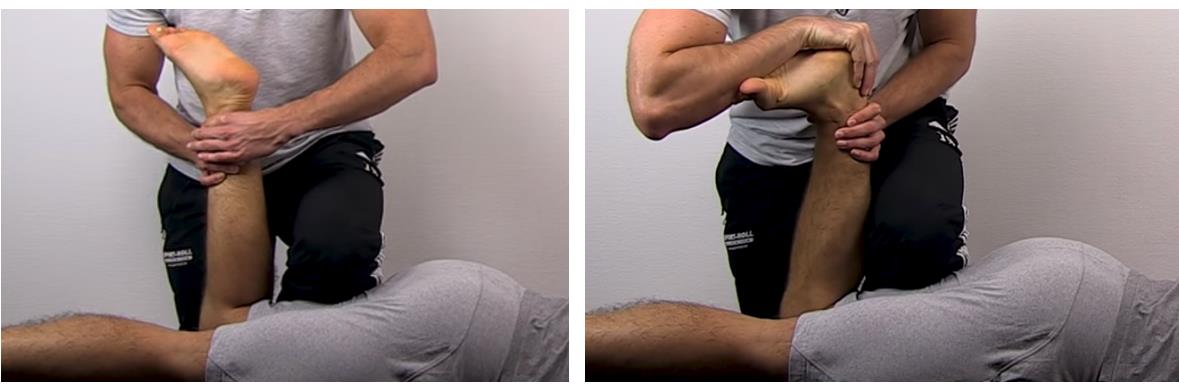
Затем тест повторяется с выполнением компрессии. При этом оценивается боль, крепитация, амплитуда движения.
Следующим тестом который мы рассмотрим будет тест Thessaly.
Сенситивность 64 % специфичность 53 %.
Пациент стоит на больной ноге согнутой в коленном суставе на 20 градусов. После чего выполняет скручивание попеременно в наружную и внутреннюю сторону, как позитивный результат расценивается при появлении боли и щелчков.
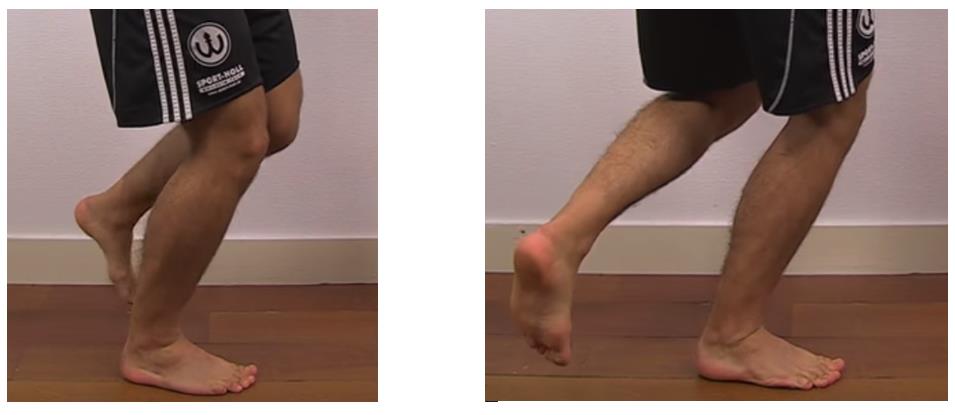
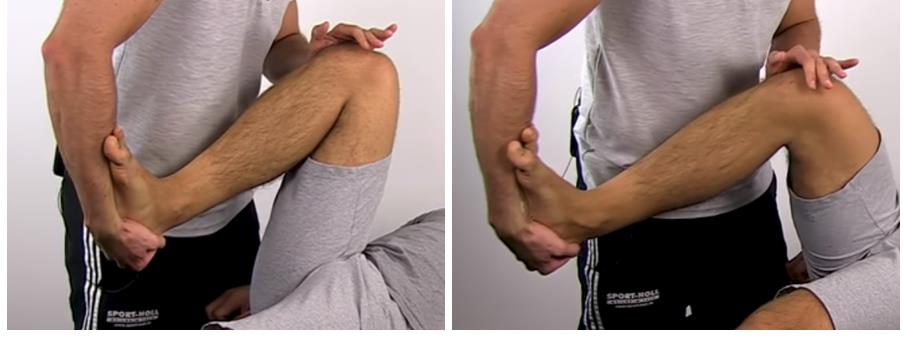
Тест McMurray's, считается более аккуратным,
его точность порядка 73 %.
Для выполнения теста Мак Мюррея пациент укладывается на спину, нога пациента фиксируется в положении ротации за стопу одной рукой, при этом на коленный сустав оказывается давление либо снаружи либо изнутри, нога разгибается. Необходимо повторить тест с различной ротацией голени и различным направлением давления на коленный сустав. Пальпируемый щелчок или клик сопровождаемый болью подтверждает диагноз разрыва мениска.
Напоминаем вам, что эти тесты носят предварительный характер, их выполнение необходимо для того чтобы заподозрить повреждение мениска. Для инструментального повреждения наиболее часто используется МРТ.
При этом можно предварительно оценить протяжённость и характер разрыва, спланировать хирургическую тактику.
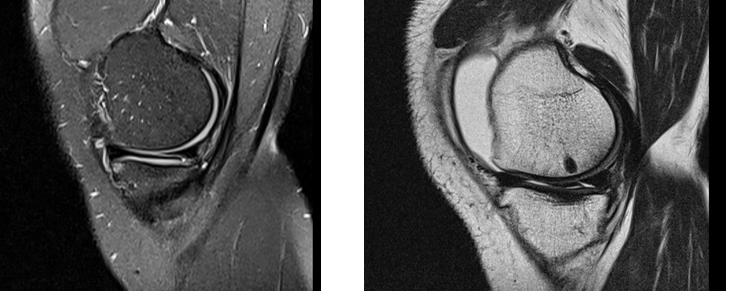
Классификация разрывов мениска.
Существует несколько основных классификаций разрывов мениска. Простая описательная классификация основана на локализации повреждения (красная\розовая\белая зоны).

В подавляющем большинстве случаев разрывы мениска носят дегенеративный характер и представляют собой раздавленные комплексные повреждения его свободного края.
Горизонтальные и комбинированные дегенеративные разрывы чаще встречаются у более возрастных пациентов и появляются без предшествующей травмы.
Лечение разрыва мениска.
Консервативное лечение используется как основный метод лечения в случае комплексных дегенеративных разрывов свободного края без механического компонента в виде блока сустава, заклинивания. Функциональный покой, разгрузка, холод местно по 30 минут 5 раз в день, приём НПВС, внутрисуставное введение препаратов гиалуроновой кислоты или богатой тромбоцитами плазмы, лечебная физкультура с методистом, зачастую дают такой же результат как артроскопическая санация, при этом без каких либо хирургических рисков.
Оперативное лечение разрыва мениска.
В большинстве случаев разрыва мениска до настоящего времени в основном выполняют его частичную или парциальную резекцию. В настоящее время эта тактика во всём мире пересматривается в пользу выполнения реконструкции или шва мениска. Резекция производится при комплексных, дегенеративных и радиальных разрывах, при всех остальных типах разрывов возможно выполнения шва мениска.
После резекции мениска в 80 % случаев улучшение наблюдается уже на следующий день после операции. В 20 % случаев болезненность и другие симптомы постепенно регрессируют на протяжении нескольких месяцев. Хорошие результаты наблюдаются в основном у молодых пациентов (младше 40 лет) в условиях отсутствия деформации конечности и признаков артрита, с повреждением одного мениска.
Шов мениска.
Лучшими кандидатами для шва мениска являются свежие разрывы в паракапсулярной (красной) зоне. Так как эта зона хорошо кровоснабжается, такие разрывы хорошо срастаются. Соответственно чем дальше от красной зоны, тем хуже кровоснабжение и тем больше риск несращения. Продольные и вертикальные разрывы срастаются лучше чем радиальные, горизонтальные и дегенеративные.
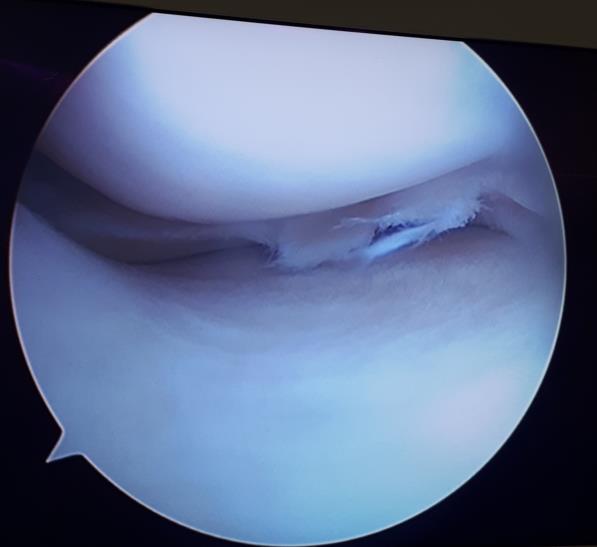
Ниже приведём пример сшивания небольшого полнослойного вертикального разрыва заднего рога медиального мениска у 18 летнего пациента нашей клиники.
На протяжении 1 года он испытывал боли и дискомфорт при выполнении приседаний, беге, скручивании на повреждённом ранее коленном суставе, выполнил МРТ и обратился к нам в клинику.
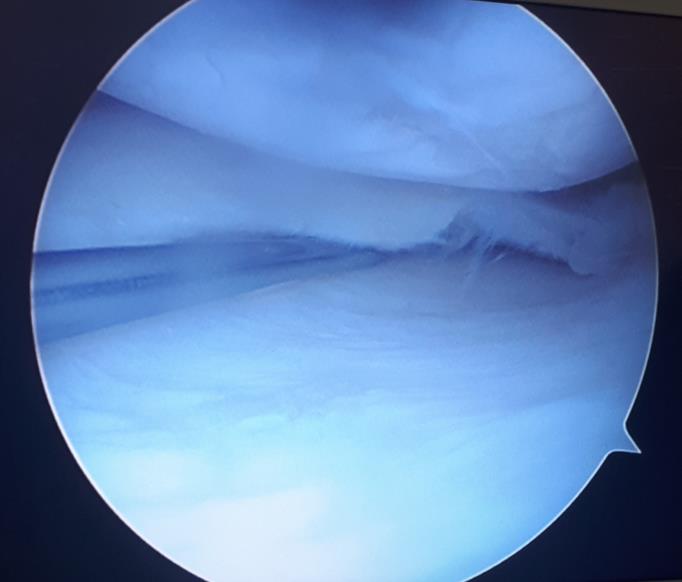
При выполнении артроскопии визуализируется вертикальный разрыв заднего рога медиального мениска.
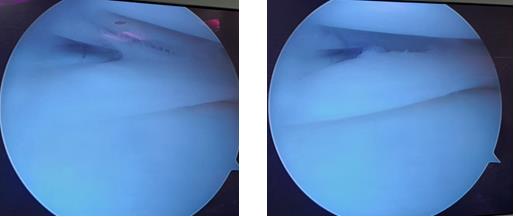
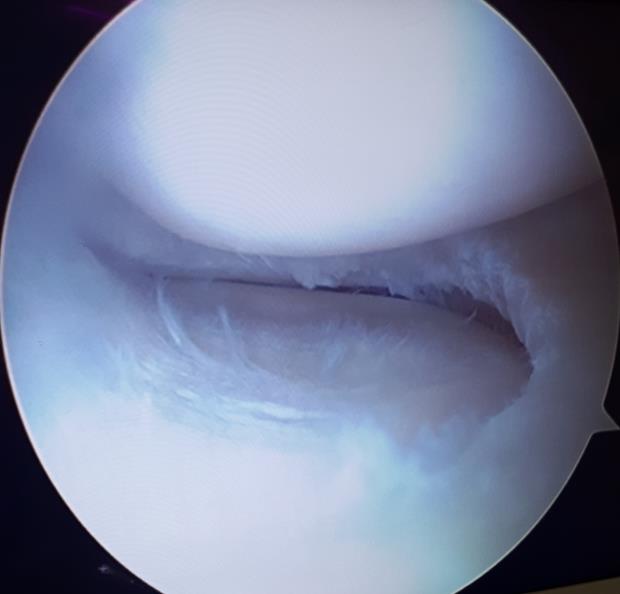
Следующим этапом производится обработка краёв разрыва при помощи специального щупа с алмазной щёткой на кончике. Благодаря этому обнажаются коллагеновые волокна которые служат хорошим субстратом для фиксации клеток, которые в дальнейшем образуют в месте разрыва рубцовую ткань.
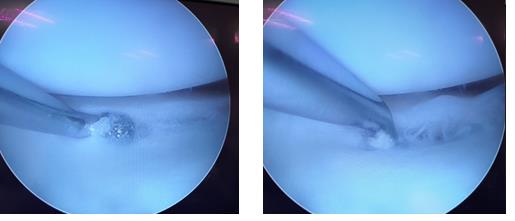
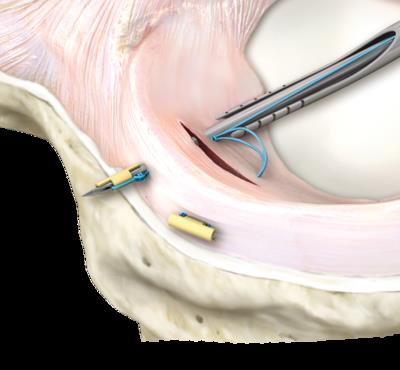
Использование такого инструментария позволяет не делать дополнительных доступов и снижает риск повреждения прилегающих к менискам сосудистых и нервных структур.
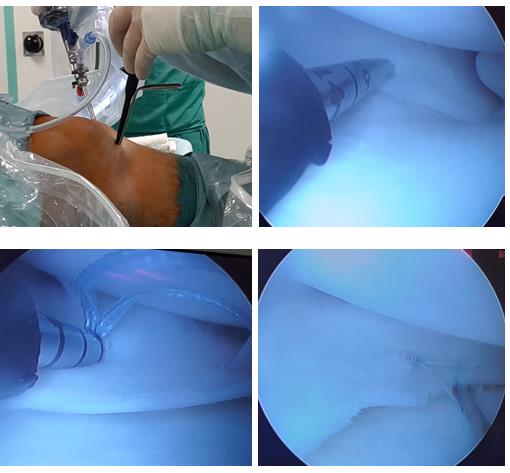
В существующей литературе описано, что мениски лучше срастаются, если одновременно выполняется пластика передней крестообразной связки. По видимому, это связано с тем что при пластике ПКС выполняются костные каналы значительного диаметра по которым внутрь сустава поступают стволовые клетки костного мозга, способствующие лучшему сращению разорванного мениска, а также более щадящая реабилитация. Опираясь на эти данные, ортопеды начали делать трефенеционные отверстия в прилежащих к разрыву мениска участках кости, а также использовать новейшие регенеративные технологии в попытке увеличить вероятность хорошего и надёжного сращения разорванного мениска. В том числе для стимуляции регенеративного потенциала возможно использование васкулярно-стромальной фракции мезенхимальных клеток жировой ткани и богатой тромбоцитами плазмы, но об этом чуть позже.
В такой ситуации после резекции изменённого участка мениска можно ожидать длительно сохраняющийся болевой синдром, синовит и прогрессирование артроза, несмотря на резекцию повреждённого участка мениска. Для того чтобы улучшить внутрисуставной гомеостаз и дать возможность хрящевой ткани адаптироваться к изменённой биомеханике сустава можно использовать внутрисуставное введение богатой тромбоцитами плазмы и стволовых клеток жировой ткани.
Современные возможности ускоренной реабилитации при разрыве мениска и других внутрисуставных повреждениях коленного сустава.
Am J Sports Med. 2017 Feb;45(2):339-346. doi: 10.1177/0363546516665809. Epub 2016 Oct 21.
Проспективное, двойное-слепое, рандомизированное сравнение результатов лечения гиалуроновой кислотой и богатой тромбоцитами плазмы.
Биология лечения остеоартрита коленного сустава.
Использование богатой тромбоцитами плазмы (БОТП) в лечении остеоартрита продемонстрировало различные результаты в рандомизированных контролируемых исследованиях в сравнении с гиалуроновой кислотой. Биологический анализ использования БОТП показал выраженный противовоспалительный эффект.
Целью исследования было оценить клинический и биологический эффект внутрисуставного введения БОТП в сравнении с гиалуроновой кислотой (ГК)
Уровень доказательности – 1.
111 пациентов с симптоматическим остеоартритом получали серию из 3 инъекций БОТП либо ГА под ультразвуковым контролем. Клинические данные собирались непосредственно перед началом лечения, и потом 4 раза в течение 1 года. Синовиальная жидкость бралась для анализа провоспалительных и противовоспалительных факторов перед началом лечения, через 12 и 24 недели после лечения. Для оценки клинического и биологического результата использовались несколько шкал: (1) Western Ontario and McMaster Universities Osteoarthritis Index (WOMAC) pain subscale; (2) International Knee Documentation Committee (IKDC) subjective knee evaluation, visual analog scale (VAS) for pain, and Lysholm knee score, а также производилась сравнительная оценка провоспалительных и противовоспалительных факторов в синовиальной жидкости.
Результаты исследования: БОТП оказалась более эффективной чем гиалуроновая кислоты по всем оценочным шкалам через 12 и 24 недели после проведенного лечения, а также достоверно имела более сильно выраженный противовоспалительный эффект за счёт снижения провоспалительных цитокинов, таких как интерлейкин 1 и фактор некроза опухоли альфа.
В другом исследовании первого уровня доказательности (Am J Sports Med. 2016 Apr;44(4):884-91. doi: 10.1177/0363546515624678. Epub 2016 Feb 1.) , проведённом FDA, главным органом регламентирующим легализацию того или иного метода лечения или лекарственного препарата в США, также была показана эффективность БОТП превышающая таковую препаратов гиалуроновой кислоты на сроках наблюдения 6 и 12 месяцев после лечения.
Ещё о применении БОТП и СВФ вы можете узнать из этой статьи.
Реабилитация после разрыва мениска
Реабилитация после разрыва мениска очень сильно варьирует в зависимости от характера и объёма операции, возраста пациента, сопутствующих повреждений коленного сустава. Так при небольшом радиальном или горизонтальном разрыве свободного края, после парциальной резекции пациент сразу же может ходить с полной нагрузкой без особых ограничений. В случае если выполнялась резекция по поводу значительного комбинированного разрыва площадью более 30% от мениска сустав может длительно адаптироваться к новой системе распределения нагрузки. В таких случаях требуется функциональный покой и разгрузка коленного сустава на протяжении нескольких недель после вмешательства. В послеоперационном периоде может потребоваться внутрисуставное введение лекарственных препаратов. Хорошо себя зарекомендовали обогащённая тромбоцитами плазма и гиалуроновая кислота.
В тех случаях когда выполняется шов мениска, осевая нагрузка лимитируется на срок до 6 недель (пациент ходит с дополнительной опорой на костыли). Для стимуляции регенерации после шва мениска также показано интраартикулярное введение богатой тромбоцитами плазмы.
- 30 сентября 2018 года, играя в футбол, я порвал переднюю крестообразную связку левого колена
- 14 ноября 2018 года мне сделали операцию по реконструкции связки
- 25 июня 2019-го я пробежал первые семь километров (врач разрешил бегать и играть в футбол 23 мая)
Я не попал по мячу и не смог сохранить баланс. На мне были новые бутсы, поле было искусственным, это дало отличное сцепление подошвы, и получилось, что стопа намертво впилась в газон, а корпус закрутился против часовой стрелки и на колено выпала очень большая нагрузка. Колено подвернулось, как будто сложилось под тобой. Связка порвалась.
— К сожалению, очень часто это зависит просто от угла, который возникает между стопой, бедром и голенью — и все остальные факторы играют уже второстепенную роль. Упрощенно, если бедренная кость встает не под тем углом по отношению к большеберцовой, стопа зафиксирована жестко и вы приложили достаточно сил, напряжение и натяжение связки становится критическим, она может не выдержать и порваться. Часто это происходит при вращательном движении. Задний крест нередко повреждается при ДТП, — объясняет хирург Юрий Глазков, — Да, есть статистика, что, например, женщины получают такую травму чаще. В силу особенностей анатомии нижних конечностей им проще получить тот самый угол, при которым возрастает риск травмы, но в целом от этого практически невозможно застраховаться, особенно если вы ведете активный образ жизни. Спортсменам-любителям я обычно говорю, что это, в принципе, цена наших эмоций от спорта и нашего хорошего настроения.
По ощущениям это больно, но это точно не самая болезненная травма среди тех, которые вы можете получить на футболе. Ключевых особенностей три:
- В момент травмы можно услышать, как что-то щелкает
- Колено довольно быстро опухает
- Вы перестаете чувствовать стабильность коленного сустава
Дорого. Чтобы попасть на операцию, вам понадобиться сделать МРТ-исследование — от 4000 до 8000 рублей.
Первый набор лекарств, чтобы снять отек и болевые ощущения, — еще 4000-5000.
Если вы не можете обеспечить ноге покой, вам предложат какое-то время перемещаться в ортезе, — 4000.
Сделать пункцию (удалить кровь из сустава) у врача частной практики — еще 3000-5000.
После операции вам понадобятся:
— противовоспалительные и препараты для профилактики венозной тромбоэмболии (омез, аркоксия) — 3000 рублей;
— хондропротекторы, в моем случае Геладринк (бесполезен, по мнению одного из докторов) — 3000;
— ортез с регулируемым углом сгиба — от 12 000 (и до 45000);
— несколько процедур, самые популярные: инъекции обогащенной тромбоцитами плазмы (от 4000 до 10 000 за процедуру — не делал) и инъекции гиалуроновой кислоты, в моем случае — три укола по 6500 за один.
Еще можно посещать курсы электромиостимуляции мышц (или купить миостимулятор — от 15 000), магнитотерапии и заниматься восстановительными процедурами с тренером.
В моем случае травма крестообразной связки без стоимости операции обошлась мне в 58 000 рублей.
— Если бы у меня был безлимит по деньгам, как у футболиста, что бы еще можно было сделать?
Единственное светлое пятно во всей истории — пластику передней крестообразной связки могут сделать по полису обязательного медицинского страхования за 0 рублей. Или по полису ДМС, и тогда надо будет оплатить только стоимость имплантов. Штучек, с помощью которых новую связку прикрепят к костям, тех самых металлических винтов в прошлом. Сейчас они делаются из биоматериала, который может буквально прирастать к костям. Из минусов — это не самая простая операция, и существует теория, что не все врачи ее делают одинаково хорошо.
Мне делали по ОМС в Центре травматологии и ортопедии ГКБ им. Семашко. Нужно попасть на прием к хирургу, и он направляет на операцию. Получив направление на операцию, нужно сдать анализы крови и мочи, приехать в больницу. Вас положат в палату и на следующий день рано утром заберут оперировать.
Перед операцией дают успокоительное, феназепам; во время — с помощью капельницы вводят еще одно. Наркоз — спинальный, укол делается в район поясницы, и после этого вы перестаете чувствовать ноги. Скорее всего, успокоительное дается именно для этого, потому что ощущение, что ноги тебя больше не слушаются, внезапно абсолютно не пугает. При этом вы на руках перебираетесь с кушетки на операционный стол, а ваши ноги, как хвост рыбы, перекидывает медсестра. Да, это выглядит именно так.
Несмотря на то, что местный наркоз не используют, от успокоительного хочется спать и операцию почти не помнишь — я, например, так ни разу и не увидел самого хирурга, хотя несколько раз просыпался. Как объясняют, хирург в городской больнице делает 7-8 операций в день, как минимум одна из этих операций связана с повреждением крестообразных, и на специалисте только основная часть работы — забрать трансплантат, правильно поставить его на место порванной связки и закрепить.
Важно! Споры о том, как быстро начинать ходить без костылей, точно такие же, как споры о Canon и Nikon или Samsung или Apple. Будьте к этому готовы. Два просвященнейших врача абсолютно одинаковой квалификации могут вам говорить абсолютно разное. Один — что нужно 1-2 недели ходить с помощью костылей и давать ноге максимальный покой. Другой — что можно почти сразу после операции опираться на ногу (мой случай) и начинать делать самые простые упражнения — лежа на спине поднимать и опускать выпрямленную ногу. В частной клинике, если вам попадется честный врач, вас могут отпустить домой уже на вторые сутки, указав необходимый набор обезболивающих. В государственной меня оставили на 5 дней. Сказали, что операция прошла почти идеально, поэтому из медикаментов только антибиотики и обезболивающие внутримышечно два раза в день. Одновременно с этим мой товарищ рассказывал, как еще два-три дня лежал с высокой температурой и об активном восстановлении даже не думал. У человека в палате после такой же операции еще три дня, не переставая, болела голова. Врачи говорили, что нужно было меньше лежать после операции.
Наступать на ногу страшно, кажется, что связка снова порвется. Говорят — это стандартное ощущение. Ходить в ортезе, в котором нога остается строго прямой, невероятно неудобно. Спускаться с лестницы тяжело, от ходьбы на прямой ноге быстро болит спина.
Через неделю угол ортеза можно поставить на 30 градусов, через две — на 60, через три — на 90. Через четыре недели ортез можно снять и начинать ходить.
Швы снимают через 10-14 дней. С этого момента можно нормально мыться. До этого мыться помогают только креатив и растяжка.
В первые 4 недели ваши упражнения — это подъемы прямой ноги в разных позициях, сгибания колена до боли. После этого становится веселее, можно крутить велосипед, плавать в бассейне, разрабатывать мышцы. На ютубе есть несколько курсов, где упражнения расписаны по неделям:
- Один (возможно, лучший)
- Два
- Три
- Четыре
Будьте готовы к тому, что чисто психологически неожиданно станет очень плохо. Четыре недели после операции вам максимально неудобно ходить, неудобно спать (ортез все-таки довольно громоздкий), неудобно мыться, любое переодевание вещей затягивается, а нога может поднывать. В какой-то момент может появиться полная апатия ко всему, и ты думаешь только о том, что люди справляются с куда более серьезными заболеваниями. Живешь точками отсчета: снять швы, снять ортез, добиться сгибания ноги до угла 90 градусов и полного безболезненного разгибания. В первые недели после операции сгибать ногу на 90 градусов не получается, кажется, что в колене надулся маленький шарик, который при сгибе давит на сустав изнутри и как будто распирает его.
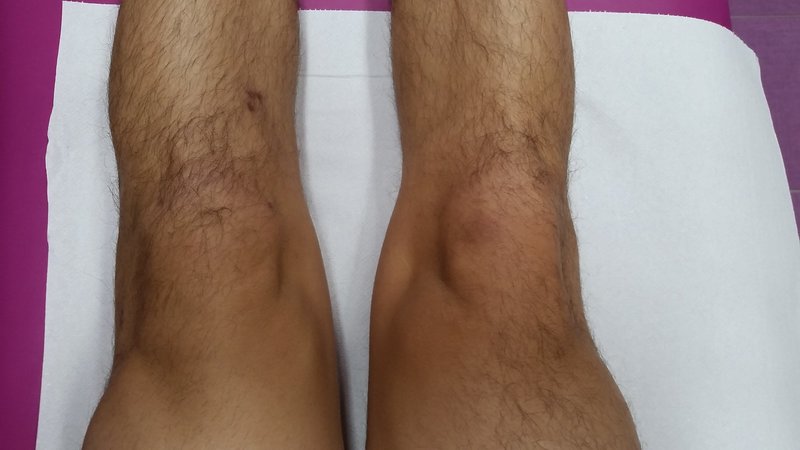
Второй-третий месяц после операции я плавал, крутил велосипед, закачивал икру с помощью резины, очень аккуратно приседал, зацепляя резину за турник, т. е. уменьшая нагрузку на ноги, делал все возможные подъемы ноги.
После третьего месяца начал заниматься на блочных тренажерах с маленьким весом и большим количеством повторений. Пугает, что за 4 недели в ортезе мышца сдувается и вы получаете две ноги разного объема выше колена. Врачи говорят про замкнутый круг: мышца в тонусе снимает нагрузку с сустава, но свежепрооперированный сустав не дает делать упражнения, которые привели бы в тонус мышцу.
Даже в домашних условиях можно делать очень много упражнений на восстановление координации, наклоны на одной ноге, приставные шаги с резиной, приседания с попеременным отрывом ног, балансировка на нестабильной поверхности. Тут важно, что крестообразная связка отвечает за стабильность коленного сустава, и ее приживление должно сопровождаться не просто силой мышц, но и нормальной координацией движений. Условно вам не придется заново учиться ходить, но учиться уверенно стоять на одной ноге — да, придется. Примерно через пять месяцев начинаешь чувствовать себя здоровым. Единственный нюанс: ради интереса я решил попробовать делать каждый день по тренировке на протяжении 42 дней. И это получилось. То есть через 4 месяца после операции я провел самые насыщенные тренировками полтора месяца в жизни. Через шесть месяцев я пришел на прием к хирургу, и он сказал, что колено для среднестатистического пациента выглядит очень хорошо.
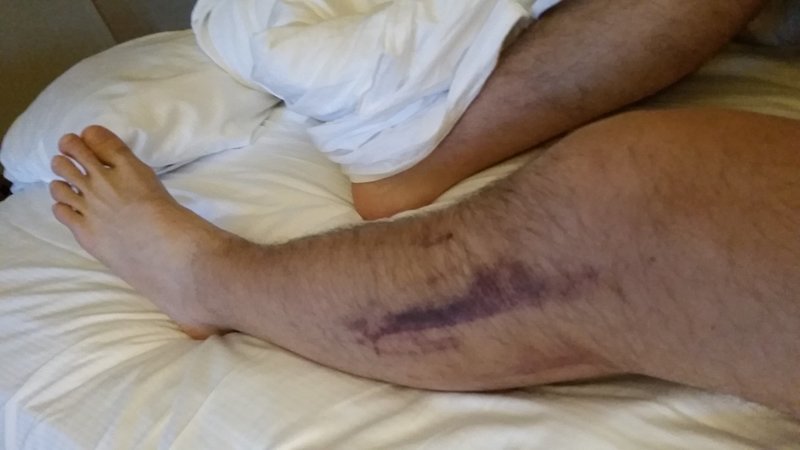
От травмы почти невозможно застраховаться: отсутствие лишнего веса и разминка идут на пользу, но решающей роли не сыграют.
Как и в случае с авиакатастрофами или квартирными аферами — только негативный опыт становится публичным. Условно, многие не пишут на форумах, если операция прошла хорошо. Из-за этого создается эффект, что осложнения возникают через одного. Я обзванивал очень много знакомых, у кого был разрыв крестообразных, и большинство нормально прооперировались и восстановились.
Я спрашивал совета у шести довольно серьезных врачей (из них трое не видели МРТ), и в какой-то момент был счет 2:2 в голосовании делать операцию или нет. Есть теория, что проникновение в сустав дает не меньшее количество осложнений, чем жизнь с порванной связкой. Мнение довольно авторитетного доктора — с порванной крестообразной можно жить обычной жизнью, если вы не занимаетесь спортом. Если закачать мышцы бедра и ходить на профилактические процедуры, можно даже тренироваться на любительском уровне. Другие, в ответ на это, очень эмоционально называли такой подход неправильным и говорили, что помогает только операция, особенно если тебе меньше 50 лет. В одной палате со мной лежал молодой человек, который откладывал пластику ПКС 10 лет. В итоге он пришел к хирургу с жалобой на то, что его колено периодически заклинивало в одном положении. Оно переставало сгибаться и разгибаться.
В восстановление можно вкладываться бесконечно и потратить несколько сотен тысяч рублей. Например, заниматься с реабилитоголгом. Моей главной тратой стала покупка миостимулятора (32 тысячи рублей) — он приводит мышцу в тонус, но позволяет делать это, не нагружая сустав.
С момента моей операции прошло 8 месяцев. При сильном сгибании колена есть ощущения, что оно ведет себя не так, как раньше. Пока не пробовал бегать спринты или делать прыжки со сменой направления. Бегать в умеренном темпе получается без боли. Мышцы бедра на левой и правой ноге почти одного размера. Говорят, что до сложнокоординационного спорта лучше дать себе 9-12 месяцев, если вы не профессионал. Примерно через год есть смысл сделать повторное МРТ и посмотреть на состояние колена. Хирург сказал, что я могу начинать играть в футбол, если есть желание. Желания пока нет. Пока хочется наслаждаться стабильностью коленного сустава во время бега и тренировок на улице.

Повреждения связок коленного сустава часто называют спортивной травмой. Это вполне объяснимо, поскольку прочные эластичные ткани, образующие связочный аппарат, обеспечивающий суставную функциональность, повреждаются только при чрезмерных нагрузках или при контактных жестких воздействиях (удары, падения). Опытный травматолог может с большой достоверностью определить характер травмы у прыгуна, горнолыжника, теннисиста, спринтера, баскетболиста, гимнаста, исходя из накопленного опыта и знания специфики спортивных нагрузок.
Причины разрыва связок
При нетипичных нагрузках может произойти частичная травма (надрыв связок) или полное нарушение целостности суставно-связочного комплекса (разрыв связок). Находясь под впечатлением от успехов спортсменов, развивающих огромную скорость на горнолыжных спусках, ставящих рекорды по прыжкам в высоту и длину, мы даже представить себе не можем, какие перегрузки выдерживает опорно-двигательная система, насколько синхронно и четко работают мышцы, сухожилия, связки.

Только в одном коленном суставе, чтобы обеспечить сгибание-разгибание, подвижность, повороты и фиксацию в одном положении и принимает участие четыре группы связок:
- Передние крестообразные;
- Внутренние боковые;
- Задние крестообразные;
- Медиальные коллатеральные.
Каждая из связок уязвима к определенным видам внешних воздействий, после чего требуется консервативное или хирургическое лечение. Согласно статистическим данным официальной медицины, наиболее распространенной является операция на передней крестообразной связке, которая подвергается серьезному травматическому воздействию. Надрывы и разрывы передней связки случаются в 20 раз чаще, чем травмы заднего связочного комплекса, причем женщины получают повреждения, в среднем, в 6 раз чаще, чем мужчины.
Надрыв или полный разрыв передней крестообразной связки колена связан с несколькими видами нетипичного воздействия. Передняя связка удерживает голень от чрезмерного смещения вперед и назад, допуская определенное превышение физиологической нормы амплитуды движений за счет эластичности тканей ее образующих.

Причинами разрыва коленных связок передней группы являются:
- Резкое контактное воздействие (удар по голени или бедру);
- Субъективное воздействие (внезапное торможение, приземление после прыжка);
- Смещение голени в наружную сторону при повороте бедра во внутреннюю плоскость (травма баскетболиста при прыжках с разворотом);
- Смещение голени во внутреннюю сторону при повороте бедра наружу;
- Фантом стопа, или травма горнолыжника (разрыв связки при вращении голени и положении сустава под прямым углом).
Разрыв ПКС лыжников и слаломистов связан и со спецификой спортивный экипировки. Во время падения назад верхний край ботинка передает усилие в область верхней части голени большеберцовой кости. Этот вид нагрузки, при котором бедренная кость смещается назад, а голень удерживается краем ботинка, вызывает разрыв передней крестообразной связки.
Разрыв задней крестообразной связки коленного сустава случается значительно реже. В основном, к повреждению этого отдела суставного аппарата приводит прямое механическое воздействие, что случается при автомобильных авариях, нанесении прямых ударов под колено (хоккейная травма), падения с горы, поднятия большого веса (травма тяжелоатлета).
При этой травме возникает сильнейший болевой синдром, который пациенты часто сравнивают с действием электрического тока. Колено быстро опухает, кожа в области травмы краснеет. Движение вперед, сгибание или разгибание колена становится невозможным. Иногда отечность распространяется далеко за пределы сустава, опускаясь к голени и лодыжке.

Разрыв крестообразной связки колена нередко бывает комбинированным, когда повреждается мениск, сосудистый комплекс, мягкие ткани. Если характер повреждения связок опытный травматолог быстро определит по выраженной симптоматике и обстоятельствам получения травмы, то присоединенные патологические процессы определяются с помощью рентгенограммы, артроскопии, КТ и МРТ. Тяжелым случаем в медицинской практике считается множественная травма, когда происходит перелом колена, растяжение сухожилий и разрывы связок в нескольких местах.
Срочная операция на связках коленного сустава
В хирургической практике существует несколько методик и философских подходов к проведению операции на коленных связках. Специалист выбирает технику, исходя из характера повреждения, возраста, состояния пациента, клинических показаний.

Срочная операция по восстановлению связок проводится в течение 2-5 дней после получения травмы. Пациента доставляют в больницу с жалобами на сильную боль в области колена, потерю двигательной функции.
Первая помощь осуществляется по стандартной схеме — удаление крови из суставной полости, фиксация конечности с помощью компрессионной повязки. После оперативной диагностики хирург назначает операцию по сшиванию разорванных связок (если в ходе обследования не был выявлен разрыв мениска, перелом колена и другие повреждения, требующие специальной подготовки к радикальной хирургии).
Большую важность представляет оперативность оказания помощи, поскольку разорванные связки быстро укорачиваются, теряют эластичность, а их концы рассасываются. Если операция не будет выполнена в ближайшие дни после травмы, в дальнейшем потребуется более серьезное вмешательство — пластика связок коленного сустава.
Операция назначается в том случае, если врач счел нецелесообразным проводить консервативное лечение. Современная диагностика дает возможность с высокой степенью достоверности оценить шансы на успешное лечение при использовании радикальных и консервативных методик.
Реконструкция связок коленного сустава
Реконструкция, или пластика коленного сустава, показана при старых травмах, когда прошло более двух месяцев с момента повреждения суставного аппарата. К этому времени связки укорачивается, частично атрофируются, полностью теряет способность к растягиванию.

Для замещения утраченного фрагмента используют синтетические материал или часть сухожилия. Искусственные заменители применяют при лечении людей преклонного возраста, а в отношении молодых пациентов осуществляется пластика с использованием трансплантата, взятого из сухожилия связки надколенника или сухожилия полусухожильной мышцы. Собственный биологический материал называют аутотрансплантатом, взятый у донора — аллотрансплантатом.
Стандартная схема проведения пластики связок
Для проведения операции на передней крестообразной связке используется передневнутренний доступ, для хирургии задней (связки) — задневнутренний. Если приходится восстанавливать несколько связок одновременно, практикуется передневнутренний доступ. Дополнительный разрез осуществляется в области коленного сустава, и в области извлечения ткани для трансплантата (по внешней поверхности бедра).
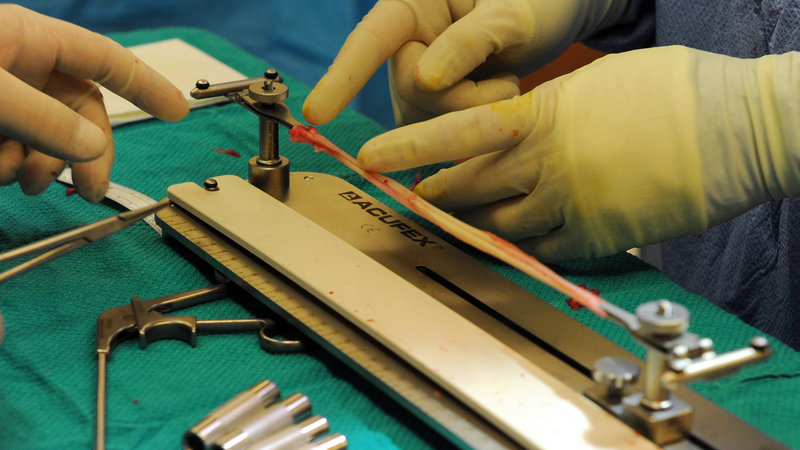
Больной лежит на спине (анестезия эпидуральная или общий наркоз). На поверхностях голени и бедра просверливаются отверстия для проведения трансплантата. Из волокнистой бедренной ткани (фасции) вырезают полосу шириной 3 см, длиной около 25 см. Ленту протягивают в созданные отверстия и перекрещивают над участком разрыва связки, после чего сшивают трансплантат и связку прочным биополимерным материалом (рассасывающие фиксаторы).
Раны послойно ушиваются, устанавливается дренаж. Конечный этап – иммобилизация конечности пластиковой шиной. Существуют и другие техники проведения пластики связок – выбор метода осуществляет хирург, исходя из характера и масштаба травмы.
Реконструкция с использованием связки надколенника является более сложной, но зато обеспечивает превосходный результат (по показателям стабильности и подвижности колена). Суть операции состоит в следующем: хирург отсекает часть связки вместе с костными фрагментами, что необходимо для закрепления ткани трансплантата в кости сустава. Сращение связки с губчатой костью осуществляется в течение трех недель. Фиксация аутотрансплантата в костных каналах осуществляются с помощью титановых или биополимерных (рассасывающихся) винтов.
Артроскопия — малотравматичная операция, при которой хирург проводит манипуляции под контролем специального аппарата, не обнажая сустав. Хирургический доступ — 2 небольших прокола (не более 2 см), через один из которых вводится миниатюрная оптическая камера, через другой – инструменты. Оптика дает увеличение в 40-60 раз.

При сложных комбинированных операциях одновременно проводится частичная резекция мениска и восстановление крестообразной связки. Самый сложный момент — определение степени натяжения трансплантата, который, в комплекте со связкой должен обеспечить сгибание, разгибание, натяжение мышц сустава в пределах атомической нормы. Слабое натяжение приведет к разбалтыванию и нестабильности сустава, тугая фиксация влечет за собой ограничение подвижности колена.
Подготовка к операции
Период подготовки к операции —2 недели. В течение этого времени врачи составляют схему лечения, выбирают методику проведения хирургии с учетом возраста пациента и его образа жизни (большинство спортсменов планируют вернуться к прежним нагрузкам). Больному подробно рассказывают, как будет проходить операция, какие действия должны быть предприняты в первые и последующие дни пребывания в больнице, чтобы восстановление осуществлялось наиболее эффективно. Пациент сдает анализы, проходит диагностическое обследование у специалистов по направлению оперирующего врача.
Противопоказания к проведению операции на связках колена
Противопоказания те же, что и при всех иных видах хирургии:
![]()
Гнойные инфекции;- Простудные болезни;
- Заболевания органов кроветворения;
- Постинфарктное и постинсультное состояние;
- Злокачественная гипертония;
- Некоторые аутоиммунные заболевания.
Относительными противопоказанием является наличие дегенеративных изменений в суставной ткани, атрофия мышц и связок.
Осложнения после операции
После операции на ПКС и задней крестообразной связке осложнения проявляются редко. Оперативное лечение проводится по хорошо отработанной схеме, с применением высокотехнологичного оборудования и инструментов, что определяет внушительные показатели полной реабилитации пациентов, даже с осложненными травмами. Тем не менее, о возможных последствиях пациент должен знать. К побочным эффектам относятся следующие проявления:
- Болевой синдром в течение двух дней;
- Опухание колена;
- Лихорадка, температура (реакция на хирургическое вмешательство);
- Внутренние кровоизлияния;
- Разрыв трансплантата (очень редко);
- Инфекционное воспаление костяной ткани;
- Онемение конечности (частичная потеря чувствительности);
Для предотвращения развития сепсиса и образования тромбов после операции назначают антибиотики и антикоагулянты в профилактических дозах. При соблюдении рекомендаций врача, касающихся подготовки к операции и поведения после хирургии, риск осложнений сводится к минимуму.
Реабилитация
Программа реабилитации после операции на связках коленного сустава разрабатывается индивидуально для каждого пациента. Врачи расписывают занятия и процедуры по часам, требуя точного выполнения всех пунктов. В первые дни показан покой и холод на прооперированную область. На третий день назначают упражнения на сгибание-разгибание сустава с помощью эластичной ленты. На 4 день ногу сгибают в колене под прямым углом.

Для восстановления силы четырехглавой мышцы применяют электростимуляцию и специальные тренажеры. Ходьба разрешается на четвертый день с костылями, и только в ортезе. Каждую неделю нагрузка увеличивается на 25%.
Вторая фаза реабилитации начинается со второй недели после операции. Пациенту разрешают тренировать сустав, выполняя приседания и отведение ноги в сторону в выпрямленном и согнутом положении. При усилении отечности и боли в области колена, нагрузки вновь уменьшают.
Основные упражнения проводятся на сгибание-разгибание колена. В третьем и четвертой фазе восстановления осуществляется тренировка на укрепление всех мышц конечности, восстановление симметричной нагрузки (правая-левая нога). Через 4 недели разрешается ходить без ортеза и костылей, если восстановлена функциональность четырехглавой мышцы.
К лечебным процедурам относится массаж, физиотерапия, солевые ванны, прием витаминных комплексов. Массаж проводится по ходу движения лимфы (снизу-вверх) от стопы, и до колена. Травмированная область в первые недели после операции не массируется.
Врачи предупреждают о недопустимости превышения нагрузок во время прохождения пооперационной реабилитации. Во-первых, это может привести к разрыву ткани трансплантата, во-вторых, нарушить баланс связочного аппарата. Потребуется повторная операция, которая не всегда бывает успешной.
Длительный период сохранения боли после операции является признаком ущемления нервных окончаний, тугое разгибание колена – свидетельствует о чрезмерном натяжении трансплантата. Необходимо известить хирурга о неприятных ощущениях и дискомфорте, чтобы были предприняты соответствующие меры по их устранению.
Недопустимо увеличивать угол сгибания, если это не предусмотрено программой реабилитации. Восстановление после травмы проходит у всех по-разному (это касается и личных ощущений и длительности времени реабилитации). Срок восстановления никак не влияет на конечный результат, а лишь свидетельствует о разных возможностях организма.
Стоимость операции
Срочная операция выполняется бесплатно (если пациент поступил на скорой помощи после травмы). Задачей хирурга является проведение экстренной диагностики, удаление крови из суставной полости, сшивание связок, либо фиксация конечности (гипс, пластик). Срочная помощь направлена на устранение факторов, угрожающих жизни и здоровью человека. В стальных случаях операция платная.
Плановая операция по реконструкции связок стоит от 39 тысяч рублей. Цена зависит от выбранной хирургической техники, масштаба травмы, статуса клиники, условиям пребывания (комфортности). Реабилитация оплачивается отдельно. Судя по отзывам пациентов, большинство из которых являются спортсменами, операция на связках колена позволяет полностью восстановить функциональность сустава, вести активный образ жизни, и даже заниматься спортом на профессиональном уровне.
Видео: операция при повреждении передней крестообразной связки коленного сустава
Читайте также:



