Оссифицирующий миозит на узи
На УЗИ мягких тканей в Красноярске иногда приходиться сталкиваться с обнаружением оссифицирующего миозита у пациента с различными жалобами. Оссифицирующий миозит (myositis ossificans) — это гетеротопическое образование неопухолевой кости или хряща в мышцах или рядом с ними. Причина его образования и механизм развития остаются загадочными. Большинство случаев, которые мы выявили на УЗИ мягких тканей наблюдается у подростков и молодых людей. Состояние может быть диффузным и прогрессирующим (myositis ossificans progressiva) или локализованным (myositis ossificans circumscripta). С использованием методов ультразвукового исследования было обнаружено, что размер оссифицирующего миозита является вторичным по отношению к прямой травме примерно в 60-75% случаев.
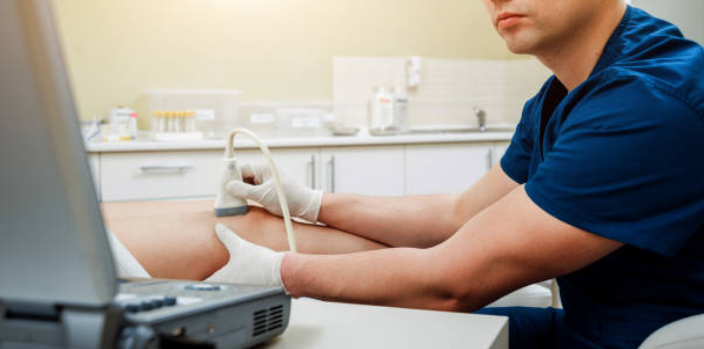
В тоже время при проведении УЗИ в Красноярске мы обнаружили, что данное состояние также происходит без истории травмы при параплегии, хронических инфекциях, ожогах и полиомиелите. Термин псевдоопухоль был использован для описания выявленных нетравматических оссифицирующих миозитов.
УЗИ может оказаться важным методом раннего выявления патологии, когда диагноз может быть предположен на основании сонографических данных до развития явной оссификации. В начале отмечается обнаружение образования с умеренным дистальным акустическим усилением. Ввиду сонографических данных и из-за подозрения на миозит, во время исследования иногда предпринимаются попытки тонкоигольной биопсии, и обычно рекомендуется консервативное лечение. Аспирационная биопсия, как бы то ни было, через несколько дней после выявления образования на УЗИ для изучения цитопатологии и выполняется, чтобы исключить абсцесс и онкологию.
Мы рекомендуем повторять ультразвуковое исследование через 5 и 7 недель, чтобы установить увеличение размера дискретного образования мягких тканей. В это время исследование обычно демонстрирует яркий эхогенный ободок, окружающий образование с акустическим затенением. Рентгенограммы также подтверждают развитие фокальной оссификации мышцы в соответствии с диагнозом оссифицирующий миозит. Острое течение оссифицирующего миозита встречается редко. Его наиболее распространенными местами являются плечо, рука и локоть, а также ягодицы и бедра, а вот появление в икроножной мышце менее распространено. Ультразвуковое прогрессирование заболевания хорошо известна, так как периферическая оссификация развивается в течение нескольких недель.
Если пациенты обращаются на ранней стадии, то обнаружение фокальной удлиненной гипоэхогенной массы в мышце неспецифично, поэтому дифференциальный диагноз будет включать гематому, абсцесс, фокальный рабдомиолиз и первичную или вторичную злокачественную опухоль мягких тканей. Когда поражение наблюдается на стадии окостенения, наиболее тревожными дифференциальными диагнозами являются пародонтальные и внекостные остеосаркомы. В этом случае ультразвуковое исследование обеспечивает точную трехмерную оценку очагового поражения и подтверждает отсутствие соединения опухоли с костями.
Сонография, выполненная с использованием современного оборудования, оказалась очень чувствительной при обнаружении кальциевых отложений в мягких тканях. Акустическая затенение от поверхностной оссификации может скрывать более глубокие кальциевые отложения, но изменение ориентации плоскости сканирования может помочь очертить оссифицированный контур. В этом случае последующее ультразвуковое исследование продемонстрировало тонкий ободок оссификации, которая позволяет дифференцироваться от злокачественных оссифицирующих опухолей, в которых осадочные отложения более разбросаны и расположены преимущественно в центре. Проведение УЗИ мягких тканей может легко продемонстрировать низкоинтенсивное центральное ядро поражения при оссифицирующем миозите и периферическое кальцифицированное кольцо.
Для уточнения сонографического изображения очагового поражения с его периферической оссификацией, наряду с простыми рентгенограммами, обычно других исследований не требуется, но необходимо динамическое наблюдение. Тонкоигольная биопсия обычно не показана для установления диагноза оссифицирующий миозит, потому что правильный диагноз не может быть сделан, если образец биопсии состоит из ткани только из центральной или пролиферирующей зоны. Более того, патологическая дифференциация от саркомы может быть затруднена. Однако, если гематома или абсцесс будут исключены на ранней стадии заболевания, тонкоигольная биопсия должна выполняться под контролем ультразвукового исследования в режиме реального времени.
В диагностике заболеваний связок, сухожилий и мышечных структур важную роль играют ультразвуковые исследования. Выявляемые патологии при УЗИ мышц и связок требуют правильного диагноза, в соответствии с которым будет назначено соответствующее лечение.

Именно этот метод позволяет:
- вовремя выявить патологический процесс и предотвратить его развитие;
- узнать о начавшемся воспалении;
- диагностировать травму;
- контролировать действенность назначенного лечения.
Однако все преимущества процедуры могут быть сведены на нет неграмотной расшифровкой и отсутствием опыта у врача. Поэтому для прохождения УЗИ мышц и связочного аппарата выбирайте проверенные клиники и грамотных специалистов.
Расшифровка
УЗИ даёт уникальную возможность изучить мышцы и связки в процессе движения, то есть в динамике.
Проверочной мерой в этом случае служит ультразвуковое обследование суставов – оно помогает дополнительно диагностировать повреждения нервной и сосудистой ткани.
Особое значение приобретает УЗИ мышечной ткани и суставов в спортивной медицине для диагностики травм, характерных при занятиях спортом. Эта методика дает возможность определения контузий и ушибов, разрывов мышц, (как полных, так и частичных) гематом и атрофических явлений.
При той частоте излучения, которую используют врачи-диагносты, дерма и эпидермис визуально сливаются в один тонкий слой с повышенной эхогенностью. За ним следует подкожная клетчатка, на экране монитора определяемая, как гипоэхогенный слой с отдельными эхоположительными сигналами. С возрастом таких сигналов становится всё больше и их интенсивность растёт.

Мышечная ткань обладает низкой эхогенностью, поэтому её сложно перепутать с артериями или венами, особенно, если дополнить УЗИ допплеровским исследованием.
Размещение прослоек и волокнистых структур соединительной ткани обусловлено положением точек фиксации мышц. Этим и объясняется разница в эхографическом изображении мышц и связок.
Видео ниже даст представление о визуализации мышечной ткани и сухожилий на УЗИ.
К примеру, для брюшка бицепса свойственна параллельная структура, а икроножная и прямая бедренная мышцы обладают перистой структурой, в то время как широкую мышцу спины отличает веерообразная структура. Для состояния покоя характерен очень слабый ток крови в мышечной ткани, а после нагрузки (в норме) он резко усиливается.
Эхогенность у женских мышц ниже, чем у мужских, а детские мышцы менее эхогенны, чем взрослые. Этот параметр отражён в показателе эластографии сдвиговой волны или ARFI, нормы которой равны, м/c:
- у детей любого пола – 1,74-1,78;
- у мужчин в молодом возрасте – 2,79-2,82, в пожилом – 2,87-2,91;
- у женщин – 1,73-2,56;
- при максимальном сокращении во время нагрузки – 6,57-7,53.
Патологии
Существует множество патологических состояний мышц и связок, при которых применяется в качестве диагностического метода УЗИ.
Первоначальные его УЗИ-проявления – это отёк мышечного пласта и соответственно, его утолщение, а также помутнение общего фона. Исходом воспаления может стать миофиброз, для которого характерно гомогенное сильное усиление эхоплотности и сокращение мышечного объёма. Если заболевание запущено, то мышца выглядит плотным однородным тяжем, практически слившимся с окружающими тканями.

Дерматомозит, осложнённый кальцинозом: на УЗИ может отличаться небольшими эхонегативными очагами, возможно, соответствующими некрозу. По мере того, как кальций накапливается в мышце, там растёт число эхопозитивных образований в виде крошек. Они не определяются при помощи рентгена или пальпации, а на УЗИ становятся причиной феномена “акустической тени”.
Обострения выглядят на экране как эхонегативный поясок, окружающий кальцинаты. Своевременная УЗИ-диагностика делает более эффективным применение полиаминокарбоновых кислот.
При дисплазии соединительной ткани и её синдромальных формах, объём мышечной массы сокращается, что сопровождается умеренным повышением её плотности. Кроме того, отмечается нарушение правильного расположения внутримышечных прослоек из соединительной ткани.
В отдельно взятых волокнах наблюдались перемещения ядер вглубь, и рост количества соединительнотканных структур. К тому же, отдельные волокна демонстрируют увеличение собственной толщины, плотности и степени зрелости.

В соединительной ткани, объединяющей волокна в пучки, были зафиксированы лимфоцитарные инфильтраты, окружающие те волокна, которые подверглись распаду. Гранулы гликогена располагаются неравномерно, и их число сокращается, в то время как в единичных волокнах обнаруживаются грубые гликогеновые вкрапления.
Нервные волокна имеют выраженный отёк, сопровождаемый негативными изменениями дистрофического характера. Гистология подтверждает данные, полученные на УЗИ.
При исследовании гистологического препарата у пациентов с предполагаемым синдромом Марфана на поперечном срезе можно наблюдать хаотичное расположение волокнистой структуры мышц. Волокна различного диаметра, некоторые из них гомогенизированы. В части волокон ядра смещаются к центру, а объём соединительной ткани растет.
На экране вокруг разрушающихся мышечных волокон можно наблюдать инфильтраты из лимфоцитов. Гистологи используют для диагностики синдрома Марфана окрашивание препарата по методике Ван Гизона с увеличением -400.

При этой патологии объём мышцы за счёт отложившегося в ней жира вначале увеличивается, после чего быстро сокращается. Если присоединяется кушингоидный синдром, наблюдается утолщение подкожной клетчатки с изменением её структуры (клетчатка становится бугристой и теряет однородность).
Во время проведения УЗИ мышц при токсической нейромиопатии на экране врач может наблюдать общее снижение эхогенности мышечной ткани и отсутствие рисунка. А также видны очаги с пониженной эхогенностью на фоне общего позитивного звукового фона.

При тяжёлой форме миопатии той же этиологии мышцы полностью утрачивают свою структуру, а кровообращение замедляется.
Заключение
Ультразвуковое обследование даёт возможность оценить особенности строения мышц у пациентов любых категорий.
Кроме того, такое исследование показывает следующие изменения, сопровождающие развитие мышечных патологий:
- изменение структуры мышц;
- повышение их звуковой плотности;
- резкое снижение общего кровотока;
- незначительное усиление тока крови при нагрузке.
В запущенных случаях миопатии могут привести к склерозированию мышечных волокон и сокращению их массы. Научные работники продолжают исследования по изучению эхографии мышц. Вероятно, совсем скоро мы узнаем об особенностях мышечных структур при различных видах нейромиопатий, что будет способствовать более точной диагностике.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Оссифицирующий миозит – это патологический недуг поражающие мышечные ткани. Рассмотрим причины болезни, симптомы, диагностику и лечение.
Миозит представляет группу воспалительных заболеваний, поражающих скелетные мышцы. Основной симптом патологии – это локализованные боли в мышце, которые усиливаются при движении и прощупывании. Оссифицирующий миозит это частичное окостенение мышцы. Болезнь является редкой формой полимиозита, который развивается после травм, растяжений и разрывов связок, переломов и вывихов. Миозит может развиваться на фоне фибромиозита, то есть при замещении поврежденных мышечных волокон соединительной тканью.
Основные формы миозитов:
- Оссифицирующий – возникает после травм, но может быть и врожденным, характеризуется отложением кальцинатов в мышцах.
- Полимиозит – воспалительное заболевание мышц, вызванное цитомегаловирусом и вирусом Коксаки.
- Инфекционный (негнойный) – возникает при бактериальных и вирусных поражениях, венерических заболеваниях.
- Гнойный – может появиться в результате хронического остеомиелита или септикопиемии.
- Дерматомиозит – поражению подвержены не только мышечные ткани, но и кожный покров.
- Паразитарный – возникает при токсико-аллергической реакции организма на паразитарное инфицирование.
Оссифицирующий миозит вызывает деформацию конечностей, и появление сильных болей, что приводит к снижению подвижности. Кроме этого происходит уплотнение участков мышц. На начальных стадиях патология провоцирует воспалительный процесс в мышце, из-за чего появляется отечность, покраснение кожи и болезненные ощущения. Через время рубец окостеневает и приводит к уплотнению. При попытках пальпации можно обнаружить довольно твердые участки, которые не отличаются от кости. Именно эти участи деформируют конечность из-за срастания с костями.
Как правило, оссификация возникает в мышцах бедра и плечевых мышцах. При патологии плечевой мышцы движения в локтевом суставе ограничиваются до полного обездвиживания. При поражении средней головки четырехглавой мышцы бедра деформации подвергается коленный сустав.
Оссифицирующий миозит имеет несколько форм, рассмотрим каждую из них:
- Травматический – данная форма характеризуется быстрым прогрессированием и образованием твердого компонента внутри мышцы, который при биопсии принимают за саркому. Именно из-за ошибок в процессе диагностики и лечения заболевание вызывает ряд серьезных осложнений.
- Трофоневротический – развивается из-за травматизации крупных нервных стволов. Как правило, поражает коленный и тазобедренный суставы.
- Прогрессирующий миозит – может начать развиваться еще в период внутриутробного формирования плода, но проявляет себя на первом году жизни ребенка. Чаще всего возникает у мальчиков. Вызывает скованность мышц, ограничение движений и изменения осанки.

[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Причины оссифицирующего миозита
Причины оссифицирующего миозита кроются в патологических физиологических процессах денервирования мышечных волокон. Заболевание может развиваться из-за воздействия различного рода токсических веществ. Токсический миозит появляется при алкоголизме и наркотической зависимости. Прием определенных медикаментов, также способен вызвать нестойкое поражение мышц. Но точный патогенез заболевания не известен. Оссификаты могут образовываться в течение нескольких недель, а то и лет.
Очень часто болезнь возникает на фоне остеомиелита, рожистого воспаления кожи, цистита с камнями в мочевом пузыре. Различные вирусные заболевания, бактериальные и грибковые инфекции, также провоцируют миозит. Миозиты средней и легкой степени тяжести возникают после различных травм, переохлаждения, мышечных судорог, интенсивных физических нагрузок. Риск развития миозита возникает у людей определенных профессия – музыкантов, водителей, операторов ПК. Длительные нагрузки на определенные группы мышц и неудобное положение тела провоцируют патологию.

[9], [10], [11], [12], [13], [14]
Симптомы оссифицирующего миозита
Симптомы оссифицирующего миозита имеют нарастающий характер. Зачастую заболевание возникает у молодых мужчин и в 50% случаев из-за травм и механических повреждений. Очаги воспаления локализуются в скелетной мускулатуре, преимущество в ее глубоких отделах. Реже воспалительный процесс начинается вблизи надкостницы. Как правило, оссифицирующий миозит поражает бедра, ягодицы, верхние и нижние конечности, область плеч.
Рассмотрим основные симптомы, которые проявляются по мере прогрессирования заболевания:
- На пораженной поверхности возникает мягкая припухлость, которая при пальпации по консистенции напоминает тесто.
- Через время пораженные ткани начинают уплотняться из-за оссификации. Как правило, в этот период болезнь выявляют и начинают лечение.
- Узел оссификации окружен мышечными массами, которые из-за дегенеративных процессов стали похожи на желе. Возможно разрастание фиброзной ткани и замещение узла сформированной костью, пронизанной фиброзной тканью и кистами.
Клиническая картина заболевания полностью зависит от характера повреждения, вызвавшего миозит. Если повреждены сосуды и травма серьезная, то симптоматика прогрессирующая. В течение месяца на поврежденной конечности появляется отечность и болезненность, которые указывают на воспалительный процесс. В этом случае больного ждет хирургическое вмешательство в первые месяцы после выявления патологии. Если оссифицирующий миозит появляется на фоне вторичных микротравм, то недуг протекает бессимптомно, единственная жалоба пациента – это небольшая припухлость в очаге поражения.
Где болит?
Что беспокоит?
Оссифицирующий травматический миозит
Оссифицирующий травматический миозит представляет собой внескелетное окостенение мышечных тканей после перенесенных травм. Недуг возникает из-за острых и хронических повреждений, то есть в результате вывихов, ушибов, растяжений, переломов, часто повторяющейся незначительной травматизации (у спортсменов и людей определенных профессий).
Оссификации подвержены плечевые мышцы (из-за задних вывихов предплечья), а также приводящая и четырехглавая мышцы бедра, средняя ягодичная мышца. Данная патология очень часто появляется у футболистов на наружной поверхности бедра из-за ушибов. Реже оссифицирующий травматический миозит образуется в плечевом поясе, мышцах голени и предплечья. Регулярное вправление вывихов, травматические операции и ряд других причин, способствуют развитию оссифицирующего миозита.
- Первые симптомы появляются через 2-3 недели после травмы. В области поврежденной мышцы нарастают болезненные ощущения, отечность и заметно растущее уплотнение. Через 1-2 месяца уплотнение превращается в кость и болевые ощущения стихают. Поскольку новая сформировавшаяся кость находится вблизи сустава, она ограничивает в нем движения. В некоторых случаях окостенение мышц протекает одновременно с окостенением других тканей, что может стать причиной анкилоза.
- Выявление травматической формы заболевания представляет собой дифференцированную диагностику. Патологию мышечной ткани необходимо отделить от возможного окостенения капсулы сустава и связок, гематом, патологий нетравматического происхождения, фибром, синовиом и других заболеваний.
- Лечение любых травм начинается с иммобилизации поврежденной конечности и наложения гипсовой повязки на 10 дней. Это необходимо для того, чтобы не допустить развития оссифицирующего миозита. Если этого не сделать, то через 1-3 месяца после травмы начнется окостенение и консервативное лечение не поможет. В этом случае больного ждет хирургическое вмешательство, и полное удаление образовавшейся кости вместе с капсулой. Прогноз травматической формы миозита благоприятный, так как недуг не вызывает необратимых нарушений движения суставов.
Прогрессирующий оссифицирующий миозит
Прогрессирующий оссифицирующий миозит – это заболевание наследственного характера, то есть врожденное. Недуг характеризуется длительным прогрессирующим течением, которое влечет за собой нарушения в работе опорно-двигательного аппарата и может привести к инвалидизации пациентов даже детского возраста.
Синдром Мюнхмейера или прогрессирующий оссифицирующий миозит чаще всего диагностируют у пациентов мужского пола. Симптомы болезни могут проявиться сразу после рождения или в раннем возрасте, вызывая постепенное окостенение мышечных тканей. При пальпации поврежденных участков ощущается плотность ткани, но болезненных ощущений не возникает. Миозит приводит к неестественному положению тела, ограничивает движения суставов или полностью обездвиживает их.
- Лечение не приносит должной эффективности. Но существует ряд рекомендаций, которые не дают заболеванию прогрессировать. Пациентам необходимо соблюдать специальную диету с минимальным содержанием кальция в еде. Что касается оперативного вмешательства, то многие врачи считают это бессмысленным, а в некоторых случаях и опасным, так как операция может спровоцировать рост оссификат.
- Если болезнь имеет неосложненное течение, для лечения применяют противовоспалительные и десенсибилизирующие средства, различные биостимуляторы и витамины. При осложненной форме миозита терапия проводится гормональными препаратами и стероидами. Немало важное правило лечения – это отказ от любых внутримышечных инъекций, так как они могут стать новыми очагами оссификации.
Оссифицирующий миозит бедра
Оссифицирующий миозит бедра это патологический процесс, который вызывает потеряю эластичности мышечных тканей. Заболевание имеет длительное прогрессирующее течение, то есть оссификаты формируются в течение нескольких месяцев и могут не давать о себе знать. Различные травмы, вывихи и растяжения вызывают повреждение мышечных волокон и миозит. На сегодняшний день выделяют три формы оссифицирующего миозита бедра:
- Оссификат соединен с предлежащей костью бедра с помощью перемычки.
- Периостальная форма – оссификат контактирует с бедренной костью.
- Оссификат имеет широкое основание, а часть эктопической кости выступает в толщу четырехглавой мышцы.
Чаще всего объем поражения ограничен средней третью бедра, но может распространяться до проксимальной трети. Диагностируют заболевания через пару недель, а то и месяц после перенесенной травмы. Больной жалуется на припухлость, которая становится болезненной, а кожа над ней горячей на ощупь. Для диагностики используют рентгенологическое исследование, которое показывает степень деформации мышечных тканей и костей бедра.
Если заболевание выявлено на ранней стадии, то лечение представляет собой иммобилизацию сустава и консервативную терапию. Но даже при сложных формах оссифицирующего миозита бедра хирургическое лечение не проводится. Вся терапия сводится к приему лекарственных препаратов и физиопроцедурам.
Диагностика оссифицирующего миозита
Диагностика оссифицирующего миозита основана на типичной клинической картине заболевания. Больной жалуется на тупые ноющие боли, мышечную слабость и дискомфорт при попытках пальпации пораженной области. Очень часто при прощупывании удается определить наличие узелков и тяжей в мышцах. Помимо этого на наличие миозита указывают характерные изменения в общем анализе крови.
Процесс обследования начинается с опроса и осмотра, по результатам которых врач назначает дальнейшие лабораторные и инструментальные обследования. Рассмотрим основные этапы диагностики оссифицирующего миозита:
- Сбор анамнеза и осмотр
Врач расспрашивает пациента о начале заболевания, перенесенных травмах и других патологиях организма. После этого больного ждет осмотр. Врач визуализирует потенциальное место поражение, исследует кожные покровы. Если миозит прогрессирует давно, то это вызывает атрофию мышц, а кожа над этой областью имеет скудную сетку кровеносных сосудов, то есть бледная. Пораженную мышцу прощупывают для оценки тонуса и выявления болезненных точек. Оссифицирующий миозит характеризуется прогрессирующей мышечной слабостью, поэтому при пальпации боль умеренная, но мышцы плотные.
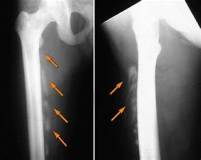
Рентгенологическая картина оссифицирующего миозита имеет определенный вид. Так, в области поврежденных мышечных тканей видны тени неправильной формы, которые идут по росту мышечных волокон, могут сливаться с костями или идти изолировано от них. Именно этот признак указывает на наличие миозита и окостенение.
Ревмопробы представляют собой анализы, которые нужны для дифференциации локальных и системных ревматических заболеваний. Ревмопробы необходимы для определения этиологии болезни и исключения аутоиммунных заболеваний. Помимо этого данное исследование позволяет установить интенсивность воспалительного процесса. Ревмопробы состоят из таких показателей, как: •
С-реактивный белок – повышенная концентрация данного вещества указывает на воспалительный процесс в организме. Это своеобразный маркер острой фазы воспаления, его обнаруживают при обострении хронических миозитов и инфекционных формах недуга. Данный показатель используется не только для дифференциальной диагностики, но оценивает эффективность лечения.
- Антистрептолизин-О – это антитело, которое вырабатывается при наличии в организме стрептококковой инфекции. Позволяет выявить ревматизм и ревматоидный артрит.
- Ревмофактор – повышенные значения этих антител указывают на аутоиммунные патологии, ревматоидные серопозитивный артит или дерматомиозы. Анализ проводится до лечения и после основной терапии.
- Миозит-специфические аутоантитела – это маркеры для выявления дерматомиозита, полимиозита и миозита с включениями. Самыми распространенными антителами являются: Анти Jo-1 – у 90 % больных миозитом, Анти-Mi-2 – у 95% пациентов с дерматомиозитом и Анти-SRP – у 4% больных миозитом.
- Морфологическое исследование
Данный вид диагностики представляет собой биопсию. То есть взятие биоптата для тщательного изучения. Основная цель исследования – это выявление структурных дегенеративных изменений в мышечных и соединительных тканях, окружающих сосудах. Основные показания для биопсии: инфекционные миозиты, полифибромиозиты и полимиозиты.
Но, как правило, из всех вышеописанных диагностических методов для выявления оссифицирующего миозита используется рентгенография, компьютерная томография и радиоизотопное исследование пораженных мышечных тканей.

[15], [16], [17], [18]
Травматический оссифицирующий миозит – это заболевание, при котором после травмы в мышечной ткани формируется зона кальцификации. Провоцируется значительным однократным повреждением или повторной микротравматизацией. Сопровождается появлением быстро растущего, твердого, резко болезненного образования в толще мышцы, ограничением движений. В последующем боли уменьшаются, участок кальцификации рассасывается или окостеневает. При адекватном лечении функция конечности восстанавливается. Диагноз выставляется на основании клинических данных, результатов рентгенографии и других визуализационных методик. Лечение – массаж, физиотерапия. Операции требуются редко.
МКБ-10
- Причины
- Патогенез
- Симптомы оссифицирующего миозита
- Оссифицирующий миозит плеча
- Оссифицирующий миозит тазобедренного сустава и бедра
- Осложнения
- Диагностика
- Лечение травматического оссифицирующего миозита
- Консервативная терапия
- Хирургическое лечение
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Оссифицирующий миозит травматического генеза (гетеротопическая оссификация, кальцификация и оссификация мышцы, травматическая параоссальная костная формация) – самая распространенная разновидность данной патологии. В отличие от врожденной генерализованной формы миозита протекает с локальным поражением одного мускула, имеет благоприятный исход. Чаще всего формируется в области плеча, второе место по распространенности занимает оссифицирующий миозит области тазобедренного сустава. Страдают преимущественно молодые мужчины спортивного телосложения с хорошо развитой мускулатурой.

Причины
В анамнезе больных имеется четкая связь с травматическим повреждением, но пусковые факторы миозита точно не установлены. Оссифицирующее поражение мускула возникает в следующих случаях:
- Значительная однократная травма. Патология чаще развивается после тупых травм с размозжением или раздавливанием мышечной ткани, обширными кровоизлияниями и крупными гематомами.
- Повторяющиеся микротравмы. Связаны с профессией или занятиями спортом. Наиболее распространены у футболистов, встречаются у теннисистов, грузчиков, военных и пр.
- Эндопротезирование сустава. В последние десятилетия в связи с широким распространением эндопротезирования все большую клиническую значимость приобретают оссифицирующие формации в зоне оперированных крупных суставов (тазобедренного, коленного).
Многие авторы указывают, что наряду с характером повреждения и значительной мышечной массой пациентов существенную роль играют особенности реабилитации, в частности – преждевременное увеличение объема движений и слишком энергичный массаж.
Патогенез
Очаг окостенения появляется на месте гематомы или кровоизлияния, происходит не непосредственно из мышечной ткани, а из соединительнотканных прослоек в толще мускула. Причиной его формирования является метаплазия фиброзной ткани, которая минерализуется и постепенно приобретает структуру губчатой кости. Размеры оссифицирующей формации обычно превышают 5 см.
Иногда вокруг основной зоны поражения выявляются мелкие островки аналогичного строения. Процесс оссификации начинается через 20-30 дней, реже – со второй недели после травмы и завершается спустя 3-6 или более месяцев. К этому моменту на поверхности очага образуется кортикальный слой, участок приобретает полное сходство с обычной костью.
Симптомы оссифицирующего миозита
Общим признаком заболевания является появление растущего опухолевидного образования, сопровождающееся болями и нарушением функции конечности. Образование имеет костную плотность, резко болезненно при пальпации. Болевой синдром усиливается при движениях. Через несколько месяцев боли постепенно стихают, ограничение движений нередко сохраняется. Степень нарушения функций зависит от объема и расположения очага, наличия или отсутствия его связи с надкостницей и других факторов.
Возникает в области плечевой мышцы, чаще всего – после заднего вывиха локтевой кости или обеих костей предплечья. Вероятность развития не зависит от качества и времени вправления. Оссифицирующая формация проявляется формированием твердой припухлости и болями по передней поверхности плеча в нижней трети или ближе к локтевому суставу, ограничением сгибания предплечья.
Провоцирующим фактором становится эндопротезирование тазобедренного сустава, перелом или вывих бедренной кости, обширные ушибы ягодичной области. В зависимости от вида травмы поражаются различные мышцы – четырехглавая, средняя ягодичная, приводящие. При вовлечении средней ягодичной мышцы участок затвердения обнаруживается в верхней или наружной части ягодицы, снаружи над тазобедренным суставом. Страдает отведение и вращение.
Оссификаты в зоне квадрицепса располагаются на передней поверхности: чуть ниже ТБС при вывихах, в средней или нижней части сегмента – при переломах. Развитие заболевания сопровождается ограничением сгибания голени и разгибания бедра, серьезно нарушается функция ходьбы. При вовлечении приводящих мускулов оссифицирующий миозит поражает передневнутреннюю поверхность тазобедренного сустава или внутреннюю поверхность бедра в верхней половине сегмента. Выявляется ограничение разгибания и приведения, поворота ноги кнаружи.
У футболистов оссифицирующие гетеротопии обычно появляются по наружной поверхности бедра, развиваются в результате столкновений. Страдают латеральная широкая (наружная часть квадрицепса), двуглавая, полусухожильная или полуперепончатая мышцы. Возможны нарушения разгибания, сгибания или вращения голени, разгибания бедра и туловища.
Осложнения
Обширные и гетеротопические очаги сопровождаются развитием контрактуры близлежащего сустава. В тяжелых случаях формируется внесуставной анкилоз. Перечисленные осложнения существенно ограничивают трудоспособность и возможности самообслуживания пациентов с миозитом, становятся причиной инвалидности.
Диагностика
Больным, перенесшим значительную однократную травму, диагноз выставляется курирующими врачами-травматологами, поскольку оссифицирующий процесс развивается в период лечения и реабилитации. При повторной микротравматизации пациенты могут обращаться к ортопедами или онкологам. План обследования включает следующие мероприятия:
- Объективный осмотр. На ранних стадиях в мышце выявляется твердая припухлость, резко болезненная при пальпации и движениях. Образование может быть неподвижным, связанным с надкостницей, подвижным или малоподвижным. В последующем размер опухоли увеличивается, болезненность уменьшается. Ограничения функции конечности достаточно вариабельны.
- Рентгенография. Является традиционным методом исследования при оссифицирующей гетеротопии. На снимках обнаруживаются облаковидные затемнения причудливой формы, напоминающие начальные этапы образования костной мозоли. В последующем тени сгущаются и достигают костной плотности.
- УЗИ мягких тканей. Чаще применяется в период манифестации миозита, когда измененные участки еще не просматриваются на рентгенограммах. Позволяет определить локализацию, форму и структуру образований. При прогрессировании оссификации выявляет дополнительные фрагменты обызвествления, не которые не визуализируются на рентгеновских снимках.
Дифференциальную диагностику проводят с остеосаркомой. Признаками оссифицирующего миозита являются изоляция от кости и отсутствие изменений близлежащей кости по данным визуализационных методик. В сомнительных случаях рекомендовано гистологическое исследование тканей оссификата.
Лечение травматического оссифицирующего миозита
На начальной стадии показаны консервативные мероприятия. При недавних крупных травмах лечение осуществляется в травматологическом отделении, в последующем пациент переводится под амбулаторное наблюдение. После окончательного оформления очага при ограничении функций и отсутствии признаков рассасывания проводятся хирургические вмешательства.
Важнейшими элементами лечения являются специальный режим и тщательный подбор методов реабилитации. При прогнозировании возможного развития оссифицирующего миозита или появлении первых симптомов необходима иммобилизация конечности с последующей постепенной разработкой без форсирования физической активности.
Оперативные вмешательства показаны после появления структурированного участка костной ткани. При планировании операции необходимо учитывать возможность рецидива, поэтому данный метод лечения рекомендован только в случае существенного нарушения функции конечности, ограничения трудоспособности.
Гетеротопический очаг иссекают вместе с капсулой, стараясь минимально травмировать окружающие ткани. Выполняют тщательный гемостаз. Образовавшуюся полость ушивают, устанавливают вакуумный дренаж, чтобы не допустить формирования гематомы, которая может стать источником рецидива.
Прогноз
Прогноз обычно благоприятный. При планомерном комплексном консервативном лечении большинство оссификатов рассасывается или уменьшается в размерах, функции конечности восстанавливаются. При околосуставной локализации, распространении окостенения на всю мышцу или ее значительную часть возможны снижение или утрата трудоспособности.
Профилактика
Превентивные мероприятия включают предупреждение травматизма, ранее начало лечения переломов и вывихов, обязательное вскрытие и адекватное дренирование крупных гематом в мышечных массивах. Большое значение имеет продуманная постепенная реабилитация, исключающая использование форсированных методов восстановления функции конечности.
Читайте также:


