Остеит лонной кости что это такое

Что это такое – остит?
Что это такое – остит? Этим словом называют болезнь, которая характеризует воспаление костных тканей, или, проще говоря, костей.
По причинам развития делится на виды:
- Неспецифический – является результатом различных травм, переломов или неправильно проведенной операции на кости.
- Специфический – является результатом поражения костей различными бактериями и вирусами: туберкулезом, сифилисом и пр.
По формам разделяют на:
- Острый остит – деструкция костей;
- Хронический остит – пролиферация костей.
Разделяют на виды:
- Сифилитический вид;
- Оссифицирующий – воспалительный процесс с уплотнением тканей кости;
- Рассасывающий;
- Туберкулезный (БЦЖ остит);
- Остит челюсти (периостит – воспаление надкостницы) проявляется в некоторых болевых ощущениях, а также небольшой отечности. Возникают определенные трудности при пережевывании пищи;
- Фиброзный – является осложненной формой остита, при котором кости размягчаются и деформируются;
- Конденсирующий – поражение сразу нескольких отделов опорного аппарата, что приводит к миелиту, периоститу, оститу. Постепенно развиваются остеопороз (разрушение костей) и остеосклероз (уплотненность костей). Протекает только в хронической форме;
- Гнойный – протекает в хронической форме;
- Гематогенный – переносится с кровью.
Причины
Выделяют всего две причины остита: инфекционное поражение и травмы. При травмировании, переломах, рассечении костей инфекция имеет доступ к ране. Если рана открытая, тогда вирусы и бактерии проникают из внешней среды. Если перелом закрытый, тогда только внутренние инфекции могут поразить слабую область. Немаловажным здесь становится проведение операции. Если неправильно соблюдать санитарные и гигиенические меры, а также не проводить послеоперационные процедуры, тогда на месте перелома образуется благоприятная для бактерий микрофлора.
Частыми инфекциями, которые поражают костную ткань, являются сифилис и туберкулез. Бактерии и вирусы, провоцирующие бруцеллез, паратиф, гонорею, лепру и ревматоидный артрит, реже становятся причинами остита. Они по кровеносным сосудам переносятся по организму, останавливаясь в пораженных костных тканях.
Таким образом, главными факторами, способствующими воспалению кости, являются травмы и инфекции.
Симптомы и признаки остита костной ткани
Симптомы и признаки остита костной ткани зависят от формы и причин болезни, от общего состояния больного, а также тех болезней, которые присутствуют параллельно с воспалением или развиваются как осложнения.
Острый остит проявляется яркостью нарастающих симптомов:
- Боли в пораженной области, которые ярко указывают на то, что развивается острая форма остита;
- Подвижность пораженной области постепенно снижается: руки или ноги не двигаются, спина болит;
- Возможны вторичные деформации и даже переломы костей без каких-либо травматических ситуаций;
- Характерным становится нарушение нервной системы в области спинного мозга, как при спондилите или миелите;
- Образовываются свищи и флегмоны.
Как и многие другие хронические формы заболеваний, остит может развиваться бессимптомно, а только в период обострений проявлять свои симптомы. Такие же признаки выделяются при хроническом остите:
- Утолщение костей;
- Развитие периодонтита;
- Симптоматика схожа с острой формой, но более смазанная.
Фиброзный остит часто протекает без ярких симптомов, кроме болевых ощущений. Со временем меняется осанка, деформируются нижние и верхние конечности, развивается остеомаляция и остеопороз.
Остит у детей
У детей остит развивается зачастую в туберкулезной форме. Частые падения и ранения с переломами – свойственно для детского или юношеского возраста. Однако туберкулез часто поражает слабый иммунитет, который больше присущ детям. Характерной его особенностью является ограниченная локализация. Пока болезнь не разовьется и не проявит все свои симптомы, она не перекинется на другие области. Ребенок может жаловаться на боли в суставах и костях, при этом другие симптомы его не будут беспокоить. Если ваш малыш долгое время жалуется на болевые ощущения, то лучше обратиться к педиатру, чтобы он провел диагностику, которая и выявит его недуг.
Остит у взрослых
Диагностика
Диагностика воспаления костной ткани начинается с общего осмотра врачом, который сначала выслушивает все жалобы пациента. Проводится рентгенограмма, которая детально показывает состояние костей. Дополнительно проводятся анализы:
- Крови, мочи;
- Проводится радионуклидное исследование;
- Делается биопсия костной ткани;
- Иммунологические и бактериологические пробы.
Лечение
Лечение остита преимущественно начинается с устранения патологии костей, которые уже проявились. Проводится это путем хирургического вмешательства:
- Некроэктомии – устранение пораженных некротическим процессам тканей;
- Секвестрэктомии – удаление отделившихся от кости тканей;
- Санации – удаление патологий с применением антисептиков;
- Резекции костей, сегментарной и продольной, обработки полостей ультразвуком и вакуумом, приточно-отсасывающего дренирования.
Также проводится лечение лекарствами:
- Противомикробные лекарства;
- Антибиотики;
- Антисептики;
- Протеолитические ферменты.
Естественно, что в домашних условиях остит не лечится. Без внутреннего вмешательства в организм для изменения течения болезни не обойтись. Как еще лечат воспаление костной ткани?
- Физиотерапевтическими процедурами;
- Иммунизацией путем приема витаминов, инъекций, а также соблюдения определенной диеты, полной витаминами и белками;
- Пораженную часть тела иммобилизируют.
Прогноз жизни
Сколько живут при остите? Заболевание поражает кости, а не жизнедеятельность организма, поэтому оно не приводит к смертельным исходам, однако значительно снижается прогноз качества жизни, поскольку развиваются различные опорно-двигательные осложнения, например, остеопороз, остеосклероз, остеомиелит. Чтобы предотвратить развитие болезни, нужно следить за собственным здоровьем: лечить вовремя инфекционные болезни, а также не провоцировать травмирующие кости ситуации.

Самая большая кость в человеческом организме — это таз. Состоит он из нескольких более мелких костей, плотно сросшихся между собой: подвздошной, седалищной и лобковой. В месте схождения лобковых костей образуется лонное сочленение — самое слабое место тазового кольца.
Анатомия таза, или что такое лоно
Плотные тазовые кости в сочетании с крестцом образуют завершенную структуру — тазовое кольцо. Задача его состоит в объединении скелета нижних конечностей с позвоночником. Природой на таз возложена еще одна немаловажная функция: он служит вместилищем и опорой для внутренних органов.

Особое значение данный аспект приобретает у женщин в период беременности — таз становится естественным вместилищем для беременной матки, которая в этот период практически полностью вытесняет другие органы (кишечник, сальник). К костям таза крепятся все крупные мышцы нижних конечностей, мышцы передней и боковых стенок брюшной полости. Через отверстия в тазовых костях проходят крупные нервы (седалищный, запирательный) и сосуды (бедренные вена и артерии).
- Опорная — на таз через позвоночник передается вся тяжесть верхней половины туловища.
- Двигательная — к тазу крепятся мышцы ног и спины, отвечающие за движение.
- Балансировка — взаимодействие через таз между ногами и позвоночником позволяет человеку удерживать равновесие.
- Защитная — оберегает от повреждений крупные сосуды и нервные стволы.
- Кроветворная — в плоских костях таза находится значимая масса красного костного мозга, продуцирующего клетки крови.
Где находится лонное сочленение
Тазовое кольцо у человека смыкается спереди — именно там оно и находится. Каждый человек может достаточно свободно прощупать его, затруднения могут возникнуть лишь у очень полных людей. Если приложить руку на 15-20 сантиметров ниже пупка и нажать на кожу, то под ней можно ощупать кости лонного сочленения.

Непосредственно за лобком и у мужчин, и у женщин находится мочевой пузырь, поэтому определить местонахождение лонного сочленения, можно еще по одному признаку: когда человек очень сильно хочет помочиться, то именно за лоном (за лобком) ощущаются позывы к мочеиспусканию.
Лонное сочленение: норма и патология
В норме лонные кости соединяются друг с другом особым типом межкостных соединений — симфизом. Особенность этой структуры состоит в том, что она представляет собой хрящевую пластинку между двух костей. В этой пластинке имеется небольшая продольная полость, которая делает возможным незначительное смещение костей относительно друг друга.
Способность лонных костей к смещению играет важную роль в биомеханизме родов: при прохождении ребенка через родовые пути кости лона немного раздвигаются. Это позволяет в большинстве случаев избежать серьезных травм как у матери, так и у новорожденного ребенка. В норме перед родами даже отмечается некоторое размягчение хрящей лонного симфиза, что еще больше облегчает процесс родов.
Причины проблем с лонными костями
Область лонного сочленения у женщин весьма подвержена различным патологическим процессам, что приводит иногда к проблемам во время родов и после них. Все причины можно сгруппировать в несколько категорий:

Наследственность — четко доказано, что риск симфизита и разрыва лонного сочленения у первородящих женщин в несколько раз выше, если их матери тоже страдали от этой проблемы.- Гипокальциемия — у беременных женщин относительно большой процент кальция, поступающего с пищей, уходит на построение скелета плода. Этот факт, а также гормональные изменения, в результате которых ухудшается усвоение кальция суставами женщины, приводят к слабости лонного симфиза.
- Дефицит витамина D — особо заметна эта причина у женщин, вынашивающих беременность в осенне-зимний период, когда из-за недостатка солнечного света собственный витамин не вырабатывается.
- Эндокринные расстройства — болезни эндокринной системы могут стать причиной чрезмерного выделения кальция с мочой, что приводит к размягчению лонного симфиза.
Особенно тяжело приходится тем женщинам, у которых отмечается сочетание одновременно нескольких причин.
Расхождение и разрыв лонного сочленения
Самая частая патология со стороны опорно-двигательного аппарата у рожающих женщин представлена расхождением лонных костей. Это весьма неприятное явление, симптомами которого являются:
Степени расхождения лонных костей
Связки лонного сочленения весьма пластичны и имеют хороший запас прочности. Оценить тяжесть состояния при расхождении можно лишь измерив расстояние, на которое отошли друг от друга лобковые кости. На основании этого критерия выделяют следующие степени расхождения лонного сочленения:
- Первая — ширина диастаза (промежутка между костями) находится в интервале от 0,5 до 1 см. Симптомы при этом слабо выражены, чаще всего не требуется никакого лечения — кости в дальнейшем восстановят свою исходную конфигурацию.
- Вторая — лобковые кости расходятся на 1-2 см, что сопровождается выраженной болезненностью и может осложнить роды и послеродовый период.
- Третья, или непосредственно разрыв лона, — расхождение превышает 2 см и может быть определено при ощупывании.
При второй и третьей степени расхождения лонного сочленения беременная женщина должна находится в условиях больницы, чтобы иметь возможность для получения квалифицированной медицинской помощи в любой момент.
Воспаление лонного сочленения
Еще одно неприятное явление, значительно осложняющее жизнь беременной женщины — симфизит. Это воспаление симфиза, которое может сопровождаться расхождением, а может протекать и без него. Симптомы при симфизите те же самые: боль в лобке, изменение походки.
Методы диагностики
Диагноз симфизит можно поставить лишь на основании типичных жалоб женщины. Для подтверждения его и для выявления расхождения с определением степени необходимо провести некоторые инструментальные исследования.

Самым доступным методом диагностики является УЗИ лонного сочленения. У небеременных женщин самым информативным способом диагностики будет рентгенография лонного сочленения после родов.
УЗИ лонного сочленения нужно делать для того, чтобы определить, нуждается женщина в госпитализации или же она может лечиться дома.
Возможные осложнения
При расхождении 1-2 степени лонного сочленения в большинстве случаев никаких последствий для женщины нет. При 3 степени существует риск тяжелых осложнений:
- разрыв мочевого пузыря;
- повреждение мочеиспускательного канала;
- травма клитора;
- перелом лобковых костей;
- кровоизлияние в область перелома.
У некоторых женщин может сформироваться артроз лонного сочленения. Обычно он возникает у многодетных женщин, у которых каждая беременность протекала с явлениями симфизита.
Все эти явления возникают в результате патологического смещения лобковых костей. Чтобы не допустить возникновения осложнений, необходимо своевременно выявить патологию и начать профилактические и лечебные мероприятия.
Методы лечения
Лечится эта патология консервативно, то есть не проводят никаких операций. Исключение — осложненный разрыв лонного сочленения при повреждении соседних органов.
Задача лечения состоит в стабилизации лобных костей, что позволяет симфизу срастись. Лечение всегда длительное — не менее 1-2 месяцев даже в простых случаях, а в тяжелых оно может длиться и полгода.
Лечебные мероприятия заключаются в следующем:

Ограничение двигательной активности — на протяжении 1-2 недель больной вообще не рекомендуется двигаться при разрыве симфиза.- Лечение положением — пациентку можно разместить в ортопедическом гамаке, который способствует сдвижению лобных костей.
- Тугое бинтование таза или ношение специального симфизного бандажа.
- Физиотерапия: электрофорез с местными анестетиками уменьшает выраженность боли.
- Прием витаминных комплексов с повышенным содержанием кальция ускоряет процесс заживления.
У беременных лечение расхождения лекарствами весьма затруднительно — они могут оказать неблагоприятное воздействие на ребенка, поэтому терапия ограничивается вышеуказанными методами. Родившим женщинам для облегчения болевого синдрома можно принимать обезболивающие препараты, но только после консультации с акушером и ортопедом.
Уменьшить боль при симфизите можно с помощью некоторых упражнений из арсенала лечебной физкультуры. Полностью убрать болевой синдром они не смогут, но значительно облегчат общее состояние.
Упражнение Кегеля — задача состоит в напряжении мышц тазового дна. Необходимо имитировать прерывание струи мочи во время мочеиспускания. Упражнение отличается относительной простотой, его можно выполнять в любое время.
Профилактика симфизита
Профилактикой должны быть озабочены все женщины, но в большей степени это касается группы риска, когда имеются все причины для возникновения симфизита и разрыва лонного сочленения.
Ни один врач не сможет гарантировать забеременевшей женщине, что у нее не будет симфизита. Уменьшить вероятность этой патологии можно, следуя простым рекомендациям:
- Полноценное питание на протяжении всего периода вынашивания ребенка. Диета должна быть обогащена белками и кальцием.
- Прием витаминных комплексов и микроэлементов по показаниям.
- Регулярное прохождение УЗИ для оценки предполагаемого веса ребенка.
- Своевременное лечение любых сопутствующих заболеваний.
- Недопущение набора избыточного веса.
Если на фоне всех профилактических мероприятий все же появилась боль в области лобка, то не стоит затягивать — нужно сразу обратиться к врачу за консультацией. Раннее начало лечения значительно улучшает прогноз и снижает вероятность возникновения осложнений.
Воспаление твердых тканей кости, или остит, может развиваться в результате проникновения инфекции. Процесс, происходящий в результате вторжения микроорганизмов в костные ткани, может быть практически незаметен. Но и в этом случае болезнь нельзя назвать легкой.

Как проявляет себя остит?
Медики различают специфический и неспецифический воспалительный процесс. В первом случае возбудитель обычно вызывает совершенно другую болезнь (туберкулез, сифилис, очень редко — гонорею). Попадая с кровью в костные ткани, микроорганизмы начинают свою разрушительную деятельность и там. Сущность воспаления же состоит в работе лейкоцитов, которые пытаются бороться с патогенной микрофлорой.
При неспецифическом остите бактерии проникают в кость извне. При открытом переломе, травме, сопровождающейся нарушением целостности кожных покровов и мышц, микробы попадают непосредственно в прилегающие к костям ткани. Случиться такое может и при неправильной обработке операционных ран, при удалении зубов и других медицинских процедурах, производимых с нарушением требований асептики.

Иногда остит развивается и после закрытых травм (переломов и пр.), если гематома по каким-то причинам не рассосалась. Разлагающиеся сгустки крови внутри тканей могут вызвать хроническое местное воспаление, распространяющееся и на кость.
При бессимптомном протекании остита больной может долгое время не замечать наличия болезни. В некоторых случаях это приводит к внезапным переломам костей в районе, разрушенном болезнью. Иногда воспаление костной ткани обнаруживают при рентгенографии или подобных способах исследования по поводу других заболеваний.
Виды костного воспаления
Оститом могут быть поражены любые кости, поэтому врачи выделяют множество его разновидностей:
- Челюстной. Поражает костные ткани вокруг больного зуба, может возникнуть в результате перелома челюсти и характеризуется сильной болью и отеком.
- Альвеолярный остит. Может возникнуть после удаления зуба в результате проникновения в рану бактерий.
- Конденсирующий. Захватывает разные отделы скелета и может привести к остеопорозу, остеомиелиту и другим серьезным хроническим болезням.
- Болезнь Педжета, или деформирующий остит. Часто поражает пожилых людей и характеризуется разрушением и хаотичным разрастанием костной ткани.
- При БЦЖ-остите воспаление имеет разную локализацию и вызвано микобактериями туберкулеза.

Существуют и другие виды заболевания. Среди них встречаются такие, которые провоцируют болевые ощущения над пораженной костью, ее разрушение и отеки мягких тканей. Их обычно классифицируют как острый остит. Хроническая форма может протекать с минимумом симптомов и быть незаметной внешне, но приводит к разрастанию костной ткани и деформации скелета.
Симптомы
Ярко выраженные и быстро нарастающие симптомы характерны для острой формы воспалительного процесса. В этом случае пациент может жаловаться на сильную боль в области пораженной кости. При захвате воспалительным процессом области сустава снижается и его подвижность. При поражениях позвоночника человеку становится больно ходить и сидеть.

Другие симптомы характерны для любого воспалительного процесса:
- гиперемия кожи на проекции участка пораженной кости;
- местное повышение температуры кожи;
- быстро усиливающийся отек мягких тканей в области больной кости;
- повышение общей температуры тела до значительных величин;
- симптомы интоксикации организма (головная боль, тошнота, озноб и пр.).
При возникновении подобных признаков заболевания потребность в посещении врача возникает сама собой. Но в случае хронического остита человек годами не догадывается о своем состоянии. Но от своевременного обнаружения болезни зависит успех ее лечения.
Диагностика остита
Среди методов диагностики остита ведущее место занимают рентгенографические исследования. На снимках хорошо заметны пораженные участки костей, которые могут не доставлять пациенту никаких болезненных ощущений. По рентгенограмме врач в состоянии определить размер очага воспаления и стадию процесса. Поэтому при рекомендации сделать ряд анализов не следует отказываться от этого.
У детей воспаление кости очень часто имеет туберкулезный характер. Палочки Коха могут атаковать организм со сниженным иммунитетом.
Иногда заражение остеитом происходит и после БЦЖ (возрастной прививки от туберкулеза). Но ярких симптомов обычно не возникает, ребенок только жалуется на постоянные боли в суставах рук и ног. Остит грудной клетки может быть заметен как образование болезненной припухлости на ребре. При появлении подобных признаков лучшим решением будет посещение педиатра и проведение обследования ребенка.
Для диагностики и подтверждения диагноза у детей и взрослых могут потребоваться анализы крови и мочи. Специалист может направить пациента на биопсию костной ткани. Вместе с этим больной проходит различные пробы на наличие бактериальной микрофлоры и иммунологические исследования. Только в этом случае болезнь удается правильно определить и назначить адекватное лечение.
Лечение и прогноз болезни
Лечить остит можно только в клинических условиях. Занимаясь самолечением, человек только усугубляет свое состояние, упуская время и позволяя процессу развиваться.
Официальная медицина способна купировать воспаление и устранить его очаг, чтобы не допустить повторного проявления болезни.
Для лечения пораженных костей применяются хирургические методы, такие как:
- некроэктомия — подразумевает удаление разлагающейся костной ткани;
- секвестроэктомия — применяется для удаления отделившихся от кости частей;
- санация — подразумевают очистку полости от гноя.

Бороться с патогенной микрофлорой в очаге помогают и ультразвуковая обработка полостей, дренирование очага и применение современных антибиотиков для подавления развития бактерий. После этого следует курс поддерживающей терапии и сопутствующих методов (физиолечение, прием витаминов и т.п).
После выписки из стационара больной должен выполнять те процедуры, которые назначает врач. Исключение может составлять прием травяных отваров, стимулирующих иммунитет больного. Все подобные средства можно применять только после консультации с лечащим врачом и с его одобрения.
При правильно проведенном и вовремя начатом лечении прогноз болезни оказывается благоприятным. При сильных разрушениях костной ткани может заметно снизиться качество жизни пациента.
Остит не относится к угрожающим жизни заболеваниям, но может провоцировать развитие тяжелых осложнений, если его не лечить. В то же время адекватная терапия способна полностью устранить очаг воспаления и привести к выздоровлению больного.
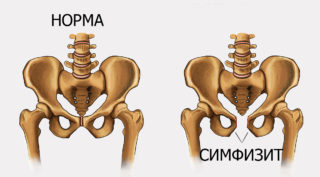
Смыкание тазовых костей в передней части тела образует лонное сочленение. Оно формируется сращиванием парной лобковой кости с помощью хрящевидного диска – лобкового симфиза. Полусуставное сочленение укреплено прочными связками, имеет весьма ограниченную подвижность.
Появление стреляющих болей в лобковой области, отдающих в спину и живот, обуславливается развитием патологических изменений в виде размягчения, расхождения и даже разрыва лонного сочленения. Сдвиг и усиленная подвижность лобковых костей в сопровождении болевых ощущений именуется симфизиолизом. Патология часто сопровождается воспалительным процессом в окружающих тканях – симфизитом, что является традиционным названием заболевания.
Причинные факторы и классификация заболевания
Наиболее часто пусковым механизмом развития дисфункций лонного сочленения у женщин является беременность и родовой процесс. Выраженность патологии имеет разную степень и находится в зависимости от общего состояния, строения тазовых костей, размера плода. Основным причинным фактором неприятной симптоматики у беременных является выработка организмом гормона релаксина, вызывающего чрезмерную подвижность тазовых сочленений. Кроме этого симфизиолиз формируется под воздействием других провоцирующих факторов:
- Врожденная патология соединительных тканей. Люди с такой особенностью еще в детстве страдают частыми вывихами, суставной гипермобильностью. Беременная женщина с диагнозом тканевой дисплазии имеет более острые дискомфортные ощущения в области симфиза.
- Недостаток кальция. При дефиците микроэлемента усиливается риск переломов в период беременности.
- Почечные патологии. При активном выделении с мочой минеральных веществ и белковых соединений происходит интенсивное размягчение симфиза.
- Пережитое повреждение тазовой области и многократные роды.
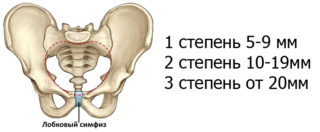
Чтобы систематизировать формы симфизилиоза, сформировавшегося в период беременности, разработана классификация по трем степеням тяжести патологии. Она основана на взаимосвязи ширины раздвижения лонной кости с симптоматической картиной поражения:
- расхождение от 5 до 9 мм соответствует I степени;
- от 1 до 1,9 см – II степени;
- более 2-х см – III степени.
Каждый случай требует индивидуального лечебного подхода. Терапия при легкой степени заболевания будет иметь существенные отличия от тактики лечения более серьезных форм.
Симптоматика заболевания
Основное проявление симфизита – болевые ощущения от легкого дискомфорта до нестерпимых болей с локализацией в зоне лобка.
В случаях развития первой стадии заболевания жалобы от женщин поступают редко. Расхождение лонной кости определяется с помощью пальпации и подробного анамнеза. Окончательная постановка диагноза происходит после УЗИ и рентгена.

Усиление болевых ощущений в области лона, отдающее в спину на крестцовое сочленение, возникающие трудности при ходьбе свидетельствуют о сдвиге лобковой кости II степени. При тяжелых поражениях симптоматика заболевания выражена более ярко.
Беременной женщине следует обязательно проконсультироваться с врачом в случаях:
- нарушений ночного отдыха от болевых прострелов;
- возникновения при передвижениях болей и щелкающих звуков в тазобедренных суставах;
- усиления боли при давлении на лонную кость;
- появления серьезных трудностей с поднятием ног и хождением по лестничным пролетам;
- появления отеков и тяжести внизу живота.
Симфизиолиз и его симптомы в каждой стадии имеют свои особенности, но определение степени тяжести заболевания – прерогатива врача.
Диагностические мероприятия
При посещении гинекологической консультации врач после визуального осмотра выпишет направления на диагностические процедуры. Всем женщинам рекомендуется проведение:
- ультразвукового исследования лонной кости с целью определения величины расширения лобкового симфиза;
- рентгенографии тазовых костей: данный метод чаще назначается после рождения ребенка при признаках симфизного разрыва, женщинам в положении иногда назначают процедуру рентгенпельвиометрии – измерения тазового объема;
- МРТ, КТ для контроля эффективности лечебного процесса и выявления других патологий.
При возникновении сомнений в точности диагноза специалист проведет дифференциальную диагностику с назначением дополнительных обследований для исключения других причин лобковых болей.
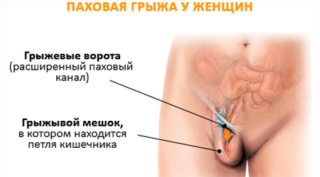
Воспаление лобковой кости у женщины могут вызвать:
Остеомиелит лобковой кости у женщин обнаруживается достаточно редко, вызывается стафилококковой инфекцией. Симптомы остеомиелита лобковой кости схожи с проявлениями с симфизиолиза и выражаются в припухлости и болезненности лобка, увеличении температурных показателей. Такие же поражения тазовых костей вызывают инфекции сифилиса и туберкулеза.
Грыжа над лобковой костью у женщин диагностируется еще реже, т. к. считается заболеванием мужчин. Однако после родовой деятельности появляется и у слабого пола. Ее проявление провоцирует физическая нагрузка. Женщина испытывает болевые и дискомфортные ощущения.
Артрит лобковой кости становится причиной сильных болей, локализующихся в паховой области. Формирование патологии связано с разрушением симфиза. Большие физические нагрузки провоцируют деструкцию его структуры и образование остеофитов с развитием воспалительного процесса. Симптомы артрита лобковой кости проявляются постоянной резкой болью, отдающей в бедро и колено, ограничением двигательной функции.
Все перечисленные заболевания сопровождаются отечностью лобковой зоны, но вызвать сильный локальный отек лобковой кости может травмирование паховой зоны, которое отдается резкой болью, температурными скачками и развитием кровоподтека. Кроме этого, образование локальной припухлости может быть обыкновенным жировиком (липомой), спровоцированным нарушением гормонального баланса в период беременности. Жировое новообразование безболезненно, его перерождение в злокачественную стадию может произойти в результате длительного травмирующего воздействия.
Способы лечения
Небольшой сдвиг и воспаление лобковой кости у женщины – явления характерные для периода беременности. Они не требуют особого лечения и проходят в течение года после родов. При симфизиолизе II, III степени необходима квалифицированная помощь медиков.
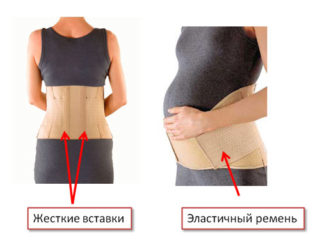
Для облегчения симптоматики заболевания следует придерживаться несложных правил:
- ограничить продолжительность пеших прогулок и путешествий по лестничным маршам;
- стараться равномерно распределять вес в стоячем и сидячем положении;
- употреблять продукты с богатым содержанием кальция (в последнем триместре микроэлемент не рекомендуется);
- контролировать вес — лишние килограммы провоцируют усиление болевых ощущений;
- носить дородовый тазовый бандаж при симфизите, он уменьшит давление и болевые ощущения.
Процесс лечения должен проходить с контролем гинеколога и специалиста ортопеда-травматолога.
Лечение послеродового симфизиолиза имеет целью:
- снизить болевые ощущения;
- исключить провоцирующие факторы;
- исправить патологию лонной кости.
Для обезболивания рекомендуется применение:
Применять препараты следует с осторожностью, особенно при грудном вскармливании.
Для исключения возможных осложнений, в зависимости от тяжести патологии, рекомендуется значительно снизить повседневную загруженность и придерживаться полупостельного режима. Это необходимо для покоя лонного сочленения.
Для восстановления симфизита потребуется послеродовый бандаж, ношение которого уменьшит межкостный промежуток. При тяжелой патологии возможно применение костылей или трости. В дополнение назначаются физиотерапевтические процедуры массажа, электрофореза и курса индивидуальных упражнений.
Профилактика патологий лобковой кости

Специальной профилактики симфизиолиза нет, но соблюдение простых правил значительно снизит риск его возникновения:
- придерживаться правильного питания: употреблять пищу, обогащенную полезными микроэлементами и витаминами;
- своевременно посещать гинекологический кабинет;
- больше гулять и ходить в дородовом бандаже;
- делать лечебную гимнастику;
- выбрать рациональную методику родов, оценив противопоказания к естественному процессу.
При появлении болей в тазовой и лобковой зоне не нужно делать попыток самостоятельной диагностики, следует незамедлительно проконсультироваться со специалистами – гинекологом, хирургом, ортопедом-травматологом.
Читайте также:


