Отделение опухолей кожи костей мягких тканей и молочных желез

Заведующая отделением —онколог-маммолог, хирург, пластический хирург, доктор медицинских наук, профессор кафедры онкологии с курсом лучевой диагностики и лучевой терапии Санкт-Петербургского государственного педиатрического университета Бит-Сава Елена Михайловна.
Практическая деятельность Е.М. Бит-Сава посвящена пластической и реконструктивно-восстановительной хирургии молочной железы; диагностике и комплексному лечению рака молочной железы и доброкачественных опухолей молочной железы и кожи.
Научная и исследовательская работа охватывает вопросы диагностики, лечения молекулярно-генетических и биологических типов рака молочной железы, особенностей наследственного рака молочной железы.
- Современное высокотехнологичное специализированное онкологическое лечение рака молочной железы с использованием различных вариантов реконструктивно-пластических и онкопластических методик и системной противоопухолевой терапии;
- Современное высокотехнологичное специализированное онкологическое лечение опухолей кожи, костей и мягких тканей.









Сотрудники отделения
Бит-Сава Елена Михайловна — заведующая отделением, хирург-онколог, маммолог, пластический хирург, доцент кафедры онкологии с курсом лучевой диагностики и лучевой терапии Санкт-Петербургского государственного педиатрического университета, руководитель группы по лечению опухолей молочной железы. Принимает активное участие в российских и международных конгрессах, конференциях, заседаниях общества хирургов, автор более 40 научных работ. Общий стаж работы - 15 лет.
Долматов Георгий Дмитриевич - врач-онколог, пластический хирург, врач высшей квалификационной категории. Имеет опыт участия в международных клинических исследованиях, принимает участие в работе российских и международных конференций, посвященных лечению онкологических заболеваний. Автор 4 публикаций в научных журналах, посвященных наследственным опухолям.
Дамениа Астанда Олеговна - врач-онколог, пластический хирург. Имеет опыт участия в международных клинических исследованиях, принимает участие в работе российских и международных конференций, посвященных лечению онкологических заболеваний.
Ахмедов Руслан Мерзиалиевич — врач-онколог, хирург, член российского общества онко-маммологов (РООМ). Общий стаж работы — 5 лет.
Курбанова Марика Гочаевна — врач-онколог в составе амбулаторно-консультативного отделения, отделения опухолей кожи, костей, мягких тканей и молочных желез. Общий стаж работы — 4 года.
Средний медицинский персонал отделения хорошо обучен и подготовлен для обеспечения сложной и многопрофильной работы. Среди медицинских сестер имеются сотрудники с высшей квалификационной категорией и те, кто претендуют на её получение.
Как мы работаем?
Задачей сотрудников отделения является оказание специализированной помощи пациентам с онкологическими и предопухолевыми заболеваниями в соответствии с основными направлениями.
Сотрудники отделения обладают всем необходимым опытом лечения неэпителиальных и фиброэпителиальных опухолей молочных желез (саркомы, злокачественные и доброкачественные опухоли, фиброаденомы). Квалификация хирургов позволяет получить хороший косметический эффект после хирургического лечения, а показатели общей и безрецидивной выживаемости при лечении злокачественных опухолей соответствуют показателям ведущих клиник мира.
Хирургические вмешательства производятся в просторных, прекрасно оснащенных операционных на многофункциональном операционном столе с применением современного оборудования и инструментария (LIGASURE, HARMONIC, BOWA), а также операционного микроскопа Leica для выполнения реконструктивно-пластических вмешательств.
Помимо лечебной работы, в отделении уделяется большое внимание учебной деятельности. Отделение является учебной базой кафедры пластической и реконструктивной хирургии Санкт-Петербургского Государственного Медицинского Педиатрического Университета, кафедры факультетской хирургии им. И. И. Грекова СЗГМУ им. И.И. Мечникова.
- Главная
- Уведомление о личном кабинете
- О центре
- Клиника
- Пациентам
- Платные услуги
- Наука
- Медицинский туризм / Medical Tourism
- Проекты
- Пресс-центр
- Контакты
- Карта сайта
197758, Санкт-Петербург, пос. Песочный, Ленинградская ул., д. 68А
Хирургическое отделение опухолей костей, мягких тканей и кожи НМИЦ онкологии им Н.Н. Петрова объединило в себе передовые технологические и научные тенденции лечения опухолей опорно-двигательного аппарата, внеорганных локализаций и кожи.
Специалистами отделения осуществляется комплексное лечение и своевременная диагностика таких групп заболеваний как:
- опухоли костей (остеосаркома, хондросаркома, саркома Юинга, гигантоклеточная опухоль кости, хордома и т.д.)
- опухоли мягких тканей (синовиальная саркома, липосаркома, лейомиосаркома, недифференцированная плеоморфная саркома и т.д.), включая внеорганные забрюшинные саркомы.
- злокачественные новообразования кожи (меланома, базальноклеточный рак (базалиома), плоскоклеточный рак кожи, болезнь Боуена, карцинома Меркеля, саркома Капоши, карцинома придатков кожи).
Применяемые высокотехнологичные хирургические методы лечения:
- При опухолях костей:
— Сохраняющие конечность операции с резекцией костей и одномоментным эндопротезированием и реконструктивной пластикой дефектов.
— Различные варианты обширных межлопаточно-грудных, межподвздошно-брюшных резекций и ампутаций.
— Резекция костей таза с одномоментным эндопротезированием
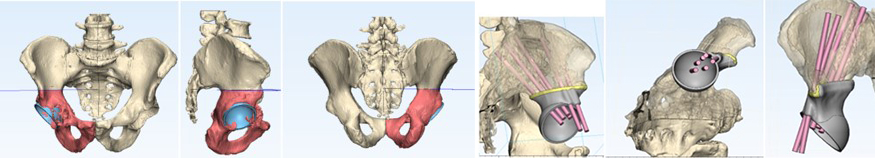
3D моделирование резекции костей таза с одномоментным эндопротезированием
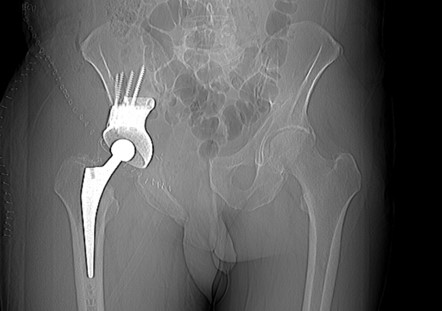
Рентгенограмма после резекции и эндопротезирования таза
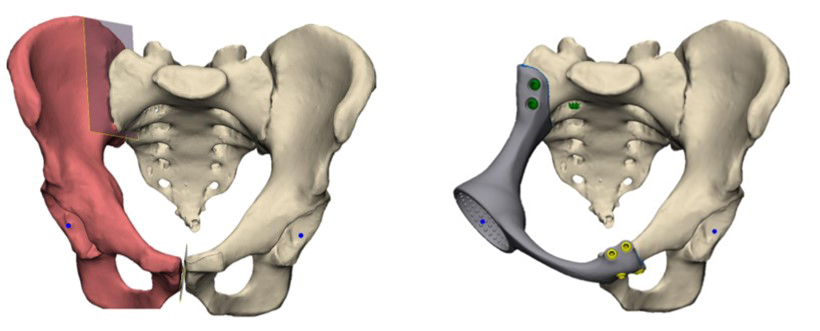
3D моделирование резекции костей таза с одномоментным эндопротезированием
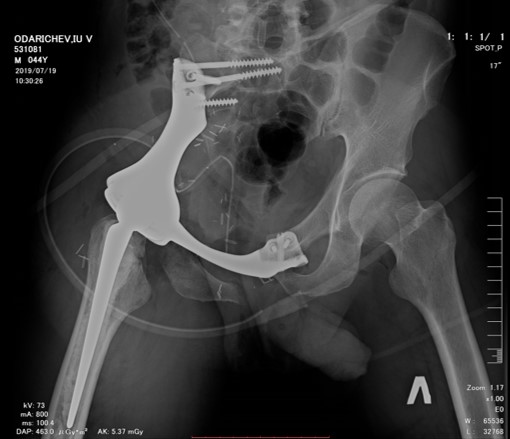
Рентгенограмма после резекции и эндопротезирования таза
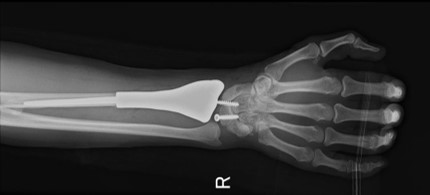
Рентгенограмма после эндопротезирования дистальной трети лучевой кости и лучезапястного сустава
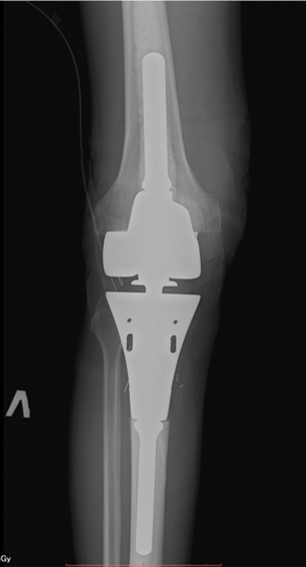
Рентгенограмма после эндопротезирования проксимальной трети большеберцовой кости и коленного сустава
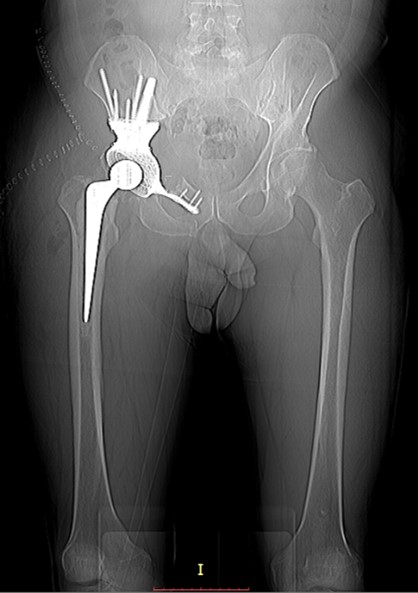
Рентгенограмма после резекции и эндопротезирования таза
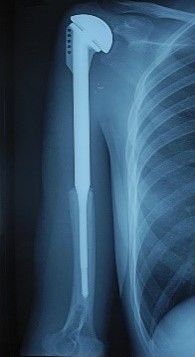
Рентгенограмма после резекции и эндопротезирования просимльной ½ плечевой кости
- При злокачественных новообразования кожи:
— Иссечение опухолей кожи с различными видами реконструктивной пластики.
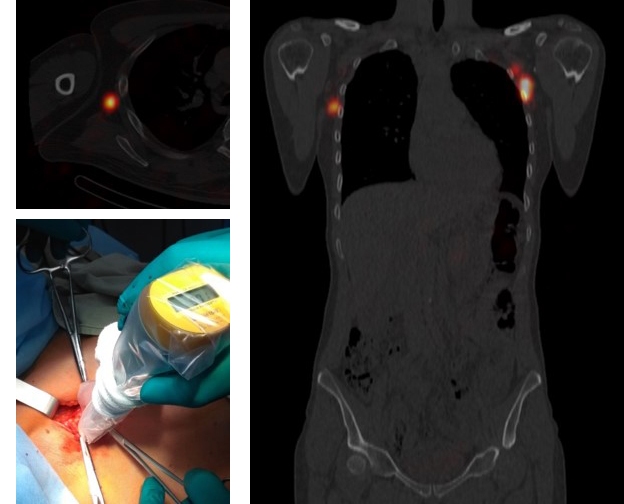
— Иссечение опухолей кожи с применением интраоперационной фотодинамической терапии с гипертермией.
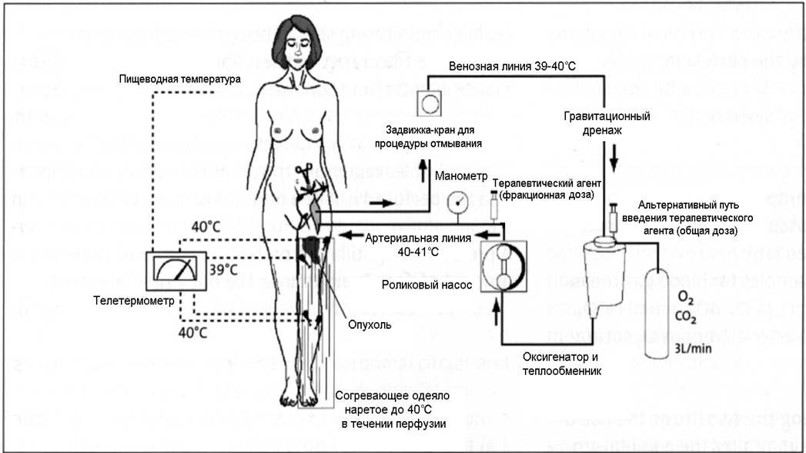
— Изолированная регионарная гипертермическая химиоперфузия конечностей - вариант местной (регионарной) химиотерапии, в результате чего создается высокая концентрация препаратов в месте локализации опухоли, при минимальном всасывании в системный кровоток. Таким образом, появляется возможность максимально агрессивного воздействия на опухоль при минимальной системной токсичности.
— Биопсия сигнальных лимфатических узлов при меланоме - это процедура, в которой выявляют сигнальный лимфатический узел, удаляют его и исследуют на отсутствие метастатического поражения, что позволяет обеспечить наиболее оптимальную дальнейшую тактику лечения.
- При опухолях мягких тканей:
— Изолированная регионарная гипертермическая химиоперфузия конечностей
— Органосохраняющие операции при опухолях мягких тканей с различными видами пластики (пластика свободным кожным лоскутом, пластика свободным кожно-мышечным лоскутом с использованием микрохирургической техники, кожная пластика на питающей ножке)
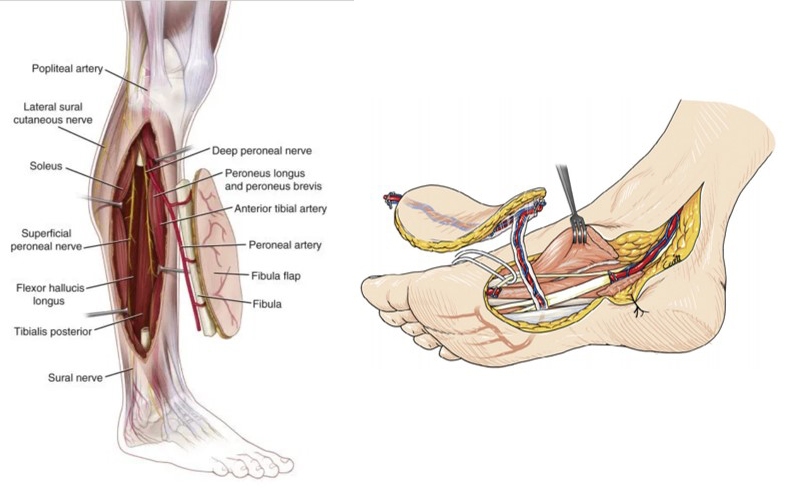
— Удаление забрюшинных опухолей с выполнением мультиорганных резекций.
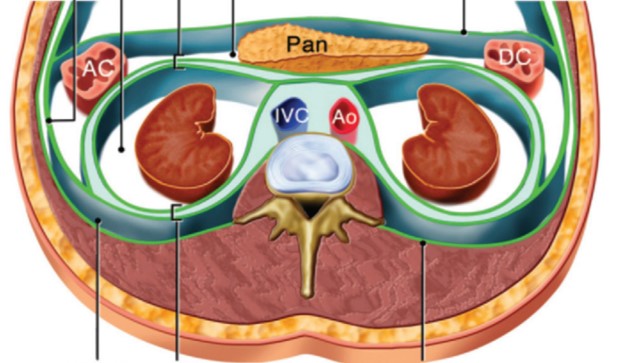
В рамках НМИЦО им. Н.Н. Петрова осуществляется первичная диагностика опухолей указанных локализаций и оказывается комплексное лечение, включающее неоадъювантную лучевую и химиотерапию, хирургический этап лечения и адъювантную терапию.
Как проходит диагностика и лечение для пациента:
- Первичный приём специалиста в клинико-диагностическом центре.
- Обследование.
- Бесплатное лечение в рамках ОМС или ВМП.
- После выписки, согласно стандартам оказания медицинской помощи, пациенты при необходимости направляются к смежным специалистам лучевой терапии, химиотерапии. Тем самым обеспечивается комплексный подход в лечении онкологических заболеваний.
- Обеспечивается постоянный контроль за течением болезни путем диспансерного наблюдения.
Хирургическое отделение опухолей костей, мягких тканей и кожи является одним из лидирующих в стране. Врачи отделения обдают богатым опытом диагностики и лечения сарком костей, мягких тканей и злокачественных образований кожи.
Все врачи отделения имеют научные степени и являются членами ведущих медицинских организаций.
Заведующий отделением - Зиновьев Григорий Владимирович, врач-онколог, кандидат медицинских наук
- Новости
- Статьи
- Словарь
- Онкологические центры
- Фотогалерея
- Вопрос-ответ

Каждая доля молочной железы имеет выводной молочный проток (ductus lactiferus), направленный от верхушки доли к соску, перед впадением в который он веретенообразно расширяется, образуя расширение – молочный мешочек, или млечную пазуху (sinus lactiferus). Суживаясь вновь, каждый проток пронизывает сосок, открываясь по верхушке его молочным отверстием (porus lactiferus). Число молочных отверстий всегда меньше числа молочных протоков, так как некоторые из последних перед впадением в молочное отверстие сливаются между собой. Молочные отверстия, количество которых от 8 до 15, открываются на верхушке соска между складками кожного покрова. В глубине молочных желез молочный проток сначала дихотомически, а дальше древовидно разветвляется, переходя в альвеолярные ходы с многочисленными выпячиваниями и пузырьками (альвеолами) диаметром 0,05–0,07 мм. Таким образом, молочные протоки не представляют собой однообразной в анатомическом отношении картины, что и побудило ряд авторов провести их классификацию. Классификация Д. П. Федоровича позволяет в известной степени объяснить распространение воспалительного процесса в железе.
Д. П. Федорович различает четыре основных варианта строения молочных протоков: 1) крупнопетлистое строение; 2) мелкопетлистое (эти два варианта встречаются чаще всего); 3) протоки обильно анастомозируют между собой, создавая впечатление единой петлистой сети; 4) магистральное и рассыпное строение (встречается сравнительно редко, отличается очень малым числом анастомозов, создает впечатление изолированных сетей).
Выводные протоки проходят через сосок, выстланный плоским эпителием, который переходит на верхушке соска в эпителий, покрывающий сосок снаружи. В противоположном направлении к долькам протоки выстланы двухрядным высоким цилиндрическим эпителием, а по мере приближения к альвеолам – однорядным низким, таким же, как и сами альвеолы.
В зависимости от функционального состояния молочной железы эпителий альвеол приобретает некоторые особенности.
В спокойном состоянии, т. е. при отсутствии беременности и лактации, эпителий альвеол имеет кубическую форму, в период лактации он энергично размножается и становится высоким, в нем образуется жир. Стоит отметить, что не все дольки функционируют одинаково в любой отрезок времени. Как показывают наблюдения, нагрубание молочной железы, связанное с накоплением молока, при отсутствии воспалительного процесса никогда или почти никогда не охватывает сразу всю железу, а нарастает постепенно. Даже на пике лактации нередко прощупываются отдельные части железы совершенно мягкие, как бы свободные от молока.
В области поля соска имеется некоторое количество небольших рудиментарных молочных желез, называемых железами кружка (glandulae alveolares s. Montgomery). Они образуют вокруг соска небольшие возвышения. В центре каждого из этих возвышений открывается выводной проток. Одно время их считали сальными железами. Г. Е. Рейн впервые установил их истинную природу и отнес к рудиментарным органам. В коже соска и в его поле залегают крупные сальные железы. В поле соска, кроме того, имеются и потовые железы.
Сосок у девушек в большинстве случаев имеет конусообразную форму, у рожавших женщин – цилиндрическую.
В коже соска находятся пучки гладких мышечных волокон, которые идут в круговом и радиальном направлении и распространяются на область поля соска. Внутренняя мускулатура соска имеет вид взаимно перекрещивающихся тяжей. По оси соска располагается ряд гладкомышечных и соединительнотканных волокон, составляющих как бы опору для радиальных мышц.
Способность соска к эрекции прежде связывали с его многочисленными кровеносными сосудами, построенными как бы аналогично пещеристому телу клитора. Оказалось, однако, что эти сосуды ничем не отличаются от обычных периферических сосудов. Было высказано предположение, что эрекция соска зависит от сокращений его мышечных волокон, возбуждаемых сосательными движениями ребенка. Впоследствии это предположение было полностью подтверждено.
Есть основание утверждать, что эрекция соска является рефлекторным актом центрального происхождения, идущим от коры головного мозга и направляемым и регулируемым нейрогуморальной системой. В пользу этого говорят не вызывающие сомнений факты возникновения у здоровых молодых женщин эрекции соска психогенным путем, например при половом возбуждении. На это также указывает повышение эректильности соска и его чувствительности в фазе овуляции.
Молочная железа подвержена циклическим изменениям, особенно резко выраженным при беременности. Подобные же изменения наблюдаются у взрослых здоровых женщин и вне беременности, во время менструального периода.
В предменструальный период наблюдается отечность и разрыхление внутридольковой ткани; она широкопетлиста, содержит умеренное количество клеточных элементов. Число железистых ходов увеличено; просвет их широк, местами обнаруживаются слущившиеся клетки, миоэпителиальный слой (набухший, вакуолизированный).
Во время менструации происходит клеточная инфильтрация внутридольковой ткани, причиной которой является обильное скопление лимфоцитов, плазматических клеток. Особенно сильная инфильтрация вокруг более крупных ходов. В просвете железистых ходов содержатся жировые капли, слущившийся эпителий, а в более крупных ходах – множество эритроцитов.
В постменструальный период разрыхление внутридольковой соединительной ткани исчезает, поэтому железистые поля очень резко отграничены от окружающей ткани. Клеточная инфильтрация в железистых полях еще сохраняется, но исчезает вокруг крупных ходов; железистые просветы в дольке резко сужены; оболочка альвеол (membrana propria) широка, гомогенна.
В середине менструального периода идет процесс уплотнения. Некоторые волоконца внутридольковой соединительной ткани приобретают вид плотных коллагеновых волокон и мало отличаются от волокон стромы. Некоторые волокна стромы как бы входят внутрь железистых полей, потому резкое отграничение последних, наблюдающееся в предыдущем периоде, исчезает.
Кровоснабжение молочных желез осуществляется в основном внутренней грудной (a. mammaria interna) и боковой грудной (a. thoracalis lateralis) артериями. Первая из них, в которой наиболее развита третья ее наружная ветвь (a. mammaria externa), подходя с медиальной стороны, снабжает кровью дольки железы (паренхиму), околососковое поле, сосок и кожу железы (медиальную ее сторону). Вторая питает своими ветвями (rami mammarii externi) эти же образования, но с латеральной стороны. Задняя поверхность железы снабжается кровью от проникающих в нее тонких ветвей межреберных артерий (rami aa. intercostales). Перечисленные артерии образуют две анатомические сети (поверхностную и глубокую), от этих сетей отходят тонкие ветви, направляющиеся к соску.
Глубокие вены сопровождают артерии, поверхностные – образуют подкожную сеть, связанную с подмышечной веной.
Лимфоотток осуществляется несколькими сетями лимфатических сосудов. В области соска и его поля лимфатические сосуды образуют густую сеть, широко анастомозирующую с лимфатическими сосудами противоположной молочной железы и с такой же сетью, расположенной более глубоко, между дольками железы.
Кроме того, имеется несколько путей, отводящих лимфу от молочных желез и играющих большую роль в распространении патологических процессов (гнойного, бластоматозного). Главный путь лимфы идет от латеральной части железы к подмышечным лимфатическим узлам. Добавочные пути анастомозируют друг с другом и с лимфатическими путями плевры, поддиафрагмального пространства и печени. При этом (Д. Н. Лубоцкий и др.) одна часть лимфатических сосудов направляется через толщу большой грудной мышцы к глубоким подмышечным лимфатическим узлам, лежащим под малой грудной мышцей; другая часть сосудов (между большой и малой грудной мышцей) направляется к подключичным узлам, часть сосудов попадает в надключичную область, минуя подключичную область, чем объясняются поражения раком глубоких шейных узлов при отсутствии метастазов в подключичных. Лимфатические сосуды, отходящие от железы с медиальной стороны, впадают в грудинные узлы вдоль внутренней грудной артерии (a. мammaria interna), а также в подмышечные узлы противоположной стороны. Имеются также лимфатические сосуды, направляющиеся в надчревную область и анастомозирующие с сосудами плевры, поддиафрагмального пространства и печени.
В целях стандартизации методики и объема удаляемых лимфатических узлов подмышечную ямку принято разделять на 3 уровня:
– первый уровень – лимфатические узлы, расположенные кнаружи от малой грудной мышцы по ходу подключичной вены, подлопаточные, подмышечные (в том числе центрально расположенные);
– второй уровень – лимфатические узлы в подмышечной ямке, располагающиеся под малой грудной мышцей;
– третий уровень – труднодоступные подключичные лимфатические узлы, расположенные медиальнее малой грудной мышцы.
Иннервация молочных желез происходит от шейного сплетения через надключичные нервы (nn. supraclaviculares) и из плечевого сплетения через передние грудные нервы (nn. thoracales anteriores), а также от 4–6-го межреберных нервов (nn. intercostales). Волокна симпатических нервов достигают железы по кровеносным сосудам. Нервы молочной железы относятся как к мякотным, так и к безмякотным. Последние построены по типу ремаковских ядросодержащих нервных волокон и в основном иннервируют молочные протоки. Мякотные же волокна иннервируют сосуды. Оба вида волокон вокруг долек железы образуют крупнопетлистую нервную сеть, от которой отдельные ветви идут к сосудам, молочным протокам и гладкомышечным волокнам. Часть этих ветвей образует междолевое нервное сплетение, а отходящие от него нервные волокна формируют межальвеолярное сплетение, веточки которого проникают через оболочки альвеол, образуя здесь густую сеть. При этом они достигают наружной поверхности железистого эпителия, обусловливая его секрецию. Внутрь клеток концевые нервные аппараты не проникают.
В соске имеются разнообразные инкапсулированные и неинкапсулированные нервные окончания: тельца Годжи-Маццони, тельца Фатер-Пачини, генитальные тельца. По-видимому, инкапсулированные окончания являются рецепторами давления. Давление передается из окружающей ткани на поверхность капсулы и далее, через инкапсулированную жидкость, на внутреннюю колбу и заключенное в ней нервное волокно, возбуждая последнее. В соске передача давления происходит через ряд капсул, расположенных по длине нервного волокна, чем обусловливается высокая чувствительность рецептора соска во время сосания. Существует предположение, что свободные древовидные нервные окончания, лежащие глубоко в паренхиме железы, являясь монорецепторами, сигнализируют о состоянии и степени наполнения самих железистых клеток. Бескапсулярные клубочки, содержащие большое количество различных клеток и располагающиеся в междольковой соединительной ткани, являются хеморецепторами – они сигнализируют об изменениях химизма тканей.
М. М. Миронов и Л. Н. Воскресенский (из лаборатории И. П. Павлова) установили наличие связи нервов молочной железы со спинным и головным мозгом. Связь эта носит рефлекторный характер.
(495) 506 61 01
Онкологический центр в Москве ¦ Опухоли костей и мягких тканей
В онкоцентре в Москве Вам предложат помощь в лечении различных онкологических заболеваний, среди которых опухоли костей и мягких тканей.
Опухолью называют патологическое разрастание тканей, которое состоит из клеток, которые имеют особые свойства размножения и дифференцировки.
Главные характеристики опухолей: бесконечность роста; относительная изолированность; развитие метастазов; рост злокачественности; тканевая и клеточная атипия;
Среди причинных факторов опухолей выделяют:
- определяющие – оказывающие постоянное влияние на организм (наследственный фактор, пол, возраст, этническая раса);
- внешние (модифицирующие), не влияющие на организм постоянно, такие как: условия труда и отдыха, место проживания, вредные привычки, нарушения в питании, инфекции, курение, производственные вредности, статус репродуктивности, дефекты генетики, геофизические причины, ятрогении.
Опухоли мягких тканей
Мягкими тканями называют все внескелетные неэпителиальные ткани, исключая глиальную ткань, ретикулоэндотелиальную систему и ткани, поддерживающие органы и специфические внутренности. Большей частью опухолей мягких тканей являются саркомы, локализующиеся на конечностях(60%), туловище(15-20 %), голове и шее(5-10%).
Чаще всего встречаются следующие виды опухолей мягких тканей:
- лимфо - и ангиосаркома;
- дерматофибросаркома;
- фибросаркома;
- синовиальная саркома;
- липосаркома;
- рабдомиосаркома;
- недоброкачественная фиброзная гистиоцитома;
- саркома Копоши.
Сарком мягких тканей характеризуются следующими чертами:
- опухоль распространяется по ходу оболочек сосудов и нервов, волокон мышц, фесциальных пластин. Это - одна из основных причин рецидивов после обычного удаления опухоли;
- отсутствует истинная капсула;
- метастазы распространяются, в основном, гематогенным способом: в лёгкие, в кости. Печень и регионарные лимфоузллы поражаются только в 20 % случаев.
Клиническая картина определяется локализацией новообразования, гистологической формой, степенью распространения.
На начальных стадиях саркомы мягких тканей развиваются бессимптомно, но у 60 % пациентов появляется опухоль, имеющая вид безболезненного узла или припухлости, что часто может быть единственным симптомом. Пальпацией определяется одиночный узел значительного размера круглой формы с неправильным контуром, упругоэластичной или плотной консистенции; неподвижный, в случае врастания в кость. Лишь для сарком, проросших в кость и сдавливающих нервы, характерна сильная боль.
На поздних стадиях кожа над опухолью становится инфильтрированной, багрово-цианотичной, её температура повышается, изъязвлённые подкожные вены. При закупорке опухолью нервных стволов и крупных артериальных сосудов возможно возникновение парезов или параличей, ишемии конечностей.
Опухоль может иметь мягкую и плотную структуру. Площадь новообразования бывает различной. Консистенция опухолей меняется от каменисто хрящевой к мягко - и тугоэластичной, может быть неравномерной.
Для развитых стадий заболеваний характерны снижение массы тела, интоксикация, лихорадка, возрастающая слабость, анемия.
Первичные опухоли костей образуются достаточно редко и среди других злокачественных новообразований их процент невелик. По статистике первичные опухоли развиваются у женщин – 0.6-0.7, у мужчин – 1 на 100000 населения. Считают, что доброкачественные новообразования костей возникают в 2-2.5 раза реже, чем злокачественные. Такие опухоли чаще всего возникают в молодом и среднем возрасте - от 14 до28 лет. Чаще опухоли возникают в длинных трубчатых костях и костях таза.
Причина возникновения первичных опухолей костей неизвестна. Вторичные новообразования обычно появляются как озлокачествление диспластических процессов (деформирующий остеоз, множественный хондроматоз костей, множественный хондроматоз костей), которые необходимо отнести к предопухолевым заболеваниям. Злокачественные новообразования костей изучены намного хуже, чем другие опухоли. Это объясняется их редкостью, отсутствием в больничных учреждениях страны специализированных отделений, поэтому такие новообразования не учитывают как отдельная нозологическая форма. Самый большой опыт в диагностике и лечении этого заболевания накопили в онкоцентрах Москвы.
Классификация ВОЗ опухолей и опухолеподобных поражений костных тканей:
- Опухоли костеобразующие: доброкачественные (остеокластома , доброкачественная остеобластокластома; остеоид-остеома), злокачественные (остеогенная саркома - остеосаркома, паростальная остеосаркома- юкстакортикальная остеосаркома).
- Опухоли хрящеобразующие доброкачественные (хондромиксоидная фиброма, хондробластома -эпифизарная хондробластома, остеохондрома -костно-хрящевой экзостоз, хондрома), злокачественные (мезенхимальная хондросаркома, юкстакортикальная хондросаркома, хондросаркома).
- Остеокластома (гигантоклеточная опухоль)
- Ретикулосаркома кости (cаркома Юинга, миелома. лимфосаркома кости. ретикулосаркома кости).
- Сосудистые опухоли: доброкачественные (гемангиома, гломусная опухоль -гломангиома, лимфангиома), промежуточные (гемангиоперицитома, гемангиоэндотелиома), злокачественные (ангиосаркома).
- Прочие соединительнотканные опухоли: доброкачественные (липома, десмопластическая фиброма), злокачественные (недифференцированная саркома, злокачественная мезенхимома, липосаркома, фибросаркома).
- Другие опухоли: нейрофиброма, неврилеммома - шваннома. невринома, хордома, адамантинома длинных костей.
- . Опухоли неклассифицируемые.
- . Опухолеподобные поражения (аневризмальная костная киста, солидарная киста, и др.).
Для новообразований костей не выработали единую классификацию по стадиям развития.
Классические симптомы: болевой синдром, пальпируемая опухоль, нарушение функциональности пораженных отделов скелета, неврологические симптомы при локализации опухоли возле крупных нервных стволов, костей черепа, позвоночника.
Боль – это самый ранний симптом опухолей костей, она не прекращаются и в покое, возможные ночные боли, иммобилизация не приносит облегчения. Нарушение функциональности и опухоль, которую можно прощупать – поздние симптомы болезни. При локализации опухоли в краевой доле трубчатых костей происходит развитие контрактуры суставов (затруднённость движений) и атрофии мышц. Если опухоль локализуется в средней доле, то функции суставов нарушаются в меньшей мере. На поздних стадиях опухоль может нарушить функции суставов.
Общие симптомы: интоксикация, лихорадка, снижение массы тела, возрастающая слабость, анемия.
Диагностика опухолей мягких тканей и костей
- Физикальное исследование: осмотр, пальпация, перкуссия, аускультация.
- Лабораторные анализы: крови, мочи и др.
- Биопсия тканей.
- Рентгенологические исследования (КТ, рентгенография).
- КТ даёт информацию о расположении опухоли относительно основных кровеносных сосудов, внутренних органов, нервов и пр., о размерах, метастазах, особенно при опухолях в брюшной и грудной полостях.
- УЗИ.
- Позитронно-эмиссионная томография. Использование способности раковых клеток к более раннему поглощению меченых молекул, чем здоровые клетки, даёт возможность выявить самые маленькие злокачественные новообразования в любом месте организма.
- МРТ. Один из самых информативных методов диагностики, позволяющий различить саркому и доброкачественное новообразование и оценить эффективность хирургического удаления опухоли.
- Радиоизотопные обследования.
Лечение опухолей мягких тканей и костей
Лечение должно быть обязательно комбинированным или комплексным, так как хирургическое вмешательство осуществляют лишь в случае высокодифференцированных новообразований с возможностью проведения радикальных операций.
Принципы выполнения хирургических операций:
вместе с опухолью необходимо удалить место проведённой биопсии; саркому удаляют, не обнажая её; края удалённых тканей помечают скобами из металла для последующего планирования облучения.
Главные операции при новообразованиях мягких тканей:
- широкое иссечение – выполняют при небольшой степени злокачественности поверхностных новообразований, удаляя их в пределах анатомической зоны, совместно с псевдокапсулой, отступив от видимых краёв новообразования на 6см и больше;
- экзартикуляция или ампутация – выполняют при массивных поражениях и невозможности проведения радикального вмешательства или отсутствия положительного итога неоадъювантного лечения;
- радикальные органосохраняющие вмешательства – показаны при большой степени злокачественности сарком глубокого расположения, удаляются опухоли и близлежащие нормальные ткани с фасциями и неизменёнными близкорасположенными мышцами.
Опухоли костей требуют выполнения следующих оперативных вмешательств:
- удаление костей и эндопротезирование крупных суставов;
- органосохраняющие операции, к примеру, при новообразованиях в трубчатых костях, образующих полости;
- удаление крестца;
- комбинированные вмешательства при опухолях на грудине и рёбрах;
- резекция костей таза (к примеру, внутренняя резекция кости таза, межподвздошно-брюшная ампутация);
- вмешательства на плечевом поясе (резекция 1/3 кости плеча и последующая пластика, межлопаточно-грудная пластика, резекция лопатки и пр.)
Радиотерапия дополняет радикальный метод лечения опухолей. Возможно проведение, как внутреннего (брахиотерапия), так и наружного облучения. При брахитерапии прямо в опухоль вводят радиоактивный препарат, путём направленного действия разрушающий раковые клетки. Этот вид лучевого лечения является самым безопасным для здоровых клеток человека, так как воздействие радиации в этом случае на них минимальное. К примеру, при лечении саркомы Юнга радиотерапия обычно выступает основным способом лечения. Часто радиотерапию применяют для того, чтобы уничтожить раковые клетки, которые могли остаться после нерадикального вмешательства. Кроме этого, радиотерапия даёт значительный эффект для подавления болевых синдромов.
Химиотерапия может являться, как основным, так дополнительным способом при лечении саркомы костей. Чтобы уменьшить хирургическое вмешательство, опухоль уменьшают перед операцией, используя лекарственные препараты. Также химиотерапию делают после проведения операции для предотвращения появления метастазов и уничтожения отдельных раковых клеток. У химиотерапии, как и у радиотерапии, имеется множество побочных эффектов, число которых постоянно уменьшается.
В целом, прогноз при злокачественных новообразованиях мягких тканей неблагоприятный, что объясняется возникновением метастазов на ранних стадиях заболевания. Для пациентов с саркомой мягких тканей IV стадии пятилетняя выживаемость составляет не более 20 %.
При опухолях костей, как и в случаях с другими злокачественными новообразованиями вероятность благоприятного прогноза значительно выше при установлении диагноза на ранних сроках и адекватном лечении. На I и II стадиях опухоли кости пятилетняя выживаемость – около 80 %. Если опухоль обнаружена на поздних стадиях, то пятилетняя выживаемость составляет не больше 10 %.
(495) 506-61-01 - срочная организация лечения в клинике
В онкоцентре SOFIA в Москве проводится онкологическая диагностика инновационным методом однофотонной эмиссионной компьютерной томографии - ОФЭКТ.Подробнее
Одним из важных преимуществ онкоклиники SOFIA является исключительное использование международных протоколов при проведении химиотерапии. Подробнее
Отдел лучевого лечения онкоклиники SOFIA оборудован двумя революционно новыми моделями линейных ускорительных установок TrueBeam от производителя VARIAN. Самое современное оснащение позволяют использовать при излечении пациентов новый способ одноразового подвода канцерицидной дозы внутрь опухолевого образования, дающий возможность целиком уничтожить злокачественное новообразование и корни его развития за один сеанс лечения. Подробнее
Другие онкологические разделы
-
- Рак мозга
- Рак груди
- Рак яичников
- Рак шейки матки
- Рак простаты
- Рак желудка
- Рак печени
- Рак легких
- Рак костей
- Меланома
- Рак почек
- Рак мочевого пузыря
- Рак щитовидной железы
- Рак надпочечников
- Опухоли головы и шеи
- Рак горла
- Рак толстой и прямой кишки
- Рак поджелудочной железы
- Онкогематология - рак крови
- Кибер-нож
- Протонная терапия опухолей
- Отделение радионуклидной диагностики
- ПЭТ-КТ без контраста
- ПЭТ-КТ с контрастом
- Лимфография
- Маммосцинтиграфия
- Сцинтиграфия печени и селезенки
- Сцинтиграфия предстательной железы
- Сцинтиграфия яичек
- Сцинтиграфия пищевода
- Сцинтиграфия слюнных желез
- Сцинтиграфия паращитовидных желез
- Сцинтиграфия скелета
- Сцинтиграфия щитовидной железы
- Сцинтиграфия легких
- Статическая нефросцинтиграфия
- Динамическая нефросцинтиграфия
- Сцинтиграфия миокарда
- Сцинтиграфия гепатобилиарной системы
- Томография головного мозга
- Опухоли головы и шеи
- Рак щитовидной железы
- Рак легких
- Рак молочной железы
- Рак желудка
- Рак пищевода
- Рак кишечника
- Рак толстой кишки
- Рак прямой кишки
- Рак слепой кишки
- Рак поджелудочной железы
- Рак желчного пузыря
- Рак печени
- Опухоли мочеполовой системы
- Рак мочевого пузыря
- Рак почки
- Рак предстательной железы
- Рак яичек
- Рак матки
- Рак яичников
- Рак гортани
- Рак полости рта
- Рак глаза
- Опухоли костей и мягких тканей
- Рак кожи
- Меланома
- Лимфома
- Саркома
- Рак спинного мозга
- Опухоль головного мозга
- Опухоли неясной локализации
- Отделение химитерапии
- Отделение радиотерапии
- Фракционная лучевая терапия 1 категории
- Фракционная лучевая терапия 2 категории
- Фракционная лучевая терапия 3 категории
- Гипофракционное облучение
- Диагностика травм головного мозга
- Диагностика эпилепсии
- Диагностика деменции
- Диагностика сосудистых заболеваний головного мозга
- Программа онкологической диагностики у женщин
- Программа онкологической диагностики у мужчин
- Лучевая терапия рака простаты
- Компьютерная томография - новейший аппарат в России
- Биопсия сигнального лимфоузла
Данный интернет-сайт носит исключительно информационный характер и ни при каких условиях не является публичной офертой, определяемой положениями Статьи 437 (2) Гражданского кодекса Российской Федерации
Читайте также:


