Парфенов а и микробная флора кишечника и дисбактериоз рмж 1998 т 6 18
| Описание | Подготовка | Показания | Интерпретация |
Тест предназначен для определения типа нарушения нормальной микрофлоры кишечника. Выявляемая патология называется дисбактериоз, она может носить острый или хронический характер.
Один миллилитр содержимого среднего отдела тонкой кишки – тощей кишки, может содержать до 100 тысяч бактерий. Бо́льшая их часть представлена молочнокислыми палочками, стрептококками, стафилококками, другими грамположительными аэробными микроорганизмами и грибами.
Различные бактерии находится в состоянии относительного количественного равновесия. Однако, ослабленный иммунитет, врожденные нарушения ферментативной деятельности организма, неадекватное применение в лечении антибиотиков, облучение и химиотерапия при онкозаболеваниях может стать причиной нарушения баланса системы. Это проявляется в исчезновении представителей нормофлоры – бифидобактерий, молочнокислых и кишечных палочек и замены их дрожжеподобными грибами Кандида, протейем, синегнойной палочкой, стафилококками. Клиническими признаками заболевания являются понос, стеаторея (избыток жира в кале), малокровие, похудание. Резкое нарушение функций иммунной системы, вызывающее ослабление защиты, может привести к поражению инфекцией многих внутренних органов, а в самом тяжелом случае – к сепсису.
- патогенные микроорганизмы семейства кишечных бактерий;
- лактобактерии;
- бифидобактерии;
- спорообразующие анаэробные клостридии;
- виды Enterococcus;
- E. coli (кишечные палочки) типичные;
- E. coli лактозонегативные;
- E. coli гемолитические;
- прочие условно-патогенные энтеробактерии;
- золотистый стафилококк;
- стафилококки (эпидермальные, сапрофитные);
- дрожжеподобные грибы Candida;
- неферментирующие бактерии.
Проведение исследования рекомендуется лицам, составляющим группы риска:
новорожденным с нарушением нормофлоры кишечника в следующих случаях:
- при наличии бактериального вагиноза и мастита у матери;
- при низкой оценке по шкале Апгар (системе быстрой оценки состояния новорожденного для определения целесообразности проведения реанимационных мероприятий);
- при проведении реанимационных мероприятий;
- при позднем прикладывании к груди;
- при долгосрочном пребывании в роддоме;
- при наличии вероятности попадания в кишечник новорожденного агрессивных видов микроорганизмов из окружающей среды и заселения ими;
- при физиологической незрелости моторной функции кишечника;
- при поражении гнойными инфекциями;
- при непереносимости грудного молока;
- при нарушении всасывания полезных витаминов и веществ;
- при первичном иммунодефиците;
грудным младенцам и детям раннего возраста:
- при неблагоприятном протекании периода новорожденности в прошлом;
- при раннем искусственном вскармливании;
- при диспептических нарушениях (нарушении пищеварения);
- при часто повторяющихся ОРВИ;
- при рахите;
- при малокровии;
- при гипотрофии (одной из форм дистрофии – хроническом расстройстве питания);
- при нарушениях психики;
- при аллергическом дерматите;
организованным детям дошкольного и школьного возраста:
- при часто повторяющихся ОРВИ;
- при наличии аллергических реакций;
юношам и девушкам:
- при часто повторяющихся ОРВИ;
- при наличии аллергических реакций;
- при употреблении наркотиков;
взрослым любого возраста:
- при работе на вредных производствах;
- при несбалансированном питании;
- при кишечных инфекциях;
- после применения антибактериальных препаратов;
- при длительном приеме гормональных средств;
- при терапии с применением нестероидных противовоспалительных препаратов;
- при проведении химиотерапии и облучения у больных раковыми заболеваниями;
- при иммунодефицитных состояниях;
людям преклонных лет:
- при наличии перечисленных выше состояний;
- при возрастных изменениях свойств микрофлоры.
В качестве исследуемого материала используется свежесобранный кал, выделенный естественным образом (без применения клизмы или слабительных средств). Его транспортировка осуществляется в стерильном медицинском контейнере с плотно завинчивающейся крышкой. Контейнер заполняется на треть объема с помощью ложечки, идущей в комплекте. Кал должен быть доставлен в лабораторию как можно быстрее (не более чем через 3 часа от момента сбора). Если возможность отправить материал немедленно отсутствует, то контейнер хранится в холодильнике при температуре +2…+8°С.
Подготовка к исследованию:
- в течение 3-4 дней перед отбором материала запрещен прием слабительных средств;
- в этот же период не применять вазелиновое и касторовое масла, ректальные свечи;
- в течение 1-3 дней необходимо придерживаться диеты и избегать употребления продуктов, усиливающих брожение в кишечнике, молочнокислых продуктов, алкогольных напитков;
- при сборе кала принять меры к тому, чтобы выделения из половых органов не попали в пробу.
Обследование не проводится на фоне приема антибиотиков, пробиотиков, антимикробных препаратов и иммуномодулирующих средств. После окончания курса лечения должно пройти не менее 12-14 дней.
Для исследования не принимается кал, собранный после проведения рентгенологического обследования с применением бария.
Для получения корректных результатов, кал необходимо собирать с судна или горшка. Емкость предварительно моется с мылом, хорошо выполаскивается, обдается кипятком и высушивается. При обработке посуды нельзя применять дезинфицирующие растворы.
Пробу кала нельзя замораживать. Нельзя применять нестерильный или не плотно закрывающийся контейнер. Материал желательно доставить в охлажденном состоянии (для этого можно использовать термос с кубиком льда или специальный пакет с охлаждающими элементами).
Интерпретация результатов проводится лечащим врачом. При этом принимаются во внимание предрасполагающие факторы, имеющиеся симптомы, история протекания заболевания.
В конце дается заключение о чувствительности к антибиотикам и выявленной степени дисбактериоза.
Список антибиотиков, к которым проводится определение чувствительности:
- ампициллин (AM)/клоксациллин;
- ципрофлоксацин (CIP);
- рифампин (RA)/рифампицин;
- тетрациклин (TE);
- хлорамфеникол (C);
- цефаклор (CEC);
- оксациллин (OX1);
- гентамицин (GM);
- эритромицин (E);
- левофлоксацин (LVX);
- амоксициллин (AMC)/клавуланат;
- цефотаксим.
Пример результата исследования и референсные значения:
Исследование
Результат
Нормы интерпретации
Примечание
Бактериология
[407] Дисбактериоз кишечника (Salmonella
spp, Shigella spp, Yersinia, EPEC - энтеропатогенные кишечные палочки)
[youtube.player]Что понимают под дисбактериозом? Какие методы диагностики являются современными и достоверными? Какие лекарственные препараты применяются при дисбактериозе? Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых
Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых достигает 10 14 , что на порядок выше общей численности клеточного состава человеческого организма. Количество микроорганизмов увеличивается в дистальном направлении, и в толстой кишке в 1 г кала содержится 10 11 бактерий, что составляет 30% сухого остатка кишечного содержимого.
В тощей кишке здоровых людей находится до 10 5 бактерий в 1 мл кишечного содержимого. Основную массу этих бактерий составляют стрептококки, стафилококки, молочнокислые палочки, другие грамположительные аэробные бактерии и грибы. В дистальном отделе подвздошной кишки количество микробов увеличивается до 10 7 –10 8 , в первую очередь за счет энтерококков, кишечной палочки, бактероидов и анаэробных бактерий. Недавно нами было установлено, что концентрация пристеночной микрофлоры тощей кишки на 6 порядков выше, чем в ее полости, и составляет 10 11 кл/мл. Около 50% биомассы пристеночной микрофлоры составляют актиномицеты, примерно 25% — аэробные кокки (стафилококки, стрептококки, энтерококки и коринеформные бактерии), от 20 до 30% приходится на бифидобактерии и лактобациллы.
Количество анаэробов (пептострептококки, бактероиды, клостридии, пропионобактерии) составляет около 10% в тонкой и до 20% в толстой кишке. На долю энтеробактерий приходится 1% от суммарной микрофлоры слизистой оболочки.
До 90-95% микробов в толстой кишке составляют анаэробы (бифидобактерии и бактероиды), и только 5-10% всех бактерий приходится на строгую аэробную и факультативную флору (молочнокислые и кишечные палочки, энтерококки, стафилококки, грибы, протей).
Кишечные палочки, энтерококки, бифидобактерии и ацидофильные палочки обладают выраженными антагонистическими свойствами. В условиях нормально функционирующего кишечника они способны подавлять рост несвойственных нормальной микрофлоре микроорганизмов.
Площадь внутренней поверхности кишечника составляет около 200 м 2 . Она надежно защищена от проникновения пищевых антигенов, микробов и вирусов. Важную роль в организации этой защиты играет иммунная система организма. Около 85% лимфатической ткани человека сосредоточено в стенке кишечника, где продуцируется секреторный IgA. Кишечная микрофлора стимулирует иммунную защиту. Кишечные антигены и токсины кишечных микробов значительно увеличивают секрецию IgA в просвет кишки.
Расщепление непереваренных пищевых веществ в толстой кишке осуществляется ферментами бактерий, при этом образуются разнообразные амины, фенолы, органические кислоты и другие соединения. Токсические продукты микробного метаболизма (кадаверин, гистамин и другие амины) выводятся с мочой и в норме не оказывают влияния на организм. При утилизации микробами неперевариваемых углеводов (клетчатки) образуются короткоцепочечные жирные кислоты. Они обеспечивают клетки кишки энергоносителями и, следовательно, улучшают трофику слизистой оболочки. При дефиците клетчатки может нарушаться проницаемость кишечного барьера вследствие дефицита короткоцепочечных жирных кислот. В результате кишечные микробы могут проникать в кровь.
Под влиянием микробных ферментов в дистальных отделах подвздошной кишки происходит деконъюгация желчных кислот и преобразование первичных желчных кислот во вторичные. В физиологических условиях от 80 до 95% желчных кислот реабсорбируется, остальные выделяются с фекалиями в виде бактериальных метаболитов. Последние способствуют нормальному формированию каловых масс: тормозят всасывание воды и тем самым препятствуют излишней дегидратации кала.
В понятие дисбактериоза кишечника входит избыточное микробное обсеменение тонкой кишки и изменение микробного состава толстой кишки. Нарушение микробиоценоза происходит в той или иной степени у большинства больных с патологией кишечника и других органов пищеварения. Следовательно, дисбактериоз является бактериологическим понятием. Он может рассматриваться как одно из проявлений или осложнение заболевания, но не самостоятельная нозологическая форма.
Крайней степенью дисбактериоза кишечника является появление бактерий желудочно-кишечного тракта в крови (бактериемия) или даже развитие сепсиса.
Состав микрофлоры кишечника нарушается при болезнях кишечника и других органов пищеварения, лечении антибиотиками и иммунодепрессантами, воздействиях вредных факторов внешней среды.
Клинические проявления дисбактериоза зависят от локализации дисбиотических изменений.
При дисбактериозе тонкой кишки численность одних микробов в слизистой оболочке тонкой кишки увеличена, а других уменьшена. Отмечается увеличение Eubacterium (в 30 раз), α-стрептококков (в 25 раз), энтерококков (в 10 раз), кандид (в 15 раз), появление бактерий рода Acinetobacter и вирусов герпеса. Уменьшается от 2 до 30 раз количество большинства анаэробов, актиномицетов, клебсиелл и других микроорганизмов, являющихся естественными обитателями кишечника.
Причиной дисбактериоза могут быть: а) избыточное поступление микроорганизмов в тонкую кишку при ахилии и нарушении функции илеоцекального клапана; б) благоприятные условия для развития патологических микроорганизмов в случаях нарушения кишечного пищеварения и всасывания, развития иммунодефицита и нарушений проходимости кишечника.
Повышенная пролиферация микробов в тонкой кишке приводит к преждевременной деконъюгации желчных кислот и потере их с калом. Избыток желчных кислот усиливает моторику толстой кишки и вызывает диарею и стеаторею, а дефицит желчных кислот приводит к нарушению всасывания жирорастворимых витаминов и развитию желчнокаменной болезни.
Бактериальные токсины и метаболиты, например фенолы и биогенные амины, могут связывать витамин В12.
Некоторые микроорганизмы обладают цитотоксическим действием и повреждают эпителий тонкой кишки. Это ведет к уменьшению высоты ворсинок и углублению крипт. При электронной микроскопии выявляется дегенерация микроворсинок, митохондрий и эндоплазматической сети.
Состав микрофлоры толстой кишки может меняться под влиянием различных факторов и неблагоприятных воздействий, ослабляющих защитные механизмы организма (экстремальные климатогеографические условия, загрязнение биосферы промышленными отходами и различными химическими веществами, инфекционные заболевания, болезни органов пищеварения, неполноценное питание, ионизирующая радиация).
В развитии дисбактериоза толстой кишки большую роль играют ятрогенные факторы: применение антибиотиков и сульфаниламидов, иммунодепрессантов, стероидных гормонов, рентгенотерапия, хирургические вмешательства. Антибактериальные препараты значительно подавляют не только патогенную микробную флору, но и рост нормальной микрофлоры в толстой кишке. В результате размножаются микробы, попавшие извне, или эндогенные виды, устойчивые к лекарственным препаратам (стафилококки, протей, дрожжевые грибы, энтерококки, синегнойная палочка).
Клинические проявления чрезмерного роста микроорганизмов в тонкой кишке могут полностью отсутствовать, выступать в качестве одного из патогенетических факторов хронической рецидивирующей диареи, а при некоторых болезнях, например, дивертикулезе тонкой кишки, частичной кишечной непроходимости или после хирургических операций на желудке и кишечнике, приводить к тяжелой диарее, стеаторее и В 12 -дефицитной анемии.
Особенностей клинического течения заболевания у больных с различными вариантами дисбактериоза толстой кишки, по данным бактериологических анализов кала, в большинстве случаев установить не удается. Можно отметить, что больные хроническими заболеваниями кишечника чаще инфицируются острыми кишечными инфекциями по сравнению со здоровыми. Вероятно, это связано со снижением у них антагонистических свойств нормальной микрофлоры кишечника и, прежде всего, частым отсутствием бифидобактерий.
Особенно большую опасность представляет псевдомембранозный колит, развивающийся у некоторых больных, длительно лечившихся антибиотиками широкого спектра действия. Этот тяжелый вариант дисбактериоза вызывается токсинами, выделяемыми синегнойной палочкой Clostridium difficile, которая размножается в кишечнике при угнетении нормальной микробной флоры.
Очень редко наблюдается молниеносное течение псевдомембранозного колита, напоминающее холеру. Обезвоживание развивается в течение нескольких часов и заканчивается летальным исходом.
Таким образом, оценка клинической значимости дисбиотических изменений должна основываться прежде всего на клинических проявлениях, а не только на результатах исследования микрофлоры кала.
Диагностика дисбактериоза представляет собой сложную и трудоемкую задачу. Для диагностики дисбактериоза тонкой кишки применяют посев сока тонкой кишки, полученного с помощью стерильного зонда. Дисбактериоз толстой кишки выявляют с помощью бактериологических исследований кала.
Микробная флора образует большое количество газов, в том числе водорода. Это явление используют для диагностики дисбактериоза. Концентрация водорода в выдыхаемом воздухе натощак находится в прямой зависимости от выраженности бактериального обсеменения тонкой кишки. У больных с заболеваниями кишечника, протекающими с хронической рецидивирующей диареей и бактериальным обсеменением тонкой кишки, концентрация водорода в выдыхаемом воздухе значительно превышает 15 ppm.
Для диагностики дисбактериоза применяют также нагрузку лактулозой. В норме лактулоза не расщепляется в тонкой кишке и метаболизируется микробной флорой толстой кишки. В результате количество водорода в выдыхаемом воздухе повышается (рис. 1).
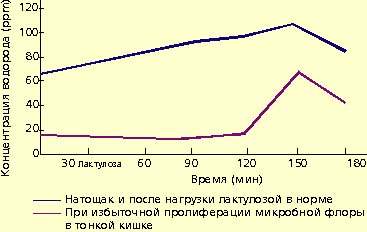 |
| Рисунок 1. Концентрация водорода в выдыхаемом воздухе |
Наиболее частыми бактериологическими признаками дисбактериоза толстой кишки являются отсутствие основных бактериальных симбионтов — бифидобактерий и уменьшение количества молочнокислых палочек. Увеличивается количество кишечных палочек, энтерококков, клостридий, стафилококков, дрожжеподобных грибов и протея. У отдельных бактериальных симбионтов появляются патологические формы. К ним относятся гемолизирующая флора, кишечные палочки со слабо выраженными ферментативными свойствами, энтеропатогенные кишечные палочки и т. д.
Углубленное изучение микробиоценоза показало, что традиционные методы не позволяют получить истинную информацию о состоянии микрофлоры кишечника. Из 500 известных видов микробов в целях диагностики обычно изучаются лишь 10-20 микроорганизмов. Важно, в каком отделе — в тощей, подвздошной или толстой кишках — исследуется микробный состав. Поэтому перспективы разработки клинических проблем дисбактериоза в настоящее время связывают с применением химических методов дифференциации микроорганизмов, позволяющих получить универсальную информацию о состоянии микробиоценоза. Наиболее широко для этих целей используются газовая хроматография (ГХ) и газовая хроматография в сочетании с масс-спектрометрией (ГХ-МС). Этот метод позволяет получить уникальную информацию о составе мономерных химических компонентов микробной клетки и метаболитов. Маркеры такого рода могут быть определены и использованы для детектирования микроорганизмов. Главным преимуществом и принципиальным отличием этого метода от бактериологических является возможность количественного определения более 170 таксонов клинически значимых микроорганизмов в различных средах организма. При этом результаты исследования могут быть получены в течение нескольких часов.
Проведенные нами исследования микробиоценоза в крови и биоптатов слизистой оболочки тонкой и толстой кишок у больных с синдромом раздраженного кишечника позволили обнаружить отклонения от нормы до 30-кратного увеличения или уменьшения многих компонентов. Существует возможность оценки изменений микрофлоры кишечника на основании данных анализа крови методом ГХ-МС-микробных маркеров.
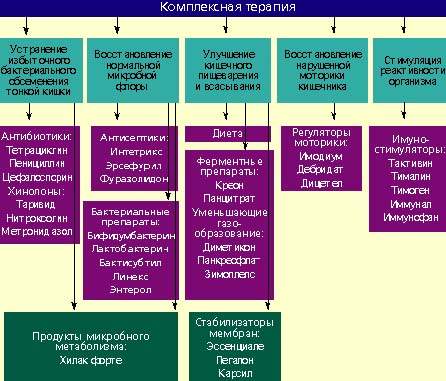 |
Лечение дисбактериоза должно быть комплексным (схема) и включать в себя следующие мероприятия:
- устранение избыточного бактериального обсеменения тонкой кишки;
- восстановление нормальной микробной флоры толстой кишки;
- улучшение кишечного пищеварения и всасывания;
- восстановление нарушенной моторики кишечника;
- стимулирование реактивности организма.
Антибактериальные препараты необходимы в первую очередь для подавления избыточного роста микробной флоры в тонкой кишке. Наиболее широко применяются антибиотики из группы тетрациклинов, пенициллинов, цефалоспорины, хинолоны (таривид, нитроксолин) и метронидазол.
Однако антибиотики широкого спектра действия в значительной степени нарушают эубиоз в толстой кишке. Поэтому они должны применяться только при заболеваниях, сопровождающихся нарушениями всасывания и моторики кишечника, при которых, как правило, отмечается выраженный рост микробной флоры в просвете тонкой кишки.
Антибиотики назначают внутрь в обычных дозах в течение 7–10 дней.
При заболеваниях, сопровождающихся дисбактериозом толстой кишки, лечение лучше проводить препаратами, которые оказывают минимальное влияние на симбионтную микробную флору и подавляют рост протея, стафилококков, дрожжевых грибов и других агрессивных штаммов микробов. К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др.
При тяжелых формах стафилококкового дисбактериоза применяют антибиотики: таривид, палин, метронидазол (трихопол), а также бисептол-480, невиграмон.
Антибактериальные препараты назначают в течение 10–14 дней. В случае появления в кале или кишечном соке грибов показано применение нистатина или леворина.
У всех больных с диареей, ассоциированной с антибиотиками, протекающей с интоксикацией и лейкоцитозом, возникновение острой диареи следует связывать с Cl. difficile.
В этом случае срочно делают посев кала на Cl. difficile и назначают ванкомицин по 125 мг внутрь 4 раза в сутки; при необходимости доза может быть увеличена до 500 мг 4 раза в день. Лечение продолжают в течение 7-10 суток. Эффективен также метронидазол в дозе 500 мг внутрь 2 раза в сутки, бацитрацин по 25 000 МЕ внутрь 4 раза в сутки. Бацитрацин почти не всасывается, в связи с чем в толстой кишке можно создать более высокую концентрацию препарата. При обезвоживании применяют адекватную инфузионную терапию для коррекции водно-электролитного баланса. Для связывания токсина Cl. difficile используют холестирамин (квестран).
Живые культуры нормальной микробной флоры выживают в кишечнике человека от 1 до 10% от общей дозы и способны в какой-то мере выполнять физиологическую функцию нормальной микробной флоры. Бактериальные препараты можно назначать без предварительной антибактериальной терапии или после нее. Применяют бифидумбактерин, бификол, лактобактерин, бактисубтил, линекс, энтерол и др. Курс лечения длится 1-2 месяца.
Возможен еще один способ устранения дисбактериоза — воздействие на патогенную микробную флору продуктами метаболизма нормальных микроорганизмов. К таким препаратам относится хилак форте. Он создан 50 лет назад и до настоящего времени применяется для лечения больных с патологией кишечника. Хилак форте представляет собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника: молочной кислоты, лактозы, аминокислот и жирных кислот. Эти вещества способствуют восстановлению в кишечнике биологической среды, необходимой для существования нормальной микрофлоры, и подавляют рост патогенных бактерий. Возможно, продукты метаболизма улучшают трофику и функцию эпителиоцитов и колоноцитов. 1 мл препарата соответствует биосинтетическим активным веществам 100 млрд. нормальных микроорганизмов. Хилак форте назначают по 40–60 капель 3 раза в день на срок до 4 недель в сочетании с препаратами антибактериального действия или после их применения.
Совсем недавно появились сообщения о возможности лечения острой диареи, ассоциированной с антибактериальной терапией и Cl. difficile, большими дозами пре- и пробиотиков.
У больных с нарушением полостного пищеварения применяют креон, панцитрат и другие панкреатические ферменты. С целью улучшения функции всасывания назначают эссенциале, легалон или карсил, т. к. они стабилизируют мембраны кишечного эпителия. Пропульсивную функцию кишечника улучшают имодиум (лоперамид) и тримебутин (дебридат).
Для повышения реактивности организма ослабленным больным целесообразно применять тактивин, тималин, тимоген, иммунал, иммунофан и другие иммуностимулирующие средства. Курс лечения должен составлять в среднем 4 недели. Одновременно назначаются витамины.
Первичная профилактика дисбактериоза представляет очень сложную задачу. Ее решение связано с общими профилактическими проблемами: улучшением экологии, рациональным питанием, улучшением благосостояния и прочими многочисленными факторами внешней и внутренней среды.
Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментов, нарушающих эубиоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микробиоценоза.
[youtube.player]Около 60% микрофлоры находится в желудочно-кишечном тракте. Любой сбой в слаженной работе микромира способен вызвать проблемы многих систем и функций.
1. Что такое дисбактериоз? Часто можно встретить другие обозначения — дисбиоз и синдром усиленного микробного роста.
2. Можно ли назвать дисбиоз и СИБР самостоятельными заболеваниями? Требуют ли они лечения?
СИБР и дисбиоз — это вторичные синдромы, сопутствующие многим патологическим процессам.
Нарушение баланса кишечной микрофлоры отмечается при синдроме раздраженного кишечника, диарее путешественников, антибиотико-ассоциированной, воспалительных заболеваниях кишечника и другой патологии. Однако это не означает, что СИБР и дисбиоз не нужно диагностировать и лечить. Расстройства микробиоценоза кишечника и увеличение числа условно-патогенной и патогенной микрофлоры кишечника (золотистый стафилококк, энтеропатогенная кишечная палочка, энтеробактер, протей, клебсиелла, синегнойная палочка, шигеллы, кампилобактер, клостридии, кандиды и др.) требуют терапии, т. к. вызывают и поддерживают местное воспаление, сопровождаются интоксикацией и могут привести к развитию сепсиса. При субкомпенсированном и декомпенсированном кишечном дисбиозе лечение обязательно.
3. В чем причины проблем с кишечной микрофлорой?
Дисбиоз развивается вследствие инфекционных заболеваний и постинфекционных состояний; после антибиотико-, гормоно- и
полихимиотерапии, применения слабительных средств и сорбентов; хирургического удаления части кишечника. Играют роль избыточное, несбалансированное и беспорядочное питание; дефицит пищевых волокон в рационе; употребление продуктов с обилием консервантов, красителей, ксенобиотиков; радиационные повреждения кишечника; гидроколонотерапия.
СИБР появляется при гипо- и анацидных состояниях желудка; лактазной и дисахаридазной недостаточности, целиакии; хроническом панкреатите и холецистите, воспалительных заболеваниях тонкой кишки (болезнь Крона, болезнь Уиппла, васкулиты); нейропатиях и миопатиях; опухолях кишечника и хронических запорах.
4. Как диагностировать нарушения микробиоценоза?
Поскольку в кишечнике живут более 500 видов бактерий (их общая масса может достигать 2,5 кг), определить нарушения количественного и качественного состава микрофлоры непросто. Применяются следующие методики:
классический бактериологический анализ кала (посев на дисбиоз) с определением основных видов микроорганизмов;
посев на бактериальные среды кишечного содержимого, полученного эндоскопически (для определения СИБР);
дыхательный тест с лактулозой, ксилозой, меченной изотопом углерода 14С;
бактериологическое исследование кала путем ПЦР, FISH-методом, изучение микробных метаболитов (индикан, фенол, паракрезол, аммиак и др.);
хромато-масс-спектрометрия родового состава микроорганизмов, позволяющая обнаружить живые и мертвые микроорганизмы и узнать их концентрации.+
5. Как проявляется дисбактериоз?
Симптомы неспецифичны; могут наблюдаться при заболеваниях желудочно-кишечного тракта, не сопровождающихся нарушением микробиоценоза. Основные признаки — диспепсический синдром (отрыжка, неприятный вкус во рту, повышенное газообразование, вздутие живота, урчание, понос, боли и зуд в области заднего прохода), синдром малдигестии (нарушение переваривания и всасывания жиров, мяса, углеводов), боль в животе, аллергические реакции (вздутие живота, жидкий пенистый стул, кожный зуд, крапивница, отек Квинке, бронхоспазм, полиартралгии).
Весьма характерно наличие внутренней интоксикации: слабость, быстрая утомляемость, отсутствие аппетита, головные боли, повышение температуры. При длительном течении развивается синдром мальабсорбции, проявляющийся поливитаминной недостаточностью, снижением массы тела, анемией.
За сутки в пищеварительном тракте образуется несколько литров газа, который в основном поглощается кишечной стенкой. Около 600 мл ежедневно выделяется через прямую кишку, а при избыточном росте бактерий его количество увеличивается до 2 л и более.+
6. Какое лечение необходимо при СИБР и дисбиозе?
Показания к уничтожению микробного загрязнения (к деконтаминации) — СИБР и наличие высоких титров условно-патогенной микрофлоры, представляющей угрозу переноса микробов в тонкую кишку. Для этого применяется несколько групп лексредств:+
препараты спорообразующей транзиторной флоры;
Антибиотики не должны всасываться из кишечника и подавлять рост нормальной микрофлоры. Этим требованиям отвечает рифаксимин — местный кишечный антисептик, который хорошо переносится и не вызывает бактериальной резистентности. Препарат имеет широкий спектр действия против условно-патогенных и патогенных грамположительных (стрептококки, стафилококки, энтерококк, туберкулезная палочка), грамотрицательных (шигелла, сальмонелла, иерсиния, протей, кишечная палочка, пептострептококк, холерный вибрион), аэробных бактерий, а также анаэробных грамположительных (клостридии, пептококк) и грамотрицательных (бактероиды, пилорический хеликобактер). Это лексредство с успехом используется для лечения острых кишечных инфекций, коррекции СИБР, санации толстой кишки при дисбактериозе и печеночной энцефалопатии. Рифаксимин применяется в течение недели по 400 мг 3 раза в сутки. При этом уровень выдыхаемого водорода снижается в 3–5 раз уже к третьему дню терапии, что свидетельствует о быстрой санации тонкой кишки.
Можно использовать и другие антибактериальные препараты: производные оксихинолов (интетрикс), нитрофуранов (нифуроксазид, или стопдиар), нитроимидазолы (метронидазол, тинидазол), энтерофурил. Метронидазол и тинидазол показаны при контаминации анаэробными микроорганизмами. Интетрикс и нифуроксазид обладают антимикробным действием по отношению к шигеллам, сальмонеллам, иерсиниям, кампилобактеру, протею, клебсиелле, патогенным коккам, а интетрикс также подавляет рост грибов и амеб. Длительность терапии при СИБР — 12–14 дней.
Эффективное средство лечения СИБР — энтерол, представляющий собой непатогенные дрожжевые грибы рода сахаромицеты булардии, полученные из тропических растений и плодов и обладающие генетически детерминированной устойчивостью по отношению почти ко всем группам антимикробных препаратов. Антимикробное действие энтерола установлено в отношении к широкому спектру условно-патогенных микроорганизмов и простейших. В то же время энтерол не подавляет рост облигатных микроорганизмов в полости кишки. Эти грибы обладают антивирусным и трофическим эффектом (синтезируют полиамины) и через 2–5 дней после окончания приема полностью выводятся из организма без побочных явлений. Энтерол используется в качестве антидиарейного и антисептического средства при острых кишечных инфекциях (в качестве альтернативы антибиотикам при невозможности их применения), антибиотико-ассоциированной диарее, псевдомембранозном колите, паразитарных диареях, дисбактериозе, СИБР.
При толстокишечном дисбиозе IV степени и неэффективности кишечных антисептиков необходимы антибиотики общерезорбтивного действия, предпочтительно фторхинолоны (офлоксацин, ципрофлоксацин, норфлоксацин, пефлоксацин); при псевдомембранозном колите — ванкомицин, метронидазол, энтерол, бацитрацин.
Показания к назначению антибиотиков: микробное загрязнение тонкой кишки; генерализованная форма дисбактериоза; выраженный интоксикационный синдром; упорный диарейный синдром; тяжелый иммунодефицит.
Применение бактериофагов при кишечном дисбиозе не оправдало возлагаемых на них надежд: оно провоцирует мутации бактерий.
Для снятия симптомов дисбиоза используют регуляторы кишечной моторики (дебридат, метеоспазмил, мотилиум, дицетел, мукофальк, имодиум), энтеросорбенты (смекта, энтеросгель, энтеродез).
7. Какие биологические препараты применяют для лечения дисбиоза?
Есть несколько групп биологических средств коррекции нарушений микрофлоры кишечника. Эубиотики, или пробиотики, содержат живые облигатные микроорганизмы; симбиотики — комбинацию из нескольких видов живых организмов; пребиотики — стимуляторы роста нормальных микроорганизмов; синбиотики — живые бактерии; пребиотические комплексы — рациональную комбинацию из пробиотиков, пребиотиков, сорбентов, витаминов, микроэлементов.
8. Как воздействуют пробиотики?
В широком смысле слова это живые микроорганизмы и вещества микробного и другого происхождения, оказывающие благоприятный эффект на физиологические функции, биохимические и поведенческие реакции организма через оптимизацию его микроэкологического статуса.
Выделяют 4 поколения пробиотиков. К 1-му относятся однокомпонентные (колибактерин, бифидумбактерин, лактобактерин), т. е. содержащие 1 штамм бактерий.
Препараты 2-го поколения (бактисубтил, биоспорин, споробактерин и др.), основанные на использовании неспецифических для человека микроорганизмов, являются самоэлиминирующимися антагонистами патогенной микрофлоры.
Препараты 3-го поколения включают поликомпонентные пробиотики, в составе которых несколько симбиотических штаммов бактерий одного вида (ацилакт, аципол и др.) или разных видов (линекс, бифиформ) с взаимоусиливающим действием.
К 4-му поколению относят иммобилизованные на сорбенте бифидосодержащие препараты (бифидумбактерин форте, пробифор). Сорбированные бифидобактерии эффективно колонизируют слизистую оболочку кишечника, оказывая более выраженное протективное действие, чем несорбированные аналоги.
Эффекты воздействия данных лексредств на организм человека:
синтез нутриентов и антиоксидантов (витаминов С, К, группы В, фолиевой кислоты, короткоцепочечных жирных кислот, бутирата, оксида азота);
защитная функция (колонизация слизистой толстого кишечника, выработка лизоцима, бактериоцинов, снижение продукции эндотоксинов, снижение мутагенности);
иммуномодулирующая (стимуляция макрофагов, синтеза IgA, подавление синтеза IgE, модулирование цитокинового ответа);
пищеварительная (расщепление углеводов, клетчатки, жиров, белков, деконъюгация желчных кислот);
цитопротективная (нейтрализация токсических субстратов и метаболитов, стимуляция регенерации и дифференцировки эпителия кишечника, антиканцерогенный эффект бутирата через регуляции апоптоза).
9. Что такое пребиотики?
Это препараты или БАД немикробного происхождения. Они не перевариваются в кишечнике, положительно влияют на организм, стимулируя рост и/или метаболическую активность нормальной микрофлоры кишечника. Типичные представители пребиотиков — соединения, относящиеся к классу низкомолекулярных углеводов: дисахариды, олигосахариды, которые широко распространены в природе. Пребиотики не должны подвергаться гидролизу пищеварительными ферментами и абсорбироваться в верхних отделах пищеварительного тракта. Они селективно стимулируют 1 вид или определенную группу микроорганизмов толстой кишки.
В качестве пребиотиков используют олигосахариды (соевый олигосахарид, фруктоолигосахариды); моносахариды (ксилоза); дисахариды (лактулоза); полисахариды (пектины, декстрин, инулин), пищевые волокна трав (псиллиум), злаковых (отруби, Рекицен-РД), фруктов; пептиды (соевые, молочные); ферменты (протеазы сахаромицетов и др.); аминокислоты (валин, аргинин, глутаминовая кислота); антиоксиданты (каратиноиды, глутатион, витамины А, С, Е, соли селена); ненасыщенные жирные кислоты; органические кислоты (уксусная, пропионовая, лимонная); другие вещества (лецитин, парааминобензойная кислота, лактоферрин, лектины, экстракты водорослей, растительные и микробные экстракты).
Пребиотики лучше использовать на начальных этапах дисбиоза, а также для его профилактики.
10. Назначают ли при дисбиозе фитотерапию?
Лечение лекарственными травами может стать профилактическим и вспомогательным методом коррекции. Наиболее известные растения, обладающие антибактериальным действием по отношению к определенным патогенным микроорганизмам:
абрикос — подавляет гнилостные микроорганизмы, протей, клебсиеллу, синегнойную палочку;
барбарис (берберин) — гемолитические стафилококки, стрептококки, дизентерийные бактерии, энтеробактер;
брусника (сок) — рост кандид;
земляника — золотистый стафилококк, энтеробактер;
клюква (ягоды) — гнилостные бактерии рода протей и клебсиеллы;
смородина черная — грибы и золотистый стафилококк, вирусы гриппа;
черника — стафилококк, шигеллы;
шиповник — грамположительные бактерии;
яблоки — патогенные кишечные палочки, вирусы гриппа А.
Их лечебный эффект несильный и наблюдается только после длительного воздействия.
В зависимости от формы и выраженности дисбиоза пациентам с нарушениями кишечной микрофлоры для домашнего лечения можно рекомендовать при:
стафилококковом дисбактериозе — эвкалипт, зверобой, аир, календулу, барбарис, мать-и-мачеху, исландский мох. В рационе должны присутствовать ягоды черники, рябины, земляники, малины; чеснок, хрен;
микотическом кандидозном дисбактериозе — липу, тимьян, почки березы, эвкалипт, мяту, мелиссу, фенхель, шалфей, аир, исландский мох, валериану, веронику, девясил, бадан. Надо употреблять в пищу бруснику, морковь, черемшу; дрожжевой, картофельный, тыквенный и рисовый экстракты;
гнилостном дисбактериозе — крапиву, бруснику, тмин, смородину, лапчатку прямостоячую, бадан, почки березы, чистотел, полынь горькую, маклею, лопух. Показаны абрикосы, ягоды смородины, рябины, брусники; топинамбур, красный сладкий перец;
протейном дисбактериозе — эвкалипт, календулу, аир, подорожник, зверобой, ольху, бадан, полынь, лапчатку прямостоячую. Полезны клюква, малина, смородина, перец, чеснок, лук.
Различают 3 степени нарушений микробиоценоза.
Легкая. Количество бифидофлоры снижено незначительно, анаэробы преобладают над аэробами, условнопатогенная флора представлена не более чем 2 видами в титрах до 10 6 .
Средняя. Увеличивается количество аэробов. Снижается титр бифидофлоры. Число анаэробов и аэробов примерно одинаковое. Появляются атипичные формы кишечной палочки, повышается титр условнопатогенных микроорганизмов.
Тяжелая. Количество аэробов превышает число анаэробов. Резко снижен титр бифидо и лактобактерий. Увеличено число условнопатогенной флоры — 10 7 и выше. Пациенты жалуются на расстройство стула, метеоризм; есть признаки интоксикации: повышенная температура, слабость, быстрая утомляемость.
Анатолий Близнюк, доцент кафедры поликлинической терапии БГМУ, кандидат мед.наук
Медицинский вестник, 25 июня 2014
Читайте также:


