Пдс в инфекции это
Лечение дифтерии у детей и взрослых будет эффективным, если оно начинается своевременно. Лечение должно быть комплексным и направленным на все звенья патологического процесса.
Принципы лечения дифтерии:
- Введение антитоксической противодифтерийной сыворотки.
- Этиотропная терапия.
- Патогенетическое лечение.
- Профилактика и лечение осложнений.
Рис. 1. На фото дифтерия зева.
Лечебный режим и особенности питания при дифтерии
Всем больным с подозрением на дифтерию предписана изоляция (госпитализация) и строгий постельный режим. Длительность постельного режима зависит от тяжести заболевания и формы дифтерии.
При локализованных формах дифтерии постельный режим назначается на весь период острого проявления заболевания, после чего больные могут вставать для приема пищи, дети — для неутомительных игр.
При тяжелых формах дифтерии назначается строгий постельный охранительный режим в течение 3-х недель. Данный вид лечебного режима предписывается больным, у которых развился миокардит и полиневрит. Избыточная физическая активность в данном случае может трагически закончиться для больного.
Длительность стационарного лечения зависит от формы и тяжести дифтерии.
- При дифтерии зева 1 степени больные пребывают в стационаре 3 — 4 недели.
- При токсической форме заболевания 2 степени больные пребывают в стационаре до 40 дней.
- При дифтерии зева 3 степени больные пребывают в стационаре до 50 дней.
Выписка больного осуществляется после получения 2-х отрицательных результатов бактериологического исследования, проведенных после окончания антибиотикотерапии спустя 2 дня. Бактериологическое исследование проводится с интервалом в два дня.
За ребенком должен быть организован надлежащим образом. Закупорка дыхательных путей дифтерийными пленками может произойти совершенно внезапно. При ненадлежащем уходе риск смертельного исхода у них значительно возрастает.
При уходе за больным необходимо знать, что острая сердечно-сосудистая недостаточность, обусловленная инфекционно-токсическим шоком, острая недостаточность надпочечников и паралич сердечной мышцы являются причинами смерти больного на первой неделе заболевания, миокардит — на 2 — 3 неделе заболевания, паралич дыхательных мышц и диафрагмальных мышц — на 4 — 8 неделе заболевания.
Диета при дифтерии должна быть щадящей или полущадящей. В острый период при дифтерии зева пища должна быть жидкой или полужидкой, легкоусвояемой, богатой витаминами. Витамины группы С, В и никотиновая кислота особо важны для организма больного.
Рис. 2. На фото дифтерия гортани.
Антитоксическая противодифтерийная сыворотка
Антитоксическая противодифтерийная сыворотка (ПДС) и антибиотики являются основными лекарственными средствами при лечении заболевания. ПДС составляет основу специфического лечения дифтерии. Ее введение приводит к ликвидации специфической интоксикации, вызванной циркулирующими в крови токсинами. Введение антибиотиков приводит к уничтожению возбудителей заболевания.
Своевременная постановка диагноза и раннее введение антитоксической противодифтерийной сыворотки — залог успешного лечения дифтерии.
Раннее введение ПДС (с первых часов и не позже 2-го дня от начала заболевания) значительно снижает частоту развития токсических форм и осложнений при дифтерии.
В РФ применяется Сыворотка противодифтерийная лошадиная очищенная концентрированная жидкая. Для производства противодифтерийной сыворотки используется кровь предварительно гепериммунизированных дифтерийным анатоксином лошадей. Сыворотка содержит специфические иммуноглобулины.
Рис. 3. На фото противодифтерийная сыворотка.
Прежде чем ввести ПДС, определяется чувствительность организма к препарату.
- Если реакция отрицательная (отсутствие папулы), то через 20 минут подкожно вводится 0,1 мл сыворотки. Остальная доза вводится через 1 — 1,5 часа.
- Если реакция положительная (образовалась папула 1 см и более), противодифтерийная сыворотка вводится только по жизненным показаниям. При этом врач и медицинская сестра должны быть готовы к возможному развитию анафилактического шока и борьбы с ним.
Противодифтерийная сыворотка вводится внутримышечно в верхнюю треть передненаружной области бедра или в ягодицу.
Доза сыворотки устанавливается индивидуально. На ее уровень оказывает влияние распространенность дифтерийных пленок, степень интоксикации и срок, истекший от момента заболевания.
Эффективность применения противодифтерийной сыворотки зависит от сроков ее введения от начала заболевания и правильно подобранной (оптимальной) первой и курсовой доз.
- При локализованной форме дифтерии курсовая доза составляет 10 — 15 тыс. АЕ.
- При распространенной форме дифтерии курсовая доза составляет 15 — 20 тыс. АЕ.
- При токсической форме дифтерии курсовая доза составляет 30 — 50 тыс. АЕ.
На кратность введения сыворотки оказывает влияние форма дифтерии.
- При локальных формах заболевания ограничиваются однократным введением препарата.
- В случае, когда дифтерийные налеты не исчезли в течение суток после введения противодифтерийной сыворотки, сыворотку применяют повторно.
- В случае развития токсической формы заболевания, сыворотка вводится каждые 12 часов 2 — 3 суток подряд. ¾ курсовой дозы необходимо ввести в первые сутки заболевания. Продолжительность дальнейшего введения препарата зависит от динамики патологического процесса. При улучшении состояния больного и исчезновении фибринозных налетов введение сыворотки прекращается.
Сыворотка вводится не более 3-4-х дней.
Рис. 4. Противодифтерийная сыворотка вводится внутримышечно в верхнюю треть передненаружной области бедра или в ягодицу.
Дифтерийный анатоксин
Ряд ученых (Г. Рамон, М. Мухамедов, Н. Кудрявцева и М. Залужная) при лечении дифтерии рекомендовали вводить больному одновременно с противодифтерийной сывороткой дифтерийный анатоксин. Введение анатоксина стимулирует активную продукцию анатоксина организмом больного по типу ревакцинации. У привитых больных при таком лечении быстро достигается положительный результат.
Дифтерийный анатоксин вводится в остром периоде заболевания в дозе 0,5 — 1,0 мл. Вначале вводится первая инъекция. Через 5 — 6 дней вводится вторая инъекция. Через месяц — третья.
Рис. 5. На фото дифтерийно-столбнячный анатоксин.
Антибиотики для лечения дифтерии
Антибиотики не заменяют собой антитоксическую противодифтерийную сыворотку. Они воздействуют только на дифтерийную палочку, вырабатывающую токсин.
Препаратами выбора при лечении дифтерии являются аминопенициллины, антибиотики группы макролидов (Эритромицин, Макропен, Рулид, Азитромицин, Вильпрафен), цефалоспорины 3-го поколения (Цефтриаксон, Цефтазидим, Цефотаксим и др.) и Клиндамицин.
Курс лечения антибиотиками при локализованных формах составляет 5 — 7 дней, при токсических формах — от 14 до 21 дня.
При легком течении дифтерии антибиотики принимаются внутрь, при тяжелых формах — в инъекциях.
Лечение токсической формы дифтерии
Патогенез развития осложнений при дифтерии связан с воздействием на организм больного дифтерийного токсина. Осложнения дифтерии часто развиваются при токсической форме дифтерии, реже — при распространенных формах заболевания.
Острая сердечно-сосудистая недостаточность, обусловленная инфекционно-токсическим шоком, острая недостаточность надпочечников и паралич сердечной мышцы являются причинами смерти больного на первой неделе заболевания, миокардит — на 2 — 3 неделе заболевания, паралич дыхательных мышц и диафрагмальных мышц — на 4 — 8 неделе заболевания.
Рис. 6. На фото ребенок, больной дифтерией. Наложена трахеостома по поводу развившегося крупа.
Комплексная патогенетическая терапия направлена на борьбу с интоксикацией, компенсацию гемодинамических нарушений, борьбу с отеком мозга и недостаточностью работы коры надпочечников.
Своевременная постановка диагноза, раннее введение антитоксической противодифтерийной сыворотки и применение комплексной патогенетической терапии — залог успешного лечения дифтерии
- Повышают тонус сосудов и оказывают возбуждающее действие на сосудодвигательный и дыхательный центры кордиамин, коразол и стрихнин.
- При развитии ДВС-синдрома назначается гепарин, ингибиторы протеолитических ферментов (контрикал и трасилол), для активации фибринолиза назначается никотиновая кислота и плазмаферез.
- Купируют шок кровезаменители, глюкокортикоиды и наркотические анальгетики.
- При токсической форме дифтерии назначаются кортикостероиды внутривенно (преднизолон и гидрокортизон).
- Проводится дезинтоксикационная терапия (глюкоза, реополиглюкин, полиионные растворы, альбумин).
- При тяжелых гипертоксических формах и развившихся осложнениях показано проведение плазмафереза, гемосорбции и иммуносорбции.
- Назначаются десенсибилизирующие препараты и мембранопротективные антиоксиданты.
- Показана витаминотерапия (аскорбиновая и никотиновая кислота, витамин В1, В6 и В12.
- Орошение зева дезинфицирующими растворами
- При дифтерийном крупе для предупреждения удушья производится трахеостомия или интубация.
- При развитии миокардита и полиневропатии за больными устанавливается постоянное наблюдение соответствующих специалистов и назначается комплексное лечение.
- При подозрении на развитие миокардита больной переводится на строгий постельный режим в течение 2 — 3 недель. Электрокардиограмма повторяется через день или 2 раза в неделю в течение 1 — 1,5 месяцев. Назначается аденозинтрифосфорная кислота (АТФ) и кокарбоксилаза, преднизолон, нестероидные противовоспалительные препараты, средства, улучшающие микроциркуляцию (трентал), антиоксиданты и рибоксин.
Рис. 7. На фото трахеостомия. Классическая трахеостомия проводится в положении больного сидя или лежа.
Лечение дифтерийного крупа
При обращении больного за медицинской помощью еще на догоспитальном этапе врач должен:
- установить диагноз,
- определить локализацию патологического процесса,
- указать форму дифтерии,
- определить степень тяжести дифтерии,
- выявить осложнения заболевания,
- определить стадию дифтерии.
На догоспитальном этапе ведется борьба с гипертермией и инфекционно-токсическим шоком, вводятся бронхолитики (эфедрин, эуфиллин) и антигистаминные препараты (димедрол). В случае экстренной госпитализации противодифтерийная сыворотка и антибиотики не вводятся.
В условиях стационара начинается экстренное введение противодифтерийной сыворотки, антибиотиков, гормональных препаратов, проводится дезинтоксикационная терапия, вводятся мембранопротективные антиоксиданты, производится гемосорбция или плазмаферез, назначаются ингаляции с бронхолитиками и гормональными препаратами.
При нарастающем удушье решается вопрос о выборе метода оперативного вмешательства.
Безуспешная консервативная терапия при крупе является показанием к применению интубации или трахеотомии
При развитии дифтерийного крупа необходимо установить постоянное наблюдение за больным оперирующего отоларинголога. В случае стойкого стеноза, появления одышки, выраженного беспокойства больного и появления цианоза приступают к интубации.
- В случае локализованного крупа показана длительная назофарингеальная интубация с помощью пластиковых трубок.
- При нисходящем крупе производится трахеостомия и удаление электронасосом из дыхательных путей фибринозных пленок. Больной переводится на искусственную вентиляцию легких.
Рис. 8. На фото назофарингеальная интубация с помощью пластиковых трубок.
Рис. 9. Трахеостома у ребенка.
Лечение бактерионосителей
- Для лечения носителей токсикогенных дифтерийных палочек применяются антибиотики. Длительность приема составляет 7 дней. Антибиотики группы тетрациклина, макролиды (эритромицин), цефалоспорины и рифампицин являются препаратами выбора. Тетрациклин применяется у детей старше 9-и лет. Если лечение эритромицином оказалось безрезультативным, назначается повторный курс.
- Бактерионосительство токсикогенных дифтерийных палочек развивается вследствие несовершенного ответа иммунной системы. Положение усугубляется частыми заболеваниями ЛОР-органов и ОРВИ, что приводит к нарушению микробиоценоза в ротоглотке. Назначение бактериальной дифтерийной вакцины Кодивак значительно повышает иммунный ответ у носителей.
- Одновременно с назначением антибиотиков рекомендуется прием аскорбиновой кислоты.
- Рекомендовано смазывание глотки в течение 7-и дней йодинолом.
- Обязательным условием излечения является устранение очагов хронической инфекции.
Рис. 10. На фото ребенок, больной дифтерией.
Диспансерное наблюдение при дифтерии
Диспансерное наблюдение за больными в стадии выздоровления (реконвалесцентами) и бактерионосителями осуществляет участковый врач и врач инфекционист.
- Больные с осложнениями в виде миокардита или полирадикулоневрита наблюдаются после выписки из стационара соответствующими специалистами.
- Снятие больного с учета производится комиссионно, не ранее, чем через 3 месяца после стационарного лечения и наличия 2-х отрицательных результатов бактериологического исследования.
- Дети, не привитые от дифтерии, прививаются через полгода после выздоровления и далее подлежат ревакцинации в установленные сроки.
- Взрослые, которые перенесли тяжелую форму дифтерии, вакцинируются анатоксином АД-М или АДС-М через полгода после выздоровления. Ревакцинация у них проводится через 45 дней. Повторные ревакцинации — каждые 10 лет.
- Взрослые, которые перенесли дифтерию в легкой форме и не привитые, вакцинируются через полгода после выздоровления. Повторные ревакцинации проводятся каждые 10 лет.
- Бактерионосители токсикогенных штаммов дифтерийных палочек подлежат ежемесячному осмотру врачей, бактериологическому обследованию и лечению.
Главным в лечении всех форм дифтерии является нейтрализация дифтерийного токсина антитоксической противодифтерийной сывороткой.
Лечение локализованных и распространенных форм ограничивается введением сыворотки.
В комплексном лечении больных токсической дифтерией и крупом, кроме того, необходимо проводить патогенетическую терапию, обеспечить строгое соблюдение режима, тщательный квалифицированный уход и диету.
Тактика врача в решении вопроса о введении противодифтерийной сыворотки по клиническому подозрению на дифтерию зависит от того, какая форма дифтерии предполагается.
При подозрении на локализованную дифтерию и дифтерийный круп сыворотку вводят НЕМЕДЛЕННО
При подозрении на локализованную дифтерию выжидание возможно при условии постоянного наблюдения в стационаре.
При гипертоксической и токсической дифтерии II—III степени тяжести, крупе, тяжелых комбинированных формах положительная реакция на кожные пробы не является противопоказанием к лечению ПДС, которое проводится под защитой кортикостероидов.
Дозы сыворотки для первого введения и на курс лечения определяются клинической формой дифтерии (см. табл. 32).
Лечение крупа проводится в соответствии со стадией: начальные дозы при I стадии — 15—20 тыс. ME, при II — 20—30 тыс. ME, при III — 30—40 тыс. ME; через 24 часа дозу повторяют, в последующие дни ежедневно следует вводить половинную дозу сыворотки.
Таблица 32. Схема введения противодифтерийной сыворотки (ПДС) при различных клинических формах дифтерии. 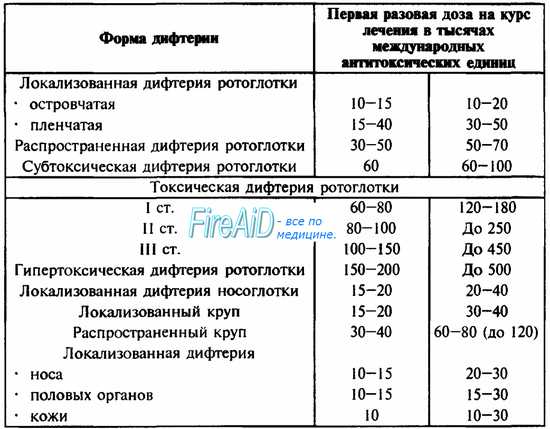
Кратность введения ПДС определяется формой дифтерии: при локализованной и распространенной дифтерии ротоглотки, носа, редких локализаций и ранних сроках начала терапии можно ограничиться однократным введением сыворотки;
• при задержке таяния налетов через сутки сыворотку вводят повторно;
• при токсической дифтерии сыворотку вводят через каждые 12 часов;
• при гипертоксической — через 8 часов.
Лечение сывороткой при токсической дифтерии должно быть энергичным:
• первая доза должна составлять 1/3—1/2 от курсовой;
• в первые двое суток больной получает около 3/4 всей дозы.
В процессе лечения необходима коррекция в соответствии с уточнением формы болезни.
У больных дифтерийным крупом одновременно с введением ПДС и проведением неспецифической дезинтоксикации, оксигенотерапии, коррекции кислотно-шелочного равновесия, гормональной терапии (в соответствии с формой болезни) решается вопрос о необходимости оперативного вмешательства, его экстренности и выборе метода. Необходимо непрерывное наблюдение оперирующего отоларинголога. Показанием к оперативному вмешательству являются признаки затруднения внешнего дыхания. При локализованном и распространенном крупе (дифтерия гортани и трахеи) возможна длительная интубация пластиковыми трубками, при нисходящем крупе и крупе в комбинации с наиболее тяжелыми формами токсической дифтерии показана трахеостомия.
Примечание. В случае развития стеноза и при наличии признаков ОДН II—III ст. показана срочная назотрахеальная интубация, при нисходящем крупе предпочтительна трахеостомия. При тяжелых полиради-кулоневритах — перевод на ИВЛ в плановом порядке.
При тяжелых формах дифтерии наряду с сывороточной терапией показана детоксикационная терапия и введение антибиотиков широкого спектра действия. У больных токсической дифтерией III степени тяжести, тяжелых комбинированных формах при поступлении после третьих суток, а также при гипертоксических формах показан плазмаферез (предпочтителен дискретный метод) с эксфузией плазмы от 70 до 100% объема циркулирующей плазмы. Целесообразно 2—3 кратное проведение плазмафереза.
При адекватной терапии введение сыворотки проводится не более 3—4 дней. Лечение сывороткой заканчивается с момента значительного уменьшения токсикоза, налетов, лимфаденита, отека ротоглотки и подкожной клетчатки шеи.
Примечание. В связи с частым поражением проводящей системы сердца, при дифтерии использование сердечных гликозидов противопоказано.
Процедура введения ПДС проводится согласно инструкции при строгом соблюдении правил асептики и антисептики.
Перед первым введением ПДС в обязательном порядке проводят кожную пробу с сывороткой, разведенной 1:100, для определения чувствительности к белкам сыворотки лошадей.
Сыворотку, разведенную 1:100, вводят в объеме 0,1 мл. внутрикожно в сгибательную поверхность предплечья.
Учет пробы проводят через 20 минут.
Проба считается отрицательной, если диаметр отека и покраснения на месте введения меньше одного сантиметра.
Проба считается положительной, если диаметр отека и покраснения достигают в диаметре 1см или более.
При отрицательной кожной пробе цельную ПДС вводят в объеме 0,1 мл. подкожно в область наружной поверхности средней трети плеча.
Наблюдение проводится в течение 45- 60 минут.
При отсутствии общей и местной реакции лечебную дозу ПДС, подогретой до температуры 36 + 1 0 , вводят внутримышечно в область верхней части передненаружной поверхности бедра или в ягодицу.
Врач наблюдает за больным в течение 1 часа для выявления возможных аллергических реакций.
При положительной кожной пробе или развитии реакции на подкожное введение цельной сыворотки дальнейшее введение препарата проводят по жизненным показаниям методом специфической десенсибилизации.
Для десенсибилизации сыворотку, разведенную 1 : 100, вводят подкожно в объеме 0,5 мл, 2,0 мл, 5,0 мл с интервалом 15-20 минут.
С теми же интервалами вводится подкожно 0,1мл и 1,0мл цельной ПДС.
При отсутствии реакции вводят назначенную дозу внутримышечно.
При появлении симптомов анафилактического шока на одну из вышеуказанных доз введение ПДС проводят под наркозом.
Одновременно с началом специфической десенсибилизации больному проводят введение гипосенсибилизирующего препарата, глюкокортикостероиды (ГКС), дезинтоксикационную терапию.
Выявление симптомов крупа, оценка степени стеноза гортани
Круп характеризуется наличием сочетания следующих симптомов: изменение голоса, появление грубого лающего кашля и шумного дыхания.
Круп 1 степени (компенсированный):
Шумноватый вдох слышен только при волнении ребенка на близком расстоянии (до 1 метра).
Дыхание во сне и в покое свободное.
Нет втяжения податливых мест грудной клетки.
Нет признаков дыхательной недостаточности и микроциркуляторных расстройств при беспокойстве.
При волнении больного нет одышки смешанного типа.
Круп 2 степени (субкомпенсированный):
Дыхание шумное даже в покое, слышно на расстоянии 1-2 метров.
Затруднение дыхания резко усиливается при волнении.
Наличие одышки смешанного характера.
Втяжение податливых мест грудной клетки.
Цианоз носогубного треугольника в покое.
Появление акроцианоза при малейшем волнении.
Тахикардия не соответствует температуре.
Вынужденное положение больного с фиксацией плечевого пояса.
Круп 3 степени (декомпенсированный):
Дыхание шумное, слышно на расстоянии 5-8 метров, затруднен вдох и выдох.
Втяжение всех податливых мест грудной клетки.
Втяжение мечевидного отростка до позвоночника.
Напряжение грудино-ключично-сосцевидной мышцы.
Наличие церебральных нарушений (постоянное беспокойство, бред, галлюцинации, потеря сознания, судороги, вялость, адинамия).
Расстройство гемодинамики (глухость сердечных тонов, цианоз кожи, выпадение пульсовых волн на вдохе, брадикардия).
Отсутствие дыхания в задненижних отделах легкого.
Отсутствие кашлевого дренажа.
Круп 4 степени (асфиксия):
Нет шумного дыхания.
Дыхание поверхностное, без втяжения податливых мест грудной клетки.
Вялость, безучастность больного.
Глухость сердечных тонов.
Пульс почти не ощутим, АД низкое, смена цианоза кожи на бледность.
Потеря сознания, судороги, смерть.
В зависимости от преобладания признаков отека, спазма гортани или скопления секрета, выделяют отечную, спазматическую и гиперсекреторную формы крупа.
Постоянная осиплость голоса, ее нарастание вплоть до афонии.
Кашель грубый, сухой, редкий, непродуктивный, громкость снижается при усилении отека.
Дыхание шумное, слышное на расстоянии
В дыхании участвует вспомогательная мускулатура.
Нарастание тяжести постепенное (минуты, часы).
Резкое ухудшение не типично.
В легких дыхание жесткое, ослабленное в задненижних отделах.
Голос сохранен или нарушен незначительно.
Дыхание во сне относительно спокойное, одышка умеренная.
При пробуждении - громкий крик, резко затрудняется дыхание вплоть до асфиксии.
Ребенок беспокоен, резко возбужден, крайне негативно реагирует на осмотр и другие манипуляции.
На руках у матери вполне компенсирует дыхание, реакция на белый халат отрицательная.
Аускультация возможна во сне – существенных расстройств нет, дыхание в задненижних отделах выслушивается.
Хрипы редкие, проводные.
Нарушение микроциркуляции при крике.
Голос изменен умеренно.
Охриплость уменьшается после кашля.
Кашель часто приступообразный.
Продуктивность его зависит от реологии мокроты.
Во время кашля нарастает тяжесть состояния.
Прохождение мокроты провоцирует ларингоспазм.
Дыхание ухудшается во время сна из-за скопления мокроты.
Аускультативно – обилие разнокалиберных хрипов, неравномерное ослабление дыхания.
После кашля в легких отчетливая динамика.
Нередко отечная форма переходит в гиперсекреторную в процессе болезни.
Работа посвящена необходимости принятия новой российской классификации дифтерии с учетом обобщенного опыта последней эпидемии дифтерии в России и приведения классификации в соответствие с современными представлениями о дифтерийной инфекции.
The paper is concentrated on the necessity of accepting a new Russian classification of diphtherias considering generalized experience of the latest diphtherial epidemic in Russia and bringing the classification in conformity to modern concepts of diphtherial infection.
Дифтерийная инфекция (ДИ) отличается клиническим многообразием от бессимптомного течения (бактерионосительство) до очень тяжелых форм [1–6].
Актуальность проблемы заключается в постоянной циркуляции штаммов в окружающей человека среде. Классическая дифтерия, вызванная C. diphtheria (КБД), ранее рассматривалась как исключительно антропонозная инфекция. Существование естественного резервуара ДИ проявляется клиническими случаями заболевания повсеместно и наличием эндемичных очагов высокой заболеваемости в Африке к югу от Сахары, в Индии и Индонезии. В 2013 г. дифтерия привела к гибели 3300 человек.
До сих пор остается открытым вопрос о наличии связи между массовым одномоментным выводом советских войск в 1990 г. из эндемичного по ДИ Афганистана и началом эпидемии дифтерии в 90-х годов в России и в республиках СССР. По оценкам Красного Креста в СССР в 1991 г. было 2000 случаев заболевания дифтерией, а в 1998 г. эти цифры выросли в 100 (!) раз и число смертельных исходов превысило 6000 [6, 8–11].
В настоящее время заболеваемость дифтерией находится на спорадическом уровне. Например, в 2015 г. в России официально зарегистрировано 2 случая заболевания дифтерией.
Это не дает повода успокоиться, так как наблюдается постоянная трансформация циркулирующих штаммов с изменением степени их патогенности, с одной стороны [12–14].
С другой стороны, родственная по микробиологическим характеристикам C. ulcerans, постоянно циркулирующая в окружающей среде, вызывает сходное по клинике с классической дифтерией заболевание. Описаны случаи экссудативного фарингита и острых респираторных заболеваний, вызванных Corynebacteruium pseudodiphtheria, Nondiphtheriae Corynebacterium species и нетоксигенными штаммами КБД. Клинические проявления заболеваний, вызванных указанной выше группой возбудителей, могут быть различными: поражения кожи, клапанов сердца, урогенитального тракта, верхних и нижних дыхательных путей [15–20].
Ранее в медицинской практике C. ulcerans не рассматривалась как возбудитель болезни, пока в 2000 г. официально не была зарегистрирована смерть пациентки, связанной с C. ulcerans. Почти все случаи инфицирования патогенными штаммами C. ulcerans сопровождались развитием сходных с классической дифтерией симптомов, что объясняется наличием в хромосоме возбудителя генов умеренного β-профага, несущего оперон дифтерийного токсина [21–23].
В настоящее время заболевания, вызванные различными патогенными коринебактериями, постоянно регистрируются среди животных, находящихся рядом с человеком (зоопарки, фермы, охотоведческие хозяйства) с подтвержденной передачей возбудителя от больного животного к человеку [24–32].
Полученные материалы заставляют ученых пересмотреть точку зрения на дифтерию как на исключительно антропонозное заболевание, особенно после того, как Bonnet и Begg (1999) доказали возможность передачи инфекции от животного к человеку.
Эпидемические подъемы дифтерии в мире регистрируются в среднем каждые 25 лет. Хронологическое описание цикличности эпидемий ДИ внутри и за пределами Российской Федерации подробно представлено в монографиях Л. А. Фаворовой с соавт. (1988) и Н. М. Беляевой с соавт. (1996, переизд. 2012) [1–2].
С момента последней эпидемии 90-х годов XX века врачи утратили бдительность в отношении дифтерийной инфекции, не соблюдается требование обязательного исследования мазков из ротоглотки на наличие C. diphtheria при всех случаях лакунарной ангины [12–13, 35].
Последняя эпидемия дифтерии (90-х годов XX века) побудила международное сообщество к созданию в 2000 г. межгосударственного комитета по изучению ДИ в Европе и к принятию новой международной классификации дифтерийной инфекции, которая приводится ниже [2, 8, 10].
Предложенная классификация Н. Бегга удобна, так как позволяет вести эпидемиологический учет клинических форм дифтерии исходя из локализации первичного очага инфекции. Существенным недостатком международной классификации является полное отсутствие в ней упоминания о специфических дифтерийных поражениях внутренних органов (табл. 1).
Хотя кроме классификации ВОЗ существует еще и МКБ-10, в России врачи продолжают пользоваться классификацией дифтерии, сформулированной профессором С. Н. Розановым еще в 1949 г. (!) (табл. 2).
Даже в скорректированном виде эта классификация сохранила устаревшие нозологические формы — субтоксическая, токсическая (I, II и III степеней) и гипертоксическая дифтерия, тогда как многочисленными работами было доказано, что дифтерийный токсин обнаруживается в крови при любых вариантах, включая субклиническое течение болезни (рис. 1) [2].
Тогда как при дифтерии гортани рыхлый, тестоватой консистенции отек над областью подчелюстных лимфоузлов и на шее может отсутствовать. При дифтерийном крупе отсутствие наружного отека ПКШ часто приводит к диагностическим ошибкам [2]. Аналогичная ситуация имеет место при дифтерии половых органов с развитием выраженного отека половых органов, распространяющегося по наружной поверхности бедер [3].
Таким образом, существующая классификация специфический дифтерийный отек рассматривает как патогномоничный критерий тяжести дифтерии только при респираторном пути инфицирования и не учитывает других клинических вариантов (табл. 2).
В 1996 г. Н. М. Беляевой и сотрудниками кафедры инфекционных болезней РМАПО была предложена российская классификация ДИ, которая предполагала принципиальную замену устаревшей классификации 50-х годов XX века (табл. 3) [2].
Предложенная классификация была более удачной, так как авторы впервые указали в ней, что специфическое поражение сердца, нервной системы и почек, развивающееся при дифтерии, является не осложнениями (!), а ведущими синдромами заболевания (табл. 3).
Слабым звеном существующей классификации остается привязка дозы противодифтерийной сыворотки к форме болезни (к степени отека ПКШ, а не к тяжести состояния больного), что приводило к рассогласованному назначению лечебных доз ПДС. В России в последнюю эпидемию дифтерии курсовые дозы сыворотки колебались в интервале от 100 тысяч единиц до нескольких миллионов (!) [2, 11].
Нами была установлена взаимосвязь между сывороточной болезнью и острым поражением почек (r = 0,229; р = 0,002). Риск развития острого поражения почек на фоне сывороточной болезни у больных дифтерией был выше в 3,6 раза.
Как демонстрирует следующий рисунок, у больных дифтерией без поражения почек средняя курсовая доза ПДС была 142 ± 41 тыс. МЕ, а у больных с поражением почек она была выше в 2 раза — 333,4 ± 20,8 тыс. МЕ (рис. 4).
Сывороточная болезнь не влияла статистически значимо на летальность (r = 0,151; р = 0,15), но усугубляла почечную патологию (рис. 4, 5).
Поэтому при старте сывороточной терапии целесообразно руководствоваться принципом оптимально достаточной дозы ПДС исходя из тяжести состояния больного, а наличие отека ПКШ — вспомогательный инструмент диагностики генерализованной (токсической) дифтерии и определения стартовой дозы ПДС.
Специфические органные поражения как клинические признаки генерализации инфекционного процесса были описаны многими авторами [1–4].
С нашей точки зрения, комбинированную дифтерию, дифтерию носа и дифтерию половых органов правильнее обозначать отдельными кодами, так как анатомическая локализация и площадь дифтерийных пленок влияют на тяжесть заболевания [1–6].
Степень тяжести дифтерии следует определять по совокупности эпидемиологических, клинических и лабораторных данных исходя из:
1) определения числа анатомических областей, вовлеченных в инфекционный процесс (с оценкой размеров фибриновой пленки);
2) обнаружения специфического дифтерийного отека подкожной клетчатки и окружающих тканей в области первичного очага инфицирования;
3) результатов лабораторного исследования на обнаружение возбудителя дифтерии и уровень ДТ-токсинемии;
4) клинической картины поражения органов-мишеней.
Для предварительного диагноза дифтерии и начала сывороточной терапии достаточно первого и второго пунктов.
Окончательный диагноз дифтерии устанавливают по результатам динамического наблюдения с учетом лечебного эффекта введенной ПДС, результатам бактериологического и инструментального исследования (ларингоскопия и др.) и клинической картины поражений органов-мишеней.
Ниже предлагаются варианты формулировки клинического диагноза (табл. 5):
- Локализованная дифтерия носа, легкое течение (КБД gravis tox +).
- Генерализованная дифтерия ротоглотки и гортани, тяжелая форма. Стеноз гортани II–III ст. Дифтерийное поражение сердца (миокардит, неполная AV-блокада, НК I). Дифтерийное поражение нервной системы (парез IX–X пары ЧМН). Дифтерийное поражение почек (протеинурия, гематурия). Диагноз установлен клинически (в мазке со слизистой ротоглотки КБД не обнаружена). Осложнения: левосторонняя нижнедолевая пневмония. ДН I.
Обобщая результаты вышеизложенного материала, можно сделать следующие выводы:
Замена прежней классификации дифтерии на более современный вариант — актуальная задача практического здравоохранения.
Литература
- Фаворова Л. А., Астафьева Н. В., Корженкова М. П. Дифтерия. М.: Медицина, 1988. 208 с.
- Беляева Н. М., Турьянов М. Х., Царегородцев А. Д. и др. Дифтерия. СПб: Нестор-История, 2012. 254 с.
- Ляшенко Ю. И., Финогеев Ю. П., Павлович Д. А. Дифтерия редких локализаций у взрослых // Журнал инфектологии. 2011. Т. 3. № 1. С. 45–52.
- Батаева С. Е., Харченко Г. А., Буркин B. C. Токсические формы дифтерии у привитых детей // Эпидемиология и инфекционные болезни. 2004. № 3. С. 53–55.
- Митрофанов А. В., Овчинникова Т. А., Комарова Т. В., Гасилина Е. С. Сочетание субтоксической дифтерии ротоглотки и острой цитомегаловирусной инфекции на фоне персистенции Эпштейна–Барр вируса у ребенка 5 лет (клиническое наблюдение) // Вестник Российского университета дружбы народов. Серия: Медицина. 2010. № 4. С. 338–341.
За полным списком литературы обращайтесь в редакцию.
Е. Г. Фокина, кандидат медицинских наук
ФБУН Центральный НИИ эпидемиологии Роспотребнадзора, Москва
Читайте также:


