Пересадка сухожилий после операции
При операциях вторичной пересадки сухожилия всегда можно обнаружить значительные сращения. Эти рубцы, так же как и фиброзные участки сухожильного влагалища, подлежат иссечению. Однако над основанием основной и средней фаланги всегда следует оставлять часть кольцевидной связки в виде кольца шириной приблизительно в 0,5 см. Если она разрушена или подлежит удалению, то ее необходимо восстановить при помощи свободного сухожильного трансплантата, который следует расположить в виде кольца, чтобы шов его находился на дорзальной поверхности пальца.
Наличие кольцевидной связки над основной фалангой является обязательным, а над средней - может и отсутствовать. Остатки сухожилия поверхностного сгибателя приводят к осложнениям в виде образования рубца, поддержания сгибательной контрактуры и усугубляют опасность сращений трансплантата. Поэтому культи сухожилий поверхностных сгибателей должны быть удалены.
В отношении выбора трансплантата авторы придерживаются различных мнений. Источником может служить маловажное сухожилие той же или другой кисти или сухожилие, взятое с ноги. Большинство авторов предпочитает применение тонких трансплантатов, так как они быстро восстанавливают васкуляризацию, легко проходят через фиксирующие связки.
Наиболее широкое распространение получило применение сухожилия длинной ладонной мышцы. Его длина является достаточной, и, кроме того, оно является тонким.
При проведении двух-трех поперечных разрезов - 0,5 см - в области запястья и предплечья оно легко освобождается.
Однако сначала необходимо установить, имеется ли у больного данная мышца, так как она в 30% случаев отсутствует. Наличие мышцы проверяется до начала операции следующим образом: больного просят сжать кисть в кулак, а затем сгибается кисть при сопротивлении. При этом мышца и сухожилие всегда становятся видимыми.
Если одновременно требуется пересадка нескольких сухожилий, то лучше всего использовать разгибатели II, III, IV, V пальцев стопы.
Значение пересадки паратенона различными авторами оценивается по-разному. Буннелл и Пульвертафт считают, что пересадка паратенона является основным условием получения хорошего результата, в то время как по мнению Моберга и Литтера паратенон является потенциально рубцовой тканью. По современным данным, большинство авторов все-таки пересаживает паратенон. До перерезки сухожилия при взятии трансплантата проксимальный и дистальный концы его прокалываются тонкой иглой для предупреждения соскальзывания с него тонкой ткани паратенона.
При пересадке сухожилия проксимальный анастомоз накладывается в области ладони. Проксимальный конец сухожилия поверхностного сгибателя удаляется, по возможности, как можно выше, а сухожилие глубокого сгибателя резецируется так, чтобы место анастомоза с трансплантатом можно было покрыть червеобразной мышцей. Чем дистальнее располагается анастомоз, тем более плохие условия для его покрытия этой мышцей. Именно поэтому одной из наиболее частых ошибок является дистальное расположение анастомоза. В таких случаях в качестве шовного материала — для оставляемого в ране шва — применяется нейлон или шелк. Раубер рекомендует выполнение анастомоза по Пульвертафту.
Результаты пересадки сухожилия — помимо способа наложения сухожильного шва — в значительной степени зависят от выбора длины трансплантата. Длина трансплантата и требуемое натяжение его определяются на основании положения остальных неповрежденных пальцев. Итак, трансплантат вшивается под таким натяжением, чтобы положение пострадавшего пальца соответствовало положению остальных пальцев, принимая во внимание, что в функционально выгодном положении наименее сгибается указательный палец, а больше остальных — мизинец. Длина трансплантата является правильной в том случае, если при тыльном сгибании кисти восстановленный палец сгибается вместе со смежными ему пальцами, а при ладонном сгибании — разгибается.
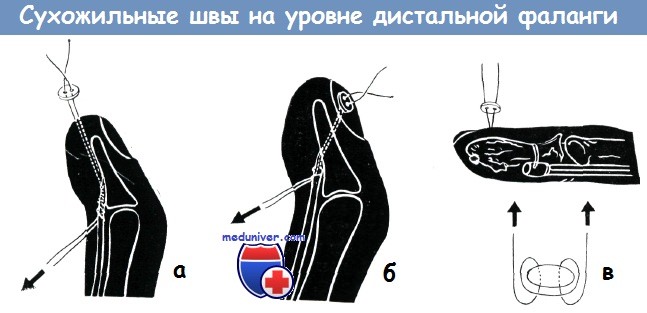
Способы сухожильного шва на уровне дистальной фаланги:
а) чрезмягкотный шов,
б) чрезфалангеальный-чрезногтевой удаляемый шов,
в) шов Робертсона, не нарушающий кровоснабжение сухожилия
Особенно важно убедиться в этом у больного, находящегося под наркозом, чтобы в случае необходимости исправление могло быть осуществлено до окончания операции. Можно признать за общее правило, что пересадка более короткого трансплантата является более благоприятной, чем более длинного, так как, с одной стороны, временно сморщенная мускулатура при вторичном восстановлении снова возвращается к норме, а с другой стороны, кисть в умеренно согнутом положении является более функционально способной, чем при разогнутом.
Разумеется, операция производится при обескровливании, анестезии плечевого сплетения или общем наркозе. Для выделения сухожилия поверхностного сгибателя, помимо среднего латерального разреза на пальце, проводятся и разрезы, параллельные к проксимальной ладонной складке. Дистальный отрезок сухожилия вместе с остатком фиброзного влагалища удаляется вышеизложенным образом. После этого выделяется и отсекается трансплантат, причем выбранное сухожилие отсепаровывается, следуя от проксимального к дистальному направлению. Трансплантат проводится в требуемое место при помощи зонда Буннелла и дистальный конец его фиксируется швом.
Затем точно вычисляется требуемая длина трансплантата, при этом принимается во внимание напряжение проксимального конца сухожилия глубокого сгибателя. Излишний отрезок трансплантата в этот момент еще не отсекается, он только отмечается, и трансплантат временно присоединяется к концу сухожилия глубокого сгибателя. Необходимо убедиться в правильном положении пальца, а также проверить совместное с остальными пальцами движение поврежденного пальца при бережном ладонном и тыльном сгибании кисти. Создание анастомоза производится при убежденности в правильности этих положений. При наложении шва палец удерживается ассистентом в положении значительного сгибания для исключения натяжения в области шва. Анастомоз окутывается червеобразными мышцами.
По окончании обескровливания производится тщательный гемостаз. Местное введение антибиотиков излишне. Кисть иммобилизуется вышеизложенным способом, и на 48 часов ей придается поднятое положение. Если повреждение ранее сопровождалось инфекцией, то в течение 3—4 дней требуется введение антибиотиков.

а) Мальчик трех с половиной лет металлической коробкой перерезал оба сухожилия указательного пальца на уровне основного сустава. Произведена операция: удаление сухожилия поверхностного сгибателя, вскрытие проксимального конца сухожильного влагалища в области ладони и наложение первичного шва на сухожилие глубокого сгибателя,
б) Активное сгибание пальца появилось только через 10 недель после предварительно проведенной гимнастики в стационаре, а затем под руководством родителей,
в) Неподвижность указательного пальца, наступившая после панариция сухожильного влагалища, возникшего на почве укуса собаки,
г) Сгибание пальца восстановлено после удаления рубцов и пересадки сухожилия (из поверхностного сгибателя)
Через четыре недели после операции начинается активное сгибание пальца, но движения с полной силой разрешаются только через шесть недель. Следует объяснить больным, что правильное изолированное сгибание в каждом суставе пальца возможно только при фиксации проксимально расположенной от сустава фаланги, что достигается при помощи здоровой кисти больного или же шины Мей—Кош—Эдьеда, описанной в главе о функциональной терапии. Больной может начинать работать не раньше, чем через 6 недель.
Неуспех операции выявляется уже через 6—8 недель. Если активное сгибание пальца к этому сроку не появилось, то рассчитывать на его появление псзже не имеет смысла. Однако если имеется небольшое сгибание, то терпеливое и тщательное дополнительное лечение, продолжительное по времени, может привести к улучшению функции его. Степень подвижности суставов пальцев, имевшаяся до поврждения, восстанавливается очень редко
Операции вторичного сухожильного шва и свободной пересадки сухожилия произведены нами в 52 случаях. К сожалению, в большинстве наших случаев имелись неблагоприятные для этих операций условия. В большинстве случаев мы имели дело с ригидными, даже пассивно неподвижными суставами пальцев, после повреждения которых прошло 1/2—10 лет. У многих больных имели место грубые рубцы, деформации и повреждения нервов.
В таких случаях мы не могли достичь полностью удовлетворительных результатов. Оценка результатов у данной группы больных затрудняется тем, что за длительное время, требующееся на функциональное лечение (несколько месяцев), оперированные больные часто уходят из-под наблюдения хирурга. Если проведение вторичной пластики не обещает успеха, целесообразно создавать функционально благоприятное положение пальца путем тенодеза, артродеза или транспозиции сухожилия. Некоторые наши наблюдения по вторичному сухожильному шву и пластике сухожилий представлены на рисунке.
В качестве сухожильных аутотрансплантатов используются сухожилия, взятие которых не вызывает значительных функциональных и косметических нарушений.
Сухожилие длиной ладонной мышцы имеет значительную длину (от 15 до 20 см и более, включая внутримышечную часть), достаточную площадь поперечного сечения и прочность. Его утрата не вызывает функциональных нарушений, а взятие — технических трудностей.
К недостаткам этого источника сухожильных трансплантатов относятся ограниченное количество пластического материала, отсутствие сухожилия у 15% людей и иногда недостаточная его длина. В связи с этим наиболее часто сухожилие длинной ладонной мышцы используют при пластике сухожилия сгибателя на коротких пальцах кисти (I и V), когда поврежден лишь один палец. При множественных повреждениях пальцев предпочтительно использовать другие источники пластического материала.
Техника взятия. Проверить наличие сухожилия длинной ладонной мышцы можно, если напрячь выпрямленные пальцы кисти при ее некотором сгибании в лучезапястном суставе (рис. 14.5.1). Из небольшого поперечного доступа сухожилие обнажают у места перехода в ладонный апоневроз. При этом следует быть осторожным, чтобы не повредить расположенный рядом срединный нерв.
Конец сухожилия прошивают и отсекают, после чего при потягивании за лигатуры с одновременной пальпацией легко определить его ход под кожей. Это позволяет из двух дополнительных поперечных доступов полностью выделить сухожилие до его ваутримышсчного участка (рис. 14.5.2, а), после чего его отсекают от мышечного брюшка. Данная процедура может быть выполнена и из одного доступа с помощью специального инструмента — сухожильного распатора (рис. 14.5.2, б).
Сухожилия длинных разгибателей II—V пальцев стопы. Для данного источника характерны значительное число донорских сухожилий (по 4 на каждой стопе), их значительная длина (до 25—30 см), а также незначительные утраты функции и косметический дефект после взятия.
В то же время иногда сухожилия имеют недостаточно толщину (чаще на IV—V пальцах), а их выделение на всю длину технически непросто. Данный источник сухожилий широко используется в хирургии кисти, а также при восстановительных операциях на других сегментах.
Техника взятия. На обескровленном сегменте из коротких (по 5 мм) поперечных разрезов на уровне головок плюсневых костей (рис. 14.5.3, б) выделяют, прошивают и отсекают концы сухожилий длинных разгибателей II—V пальцев. При этом сухожилия коротких разгибателей этих же пальцев должны быть сохранены.
Из следующего поперечного доступа на уровне поперечного сустава предплюсны (шопарова сустава) могут быть выделены уже все 4 сухожилия, расположенные рядом друг с другом. Из третьего продольного доступа длиной до 8 см, расположенного сразу над проксимальным краем поддерживающей сухожилия разгибателей связки, обнажают сухожилия длинных разгибателей II—V пальцев, которые обычно уже невозможно разделить, так как они представляют собой один общий ствол.
После этого аккуратно вскрывают сухожильное влагалище и вводят в него в дистальном направлении проводник Розова, стремясь пройти до ближайшего разреза по поверхности крайнего сухожилия. С помощью проводника каждое сухожилие выводят в проксимальную рану и, таким образом, разделяют общий сухожильный ствол. Затем сухожилия отсекают от мышцы и после снятия жгута и остановки кровотечения наглухо послойно зашивают рану (включая глубокую фасцию).
При использовании сухожильного распатора в доступе на голени нет необходимости, а процедура взятия трансплантатов упрощается (рис. 14.5.3, а).
По особым показаниям, сухожилия длинных разгибателей пальцев стопы могут быть включены в тыльный лоскут стопы и использованы как кровоснабжаемые трансплантаты.
Сухожилия поверхностных сгибателей пальцев кисти используются при пластике сухожилий глубоких сгибателей пальцев кисти. К их преимуществам относят их значительную толщину, длину и количество, а также простоту техники взятия. По своим характеристикам они наилучшим образом подходят для замещения глубоких сухожилий. Однако их использование имеет и существенные отрицательные стороны.
Прежде всего у короткопалых субъектов эти сухожилия могут быть относительно короткими. Это заставляет их брать вместе с внутримышечной частью, после чего мышца уже не может быть использована, а сила сгибания пальца заметно снижается. Кроме того, взятие сухожилий поверхностных сгибателей требует значительных по величине доступов, что невыгодно и с косметической точки зрения.
Важно отметить, что данная донорская зона располагается на протяжении костно-фиброзных каналов пальцев и поэтому является самой неблагоприятной (в сравнении с любыми другими зонами) из-за отрицательного влияния Рубцовых сращений, неизбежно образующихся вокруг сухожилий глубоких сгибателей донорского пальца. Такой палец в послеоперационном периоде сам требует полноценной реабилитации, которая далеко не всегда может окончиться полным восстановлением функции.
При травме на более проксимальном уровне сухожильный трансплантат может стать слишком коротким для его эффективного применения. Транспозиция же сухожилия поверхностного сгибателя с соседнего, более длинного и неповрежденного (!) пальца является грубой ошибкой.
Техника взятия. Вместе с проксимальным концом поврежденного сухожилия глубокого сгибателя пальца поверхностное сухожилие выделяют из соответствующего доступа на кисти и выводят в S-образную рану на предплечье. Затем сухожилие поверхностного сгибателя пальца выделяют до уровня мышцы и отсекают, предварительно прошив его остающийся в мышце конец. Последний подшивают к центральному концу сухожилия глубокого сгибателя после его восстановления.
Сухожилие подошвенной мышцы имеет значительную длину и толщину, что позволяет использовать его в хирургии сухожилий кисти. Его недостаток — ограниченное количество пластического материала, что позволяет использовать данный источник лишь для тендопластики на одном пальце. Кроме того, сухожилие отсутствует у 7% людей и не может быть идентифицировано перед операцией.
Техника взятия. Из 5-сантиметрового вертикального разреза кпереди от медиального края пяточного сухожилия выделяют сухожилие подошвенной мышцы и с помощью сухожильного распатора забирают (рис. 14.5.4). При этом инструмент должен проходить параллельно оси голени при разогнутой в коленном суставе конечности.
Широкая фасция бедра является практически неограниченным источником пластического материала и при замещении крупных сухожилий должна быть свернута в трубку. В связи с тем, что ее поверхность обладает не столь высокими показателями скольжения, лоскуты из широкой фасции бедра не используют для замещения дефектов сухожилий сгибателей пальцев кисти.
В то же время их пересадка может дать хороший результат при замещении других сухожилий, в том числе в виде кровоснабжаемых трансплантатов, включающих кожно-фасциальные лоскуты с наружной поверхности
бедра.
Аутопластика сухожилий
Использование аутосухожилий для тендопластики наиболее распространено в клинической практике. В зависимости от конкретных условий используются пять ее основных вариантов.
Одноэтапная тендопластика некровоснабжаемым трансплантатом является наиболее распространенной операцией, в ходе которой сухожильную вставку вшивают в дефект сухожилия.
В подавляющем большинстве случаев операция данного типа выполняется при застарелых повреждениях сухожилий сгибателей пальцев кисти.
Двухэтапная тендопластика применяется исключительно в хирургии сухожилий сгибателей пальцев кисти и заключается в том, что в ходе 1-го этана лечения создают более благоприятные условия для последующей пересадки сухожильного трансплантата.
Тендопластика, сочетающаяся с пересадкой сложных кожных лоскутов. При сочетании дефектов сухожилий с дефектами кожи эти две проблемы могут быть решены одномоментно, так как только при нормальном состоянии окружающих сухожилие тканей может быть восстановлена их функция.
Наиболее часто эта ситуация возникает при ранениях предплечья в нижней трети. После пересадки в дефект сложного кожного лоскута через последний могут быть проведены сухожильные трансплантаты.
Эти две задачи могут решаться и последовательно в ходе двухэтапного лечения. Это значительно удлиняет его продолжительность и требует повторного вмешательства в одной и той же анатомической зоне.
Пересадка кровоснабжаемых сухожильных трансплантатов. При сочетании дефекта мягких тканей с дефектом сухожилий могут быть использованы кровоснабжаемые комплексы тканей, включающие сухожилия.
Для этого может быть использован тыльный лоскут стопы, взятый с сухожилиями длинных разгибателей II—V пальцев. Комплексы тканей с наружной поверхности бедра могут включать широкую фасцию, лоскуты которой могут заместить дефекты сухожилий.
Транспозиция сухожилий является одним из методов замещения дефектов сухожилий, когда для этого используют рядом расположенное сухожилие, мышца которого может быть переключена на новую функцию без значительных функциональных утрат. Наиболее часто используют одно из парных сухожилий смежных с зоной дефекта (поверхностные и глубокие сухожилия сгибателей, общий и собственный разгибатели II и V пальцев кисти).

Операция на сухожилии кисти и пальцев рук показана больным с травмами, повлекшими разрыв сухожилия и нарушение подвижности пальцев. Такие вмешательства считаются сложными, имеют свою специфику, требуют правильной и длительной реабилитации, от которой зависит возможность полного или частичного восстановления исходного объема движений, мелкой моторики, письма.

Вмешательства на сухожилиях проводятся часто, ведь руки постоянно используются в быту и профессиональной деятельности, а потому и подвержены разного рода повреждениям. По статистике, почти треть всех травм кисти протекают с нарушением целостности сухожилия.
Любые травмы сухожилий пальцев или кисти требуют хирургической коррекции, в отличие от, к примеру, повреждений плечевого сустава. Операция на сухожилии плеча проводится лишь в особо тяжелых случаях, а большинству пациентов достаточно иммобилизации и медикаментозной терапии.
На практике хирурги чаще всего сталкиваются с травмами сухожилий сгибателей, которые расположены относительно поверхностно. Реже вовлекаются нервы пальцев, а на третьем месте по частоте стоят повреждения сухожилий мышц-разгибателей, причем последние могут разрываться от кончиков пальцев и до уровня средней трети предплечья.
Сухожилия пальцев имеют одинаковое строение, отличие состоит лишь в их толщине и форме на разных уровнях, в связи с чем хирурги условно выделяют пять зон травмирования, в соответствии с которыми операции приобретают некоторые технические особенности.

Очень большие сложности в лечении возникают при повреждении сухожилий, которые сочетаются с нарушением целостности сосудов и нервов и, особенно, переломами фаланг пальцев. Такие травмы требуют сложнейших пластических операций, которые под силу только высококвалифицированному хирургу, специализирующемуся на хирургической патологии кистей рук.
Показания и противопоказания к операции на сухожилиях рук
Операция на сухожилии руки показана при любой травме, сопровождающейся нарушением его целостности — резаная рана, причиненная ножом, осколком стекла и др., огнестрельное ранение, раздавливание мягких тканей с переломами пальцев и разрушением сухожилий, неосторожное использование пиротехники.
Экстренное вмешательство необходимо при отрывах пальцев или отдельных фаланг. Плановая операция проводится при:
- Синовиальных кистах;
- Туннельном синдроме;
- Контрактурных изменениях кисти;
- Зарубцевавшихся травмах сухожилий сгибателя или разгибателя пальца;
- Рубцовых деформациях.
Сухожилия очень прочны благодаря продольно ориентированным коллагеновым и эластическим волокнам, а наиболее уязвимое их место — зона перехода в брюшко мышцы или место крепления к кости. Самостоятельно срастись они не смогут, поскольку сокращение мышечных волокон ведет к сильному расхождению его краев, которые невозможно сопоставить без операции.
Клетки, образующие сухожильную ткань, не способны к активному размножению, поэтому регенерация происходит за счет рубцевания. Если операция не будет проведена, то уже к концу первой недели после травмы между концами сухожилия появится рыхлая соединительная ткань с многочисленными сосудами, на второй — волокна, а по истечении месяца — плотный рубец.
Восстановленное за счет рубца сухожилие не способно в полной мере обеспечить двигательную функцию пальцев, из-за чего уменьшается мышечная сила и скоординированная работа сгибателей и разгибателей пальцев руки.
Длительное сокращение мышц, которые не удерживаются целостным сухожилием, ведет к их атрофическим изменениям, которые спустя 6 недель становятся необратимыми, а через три месяца и более хирургу будет крайне затруднительно выделить свободные сухожильные концы.
Противопоказанием к операции на сухожилии пальца или руки может стать обширная рана с нагноением, микробным обсеменением мягких тканей, тяжелое состояние пациента — шок, кома, выраженные нарушения свертываемости крови. В таких случаях с хирургическим лечением придется повременить, отложив его до момента стабилизации состояния больного.
Подготовка к операции и методы обезболивания

Операция на сухожилии руки обычно проводится под местным обезболиванием или в условиях проводниковой анестезии, но во всех случаях важно, чтобы обезболивание было достаточно сильным и продолжительным, не оказывало влияния на сознание пациента, с которым хирург общается во время операции. Используемые препараты не должны вызывать ни общие, ни местные осложнения.
При плановой операции пациент является в клинику в назначенное время с результатами анализов крови и мочи, коагулограммой, а в случае приема кроверазжижающих препаратов последние должны быть отменены заранее. Специфическая подготовка может включать ЛФК.
Если имеет место травматическое повреждение тканей пальцев, а состояние пациента усугубляется другими повреждениями или сопутствующими заболеваниями, то операция откладывается до момента стабилизации работы жизненно важных органов. Проводится противошоковая терапия, восполнение потерянной крови, профилактика или лечение инфекционных процессов.
При сильном микробном загрязнении раны руки, развивающемся нагноении до вмешательства вводятся антибиотики, лечение которыми продолжается и в послеоперационном периоде.
Подготовительным этапом перед восстановлением целостности сухожилия может стать первичная хирургическая обработка раны, которая необходима пациентам с открытыми и глубокими повреждениями тканей кисти, сопровождающимися костными переломами, размозжением, отрывом фаланг или целого пальца.
Если оперирующий хирург не обладает достаточным опытом операций на кистях, то оптимальным будет промыть рану, остановить кровотечение и наложить швы в случае резаного ранения. После этого пациент должен быть направлен в специализированное отделение. Без первичной обработки раны сухожилия могут сместиться, зафиксироваться соединительной тканью в неправильном положении, что создаст значительные трудности на этапе реконструктивного лечения.
В случае плановых операций на сухожилиях пальцев и кисти проводится специальная подготовка:
- Лечебная физкультура пораженных и здоровых участков;
- Парафиновые аппликации на кисть или пальцы;
- Подготовка кожных покровов в месте предполагаемых разрезов;
- Восстановление пассивных движений пальцев, когда поврежденный палец фиксируется к здоровому пластырем и совершает вместе с ним движения;
- При сформированных контрактурах рекомендована лечебная гимнастика по полчаса ежедневно, при этом важно не допустить появление болезненности.
Техника и сроки выполнения операций на сухожилиях пальцев
Наиболее частыми разновидностями операций на сухожилиях кисти считаются:
- Наложение шва;
- Тенолиз — рассечение спаек;
- Тенодез — фиксация сухожилия к кости;
- Перемещение в другое ложе из зарубцевавшегося;
- Трансплантация.
Операция при разрыве сухожилия кисти состоит в наложении шва, причем, чем раньше это будет сделано, тем выше шансы на успешную реабилитацию. Правильная первичная хирургическая обработка в значительной степени помогает наложению шва и срастанию волокон.
Важным правилом, которое должен соблюдать хирург при сшивании сухожилий, – это как можно меньшее количество продольных разрезов, которые еще больше травмируют и без того поврежденную кисть.
Правила наложения шва при травмах сухожилия сгибателя пальцев:
- Ближний к запястью конец сухожилия выделяется из мягких тканей через отдельный поперечный разрез вдоль дистальной ладонной складки;
- По возможности обеспечивается минимальное повреждение костно-фиброзного канала кисти;
- Для сшивания рекомендуется использовать тонкие и прочные нити, обязательно накладывается дополнительный рассасывающийся шов на края разорванного сухожилия.
После обработки раны антисептиками, хирург производит необходимое количество разрезов в поперечном направлении, выводит концы сухожилия и сшивает их с соблюдением вышеописанных правил. Шов сухожилия должен быть простым с точки зрения хирургической техники, концы сшиваемого сухожилия не должны перекручиваться, между ними не следует оставлять зазор, в котором впоследствии разрастется рубец. Узлы погружают внутрь сухожилия, не допуская его разволокнения, а главный шов располагается внутриствольно.

виды сухожильного шва
Сегодня используется более 70 разновидностей сухожильных швов, но идеальный вариант так и не найден, а недостатки присущи каждому типу шва. Наиболее распространен так называемый спиральный, единственным недостатком которого можно считать необходимость тщательного исполнения. Любые технические погрешности при спиральном шве приведут к серьезным осложнениям и рубцеванию.
Операция на пальце руки обычно проводится при согнутом его положении. При повреждении сухожилий глубоких сгибателей техника сшивания зависит от уровня травмы:
- При отрыве сухожилия в самой дальней его части производится фиксация конца к дистальной фаланге или проведение сшивающей нити через ноготь и крепление ее там при помощи специальной пуговицы, которая удаляется через 4-5 недель, при невозможности фиксации к фаланге накладывается сухожильный шов и дополнительный обвивной;
- Самая сложная зона — от середины средней фаланги и до основания пальца, при травмах сухожилий в этой области возможно наложение внутриствольных швов, фиксация швов на коже сбоку фаланги при помощи пуговиц, иссечение поверхностного сухожилия при сочетанной травме ради сшивания глубокого и сохранения движения пальца;
- Операция на сухожилие кисти показана при разрыве сухожилий зоны от основания пальца и до запястья, необходимо наложение швов на каждый поврежденный сухожильный ствол, а в качестве прокладок, обеспечивающих скольжение, используются жировая ткань или мышцы;
- Травма сухожилий на уровне связки запястья требует наложения швов и обязательного иссечения самой связки, чтобы неизбежное увеличение объема сшитых тканей во время заживления не привело к компрессии и рубцовому сращению неповрежденных тканей, сосудов и нервов;
- При травмах выше проксимального края связки запястья хирург действует крайне аккуратно ввиду близости крупных сосудов и нервов, а также трудности в правильном сопоставлении соответствующих концов при разрыве сразу нескольких сухожильных стволов. Хирург накладывает отдельный внутриствольный шов на каждое сухожилие, восстанавливает целостность сосудов и нервов, что представляет собой крайне трудоемкую и кропотливую работу.

Если наложить шов сухожилия не представляется возможным ввиду значительного расхождения его краев, показана пластика с помощью синтетических материалов (тендопластика) или собственных сухожилий пострадавшего.
Помимо сшивания сухожилий и восстановления целостности других структур во время одной операции, возможно проведение двухэтапного лечения, которое актуально в случае массивных рубцовых разрастаний на кисти. На первом этапе лечения хирург аккуратно формирует канал из синтетической трубки, иссекая рубцы и сшивая сосуды и нервы. Через два месяца вместо трубки устанавливается трансплантат сухожилия, взятого у самого пациента из другой области (нога, например).
Применение микрохирургической техники значительно улучшает конечный результат операции на сухожилии пальца или кисти. В процессе вмешательств удаляются рубцы, производится пластика мягких тканей или пересадка недостающих компонентов из других участков тела.
При сильном спаечном процессе показан тенолиз — рассечение соединительнотканных сращений и выделение из них сухожильных пучков. Операция может быть проведена эндоскопически, что дает хороший косметический результат.
Послеоперационный период и восстановление
После операции на сухожилиях кисти пациент может быть выписан уже на следующий день, но при микрохирургических манипуляциях госпитализация проводится на протяжении 10 дней. При сильном болевом синдроме назначаются анальгетики, для предупреждения нагноения раны — антибиотики. Возможно дополнение лечения физиотерапевтическими процедурами.
Реабилитация после вмешательств на сухожилиях направлена, главным образом, на восстановление двигательной функции кисти и пальцев и определяется видом операции и глубиной травмы. Первые несколько дней конечность требует полного покоя.
Когда отек уменьшится (с 3-4 дня), нужно приступать к активным сгибательным движениям с максимально возможной амплитудой. Первое максимальное сгибание сохраняется сутки за счет гипсовой лонгеты, затем палец разгибается и также удерживается в нужном положении гипсом еще сутки. Такая посуточная смена положений приводит к тому, что образующиеся рубцовые сращения не разрываются, а растягиваются.
Примерно через три недели палец обретает удовлетворительную подвижность, наступает ранний послеоперационный период. Дальнейшее восстановление происходит при использовании эспандеров и специальных тренажеров, при этом движения должны быть безболезненными и аккуратными, так как чрезмерная активность и резкость может спровоцировать разрыв наложенного шва сухожилия.
После 35 дня начинается этап активной разработки пальцев, длящийся до полугода. Весь этот период пациент должен быть под тщательным наблюдением, так как любое отклонение от намеченного плана, излишнее или недостаточное усердие могут привести к неполному восстановлению подвижности. Только специалист-реабилитолог должен определять время увеличения нагрузки и ее интенсивность, необходимость применения дополнительных мер (миостимуляция) и безопасность возвращения к труду.
Результат операции на сухожилиях оценивается не ранее, чем через полгода после лечения. До года пациент продолжает активные тренировки пальцев и кисти, по мере которых увеличивается амплитуда движений. Важным аспектом в реабилитации после сшивания сухожилий является личное участие и заинтересованность прооперированного, от упорства, уровня интеллекта и терпения которого зависит эффективность восстановления.
Реабилитация в целом занимает до нескольких недель, во время которых нельзя приступать к работе, иначе все усилия будут бесполезны. Конечно, время возвращения к труду определяется профессиональными обязанностями, ведь некоторые специальности не требуют активного участия по крайней мере одной руки в трудовом процессе. При необходимости выполнения тяжелой физической работы, задействующей обе кисти и пальцы, пациенту положено освобождение от таковой или перевод временно на другую работу.
Читайте также:


