Периостит при остеогенной саркоме
стеогенная саркома – это особая разновидность злокачественных опухолей, которые образуются из клеток костной ткани. Злокачественная пролиферация клеток костей чаще всего начинается в период активного роста скелета. Таким образом, остеогенную саркому чаще всего мы можем наблюдать у пациентов в возрасте от 12 до 16 лет.
В подавляющем большинстве случаев поражаются длинные трубчатые кости нижних конечностей, но процесс может развиваться также в костях таза, позвоночнике, ключицах, нижней челюсти. Несколько чаще заболевание встречается у мальчиков по сравнению с девочками того же возраста. Опухоль обладает стремительным агрессивным ростом и быстро дает метастазы во внутренние органы (чаще в легкие).
Виды остеогенной саркомы
По характеру роста и степени распространения опухоли выделяют:
· Саркомы низкой степени злокачественности
· Саркомы промежуточной степени злокачественности
· Саркомы высокой степени злокачественности
В зависимости от характера роста опухоли по отношению к ткани кости различают варианты саркомы:
· Остеолитический – опухоль разрушает костную ткань
· Остеопластический – преобладающим процессом является рост размеров опухоли
· Смешанный – процессы разрушения клеток кости и размножения клеток опухоли соотносятся примерно в равных пропорциях
По распространенности процесса саркомы бывают:
· Локализованные – поражен только участок кости с прилегающими тканями
· Метастатические – клетки опухоли лимфогенным и гематогенным путем распространяются в другие органы и ткани
Существует шкала оценки стадии развития заболевания:
IA стадия – опухоль высокодифференцированная, не распространяется за пределы надкостницы, нет метастазов
IB стадия - опухоль высокодифференцированная, распространяется за пределы надкостницы, нет метастазов
IIA стадия - опухоль низкодифференцированная, но не распространяется за пределы надкостницы, нет метастазов
IIB стадия - опухоль низкодифференцированная, распространяется за пределы надкостницы, нет метастазов
III стадия – присутствуют регионарные и отдаленные метастазы, при любой степени дифференцировки опухоли
— локализация в метафизе и прилежащей части диафиза трубчатых костей;
— реакция надкостницы (периостит) в виде козырька и спикул;
— выявление опухоли в мягких тканях в виде полусферической или веретенообразной тени на уровне костных изменений;
— ранние метастазы в лёгкие, поэтому обнаружение опухоли в костях служит показанием к рентгенографии органов грудной полости;
Изменения в костях зависят от вида остеогенной саркомы, который определяет рентгенологическую картину.
• Остеолитическая остеогенная саркома проявляется деструктивным очагом в кости в виде просветления неправильной формы с нечёткими контурами.
• Остеобластическая остеогенная саркома выглядит в виде интенсивного затемнения, заслоняющего область деструкции за счёт повышенной способности клеток опухоли продуцировать костное вещество, в мягких тканях нередко выявляют первичную обызвествлённую опухоль, а также идущие цепочкой вдоль кости обызвествлённые лимфатические узлы.


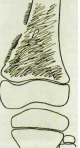
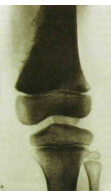
Рис. III.246. Остеогенная саркома (остеобластический тип) в метафизе и приле-
жащем отделе диафиза бедренной кости. Массивное костеобразование прикрыва-
а — рентгенограмма в прямой проекции; б — в боковой.
Наиболее известной злокачественной костной опухолью является остеогенная саркома. Она быстро растет и инфильтрирует кость.
на рентгенограммах проявляется как участок разрушения кости с неровными и нерезкими очертаниями. По краям опухоли, где она смешает надкостницу, образуются обызвествленные выступы — периостальные козырьки. Для этой опухоли характерен игольчатый периостит, при котором перпендикулярно к поверхности изъеденного кортикального слоя расположены множественные костные иглы — спикулы.
Клетки остеогенной саркомы способны продуцировать костное вещество, поэтому часто в опухоли обнаруживают хаотически разбро санные очаги окостенения. Иногда
они своей тенью заслоняют область деструкции (рис. III.246). Такой вариант саркомы называют остеобластическим в отличие от первого — остеолитического. Однако на границе затемненного костными массами участка удается разглядеть разрушение кортикального слоя, периостальные козырь ки и спикулы. Саркома склонна давать ранние метастазы в легкие, поэтому больным нужно назначать рентгенологическое исследование органов грудной полости.
Дата добавления: 2016-05-25 ; просмотров: 869 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
1 - уменьшение костной ткани в единице объема костного органа
2 - уменьшение содержания кальция в единице объема костного органа
3 - уменьшение содержания кальция в единице объема костной ткани
Для гематогенного гнойного остеомиелита характерно поражение
4 - диафиза и эпифиза
5 - метадиафиза
Наиболее ранним рентгенологическим признаком гематогенного остеомиелита является
1 - мелкоочаговая деструкция коркового слоя
3 - периостит
Рентгенонегативный период при гематогенном остеомиелите длится
3 -1.5-2 недели
Периостит при остром гематогеном остеомиелите
1 - линейный
Туберкулезный остит чаще всего возникает в
1 - эпифизе
Для туберкулезного остита характерны
1 - деструкция костной ткани
2 - периостальная реакция
3 - регионарный остеопороз
4 - атрофия кости
Для туберкулезного артрита наиболее характерно
1 - краевые эрозии суставных поверхностей костей
2 - деструкция центральных отделов суставных поверхностей
3 - контактные деструктивные очаги с противоположных сторон от суставной щели
4 - кистовидные образования в параартикулярных отделах костей
На рентгенограммах бедренной кости обнаружены очаги деструкции, секвестры, линейный периостит. Предполагаемый диагноз
2 - остеомиелит
1 - остеомиелита
2 - ревматоидного артрита
3 - туберкулеза кости
4 - остеогенной саркомы
Для доброкачественных опухолей и опухолевидных образований внутрикостной локализации типичны
1 - нечеткие очертания
2 - четкие очертания
3 - склеротический ободок
4 - широкий склеротический вал
Наиболее характерным для злокачественных опухолей костей является
1 - истончение коркового слоя
2 - обрыв коркового слоя с постепенным истончением к месту обрыва
3 - обрыв коркового слоя на фоне вздутия
4 - резкий обрыв коркового слоя (козырек)
Периостальная реакция при злокачественных опухолях
1 - линейный периостит
2 - многослойный периостит
3 - периостальный козырек
4 - бахромчатый периостит
Метастазы в кости наблюдается редко при первичной локализации рака в
1 - желудке
2 - молочной железе
Остеобластические метастазы в кости наиболее характерны для рака
3 - щитовидной железы
4 - предстательной железы
Раньше всего обнаружить метастатическое поражение костей можно с помощью
1 - обычной рентгенографии
3 - сцинтиграфии скелета
4 - рентгенографии с прямым увеличением изображения
Для остеосаркомы характерен периостит
3 - игольчатый
В анамнезе комбинированное лечение по поводу центрального рака легкого. Жалобы на постоянные боли в грудном отделе позвоночника. Следует выполнить
1 - гамма-топографию с пертехнетатом технеция
Игольчатый периостит характерен для
3 - остеогенной саркомы
4 - метастатического поражения
Для артрозов характерны
1 - краевые эрозии суставных поверхностей костей
2 - краевые костные разрастания
3 - сужение суставной щели
4 - регионарный остеопороз
5 - правильно 2 и 3
Ранним симптомом неспецифического артрита коленного сустава является
1 - проявления экссудации в полость сустава
3 - краевая деструкция
Наиболее рано поражаются при ревматоидном артрите
1 - крупные суставы конечностей
2 - суставы кистей и стоп
3 - межпозвоночные суставы
При костном анкилозе сустава определяющим признаком является
1 - отсутствие рентгеновской суставной щели
2 - невозможность очертить контуры суставных концов костей на рентгенограммах
3 - переход костных балок с одного суставного конца на другой
4 - субхондральный склероз
Наиболее ранним рентгенологическим признаком гематогенного остеомиелита является
1 - мелкоочаговая деструкция
3 - периостальная реакция
4 - изменения в прилежащих мягких тканях
6 - верно 1 и 3
Наиболее частым осложнением гематогенного остеомиелита является
2 - гнойный артрит
4 - свищ
Для доброкачественных опухолей и опухолевидных образований внутрикостной локализации наиболее типичны
1 - нечеткие очертания
2 - четкие очертания
3 - склеротический ободок
4 - широкий склеротический вал
Для хронического остеомиелита характерно
4 - изменения в мягких тканях
5 - все вышеизложенное
6 - верно 1, 2, 3
Для злокачественной опухоли кости наиболее характерной является периостальная реакция в виде
1 - линейной тени
2 - слоистого периостального наслоения
3 - периостального козырька
4 - бахромчатого периостита
Опухолевое костеобразование имеет место при
1 - остеогенной саркоме
2 - саркоме Юинга
4 - метастазах рака предстательной железы
Раннее выявление метастатического поражения костей возможно с помощью
1 - обычной рентгенографии
3 - сцинтиграфии
4 - рентгенографии с прямым увеличением изображения
Одна из основных функция надкостницы - создание новой костной ткани. У взрослого человека в нормальных условиях эта функция практически прекращается и появляется только при некоторых патологических состояниях:
- при травмах;
- при инфекционно-воспалительных процессах;
- при интоксикациях;
- при адаптационных процессах.
Нормальная надкостница на рентгенограммах не имеет собственного теневого отображения. Даже утолщенная и пальпируемая надкостница при простых посттравматических периоститах очень часто на снимках не определяется. Ее изображение появляется только при увеличении плотности в результате обызвествления или оссификации.
Периостальная реакция - это реакция надкостницы на то или иное раздражение, как при поражении самой кости и окружающих ее мягких тканей, так и при патологических процессах в отдаленных от кости органах и системах.
Периостит - реакция надкостницы на воспалительный процесс (травму, остеомиелит, сифилис и т.п.).
Если периостальная реакция обусловлена невоспалительным процессом (адаптационным, токсическим), она должна называться периостозом. Однако, это название не прижилось среди рентгенологов, и любую периостальную реакцию обычно называют периоститом.
Рентгенологическая картина периоститов характеризуется несколькими признаками:
- рисунком;
- формой;
- контурами;
- локализацией;
- протяженностью;
- количеством пораженных костей.
Рисунок периостальных наслоений зависит от степени и характера оссификации.
Линейный или отслоенный периостит выглядит на рентгенограмме как полоска затемнения (оссификации) вдоль кости, отделенная от нее светлым промежутком, обусловленным экссудатом, остеоидной или опухолевой тканью. Такая картина типична для острого процесса (острого или обострения хронического остеомиелита, начальной фазы образования периостальной костной мозоли или злокачественной опухоли). В дальнейшем полоса затемнения может расширяться, а светлый промежуток уменьшаться и исчезнуть. Периостальные наслоения сливаются с корковым слоем кости, который в этом месте утолщается, т.е. возникает гиперостоз. При злокачественных опухолях кортикальный слой разрушается, и рисунок периостальной реакции на рентгенограммах изменяется.
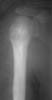
Рис. 17. Линейный периостит наружной поверхности плечевой кости. Остеомиелит.
Слоистый или луковичный периостит характеризуется наличием на рентгенограмме нескольких чередующихся полос затемнения и просветления, что свидетельствует о толчкообразном прогрессировании патологического процесса (хронический остеомиелит с частыми обострениями и короткими ремиссиями, саркома Юинга).
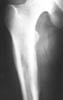
Рис. 18. Слоистый (луковичный) периостит. Саркома Юинга бедра.
Бахромчатый периостит на снимках представлен относительно широкой, неравномерной, иногда прерывистой тенью, отражающей обызвествление мягких тканей на большем удалении от поверхности кости при прогрессировании патологического (чаще воспалительного) процесса.
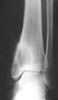
Рис. 19. Бахромчатый периостит. Хронический остеомиелит большеберцовой кости.
Разновидностью бахромчатого периостита можно считать кружевной периостит при сифилисе. Для него характерно продольное разволокнение периостальных наслоений , которые к тому же часто имеют неровный волнистый контур (гребневидный периостит).

Рис. 20. Гребневидный периостит большеберцовой кости при позднем врожденном сифилисе.
Игольчатый или спикулообразый периостит имеет лучистый рисунок вследствие тонких полосок затемнения, расположенных перпендикулярно или веерообразно к поверхности кортикального слоя, субстратом которых являются паравазальные оссификаты, как футляры окружающие сосуды. Такой вариант периостита встречается обычно при злокачественных опухолях.
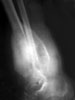
Рис. 21. Игольчатый периостит (спикулы) при остеогенной саркоме.
Форма периостальных наслоений может быть самой разнообразной (веретенообразной, муфтообразной, бугристой, и гребневидной т.д.) в зависимости от локализации, протяженности и характера процесса.
Особое значение имеет периостит в виде козырька (козырек Кодмана). Такая форма периостальных наслоений характерна для злокачественных опухолей, разрушающих кортикальный слой и отслаивающих надкостницу, которая образует обызвествленный "навес" над поверхностью костью.
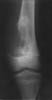
Рис. 22. Периостальный козырек Кодмана. Остеогенная саркома бедра.
Контуры периостальных наслоений на рентгенограммах характеризуются формой очертания (ровные или неровные), резкостью изображения (четкие или нечеткие), дискретностью (непрерывные или прерывистые).
При прогрессировании патологического процесса контуры периостальных наслоений бывают нерезкими, прерывистыми; при затихании - четкими, непрерывными. Ровные контуры типичны для медленно протекающего процесса; при волнообразном течении заболевания и неравномерном развитии периостита контуры наслоений становятся нервными, волнистыми, зубчатыми.
Локализация периостальных наслоений обычно напрямую связана с локализацией патологического процесса в кости или окружающих ее мягких тканей. Так для туберкулезного поражения костей типична эпиметафизарная локализация периостита, для неспецифического остеомиелита - метадиафизарная и диафизарная, при сифилисе периостальные наслоения часто располагаются на передней поверхности большеберцовой кости. Определенные закономерности локализации поражения встречаются и при различных опухолях костей.
Протяженность периостальных наслоений колеблется в значительных пределах от нескольких миллиметров до тотального поражения диафиза.
Распространение периостальных наслоений по скелету обычно ограничивается одной костью, в которой локализуется патологический процесс, вызвавший реакцию надкостницы. Множественные периоститы встречаются при рахите и сифилисе у детей, отморожениях, заболеваниях кроветворной системы, заболеваниях вен, болезни Энгельмана, хронических профессиональных интоксикациях, при длительно текущих хронических процессах в легких и плевре и при врожденных пороках сердца (периостоз Мари - Бамбергера).
Не нашли то, что искали? Воспользуйтесь поиском:
Секвестрация и секвестры. Это процесс отторжения омертвевшего участка кости. Секвестром называется некротизированный костный фрагмент, отторгшийся от живой материнской кости и находящийся в специальной полости (секвестральной коробке), содержащий гной или грануляционную ткань. Секвестрация — это последующая фаза септического инфекционного остеонекроза.
Рентгенологическая оценка секвестра складывается из двух признаков: свободно лежащей интенсивной тени кусочка костной ткани; полосы просветления (демаркационный вал), окружающей это затенение со всех сторон.
В зависимости от костной структуры, секвестры делятся на губчатые и компактные (кортикальные). Губчатые секвестры — это чаще эпифизарные фрагменты туберкулезного происхождения, а компактные, возникающие при поражении диафиза, имеют остеомиелитическое происхождение.
Кортикальные секвестры в свою очередь подразделяются на две группы — циркулярные и сегментарные.
Циркулярный секвестр — это омертвевший участок кости во всю толщину на протяжении всего цилиндра длинной трубчатой кости. Сегментарным секвестром называют участки некроза кости только на протяжении какого-то сегмента, а не всего цилиндра кости.
Как циркулярные, так и сегментарные секвестры бывают периферическими и центральными. Если омертвевают слои кости, расположенные ближе к надкостнице, то образуются периферические (наружные) секвестры. При омертвении участков кости, расположенных ближе к костномозговому каналу, образуются внутренние (центральные) секвестры.
В зависимости от расположения по отношению к секвестральной коробке различают секвестры: располагающиеся внутри полости ; располагающиеся вне полости (в мягких тканях) ; проникающие (пенетрирующие), т. е. один конец секвестра находится в мягких тканях, а другая часть располагается в секвестральнои полости.
Оссифицирующий периостит. Надкостница в норме и при мягкотканном утолщении (серозный, гнойный, альбуминозный, фиброзный периоститы и др.) при рентгенологическом исследовании не образует тени и не выявляется. Она становится видимой только при обызвествлении утолщенной надкостницы. Сроки начала обызвествления периостита у детей на 7—8, у взрослых на 12—14 день от начала заболевания (первых клинических проявлений).
Различают следующие оссифицирующие периоститы: линейные; слоистые или луковичные; бахромчатые или разорванные; кружевные или гребневидные; игольчатые или спикулообразные; и особую форму периостита в виде так называемого приподнятого (злокачественного) козырька.
Линейный периостит. На рентгенограммах параллельно тени коркового слоя кости и несколько кнаружи выявляется тонкая полоска затемнения (линейная тень), отделенная от тела кости светлым промежутком.
Линейный периостит свидетельствует о начале воспалительного процесса, чаще всего о гематогенном остеомиелите или об обострении хронического воспаления.
Слоистый, луковичный периостит. На рентгенограммах вдоль кости будут выявляться несколько чередующихся между собой светлых и темных полос, исходящих как будто из одной точки и расположенных слоями друг над другом. В основе этого явления лежит волнообразный, толчкообразный характер развития процесса, что чаще наблюдается при опухоли Юинга и реже при воспалительных заболеваниях (рис. 18).
Первое проявление заболевания сопровождается периоститом, потом наступает пауза в росте, за время которой образуется оссификация надкостницы. Повторное прогрессирование процесса ведет к образованию новых слоев оссифицирующего периостита, что и создает картину луковичного многослойного обызвествления надкостницы.
Разорванный, бахромчатый периостит — последующая фаза линейного периостита, когда скопившийся под утолщенной надкостницей гной, прорывающийся в мягкие ткани и множественные нарушения целостности надкостницы формируют разорванную, бахромчатую форму.
Кружевной или зобневидный периостит является типичным для третичного сифилиса. Его рисунок на рентгенограмме является отображением множественных периостальных и субпериостальных гумм, расположенных в области диафиза длинных трубчатых костей (чаще большеберцовой). Гуммы на рентгенограммах проявляются в виде множественных не очень четких продолговатых просветлений на фоне выраженного склероза, слившегося с корковым слоем периостальных наслоений.
Игольчатый, спикулообразный периостит — довольно демонстративная форма периостальной реакции, проявляющаяся образованием многочисленных тонких отростков (spiculae), растущих перпендикулярно к диафизу. Эти иглы представляют собой окостенение новообразованной ткани вдоль кровеносных сосудов. Эта форма периостита раньше считалась патогномоничной для остеогенной саркомы. В настоящее время уже известно, что такой лучистый рисунок с поперечной исчерченностыо может наблюдаться при медленно текущем остеомиелите и сифилитическом поражении кости.
Оссифицирующий периостит в виде приподнятого козырька. Сущностью его является то, что опухолевый процесс из середины кости, прорастая кортикальный слой, отодвигает надкостницу, в которой возникают реактивные изменения в виде оссифицирующего периостита. В последующем возникает разрыв надкостницы и возникает характерная картина в виде приподнятой, отслоенной и прорванной на границе опухолевой массы и нормальной неизмененной кости. Наличие этого симптома свидетельствует об относительно медленном росте опухоли.
При быстром ее росте периостальная реакция бывает маловыраженной или отсутствует вообще и этот симптом не успевает оформиться.
Воспалительные заболевания костей
Гематогенпый остеомиелит — гнойное заболевание костей, вызываемое чаще всею золотистым стафилококком, стрептококком, протеем. В длинных трубчатых костях поражается метафиз и диафиз. У детей до 1 года поражается эпифиз, так как до 1 года сосуды из метафиза проникают через ростковую зону в эпифиз. После облитерации сосудов ростковая пластинка обеспечивает барьер для проникновения инфекции в эпифиз и в сочетании с медленным турбулентным током крови в метафизе обуславливает более частую локализацию остеомиелита у детей в данной зоне.
После закрытия ростковой пластинки кровоснабжение между метафизом и эпифизом восстанавливается, что способствует развитию вторичных инфекционных артритов в зрелом возрасте. Рентгенологические признаки остеомиелита проявляются на 12-16 дней позже начала клинических проявлений.
Самый ранний рентгенологический признак остеомиелита — отек мягких тканей с утратой четко определяемых в норме жировых слоев. Для диагностики на ранних стадиях заболевания эффективно трехфазное сканирование костей с технецием-99. Такой же чувствительностью обладает МРТ, позволяющая выявить абсцесс мягких тканей. На рентгенограммах на 7-19-й день от начата инфекционного процесса проявляются нечетко отграниченные участки повышенной прозрачности в области метадиафиза трубчатой кости и нежные периостальные образования новой кости, которая становится очевидной на третьей неделе.
Абсцесс Броди. Особый вид первично хронического остеомиелита. Размеры гнойника могут быть разными, локализуются они в метафизах длинных трубчатых костей, чаще поражается большеберцовая кость. Как правило, заболевание вызывается маловирулентным микробом. При рентгеновском исследовании в метаэпифизе определяется полость с четкими контурами, окруженная склеротическим ободком. Секвестры и периостальная реакция отсутствуют.
Остеомиелит Гарре. Это также первично хроническая форма остеомиелита. Он характеризуется вялой воспалительной реакцией с преобладанием пролиферативных процессов, развитием гииерпластического гиперостоза в виде веретена.
Поражается средняя треть диафиза длинной трубчатой кости (чаще большеберцовой) на протяжении 8-12 см. При рентгенологическом исследовании отмечается утолщение кости за счет мощных периостальных наслоений с четкими волнистыми контурами, выраженным склерозом на данном уровне и сужением костномозгового канала.
Кортикальный остеомиелит (кортикалит) — промежуточная форма между обычным остеомиелитом и склерозирующим остеомиелитом Гарре. В основе кортикалита лежит изолированный корковый абсцесс диафиза большой трубчатой кости.
Процесс локализуется в толще компактного вещества вблизи надкостницы, что вызывает локальный склероз и гиперостоз кости. Постепенно формируется небольшой компактный секвестр. При рентгенологическом исследовании определяется локальное утолщение, склерозирование коркового слоя большой трубчатой кости, на фоне которого видна небольшая полость с четкими контурами, содержащая небольшой плотный секвестр.
Патология надкостницы
Она возможна в виде двух вариантов — периостита и периостоза.
Периостит - воспаление надкостницы, сопровождающееся продуцированием остеоидной ткани. На рентгенограмме периостит выглядит по-разному, что зависит от причины его возникновения.
Асептический периостит — развивается вследствие травмы, физических перегрузок. Он бывает простым и верифицирующим. При простом периостите рентгенологических изменений не отмечается, при оссифицирующем периостите па месте ушиба по наружной поверхности коркового слоя на расстоянии 1-2 см от поверхности кости определяется узкая полоска затемнения с гладкими или шероховатыми, волнистыми контурами. Если полоска больших размеров, то ее приходится дифференцировать с остеогенной саркомой.
При остеомиелите па рентгенограмме на 10-14-й день от начала заболевания появляется полоска затемнения вдоль длинника кости, отделенная от нес полоской просветления, т. е. имеется линейный периостит. При хроническом остеомиелите отмечается оссификация периостальных наслоений, увеличение объема кости, сужение костномозгового каната (воспитательный гиперостоз).
При ревматизме развивается небольшой слоистый периостит, исчезающий при выздоровлении, Туберкулезный периостит имеет черты плотной тени, охватывающей кость но типу веретена. Периостит часто сопровождает варикозное расширение вен, язвы голени.
По рентгенологической картине выделяют периоститы: линейные, слоистые, бахромчатые, кружевные, гребневидные. По характеру распространения различают периостит местный, множественный, генерализованный.
Периостоз - это невоспалительное изменение надкостницы, проявляющейся усилением костсобразовапия камбиального слоя надкостницы в ответ на изменения в других органах и системах, это гиперпластическая реакция периоста, при которой происходит наслоение остеоидной ткани на корковое вещество диафиза с последующим обызвествлением.
В зависимости от причин возникновения выделяют следующие варианты периостоза:
• ирритативно-токсический периостоз, его причины — опухоль, воспаление, эмпиема плевры, болезни сердца, желудочно-кишечного тракта;
• функционально-адаптационный периостоз, возникающий при перегрузке, кости;
• оссифицирующий периостоз как исход периостита.
Рентгенологические проявления периостоза сходны с проявлениями периостита. После слияния периостальных наслоений с костью контуры его становятся ровными. Но периостозы могут быть и слоистыми, лучистыми, козырьковыми, линейными, игольчатыми.
Примером периостоза может быть болезнь Пьер-Мари—Бамбергера — системный оссифицирующий периостов.
Наблюдается он при хронических заболеваниях легких и при опухолях. В разгар заболевания отмечаются периостальные наслоения диафизов трубчатых костей. Изменения исчезают при излечении основного заболевания.
Плюригландулярный синдром Морганьи — это гиперостоз у женщин в период менопаузы, он развивается наряду с другими эндокринными расстройствами. При рентгенологическом исследовании можно обнаружить костные разрастания по внутренней пластинке лобной, реже теменной кости и у основания черепа, Подобные изменения могут наблюдаться при фиброзной дисплазии. Существуют также редкие варианты гиперостоза в виде генерализованного гиперостоза — болезни Камурати-Энгельмапна и наследственного гиперостоза Ban Бюхеля.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Раковые заболевания – бич 21 века. Их причиной, по мнению разных специалистов, выступает стремительное развитие цивилизации и ухудшение экологической обстановки на планете. Появление новых методов диагностики позволяет выявлять онкологические патологии на ранних стадиях. Количество зафиксированных раковых заболеваний растет год от года, и по статистике 1% из них занимают различные виды сарком.
Саркома — вид злокачественной опухоли, которая развивается из малодифференцированных клеток соединительной ткани: костной (остеосаркома), мышечной (миосаркома), хрящевой (хондросаркома), жировой (липосаркома), стенок лимфатических и кровеносных сосудов. В этой статье речь пойдет об остеогенной саркоме, а также о наиболее частых причинах ее появления и применяемом лечении.
Остеогенная саркома — что это такое
Остеосаркома – редкий вид злокачественной опухоли костной ткани, чаще всего поражающей кости конечностей. Гистологические особенности таких опухолей —, прогрессивное развитие заболевания и раннее метастазирование.
Остеосаркомы составляют 37% среди всех первичных злокачественных новообразований скелета. Согласно последней гистологической классификации ВОЗ, остеосаркомы внесены в группу костеобразующих опухолей.
Всего в этой группе семь названий остеосарком, что свидетельствует о многообразии форм этих опухолей. Заболевание диагностируется в любом возрасте, но чаще поражает детей и подростков.
Причины возникновения
Точные причины возникновения любых раковых новообразований врачи назвать не могут, но существуют факторы, которые могут провоцировать развитие остеосаркомы.
К ним относятся:
- предраковые заболевания,
- генетическая предрасположенность, некоторые наследственные заболевания и генетические синдромы (синдром Вернера, синдром пигментного множественного базальноклеточного рака кожи, нейрофиброматоз, синдром Гарднера, ретинобластома),
- физический и химический канцерогенез,
- онкогенные вирусы (например, герпес-вирус),
- озлокачествление доброкачественной опухоли,
- химиотерапия и иммуносупрессивная терапия,
- механическое повреждение тканей (ожоги, ушибы, другие травмы).
Примечание. По некоторым данным считается, что причиной возникновение костной саркомы у ребенка становится интенсивное развитие организма. Особенному риску подвержены юноши в период полового созревания.
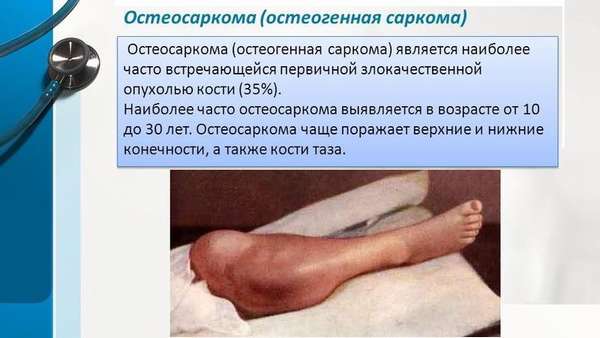
Локализация
Опухоль поражает преимущественно конечности, примерно в 80% случаев, и наиболее частая из них – саркома бедренной кости. Остеогенная саркома бедренной кости образуется в области метафиза ближе к колену и может распространяться продольно, поражая суставы, мягкие ткани и сосуды.
В большеберцовой, малоберцовой, плечевой кости, костной основе таза саркома диагностируется реже, еще меньший процент развития патологии затрагивает верхние конечности. Также не самая характерная локализация для заболевания – ребра, лопатки и череп. В свою очередь, опухоль черепа чаще всего возникает у детей, а различным видам лицевой остеосаркомы подвержены люди пожилого возраста.
Примечание. Наиболее частые пациенты с остеосаркомой – дети и подростки. Пик заболевания приходится на возраст от 10 до 20 лет.
Симптомы и стадии
Клиническая картина и симптомы саркомы кости зависят от локализации опухоли и биологических особенностей исходных клеток.
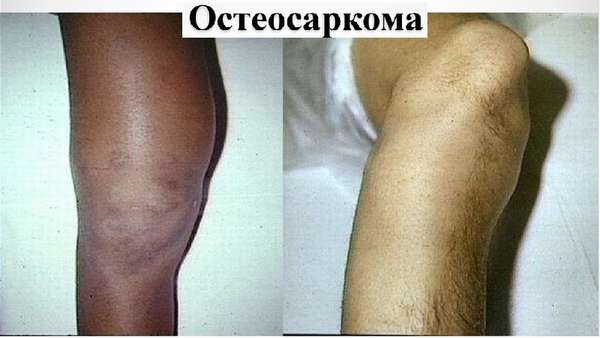
Классические симптомы, характерные для остеосаркомы ─ нарушение функций конечности, припухлость и болевые ощущения.
Первым признаком часто выступаю ночные боли в области пораженной кости, похожие на боли при ревматизме. Такие боли практически не купируются применением обезболивающих препаратов в стандартной дозировке.
В дальнейшем возникает припухлость в области появления опухоли и в этот период особенно важно правильно провести диагностику заболевания, поскольку часто такие симптомы ошибочно списывают на другие патологии опорно-двигательного аппарата.
В результате прогрессирования и роста опухоли в процесс могут вовлекаться близлежащие органы и ткани, что приводит к возникновению соответствующей симптоматики:
- при прорастании опухолью или сдавливании сосудов возникает расширение венозной сети,
- при распространении опухолевого процесса на трахею наблюдается нарушение дыхания,
- при поражении нервных стволов появляются проводниковые боли по ходу этих нервов и т.д.
Важно! Первые признаки саркомы костей у детей могут сопровождаться резким похудением, постоянной усталостью и сонливостью, повышением температуры. При возникновении любых из этих симптомов следует незамедлительно обратиться к врачу.
Остеосаркома подразделяется на 3 вида:
- локализованная – ограниченная присутствием в одном месте,
- метастатическая – опухоль из одного места распространяется на близлежащие ткани и органы,
- мультифокальная – злокачественные новообразования диагностируются одновременно в нескольких костях.
Стадии остеосаркомы выделяют по гистологическому анализу, наличию метастаз и специфике распространения опухоли. Существуют следующие степени заболевания (американская классификация Enneking WF, Spanier SS, Goodman MA, 1980, США), которые делятся на 3 стадии:
- ΙА – высокая степень дифференцировки, характеризуется отсутствием метастазов и не прорастает в сосуды.
- ΙВ – высокая степень дифференцировки, характеризуется отсутствием метастазов, но выходит за пределы кости.
- ΙΙА – низкая степень дифференцировки, метастазы отсутствуют, опухоль ограничена.
- ΙΙВ – низкая степень дифференцировки, без метастазов, опухоль выходит за пределы кости.
- ΙΙΙ – степень дифференцировки отсутствует, характеризуется наличием метастазов.
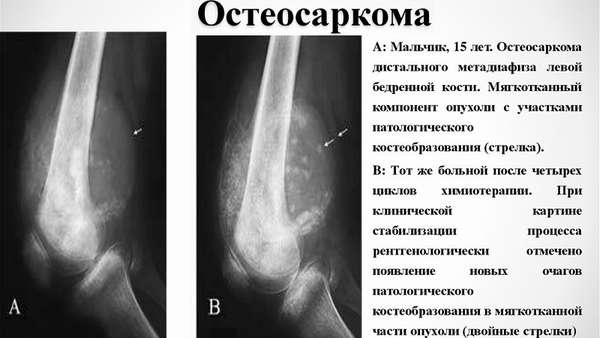
Методы диагностики
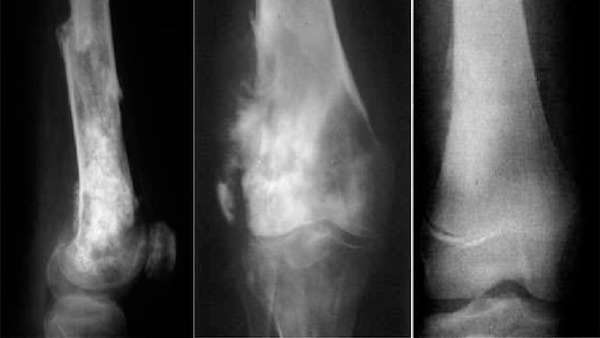
Основной способ диагностики злокачественного образования —, полное рентгенологическое исследование. По результату такого исследования могут быть выявлены следующие признаки, указывающие на развитие опухоли:
- метафизарная локализация в длинных трубчатых костях,
- наличие склеротических и литических очагов в кости, наличие васкуляризации,
- очаги патологического остеобразования в мягких тканях,
- нарушение целостности надкостницы с образованием «,козырька», или «,треугольника Кодмена»,,
- игольчатый периостит — «,спикулы», (разрастание периоста в виде иголочек, расположенных перпендикулярно поверхности кости),
- рентгенография легких позволяет выявить макрометастазы.
Другие методы диагностики:
- морфологическое исследование опухоли —, выявляется характер опухоли, ее очаги и локализация,
- остеосцинтиграфия (ОСГ) с Te-99 —, выявление других очагов опухоли,
- компьютерная томография (КТ) очага —, выявление точной локализации опухоли, ее размеров и степени распространения процесса,
- магнито-резонансная томография (МРТ) —, выявление динамики процесса развития опухоли, эффективности химиотерапии и планирование операции,
- трепанобиопсия —, извлечение костной ткани для ее исследования,
- ангиография —, выявление наличия опухоли в сосудах при подготовке к операции.
Лечение
При обнаружении в организме человека раковой опухоли кости, в зависимости от ее локализации, стадии, характеристик пациента назначается соответствующий метод лечения. Комплекс мероприятий включает в себя применение химио- или лучевой терапии, а также хирургического вмешательства.
Различные виды химио- и лучевой терапии могут применяться в предоперационный или послеоперационный периоды. В предоперационный период таким образом уменьшается размер опухоли, предупреждается развитие метастазов в отдаленные органы.
Применяются высокие дозы цитостатических препаратов, которые останавливают рост раковых клеток, их деление и распространение.
Послеоперационный курс химиотерапии назначается с целью тотального уничтожения оставшихся раковых клеток при их наличии, а также для предотвращения рецидивов.
По мере необходимости больному нередко требуется операция, которая может быть направлена как на частичное удаление кости, с заменой на пластиковый или металлический имплант, так и на полное удаление пораженной опухолью конечности. Возможны операции по сохранению или удалению органов и тканей, подвергшихся распространению на них опухоли.
Современные подходы к лечению остеосарком позволяют добиваться положительных результатов, при этом выживаемость пациентов растет год от года.
Продолжительность жизни при остеогенной саркоме
В зависимости от типа и локализации остеосаркомы распространение опухоли может протекать по-разному:
- молниеносное течение (одновременно диагностируют первичную опухоль и отдаленные метастазы),
- острое течение (метастазы диагностируются через 3-6 месяцев),
- подострое течение (метастазы выявляются через 1,5-2 года).
Метастатическое поражение органов составляет:
- легкие — 98%,
- соседние кости — 37%,
- плевра — 33%,
- сердце — 20%.
Ранее прогноз с таким заболеванием был неблагоприятным. Выживаемость пациентов с диагнозом остеосаркома была крайне низкой.
Но вместе с прогрессом медицины и появлением новых методов лечения этот показатель значительно повысился, и в настоящее время пятилетний рубеж переступают более 70% пациентов. А с чувствительной к химиотерапии опухоли этот показатель достигает 90%.
После окончания лечения рецидив может возникнуть спустя 2-3 года, при этом остеосаркома возвращается как на место старой опухоли, так и в зону метастазов или другую кость.
Заключение
Остеосаркома — один из самых редких видов рака, от которого не застрахован никто. Поэтому каждый человек должен постоянно заботиться о своем здоровье: вовремя проходить диспансеризацию, следить за качеством своего питания, всегда находиться в хорошем расположении духа.
При обнаружении симптомов и новообразований незамедлительно обращайтесь к врачу, который проведет диагностику, подберет эффективное и грамотное лечение.
Читайте также:


