Пластические операции на костях свода черепа
Пластика дефектов костей свода черепа — это хирургическое оперативное вмешательство, направленное на восстановление целостности костных структур данного участка черепа. Дефекты черепа могут иметь различную этиологию и характер возникновения: в результате ЧМТ; после нейрохирургических операций; после огнестрельных ранений и пр.
- Показания для пластики дефектов
- Виды имплантатов для пластики
- Аутотрансплантант
- Ксенотрансплантаты
- Метилметакрилаты
- Гидроксиапатитные имплантаты
- Металлические имплантаты
- Методики пластики дефектов костей свода черепа
- Первичная краниопластика
- Тактика проведения операции
- Противопоказания к пластике дефектов костей свода черепа
- Осложнения пластики дефектов костей свода черепа

Наличие костных дефектов свода черепа может сопровождаться множеством нарушений со стороны функциональности головного мозга (психопатией, метеопатией, астенией, эписиндромами, афазией и пр.), а пластика данных костных дефектов является методом лечения этих осложнений. Данная операция требует высокой квалификации специалиста и осуществляется после комплексного обследования пациента.
Показания для пластики дефектов
Главным показанием к пластическому хирургическому вмешательству на костях свода черепа является наличие дефекта данного костного участка. Специалисты придерживаются различных мнений по поводу взаимосвязи показаний к данному пластическому оперативному вмешательству с размерами костного дефекта. Одни считают целесообразной данную операцию при наличии дефекта черепа с диаметром не менее 2 см, другие — более 6 см, а некоторые специалисты придерживаются мнения, что наличие дефекта любых размеров, однозначно, является показанием к оперативному вмешательству, поэтому каждый отдельный случай рассматривается сугубо индивидуально. В основной массе случаев, при назначении лечебных мероприятий данного вида, руководствуются не только размером дефекта, но и наличием дисфункциональных явлений со стороны работы головного мозга и в частности центральной нервной системы.
Виды имплантатов для пластики
Существует несколько видов имплантатов, предназначенных для данного вида краниопластики, но клиническая практика показывает, что наибольшие преимущества у аутотрансплантатов, то есть костных структур, которые ранее находились на месте дефекта и которые удалось сохранить для восстановительной операции.
Аутотрансплантант
Аутотрансплантант может быть сохранен в процессе первичного оперативного вмешательства (декомпрессивной трепанации). Изъятая часть кости помещается в подкожную жировую клетчатку в области передней стенки брюшины пациента или в область передненаружного участка бедра, где он хранится до момента краниопластики.
Если такой костный фрагмент сохранить не удается все же остается шанс для осуществления аутотрансплантации, данный вариант возможен при небольшом размере дефекта костей свода черепа. В таком случае целесообразны методики расщепленных фрагментов костей, с этой целью, при помощи осциллирующих сагиттальных пил, выполняют расслаивание костных структур неповрежденных участков свода черепа и имплантацию их в область дефектного участка.
Ксенотрансплантаты
На сегодняшний день при костных дефектах свода черепа достаточно широко применяется метод ксенотрансплантации. Данная группа имплантатов является наиболее разнородной и многообразной. Среди разновидностей таких имплантатов выделяют:
- имплантаты на основе гидроксиапатита;
- метилметакрилаты;
- металлические имплантаты.
Метилметакрилаты
Чаще всего практическое применение имеют метилметакрилаты, согласно статистическим данным их доля равна 73% использования в пластических операциях на костях черепа. Метилметакрилаты имеют ряд достоинств по сравнению с другими искусственными имплантатами:
- доступность по цене;
- легкость при моделировании имплантатов любых размеров и форм.
Гидроксиапатитные имплантаты
Выполнение краниопластических операций с использованием имплантатов на основе гидроксиапатита является достаточно инновационным методом устранения дефектов костей свода черепа. Главным достоинством таких имплантатов является их полная биосовместимость. Если костный дефект имеет небольшие размеры, гидроксиапатит полностью растворяется и на его месте вырастает новая костная ткань, данный процесс занимает около 18 месяцев. Еще одним плюсом применения данного вида имплантатов является минимальный риск появления постоперационной инфекции.
Металлические имплантаты
Металлические имплантаты в виде винтов и пластин, представлены широким выбором размеров. Их преимуществом выступает низкий риск развития воспалительных процессов местного характера.
Методики пластики дефектов костей свода черепа
Все пластические операции, направленные на устранение дефектов костей свода черепа, делятся на несколько видов, в зависимости от сроков их выполнения. Согласно такой классификации существует первичная, первично-отсроченная (до недели после травмы), ранняя (до двух месяцев), а также поздняя (более двух месяцев) краниопластика.
Первичная краниопластика
Самой продуктивной и целесообразной считается первичная краниопластика, ее осуществляют в комплексе с хирургическим вмешательством по поводу ЧМТ и обработкой вдавленного перелома. В случае, если выполнение первичной краниопластики является невозможным — проводят первично-отсроченную или позднюю операцию.
Основной задачей данного оперативного вмешательства является восстановление целостности костей свода черепа. Наряду с устранением дефектов свода черепа решается вопрос пластики мягких тканей и в некоторых случаях твердой мозговой оболочки. Как правило, реконструкция кожных покровов выполняется путем иссечения зарубцевавшейся ткани и ротации лоскутов кожи, а в случае обширных кожных дефектов осуществляется предварительное наращивание кожи посредством подкожного внедрения экспандеров. Экспандер удаляется в рамках многоэтапного оперативного вмешательства, вместе с удалением рубцов и пластикой кожи. Оперативная тактика сугубо индивидуальна для каждого пациента и зависит от размера костного дефекта, а также сопутствующих индивидуальных особенностей. Но все же базовый хирургический этап выполняется по общепринятой методике.
Тактика проведения операции
Изначально, по возможности, полностью иссекают рубец мозговой оболочки, при этом, не травмируя подлежащие мозговые ткани, разъединяют его сращения с краями дефектной кости. Края костного дефекта обнажают с целью их плотного контакта с имплантатом. Поэтому при изготовлении имплантата усилия специалистов направлены на максимально точное воспроизведение копии утраченной кости (если используется искусственный имплантат). Для профилактики послеоперационных гематом и скопления жидкости под имплантатом в нем делают небольшие отверстия, через которые подшивают твердую мозговую оболочку.
Современные методы и материалы для имплантации позволяют устранить практически любые дефекты костей свода черепа, получить в послеоперационном периоде хорошие косметические и функциональные эффекты.
Противопоказания к пластике дефектов костей свода черепа
Данное оперативное вмешательство противопоказано в случае тяжелого общего состояния больного, при очень высоком ликворном давлении и в случае, если риск операции превышает риски для жизни пациента при ее отсутствии.
Осложнения пластики дефектов костей свода черепа
При грамотном выполнении данной пластической операции риск развития осложнений достаточно низок. Тем не менее, существует вероятность отторжения имплантата, инфицирования, развития внутричерепной гематомы и скопления жидкости под имплантатом. Для минимизации данных рисков, в послеоперационном периоде, пациенту необходимо находиться под наблюдением доктора.
Указанную хирургическую процедуру назначают, когда нужно восстановить целостность костной ткани черепа после его травмирования.
Каких-либо конкретных алгоритмов в отношении выбора трансплантатов и сроков проведения пластики не существует. Доктор анализирует каждую ситуацию отдельно, учитывая место расположения дефекта, эстетичный вид, общее состояние здоровья пациента и его психологическое состояние.
Показания к пластике черепа и твердой мозговой оболочки
- Имеют место быть повреждения, спровоцированные новообразованием, травмированием, в т.ч. вследствие хирургического вмешательства (декомпрессионная краниотомия).
- По завершению предыдущей процедуры на черепе остались участки, лишенные костной ткани: костный лоскут не был установлен на свое прежнее место.
- В результате предшествующей манипуляции произошло инфицирование раневой поверхности, что вызвало необходимость ликвидировать пораженную кость.
- Повторное хирургическое лечение краниосиностоза.
Пластика черепа и твердой оболочки мозга призвана защитить мозговые ткани от разнообразных негативных воздействий извне; минимизировать риск появления патологий неврологического характера в будущем.

Противопоказания к пластике черепа и оболочки мозга
Указанная манипуляция нуждается в тщательной предварительной диагностике, сдаче всех нужных анализов с консультацией у нескольких специалистов.
- Регулярное повышение внутричерепного давления.
- Абсцесс мозга.
- Наличие инородных тел в оперируемой зоне, ликвидировать которые невозможно.
- Воспалительные явления в области костного дефекта. Нельзя проводить рассматриваемую операцию, если у пациента выявлен остеомиелит.
- Общее тяжелое состояние у больного, которое сопровождается отечностью мозга, инфицированием поврежденных участков. В таком случае доктор делает отсрочку до тех пор, пока пациент станет стабилен. Подобное ожидание может длиться от нескольких недель до 2-3 месяцев.
Виды пластики черепа и твердой мозговой оболочки
1.В зависимости от периода времени, когда нужно проводить операцию:
1)Первичная
Манипуляцию осуществляют в течение 48 часов после травмирования.
Если причина образовавшегося дефекта — черепно-мозговая травма, указанную пластику проводят сразу же после хирургического устранения последствий ЧМТ.
- Общее состояние больного тяжелое и сопровождается отечностью мозга.
- Инородное тело (если такое имеется) не было изъято.
- Целостность воздухоносных пазух нарушена.
- В оперируемом участке выявлено большое скопление гнойных масс, после ликвидации которых закрыть полностью раневую поверхность будет невозможно.
2)Первично-отсроченная
Изначально доктор осуществляет хирургические мероприятия, связанные с первичной обработкой поврежденных костных тканей черепа.
После образования непрочного послеоперационного рубца, что занимает от 2 до 14 дней, при стабильном состоянии больного и отсутствии противопоказаний хирург осуществляет первично-отсроченную краниопластику.
3)Ранняя
Крайний срок проведения данного типа пластики — 2 месяца после повреждения черепа/мозговой оболочки.
Главный недостаток ранней краниопластики — образование спаек в прооперированном участке.
4)Поздняя
Ее проводят в промежутке от 6 до 12 месяцев после получения черепно-мозговой травмы.
По завершению изучения состояния больного врач определяет возможность проведения краниопластики.
- Обнаружение обширного и длительного воспалительного процесса, что локализируется в кожном покрове головы.
- Серьезные сбои в работе центральной нервной системы.
- При соприкосновении мозга с патологическим дефектом в кости.
- Присутствие в полости черепа инородного тела.
2.В зависимости от материалов, которые применяют для реконструкции дефектов черепа и мозговой оболочки, различают следующие виды краниопластики:
1)Аутопластика
Основной компонент пластики — кость/костный лоскут пациента, который изымают из иной зоны тела.
Зачастую необходимый для пересадки материал хирург получает во время первичного хирургического вмешательства. Если же по каким-либо причинам это сделать не удалось, а объемы повреждения незначительны, имплантаты получают посредством расслаивания кости свода черепа.
При обширных черепно-мозговых травмах аутотрансплантат может быть изготовлен из костной ткани ребра либо подвздошной зоны.
Главное преимущество аутопластики — быстрая приживаемость трансплантата с минимальным риском развития послеоперационных осложнений.
2)Аллопластика
Для замещения дефектов черепа и твердой мозговой оболочки применяют консервированный, стерилизованный биоматериал, который берут у трупа.
Подобное вещество подвергают тщательной обработке.
3)Ксенопластика
Донорами в этой ситуации служат животные и птицы.
4) Эксплантаты
В качестве трансплантатов используют искусственные материалы.
- Гидроксиапатитный цемент. Актуален для мелких дефектов. Легко фиксируется и приживается с костью. Однако хорошей прочностью данный материал не наделен.
- Полиметилметакрилат. Является смесью порошковой массы и жидкого вещества. Производят имплантат на момент проведения манипуляции. Далее образуется пластина, которая затвердевая, крепится к нужной области. Эксплантаты данной группы нельзя назвать гипоалергенными, в связи с чем после пластики могут возникнуть разнообразные обострения в виде воспалительных явлений. Однако пациентов подобный недостаток не отпугивает, что связано с низкой стоимостью материала.
- Сетки из титана. При краниопластике могут использовать уже готовые изделия (отрезают нужный кусок) либо изготавливать сетки в индивидуальном порядке. Благодаря свойствам титана данные трансплантаты легко приживаются, не ломаются со временем и практически не нагреваются.
- Полиэфирэфиркетон. В силу высокой стоимости пациенты редко выбирают указанное изделие. По своим характеристикам оно почти идентично костной ткани.

Возможные осложнения после краниопластики
Наиболее безопасный метод рассматриваемого вида пластики — использование собственного биоматериала пациента. Риск возникновения обострений в будущем минимален, а восстановительный период занимает меньше времени, чем при использовании альтернативных трансплантатов.
- Инфицирование раневой поверхности. Может возникнуть на фоне игнорирования правил антисептики на момент осуществления манипуляции либо через несколько дней после операции. Чтобы снизить вероятность попадания инфекции, прооперированную зону нужно протирать обеззараживающими средствами.
- Развитие гнойно-воспалительного явления, как следствие отторжения искусственного имплантата. Чтобы купировать этот процесс, в первую очередь нужно изъять трансплантат.
- Кровотечение. В профилактических целях доктора производят инфильтрацию кожных покровов: это благоприятствует уменьшению болевых ощущений, уменьшает кровопотери.
- Микрохирургическое лечение
- Эндоскопическое лечение
- Лапароскопическое лечение
- Имплант позвоночного диска
- Лазерное лечение
- Гемангиома позвонка
- Лечение кисты позвоночника
- Лечение каверномы
- Лечение аномалии Арнольда Киари
- Оперативное лечение абсцесса головного мозга
- Фасеточный болевой синдром
- Спондилолистез
- Стенозы позвоночного канала
- Коллоидные кисты
- Геморрагический инсульт
- Ишемический инсульт
- Артериальная аневризма
- Артерио-венозная мальформация
- Травма периферических нервов
- Туннельные нейропатии
- Хроническая субдуральная гематома
- Абсцессы головного мозга
- Дефекты костей черепа
- Аномалия Арнольда-Киари
- Сирингомиелия
Основные симптомы и показания к операции

Обращение за профессиональной помощью актуально при любых разновидностях дефектов. Они классифицируются по размерам (малые — до 10 кв.см, средние — до 30 кв.см, большие — до 60 кв.см, обширные — более 60 кв.см) и по локализации (затылочные, теменные, лобные, височные, комбинированные).
В отделении нейрохирургии ГКБ им. Ерамишанцева (Москва) пластика черепа назначается только после проведения комплексной диагностики, используя КТ, МРТ, рентгенографию, и определения характера проблемы. К основным симптомам, указывающим на возможную необходимость оперативного вмешательства, можно отнести:
- головные боли и местные боли в области дефекта, которые возникают в результате изменения погоды и даже температуры воздуха;
- выпячивание содержимого черепа при физических нагрузках, чихании, кашле или резких движениях головой;
- нарушение памяти и сна, эмоциональную возбужденность, трудность выполнения интеллектуальных задач и сосредоточения внимания;
- расстройство сердечно-сосудистой системы и проблемы с сосудами нервно-эндокринной системы.
К показаниям пластики черепа специалисты относят устранение косметических недостатков и герметизацию полости черепа. Во втором случае преследуются минимум две цели: нормализовать церебральную гемодинамику и ликвородинамику, защитить головной мозг от воздействия внешних факторов.
Особенности проведения операции
К хирургическому вмешательству нельзя приступать при определении воспалительных процессов в полости черепа, в мозговой оболочке или мозге. Противопоказаниями также являются заметные психические отклонения пациента, наличие в полости черепа части костной ткани или инородного предмета, выбухание мозга в проблемной зоне. Если при визуальном осмотре и диагностике не выявлен ни один из перечисленных моментов, назначается операция.
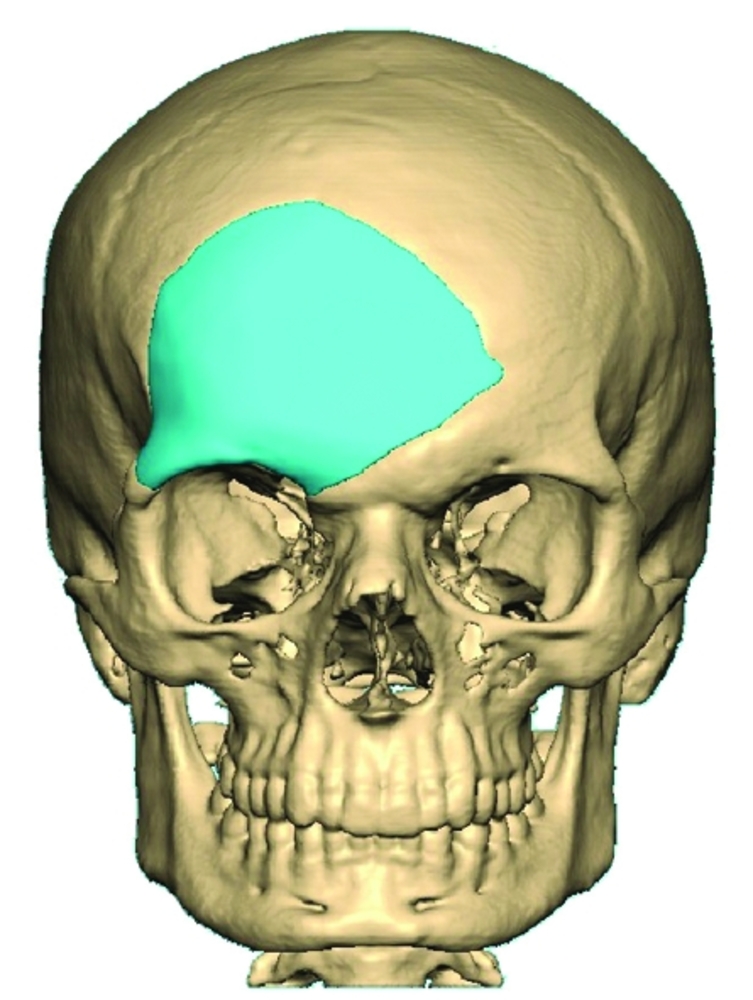
Пластика черепа после трепанации и другие похожие манипуляции называются краниопластикой. Она направлена на восстановление целостности черепа после декомпрессивно-стабилизирующих операций, огнестрельных ранений, падений с высоты, механических повреждений. Выбор технологии вмешательства зависит от сроков проведения пластики, и она бывает первичной (1-2 дня после травмы), первично-отсроченной (до 2 недель), ранней (до 8 недель), поздней (более 2 месяцев).
Существует несколько правил, которых нужно придерживаться при любом типе операции по пластике черепа:
- максимально возможное сохранение элементов костной ткани;
- использование отделившихся осколков в качестве аутотрансплантата;
- строгое соответствие размера пластины и размера области закрытия;
- отсутствие острых и слишком истонченных частей черепа.
Виды имплантатов для пластики
Если верить историческим данным, в медицинской литературе описание материалов для пластики трепанационного дефекта впервые появилось в далеком 1565 году. В то время выбор специалистов остановился на золотых пластинах. У современных врачей выбор материалов существенно увеличился. Основные виды имплантатов:
- Аутотрансплантаты. Здесь подразумевается использование тканей больного, которые берутся во время первичной операции. Возможно изготовление материала нужного размера из кости свода черепа или ребра. Если проблемная область небольшая, производится предварительное дробление костных фрагментов для достижения нужных размеров.
- Аллотрансплантаты. В данном случае врачом используются материалы, подвергшиеся консервированию, замораживанию, декальцинированию. Под материалами подразумеваются кости и твердая мозговая оболочка, взятые от трупов и тщательно обработанные.
- Ксенотрансплантаты. Под таким видом трансплантатов понимаются материалы, взятые у животных. Еще в эту группу входят неорганические материалы, импланты, полученные на основе гидроксиапатита (минерала из группы апатита, аналога хлорапатита и фторапатита).
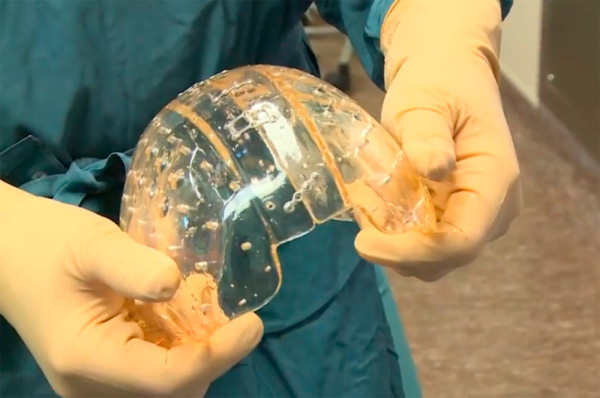
При выборе важно учитывать следующие требования: биосовместимость, пластичность, устойчивость к механическим нагрузкам, отсутствие риска инфекционного осложнения, совместимость с современными методами нейровизуализации.
Сегодня достаточно популярна такая услуга, как пластика черепа титановой пластиной. Возможно изготовление трансплантата из титанового сплава, нержавеющей стали, сплава на основе хрома и кобальта. Но практика показывает, что наиболее подходящий вариант — это все же костная ткань самого пациента. Поэтому задача специалистов реконструктивной нейрохирургии — максимально сохранить отломки черепа во время первичной операции.
В зависимости от ситуации в отделении нейрохирургии ГКБ им. Ерамишанцева применяются: метод уатопластики с использованием трансплантата на ножке, свободная аутопластика, костесберегательный метод, клеевой остеосинтез, измельчение отломков с последующим укладыванием на твердую мозговую оболочку.
Возможные осложнения после операции
Если во время операции используется собственный биоматериал пациента, то риск возникновения тех или иных обострений будет минимальным. Восстановительный период в данном случае продлится меньше, чем при установке альтернативных трансплантатов. Возможные последствия пластики черепа после трепанации:
- кровотечение (уменьшение кровопотери достигается за счет проведения инфильтрации кожных покровов);
- развитие гнойно-воспалительных процессов (чаще всего возникает из-за отторжения искусственного имплантата);
- инфицирование проблемной зоны (основная причина — недостаточная обработка прооперированного участка обеззараживающими средствами).
Возможности современной нейрохирургии, большое разнообразие методов хирургического вмешательства и материалов позволяют устранять дефекты в черепе любых форм, размеров и уровня сложности без последствий.
Вас интересует цена на пластику черепа? Позвоните в нашу клинику и запишитесь на прием к нейрохирургу. Телефон для связи: 8 (499) 940-04-30. Обо всех дальнейших действиях можно узнать только во время очной консультации.

Краниопластика представляет собой хирургическую операцию по восстановлению целостности либо устранению косметических дефектов костей черепа, которые могли возникнуть в результате проведенных ранее операций на голове, перенесенных травм, наличия новообразований, врожденных пороков развития. Это длительное и сложное вмешательство, которое под силу лишь опытному нейрохирургу, от мастерства которого во многом зависит конечный результат.
Современная краниопластика — это высокотехнологическое хирургическое вмешательство с применением самых современных полимерных или металлических конструкций. В ходе подготовки к операции хирурги проводят 3D-моделирование костной основы черепа и имеющихся дефектов, что позволяет подготовить индивидуальные трансплантаты с высокой точностью.
Тем не менее, операцию нельзя назвать новой: есть сведения о проведении ее до нашей эры, когда для устранения дефектов использовали драгоценные металлы и даже участки морских раковин. Первое документально подтвержденное вмешательство по пластике черепа было проведено в XVI веке итальянцем Фаллопиусом Габриэлем, который применил золотые пластинки для устранения дефекта костной ткани.
В дальнейшем усовершенствованию подвергалась не столько сама методика краниопластики, сколько материалы для имплантации и методы визуализации, в том числе — моделирование. Изготовление и внедрение имплантов в соответствии с индивидуальными параметрами костного дефекта — наиболее современный способ проведения пластики черепа, который дает максимально высокий косметический и клинический результат.
Разновидности краниопластики

В зависимости от того, какими материалами будет замещаться костная ткань, различают:
- краниопластику с имплантацией тканей биологического происхождения;
- пластику дефекта искусственными материалами.
Если в ходе пластики черепа применяются собственные ткани пациента, то говорят об аутопластике. В случае использования биологических консервированных материалов или тканей от животных речь идет об аллопластике или ксенопластике.
Искусственно созданные синтетические материалы для краниопластики именуют эксплантами. Они могут быть изготовлены из металлов (золото, платина, сталь, титан и др.) или акриловых смол (плексиглас, этакрил, полакос К и Р).
Список синтетических материалов, применяемых в качестве имплантов на черепе, довольно широк. Они считаются инертными, безопасными и достаточно прочными, но не лишены определенных недостатков, поскольку оказывают и механическое, и биологическое действие на окружающие их человеческие ткани.

сравнение некоторых видов материалов для трансплантации
По срокам от момента получения травмы до проведения пластики дефектов черепа различают:
- первичную краниопластику — проводится в течение первых двух суток с момента травмирования как окончательный этап первичной обработки раны;
- первично-отсроченную — проводят в первые 2 дня — 2 недели после первичной обработки раны, ткани могут быть сращены рыхлой соединительной тканью;
- раннюю — не позднее двух месяцев после травмы, в этот период можно наблюдать выраженные спайки;
- позднюю — по истечении 2 и более месяцев после получения повреждения черепа.
Аутопластика с применением собственных тканей может быть свободной, когда ткань для пересадки берется из соседней области головы или и вовсе другой части тела. Недостатком метода можно считать отсутствие питания в пересаженной ткани, из-за чего она может не прижиться. В других случаях аутопластику проводят трансплантатами на питающей ножке, которые приживаются быстрее свободного фрагмента ткани за счет сохраненной трофики посредством связи с тканью-донором. Недостаток второго способа краниопластики — невозможность его применения при крупных дефектах и потребность в повторной операции по отделению уже прижившегося лоскута от питающей ножки.
Аллопластика, когда хирург использует инородные материалы, распространена значительно шире, нежели аутотрансплантация. Источником материала для пластики черепа может стать кость, твердая оболочка мозга, взятые от донора, специальным образом обработанные и консервированные.
Хирург при выборе способа краниопластики основывается на параметрах дефекта (диаметр, характер краев, адекватность обработки при ранениях), состоянии пациента, особенностях кожи в месте предполагаемой пластики, наличии или отсутствии выпячивания мозговой ткани в сквозной дефект черепа, технических возможностях клиники.
Если состояние пациента позволяет, хирурги стараются прибегнуть к костесберегающим операциям краниопластики при переломах костей черепа. Необходимые условия таких операций — удовлетворительное состояние пациента, сохранение всех жизненно важных функций, отсутствие отека мозга и выпячивания его ткани в образовавшийся костный дефект.
Для прочного соединения между собой костных фрагментов любых очертаний и размера широко распространен способ клеевого остеосинтеза. Крупные фрагменты костей свода черепа при этом сохраняются, а мелкие, отделившиеся от надкостницы, сначала извлекают и обрабатывают антибиотиками, а затем производят клеевой остеосинтез.
При травмах костей черепа с образованием свободно лежащих отломков кости хирурги могут применить методику измельчения, когда осколки костей превращаются в стружку, укладываемую на твердую оболочку мозга, пленку из фибрина, тонкий лист золота и т. д. Стружку собственной кости пациента можно смешать с кровью и специальным полимером. Метод измельчения относят к костесберегающим операциям, поскольку островки костной стружки служат впоследствии источником новообразования костной ткани.
Материалы для краниопластики и требования к ним

современные импланты, изготавливаемые 3d-печатью
Вне зависимости от состава и способа получения трансплантата для краниопластики, он должен соответствовать определенным требованиям:
- безопасность, низкий риск инфекционных осложнений и других негативных воздействий на организм (биосовместимость);
- отсутствие канцерогенного эффекта искусственных материалов;
- высокая прочность, низкая электро- и теплопроводность;
- высокая приживаемость;
- отсутствие склонности трансплантата к стимуляции сильного рубцового процесса;
- возможность применения диагностических методик (МРТ и др.) после краниопластики искусственными материалами;
- простота моделирования и обработки;
- удобство и полнота стерилизации;
- доступность и приемлемая цена для большинства клиник.
Биологические трансплантаты, полученные от самого пациента или донора, чаще всего замораживаются или подвергаются лиофилизации (замораживание в условиях вакуума). В таком состоянии они могут долго сохраняться, не теряя своей структуры и не меняя состав, что чрезвычайно важно для хорошего приживления в последующем. Кроме того, лиофилизированные трансплантаты не токсичны и могут быть использованы при крупных дефектах черепных костей.
В случае, когда краниопластика проводится в экстренном или срочном порядке, замороженных биологических тканей может не быть в наличии, поэтому хирурги применяют составы на основе акриловой смолы (стиракрил, бутакрил и др.). Они считаются малотоксичными, легко моделируемыми и доступными, обеспечивают герметичное закрытие костного дефекта. По мере приживления трансплантат из акриловой смолы прорастает соединительной тканью, которая будет прочно его удерживать на месте после рассасывания склеивающего состава.
Специалисты в области нейрохирургии едины во мнении, что лучший материал для краниопластики — собственные ткани пациента, поэтому костные отломки по возможности полностью сохраняются при обработке раны головы. Костные фрагменты из черепа пациента могут быть законсервированы заранее, чтобы чуть позже их можно было использовать для пластики черепа. Недостатки метода — рассасывание костных трансплантатов, высокий риск инфицирования.
Самыми широко распространенными трансплантатами в современной нейрохирургии являются синтетические материалы — металлические пластины, полимеры, керамика и т. д. Среди металлов предпочтение отдается титану, который не только прочен и легок, но еще и хорошо совместим с тканями человека и дает минимальный риск инфицирования. Среди полимеров особой популярностью пользуются полиметилметакрилат, гидроксиапатит, репирен.
Сегодня нейрохирурги все чаще прибегают к применению титановых трансплантатов в виде сеток, которые изготавливаются индивидуально в соответствии с параметрами дефекта конкретного пациента. Такой подход позволяет сократить время операции, снизить риск осложнений и дать максимальный эстетический результат.
Нередко при тяжелой травме черепа повреждаются не только кости головы, но и твердая мозговая оболочка, из-за чего нарушается герметичность черепной коробки, создается опасность инфицирования, истечения ликвора, повреждения ткани мозга и других опасных осложнений. В связи с этим чрезвычайно важно своевременно и полностью устранить дефект твердой мозговой оболочки.
Одним из наиболее эффективных способов закрытия дефекта твердой оболочки мозга считают применение донорской оболочки, подвергнутой лиофилизации. Такой лоскут может закрыть очень крупные дефекты, легко фиксируется к краям раневого дефекта, предупреждает истечение ликвора. При экстренной операции хирург может использовать в качестве лоскута полиэтилен.

Показания и противопоказания к краниопластике
Показаниями к краниопластике считаются:
- механические повреждения костей черепа и твердой мозговой оболочки, в том числе — проникающие, с оскольчатыми переломами костей и т. д.;
- врожденные пороки развития костной основы черепа;
- проведенные ранее операции на костях черепа по поводу ранений, опухолей, пороков развития с формированием косметического дефекта.
В некоторых случаях пластика черепа может быть противопоказана. Так, первичную краниопластику нельзя проводить при:
- тяжелом состоянии пациента, когда имеют место расстройства дыхания, сердечно деятельности, кома;
- наличии отека и набухания мозга, выпячивания его в сквозной дефект черепа;
- не извлеченных инородных телах в полости черепной коробки;
- инфицировании раны с развитием гнойного воспаления;
- сочетанных травмах костей черепа и воздухоносных синусов.

Пластика черепа после трепанации проводится для предупреждения развития синдрома трепанированного черепа, при котором мозг частично выпячивается в трепанационное отверстие и травмируется, что может стать причиной болей, судорожного синдрома и других неврологических расстройств. Кроме того, устранение трепанационного отверстия преследует косметическую цель.
У детей реконструктивные и пластические операции на черепе могут проводиться в самом раннем возрасте в связи с врожденными аномалиями развития или травмами его костей. Своевременное лечение дает возможность избежать нарушения роста и развития черепных костей, серьезных психологических проблем при адаптации малыша с внешним дефектом в детском коллективе.
Любой вид пластики черепа нельзя проводить в случае:
- тяжелой декомпенсированной патологии внутренних органов;
- нарушении свертываемости крови;
- местных воспалительных процессах на черепе;
- общих инфекционных заболеваниях с лихорадкой;
- отеке мозга, коматозном состоянии.
Подготовка к операции и послеоперационный период
Подготовка к краниопластике включает стандартный перечень обследований в виде:
- общего анализа крови и мочи;
- биохимического анализа крови;
- исследования свертываемости крови;
- анализов на гепатиты, ВИЧ-инфекцию;
- определения группы крови и резус-фактора;
- электрокардиографии, флюорографии.
Операция краниопластики может занять продолжительное время и длится в среднем 2-3 часа, поэтому важно максимально хорошо подготовить пациента. Для обезболивания применяют общую анестезию. За 2 недели до операции отменяются антикоагулянты, накануне пациенту проводят очистительную клизму, с вечера прекращается прием пищи и воды. Волосы с головы в зоне вмешательства сбриваются.

В операционной хирург обрабатывает кожу головы антисептиком, производит разрез мягких тканей и приступает к восстановлению структуры черепа, используя приготовленные материалы. После фиксации трансплантата производится коагуляция или ушивание кровоточащих сосудов, мягкие ткани сшиваются в обратном порядке, швы обрабатываются антисептиком.
Течение послеоперационного периода определяется видом краниопластики и характером патологии. В первые дни прооперированного может беспокоить головная боль и болезненность в области швов, чувство инородного тела и дискомфорта в голове, поэтому лечащий врач назначает анальгетики и противовоспалительные средства. Для профилактики инфекционных осложнений показаны антибиотики широкого спектра действия.
Последствия от краниопластики зависят от характера патологии, приведшей к операции, а также от мастерства хирурга. Наиболее частыми неблагоприятными последствиями считаются инфекционные осложнения, воспалительные изменения в области раны, кровотечение, чрезмерное рубцевание в области установки трансплантата.
Госпитализация при отсутствии осложнений и гладком течении послеоперационного периода длится полторы-две недели. За это время ткани срастаются, и на 10-14 день можно удалять швы. Ежедневно рана обрабатывается антисептиком, проводится смена повязки.

примеры результататов краниопластики
Каких-либо существенных ограничений в образе жизни после краниопластики нет, однако прооперированному следует соблюдать осторожность при занятиях спортом, травмоопасные виды которого запрещены. Следует избегать возможных травм, ударов головой, которые могут повредить имплант или вызвать его смещение. В остальном образ жизни после краниопластики такой же, как и у всех остальных людей.
Видео: об эстетической краниопластике
Видео: операция-пример пластики сводов черепа
Читайте также:


