По узи поставили внутриутробную инфекцию

В последние годы плацентарная недостаточность (ПН) занимает одно из ведущих мест в общей структуре перинатальной смертности и заболеваемости и остается важнейшей проблемой современного акушерства [1, 2]. В структуре акушерских осложнений частота встречаемости плацентарной недостаточности составляет 52,0 %. Внутриутробная инфекция (ВУИ) относится к тяжелым осложнениям беременности и зачастую обнаруживается вместе с плацентарной недостаточностью, существенно влияя на перинатальные исходы. Инфицирование плаценты и плода происходит в различные сроки беременности. В первом триместре беременности основными показателями УЗ обследования являются размеры плодного яйца и эмбриона, а также состояние и размеры желточного мешка и хориона. Большинство исследователей отмечают высокую диагностическую ценность данного метода обследования [3, 4, 5, 6].
Безусловно, определяя характерные признаки ВУИ, необходимо провести дифференциальную диагностику с пороками развития сердца, хромосомными заболеваниями, синдромами мальформаций, чтобы выявить группу инфекций, относящихся к TORCH (Т – токсоплазмоз, О – другие инфекционные агенты (корь, парвовирус В19, сифилис, ветряная оспа, вирус Коксаки, вирусы гепатита С, В, Е, Д, папилломавирус, листериоз, гонорея, боррелиоз, ВИЧ-инфекция, эпидемический паротит, микоплазма, грипп, малярия, инфекционный мононуклеоз, хламидии, стрептококки группы В), R – краснуха, C – цитомегаловирус, H – простой герпес). В связи с тем, что ультразвуковые маркеры в полной мере не могут исключить или подтвердить пренатальную инфекцию с точной достоверностью, обнаружение ультразвуковых критериев, типичных для ВУИ плода, имеет важное значение для выработки дальнейшей тактики ведения беременности.
Целью исследования явилось выявление ультразвуковых маркеров внутриутробного инфицирования плода у женщин с плацентарной недостаточностью.
Материалы и методы исследования
Для получения достоверной картины внутриутробного инфицирования у беременных мы провели исследования среди 169 женщин репродуктивного возраста, которые были разделены на 2 группы. Первую группу составили 123 женщины, обратившиеся за гинекологической помощью, т.е. имевшие на период проведения работу ту или иную гинекологическую заболеваемость. Вторую группу составили 46 женщин, которые в отмеченном периоде не имели текущей гинекологической заболеваемости. Возраст женщин колебался от 18 до 39 лет.
Критериями включения беременных в основную группу были следующие эхографические признаки ВУИ: изменение количества околоплодных вод, гиперэхогенный кишечник, синдром задержки развития плода, изменения кровотока у плода, инфекционная кардиопатия, гепатоспленомегалия, амниотические тяжи, кальцификаты или гиперэхогенные включения в паренхиматозных органах. Наличие этих маркеров, как единственных, так и в различных сочетаниях, явилось показанием проведения в дальнейшем динамической допплерометрии.
Состояние фетоплацентарного комплекса (ФПК) изучали с помощью инструментальных методов исследования, включающих комплексное ультразвуковое исследование (плацентографию, фетометрию, развитие внутренних органов плода и оценку количества околоплодных вод), допплерометрическое исследование кровотока в артериях пуповины (АП), маточных артериях (МА), венозном протоке плода (ВП) и средней мозговой артерии (СМА).
Диагноз плацентарной недостаточности устанавливали при выявлении двух и более из перечисленных ниже признаков:
– выявление по данным эхографии задержки внутриутробного роста плода;
– выявление по данным КТГ хронической внутриутробной гипоксии плода;
– выявление внутриутробной гибели плода на любом сроке беременности;
– выявление нарушения плодово-плацентарного кровотока по данным допплерографии;
– выявление маловодия по данным эхографии;
– выявление характерных изменений в структуре плаценты по данным УЗИ: обнаружение тромбозов, инфарктов и изменения в эхогенности базальной мембраны.
В ходе исследования использовались различные функции УЗИ: 2D-сканирование, 3D/4D сканирование плаценты, плода, пуповины, для оценки кровотоков в ФПК применялась спектральная допплерометрия. Статистический анализ данных осуществлялся с помощью программы электронного пакета Microsoft Excel 2007, которые были сформированы в соответствии с запросами настоящего исследования.
Результаты исследования и их обсуждение
В ходе проведенных исследований произведен анализ эхографических особенностей ФПК. Выявленные эхографические признаки, характеризующие внутриутробное инфицирование плода, представлены в табл. 1.
При проведении эхографического исследования у плодов основной группы определялись различные сочетания ультразвуковых признаков, характерных для ВУИ. При помощи УЗИ в I триместре беременности было установлено, что наиболее часто у беременных встречалось многоводие, которое в 1 группе беременных составило соответственно – 55,2 ± 4,5 % и во 2 группе беременных – 45,6 ± 7,3 %, значительно реже наблюдалось маловодие (соответственно – 17,0 ± 3,4 % и 10,9 ± 4,6 в группах; χ2 = 21,43, р Примечание . Одновременно у пациенток выявлялись 2 и более признаков.
Эхографические признаки, характеризующие состояние ФПК в III триместре беременности
Вопросы и ответы по: внутриутробная инфекция плода









Популярные статьи на тему: внутриутробная инфекция плода
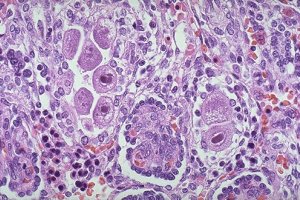
Одно из первых мест в изучении инфекций ТОRСН-комплекса занимает цитомегаловирусная инфекция (ЦМВИ). В мире цитомегаловирусом (ЦМВ) инфицируется до 2% новорожденных и 45-60% детей в первый год жизни. К тому же, по данным ВОЗ, выявление антител к ЦМВ.

Беременность не совместима с курением, употреблением спиртных напитков, наркотиков. Читайте о том, как никотин, алкоголь, наркотические и другие вредные вещества приводят к серьезным дефектам и уродствам, которые называют пороками развития плода.

Инфекции мочевых путей нередко наблюдаются при сахарном диабете, способствуя ухудшению функционального состояния почек, особенно в случаях наличия клинических проявлений диабетической нефропатии. Частота пиелонефрита у больных сахарным диабетом достигает.

Внутрішньоутробне інфікування плода є однією з основних проблем сучасного акушерства, що призводить дo передчасного переривання вагітності та перинатальних втрат.

Инфекции мочевыводящих путей и почек занимают значительное место в структуре заболеваний органов мочевой системы.

В настоящее время в Украине сложилась крайне тревожная ситуация в отношении ВИЧ-инфекции. В 2005 г. в нашей стране официальный показатель ВИЧ-инфицированности составил 29,4 случая на 100 000 населения.
Доля вульвовагинитов, обусловленных грибковой инфекцией, составляет 24-36% в структуре инфекционных заболеваний вульвы и влагалища.

Хламидии широко распространены в природе. Они выявлены не только у человека, но и более, чем у 200 видов млекопитающих и птиц. Виды C. trachomatis и C. pneumoniae первично патогенны для человека, a C. psittaci и C. pecorum —.

Герпесвирусную инфекцию (ГВИ) чаще всего вызывают вирусы простого герпеса (ВПГ) – ВПГ-1 и ВПГ-2, антитела к которым выявляются у 90-99% взрослого населения планеты. Инфицирование ВПГ-1 обычно происходит в течение первых трех лет жизни ребенка, а ВПГ-2 –..
Новости на тему: внутриутробная инфекция плода

В Бразилии сложилась чрезвычайная ситуация, связанная с распространением комаров, переносчиков вируса Зика. Воздействие вируса на плод в период внутриутробного развития может приводить к появлению у ребенка микроцефалии, тяжелой неизлечимой аномалии.
Немало людей до сих пор избегают вакцинации от гриппа. Между тем, как установили ученые из США, такие прививки полезны даже беременным женщинам – в сезон гриппа он улучшают течение беременности и способствуют нормальному развитию плода.

Грипп во время беременности может увеличить риск заболевания ребенка шизофренией в будущем. Авторы нового исследования, опубликованного в июньском номере журнала Biological Psychiatry, пришли к выводу, что связь между гриппом и шизофренией зависит от наличия уязвимости мозга плода к инфекции.

У врачей стран Латинской и Южной Америки нарастает обеспокоенность, вызванная быстрым распространением в этом регионе вируса Зика. На днях появилось сообщение о том, что и у вполне здоровых людей лихорадка Зика может приводить к тяжелым осложнениям.
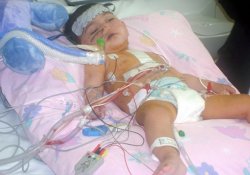
Американские хирурги успешно провели сложнейшую операцию, в ходе которой исправили редкий дефект развития у новорожденной девочке – экстрофию мочевого пузыря. Ребенок появился на свет с мочевым пузырем, расположенным снаружи брюшной стенки.

Еще в период беременности после обследования с помощью ультразвука врачи сообщили жительнице штата Пенсильвания печальную новость: в сердце ее будущего ребенка обнаружены опаснейшие дефекты. Но мальчик выжил и выздоровел после сложнейших операций.
Вам необходимо сходить на консультацию к инфекционисту.
Скорее всего, инфекция именно врожденная, если только малыш не находился на искуственной вентиляции легких (ИВЛ). Причиной пневмонии может стать как вирусная инфекция, так и любая бактериальная. Во внутриутробном периоде легкие плода не работают, поэтому все проблемы диагностируются только после рождения.
Я бы Вам рекомендовала повторно сдать анализ крови на антитела и мазок на ЦМВ методом ПЦР – возможно, в результат вкралась ошибка. Если же IgM так и не будут выявлены, а титр IgG не изменится, лечение иммуноглобулинами не обязательно. Риск для плода небольшой.
Вероятность инфицирования плода незначительная. Вы можете совершенно спокойно кормить ребенка грудью. Инфицирования возможно только в период обострения заболевания.
При наличии хламидийной инфекции инфицирование ребенка может происходить происходит преимущественно во время родов, контактным путем или при аспирации содержимого родовых путей, хотя возможно заражение и во время беременности. В 20–50% случаев у новорожденных от инфицированных хламидиями матерей в течение первых двух недель жизни развивается конъюнктивит, а в 10–20% случаев на первом – третьем месяце жизни - хламидийная пневмония, характеризующаяся торпидным течением, реже наблюдаются назофарингит и вульвовагинит. Полагают, что хламидийная пневмония достаточно часто приводит к хроническим заболеваниям дыхательной системы у новорожденных. Учитывая высокую частоту урогенитального хламидиоза среди беременных и его роль в развитии осложнений у матери и плода, целесообразность антибактериальной терапии хламидийной инфекции в настоящее время не вызывает сомнений. Одновременно с лечением беременной женщины проводится терапия полового партнера.
Уреаплазмоз может стать причиной внутриутробного инфицирования, преждевременного прерывания беременности и целого ряда других осложнений. Если беременность до 20 недель будет протекать нормально, то во второй половине беременности пройдете курс лечения. Если же появятся осложнения раньше, потребуется более раннее назначение антибиотиков.
Для анализа действия врачей, необходимо, как минимум, детально ознакомится с записями в истории родов. Внутриутробная пневмония у ребенка формируется задолго до начала родов. Это может быть несколько недель или дней, но никак не часов. Т.е. погрешности ведения родов не связаны с наличием внутриутробной пневомнии у новорожденного.
Микоплазмоз может стать причиной внутриутробного инфицирования плода, преждевременного прерывания беременности и т.д.
Планировать беременность вам можно не ранее, чем через полгода после предыдущей. Уровень АФП повышается и при хромосомных аномалиях, и при внутриутробной инфекции, и в некоторых других ситуациях. А кариотип плода определяли? Вам необходимо сходить на прием к генетику, а также заняться комплексным обследование и лечением для подготовки к предстоящей беременности.
УЗИ абсолютно безвредно для плода. На данном этапе развития медицины нет четких УЗ-признаков внутриутробного инфицирования плода. Вам необходимо сделать УЗИ в динамике примерно через месяц и отследить, не увеличивается ли гидроцефалия.
Острый воспалительный процесс в 23 недели беременности уже не может привести к формированию пороков развития, но способен спровоцировать угрозу прерывания беременности, повышает риск внутриутробной пневмонии плода. Лечить гайморит надо обязательно, в эти сроки беременности допустимо использовать широкий спектр лекарственных препаратов, в том числе и антибиотиков, безусловно, по согласованию с акушером-гинекологом.
Представленные Вами данные вероятнее всего свидетельствуют о снижении темпов роста плода, что связано с задержкой его развития. Не исключено, что такая патология возникла на фоне внутриутробного инфицирования. Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу. Если диагноз подтвердится, то необходима срочная госпитализация и лечение этого осложнения.
Синегонойная палочка может вызывать очень серьезные и опасные гнойно-воспалительные заболевания и, в том числе, может приводить к внутриутробному инфицированию плода с соответствующими негативными последствиями.
Обнаруженная у Вас при УЗИ "мелкодисперсная взвесь в околоплодных водах" действительно может быть связана с внутриутробной инфекцией, что и предположил совершенно правомерно врач, который делал УЗИ. Естественно, что это предположение требует еще дополнительного уточнения, так как одних только результатов УЗИ для этого недостаточно. Внутриутробное инфицирование может привести к целому ряду очень серьезных осложнений при беременности и к неблагоприятному ее исходу. Конкретные вопросы, касающиеся необходимости и целесообразности назначения любых лекарственных препаратов беременным, решаются строго индивидуально и только на основании данных очного клинического осмотра. Заочно подобные вопросы решить невозможно, так как это может принести больше вреда, чем пользы. Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу.
Уреаплазма не болезнь, а микроорганизм, который может вызывать различные воспалительные заболевания, в том числе и урогенитального тракта. Уреаплазма может вызывать такие осложнения беремености как внутриутробное инфицирование, хориоамнионит, преждевременое прерывание беременности и мное другое. В Вашем случае Вам целесообразно пройти дополнительное обследование под наблюдением Вашего лечащего врача и решить вопрос о лечении.
Причин для кислородного голодания у плода очень много, основными причинами являются фетоплацентарная недостаточность, гестоз, внутриутробное инфицирование, угроза прерывания беременности.
Уреаплазма - это один из возбудителей урогенитальной инфекции, который может приводить к воспалительному процессу урогенитального тракта, а также и к внутриутробному инфицированию плода. Представленая Вами информация о желудочковой системе мозга плода, мягко говоря, носит весьма сумбурный характер. У плода, в норме в желудочках мозга имеются парные анатомические образования, которые назваются "рогами". Различают лобный рог, затылочный рог, височный рог. Размеры рогов измеряют в миллиметрах и сопоставляют со стандартными показателями, характерными для данного срока беременности. Уточните у врача, который проводил исследование, что же на самом деле было обнаружено при исследовании у Вашего ребенка.
Стрептококки вообще, в том числе и принадлежащие к группе А, являются возбудителями различных воспалительных заболеваний. Во время беременности эти возбудители могут приводить к внутриутробному инфицированию. Лечить любое заболевание следует препаратами, которые наиболее эффективны и не противопоказаны во время беременности. Конкретные вопросы, касающиеся необходимости и целесообразности назначения лекарственных средств беременным, решаются строго индивидуально и только на основании данных очного клинического осмотра. Вам необходимо в самое ближайшее время обратиться для осмотра и консультации к врачу акушер-гинекологу, возможно потребуются дополнительные исследования.
Золотистый стафилококк - это микроб, который может вызывать тяжелые воспалительные заболевания различных органов и систем, в том числе с весьма неблагоприятным исходом. В частности, во время беременности возможно внутриутробное инфицирование плода.
Наиболее точную информацию о характере возбудителей, которые привели к развитию внутриутробнй инфекции, можно получить, исследовав околоплодные воды или кровь плода. С этой целью возможно сделать прокол стенки матки и взять пробы оклоплодных вод или крови плода из пуповины. Такие технологии существуют и в ряде случаев используются. Однако эти манипуляции значительно повышают риск таких осложнений, как кровотечение, отслойка плаценты, травма плода и т.д. И, самое главное, при подозрениии на внутриутробное инфицирование нет необходимости уточнять характер возбудителя инфекции. Лечение проводиться по известной врачам методике. Прогноз лечения зависит от очень многих индивидуальных факторов, и этот вопрос лучше детально обсудить с лечащим врачем.
Если действительно имеются серьезные подозрения на внутриутробную инфекцию, которые подтверждены различными результатами исследований, то необходимо провести комплексное противовоспалительное лечение. Так как в противном случае возможны более серьезные осложнения, включая преждевременное прерывание беременности. Лечение должен назначить врач после консультативного осмотра и всестороннего осмысления полученных результатов исследований. Все необходимые консультации и акушерские обследования Вы можете получить в нашем медицинском центре.
Единственное, что можно предположить по результатам анализа мочи, что, вероятно, имеется воспалительный процесс в почках. Однако, о степени его выраженности можно судить только на основании более углубленных исследований. Вам необходима очная консультация акушер-гинеколога и, вероятно, дополнительное обследование. Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Всех беременных обследуют для выявления возможной инфекции, чтобы своевременно предотвратить внутриутробное инфицирование плода и, при необходимости, начать соответствующее лечение.
При таком сочетании инфекции и групповой несовместимости существенно повышается риск развития плодово-плацентарной недостаточности, внутриутробного инфицирования и целого ряда других серьезных осложнений, включая прерывание беременности. Для уточения ситуации Вам необходимо в самое ближайшее время обратиться для консультации и осмотра к акушер-гинекологу. Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Наступление беременности при наличии молочницы возможно. Однако в такой ситуации значительно возрастает риск внутриутробного инфицирования плода. Поэтому рекомендую пройти курс лечения.
Согласно представленной Вами информации, можно предположить, что обнаруженные у вас возбудители привели к развитию воспалительного процесса, который может распространиться и на плод и привести к его внутриутробному инфицированию. Для того, чтобы этого не произошло Вам и назначили соотвествующее лечение. Врачу, который назначил Вам это лечение, виднее, так как у него есть данные о характре течения Вашей беременности и результаты обследований. В этой связи, заочно комментировать назначенное другим врачем лечение невполне корректно. Если у вас остались сомнения, то Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Лечение воспалительного процесса, который вызван перечисленными Вами возбудителями следует начать уже на текущем сроке беременности. Если не проводить лечение, то может быть внутриутробное инфицирование плода. УЗИ также целесообразно выполнить уже сейчас. Последующие контрольные исследования выполняют по назначению врача. Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Вероятнее всего, антибиотик Вашей дочери назначили в связи с подозрением на внутриутробную инфекцию. В свою очередь это подозрение у врача гинеколога могло вознкнуть в связи с наличием многоводия, которое обнаружили при УЗИ. Однако следует подчеркнуть ряд обстоятельств. 1) Наличие только одного многоводия еще не является свидетельством внутриутробной инфекции, так как данная патология с одинаковым успехом может быть как при нормальном количестве околоплодных вод, так и при маловодии; 2) Обойтись только данными УЗИ для правильной постановки диагноза невозможно. Постановка диагноза внутриутробного инфицирования требует комплексного обследования беременной, включая не только данные УЗИ, но и целого ряда других важных исследований (микробиологические, иммунологические и т.п.). 3) Только при многостороннем подтверждении диагноза внутриутробного инфицирования можно решать вопрос о возможности назначения антибиотиков. Исходя из представленых Вами данных, никаких уточняющих диагноз действий перед назначением антибиотиков предпринято не было. С другой стороны, может быть у врача действительно имеются какие-либо другие подтверждающие данные о наличии инфекции, о которых Вы просто не знаете, и назначение антибиотиков было действительно обосновано. В любом случае Вы имеете полное право потребовать у врача объяснений, что послужило основанием для назначения антибиотиков Вашей дочери.
Будущие мамы должны особенно тщательно следить за своим здоровьем, поскольку в период беременности женский организм претерпевает серьезные изменения, его защитные силы работают на пределе, а это может привести к развитию различных инфекций.
Известно, что любое заболевание, вызванное вирусами либо иными патогенными микроорганизмами, является серьезной угрозой для плода. Паразитические агенты, легко проникая через плаценту, способны спровоцировать развитие внутриутробной инфекции, что крайне опасно для ребенка.

Поэтому каждая женщина, готовящаяся в скором времени стать мамой, обязана знать все о внутриутробных инфекциях: по какой причине они развиваются, какими симптомами характеризуются, какие методы используются для их лечения.
Что представляет собой данная патология
В медицине термином ВУИ (внутриутробные инфекции) обозначается большая группа заболеваний, при которых происходит инфекционное поражение плода. Провоцирующим фактором, как правило, является проникновение патогенной микрофлоры в утробу матери.
Подобный процесс при несвоевременно начатой адекватной терапии может привести к очень тяжелым последствиям, включая гибель малыша.

В основном инфекция попадает к развивающемуся плоду непосредственно от больной матери. Дело в том, что в период беременности у мамы с будущим ребенком общая система кровоснабжения. По этой причине свободно происходит обмен физиологическими жидкостями между двумя организмами.
Если к этому фактору добавить еще то, что с наступлением беременности организм женщины начинает меньше вырабатывать антител, можно легко понять, почему даже безопасная бактерия способна стать причиной ВУИ.
Классификация
В зависимости от вида патогенных микроорганизмов, запустивших инфекционный процесс, различают следующие формы внутриутробных инфекций:
- Бактериальные. Обычно их развитие бывает спровоцировано листерией, туберкулезной палочкой, бледной трепонемой (возбудитель сифилиса).
- Грибково-паразитарные инфекции вызывают кандиды, хламидии, микоплазма, токсоплазма и прочие представители семейства грибов.
- Вирусные процессы являются следствием заражения герпесом, энтеровирусами, краснухой, гепатитом и прочими возбудителями этого класса.
- Смешанные формы диагностируются в преобладающем числе случаев ВУИ (примерно 50% от общего числа заболеваний).
Объясняется этот факт тем, что организм будущей матери становится восприимчив не к единственному штамму возбудителей либо отдельной группе, а ко всем патогенным микроорганизмам. То есть защитный барьер будущей мамы ослабевает и не может в полной мере противостоять атакам инфекционных агентов.
Но в то же время любая женщина на протяжении жизни переносит всевозможные инфекции, после которых формируется стойкий иммунитет. По этой причине в медицинской практике чаще всего встречаются случаи, когда виновниками инвазии становится группа из 3-4 возбудителей.
Основные пути заражения плода
Конечно, любую будущую маму больше всего волнует вопрос, каким образом инфекция может попасть к только что зародившемуся живому комочку.
Существует четыре способа проникновения патогенной микрофлоры:
- восходящий путь состоит в распространении инфекции через половые органы (хламидии, энтерококки);
- нисходящим путем к плоду попадают инфекционные возбудители из маточных труб, если у женщины были воспалительные процессы придатков;
- гематогенный, то есть через кровь, считается самым частым способом распространения инфекции (вирусы, токсоплазма);
- интранатальный метод передачи происходит при контакте плода с зараженными околоплодными водами либо при родах.
Основные маркеры ВУИ при беременности
По одним клиническим признакам определить вид возбудителя, спровоцировавшего развитие внутриутробной инфекции, невозможно. Поэтому в медицинской практике для этой цели применяется проведение лабораторных тестов. Причем для точной диагностики требуется брать анализы несколько раз.
Следует знать, что в медицине внутриутробные инфекции обозначаются, как TORCH-синдром. В этой латинской аббревиатуре нашли отражение все самые часто встречающиеся инфекции.
T — токсоплазмоз
Это самая опасная инфекция, которая способна поражать плод и оставлять такие тяжелые последствия, как:
- Микроцефалия.
- Самопроизвольный выкидыш.
- Задержка психомоторного развития ребенка.
- Поражения органов зрения.
O — остальные инфекции
В числе которых паровирус В19, дающий высокий процент детской смертности (10 из 100 случаев). В эту группу стоит отнести врожденную ветряную оспу, гепатит В, листериоз, сифилис и другие инфекции.
R — краснуха
Это тоже одна из самых коварных инфекций, которая приводит к аномалиям развития и уродствам плода. Самый опасный срок – до 16 недель беременности. Из нежелательных последствий этой инфекции стоит отметить:
- микроцефалию;
- внутриутробную гибель плода;
- пороки сердца;
- врожденную катаракту;
- энцефалит;
- кожные заболевания.
C —цитомегалия
Если причиной ВУИ станет этот возбудитель, у будущего малыша может развиться снижение слуха по нейросенсорному типу. Инфекция способна привести к полной слепоте ребенка, повлиять на нормальное физическое и психическое развитие. Нередко данная инфекция приводит к рождению мертвого младенца.
H — вирус простого герпеса
Тоже оставляет тяжелейшие последствия. Легко проникая через плацентарный барьер, ВГ поражает головной мозг плода, что впоследствии негативно сказывается на умственных способностях ребенка. Кроме этого, герпетическая инфекция наносит ощутимый удар по печени, кроветворной системе и другим важным органам. В тяжелых случаях ВУИ, вызванная вирусом герпеса, приводит к мертворождению.
Нельзя оставить без внимания и вирус иммунодефицита (ВИЧ), несущий огромную угрозу развивающемуся в утробе мамы плоду. Благодаря возможностям современной медицины сегодня все будущие матери в обязательном порядке проходят обследование на наличие этой опасной инфекции. Поэтому медикам удается своевременно ее выявить, что позволяет предпринять все положенные меры для предотвращения заражения плода.

Нужно еще обратить внимание на такой важный момент: сегодня всем родителям, планирующим обзавестись потомством, врачи рекомендуют сдать ряд лабораторных тестов. Это мероприятие помогает своевременно выявить наличие возбудителей опасных заболеваний.
Опасность внутриутробных инфекций
Главная угроза этой группы заболеваний заключается в том, что невидимые агенты вмешиваются в процесс развития плода, тем самым нанося огромный ущерб беззащитному организму.
Конечно, подобное вмешательство не проходит бесследно, потому что малыши появляются на свет слабыми, с небольшой массой тела и всевозможными пороками развития.
Особенно опасны ВУИ в первом триместре беременности, когда происходит закладка всех органов и систем будущего ребенка. Если в этот период произошло инфицирование, малыш может родиться с явными дефектами. Очень часто в таких случаях на свет появляются младенцы, совсем неприспособленные к самостоятельной жизни.
Также одним из самых частых осложнений ВУИ является самопроизвольный выкидыш на ранних этапах беременности либо преждевременные роды на более поздних сроках. Протекать внутриутробная инфекция может как в острой, так и в хронической форме.

Для будущей мамы ВУИ при беременности во 2 триместре опасны тем, что они повышают вероятность развития септического процесса. Для малыша рисков намного больше: это, прежде всего, различные аномалии развития, уродства, поражения органов слуха и зрения, пороки сердца и прочие осложнения. О многих из таких последствий уже было сказано выше.
Конечно, исход инфекционного процесса и прогноз на будущее зависят от сочетания следующих факторов:
- длительность заболевания;
- срок гестации (беременности);
- виды и число штаммов;
- степень стойкости материнского иммунитета.
Если ВУИ удастся выявить на начальных этапах и своевременно заняться соответствующей терапией, то есть шансы сохранить жизнь ребенку и минимизировать последствия патологии.
Причины возникновения ВУИ
Наукой до сих пор точно не установлены все факторы, провоцирующие развитие внутриутробных инфекций. Но точно известно, что способствовать могут:
- патологии мочеполовой сферы женщины;
- угнетенный иммунитет, включая ВИЧ-инфицирование;
- респираторные заболевания, особенно в первом триместре беременности;
- обострение хронических патологий;
- любые хирургические манипуляции на любом этапе гестации.
Нужно помнить, что в любом случае заражение плода происходит только от матери.
Группы риска
Задаваясь вопросом о риске ВУИ при беременности, что это и кто наиболее подвержен, то, как правило, носителями патогенных агентов бывают пациентки:
- у которых уже рождались дети с признаками ВУИ:
- имеющие детей, посещающих детские учреждения;
- работающие в медицинской области и в сфере образования;
- страдающие хроническими патологиями воспалительного характера любой локализации;
- женщины, рожавшие ранее недоношенных детей.
Из всего вышесказанного можно заключить, что ВУИ чаще всего встречаются у женщин, более подверженных риску заражения инфекциями. К группе риска ВУИ при беременности (что это, рассмотрено выше) стоит отнести также пациенток, которые часто делали аборты.
Клинические симптомы
Трудность диагностики ВУИ заключается в том, что патология преимущественно протекает в скрытой форме. Часто болезнь просто маскируется под элементарное ухудшение общего состояния, что обычно принимается за течение токсикоза. Поэтому медикам удается выявить патологический процесс, когда он принимает генерализованную форму.
Среди симптомов, которые должны насторожить будущую маму, следует выделить следующие клинические проявления:
- повышение температурного фона;
- воспаление лимфатических узлов;
- боли в суставах;
- кожная сыпь;
- конъюнктивит;
- различные проявления простуды (кашель, насморк).
Если перечисленные симптомы отмечаются на протяжении длительного времени, женщине следует обязательно сказать об этом врачу.
Подозревать поражение плода инфекцией можно по следующим признакам:
- медленный рост и развитие;
- изменение объема околоплодных вод;
- появление у плода признаков гидроцефалии;
- пороки плаценты;
- поликистоз;
- размеры плода меньше положенных по сроку норм.
Выявить перечисленные здесь отклонения помогает ультразвуковая диагностика.
Методы диагностики
Чтобы точно установить признаки ВУИ при беременности, медики используют целый комплекс мероприятий. В их число входят такие обязательные процедуры, как:
- Взятие мазков на посев из влагалища.
- Анализ на ВУИ при беременности (проверяется кровь на антитела).
- Кардиотокография.
- При необходимости проводится берется на анализ физиологическая жидкость беременной, чтобы сделать тест на ДНК.
Уже стало понятно, что такое ВУИ при беременности. На УЗИ признаки заболевания, кстати, тоже определяют. Кроме этого, врач тщательно собирает сведения о перенесенных ранее заболеваниях, наличии у женщины хронических процессов. Впоследствии по результатам всех перечисленных видов обследования делается диагностическое заключение. При этом обязательно оценивается тяжесть поражения плода, определяется методика дальнейшего лечения.
После рождения младенца сразу делается забор крови из пуповины, а также исследуются околоплодные воды. В особенных случаях у новорожденных берут на исследование спинномозговой секрет, мочу и слюну. Такие пробы позволяют шире видеть картину протекающего процесса.
Принципы лечения
Если подтвержден диагноз ВУИ при беременности, медики разрабатывают индивидуальную программу терапии. Как правило, такое лечение включает:
- Применение антибиотиков, чтобы минимизировать причиненный плоду ущерб и предупредить осложнения.
- Если выявлена грибковая инфекция, то проводится курс лечения препаратами пенициллинового ряда.
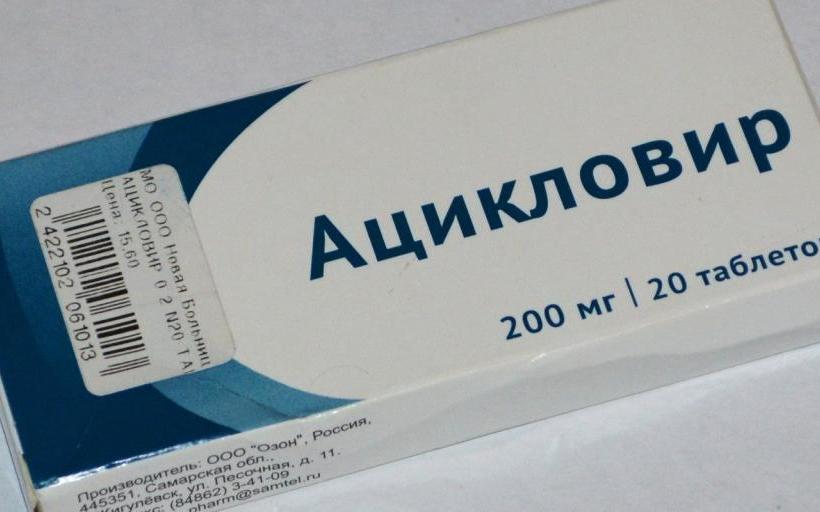
- При вирусных заражениях используются такие лекарственные средства, как "Ацикловир".
- Обязательно включаются в лечение ВУИ при беременности общеукрепляющие средства, а также иммуномодуляторы. Они помогут восстановить нормальный потенциал защитных сил.
- Для устранения негативной симптоматики используются жаропонижающие и снимающие боль лекарства в дозировке, которая приемлема для будущей мамы.
Дети, рожденные с признаками ВУИ, подлежат длительному наблюдению (до 6 лет).
Заключение
Мамы должны знать, что такие серьезные патологии не проходят бесследно. Поэтому таких малышей нужно охранять от простуд, контактов с инфекционными больными.
Любая женщина, планирующая беременность, должна укреплять собственный иммунитет, а также обязательно соблюдать все профилактические меры по предупреждению инфекционных заболеваний.
Читайте также:


