Почечная инфекция у ребенка до года
Иммунная система детского организма пока еще не в достаточной степени развита как у взрослых. Поэтому она уязвима к воздействию большинства патогенных микроорганизмов. После рождения ребенка совсем еще юный организм, который начал формирование еще в утробе матери, продолжает постепенно развиваться, а почки заканчивают этот процесс только к 1,5 годам. Со временем иммунитет придет в норму, но пока есть риск развития заболеваний почек у детей.

Обычно в это время у ребенка начинают проявляться характерные признаки, но в ряде случаев такие болезни протекают бессимптомно, из-за чего могут быть различные осложнения. По этой причине родителям необходимо знать, как проявляет себя то или иное заболевание, чтобы своевременно предпринять соответствующие меры.
Строение мочевыделительной системы
Наши почки являются фильтрами природного происхождения. Через эти органы прокачивается кровь, очищаясь от разных токсичных соединений (извне либо в результате процесса метаболизма). Вместе с мочой они выводятся из организма.
Почки отличаются бобовидной формой и располагаются по обеим сторонам позвоночного столба в области поясничного отдела. Снаружи их покрывает жировая ткань, под которой находится фиброзная капсула. Образование мочи производится в паренхиме, а после она поступает в мочевой пузырь по специальным каналам, а оттуда по уретре покидает организм.
Поэтому, во избежание развития заболеваний почек и мочевыводящих путей у детей крайне важно поддерживать оптимальный баланс внутренней среды организма. Лишь в этом случае метаболизм проходит в рабочем режиме, без отклонений, образуются кровяные клетки.
С какого возраста проявляется болезнь?
Многих родителей интересует такой вопрос - в каком возрасте детей заболевания начинают себя проявлять? Как выше уже было упомянуто, почки у ребенка сформировываются к 1,5 годам. Мочевыделительная система плода, пока он развивается еще в утробе матери, работает не на полную мощность. По размерам органы у младенцев очень малы и лишь к возрасту 6 месяцев они обретают нормальные габариты.

Зачастую заболевание дает о себе знать в критические периоды развития детского организма. Их всего три:
- Период – от рождения до 3 лет. Это время является самым опасным по отношению развития нарушений мочевыводящих путей. Если родители имели схожие проблемы, как раз именно сейчас начинают появляться врожденные заболевания почек у детей. В данный момент происходит окончательная адаптация детского организма к новым условиям жизни.
- Период – 5-7 лет. Данный момент связан с определенными возрастными изменениями, протекающими в детском пока еще довольно юном организме. По этой причине многие его внутренние системы, включая мочеполовую, не очень устойчивы к атаке патогенных микроорганизмов.
- Период считается подростковым – 14-18 лет. Нарушение функциональности мочевой системы в данное время обусловлено бурным ростом наряду с изменением гормонального фона.
Симптоматика
В большинстве случаев заболевание почек у ребенка сможет выявить участковый педиатр. Врач, выслушав жалобы юного пациента, выписывает направления на сдачу необходимых анализов, после чего ставится диагноз и выбирается необходимый курс терапии.
Хоть в ряде случаев симптомы заболевания почек у детей протекают скрытно или же все начинается с признаков простуды, имеются характерные признаки, которые сложно не заметить. Заботливые и внимательные родители способны заметить ряд изменений:
И поскольку в некоторых случаях заболевания почек могут протекать скрытно, необходимо более пристально следить за состоянием своего ребенка и на всякий случай не упускать из виду любые изменения в его самочувствии.
Проявление недуга у детей до года
Маленькие дети в силу совсем еще юного возраста не смогут прямо сказать родителям, что их что-то беспокоит. По этой причине взрослым следует быть вдвойне внимательными. Что же должно насторожить мам с папами, и как заподозрить заболевания почек у детей до года?
Прежде всего, при дисфункции почек меняется цвет и запах мочи. Также стоит обратить внимание на увеличение животика крохи. Касательно мальчиков, слабая струя также должна быть поводом для беспокойства. В то же время это характерно и в случае фимоза.
Важно помнить, что любой тревожный признак, связанный с заболеванием почек, не должен оставаться без должного внимания. В противном случае это грозит самыми непредсказуемыми последствиями для здоровья ребенка. К примеру, врожденная патология либо болезни мочевыводящих путей, протекающие в хронической форме, могут привести к существенному отставанию в плане развития ребенка.
Но кроме этого, осложнения после хронических заболеваний могут носить более грозный характер – острая почечная недостаточность. А это явление уже ставит под угрозу не только здоровье крохи, но и его жизнь.
Разновидности болезни почек среди детей
В педиатрии заболевания почек у детей именуются по-своему. В медицинской практике насчитывается более 30 видов разновидности патологий в отношении почек и мочевыводящей системы. И практически большая часть из них возникают у детей разной возрастной категории. В рамках данной статьи коснемся лишь самых распространенных заболеваний.
Проблемы сдерживающего фактора
Здесь речь идет о таких случаях:
- Недержание мочи.
- Неудержание мочи.
- Энурез.
Первые два случая на первый взгляд одинаковы и созвучны между собой, но при этом имеют существенные различия. Такое нарушение, как недержание, заключается в том, что ребенок не может сдерживать жидкость в мочевом пузыре , не испытывая при этом явных позывов. Такое явление доставляет существенный дискомфорт не только ему, но и родителям. Только стоит учитывать, что контроль над мочеиспусканием ребенок приобретает лишь к 1-2 годам. До этой поры такой диагноз не ставится.
В случае неудержания ребенок чувствует позывы, но не способен сдерживать мочу и не успевает добежать до туалета.
В случае такого заболевания почек у детей, как энурез, моча не удерживается ребенком по ночам. То есть в дневное время ребенок при необходимости может ходить в туалет в привычном и нормальном режиме. Однако по утрам его постель обычно мокрая. В отсутствие должной терапии такой вид нарушения может сохраниться на всю жизнь ребенка, что крайне нежелательно.
Расширение лоханок почек
Подразумевается именно патологическое состояние, поскольку есть еще физиологическое состояние. В период внутриутробного развития ребенка почки пока еще не способны полноценно функционировать и все задачи берет на себя плацента. Но в лоханке почек все же собирается небольшое количество мочи, и по этой причине еще до момента рождения ребенка они расширяются. Это нормальная физиология ребенка, состояние проходит как раз к 1,5 годам.
Тем не менее, могут быть случаи патологического расширения лоханок почек, у которых самые разные причины. Речь идет о рефлюксах, в соответствии с которыми моча забрасывается обратно в почку из мочеточника. Также стоит учесть и аномальное развитие этих органов. Это тоже является причиной появления заболеваний почек у детей.
Всем маленьким детям без исключения в течение первого месяца жизни крайне рекомендуется провести УЗИ почек. И в том случае, когда будет выявлено физиологическое расширение лоханок, следует держать ситуацию под контролем. Для этого каждые три месяца нужно проходить повторное обследование. Это позволит своевременно обнаружить какие-либо нарушения и принять необходимые меры.
Инфекционные процессы
Среди всех заболеваний, случаи инфекционного характера встречаются гораздо чаще. Согласно медицинской практике, каждый третий ребенок страдал от такой проблемы. В списке рейтинга по частоте возникновения данные заболевания занимают вторую строчку после респираторных инфекционных заболеваний.
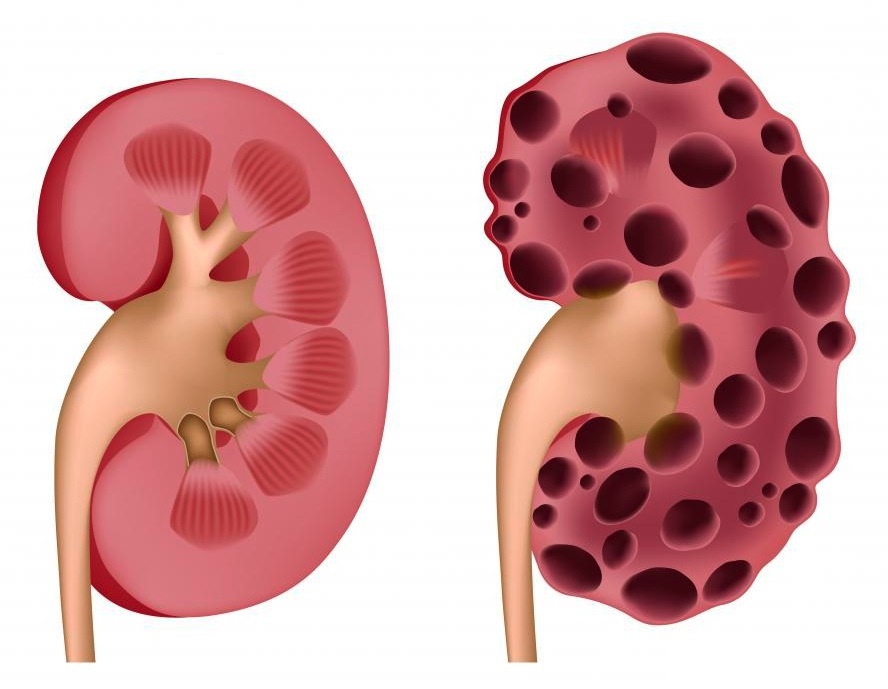
Есть несколько разновидностей инфекций в отношении органов мочевыводящей системы:
- Цистит – воспалительный процесс затрагивает мочевой пузырь.
- Уретрит – воспалению подвергается оболочка мочеиспускательного канала.
- Пиелонефрит – заболевание почек у детей, когда воспаляются ткани органов.
Помимо этого, в мочевыводящих путях могут находиться патогенные микроорганизмы (бактерии), которые ничем себя не проявляют. Причем в мочеиспускательную систему они проникают по восходящему пути. То есть первичная их локация – промежность и половые органы, после чего по уретре бактерии достигают мочевого пузыря, а уже оттуда проникают в почки.
В силу физиологического строения половых органов девочек, они чаще, чем мальчики, подвергаются риску развития инфекционных заболеваний мочевой системы. Обусловлено это тем, что женская уретра шире и короче, что способствует беспрепятственному передвижению бактерий.
Именно по этой причине личная гигиена девочек требует особенного подхода. При этом важно правильно проводить процедуры подмывания – спереди назад во избежание попадание инфекции из анального отверстия на половые органы крохи. Когда девочка достигнет определенного возраста, маме предстоит научить свою дочь проводить подобные манипуляции самостоятельно.
Почечная недостаточность
Признаки заболевания почек у детей могут быть связаны с частичной либо полной утерей их функциональности. Но все зависит от степени тяжести проявления. В результате полной дисфункции почек это грозит более грозным осложнением – острой почечной недостаточностью. Такое состояние ставит жизнь ребенка под угрозу и требует незамедлительной медицинской помощи.
При данной патологии нарушается электролитный баланс, а в плазме накапливается мочевая кислота, причем в довольно большом количестве. Врачами выделяется две формы почечной недостаточности – хроническая и острая. Первый тип является скорее осложнением прочих заболеваний схожей формы (пиелонефрит, сахарный диабет, врожденные аномалии почек и мочевыводящих путей).
Что касается острого состояния, то это, как правило, результат воздействия ядовитых веществ или следствие несоблюдения дозировки медицинских препаратов.
Нефроптоз
Данное заболевание почек у детей связано с подвижностью почки, то есть когда она не зафиксирована в определенном положении. В народе это зовется опущением почки либо блуждающим органом.
Самое опасное при этом – когда почка опускается. Из-за этого существенно повышается риск поворачивания органа вокруг своей оси. Такой перекрут приводит к растяжению и перегибам сосудов, что в свою очередь грозит нарушением кровообращения почек.
В силу опять-таки женской физиологии, девочки подвержены такому риску в большей степени, чем мальчики.
Высокий уровень солей в моче
Когда у ребенка в организме нарушается процесс метаболизма, в большинстве случаев повышается численность солевых кристаллов в моче. Зачастую это фосфаты, ураты и оксалаты. Но, помимо нарушения обмена веществ, этому способствует неправильный рацион ребенка, в ходе чего почки не справляются с растворением соли.
Концентрация оксалатов в моче растет за счет чрезмерного употребления продуктов, богатых витамином C и щавелевой кислотой:
К повышенному содержанию уратов приводит насыщение пуриновыми основаниями, что также нарушает водно-солевой режим детей с заболеваниями почек. Это достигается посредством употребления печени, бульонов, свинины, жирной рыбы, сардин, томатов, крепкого чая, кислой минеральной воды. Что же касательно фосфатов, то их становится много, если в рационе содержатся такие продукты, которые богаты фосфором:
- сыр;
- рыба;
- икра;
- крупы (перловая, гречневая, овсяная, пшенная);
- горох;
- фасоль;
- щелочная минеральная вода.
Но при этом происходящие изменения временны, и если своевременно скорректировать меню своего ребенка, состав мочи за короткое время нормализуется. В то же время данная проблема ни в коем случае не должна быть проигнорирована!
В том случае, когда ребенок будет продолжать питаться такой пищей, повышается риск образования песка или камней, причем не только в почках, но и мочевом пузыре. А мочекаменное заболевание представляет собой довольно серьезный и неприятный недуг, который требует длительного и сложного курса терапии.
Диагностика заболеваний почек у детей
Чтобы постановить диагноз, проводится визуальный осмотр пациента с изучением его медицинской карточки. После этого врач назначает ряд аппаратных и лабораторных исследований:
- Общий анализ мочи – с его помощью можно определить присутствие осадка солей, частиц крови, эритроцитов. Эти данные ознакомят врача с функционированием мочевой системы больного ребенка. Для достоверности результатов мочу следует собирать в чистую емкость, предварительно тщательно подмыв ребенка. Девочкам подросткового возраста не стоит сдавать мочу во время менструации.
- Общий анализ крови – это исследование покажет, проходят ли в детском организме воспалительные реакции, а также признаки общей интоксикации организма.
- УЗИ почек – позволяет выявить наличие песка и камней, а также врожденные аномалии этих органов.
В некоторых случаях проводится биохимический анализ крови, биопсия, КТ, МРТ. Выслушав жалобы со стороны родителей и самого ребенка, врач ставит диагноз, после чего подбирает соответствующий курс лечения, опираясь на все данные анамнеза и проведенных исследований.
Лечение заболеваний почек у детей
После того, как в ходе диагностики и проведенных исследований поставлен диагноз, начинается терапия. При этом все зависит от того, что именно показывают сданные анализы. Если заболевание протекает в легкой форме, то лечение может проводиться в домашних условиях, иначе – только стационар.
Использование медикаментов полностью зависит от ряда факторов: возраст юного пациента, клиническая картина, степень тяжести патологии. Это могут быть такие препараты:
- При развитии инфекционного заболевания назначаются антибиотики либо уросептики.
- Гипотензивные, а также мочегонные средства позволяет снизить артериальное давление (при необходимости).
- С нефротическим синдромом можно бороться при помощи глюкокортикостероидов.
- В том случае, когда причина проблемы кроется в аномальном строении почек, потребуется оперативное вмешательство.
Стоит учесть, что заболевания почек представляют опасность для ребенка, а лечению хоть и поддаются, но с трудом. В период излечения родителям стоит внимательно отнестись к питанию своего ребенка. Количество потребляемой соли не должно превышать 5 грамм в день.

Кроме того, диетотерапия при заболеваниях почек у детей должна подразумевать следующее. От мяса и продуктов, которые богаты белками, следует отказаться, так как они сильно нагружают почки. Лучше обратить внимание на что-нибудь другое:
- картофель;
- рыбу;
- мясо птицы;
- молочные продукты;
- яйца;
- мясные бульоны.
Правда, их стоит употреблять в ограниченном количестве. Также будут полезны фрукты, овощи, ягоды в свежем виде. От мучных изделий вреда не будет, а ведь это тоже источник углеводов. Запивать еду стоит свежевыжатыми соками, морсами, компотами.
Пиелонефрит — это воспаление в почках, вызываемое инфекцией. Поражается чашечно-лоханочная система, канальцы почек и почечная ткань. Лоханка представляет собой воронкообразный резервуар, формирующийся в результате слияния больших почечных чашечек, и служит для накопления мочи, которая затем поступает в мочевой пузырь.
Канальцы – это небольшие трубочки, фильтрующие мочу, а почечная ткань – это ткань органа, заполняющая пространство между основными структурами. Воспаление начинается после попадания в почки инфекции и у детей это одно из наиболее часто встречаемых заболеваний, стоящее на втором месте после болезней дыхательных путей.
Причины возникновения

Пиелонефрит у детей до года: возможные причины и факторы
Пиелонефрит встречается у людей любого возраста от 6 месяцев до старости. Однако все же чаще всего оно встречается у маленьких детей. Это связанно с тем, что в их моче еще отсутствуют антимикробные вещества, да и анатомия детской мочеиспускательной системы несколько отличается от взрослой.
В раннем возрасте у девочек это заболевание встречается в 5 раз чаще, чем у мальчиков из-за того, что их мочеиспускательный канал построен по-другому и занести туда инфекцию очень легко, после чего она быстро движется вверх и достигает почек.
Воспаление в почках вызывают бактерии, наиболее частым возбудителем становится кишечная палочка. Кроме нее заболевания могут спровоцировать стафилококки, стрептококки и энтерококки.
Помимо бактерий воспаление вызывают вирусы, простейшие и грибы.
Микроорганизмы могут попасть в почки несколькими разными путями:
- Гематогенный – по крови из других органов, в которых находится очаг инфекции. Особенно распространенный путь для новорожденных детей, у которых пиелонефрит может возникнуть после пневмонии или отита, причем очагами инфекции могут быть даже органы, расположенные в совершенно другой части тела. У детей же более старшего возраста инфекция может достигнуть почечной системы только при более тяжелых заболеваниях.
- Уриногенный (или восходящий) – микроорганизмы, находящиеся в области ануса и половых органов, уретры и мочевого пузыря, как бы поднимаются вверх и попадают в почки. Это наиболее распространенный путь попадания инфекции у девочек, так как из-за особенностей строения мочеиспускательного канала, бактерии легко попадают внутрь него и поднимаются вверх. Именно поэтому девочки больше подвержены заболеванию, нежели мальчики.
- Лимфогенный путь основан на попадании инфекции в почки по системе лимфообращения. Как правило, лимфа идет из почек в кишечник , но при каких-либо неполадках, например, поражение слизистой кишечника, застой лимфы при запорах, диарее, кишечных инфекциях, почки могут быть инфицированы кишечной микрофлорой.

Воспаление в почках провоцирует определенный возбудитель, но также есть некоторые условия и факторы, благоприятствующие возникновению заболевания.
Итак, в основном пиелонефрит возникает при следующих условиях:
- сниженный иммунитет
- заболевания почек и мочевых путей, которые препятствуют нормальному оттоку мочи
Способствуют возникновению воспаления следующие факторы:
- сильное переохлаждение организма
- острое простудное заболевание
- частые ангины
- скарлатина
- сахарный диабет
- дисбактериоз кишечника
- зубы с кариесом, которые могут стать очагом инфекции
- невозможность полностью опорожнить мочевой пузырь при мочеиспускании
- пренебрежение правилами личной гигиены
- мочекаменная болезнь, при которой возникают преграды в мочевыводящих путях
- пузырно-мочеточниковый рефлюкс – моча из мочевого пузыря попадает обратно в почки
- увеличение нагрузки на иммунную систему из-за перехода с грудного на искусственное вскармливание, начала прикормов, а также прорезывания первых зубов
Все вышеперечисленные факторы способствуют возникновению пиелонефрита у детей при попадании в организм возбудителя.

Первичная и вторичная формы пиелонефрита: причины и симптомы
У детей до года выделяются 2 основные формы заболевания:
- Первичная форма. Заболевание развивается в изначально здоровом органе с нормальным анатомическим строением и отсутствием каких-либо патологий. То есть, нет каких-либо анатомических факторов и аномалий, обычно провоцирующих данный недуг. Возникает пиелонефрит при такой форме из-за дисбактериоза кишечника, основанного на неблагоприятных условиях, например, частые ОРВИ или кишечные инфекции. Микробы попадают в мочеиспускательный канал, откуда уриногенным путем проникают в мочевой пузырь и почки.
- Вторичная форма. В этом случае ребенок по своей природе предрасположен к возникновению данного заболевания из-за врожденных аномалий строения мочевыводящей системы. Это могут быть нарушения в строении или анатомическом расположении самих почек, а также других органов этой системы. Все это препятствует нормальному оттоку мочи, либо вызывая ее застой, либо забрасывая обратно в почки уже вместе с бактериями, которые и вызывают воспаление. Возможна также такая аномалия как недоразвитость почек, из-за чего их размер слишком мал и функциональность, соответственно, снижена. Если поначалу это не так заметно, то с ростом ребенка нагрузка на почки увеличивается, и они уже не справляются со своей задачей.

У разных детей симптомы сильно различаются и зависят от остроты заболевания, сопутствующих патологий и возраста ребенка.
Однако есть некоторые общие симптомы, по которым можно заподозрить наличие пиелонефрита:
Диагностика

Анализы на исследование пиелонефрита
Обследование начинается у педиатра, после чего назначается консультация с врачом-нефрологом. В первую очередь врач выясняет историю болезни малыша, были ли простудные заболевания, и есть ли какие-либо хронические недуги.
Далее врач расспросит родителя о состоянии малыша, его поведении, о наличии каких-либо жалоб и настораживающих симптомов. Если у ребенка беспричинно повышена температура при отсутствии каких-либо симптомов, сразу возникает подозрение на пиелонефрит. Врач обязательно осматривает малыша, чтобы выявить бледность кожи и наличие отеков.
Доктор производит пальпацию почек и наблюдает при этом за поведением малыша, чтобы выяснить, имеются ли какие-либо болевые ощущения в этой области при прощупывании.
Далее специалист даст направление на анализы. Для того, чтобы поставить диагноз, возможно, будет необходимо пройти следующие лабораторные исследования:
Дополнительно к анализам специалист может назначить следующие исследования:
- УЗИ органов мочевой системы
- экскреторная урография — рентгеноконтрастное вещество вводится внутривенно и в зависимости от изменений в работе почек выявляется наличие аномалий развития, которые были уже при рождении
- радиоизотопная ренография – исследование почек, которое при пиелонефрите покажет асимметрию поражения органа
- компьютерная томография
- биопсия почек – исследование почечной ткани, но назначается только в крайнем случае, когда поставить точный диагноз по каким-либо причинам не удается.

Правильный сбор мочи для исследования заболевания
Для того чтобы диагноз был поставлен наиболее точно, перед ним необходимо тщательно соблюдать некоторые правила:
- накануне не давайте малышу минеральную воду, так это может исказить результаты анализа
- для сбора анализа купите в аптеке специальную емкость, хорошенько ее помойте и облейте кипятком
- собирайте материал для анализа утром
- перед этим тщательно вымойте малыша
- не нужно подставлять баночку сразу, так как первая моча не слишком точная, поэтому собирайте после первых пары секунд мочеиспускания
Если результаты общего анализа не удовлетворительны и есть отклонения от нормы, то могут назначить исследование Нечипоренко. При подозрении почечной недостаточности или воспаления назначают анализ по Зимницкому.
Результаты анализов можно будет получить уже через 1-2 дня. Изучив их, уролог подробно пояснит состояние здоровья малыша, но на этом диагностика не завершается.
Лечение

Способы лечения: медикаментозные препараты и диета
Лечение и необходимые препараты может назначить только специалист. В первую очередь восстанавливается нормальный отток мочи, если он был нарушен, возможна установка катетера.
Далее лечение направлено на уничтожение возбудителя, для чего назначаются антибактериальные препараты. Антибиотики назначают на 3-4 недели, в таблетках и менять препарат следует каждые 7-10 дней, чтобы избежать возникновения у организмов устойчивости к антибиотикам.
После того, как возбудитель выявлен, назначается препарат, который наиболее эффективен в борьбе конкретно с этим возбудителем. В особо тяжелом случае могут назначить несколько антибиотиков сразу.
Другие препараты направлены на устранение симптомов, сопровождающих заболевание – это жаропонижающие, спазмолитики (если есть боли), препараты, улучшающие кровообращение в почках и витамины. Возможна госпитализация ребенка, и этот вопрос решается в зависимости от состояния малыша и степени тяжести заболевания. В условиях стационара лечение длится около 2-4 недель, однако возможно и больше. Точнее о каких-либо прогнозах и сроках лечения может сказать только лечащий врач.
При пиелонефрите ребенку назначается особая диета, направленная на снижение нагрузки на почки.
Детям до года необходимо потреблять повышенное количество воды (на 50% больше соответствующей возрасту суточной нормы). Можно употреблять только белково-растительную пищу и рекомендуется исключить любые раздражающие продукты.
Полезное видео для родителей — Особенности развития пиелонефрита у детей.
Из-за неправильного лечения или полного отсутствия какого-либо лечения болезнь будет прогрессировать, перетекая в более сложные формы, провоцируя следующие последствия:
- возникновение гнойников в пораженном органе, накопление гноя в почке (абсцесс), гнойное воспаление и заражение крови
- хроническая почечная недостаточность, которая может привести к смерти.
Профилактика

Чтобы уберечь малыша от данного заболевания, нужно просто следовать таким правилам:
- Регулярно меняйте подгузники и обязательно надевайте их перед прогулкой и сном, так как чем дольше половые органы ребенка соприкасаются с выделением, тем выше риск попадания в них инфекции.
- Следите за частотой мочеиспускания, так как длительное нахождение жидкости в мочевом пузыре способствует скапливанию бактерий.
- Тщательно соблюдайте правила гигиены и регулярно подмывайте ребенка. Девочку можно подмывать только движениями спереди назад. Регулярно меняйте белье малыша. Если на наружных половых органах появились покраснения, сделайте ванночку из отвара ромашки или календулы.
- Пить малыш должен только очищенную, кипяченую воду. Приобретая минеральную воду, отдавайте предпочтение столовой. Если ребенок раз переболел пиелонефритом, то ему будет назначена особая диета.
Пиелонефрит – это одно частых детских заболеваний, и дети в возрасте до года подвержены ему не меньше, чем остальные возрастные группы. Важно тщательно следить за состоянием малыша и при первых же тревожных симптомах обращаться к врачу, чтобы своевременно начать лечение и избежать осложнений и печальных последствий.

Очень часто маленькие дети страдают различными инфекционными заболеваниями почек, среди которых самым распространенным считается пиелонефрит.
Иногда врачи ошибочно принимают данную болезнь за другие, например цистит или уретрит.
Именно поэтому очень важно отличать основные симптомы пиелонефрита для того, чтобы вовремя обратиться к специалисту и провести эффективное лечение.
Общая информация о болезни
Это заболевание, которое носит воспалительный характер, его возбудителем являются инфекционные микроорганизмы. Дети грудного возраста очень подвержены развитию этой патологии.
Стоит отметить, что у девочек пиелонефрит встречается гораздо чаще, чем у мальчиков. Он проявляется в возрасте 5-6 месяцев, когда ребенок помимо грудного молока употребляет различные прикормы.
При пиелонефрите происходит поражение лоханки, чашечек почки и мочеиспускательного канала.
Врачи отмечают следующую тенденцию: чем чаще ребенок болеет инфекционными заболеваниями, тем чаще у него происходят проблемы с мочевыделительной системой.
Причины возникновения у новорожденного

Как говорилось выше, пиелонефрит появляется из-за наличия в организме малыша патогенных микроорганизмов. Это могут быть различные бактерии, вирусные или грибковые организмы.
Самым частым возбудителем считается бактерия рода E.coli, на втором месте S.aurelis и различные вирусные формы. Различают острую и хроническую форму заболевания.
Во втором случае в организме грудничка может присутствовать сразу несколько патогенных микроорганизмов.
Важно отметить, что инфекция начинает свой путь с мочевыводящих путей, по которым и попадает в почки. Среди основных факторов, которые провоцируют развитие пиелонефрита у новорожденных детей до года, считаются:
- воспаление легких;
- нарушение микрофлоры кишечника;
- ангина;
- гнойные образования на коже;
- несоблюдение правил личной гигиены, нерегулярное мытье ребенка;
- врожденные патологии органов мочевыделительной системы;
- наличие пузырно-мочеточного рефлюкса;
- рождение раньше положенного срока;
- переизбыток витамина Д в организме ребенка;
- инфекции половых органов;
- наличие глистов;
- частые переохлаждения;
- проблемы с поджелудочной железой, сахарный диабет;
- ослабление иммунитета при частых инфекционных заболеваниях.
Виды и формы

При первичной форме заболевания в организме ребенка преобладает условно-патогенная и кишечная микрофлора. Из-за частых простуд развивается нарушение работы кишечника (частые диареи или запоры). Такая форма проявляется при наличии в организме кокков, заболеваний кожных покровов, гнойных ангин.- Вторичная возникает из-за врожденных патологических процессов органов мочевыделительной системы. Это могут быть аномалии в развитии почек, мочеиспускательного канала или мочевика. Развитие болезни начинается с нарушения правильного оттока урины, в результате которого она не выводится из организма, а накапливается в почках. Очень часто такая форма пиелонефрита встречается у деток с недоразвитыми почками.
Важно вовремя выявить начало развития заболевания, только в таком случае можно провести эффективное лечение. Также существует разделение на острую и хроническую форму.
Хронический пиелонефрит может протекать в форме рецидива (с постоянными симптомами) или латентной (отсутствие каких-либо симптомов). Стоит отметить, что латентная форма встречается очень редко.
Проявление клинической картины
Симптоматика пиелонефрита у грудничка различается от степени и формы заболевания, возраста пациента, сопутствующих патологических процессов.

Для острой формы пиелонефрита характерны такие признаки:
- высокая температура тела;
- частые срыгивания и рвотные процессы;
- потеря аппетита, слабое сосание груди;
- бледная кожа;
- наличие посинения вокруг рта, губ и кожных покровов над верхней губой;
- потеря в весе;
- сильное обезвоживание (характерна сухость кожных покровов).
Помимо этого пиелонефрит сопровождается сильными болевыми ощущениями в области живота, однако грудничок не может сказать об этом. В результате малыш становиться раздражительным, капризным, плохо спит.
Ещё одним признаком является изменение цвета и запаха мочи (это можно выявить, если ребенок находится без подгузника).
В случае хронической формы симптомы то обостряются, то затихают. Очень важно диагностировать это заболевание на ранних стадиях, чтобы предотвратить многие осложнения.
Диагностические меры
При наличии одного из неприятных симптомов для начала стоит обратиться к участковому педиатру, лечением ребенка будет заниматься детский уролог. Обязательными анализами считаются:

Сдача крови на общие и биохимические показатели. В случае пиелонефрита завышены СОЭ и лейкоциты, количество гемоглобина и клеток эритроцитов будет ничтожно малым.- Анализ мочи на общие и биохимические показатели, метод по Нечипоренко. При пиелонефрите количество лейкоцитов очень высокое.
- При наличии инфекции проводится бактериологический посев мочи для того, чтобы выявить чувствительность возбудителя к определенному виду антибиотиков.
- Обязательное ультразвуковое исследование органов мочевыделительной системы.
В качестве дополнительных анализов врачи могут назначить рентгеноконтрастную диагностику для выявления пузырно-мочеточникового рефлюкса или других патологий органов. Наблюдается частота и характер мочеиспусканий, контролируется диурез.
Способы терапии
После получения результатов комплексного обследования врачи могут назначить методику лечения. Она зависит от формы заболевания, характера возбудителя, возраста пациента и т.д.
Рассмотрим самые популярные методы борьбы с пиелонефритом.

При острой форме малышу назначают препараты, снижающие температуру тела и болевые симптомы (Ибупрофен, Панадол беби).
Нередко грудничков помещают в стационарные условия до стабилизации состояния.
Для того чтобы уменьшить нагрузку на почки целесообразно будет придерживаться диеты.
При этом малыш должен употреблять на половину больше жидкости, характерной для своего возраста.
Обязательно назначают курс антибиотиков. Для этого вначале проводят тест на резистентность возбудителя к разным препаратам. Таким образом, подбирают самый эффективный, длительность и норму назначает врач индивидуально для каждого пациента.
правило, такое лечение продолжается месяц при условии замены антибиотика каждую неделю (это делается для того, чтобы возбудитель не выработал устойчивость к компонентам препарата). Также назначаю препараты для обеззараживания мочевыделительных путей.
При хронической форме пиелонефрита лечение значительно усложняется из-за сложности выявления основной причины. Его тоже проводят в стационарных условиях, иногда могут провести хирургическую операцию. Обязательно назначают прием антибиотиков, уросептиков и фитопрепаратов в период ремиссии.
Для восстановления микрофлоры кишечника во время лечения антибиотика применяют пробиотики типа Линекс или Аципол. Проводят стимуляцию иммунной системы, принимают витамины и антиоксиданты.

Многие родители предпочитают самостоятельно лечить своих детей дома. Однако в случае грудничков это очень опасно и чревато негативными последствиями.
При диагнозе пиелонефрит, ребенку целесообразно параллельно с основными методами лечения принимать отвары или настои из лекарственных растений, которые оказывают антибактериальный, противовоспалительный и обезболивающий эффекты (толокнянка, ромашка, зверобой, календула и др.).
Кушать побольше продуктов, которые имеют мочегонное свойство (арбуз, чернослив, брусника и т.д.).
Об их применении лучше проконсультироваться с врачом. Важно помнить, что неправильное лечение пиелонефрита в грудном возрасте приводит к осложнениям в старшем.
Осложнения и последствия
При неправильном или несвоевременном лечении пиелонефрит может сопровождаться такими последствиями:
- распространение гнойной инфекции по всему организму ребенка;
- нарушение полноценной работы почек;
- почечная недостаточность.
Профилактика и прогноз

В целом прогноз после лечения положительный. При острой форме заболевания выздоровление наступает в среднем через месяц.
В случае хронического пиелонефрита ребенок состоит на постоянном учете у врача и периодически проходит лечение.
Для профилактики заболевания необходимо соблюдать такие требования:
- следить за тем, чтобы ребенок не переохлаждался;
- соблюдать правила личной гигиены подмывать после каждого опорожнения;
- вовремя лечить простуды и инфекционные заболевания;
- повышать иммунитет;
- следить за питанием ребенка;
- использовать только детскую воды для питья и приготовления пищи.
Соблюдая эти несложные правила можно оградить своего ребенка от такого тяжелого заболевания, как пиелонефрит.
Заключение
Сегодня все чаще встречаются воспалительные процессы в почках у детей. Все начинается с попадания банальной инфекции в организм.
Ни в коем случае нельзя заниматься самолечением, особенно у детей грудного возраста, это повлечет за собой непоправимые последствия.
Читайте также:


