Портал по нервно мышечным заболеваниям

Перевод и адаптация текста на русский язык выполнены сотрудниками Центра заболеваний периферической нервной системы ФГБНУ "Научный центр неврологии":
врач-невролог Ризванова Алина Сафовна; к.м.н., врач-невролог Гришина Дарья Александровна; член-корреспондент РАН, профессор, д.м.н. Супонева Наталья Александровна
Примечание: информация в отношении Covid-19 стремительно меняется, поэтому рекомендации в данном документе подлежат пересмотру каждые 3 дня. Пожалуйста, убедитесь, что вы используете самую последнюю версию документа.
Взгляд на проблему и рекомендации Всемирного общества по изучению нервно-мышечных заболеваний (WMS).
Группа нервно-мышечных заболеваний насчитывает большой перечень заболеваний, разнообразных по этиологии (наследственные и приобретенные болезни периферических нейронов, нервов, нервно-мышечного синапса, мышц), характеризующихся вариабельной клинической картиной и степенью инвалидизации пациента. В этой связи создание универсальных рекомендаций является непростой задачей. Настоящие рекомендации являются обобщающими и охватывают большой перечень нервно-мышечных заболеваний. Предназначены для пациентов, лиц, осуществляющих уход за ними, а также неврологов и врачей других специальностей.
1. Находятся ли люди с нервно-мышечными заболеваниями в группе повышенного риска?
Национальные неврологические ассоциации и рабочие группы по нервно-мышечной патологии (Ассоциация британских неврологов, Европейская координационная рабочая группа по нервно-мышечным заболеваниям EURO-NMD и другие) разработали руководство по тактике ведения пациентов с нервно-мышечным заболеванием с сопутствующим Covid-19. В данном руководстве риск тяжелого течения Covid-19 определяется как "высокий" или "умеренно высокий" у всех пациентов с нервно-мышечной патологией, за исключением легких форм течения последних.
Признаки, определяющие высокий или очень высокий риск тяжелого течения Covid-19 следующие:
- слабость дыхательной мускулатуры, выражающаяся в ЖЕЛ менее 60%, особенно у пациентов с кифосколиозом;
- использование дыхательной маски или наличие трахеостомы;
- слабый кашлевой толчок;
- нарушение работы сердца (и/или получение терапии по поводу кардиальной патологии);
- риск ухудшения состояния при появлении лихорадки, инфекции или при голодании;
- риск рабдомиолиза;
- сопутствующие сахарный диабет и ожирение;
- пациенты, принимающие стероиды и другие иммунодепрессанты.
2. Какие меры следует предпринимать пациентам с нервно-мышечной патологией для избежания заражения Covid-19?
Covid-19 имеет воздушно-капельный и контактный тип передачи, отсюда для данной группы пациентов наиболее актуальными являются следующие профилактические меры:
- соблюдение дистанции между людьми не менее 2 метров; лицам с высоким риском (см. пункт 1) рекомендована самоизоляция;
- рекомендован удаленный режим работы или коррекция рабочего графика;
- ограничение посещений массового скопления людей и пользования общественным транспортом;
- частое мытье рук (20 секунд с мылом и теплой водой), использование дезинфицирующих средств для рук и обработки поверхностей с содержанием спирта не менее 60%;
- ухаживающий персонал, по возможности, должен не покидать помещения с пациентом и носить маски/соответствующие средства индивидуальной защиты в соответствии с современными официальными инструкциями, чтобы предотвратить передачу вируса;
- посещение реабилитационных занятий в лечебных учреждениях не рекомендуется, следует продолжить лечебную физкультуру, растяжки, лечение положением, массаж и др. самостоятельно, в домашних условиях по рекомендованной специалистом ранее схеме;
- важно быть готовым ко всем сценариям, включая ситуацию отсутствия ухаживающего персонала из-за болезни или карантина. Лицо, ответственное за организацию ухода за пациентом на дому, должно обеспечивать контроль ситуации и составить план того, как наилучшим образом удовлетворить потребности пациента в сложившихся условиях, не прибегая к госпитализации;
- рекомендовано следовать последним рекомендациям официальных источников по профилактическим мерам.
3. Каковы общие рекомендации для пациентов с нервно-мышечными заболеваниями в условиях пандемии Covid-19?
- пациенты должны убедиться, что у них есть достаточный запас лекарств и оборудования для респираторной поддержки на период длительной изоляции (не менее 1 месяца);
- пациентам и лицам, осуществляющим уход, следует воспользоваться услугами онлайн-заказа или доставки по телефону через аптеку всех необходимых медикаментов;
- пациенты и лица, осуществляющие уход, должны быть знакомы с неотложными процедурами, специфичными для их состояния;
- пациенты, получающие глюкокортикостероиды или иные иммунодепрессанты, не должны самостоятельно прекращать их прием, так как это может привести к обострению и необходимости в назначении больших доз препарата;
- пациентам следует продолжить прием всех ранее назначенных препаратов по прежним схемам, в том числе сердечнососудистых, гипогликемических и т.д.;
- требования к изоляции могут повлиять на схемы лечения, требующие стационарных процедур (например, внутривенных инфузий иммуноглобулина или ритуксимаба или методов лечения, связанных с клиническими испытаниями). Эти виды лечения не следует прекращать, и, по возможности, проводить в специализированных стационарах (отделениях).
4. Когда пациенту с нервно-мышечным заболеванием следует обращаться за помощью в случае появления симптомов Covid-19 инфекции?
По возможности следует избегать госпитализации, однако в случае необходимости не стоит терять времени. Пациенты должны быть проинформированы о следующем:
- службы экстренной медицинской помощи могут быть сильно загружены;
- в случае госпитализации необходимо в первую очередь предоставить информацию лечащим врачам об основном нервно-мышечном заболевании, по применяемым и противопоказанным медикаментам.
5. Может ли лечение Covid-19 повлиять на течение нервно-мышечных заболеваний?
- специфические методы лечения Covid-19 еще не разработаны и требуют изучения. Ряд препаратов, применяемых в лечения Covid-19, могут значительно повлиять на нервно-мышечные функции: например, хлорохин и азитромицин небезопасны при миастении, за исключением случаев, когда пациент находится на искусственной вентиляции легких, при миодистрофии Дюшенна и других миодистрофиях с вовлечением сердца, т.к. могут провоцировать нарушение сердечного ритма;
- другие виды лечения (антибактериальная, симптоматическая терапия) также могут оказывать влияние на конкретные нервно-мышечные заболевания (в частности, метаболического, митохондриального генеза, миотонии и заболевания с нарушением нервно-мышечной передачи).

"Нервно-мышечные болезни" — ежеквартальный научно-практический рецензируемый журнал. Основан в 2011 г.
Импакт-фактор РИНЦ: 0,603 .
Издание включено в Перечень ведущих рецензируемых научных журналов и изданий, определяемый Высшей аттестационной комиссией (ВАК).
В мае 2017 г. принято решение о включении журнала в БД Scopus.
Главный редактор: д.м.н., профессор Никитин Сергей Сергеевич .
Журнал посвящён современным методам диагностики и лечения нервно-мышечных заболеваний.
Целевая аудитория — неврологи, специалисты в области нейрофизиологии и нейровизуализации, генетики, педиатры, реабилитологи и все интересующиеся нервно-мышечной патологией.
В журнале представлены лекции, обзоры, дискуссионные статьи, результаты оригинальных исследований, случаи из практики, диагностические и лечебные рекомендации, опыт использования лекарственных средств, отчеты о значимых событиях в области нервно-мышечных заболеваний, исторические заметки.
Периодичность: 4 выпуска в год.
Формат: А4.
Объем: 60–80 полос.
Тираж: 7500 экз.
Распространение: адресное по РФ и странам СНГ.
Подписной индекс: в каталоге "Пресса России" — 90986.
С видами размещения рекламы в печатных изданиях можно ознакомиться в разделе "Реклама в печатных изданиях".
Текущий выпуск
Врожденные мышечные дистрофии представляют собой чрезвычайно гетерогенную группу наследственных нервно-мышечных заболеваний, которые клинически характеризуются мышечной гипотонией, прогрессирующей мышечной слабостью и дистрофическими изменениями в мышцах. Перекрывающиеся клинические симптомы и большое число генов, которые необходимо проанализировать для установления конкретной формы заболевания у пациента, затрудняют диагностику. Молекулярно-генетический этап диагностики включает различные методы, в зависимости от клинической гипотезы, и их применение не утратило актуальность даже в эпоху массового параллельного секвенирования. Помимо анализа последовательности ДНК в диагностике врожденных мышечных дистрофий значительную роль также может играть анализ экспрессии мышечного белка. В обзоре мы рассмотрим наиболее важные этиологические, патофизиологические, клинические и лабораторные данные основных форм врожденных мышечных дистрофий, известных на сегодняшний день.
Частота интранатальной травмы плечевого сплетения составляет 0,12 % (0,04–0,20 %) всех новорожденных. Хотя вероятность полного выздоровления относительно высока, у 10–30 % пациентов наблюдаются вторичная деформация и ограничение функции верхней конечности вследствие дисбаланса мышц плечевого пояса, плеча, коконтракции, что приводит к двигательным нарушениям, возникновению контрактур суставов, а также деформации костей. Инъекции ботулинического токсина типа А в мышцы-мишени в сочетании с лечебной физкультурой, физиотерапией или оперативным лечением помогают восстановить мышечный баланс, устранить коконтракцию мышц-антагонистов, предотвратить вторичные деформации. В статье рассматриваются показания к ботулинотерапии, мышцы-мишени, дозы ботулинического токсина А, оптимальный возраст пациента и результаты лечения.
В условиях пандемии COVID-19 неврологу необходимо уметь оценить риски заражения вирусом пациентов с отдельными неврологическими болезнями. В обзоре представлены категории групп риска от Ассоциации британских неврологов для нервно-мышечных заболеваний, рассеянного склероза и других аутоиммунных болезней центральной нервной системы, инсульта, эпилепсии и болезни Паркинсона. Рассмотрены риски заражения и особенности ведения пациентов с нервно-мышечными болезнями. Обсуждено применение препаратов, изменяющих течение рассеянного склероза, особенности терапии пациентов с инсультом при COVID-19. Представлены данные из рекомендаций международных организаций по ведению пациентов с эпилепсией и болезнью Паркинсона.
Введение. Трудности в определении компрессии сосудисто-нервного пучка при синдроме выходного отверстия ставят вопрос о поиске доступного и воспроизводимого метода нейровизуализации плечевого сплетения и окружающих тканей.
Цель исследования – модифицировать алгоритм ультразвукового исследования для выявления уровня и причины компрессии плечевого сплетения в сопоставлении с результатами клинической оценки.
Материалы и методы. Обследованы 111 пациентов с верифицированной компрессией плечевого сплетения на уровне межлестничного (65,7 %) и косто-клавикулярного промежутка (21,6 %), а также сухожилия малой грудной мышцы (12,6 %). Использован протокол исследования, включающий ультразвуковой стресс-тест Адсона, оценку нижнего ствола в межлестничном промежутке и тест с ультразвуковой оценкой подмышечной артерии на уровне сухожилия малой грудной мышцы при пассивном отведении руки назад и вверх.
Результаты. Атрофии коротких мышц кисти чаще обнаружены у пациентов с компрессией на уровне косто-клавикулярного промежутка (p
Введение. Миастения является одним из наиболее распространенных аутоиммунных нервно-мышечных заболеваний, пик заболеваемости приходится на возраст 20–40 лет. Однако, как показывают исследования, во всем мире в последние десятилетия наблюдается увеличение распространенности и заболеваемости миастенией среди лиц старшей возрастной группы.
Цель исследования – оценить клинические проявления и особенности диагностики миастении у пациентов с дебютом заболевания в пожилом возрасте.
Результаты. Наиболее распространенным симптомом миастении в группе пациентов с дебютом заболевания в возрасте от 60 лет и старше оказался птоз (p 0,005). На этапе первичного осмотра в группе пожилых пациентов среди неверно установленных диагнозов превалировал инсульт или декомпенсация хронической ишемии мозга (р = 0,0002). При сопоставимой длительности и тяжести миастении в разных возрастных группах для терапии пожилых пациентов чаще использовалась трехкомпонентная схема с включением антихолинэстеразных, глюкокортикостероидных препаратов и азатиоприна (р = 0,01), суточная доза которого была ниже (100 мг) по сравнению с группами молодого и среднего возраста (150 мг) (р = 0,03).
Заключение. Диагностика миастении у пожилых пациентов представляет наибольшие трудности, и симптомы манифестации при первичном обращении зачастую расцениваются как проявление сосудистой патологии. Несмотря на наличие характерных для этой возрастной группы сопутствующих заболеваний, миастения не отличается тяжестью течения. Для достижения ремиссии и компенсации симптомов пациенты пожилого возраста не нуждаются в больших дозах симптоматических и патогенетических лекарственных препаратов.
Миопатия — это общий термин для мышечного заболевания, которое не связано с каким-либо расстройством иннервации или нервно-мышечного соединения с широким спектром возможных этиологий.
Миопатия
Практически все виды миопатии приводят к ослаблению и атрофии скелетных мышц, особенно тех, которые находятся ближе всего к центру тела.
Миопатии можно разделить на наследственные и приобретенные.
Наследственная группа включает:
- мышечные дистрофии,
- врожденные,
- метаболические,
- митохондриальные миопатии,
- миотонии
- канелопатии.
Приобретенная группа:
- воспалительные,
- эндокринные,
- токсические миопатии.
Мышечные дистрофии представляют собой различную группу наследственных заболеваний, поражающих как детей, так и взрослых. Обусловлены 30-ю различными генами, ответственными за развитие заболевания. Патологии характеризуются истощением мышц и слабостью, с повышенным уровнем креатинкиназы (СК). Заболевания показывают дистрофический паттерн (то есть дегенеративный паттерн с некрозом и обширным фиброзом) и поражение центральной нервной системы.
Врожденные миопатии также являются генетически и клинически различной группой состояний, первоначально классифицированных в соответствии с уникальными морфологическими изменениями, наблюдаемыми в мышечной ткани. Тем не менее нет никаких некротических или дегенеративных изменений во врожденных миопатиях (в отличие от мышечной дистрофии), и уровни CK часто являются нормальными.
Эта группа миопатий включает в себя некоторые хорошо известные состояния, такие как:
- нематическая миопатия,
- заболевание центрального ядра,
- миотубулярная миопатия с Х-хромосомой,
- центронуклеарная миопатия.

Метаболические миопатии представляют собой разнообразную группу расстройств, которые возникают в результате дефектов клеточного энергетического метаболизма, включая расщепление жизненно важных жирных кислот и углеводов с образованием аденозинтрифосфата. Следовательно, тремя основными категориями метаболических миопатий являются дефекты окисления жирных кислот, болезни накопления гликогена и нарушения митохондрий, связанные с нарушением дыхательной цепи.
Митохондриальные миопатии также представляют собой большую группу разнообразных расстройств, возникающих в результате первичной дисфункции дыхательной цепи митохондрий и впоследствии вызывающих мышечные заболевания. Эта группа болезней имеет множество различных фенотипов и генетических этиологий, и часто может иметь мультисистемную дисфункцию.
Типичные примеры митохондриальных миопатий включают:
- тяжелый синдром Пирсона,
- синдром Кернса-Сэйра
- прогрессирующую внешнюю офтальмоплегию (которые могут проявляться в позднем взрослом возрасте).
Идиопатические воспалительные миопатии представляют собой подмножество аутоиммунных заболеваний соединительной ткани, в первую очередь поражающих мышцы. Мышечная патология показывает характерные воспалительные экссудаты (жидкости, выделяющиеся в ткани или полости организма из мелких кровеносных сосудов при воспалении) переменного распределения внутри мышечного пучка, и есть различная степень повышения CK и раздражительной миопатии.
"По последним данным, с миопатией Дюшенна рождается один из 5000 мальчиков, а не один из 3000, как было принято считать раньше. Если переложить эту статистику на такой крупный город, как Москва, где за год рождаются около 100 тысяч детей, то каждый год должно рождаться 10 детей с миопатией Дюшенна. В среднем болезнь начинает проявляться в возрасте пяти лет. Дети испытывают значительные сложности при ходьбе, быстро устают, им сложно подниматься по лестнице, а при вставании с пола они применяют миопатические приемы Говерса (вставание "лесенкой"). Еще один важный симптом — большие голени. Члены семьи поначалу радуются, думая, что ребенок растет спортсменом, однако вскоре оказывается, что это не так", - говорит и. о. руководителя Детского нервно-мышечного центра НИКИ педиатрии кандидат медицинских наук Дмитрий Влодавец.
Миопатия включена в число потенциальных побочных эффектов и токсичности, связанных с определенными липидоснижающими агентами (такими как ингибиторы 3-гидрокси-3-метилглутарил коэнзим А-редуктазы), но также с кортикостероидами или алкоголем. Тем не менее точный механизм статин-индуцированной мышечной токсичности остается неясным.
Встройте "Правду.Ру" в свой информационный поток, если хотите получать оперативные комментарии и новости:
Подпишитесь на наш канал в Яндекс.Дзен или в Яндекс.Чат
Добавьте "Правду.Ру" в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Твиттере, Одноклассниках.
Нервно-мышечные заболевания – условно выделяемая группа заболеваний, которые характеризуются нарушением функции мышц, прежде всего их слабостью. Среди нервно-мышечных заболеваний выделяют болезни мышц, болезни периферических нервов, болезни нервно-мышечного соединения и болезни мотонейрона. Один и тот же симптом слабости мышц может быть проявлением очень отличающихся по механизму заболеваний. Это определяет совершенно разный прогноз и способы лечения.
Болезни мышц
воспалительные миопатии: (полимиозит, дерматомиозит, миозит с включениями, саркоидная миопатия;
инфекционные миопатии (миопатии при ВИЧ, вирусные миозиты, бактериальные миозиты, паразитарные миозиты);
лекарственные и токсические миопатии (кортикостероидная миопатия, миопатия при использовании лекарств для снижения холестерина, алкогольная миопатия, миопатия при критических состояниях).
миопатия при хронической почечной недостаточности;
миопатия при диабете;
миопатия при гипотиреозе;
миопатия при гипертиреозе;
миопатия при гиперпаратиреозе;
Болезни периферических нервов
Болезни нервно-мышечного синапса
Боковой амиотрофический склероз
Болезни нижнего мотонейрона
спинальная мышечная атрофия
мономелический амиотрофический боковой склероз
Болезни верхнего мотонейрона
наследственный спастический парапарез
первичный боковой склероз
Болезни нервно-мышечного соединения
Нервно-мышечное соединение или нервно-мышечный синапс – это соединение нервного окончания и мышечного волокна с образованием так называемой синаптической щели, в которой происходит передача импульса с нерва на мышечную мембрану. Импульс передается при помощи нейромедиатора ацетилхолина, выделяемого окончанием нерва и прикрепляющегося затем к мышечной мембране. При некоторых болезнях происходит нарушение нервно-мышечной передачи из-за недостаточного выделения ацетилхолина из нервного окончания или из-за нарушения прикрепления его к мембране мышечного волокна.
Миастения Гравис
Мышечная слабость изменяется в течение дня, обычно менее выражена утром и нарастает во второй половине дня и к вечеру. Ранние признаки заболевания – это опущение века(птоз), двоение в глазах, слабость лицевой мускулатуры, нарушение глотания, жевания, снижение силы в руках и ногах. Заболеванию подвержены мужчины и женщины, причем у женщин диагноз чаще ставится в возрасте до 40 лет, а у мужчин после 60 лет.
Диагноз миастении ставится врачом на основе анализа крови и электронейромиографии. При необходимости назначается компьютерная томография грудной клетки для оценки размеров и состоянии вилочковой железы в качестве поиска возможной причины заболевания (выработка аутоантител).
В лечении миастении Гравис используют антихолинэстеразные препараты (Пиридостигмин или Калимин) и препараты, подавляющие иммунную систему (преднизолон и другие). Удаление вилочковой железы (тимэктомия) выполняется, когда медикаментозная терапия малоэффективна. Также в лечении могут использоваться плазмаферез и иммуноглобулины.
Синдром Ламберта-Итона
Синдром Ламберта-Итона – это синдром мышечной слабости и утомляемости, развивающийся из-за аутоиммнунного процесса. Обычно причиной синдрома является злокачественный онкологический процесс, чаще всего, рак легких. Поэтому при постановке диагноза синдрома Ламберта-Итона пациенту всегда показано дообследование с целью онкопоиска.
Симптомы болезни чаще всего связаны со слабостью мышц плеч, бедер, шеи, глотательной, дыхательной мускулатуры, а также мышц гортани и мышц, связанных с речевой артикуляцией. Ранние признаки синдрома Ламберта-Итона – это, как правило, сложности с ходьбой по лестницам вверх, вставание из положения сидя, поднятие рук выше головы. Иногда нарушаются вегетативные функции, проявляющиеся сухостью во рту, импотенцией.
Причиной являются антитела, вырабатываемые самим организмом(похожий аутоиммунный конфликт наблюдается и при миастении Гравис). В частности, антитела разрушают нервные окончания, нарушая тем самым регуляцию количества высвобождаемого нейромедиатора. Когда количество нейромедиатора недостаточно, мышцы не могут сокращаться. Болезнь не является наследственной, страдают преимущественно молодые люди до 40 лет. Распространенность заболевания 1 на 1000000 человек. У 40% больных синдромом Ламберта-Итона обнаруживают рак.
Диагностика включает в себя анализ крови на антитела, тестовое введение антихолинэстеразного препарата, электронейромиографию.
Наиболее эффективной мерой является удаление злокачественной опухоли, найденной в организме. Симптоматическая терапия включает препараты, увеличивающие высвобождение или количество нейромедиатора ацетилхолина, действующего в синаптической щели (калимин, 3,4-диаминопиридин). Также используются препараты, подавляющие иммунную систему (преднизолон и др.), плазмаферез и иммуноглобулины.
Нервно-мышечными заболеваниями (НМЗ) является группа патологий, которые передаются на генетическом уровне от родителей детям. Нарушаются мышечные функции, снижается двигательная активность. Появляются характерные клинические симптомы.
Патологические процессы развиваются на фоне нарушений функций нервно-мышечных соединений, при поражении мышц и спинномозговых нейронов, нервов. Правильно подобранная терапия не поможет полностью вылечить человека, но позволит улучшить качество его жизни.
Этиология и неврология
Нервно-мышечные заболевания нарушают нормальную синаптическую передачу импульсов с нервных окончаний к мышечным волокнам. В основе каждого типа патологических изменений лежат аутоиммунные процессы.
Большая группа заболеваний характеризуется не только поражением мышечной ткани, но и периферических нервов, передних рогов спинного мозга. Среди часто диагностируемых патологий выделяют миопатию, миотонию, миастению.
Классификация
Нервно-мышечные заболевания различают по следующим видам:
Описание
Нервно-мышечные заболевания передаются по наследству, чаще появляются у людей, в семье которых были родственники с таким диагнозом.
Приобретенные патологические процессы развиваются в результате гормональных или метаболических нарушений в организме человека. Наблюдается сбой в функционировании иммунной системы. Она вырабатывает клетки, которые атакуют свой организм. Аутоиммунные заболевания приводят к появлению слабости в мышцах.
Нервно-мышечные патологии, сопровождающиеся дистрофическими процессами, поражают следующие области тела человека:
- мышцы;
- нервно-мышечные окончания;
- двигательные нейроны;
- периферические нервы.
При миопатии у человека высоки шансы стать инвалидом в результате утраты подвижности. Все виды нервно-мышечных заболеваний без своевременной терапии влекут за собой последствия. Это может быть не только инвалидность, но и смерть человека.
Стадии и степени
Нервно-мышечные заболевания протекают по стадиям. Определить этап развития патологических процессов поможет врач невролог при помощи медицинской диагностики.
| Название | Описание |
| I стадия | Двигательные нарушения слабо выраженные. |
| II стадия | У больного присутствуют ярко выраженные клинические признаки и наблюдаются серьезные двигательные изменения. |
| III стадия | Пациент не может самостоятельно передвигаться. |
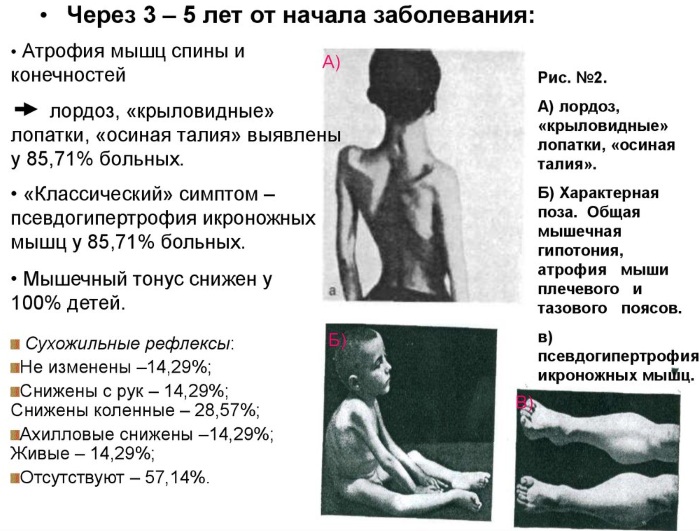
Нервно-мышечные заболевания миопатия Дюшенна на 2 этапе
Клиническая картина зависит от скорости развития патологических процессов и степени тяжести заболевания. Установить точный диагноз поможет врач невролог.
Симптомы
Основной признак нервно-мышечных заболеваний – это слабость мускулатуры. Клиническая картина зависит от области поражения (плечевой пояс, бедра, таз, нижние конечности).
В большинстве случаев у пациентов диагностируют следующие симптомы:
- снижается мышечный объем;
- наблюдаются болезненные спазмы;
- непроизвольно сокращаются мышцы;
- пораженные ткани немеют;
- снижаются сухожильные рефлексы;
- больной ощущает покалывание;
- двоится в глазах (диплопия);
- нарушаются глотательные и дыхательные рефлексы.
При нервно-мышечных заболеваниях опускаются веки, мышечная слабость проявляется симметрично и постепенно прогрессирует. В большинстве случаев при развивающейся мышечной дистрофии слабость возникает в области тазового и плечевого пояса. То же самое касается проксимальных отделов конечностей.
Иногда невральная амиотрофия сопровождается парестезией, нарушением глубокой или поверхностной чувствительности. Клинические признаки нервно-мышечных заболеваний проявляются постепенно. По мере прогрессирования патологических процессов человек теряет способности самостоятельно обслуживать себя. То же самое касается передвижения.
Причины появления
Нервно-мышечные заболевания в большинстве случаев возникают по причине аутоиммунных патологий.
Провоцирующим фактором также являются следующие обстоятельства:
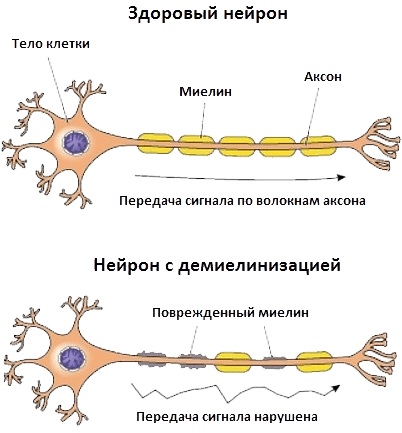
- наследственный фактор;
- поражение периферических нервов и мотонейронов спинного мозга;
- сбои в функционировании нервно-мышечных соединений;
- отравление организма различными веществами;
- врожденный сбой метаболизма;
- патологические изменения в мышцах.
Нервно-мышечные заболевания также развиваются на фоне нарушений работы двигательного нейрона в области ствола головного мозга.
Определить причину и поставить точный диагноз поможет врач невролог. Учитывая состояние пациента, степень развития патологических процессов и индивидуальные особенности человеческого организма, специалист подберет эффективное лечение.
Диагностика
Медицинское обследование позволит врачу установить точный диагноз. Тестирование специалист назначает пациенту, учитывая его жалобы и симптоматику.
Для диагностики нервно-мышечных заболеваний назначаются следующие методы обследования:
Описание

Исследованием состояния сердечной мышцы занимается кардиолог. Специалист назначает не только кардиограмму, но и ультразвуковое исследование (УЗИ) сердца.
Когда необходимо обратиться к врачу
К врачу необходимо обратиться сразу, при появлении первых признаков нарушений в работе мышц. Но если в семье есть родственники с нервно-мышечными заболеваниями, необходимо пройти полное медицинское обследование и понять, насколько высока вероятность появления патологических процессов по наследственной линии.
Диагностикой и лечением занимается врач невролог. Специалист проведет осмотр и подберет максимально информативные методы исследования.
Профилактика
Нервно-мышечные заболевания в большинстве случаев развиваются по причине наследственного фактора. Предупредить патологические изменения невозможно. Женщине во время планирования беременности рекомендуется проходить медицинские обследования, особенно если в семье есть родственники с таким диагнозом.
Диагностические мероприятия также назначаются в период вынашивания малыша на ранних сроках. При высокой вероятности развития нервно-мышечных заболеваний специальная медицинская комиссия советует будущей матери прервать беременность.
Методы лечения
Терапия нервно-мышечных заболеваний осуществляется комплексными методами. Пациентам назначают медицинские препараты, лечебную физкультуру. При отсутствии серьезных противопоказаний, можно использовать рецепты знахарей и целителей. Основная цель терапии – это поддержать мышечные силы и замедлить атрофирующие процессы.
Медикаменты подбирает врач невролог, учитывая результаты медицинской диагностики, степень развития патологических процессов и индивидуальные особенности организма человека.
Самостоятельно не рекомендуется принимать лекарства, поскольку многие препараты вызывают побочные эффекты.
При нервно-мышечных заболеваниях врач назначает следующие медикаменты:
Применение
Лекарства позволяют устранить дефицит энергии и белка, положительно влияют на вещественные обмены в мышечных тканях. Дополнительно назначаются витаминные комплексы.
Нервно-мышечные заболевания можно лечить рецептами знахарей и целителей, но в качестве вспомогательной терапии. Народные средства улучшают качество жизни пациента и общее его состояние. Используемые средства следует обсуждать с лечащим врачом неврологом.
| Название | Рецепт | Применение |
| Овес | Зерна хорошо промыть и залить водой (500 мл). Полученную массу ставят на огонь, доводят до кипения и греют 30 мин. Дальше оставляют на 2 часа, процеживают и принимают по схеме. | Готовое средство рекомендуется принимать внутрь перед едой 4 раза в сутки. Курс терапии продолжается 3 месяца. Затем необходимо сделать перерыв на 30 дней и продолжить терапию. |
| Репчатый лук | Продукт очистить и смешать 200 г с сахаром (200 г), добавить воды (0,5 л). Полученную массу поставить на медленный огонь и греть 1,5 часа. Остудить и добавить 2 ст.л. натурального меда. | Готовое средство рекомендуется принимать по 2 ч.л. 3 раза в сутки. |
| Чеснок | Очистить и измельчить 3 головки чеснока. Добавить 4 лимона, предварительно измельченные. Все компоненты залить медом (1 л) и льняным маслом (200 г). | Полученное средство следует принимать по 1 ч.л. 3 раза в день. |
При нервно-мышечных заболеваниях полезно проводить контрастные ванны для нижних конечностей. После водных процедур ноги рекомендуется укутывать теплым одеялом.
Комплексная терапия нервно-мышечных заболеваний позволяет замедлить их развитие, продлевает период ремиссии и улучшает качество жизни пациента.
Вместе с традиционным и народным лечением больным назначаются следующие методы терапии:

| Название | Описание |
| Физиотерапевтические процедуры | Лечение улучшает проводимость нервных импульсов в мышечных тканях, способствует их питанию. Усиливается кровообращение и вещественный обмен. |
| Массаж | Точечное воздействие помогает повысить тонус мышц. Для достижения лечебного эффекта необходимо провести несколько сеансов на протяжении года. |
| Лечебная физкультура | Гимнастика проводится в специализированном комплексе под наблюдением специалиста. |
Сохранить самостоятельное передвижение пациента позволяют специальные ортопедические приспособления. Лечебная физкультура в виде активных и пассивных движений улучшает состояние больного.
Упражнения следует выполнять регулярно, соблюдая умеренные нагрузки. При нервно-мышечных заболеваниях также рекомендуется плавать. В воде легче выполнять физические упражнения без нагрузки на позвоночник.
Возможные осложнения
Негативные последствия патологических процессов появляются в результате поражения различных внутренних органов и систем организма человека:
Описание
Прогрессирующие патологические процессы также могут спровоцировать искривление позвоночника (кифоз, сколиоз). Больным необходимо носить специальные корсеты. В тяжелых ситуациях или на запущенных стадиях развития нервно-мышечных заболеваний пациенту показано оперативное вмешательство. Решение принимает врач невролог, учитывая состояние человека и индивидуальные особенности его организма.
При нервно-мышечных заболеваниях нарушается двигательная функция, слабеют мышцы. Симптомы постепенно усиливаются на фоне прогрессирующих дистрофических процессов.
Пациенту необходимо пройти полное обследование для постановки диагноза и специально подобранное лечение. Лекарства, средства народной медицины, физиотерапевтические процедуры помогут лишь облегчить жизнь пациенту, но полностью избавить от генетической патологии не смогут.
Оформление статьи: Владимир Великий
Видео о нервно-мышечных заболеваниях
Телесеминар о нервно-мышечных заболеваниях:
Читайте также:


